Операция при анкилозе нижней челюсти
Под анкилозом нижнечелюстного сустава подразумевается стойкое сжатие или.сведение челюстей, зависящие от сращения компонентов сустава на почве патологического процесса в нем. Основной причиной анкилоза является гнойный воспалительный процесс, возникающий либо в самом суставе, либо в тканях и органах, окружающих сустав, и в дальнейшем распространяющийся и на сустав (гнойные отиты при кори, скарлатине и др.). Реже наблюдается анкилоз после переломов в области шейки суставного отростка. Образующаяся при этом избыточная костная мозоль захватывает суставную головку и впадину, обусловливая неподвижность сустава. Сращение между суставными частями может быть рубцовое (рубцовые анкилозы), но чаще всего костное (костные анкилозы).

Иногда костное вещество разрастается настолько, что весь верхний отдел ветви (суставной отросток, полулунная вырезка и венечный отросток) спаивается с суставной впадиной и скуловой дугой в один сплошной костный массив Т-образной формы (А. Э. Рауэр), непосредственно переходящий на ветвь (рис. 378 и 379).


Основной задачей лечения является создание нового сустава на стороне анкилоза. Существует много методов хирургического лечения анкилозов нижнечелюстного сустава. Многие из этих методов в настоящее время представляют только исторический интерес. Например, Ризоли (Rizzoli) предложил образовать ложный сустав на подбородке, а Эсмарх — посередине тела челюсти впереди прикрепления жевательной мышцы. Значительно усовершенствовал операцию Роше (Rosche, 1898), образовавший новый сустав на восходящей ветви при помощи разреза через все слои мягких тканей под углом нижней челюсти. Он резецирует нижний отдел восходящей ветви в виде клина. В дефект закладывает лоскут на ножке из жевательной мышцы (рис. 381). Шмидт (1899) предложил делать резекцию в средней трети ветви.

Основными недостатками описанных способов операции является то, что при них повреждается сосудисто-нервный пучок. Укорочение восходящей ветви и, следовательно, деформация лица еще более увеличиваются из-за резекции части челюсти. Немаловажным моментом является то, что при этих операциях вновь образованный сустав располагается значительно ниже нормального существующего сустава здоровой стороны, вследствие чего жевательная функция остается значительно нарушенной и смещение подбородка в сторону при открывании рта увеличивается.
В течение нескольких лет многие авторы при анкилозах нижнечелюстного сустава пользовались резекцией суставной головки (А. А. Лимберг и др.), делая разрез до кости по нижнему краю скуловой дуги длиной 2,5—3 см. В тех случаях, когда деформация суставного отростка была сильно выражена и полученная вырезка почти отсутствовала, А. А. Лимберг предлагала удалить всю верхнюю часть восходящей ветви. В образовавшийся дефект автор помещал жир с фасцией. Метод имел тот же, недостаток, что и прежние методы, но челюсть была укорочена еще больше.
А. Э. Рауэр в 1928 г. предложил свой способ операции в области сустава, получивший название косая остеотомия по Рауэру. Способ этот сохранился до последнего времени и является самым распространенным в Советском Союзе. Некоторые авторы изменили его только в деталях.

Операция Рауэра. По нижнему краю скуловой дуги, отступя от слухового прохода на 1,5 см кпереди, чтобы не повредить сосудисто-нервный пучок, через все мягкие ткани до кости производят разрез длиной 4 см. От заднего конца этого разреза делают вниз другой разрез, только через кожу, длиной 4—5 см. Образовавшийся треугольный кожный лоскут откидывают книзу и вершину его кетгутом или шелковой нитью временно пришивают к коже щеки (рис. 382). Мягкие ткани тупым крючком отодвигают вниз, распатором отделяют надкостницу по наружной поверхности ветви и по ее переднему и заднему краю. Таким образом, вся верхняя часть ветви оказывается оголенной от надкостницы, кроме внутренней ее стороны. Со стороны освобожденного заднего края ветви, сразу же ниже костного сращения, проводят дугообразно согнутый желобоватый зонд или кривой небный распатор, конец которого выходит в полулунную вырезку. Соответственно направлению зонда от полулунной вырезки сверху вниз и кзади под углом 35° производят косую линейную остеотомию до полного рассечения кости. Для это,го в кости сначала делают бором отверстия, а потом соединяют их при помощи долота либо перепиливают кость круговой пилой или пилой Джигли. Образовавшуюся щель расширяют каким-нибудь инструментом до разреза надкостницы с внутренней стороны. Затем иссекают лоскут из широкой фасции бедра с жиром и помещают его в щель так, чтобы фасция покрывала нижний отрезок восходящей ветви, а жир выполнял пространство и на внутренней стороне ветви (рис. 383). Важным положительным моментом косой остеотомии по Рауэру является то, что при открывании рта задний угол подвижного отрезка кости скользит вверх и вперед по наклонной поверхности верхнего неподвижного отрезка.

При существовании одновременно костного сращения между венечным отростком и скуловой костью производится косая линейная остеотомия венечного отростка у его основания (рис. 384). Лоскут фасции с жиром в этом случае должен покрывать весь конец восходящей ветви.

В случаях, когда весь верхний отдел ветви вместе с ее отростками составляет сплошной костный массив, спаянный с височной костью и скуловой дугой, А. Э. Рауэр производит остеотомию под углом на восходящей ветви тотчас же под костным массивом. При двустороннем анкилозе косая линейная остеотомия производится одновременно на обеих сторонах (рис. 385).

П. П. Львов применял косую остеотомию по Рауэру, но разрез кожи делал под углом нижней челюсти и пересекал прикрепление жевательной мышцы. Конец нижнего отрезка кости он слегка закруглял, интерпозицию тканей не производил (рис. 386).

А. А. Лимберг считает, что лечение при анкилозах нижнечелюстного сустава должно быть комплексным, т. е. наряду с образованием нового сустава следует устранять и микрогению. Для этой дели он делает разрез под углом нижней челюсти, пересекает прикрепление жевательной и внутренней крыловидной мышцы и распатором отделяет на наружной и внутренней поверхности ветви мягкие ткани. Затем производит линейную остеотомию в области как сустава, так и венечного отростка. В образовавшуюся щель прокладывает кусок фасции с жиром. К нижнему краю тела челюсти прикрепляет накостный зажим и послойно зашивает рану. Сразу же после операции в палате производят вытяжение нижней челюсти вниз и вперед при помощи блока с гирей, прикрепленной к накостному зажиму. Вытяжение продолжается 10—15 дней.
Несмотря на существование различных методов операции при анкилозах, ни один из них не гарантирует от рецидива. По литературным данным, рецидивы достигают в среднем 35 — 40% случаев. Причины рецидива не установлены; по-видимому, основной из них является перерождение интер-понируемых тканей в рубцовую.
В связи с этим по нашему предложению в 1948 г. при операции по Рауэру вместо фасции с жиром мы в качестве прокладки стали применять пластмассовые колпачки, которые надевались на конец подвижного отрезка кости. У краев колпачков имеются отверстия, через которые колпачки пришиваются к надкостнице ветви (рис. 387).

Процент рецидива анкилоза при применении пластмассовых колпачков значительно сократился (20—25%).
М. В. Мухин с успехом пользуется биологической прокладкой, изготовленной из крови в Ленинградском институте переливания крови.
В 1948 г. А. А. Лимберг предложила у взрослых в качестве прокладки использовать часть жирового слоя филатовского стебля, а остальной жировой слой — для устранения деформации нижней челюсти, обычно сильно уплощенной на стороне анкилоза. Операция проводится так: ножку стебля, заготовленного на животе, переносят на руку. Затем делают косую остеотомию, отсекают стебель от стенки живота, освобождают от кожи конец стебля и жировой слой его вводят между отрезками челюсти. Жир фиксируют несколькими швами (рис. 388). Край кожи стебля сшивают с краями раны. После этого делают вытяжение нижней челюсти, как это описано выше. Через 2—3 недели освобождают весь стебель от кожи, а жировую часть его распластывают и вводят через новый разрез перед ухом и по краю челюсти, чтобы устранить имеющееся уплощение.

Стремясь снизить число рецидивов, М. М. Великанова в 1956 г. описала новую методику устранения анкилоза. Делают обычную косую остеотомию по Рауэру, но вместо прокладки концы распила кости прижигают дымящей азотной кислотой, которую наносят с помощью ваты на палочке. Окружающие ткани для предохранения их от прижигания изолируют марлей, смоченной в соде. При прижигании образуется некроз кости (асептический). Во время операции это проявляется образованием на концах перепиленной кости студенистой коричневатой массы, которая, как показали эксперименты М. М. Великановой, рассасывается через 3—4 месяца. За это время сформируется новый сустав. Из проделанных нами 14 операций по методу М. М. Великановой мы имели рецидив только в одном случае, что объяснялось неправильной техникой.
Сжигание концов перепиленной ветви челюсти может быть произведено и электрокоагуляцией.
Для получения хороших результатов имеет значение послеоперационное ведение больного. В тех случаях, когда применена интерпозиция мягких тканей, в первые дни необходимо создать трансплантату покой и предохранять его от сжатия. Для этого на 5—6 дней на большие коренные зубы помещают резиновые прокладки, а спереди для иммобилизации нижней челюсти накладывают подбородочную эластическую повязку. После указанного срока можно приступить к активным и пассивным движениям.
А. А. Лимберг, называя послеоперационную иммобилизацию нижней челюсти вытяжение — покой, заменяет эластическую повязку тягой резиновыми трубками между подбородочной пращой и головной повязкой. Она проводит такую фиксацию не менее чем на 10—14 дней. Мы также придерживаемся этого метода. После операции необходимо 3—4 месяца настойчиво проводить активную и пассивную гимнастику, используя для последней цели специальные аппараты (Дарсиссака и др.).
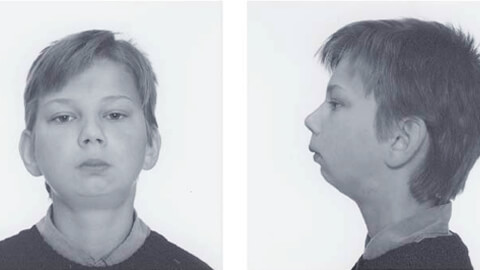
Анкилоз - это костное или фиброзное сращение суставных поверхностей височно-нижнечелюстного сустава, которое приводит к устойчивому, полному или неполному ограничению подвижности нижней челюсти.
При анкилозе ВНЧС, из-за недоразвития нижней челюсти, нередко развивается деформация лица.
Причины возникновения анкилоза
Наиболее распространенные причины возникновения анкилоза:
- родовая травма;
- механическая травма (наиболее частая причина);
- гнойно-воспалительные заболевания суставов.
Виды анкилоза
Заболевание бывает двух видов:
- фиброзный - наблюдается наличие рубцовых спаек между сочленёнными суставными поверхностями;
- костный - обусловлен костным сращением суставных поверхностей.
Диагностика анкилоза ВНЧС
Ведущая роль в диагностике анкилоза принадлежит рентгенологическому исследованию. Оно базируется на оценке функциональных рентгенограмм - томограмм или зонограмм, которые выполняют в различных положениях нижней челюсти (обычно с широко открытым ртом и в обычной окклюзии).
Рентгенологические признаки фиброзного анкилоза:
- суставная щель едва заметна;
- суставная головка уплощена, шейка утолщена.
Рентгенологические признаки костного анкилоза:
- полное исчезновение суставной щели;
- костное сращение головки нижней челюсти с суставным углублением височной кости;
- образования единого костного конгломерата, в который может входить скуловая дуга;
- утолщение и укорочение шейки нижней челюсти.
Симптомы анкилоза ВНЧС
Главной проблемой больных при анкилозе ВНЧС является ограничение открывания рта, что препятствует проведению гигиены полости рта, вызывает высокий уровень заболеваний пародонта и зубов (кариеса, периодонтита и т.д.), при этом лечение болезней полости рта и ротовой части глотки становится невозможным.
Если анкилоз проявился в раннем детском возрасте, то в дальнейшем возникнет недоразвитие нижней и верхней челюстей различной степени, смещение подбородка в сторону поражения, гипотрофия, задержка в росте, ночной храп, затруднение дыхания.
Лечение анкилоза ВНЧС
На начальном этапе лечения фиброзного анкилоза ВНЧС возможно применение консервативных методов лечения. К ним относятся:
- физиотерапия,
- внутрисуставные инъекции гидрокортизона,
- механотерапия.
Но, в основном этих методов не достаточно для лечения анкилоза ВНЧС. Поэтому, при фиброзных и костных анкилозах применяют только хирургическую операцию. Обезболивание зависит от клинических условий и может быть местным и общим. Интубация через рот невозможна, потому интубируют через полость носа или через трахеостому.
Основные задачи лечения анкилоза:
1)обеспечение проходимости верхних дыхательных путей и устранение вентиляционной гипоксии;
2) обеспечение подвижности височно-нижнечелюстного сустава;
3) восстановление размеров нижней и верхней челюстей, носа, прикуса, кровообращения, иннервации, взаимоположения точек фиксации мышц дна полости рта.
Основные методы хирургической коррекции анкилоза ВНЧС
Если у пациента есть недоразвитие челюсти, то на первом этапе хирургом проводится удлинение тела нижней челюсти для нормализации положения языка и разблокирования верхних дыхательных путей, устранения гипоксии. Данная процедура выполняется либо методом остеотомии, реконструкцией нижней челюсти, либо дистракционным методом с использованием внешне- или внутриротового аппарата. На втором этапе лечения, формируют ложный сустав как можно ближе к настоящему суставу или выполняют пластику височно-нижнечелюстного сустава консервированным, искусственным или собственным суставом.
После проведения хирургической коррекции, применяют вытяжку челюсти вперед-вниз, разводят фрагменты на 2-3 см, закрывают кость колпачками из металла, пластмассы, формируют мягкие ткани.
Послеоперационный период
После операционной коррекции анкилоза, с целью нормализации положения зубов и прикуса, пациенты проходят ортондическое лечение. После чего некоторые пациенты обращаются к ментопластике - коррекции формы подбородка.
Данная страница носит информационно-справочный характер и не является публичной офертой.
Анкилоз ВНЧС – патологическая дисфункция челюстей височно-нижнечелюстного сустава, при которой происходит ограничение его подвижности и сужение суставной щели. Различают одностороннюю и двустороннюю патологию, однако двустороннее поражение встречается достаточно редко. Чаще деформация челюсти наблюдается только с одной стороны и, в большинстве случаев, ее подвижность со временем сильно ограничивается.
Врожденная дисфункция не сильно распространенное явление, как правило, она является следствием других аномалий челюсти. Клинические отклонения суставных поверхностей разделяют на костные и фиброзные. Заболевание диагностируется преимущественно у детей и подростков мужского пола. В младшем возрасте, по большей части, образуется сращение костного характера, поскольку происходит интенсивный рост костей. У людей зрелого возраста обычно проявляется фиброзная форма.
Клинические проявления

Анкилоз ВНЧС зачастую является следствием воспалительных заболеваний конкретного сустава, а также расположенных рядом лор-органов. После воспалений патология развивается не сразу, иногда для этого требуется несколько лет. А первые признаки заболевания появляются лишь после полного разъедания суставного хряща, нехватка которого провоцирует срастание сустава, что влечет впоследствии характерные свойства анкилоза ВНЧС:
- Заметное сведение одной или обеих челюстей;
- Сдвиг подбородка;
- Искажение челюсти;
- Изменение прикуса;
- Нарушение речевой функции;
- Асимметричность лица;
- Образование костных отложений на зубах;
- Воспаление десен;
- Нарушение дыхания.
Причины
Заболевание способно развиваться автономное, а также быть следствием:
- Воспалительных гнойных процессов, происходящих внутри сустава,
- Болезней среднего уха (мезотимпанит, гнойный отит и др.);
- Некротических процессов в костном мозге и непосредственно в кости.
Если развитие патологии приходится на детский или юношеский возраст, причина, скорее всего, кроется в присутствии агрессивных инфекционных возбудителей. Как следствие, в суставах наблюдается образование гнойников. Наличие инфекции во взрослом организме — результат параллельно протекающих заболеваний, к примеру, гонореи или дифтерии. Реже этому способствует соседство суставов, зараженных какой-либо инфекцией.
Помимо воспалительных процессов, причиной анкилоза ВНЧС часто становятся полученные травмы, провоцирующие образование неподвижных сращений. Также патология может быть последствием родовой травмы, когда в процессе родоразрешения применяются медицинские щипцы.
Симптомы

В связи с этим возникает необходимость питаться жидкой и перетертой пищей, которая способна проходить сквозь незначительное отверстие между челюстями.
Проблема полноценного дыхания ночью — еще один очевидный показатель при анкилозе ВНЧС, его нарушение чревато для больного остановкой дыхания и западением языка.
Невозможность нормальной гигиены рта провоцирует образование костных отложений и налета на зубах, которые со временем приводят к появлению кариеса, а также пародонтита.
Диагностика
Для дифференциальной диагностики заболевания необходимо обратиться к челюстному хирургу, поскольку анкилоз ВНЧС, в своем классическом проявлении, имеет симптоматику, аналогичную с челюстной контрактурой. Помимо этого, рекомендуется выяснить природу дисфункции челюсти, и определить — не является ли она следствием образовавшейся опухоли.
Обычно при визуальной диагностике больного обнаруживается ограниченная возможность открывания рта, когда амплитуда оттягивания нижней челюсти практически отсутствует и не превышает более одного сантиметра. Тогда как нормальные показатели расстояния между зубами обеих челюстей находятся в пределах трех средних пальцев. Для этого состояния также характерным является – невозможность выполнять движения нижней челюстью по горизонтали, что свидетельствует об асимметрии лица.
Во время проведения КТ или рентгенографии ВНЧС выявляются следующие признаки патологии:
- Отсутствие щели;
- Деформационные изменения челюсти;
- Сокращение челюстных ветвей;
- Поражение головки сустава;
- Изменение мыщелкового отростка.
Лечение
Если анкилоз ВНЧС находится в начальной стадии своего развития, достаточно будет терапевтических процедур:
- Физиотерапии;
- Механотерапии;
- Электрофореза;
- Внутрисуставных инъекций;
- И ультрафореза.
В исключительных случаях, наряду с вышеперечисленными физиопроцедурами, врач может прибегнуть к редрессации – силовому раздвиганию нижней челюсти, а также разрезание фиброзных соединений внутри самого сустава, с опусканием челюстной головки. Процедура достаточно болезненная, поэтому проводится исключительно под наркозом.
Лечение стойких форм любого вида анкилоза ВНЧС может решаться только хирургическим путем, после чего всегда следуют специальные ортодонтические процедуры. Главной задачей оперативной коррекции патологии является избавление пациента от физиологической деформации и восстановление полноценного функционирования нижней челюсти.
Немаловажное значение благополучного лечения анкилоза челюсти хирургическим путем, играет анестезиологическое оснащение операции, поскольку технически интубировать таких пациентов очень сложно. Если случай чрезвычайно тяжелый и отсутствует возможность назотрахеальной интубации, к примеру, искривлена носовая перегородка или сильно сужены носовые проходы, принимается решение проведения трахеотомии – операции с рассечением трахеи.
Для выполнения хирургической коррекции пациенту предлагаются несколько варианты лечения анкилоза ВНЧС:
- Остеотомия (искусственный перелом) со скелетным вытяжением;
- Перелом с артропластикой;
- Установка костных аутотрансплантатов.

Выбор хирургических манипуляций определяется степенью и характером деформации. Во избежание рецидивов болезни после операции, поврежденную челюсть фиксируют с применением внутриротовых устройств и шин, а также назначаются:
- Массаж для жевательных мышц;
- Физиотерапия;
- Дозированная механотерапия.
- Миогимнастика.
После периода восстановления требуется лечение у ортодонта, который поможет зафиксировать зубы и сделать прикус правильным. Проведение ментопластики может быть рекомендовано пациентам, которые ранее были прооперированы.
Профилактические меры
Пожалуй главной профилактической мерой, позволяющей не допустить развития такой серьезной патологии как акилоз ВНЧС, является предупреждение травмирования лица, в независимости от возраста.
Помимо этого, крайне необходимо следить за здоровьем и ответственно подходить к лечению воспалительных гнойных процессов, которые впоследствии могут повлечь появление крайне неприятных патологических образований.
Период реабилитации после 
лечения анкилоза ВНЧС очень важен. Игнорировать его нельзя ни при каких обстоятельствах, а начинать незамедлительно после проведения хирургических манипуляций.
При выполнении операции по первому варианту, когда в качестве трансплантата используют ортотопический аллотрансплантат из консервированной нижнечелюстной кости вместе с суставной головкой, воспринимающую суставную площадку создают следующим образом. При формировании суставной площадки во избежание вывиха впереди ее создают костный бугорок, который ограничивает смещение суставной головки вперед. Это позволяет ей совершать не только шарнирные, но и в какой-то степени поступательные движения. После этого при необходимости осуществляют низведение ветви и смещение челюсти в здоровую сторону. Подбородок устанавливают в правильное положение по средней линии. У детей и подростков, учитывая рост непораженной половины челюсти, прикус устанавливают с некоторой гиперкоррекцией. В этом положении челюсть фиксируют с помощью различных шин. Для костной пластики образовавшегося дефекта суставного конца нижней челюсти после удаления верхнего фрагмента и перемещения челюсти используют консервированный методом лиофилизации или формалинизации аллотрансплантат из ветви нижней челюсти вместе с суставной головкой, а в некоторых случаях и с венечным отростком.
Лучшие функциональные результаты наблюдаются при пересадке полусустава, то есть нижнего этажа сустава — ветви челюсти с суставной головкой, межсуставным диском и соответствующим участком капсулы. В этом случае воспринимающую суставную площадку нужно формировать по форме верхней поверхности межсуставного диска с сохранением по краям выступов, препятствующих смещению трансплантата. С внутренней поверхности трансплантата соответственно воспринимающему ложу кости реципиента снимают кортикальный слой. С наружной стороны его в области прикрепления кортикальной пластинки с жевательной мышцей также создают воспринимающее ложе. Трансплантат ветви из нижней челюсти следует брать с углом и во всю ее ширину, для того чтобы им можно было одновременно удлинить ветвь, создать угол челюсти, и возместить недостающую часть кости по заднему краю ветви, образовавшуюся после перемещения челюсти вперед. Образовавшийся дефект суставного конца челюсти замещают трансплантатом с таким расчетом, чтобы его суставная головка помещалась на созданной суставной площадке. Сохранившийся венечный отросток соединяют с венечным отростком трансплантата. Второй конец трансплантата соединяют с концом челюсти реципиента внакладку и плотно укрепляют двумя проволочными швами. Венечные отростки скрепляют тонкой танталовой проволокой. Сухожилия медиальной крыловидной мышцы и собственно жевательную мышцу с кортикальной пластинкой прикрепляют не к углу, а сзади угла к заднему краю ветви челюсти, то есть не изменяя их длины, стремясь воспроизвести физиологическое натяжение мышц. Сохранение целости и физиологического натяжения жевательных мышц, несомненно, положительно сказывается на жевательной функции.
Артропластика при анкилозе височно-нижнечелюстного сустава (второй вариант)
Артропластика сустава по второму варианту заключается в том, что в область дефекта мыщелкового отростка после его удаления при анкилозе пересаживают целый блок консервированного аллогенного сустава. Показанием к его пересадке является наличие только костного и рецидивирующего анкилоза в сочетании с недоразвитием челюсти или без ее деформации. Доступ к суставу при операции по второму варианту осуществляют также экстраоральным подходом. После остеотомии и удаления костного конгломерата формируют не суставную площадку, как при первом варианте операции, а воспринимающее костное ложе для трансплантата. Костное ложе должно представлять собой ровную горизонтальную плоскость с двумя — передним и задним — выступами, в которых делают по одному отверстию для фиксации трансплантата. Трансплантат содержит блок сустава, который состоит из:
участка височной кости с суставной площадкой;
межсуставного диска;
суставной головки;
суставной капсулы;
межсуставных связок.
Во время припасовки трансплантата его верхнюю поверхность на височной кости выравнивают. По краям передней и задней сторон ее делают по одному отверстию соответственно выступающим участкам воспринимающего ложа. После введения трансплантата в созданное ложе его фиксируют двумя швами из тонкой танталовой проволоки. Второй конец трансплантата соединяют с ветвью челюсти реципиента, как в первом варианте. В рану вводят антибиотики и послойно зашивают ее. Для предупреждения образования гематомы на 1-2 дня в ране оставляют резиновый выпускник.
Плотность трансплантата обеспечивает надежную фиксацию его к челюсти реципиента и прочное удержание челюсти в приданном положении проволочными швами.
Нижнюю челюсть фиксируют к верхней только на период проведения костной пластики и на 7-10 дней послеоперационного периода, до устранения отека. Затем больной постепенно начинает делать активные движения челюстью, в последующем ему назначают физио- и механотерапию. Применение данных методов позволяет восстановить жевательную функцию, одномоментно удлинить ветви челюсти, установить прикус в нормальное положение и устранить деформацию нижней челюсти. Кроме того, при пересадке цельного блока сустава, помимо функции открывания рта, в известной степени восстанавливаются и боковые движения, что имеет немаловажное значение для полноценного разжевывания пищи.
Для заполнения мягких тканей к заднему краю сдвинутой вперед ветви челюсти прикрепляют двумя швами хрящевой аллотрансплантат.
Г. П. Иоаннидис (1970) при анкилозе височно-нижнечелюстного сустава производил остеотомию в верхней трети ветви челюсти. После удаления и соответствующей обработки верхнего фрагмента подбородок устанавливают по средней линии. Дефект суставного конца челюсти замещают реберным костно-хрящевым алло-трансплантатом. Костный конец трансплантата погружают в созданное углубление ветви или продольно расщепляют и одну его часть помещают в созданный канал, а другую — на наружную поверхность поднадкостнично без дополнительной фиксации. При этом хрящевой конец закругленной формы обращен в сторону сустава, который обычно располагается ниже естественного, что, по мнению автора, лишь незначительно ухудшает функцию нижней челюсти.
Западение в зачелюстном пространстве, возникающее после перемещения челюсти вперед и в непораженную сторону, ликвидируют путем дополнительной подсадки аллогенного хряща, который фиксируют к заднему краю ветви кетгутовыми швами. При использовании этой методики, как отмечает автор, значительно уменьшается микрогения и достигаются хорошие функциональные результаты.
П. 3. Аржанцев (1971) при анкилозе височно-нижнечелюстного сустава и микрогении после тщательного изучения клинических, рентгенологических и функциональных данных, а также особенностей челюстно-лицевой деформации производил реконструктивные операции с целью устранения микрогении, костного анкилоза с одной стороны и фиброзного — с другой. Под эндотрахеальным наркозом (с интубацией через трахеостому) выполняют двустороннюю высокую остеотомию ветвей нижней челюсти. Удаляют костный конгломерат в области мы-щелкового отростка на стороне костного сращения. Возникший дефект возмещает имплантатом из органического стекла или пластмассы. Суставную впадину формируют хирургическим путем. В области подбородка накладывают зажим аппарата Рудько для скелетного вытяжения нижней челюсти. Через 5-7 дней после установления зубов в прикус скелетное вытяжение заменяют межчелюстной резиновой тягой. Спустя 3 нед под эндотрахеальным наркозом через ранее наложенную трахеостому вычленяют малоподвижный мыщелковый отросток на стороне фиброзного сращения. Имплантат, установленный для формирования воспринимающего костного ложа (на предыдущей операции), удаляют. После этого осуществляют двустороннюю артропластику височно-нижнечелюстных суставов лиофилизированными аллогенными суставными отростками.
Читайте также:


