Операции на коленном суставе рентген
Замена коленного сустава (ЗКС) – метод хирургического лечения последствий дегенеративно-дистрофического патогенеза колена. Цель операции полное восстановление функций проблемного отдела конечности за счет замены необратимо пораженного сочленения эндопротезом. Гонартроз 3-й степени (в 85% случаев) самая частая причина.
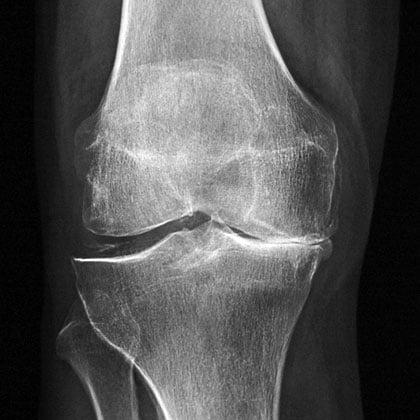
Артроз коленного сустава на рентгене.
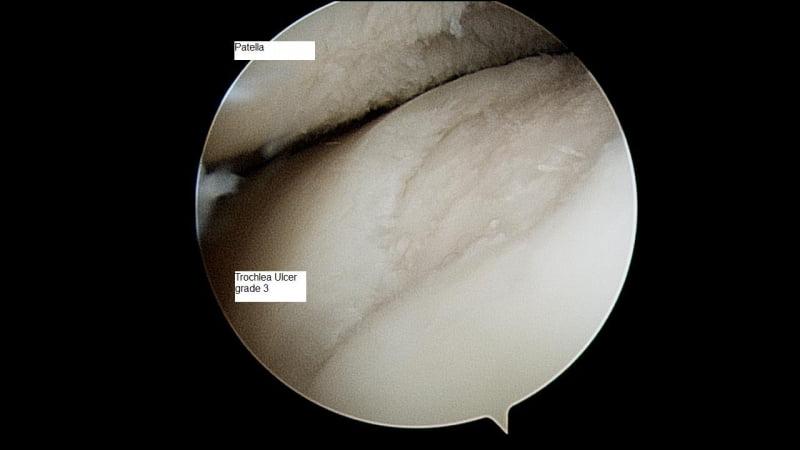
А так выглядит пораженный сустав через артроскоп. Обратите внимание на площадь отсутствия хрящевой поверхности.
Примерно в 98% случаев операция прогнозирует благоприятный исход. По окончании качественной реабилитации двигательно-опорные функции полностью восстанавливаются, болезненная симптоматика исчезает, человек возвращается к нормальной здоровой жизни. Эффект от успешно пройденного лечения сохраняется более чем на 15 лет.
Показания к замене
Посмотрите на рентген, на нем вы видите, до какой степени при запущенном гонартрозе изношен гиалиновый хрящ, обеспечивающий гладкое скольжение суставных поверхностей. Концевые участки костей грубо деформируются нарушая функции сгибания и разгибания конечности вызывая интенсивный болевой синдром.
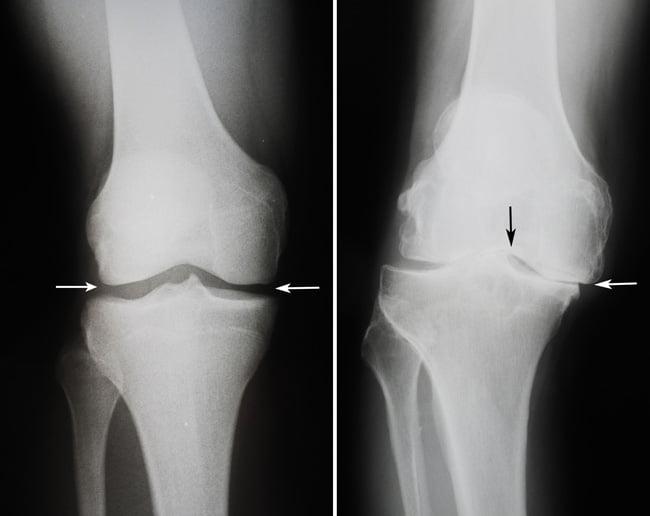
Сравнение здорового и пораженного сустава.
Когда операции не миновать
- гонартроз, сопровождающийся ярко выраженными функциональными нарушениями, стойкой болезненной симптоматикой, вальгусной или варусной деформацией ног;
- асептический некроз мыщелков бедренной кости;
- аутоиммунные заболевания, вследствие которых появились дегенерации в суставных тканях, – болезнь Бехтерева, системная красная волчанка, подагра, ревматоидный артрит;
- некорректно сросшийся перелом, который нельзя исправить другими методами;
- врожденные аномалии строения сустава;
- локальные новообразования в костно-хрящевых структурах колена, которые требуют обязательной резекции.
Хирургическое техники
Согласно диагнозу, возрастным и весовым критериям, физическим данным и сопутствующим заболеваниям, специалист выбирает наиболее эффективную тактику имплантации:
- частичная замена (одномыщелковая) – протезированию подлежит только одна из полукруглых возвышенностей бедренной кости с подлежащим к ней проксимальным фрагментом большеберцовой кости (применяется у пожилых пациентов и у лиц с низкой физической активностью);
- тотальная операция (полная) – меняется весь коленный сустав, он удаляется полностью, а на его место имплантируется эндопротез;
Неполные имплантаты, устанавливаемые при частичной замене, имеют короткий срок эксплуатации. Такие модели вырабатываются в 2 раза быстрее, чем тотальные конструкции, при этом их потенциал прочности не рассчитан на высокой степени физические нагрузки. Преимущества частичного протезирования состоят в том, что замещается имплантатом только определенная часть сочленения, остальная область остается нетронутой. Таким образом, щадящее вмешательство позволяет сократить сроки реабилитации и перенести восстановительный период относительно легко.
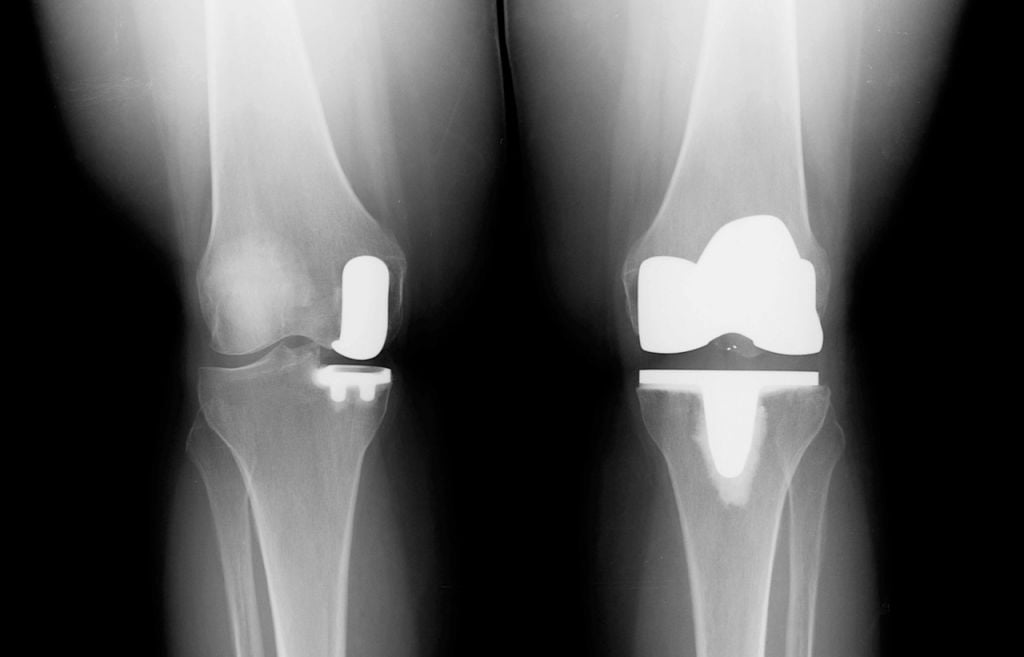
Две техники операции у одного пациента.
Какие бывают эндопротезы?
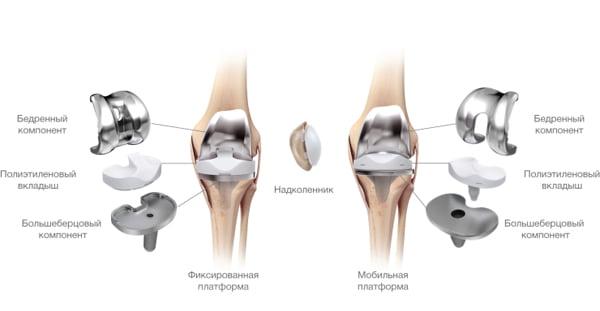
Протезные системы бывают с подвижной или неподвижной платформой, а также предусматривающие сохранение или удаление задней крестообразной связки. Различаются по виду фиксации, она может быть цементной, бесцементной и комбинированной.
-
Подвижные и неподвижные платформы. Большинству пациентов ставят имплантат с амортизирующим вкладышем, который плотно связан с большеберцовым элементом, то есть изделия с неподвижной платформой. Наличие же мобильного вкладыша внутри металлического большеберцового компонента требует хорошего состояния мышечной системы и капсульно-связочного аппарата, в противном случае может произойти смещение протеза.

Имплантант позволяет осуществлять движения в двух плоскостях.

Все чаще применяется керамический бедренный компонент вместо металлического. На изображении степени износа поверхностей. Керамика совершенно не повреждается.
Внимание! Имплант может прослужить от (от 15 до 30 лет), но при условии качественной замены коленного сустава и реабилитации.
Как получить квоту на замену коленного сустава?
Квота в 2018 году положена официально признанным инвалидам по причине гонартроза. В рамках программы ВМП на получение квоты могут рассчитывать люди, нуждающиеся в ревизионном (повторном) вмешательстве, если первичная процедура была выполнена некорректно, что повлекло за собой осложнения.
Чтобы бесплатно прооперироваться, вам потребуется стать в очередь на замену проблемного коленного сочленения эндопротезом. Что для этого нужно?
- Сначала вы проходите все необходимые обследования в своей поликлинике, где стоите на учете.
- Далее полный пакет медицинской документации, включающий все диагностические результаты, выписку из истории болезней, письменное заявление пациента, ксерокопии паспорта, свидетельства ОПС и полиса Обязательного медицинского страхования, заверяет главврач.
- Затем заверенную документацию отсылают на рассмотрение в квотный отдел местного органа здравоохранения. Там ее изучают и дают согласие, о чем вы будете проинформированы, документы отправляют в клинику, которая специализируется на установке коленных имплантов.
- Клиника оповещает местный ОЗ о дате хирургического сеанса. Городской орган здравоохранения связывается с вами и вы должны будете прийти и забрать направление на операцию. В направлении будут точно указаны дата запланированного вмешательства и клиника, где вам будет оказана ВМП.
После одобрения местным органом здравоохранения вам потребуется еще ждать от 3 месяцев до 1,5 года, когда пригласят в ту или иную больницу на лечение.

Где делают замену коленного сустава
Желательно оперироваться в Москве или Санкт-Петербурге в больницах федерального типа при НИИ, там, по сравнению с другими клиниками, практикуют лучшие хирурги России.
Где лучше сделать замену коленных суставов за рубежом? Однозначно, в Чешской Республике, цены в клиниках ЧР намного ниже, чем в других знаменитых странах медицинского туризма.
Подготовка к операции
Речь будет о том, как подготовиться, чтобы после перенесенного эндопротезирования вы легко восстанавливались.
-
Во-первых, начните заниматьсялечебной физкультурой, минимум за 2-3 месяца до намеченной процедуры. Лучше, если вы будете посещать занятия под контролем ЛФК-инструктора. Превосходно на повышение выносливости мышц оказывает плавание в бассейне и аквагимнастика, поэтому возьмите это обязательно на заметку.

Делайте хотя бы минимальные движения.

С лишним весом: хуже заживает шов, сложнее анестезия, труднее и дольше реабилитация, быстрее износ эндопротеза.
Борьба с вредными привычками. За 3 месяца бросьте курить, исключите прием алкогольных напитков, и больше никогда не возвращайтесь к ним. И первое, и второе – злобные враги, угнетающие естественные возможности организма к регенерации травмированных в ходе операции тканей, в том числе к противостоянию всем возможным интра- и постоперационным негативными явлениями.

Курение замедляет процессы регенерации, откажитесь от него.
Подготовьте свое жилище:
- Первое, что необходимо сделать, это надежно прикрепить поручни в туалете и ванной комнате, которые будут служить до вашего выздоровления в качестве страховочных элементов.
- В вашем доме или квартире ничего не должно мешать передвижению и не выступало потенциальной причиной травматизма. Поэтому уберите коврики, телефонные и электрические кабели с полов, предметы мебели стоящие посередине комнат.
- Чтобы принимать правильную позу при посадке на стул или принятии положения лежа, не сгибая конечность более чем на 90 градусов, надо возвысить все поверхности для лежания и сидения.
- Все предметы и вещи первой необходимости должны находиться на доступном уровне, чтобы вам не пришло в голову вдруг за ними тянуться, наклоняться, приседать и, не дай бог, становиться на табуреты и прочие подставочные элементы.

Очень полезная в быту вещь.
Хирургический процесс
Замену коленного сустава проводят под эпидуральным наркозом. Анестезирующий препарат вводят в эпидуральное пространство позвоночника, что вызывает полное блокирование болевой чувствительности нижних конечностей, при этом пациент остается в сознании.
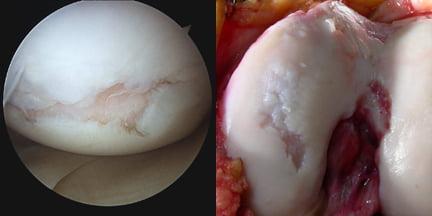
Как хирург видит сустав во время операции.
Этапы классической операции:
- Сначала выполняется широкая антисептическая обработка кожных покровов проблемной ноги, после конечность покрывают пленкой.
- Дальше хирург совершает разрез мягких тканей на передней стороне колена, аккуратно обнажая пораженный сустав.
- После открытия сочленения патологические наросты и свободные костно-хрящевые фрагменты удаляются.
- Костные единицы выравнивают по оси, снимаются поверхностные слои с бедренной и большой берцовой кости, затем опиленные компоненты шлифуются.
- В большеберцовой кости создается небольших размеров канал, в который погружают заднюю втулку протеза. Этот плоское металлическое или керамическое плато повторяющее геометрию краевого костного участка, с упругой полимерной вкладкой.
- На обработанную бедренную кость фиксируется часть эндопротеза, которая по форме имитирует естественные округлости нижнего участка кости бедра.
- По окончании процедуры рана обильно промывается, выполняется гемостаз, ставится дренажная система, разрез послойно ушивается по технике узлового шва. Завершает операционный процесс наложение на конечность тугой стерильной повязки.
Хирургический процесс длится в среднем 2 часа. Когда операция по замене коленного сустава окончена, больного на несколько часов переводят в реанимационное отделение. В блоке интенсивной терапии медицинский персонал осуществляет внимательный контроль над всеми жизненными циклами организма. Потом прооперированный человек переводится в обычную палату, где начинают реализовывать комплексную программу реабилитации, специально разработанную для конкретного пациента.
Сроки восстановления
2,5-3 месяца, это время, которое необходимо для того, чтобы искусственная конструкция окончательно прижилась и разработалась, а пациент полностью адаптировался к жизни с новым суставом.
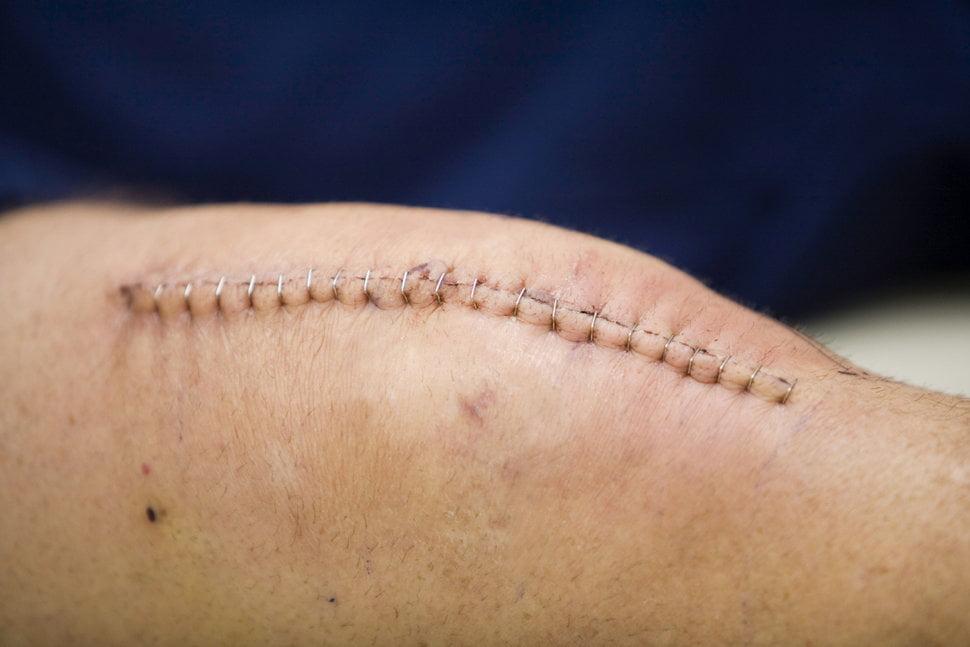
Хорошо заживающий шов примерно на 10 день после операции.
Весь восстановительный период может продлиться 2,5-3 мес., а иногда и до полугода. Без реабилитации смысла в пройденной замене коленного сустава нет. Поэтому:
- не игнорируйте обязательный восстановительно-лечебный процесс, не сокращайте его сроки;
- проходите физиотерапевтические процедуры и занятия ЛФК;
- восстанавливайтесь в хорошем профильном медицинском заведении;
- соблюдайте ограничения и все медицинские рекомендации(хождение на костылях и с тростью, соблюдение угла сгибания конечности и пр.).
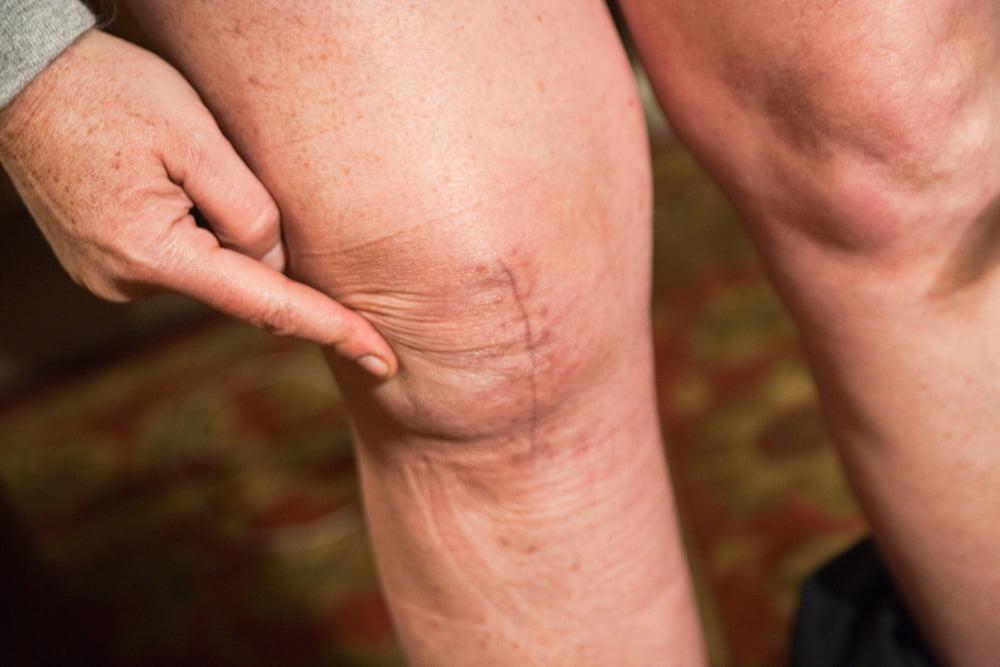
Прошло 6 месяцев.
Необходимо всю жизнь соблюдать особенный график физической активности, так сказать, в щадящем режиме. В не являетесь инвалидом, вы – физически здоровый человек, но, имея протез, нуждаетесь в соблюдении правил:
- не совершать интенсивные махи ногами;
- глубоко и резко не приседать;
- не поджимать под себя ноги и не становиться на колени;
- не прыгать и не спрыгивать с возвышенных объектов;
- не заниматься командными видами спорта (футбол, баскетбол и пр.);
- вести активный образ жизни, отдавая предпочтение нетравматичной физкультуре (плавание, скандинавская ходьба, пеший туризм, облегченная езда на велосипеде, аквагимнастика и др.)
- дозировать нагрузки, не допуская физической перегрузки и рационально комбинируя активность с отдыхом;
- всегда посещать плановые обследования и т. д.
Важно осознавать, что функциональность протезированной ноги теперь полностью зависит от состояния мышечного комплекса. Вашими пожизненными рекомендациями являются регулярные занятия ЛФК. Тренировки после пройденного реабилитационного курса можно выполнять в домашних условиях.
Противопоказания
Ни возраст, ни высокая масса тела не являются основанием для отказа в проведении операции. Процедура противопоказана, если имеются:
- неконтролируемый сахарный диабет и диабет в стадии декомпенсации;
- тяжелые пороки сердечно-сосудистой системы;
- почечные заболевания, характеризующиеся нарушенной азотовыделительной функцией почек (почечная недостаточность и пр.);
- печеночная и легочная недостаточность 2-3 ст.;
- любые хронические заболевания в фазе обострения;
- локальный и общий инфекционно-воспалительный, гнойный очаг;
- серьезные состояния иммунодефицита;
- парез или паралич конечностей;
- тяжелые формы остеопороза;
- выраженные тромбы в венах нижних конечностей;
- тяжелые нервно-психические расстройства.
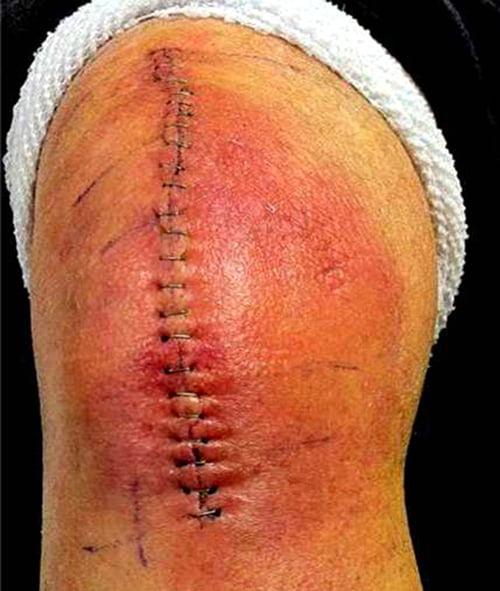
Так может выглядеть рана у диабетика.
Риски операции
Показатель вероятности осложнений, как мы ранее упоминали не превышает 2%. В России — 6%, это:
- локальный инфекционный процесс;
- тромбоз глубоких вен ног и легочная тромбоэмболия;
- расшатывание и нестабильность протеза;
- вывихи, подвывихи, перелом эндопротеза;
- перипротезный перелом кости;
- упорная боль и контрактура.
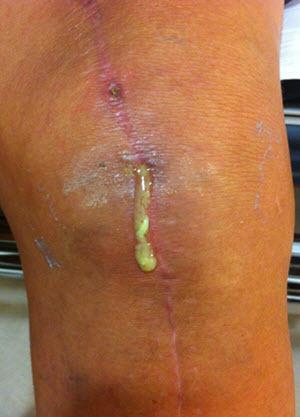
Инфекция одно из самых трудно излечиваемых осложнений.
Почему все эти отрицательные реакции происходят? В основном они обусловлены несоблюдением технологических принципов при постановке имплантата, некорректно подобранным видом протеза, неудовлетворительными условиями в операционном блоке, некачественной реабилитацией, всевозможными травмами конечности на любом сроке после операции и игнорированием исполнения правил, касающихся физического режима.

- Какие бывают разрывы связок?
- Боковые связки
- Крестообразные связки
- Связка надколенника
- Артротерапия для восстановления связок
Разрывы связок относятся к наиболее часто встречаемым типам повреждения коленного сустава травматического происхождения. По частоте эта травма на втором месте, после разрывов менисков. Приблизительно у 45% пациентов, которые обращаются к ортопеду или травматологу по поводу травмы колена, диагностируется разрыв связок колена. Значительно чаще повреждается передняя крестообразная связка (ПКС). Намного реже – задняя или боковые. Если нарушение целостности ПКС может происходить изолированно, то разрыв других связок обычно ассоциирован с другими повреждениями колена.
Какие бывают разрывы связок?

Большинство людей стремятся восстановиться без операции. Ведь хирургическое вмешательство всегда связано с определенным дискомфортом. Такое лечение дорого обходится, связано с необходимостью продолжительного восстановления. Тем не менее, большинство клинических случаев разрывов связок колена требуют именно хирургического лечения. Нужна ли операция, зависит от того, какие связки разорваны, полный это разрыв или частичный, насколько сохранена функция сустава. Если человек нуждается в операции, но не получает её, это чревато тяжелыми последствиями:
развитием посттравматического гонартроза;
Внутри колена есть несколько связок. Это передняя и задняя крестообразные, боковые, а также связка надколенника. Прогноз во многом зависит от того, какие именно связочные структуры повреждены.
При полном разрыве всегда развивается нестабильность сустава. Потому что связки больше не ограничивают его подвижности. Выделяют три формы нестабильности:
Компенсированная форма. Большинство показателей в норме. Атрофия мышц не выявляется клинически. Нарушения функции сустава можно выявить только при инструментальных исследованиях.
Субкомпенсированная форма. Появляется боль, хруст в суставе, атрофируются мышцы бедра. На пораженной стороне окружность бедра меньше на 3-4 см. Но клинически нестабильность проявляется только при сильной нагрузке: беге, приседаниях и т.д. На рентгенограмме выявляются признаки гонартроза 1 степени.
Декомпенсированная форма. Постоянная боль, неустойчивость при ходьбе, очевидные клинические признаки нестабильности сустава. Многие используют трость. Больной жалуется на патологическую подвижность сустава. На рентгене может определяться гонартроз 2-3 степени.
Боковые связки
Внутри колена есть две боковые связки: наружная или внутренняя. Если разорвана только одна из них, возможно проведение консервативного лечения. В остром периоде травмы больной может находиться в стационаре.

В ближайшие сроки после поступления пациента в больницу ему проводят пункцию сустава. Задача врача состоит в том, чтобы устранить гемартроз (скопление крови внутри колена), а также снять боль. Для уменьшения болевого синдрома после промывания сустава внутрь вводят местные анестетики (например, 0,5% прокаин).
На колено накладывают гипсовую лонгету. Её пациент носит около 1 недели. Снимают гипс после устранения отечности сустава. Затем её меняют на циркулярную повязку. Она идёт от паха до пальцев стопы. Фиксируют конечность в состоянии избыточного отклонения голени в сторону пораженной связки.
Иммобилизация конечности проводится на срок до 2 месяцев. После устранения острых воспалительных явлений врач назначает физиопроцедуры. Они позволяют улучшить кровообращение в суставе, нормализуют регенераторные процессы. Применяется лечебная физкультура. Она направлена на укрепление мышц бедра. К тому же, физические нагрузки тоже стимулируют кровоток, улучшая трофику тканей колена.
Крестообразные связки
Есть только две ситуации, когда операция не проводится:
частичный разрыв крестообразной связки (то есть, пострадала только часть волокон, этот вид травмы также называют растяжением);
медицинские противопоказания к проведению хирургической операции.
В ранний период после получения травмы сустав отёчен, боль сильно выражена. Поэтому клинически невозможно определить, разорваны ли связки полностью. Адекватное исследование возможно лишь после устранения гемартроза и обезболивания колена. Для этого проводят его пункцию. Суставную полость промывают. После удаления из неё крови и сгустков, проводят обезболивание раствором местных анестетиков. Может использоваться раствор прокаина с концентрацией 0,5% или 1%, который вводят в количестве 25-30 мл.
Обязательно требуется инструментальное исследование. Вполне вероятно, что повреждены не только связки. Как минимум врач делает рентген. С его помощью исключают отрывные переломы (когда фрагмент кости отрывается в месте прикрепления связки), повреждения мыщелков бедренной и большеберцовой кости.
После проведения необходимых лечебных и диагностических манипуляций, конечность иммобилизируют. Накладывают гипс на 2 месяца. Как правило, в первую неделю сильно выражен отёк. Он увеличивает объем конечности. На момент наложения гипса она всегда опухшая, поэтому после спадения отека повязка ослабевает. Её нужно сменить через 5-7 дней.
Далее начинается восстановительный процесс. Применяются обезболивающие препараты, лечебная физкультура, физиотерапия. Больному рекомендованы статические нагрузки на мышцы бедра. Может использоваться внутрисуставное введение гиалуроновой кислоты и богатой тромбоцитами плазмы, чтобы ускорить регенераторные процессы и предотвратить дистрофические изменения хрящей колена.
Связка надколенника
Её разрыв может быть полным или частичным. В подавляющем большинстве случаев требуется хирургическое лечение. Изредка используется консервативная терапия. Она возможна только при частичном разрыве. В таком случае требуется иммобилизация конечности. Проводится физиотерапия и лучевая терапия.
Артротерапия для восстановления связок
Артротерапия – безоперационный метод, который может быть использован:

при консервативном ведении пациентов;
после хирургического лечения.
Консервативный способ лечения иногда является основным для пациентов с травмами колена. Это происходит не только в случае растяжение связок. Некоторым пациентам противопоказана операция. Другие попросту от неё отказываются. Причины бывают разными: страх перед хирургическим вмешательством, ложная убежденность в возможности сращивания связок без операции, недооценка последствий травмы и т.д. В любом случае, если человек от операции отказывается, то заставить его нельзя. А вот помочь всеми доступными средствами – можно. Существуют методы, которые позволяют ускорить восстановления пациента. Хотя при полном разрыве связочных структур они не дают возможности устранения нестабильности коленного сустава.
Артротерапия – один из наиболее эффективных методов медикаментозного лечения. Суть методики состоит в том, что внутрь колена вводят два препарата:
2. Богатая тромбоцитами плазма. Если гиалуронат пациент покупает в аптеке, то приобретать второй препарат для артротерапии не нужно. Его готовят из крови пациента непосредственно перед введением в колено. Для этого врач берет кровь из локтевой вены. Из неё убирают форменные элементы крови, оставляют только тромбоциты. За счет удаления жидкости концентрация их в несколько раз больше, чем содержится в крови. Такая плазма вводится в колено.

Тромбоциты отвечают за формирование кровяного сгустка. Любое повреждение сопровождается образованием тромба. Первоочередная задача его состоит в том, чтобы закрыть поврежденное место, прекратить кровотечение, изолировать место травмы от болезнетворных бактерий и других неблагоприятных факторов. Кроме того, содержащиеся внутри тромба тромбоциты должны обеспечить заживление раны. Они выделяют факторы роста, стимулирующие регенераторные процессы. Аналогичный механизм мы используем в процессе консервативного лечения травм колена. Введение внутрь сустава богатой тромбоцитами плазмы стимулирует восстановление внутрисуставных структур.
Таким образом, при разрыве связок коленного сустава лечение без операции возможно только в ситуациях, когда она разорвана не полностью, либо имеет место полный разрыв одной боковой связки. Все прочие ситуации требуют хирургической операции. Она позволяет избежать нестабильности сустава в будущем и развития остеоартроза.
Рентген колена является незаменимой процедурой при повреждении коленного сустава. Назначается диагностика и при дегенеративно-дистрофических процессах, протекающих в сочленении. Коленный сустав один из крупных, поэтому часто травмируется и страдает от различных заболеваний. При помощи рентгена можно установить диагноз и контролировать лечение заболевания.
- Что покажет исследование
- Показания к проведению
- Проекции
- Порядок проведения процедуры
- Новейшие технологии рентгенографии
- Преимущества
- Возможные риски при исследовании
- Стоимость
- Видео
Что покажет исследование
Обследование такой области захватывает не только само сочленение, но и соседние элементы. На снимке доктор видит бедренную и большеберцовую кости, образующие сустав. В зону снимка попадает малоберцовая кость и надколенник. Поскольку повреждения коленного сустава серьёзные и при погрешностях диагностики могут привести даже к инвалидности, то врачи предпочитают делать рентген нижней конечности в двух проекциях.
При рассмотрении рентгеновского снимка врачи могут обнаружить следующие патологии:
- нарушение целостности кости — к таким повреждениям относятся трещины костной ткани, вдавления и переломы. Если есть перелом костей, входящих в коленный сустав или перелом проходит сквозь него, то на рентгене коленного сустава в двух проекциях это будет отчётливо видно. Гораздо сложнее увидеть небольшие трещины, которые случились недавно, поэтому врачи делают снимки через небольшое количество времени;
- вывих — повреждение характеризуется смещением элементов друг относительно друга;
- разрыв или растяжение связочного аппарата — травмы подобного рода случаются часто, на рентгеновском снимке при дефектах связок будет заметно увеличена межкостная щель;
- повреждение надколенника — в большинстве случаев травма связана с травмами связок, удерживающих надколенник, из-за чего он смещается в одну из сторон;
- артроз колена — заболевание характеризуется истончением хрящевой ткани, а по краям можно заметить патологическое разрастание костной ткани (остеофиты), при тяжёлой стадии на рентгене диагностируется анкилоз;
- артрит — рентген не является основным методом диагностики, но он иллюстрирует заболевание расширение щели, что происходит из-за появления выпота при артрите;
- опухолевые образования — на рентгеновском снимке можно увидеть как первичные, так и метастатические опухоли. Частой находкой врачей становится синовиома, остеосаркома;
- кистозное образование — на рентгене визуализируется как светлое пятно округлой формы, рядом с кистой часто встречаются остеофиты — костные разрастания в результате артроза;
- остеопороз — заметить на рентгене трудно и удаётся это врачам с большим практическим опытом. При потере кальция костная ткань изменяет свою плотность, а поэтому выглядит светлой;
- остеомиелит — патология на рентгене определяется участками разрушения костной ткани, признаками остеопороза и секвестрации, вокруг отдельных участков на кости могут визуализироваться наслоения;
- присутствие инородных тел — таковыми могут быть отломки кости или другие элементы, чётко визуализируемые на снимке;
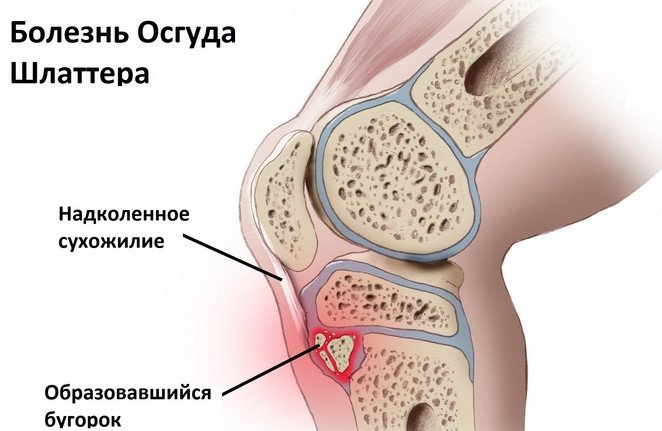
- остеохондропатии — к ним относятся патологии суставных элементов, например, болезнь Кёнига, Болезнь Осгуда-Шлаттера.
![]()
Показания к проведению
Рентгеновское исследование требуется проходить пациентам, которые перенесли травму в этом сочленении. Колено является крупным сочленением, которое активно участвует в двигательной активности, переносит основную массу тела и правильно распределяет её на голеностоп. Если с человеком случается какая-либо неприятность — падение с высоты, ДТП, подскальзывание на льду, то велика вероятность того, что колено может получить существенную травму.
Даже если симптомы на данный момент не ощущаются либо слабо выражены, это не значит, что больному стоит отказываться от рентгенографии — вполне возможно, что повреждение колена скрыто другими травмами, например, разрывами мягких тканей, сильными ссадинами, кровотечением. Как только эти устрашающие признаки пройдут, боль в колене даст о себе знать.
Помимо травматических повреждений, рентген назначают при следующих симптомах:
- припухлость колена, покраснение и местная гипертермия;
- жалобы на боли;
- проблемы с движениями;
- деформация суставных элементов;
- подозрение на смещение.
Рентгеновское исследование колена будет информативным, если врачи подозревают патологическое новообразование, остеопороз, наличие остеофитов, инородных тел. 
Проекции
В зависимости от поставленной цели, что именно хочет увидеть доктор, выбираются проекции для проведения рентгеновской диагностики:
- при прямой проекции снимка врач отчётливо увидит перелом кости;
- тангенциальная проекция хорошо визуализирует хронические патологии;
- чтобы оценить состояние синовиальных сумок, проводится рентгеновское исследование в боковой проекции;
- чрезмыщелковую проекцию выбирают в том случае, если есть подозрение на разрыв связок, остеоартроз, некроз суставных элементов.
С проекционным снимком врачу работать намного проще, ведь показывается конкретная область в нужном положении, где доктор предполагал патологию. 
Порядок проведения процедуры
Рентгенография выполняется чрезвычайно просто — нет необходимости отдельно готовиться к прохождению рентгена. Достаточно прийти в клинику в назначенное время, освободить ногу от одежды и других предметов, которые могут повлиять на результаты снимка. Сама процедура длится 1-2 минуты, после чего пациент одевается и может быть свободным.
Снимок выдаётся больному на руки либо передаётся лечащему врачу. Результаты готовы на второй день. Снимок здорового коленного сустава покажет суставные элементы правильной формы, расположенные без патологий друг относительно друга. Если есть отклонения, то доктор будет внимательно изучать повреждение, о чём он потом даст соответствующее заключение.
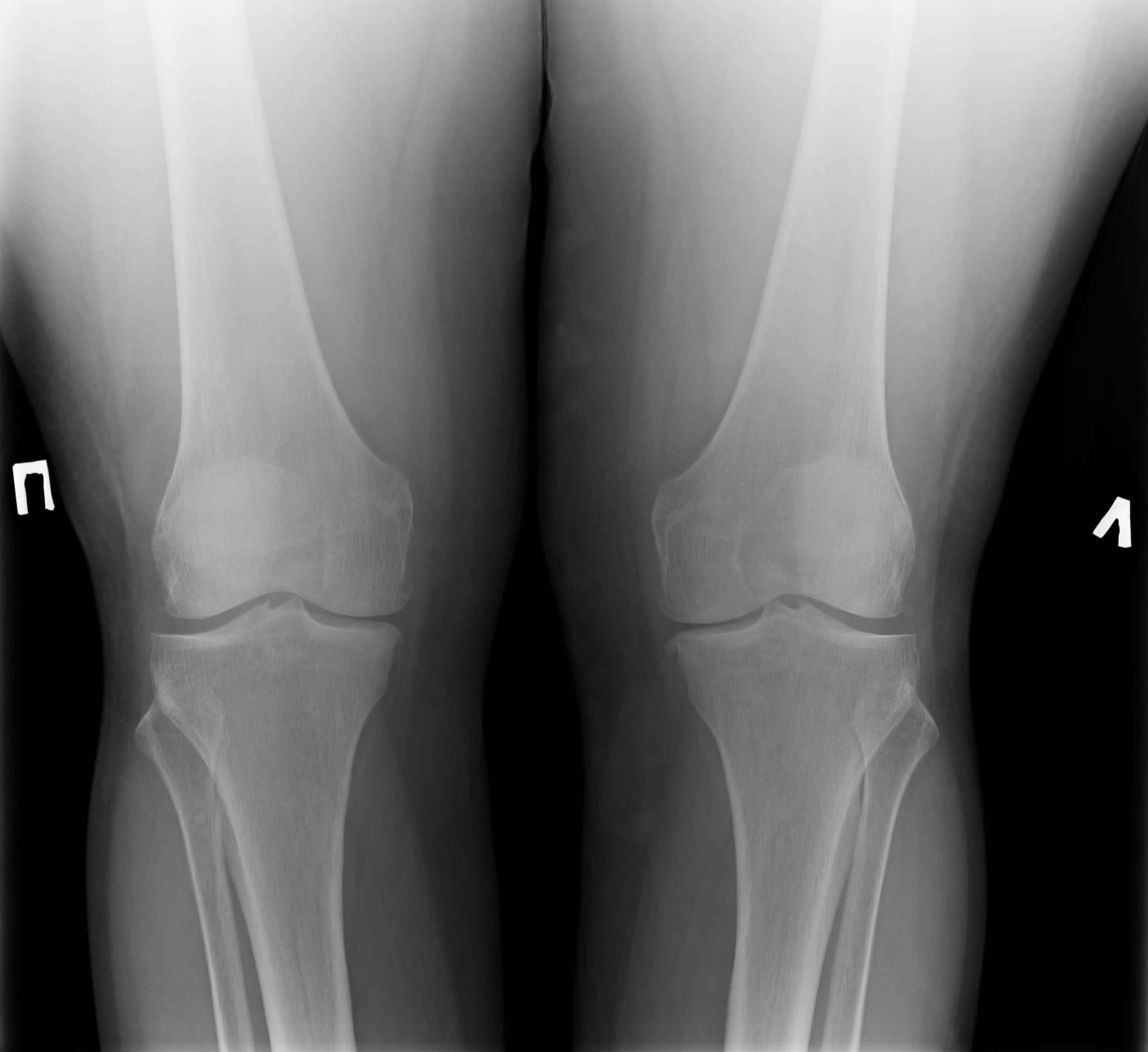
Здоровый сустав
Новейшие технологии рентгенографии
Современные клиники всё больше оснащаются цифровыми рентгеновскими установками. Патологии, что показывает рентген коленного сустава цифровым способом, не отличаются от обычного снимочного результата. Но из-за того, что снимки выводятся на экран монитора, отдельные участки можно приближать или удалять, что говорит о лучших диагностических возможностях цифровых аппаратов.
Преимущества
Преимущества рентгена неоспоримы. Эта методика помогает в кратчайшие сроки определить наличие повреждения или заболевания. Проведение рентгеновской диагностики помогает врачам дифференцировать диагноз, если имелись схожие признаки.
Врачи имеют возможность контролировать этапы лечения, например, установку специальных конструкций, сращение переломов, правильное положение сустава после вывиха. Рентгеновская диагностика даёт возможность определить повреждения мениска, что определить другими способами бывает трудно.
Если делать рентгеновское исследование через некоторое время после получения травмы, диагностика поможет установить отдалённые последствия перенесённого повреждения. Например, у некоторых пациентов появляется болезнь Раубера, когда в суставе образуются шипы. 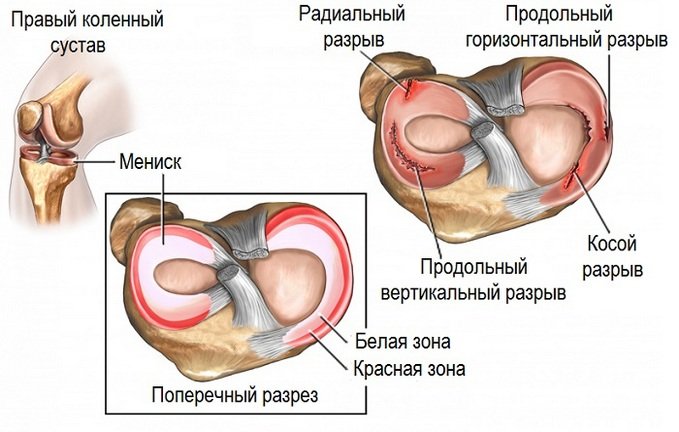
Возможные риски при исследовании

Рентгеновское облучение долгое время считалось опасной процедурой, поэтому к нему старались прибегать крайне редко. На сегодняшний день риск после облучения минимален, поскольку на практике применяются аппараты с малодозовым облучением, которые дают не худшую картинку, нежели высокодозовые установки.
При проведении исследования необходимо понимать, что человек получает мизерные дозы облучения, они безопасны и даже близко не приближаются к годовым нормам лучевой нагрузки. Поэтому снимок колена делают при необходимости несколько раз в год.
Не стоит переживать, что рентген проводится и в прямой проекции, и в боковой. Даже при двойном облучении пациенты получают немного излучения, чтобы говорить о вреде рентгена. А вот своевременная диагностика травмы или патологии — это огромный плюс по сравнению с возможными неблагоприятными последствиями рентгена. Поэтому рентген однозначно воспринимается как положительная процедура, чрезвычайно важна при диагностике патологий.
Стоимость
Рентгенография коленного сустава — недорогая процедура. В среднем её проводят за одну тысячу рублей, но в Москве есть клиники, которые делают рентген за полторы тысячи рублей и выше. Некоторым категориям пациентов делается бесплатно, но такая услуга доступна преимущественно в государственных клиниках.
Исследование имеет огромное значение для диагностики травм и других патологий в сочленении. Если рентген сделан качественно, то замечают даже незначительные отклонения от нормы. Своевременная диагностика — залог успешной терапии болезней коленного сустава. Альтернативные методики МРТ и КТ.
Видео
Читайте также: