Операции на коленном суставе двфу
Эндопротезирование является сложным, но очень эффективным хирургическим вмешательством в ортопедии. Результативность эндопротезирования обусловлена квалификацией хирурга, качественным имплантом и техникой послеоперационной реабилитации.
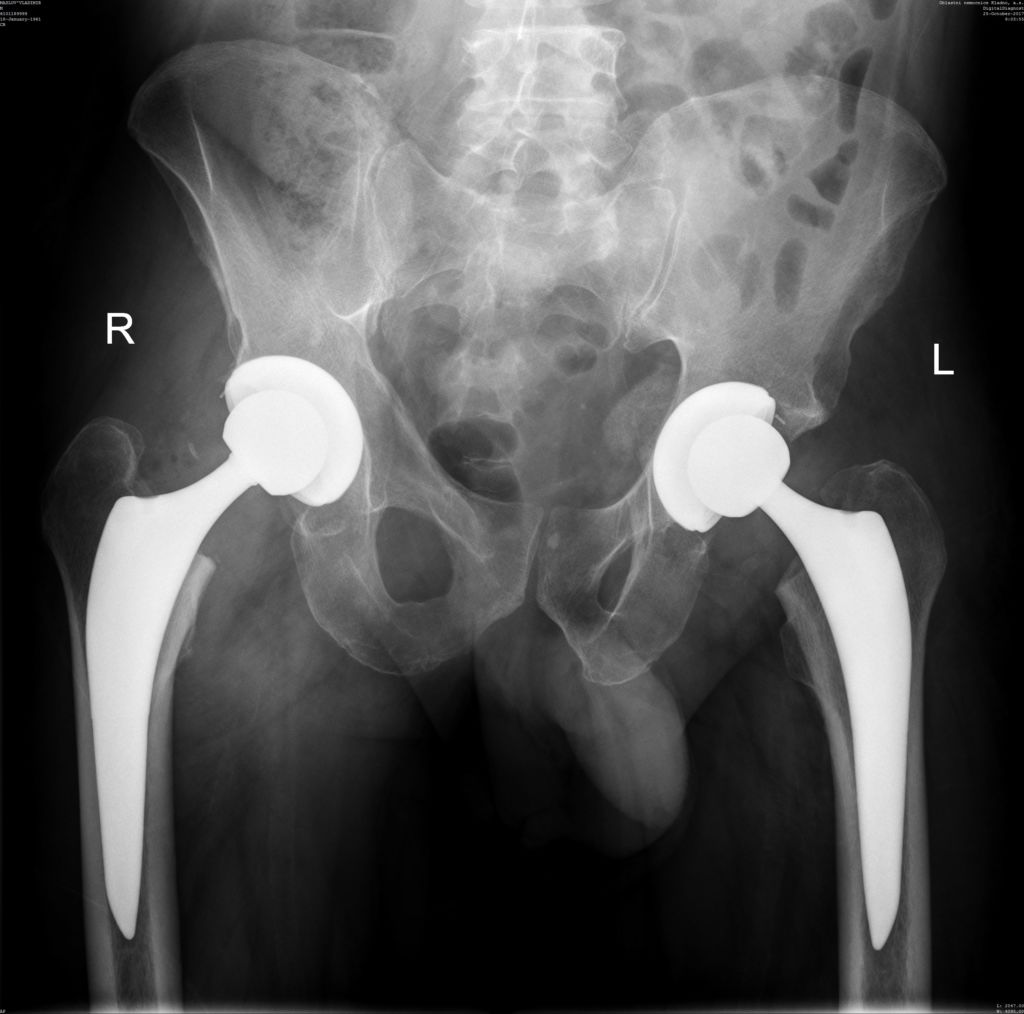
Одновременная замена двух ТБС.
Суть операций
Самые частые причина, приводящие к эндопротезированию – возрастные изменения, как следствие развития дегенеративных процессов в хрящевых тканях (артроз), либо хронические воспалительные процессы в суставах (ревматоидный артрит), что характерно для пожилых пациентов. У пациентов среднего возраста, причина часто обусловлена:
- омертвлением участков костных тканей в суставе (асептический некроз), спровоцированный недостатком кровоснабжения, как следствие травм или перегрузки суставов;
- наличием врожденных патологий – суставных дисплазий;
- аутоиммунными заболеваниями, поражающими суставы – ревматоидный, реактивный и псориатический артриты, ревматическая лихорадка, болезни Крона и Бехтерева, системная склероермия и красная волчанка.
Основная цель операции – устранение болевого синдрома, не поддающегося купированию консервативными методами терапии (медикаментозной и физиотерапевтической). К тому же, длительный прием определенных препаратов может спровоцировать развитие осложнений – НПВ препараты, вызвать проблемы в системе ЖКТ, стероидные, привести к разрушению костных тканей.
Клиники и врачи Владивостока
Учреждение под эгидой хирургической кафедры медицинского гос. университета. Ортопедическое отделение больницы по праву считается крупнейшим центром эндопротезирования, где проводится протезирование коленных и тазобедренных суставов по образцу инновационных мировых методик, лечение костных и суставных опухолевых новообразований. Заведует отделением врач с 30-летним стажем И. И. Кузьмин, имеющий степень доктора наук. В его команде специалисты высокой квалификации – И. А. Пролетарская, В. В. Штатный, А. Е. Ешуков, О. О. Четверкин, А. Н. Михеев, успешно проведшие не один десяток операций.


Под руководством доктора наук, профессора кафедры хирургии с 30 летним стажем – А.С. Зотова, автора 90 научно-медицинских работ, прошедшего стажировку в США, Австрии, Кореи, Польше и Швеции. Свой опыт передает команде врачей высшей и первой категории – К. В.Зинченко, А. В.Гриценко, М. А. Фадееву, Ф. Ф.Волкову, И. С. Сидоренко, В. В. Михайлову. Большой объем операций проводится за счет государственного бюджета (по квотам).
Федеральное бюджетное учреждение с 9 филиалами на базе Российской академии наук. Под руководством заслуженного врача А.Н. Горшеева. В медицинском центре внедряются уникальные новейшие методики лечения, в том числе и в эндопротезировании коленных и тазобедренных суставов. Большой вклад в развитие эндопротезирования во Владивостоке внесли доценты – Б. Ф. Орловский, Н. П. Лапшина, В. Е. Мурзин, В.Б. Лузянин, В. И. Савченко, профессоры – В. Е. Власенко и Е. П. Костив. Под их патронажем начинали свою карьеру многие талантливые ортопеды, пополнившие со временем кадровый состав эндопротезистов Владивостока.
Хирургические техники замены ТБС
Техника замены суставов зависит от степени тяжести их поражения. При эндопротезировании во Владивостоке может быть применена только классическая (стандартная) техника эндопротезирования.
- Классическая техника (стандартная) выполняется путем разреза до 15 см. на боковой области бедра с последующим разведением тканей и мышц специальным хирургическим инструментарием до полного оголения суставных компонентов, подлежащих замене. Практически полное обнажение сочленения бедра позволяет хирургу хорошо видеть операционное поле и выполнить операцию с большой точностью.
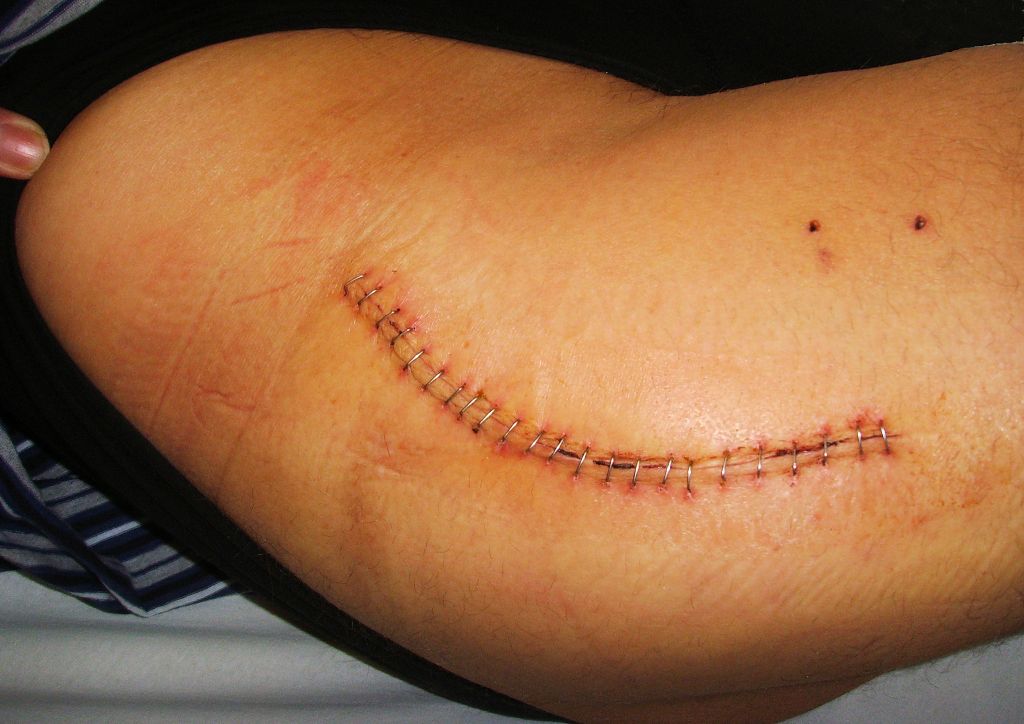
Свежий шов скобками после классической операции.
Основной недостаток данного метода – значительная кровопотеря из-за большого объема иссечения мышечных тканей. Это негативно отражается на общем состоянии пациента и увеличивает срок восстановительной реабилитации.
Способы эндопротезирования КС
При замене коленного сустава предусматривается тактика тотальной (полной) замены сустава и частичной (парциальной) замены – одного из трех отделов поврежденного сустава.
- Тотальный метод применяется при обширном повреждении хрящевых тканей и сильной деформации самого сустава (к примеру, вследствие ревматоидного артрита). У пациентов среднего возраста с активной жизненной позицией, хорошо сбалансированными связками и не имеющих признаков остеопороза, тотальное протезирование предусматривает установку подвижной платформы со скользящим полиэтиленовым вкладышем, полостью заменяющим хрящевую ткань, не вызывающей нарушений в работе связочного аппарата и изменений в биомеханике колена, сохраняя возможность всех ротационных движений.
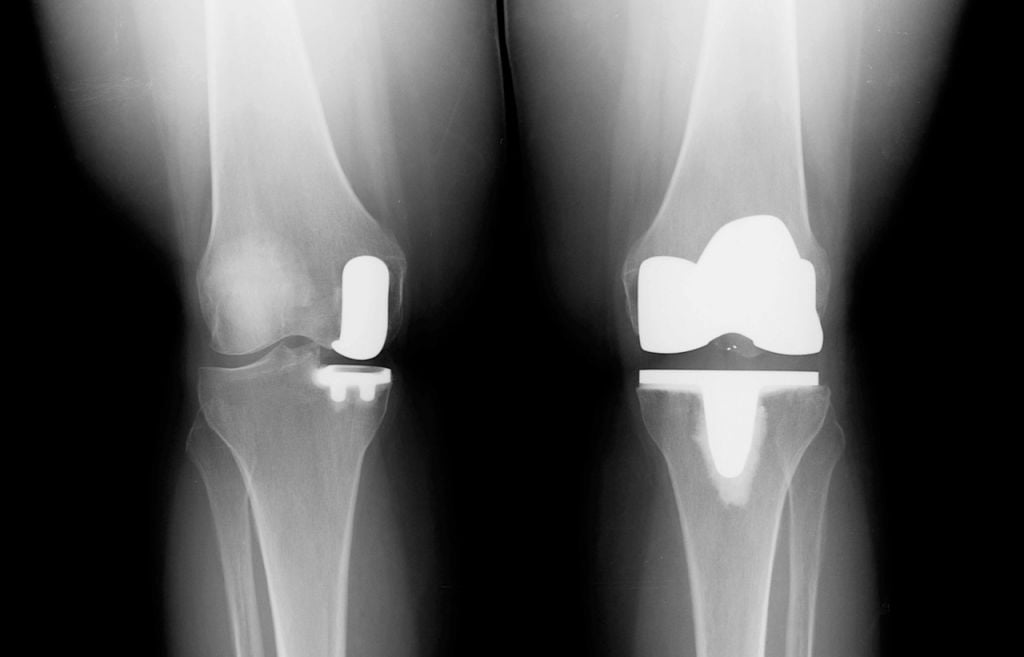
Слева частичная операция, справа тотальная.
- Частичное (парциальное) эндопротезирование позволяет отдельно провести замену пораженного коленного, бедренного или большеберцового компонентов коленного сустава через небольшие разрезы (до 8см) под контролем навигации компьютерной техники. Такая операционная методика не наносит значительных повреждений мягким тканевым и костным структурам, что значительно способствует быстрой тканевой регенерации и реабилитации.
Виды используемых эндопротезов
Главная составляющая при выборе протеза для пациента – биосовместимость. Важно исключить отторжение организмом материалов, входящих в комплектацию эндопротеза. Искусственные элементы протеза должны выдерживать вес тела и продолжительные нагрузки, выполнять при этом, все анатомические суставные функции.
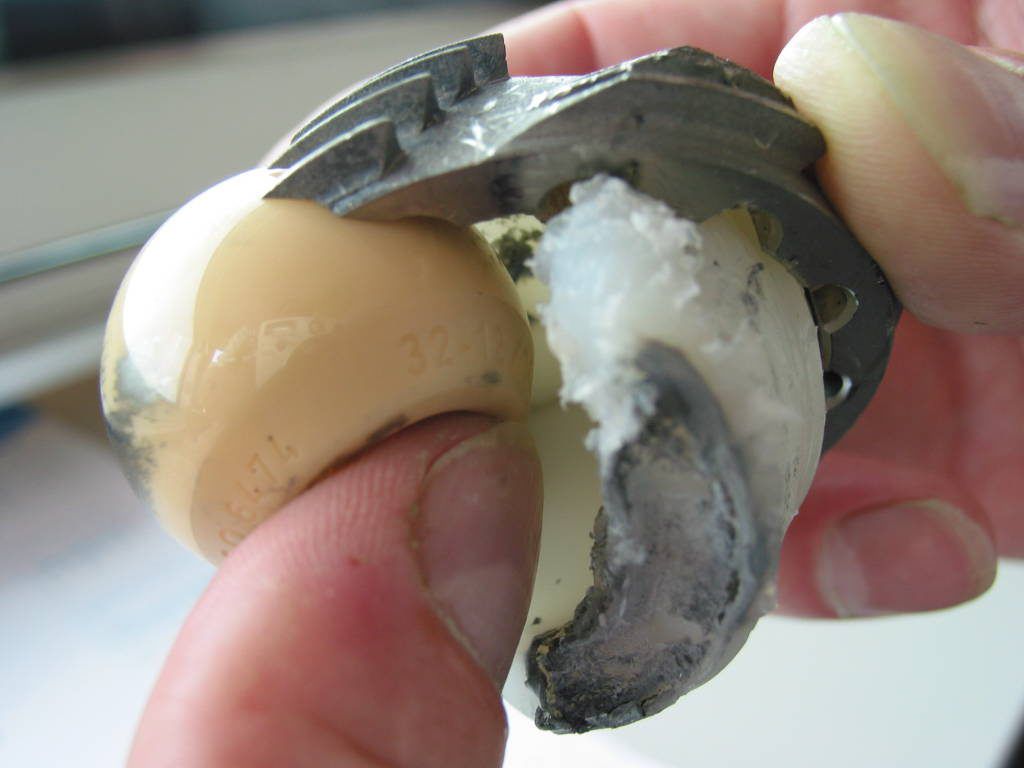
Пример износа импланта ТБС.
В МЦ Владивостока используют различные модификации протезов. Предпочтение отдается эндопротезам изготовленных из сплава титана, кобальта или хрома, на керамической основе и высокомолекулярных полимерах. Такие импланты долговечные и износостойкие. Опытный хирург сам предложит правильный тип протеза, либо разумную его альтернативу.
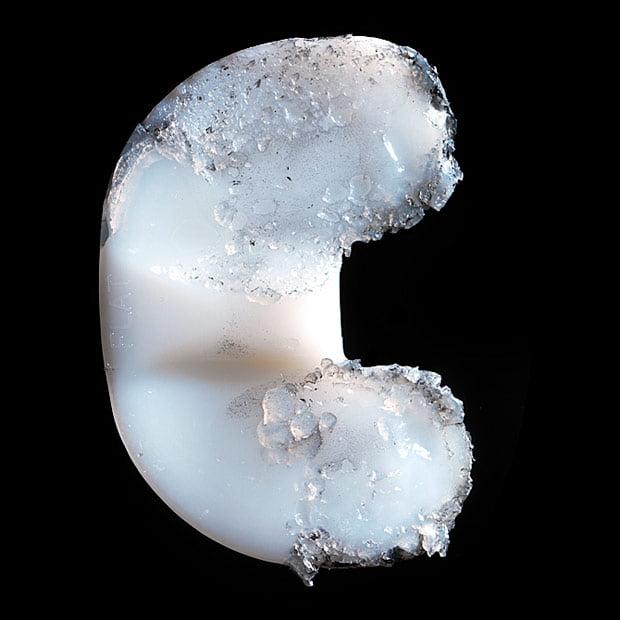
Износ пластиковой платформы.
Реабилитация во Владивостоке
Цель восстановительного лечения в послеоперационном периоде – адаптировать изношенный мышечно-связочный аппарат к новому суставу – привести в нормальный тонус мышечные ткани и упорядочить активность мышц с координацией. Реабилитация пациента начинается с индивидуально подобранной программы лечения, включающей:
- лечебную физкультуру;
- сеансы массажа;
- механотерапию (восстановительные тренажеры)
- процедуры физиотерапии;
- техники мануальной и рефлексотерапии.
Единственные во Владивостоке центры, где собрано необходимое для современной реабилитации оборудование – это МЦ ФВФУ и РЦ Хокуто где восстановление двигательных функций прооперированных пациентов проводится под руководством высокопрофессиональных врачей.

Цены и квоты на лечение
Цены на замену коленного сустава варьируются от 90 000 руб, тазобедренного – от 160 000 руб. Но провести операцию можно бесплатно – по квоте. Существует два варианта бесплатного лечения – за счет федеральной квоты и страховой.
Осложненные патологии, требующие сложной операции, финансирует федеральный бюджет. Необходимость в установке импланта определяется лечащим врачом. Он же и подготавливает все необходимые документы для передачи в департамент. После решения комиссии Минздрава адресная квота направляется в то учреждение, где будет оперироваться данный пациент.

При менее затратной операции, оплату проводит фонд ОМС. Врач готовит необходимый пакет документов и направляет их в медицинский центр, где готовы прооперировать данного пациента. В этом случае, в специализированном центре сами оформляют талон-заявку на страховое финансирование. Оплата дорогих протезов (к примеру – с керамической парой суставных составляющих) по квоте не предусмотрена.
Чешские технологии
Наравне с техниками эндопротезирования, применяемые во Владивостоке, мы предлагаем замену крупных суставов в Чехии методом MIS-1 и MIS-2 – минимально инвазивным доступом. Этот метод характеризуется малой кровопотерей, не выраженным болевым синдромом и короткими сроками восстановительного периода.
Замена ТБС методом MIS-1 проводится посредством одного стандартного разреза для доступа к поврежденному суставу. Обычно, это заднебоковой или переднебоковой доступ. Особенность MIS метода – сохранение суставной капсулы и суставных связок, минимальное травмирование мышечных волокон, вплоть до полного отказа их иссечения. При этом, сохраняется целостности ягодичных мышц и фиксация коротких бедренных ротаторов. Установка протеза может проводится методом цементной и бесцементной фиксации.
Операция MIS-2 предусматривает наличие двух разрезов для доступа к суставу. Считается наиболее сложной и трудоемкой. Время проведения операции увеличивается из-за недостаточного обзора суставной впадины и проксимальной зоны бедра. При такой технике хирургического вмешательства требуется рентгеноскопическое сопровождение и большой опыт хирурга.
Крестообразные связки - это особые связочные структуры располагающиеся внутри коленного сустава, состоящие из коллагеновых волокон.
В коленном суставе две крестообразные связки: передняя крестообразная связка (ПКС) и задняя крестообразная связка (ЗКС).


Повреждения крестообразных связок - распространенная проблема коленного сустава. Чаще всего травмируется передняя крестообразная связка. Нередко возникают сочетанные повреждения одного или обоих менисков (2) вместе с повреждением (полным или частичным) крестообразной (чаще передней 1) и боковой связки (3).
Травматические повреждения крестообразных связок это удел молодых, физически активных молодых людей, занимающихся спортом, физкультурой. Но и в зрелом возрасте происходят подобные травмы. Причиной повреждений передней крестообразной связки является скручивание и смещение вперед голени в сочетании со сгибанием в коленном суставе. Кроме того возможны резкое переразгибание (выпрямление) голени, боковой удар по коленному суставу. Такие травмы зачастую возникают при подвижных видах спорта, единоборствах, катании на горных лыжах, коньках.
Задняя крестообразная связка чаще всего повреждается при ударе по голени. Возможны полные и частичные повреждения крестообразных связок. Такое деление позволяет применять разные методики лечения.

Сразу после травмы (спортивной) появляется боль в суставе, колено отекает. Возникает гемартроз – скопление крови в суставе. Боль может разной степени интенсивности, от нестерпимой, до незначительной.
При длительно существующем повреждении крестообразной связки может развиться нестабильность коленного сустава. Проявляется она болью, слабостью, неустойчивостью в суставе, щелчками, проходящими блокадами и субблокадами сустава.
Если Вы получили травму коленного сустава и обнаруживаете у себя симптомы описанные выше, Вам необходимо обратиться за специализированной медицинской помощью. Диагностирует внутрисуставные повреждения врач травматолог-ортопед. Во время осмотра выясняются жалобы, механизм травмы, характер проводимого лечения. Осматривается коленный сустав, исследуется амплитуда движений в суставе. Оценивается состояние связочного аппарат сустава (стабильность сустава). Для этого выполняются тесты переднего и заднего выдвижного ящика. При необходимости выполняется диагностическая пункция сустава с целью установления характера жидкости в суставе (кровь, наличие сгустков крови, жировых включений, синовиальная жидкость).
В обязательном порядке выполняется рентгенография коленного сустава в стандартных прямой и боковой проекциях.
Высокоинформативным методом обследования является магнитно-резонансная томография (МРТ). Назначает МРТ врач.
При первичном обращении за медицинской помощью травмированный коленный сустав иммобилизируют (обездвиживают) для придания покоя, обезболивания и возможности фиксации поврежденной связки. Для иммобилизации используется медицинский гипс, либо другое фиксирующее приспособление. Срок иммобилизации варьирует от 4 до 6 недель. Необходимо помнить, что в ряде случаев крестообразные связки при должной иммобилизации находят новые точки фиксации и в дальнейшем выполняют свою функцию. В период иммобилизации рекомендуются упражнения для мышц бедра. После прекращения иммобилизации жесткий ортез меняется на полужесткий, с шарнирами и назначается реабилитация включающая лечебную физкультуру (ЛФК), физиолечение. Особое внимание уделяется восстановлению объема движений в коленном суставе, тонусу 4-х главой мышцы бедра.

Если после проведенного восстановительного лечения стабильность коленного сустава не восстанавливается, если Вы планируете заниматься спортом, а сустав беспокоит, если в повседневной жизни колено не устойчиво, проводится повторное (в динамике) обследование, и Вам может быть предложено хирургическое лечение. Цель лечения - пластика (протезирование) поврежденной связки. Пластическим материалом могут быть как собственные сухожилия и связки, так и искусственные материалы, а так же донорские ткани. Во время артроскопической операции с использованием современного оборудования, удаляются остатки поврежденной связки. В случае необходимости выполняется шов либо резекция повреждённого мениска.


Для дальнейшего восстановления функции сустава после операции в обязательном порядке назначается лечебная физкультура и физиолечение. В ряде случаев назначаются лекарственные препараты такие как нестероидные противовоспалительные, хондропротекторы, препараты для профилактики тромбозов вен. Возвращение к физическим нагрузкам, в том числе и спортивным определяется Вашим лечащим врачом.
В Медицинском центре ДВФУ проводятся эндоскопические операции по восстановлению (пластики) крестообразных связок. Операции выполняются с использованием современного оборудования KARL STORZ, De Puy Mitek, Smith&Nephew.
Если у Вас есть проблемы с коленным суставом, возникают вопросы по лечению, Вы можете обратиться в наш центр. Запись по телефону 8 (423) 223-00-00
Мениски - это особые прослойки, располагающиеся внутри коленного сустава и состоящие из фиброволокнистого хряща полулунной формы. Мениски сглаживают несоответствие круглых мыщелков бедренной кости и плоской большеберцовой кости, выполняют амортизирующую и стабилизирующую функции.
Всего в коленном суставе два мениска: внутренний (медиальный) и наружный (латеральный).


Рис. 1. Схематичное строение менисков

Рис. 2. Эндоскопия коленного сустава. Неповрежденный медиальный мениск. Эндоскопическим способом осматривается свободный край мениска.
Мениски в поперечном разрезе имеют треугольную форму. “Основание” мениска крепится к капсуле сустава. В этом месте в толщу мениска проникают питающие его кровеносные сосуды. Врачи травматологи-ортопеды называют эту часть мениска красной зонной. В центре мениска сосуды ветвятся, превращаются в капилляры – это так называемая розовая зона. Вершина треугольника направлена в полость сустава, она лишена кровоснабжения и считается белой зоной.

Рис. 3. Поперечное строение мениска 1. Красная зона 2. Розовая зона 3. Белая зона
Такое деление при повреждениях менисков позволяет принимать решение о том или ином виде лечения.
Повреждения менисков - самая распространенная проблема коленного сустава. Разрывы менисков встречаются с частотой 60—70 случаев на 100 000 населения в год. У мужчин разрывы менисков возникают в 2,5—4 раза чаще чем у женщин. Условно их можно разделить на травматические, которые чаще возникают у молодых, физически активных людей и дегенеративные, которые чаще бывают у пациентов более старшей возрастной категории, могут произойти без травмы, на фоне дегенеративных изменений мениска. Если не лечить травматический разрыв, то он впоследствии станет дегенеративным.
Чаще всего травмируется внутренний (медиальный) мениск. Реже повреждается наружный (латеральный) мениск. По мере развития артроскопии коленного сустава чаще стали выявлять сочетанные повреждения обоих менисков. Другим сочетанным повреждением является травма одного или обоих менисков в сочетании с разрывом (полным или частичным) крестообразной (чаще передней) и боковой связки. Это так называемая “несчастная триада”. Разрывы менисков сопровождают до 47% переломов мыщелков большеберцовой кости и нередко наблюдаются при переломах бедренной кости.
Дегенеративные повреждения менисков возникают без значительной травмы, при обычных бытовых ситуациях: вставание с корточек, во сне, и т.п.
Наиболее часто возникающие симптомы при повреждениях менисков:
✔ боль при движении
✔ ограничение движений (разгибание) в суставе
✔ отек коленного сустава
Травматический разрыв мениска происходит при скручивании, то есть при осевой нагрузке в сочетании с ротацией и сгибанием голени, при так называемых “твистовых” движениях. Обычно сразу после травмы появляется боль в суставе, колено отекает. Боль при разрыве мениска может быть разной степени интенсивности, от нестерпимой, когда невозможно наступить на ногу, до незначительной, когда боль беспокоит при определенных движениях.


Рис. 4. Варианты повреждения менисков.
Стоит отметить, что блокада коленного сустава может быть вызвана не только разрывом мениска, но и другими причинами. Хронические, или дегенеративные, разрывы чаще возникают у людей старше 40 лет. Как правило, в анамнезе не всегда удается обнаружить травму. Выявляется лишь очень незначительное воздействие, например сгибание ноги, приседание или спонтанное повреждение, например при вставании с кресла. Дегенеративные разрывы чаще вызывают только боль.
Диагностирует повреждение мениска врач травматолог-ортопед. Проводится осмотр пациента. При очной консультации выясняются жалобы, причины возникновения боли, нарушения функции сустава. Осматривается коленный сустав, исследуется амплитуда движений в суставе. Оценивается состояние связочного аппарат сустава (стабильность сустава). При необходимости выполняется диагностическая пункция сустава с целью установления характера жидкости в суставе (кровь, наличие сгустков крови, жировых включений, синовиальная жидкость). Пункция сустава, в том числе, позволяет уменьшить внутрисуставное давление и облегчить страдание пациента. Кроме того введение местноанестезирующих препаратов (лидокаин, маркаин) после пункции в ряде случаев позволяет устранить блокаду сустава.
Дальнейшее обследование включает рентгенографию коленного сустава в прямой и боковой проекциях. В ряде случаев может быть назначено ультразвуковое исследование сустава. К сожалению, информативность данного метода невысока, может применяться в отсутствии магнитно-резонансной томографии.
Более информативным методом обследования является магнитно-резонансная томография (МРТ). Точность МРТ в диагностике разрыва мениска составляет примерно 90—95%. Назначает МРТ врач, данное исследование позволяет с высокой долей вероятности установить диагноз, особенно при длительно существующей проблеме в коленном суставе. При острой травме, с блокадой, гемартрозом на первом месте стоит клиническое и рентгенологическое обследование, выполненное опытным травматологом-ортопедом. Поэтому не стоит самостоятельно назначать себе исследования, которые могут оказаться пустой тратой времени и денег.


Рис. 5. Артроскопическая картина повреждения менисков: а) Лоскутный разрыв тела мениска по типу “собачьего уха”; б) Разрыв-расслоение мениска.
После проведенного обследования и установления диагноза Вам может быть предложено хирургическое лечение.
Чаще всего это эндоскопическое вмешательство, выполняемое через небольшие проколы. Во время операции артроскопии, выполняемой в условиях операционной, под обезболиванием, с использованием современного оборудования, в полость сустав помещается эндоскоп диаметром 4,5 мм.

На первом этапе операции врач обследует полость сустава, оценивает состояние структур. При выявлении повреждения мениска (медиального, латерального), учитывая анамнез, клинику, предварительно информируя пациента (во время беседы перед операцией) может быть выполнена резекция (удаление) поврежденной части мениска, либо его шов (в случае массивного травматического разрыва в красной зоне).
После артроскопии, резекции мениска, пациент в считанные часы после операции может начать ходить с полной опорой на ногу, не пользуясь средствами внешней опоры (костыли, трость), ведь сустав не обездвиживается.
При выполнении шва мениска, на определенное время (рекомендуемое лечащим врачом) сустав обездвиживается(жесткий брейс), используются костыли.
Для восстановления функции сустава после операции в обязательном порядке рекомендуется лечебная физкультура, физиолечение. В ряде случаев рекомендуются лекарственные препараты, такие как нестероидные противовоспалительные, хондропротекторы.
В Медицинском центре ДВФУ проводятся артроскопические операции на коленном суставе. Возможно выполнение шва мениска, резекции менисков и других манипуляций на коленном суставе. Операции выполняются с использованием современного оборудования KARL STORZ.


Публикацию подготовили
врачи травматологи-ортопеды МЦ ДВФУ
А.Л. Осипов и А.Ф. Волков
Эндопротезирование коленного сустава – это сложная высокотехнологичная ортопедическая операция по замене поврежденного или изношенного сустава искусственным имплантатом, повторяющим анатомическую форму здорового сустава.
Цель операции - купирование болевого синдрома, увеличение объема движений, восстановление оси и длины конечности. Эндопротезирование коленного сустава является наиболее эффективным, а порой и единственным методом лечения патологии коленного сустава.
Состояния, при которых выполняется такая операция:




· посттравматический артроз коленного сустава III стадии;


· деформация (варусная или вальгусная) конечности, сочетающаяся с гонартрозом;




· воспалительные изменения сустава в результате ревматоидного артрита, подагры, псориаза и др.

Показания для операции при выраженном гонартрозе:
· Сильные боли при ходьбе, подъеме или спуске по лестнице, трудно сесть на стул. При ходьбе необходимы дополнительные средства опоры: костыли, трость.
· Хроническое воспаление и отечность сустава, не снижающееся в покое и после приема лекарств.
· Деформация нижней конечности.
· Контрактура коленного сустава – нарушение сгибания, разгибания в суставе.
· Отсутствие эффекта от приема нестероидных противовоспалительных средств. Действие этих препаратов снижается по мере прогрессирования остеоартрита.
· Отсутствие эффекта от других методов лечения:
• внутрисуставного введения различных препаратов
Основной жалобой у пациентов является боль! Ограничение подвижности в суставе и деформация нижней конечности беспокоят пациентов в меньшей степени. Если боли незначительные или умеренные, то в этом случае эндопротезирование коленного сустава лучше отложить.
Оптимальный возраст пациентов для замены (эндопротезирования) коленного сустава - 60 лет и более. Молодым пациентам такая операция выполняется нечасто по строгим показаниям.
Противопоказания к плановой операции:
• заболевания желудочно-кишечного тракта (язвенные и эрозивные поражения);
• заболевания сердца с нарушением работы сократительной деятельности и проводящей системы;
• заболевания сердечно-сосудистой системы: неконтролируемая артериальная гипертензия (уровень АД более 160/100 мм рт.ст.), перенесенный в течение последних 12 месяцев инфаркт миокарда или инсульт;
• заболевания бронхо-легочной системы, не обеспечивающие адекватную вентиляцию;
• нарушение мочевыделительной системы;
• нарушение психики пациента, приводящие к эмоциональным всплескам и беспорядочной двигательной активности;
• низкая прочность костей, не позволяющая установить имплантаты (остеопороз тяжелой степени);
• наличие гнойных воспалительных заболеваний (свищевая форма остеомиелита, язвенные поражения кожи нижних конечностей и т.д.), наличие ран, ссадин на теле;
• наличие очага гнойной инфекции (тонзиллиты, кариозные зубы, хронические гаймориты и отиты, гнойничковые заболевания кожи);
• гнойное содержимое внутри суставной сумки коленного сустава, распространение которого может вызвать осложнения при выполнении оперативного вмешательства;
• недавно перенесенные острые респираторные заболевания (простудные) или другие инфекционные болезни (ангина и др.), перенесенные в последние 3-4 недели;
• повышение температуры тела на момент поступления более 37 гр;
• недавно перенесенные заболевания сосудов нижних конечностей (тромбофлебит или тромбоз глубоких вен нижних конечностей) рекомендуемый промежуток до планового вмешательства – 6 месяцев;
• молодой возраст пациента;
• невозможность самостоятельного передвижения;
• невозможность активного разгибания в коленном суставе;
• ожирение 3 ст. (индекс массы тела более 40);
Операция по замене коленного сустава планируется и выполняется с учетом медицинских показаний, характера заболевания, а также физиологических особенностей, возраста, веса пациента и степени его физической активности.
Несколько клинических наблюдений. Все пациенты проходили лечение в нашем отделении.
Клинический пример №1.
Правосторонний посттравматический гонартроз Rg III ст. Сросшийся перелом правой бедренной кости в условиях синтеза стержнем.


После тотального цементного эндопротезирования коленного сустава эндопротезом Sigma CR.


Клинический пример №2.
Посттравматический правосторонний гонартроз Rg III ст. Сросшийся перелом правой бедренной кости со смещением. Смешанная контрактура правого коленного сустава НФ 3 ст. Genu valgum.


После тотального цементного эндопротезирования коленного сустава эндопротезом De Puy Sigma.


Клинический пример №3.
Правосторонний гонартроз Rg III ст. Смешанная контрактура правого коленного сустава НФ 3 ст. Дефект медиального мыщелка большеберцовой кости. Genu varum.


После тотального цементного эндопротезирования коленного сустава эндопротезом.


В послеоперационном периоде рекомендуется:
В течение 6 недель при ходьбе нужно использовать костыли, затем пользоваться тростью на срок установленный врачом.
Необходимо постоянно выполнять назначенную гимнастику.
Упражнения – решающий компонент Вашей реабилитации особенно в течение первых дней после операции.
Не прекращать выполнять упражнения даже после полного восстановления. Очень важно постоянно поддерживать мышцы в хорошем тонусе.
Бережное отношение к послеоперационной ране. Вдоль Вашей послеоперационной раны по передней поверхности коленного сустава будут наложены швы или специальные скобы. Скобки или швы нужно снять через три недели после операции.
Нельзя допускать попадания на рану воды, пока она полностью не заживет.
Для профилактики тромбоза вен нижних конечностей следует носить компрессионные чулки. Параллельно с этим в течение 4-6 недель необходимо принимать антикоагулянты.
Снижение аппетита часто бывает в течение нескольких недель после операции. Необходимо потребление достаточного количества жидкости. Включить в рацион продукты с повышенным содержанием железа.
Вы должны вернуться к нормальной активности и повседневной жизни в пределах 6-8 недель после операции. В течение этого времени Вы будете испытывать дискомфорт при активных движениях и ночью.
Успех операции во многом зависит от того, как Вы следуете рекомендациям лечащего врача.
В нашем Центре травматологии и ортопедии, эндопротезирования и реконструктивной хирургии используются только современные эндопротезы коленного сустава, хорошо зарекомендовавшие себя в международной практике.
Публикацию подготовил врач травматолог-ортопед Михайлов Василий Васильевич.
Читайте также:


