Операции челюстно лицевая хирургия нижняя челюсть
Двухчелюстная операция, гениопластика и ринопластика — именно к этим хирургическим вмешательствам обратилась читательница Cosmo. Почему девушка решилась на это и как выбрала врача, что стоит знать о постоперационном периоде и на какие моменты стоит обратить внимание — узнай из ее личной истории.
Мой путь к подобным изменениям во внешности начался еще в 2010 году, когда я первый раз поставила брекеты. На тот момент об ортогнатических операциях (иными словами, о хирургическом воздействии на челюсть) знали, мне кажется, только самые профессиональные стоматологи-ортодонты, к которым мой ортодонт, к сожалению, не относился. В итоге – минус 2 верхних зуба. Да, зубы стали прямыми, но прикус как был странным, таким и остался. Это только потом я узнала такие слова, как дистальный и мезиальный, но это случилось сильно позже. Об этом расскажу подробнее.
В 2015 году я начала задумываться над тем, что мой профиль, мягко говоря, далек от идеала и сделать ринопластику было бы совсем неплохо. В профиль нос предательски торчал впереди челюсти, и мне это не нравилось. Я стала прикидывать стоимость операции и наткнулась на форум о пластической хирургии, где заметила ветку о гениопластике (то есть костном перемещении подбородка), изучила и подумала, что, возможно, это как раз мой случай. Я зарегистрировалась, написала в поддержку хирургов, чтобы они подсказали, что мне лучше сделать — нос или подбородок. И тут на удивление мне пришли ответы от нескольких хирургов, они единогласно рекомендовали для начала поправить прикус.
Затем я еще пару недель изучала информацию в интернете на тему операций на челюстях. Всем, кто задумывается о подобных вмешательствах, крайне рекомендую изучить страницы ветки про остеотомию. Там есть несколько крайне интересных историй как с хорошим результатом, так и с не самыми удачными вариантами развития событий, которые, к сожалению, также имеют место быть.
Для меня было важно, чтобы ортодонт умел работать с такими, как я. Что я имею в виду? Мой прикус был дистальным: нижняя челюсть меньше верхней и уходит назад. От этого в профиль получаешь эффект скошенного подбородка и так называемое птичье лицо. Мы, дистальщики, почти всегда на фотографиях выдвигаем челюсть вперед, чтобы на фото получалось немного гармоничнее. Мезиальный прикус — нижняя челюсть выдвинута сильно вперед. Яркий пример – Ксения Собчак.
Подобные операции можно делать бесплатно – по квоте, так как это считается аномалией и подходит под статью ВМП (высшая медицинская помощь). Но (!) у топ-хирургов, фамилии которых я указала, очередь на операции по квоте не менее двух лет. У остальных в МГМСУ очередь поменьше, но, к сожалению, найти о них отзывы в интернете довольно проблематично, поэтому я не рискнула обращаться к ним.
У меня все усугублялось проблемами с суставом, которые выявились после МРТ. Я какое-то время на брекеты надевала еще окклюзионную каппу, которая ставит на место сустав.
Кстати, хирург может посоветовать ортодонта, с которым он часто работает в паре, а ортодонт, разумеется, может посоветовать хирурга. Но никто ни на чем не настаивает обычно.
- Шок. Да, ты смотрел видео на YouTube подобных историй, ожидал чего-то подобного, но, конечно, не такого. Лицо все онемело и совсем не двигается. Даже жидкое не знаешь, как пить. Сходить в уборную не то что проблема — проблемище (!).
- Хочется рыдать от того, как тебе плохо после операции. Но, конечно, вариантов нет — уже ничего не исправить, так что ты просто лежишь и терпишь.
- Спать очень тяжело. Мне было еще тяжелее, так как рот почти не открывался, а нос не дышал. Кислорода крайне мало, поэтому спишь по полчаса, просыпаешься – и всё по кругу.
На второй день приезжает хирург и вселяет немного уверенности, что всё будет хорошо. На четвертый день тебя выписывают.
Дом есть дом, в нем автоматически становится лучше. Пьешь горсть таблеток несколько раз в день, что крайне сложно, так как, повторюсь, рот практически не открывается.
Из еды — только жидкое: бульон, йогурт, детские каши до 6 месяцев, разбавленные водой. И мой личный лайфхак – шоколадное молоко, которое делало жизнь чуточку приятнее.
Что касается сна, то первую неделю его практически нет. Те, кто делают подобные операции без ринопластики, с такой проблемой не сталкиваются, так как нос у них дышит.
Первые 10 дней действительно очень тяжело. Потом с каждым днем все лучше и лучше. На пятый день из носа вытаскивают распорки (специальные пластмассовые трубочки), и он начинает дышать. К десятому дню ты уже привыкаешь ничего не есть и приспосабливаешься. Кстати, за месяц восстановления, когда ты ничего не ешь, худеешь примерно на 5-10 кг (в зависимости от начального веса). У меня ушло 6 килограммов, чему я была безмерно рада.
Важно уделить особое внимание физическим ощущениям и моральному состоянию. О физических ощущениях: у тебя полностью онемевшая нижняя часть лица, причем как снаружи, так и внутри. Не день, не два, а несколько месяцев. Челюсть как будто не твоя. Восстановление чувствительности — самый медленный процесс, так как по сути тебе перерезали все нервные окончания.
Каждый день ты должен снимать специальные резинки, которые держат челюсть в одном положении, чистить зубы, пытаться открывать рот, а потом заново их, резинки, надевать. А внутри – раны и нитки после операции. И ты их не чувствуешь, но знаешь, что тебе отрезали и переставили челюсть и что эти раны — места разрезов, а эти нитки — это то, что держит твои десна. И вот снимаешь ты резинки, берешь в руки зубную щетку и пытаешься чистить зубы. В первый раз я чуть в обморок не упала. Буквально.
Следующая стадия — ты пытаешься хотя бы немного, но открыть рот, а он вообще не открывается. От слова совсем. Это странно звучит, да, но это пока ты с этим сам не сталкиваешься.
Восстановление открываемости рта — до 4 месяцев для дистальщиков. У мезиальщиков, насколько я знаю, процесс происходит быстрее. Почему именно, может рассказать хирург. Первые пару месяцев ты вообще не веришь, что когда-либо сможешь открыть рот и откусить бургер. Примерно через месяц врач разрешает есть мягкую пищу – бананы, колбасу и прочее. Это очень странно, когда такие простые вещи, как просто откусить бутерброд, – для тебя целое событие, а вкус колбасы – самое лучшее, что ты когда-либо ел.
Примерно через полгода после операции снимают брекеты. Отеки сошли, брекеты сняты – и ты выглядишь потрясающе. И вот он еще один шок, но только уже очень приятный. Это новая ты, которой всегда мечтала быть, и это правда. Все прежние мысли, негодования, переживания, болезненные и неприятные ощущения исчезли. Осталась только новая классная ты!
Стоит ли это того? Безусловно. Жалею ли я? Ни капельки. Повторила бы, если бы знала, через что придется пройти? Да, да и еще раз да!
Резюмирую, что было сделано: двухчелюстная операция, гениопластика и ринопластика. Подготовка к операции (удаление зубов + брекеты) – около полутора лет. Восстановление после операции – от 3 до 6 месяцев. Примерно через полгода после операции – снятие брекетов. После брекетов могут понадобится онклюзионные накладки (по сути коронки на зубы) на задние зубы для лучшего смыкания зубов (+ 35 тысяч за зуб).
Некоторые патологии прикуса невозможно исправить без хирургического вмешательства. Иногда только посредством проведения операции можно добиться гармоничного внешнего вида лица и нормального функционирования зубочелюстной системы. В современной практике достаточно распространена остеотомия нижней челюсти. Чуть реже выполняется она на верхнюю челюсть. Сегодня мы расскажем вам, что представляет собой эта процедура, продемонстрируем на фото результаты до и после хирургических операций.
Коротко об операции
Осложнения остеотомии челюсти
Тяжелые последствия радикального вмешательства по исправлению аномалий прикуса наблюдаются крайне редко. Большинство осложнений остеотомии считаются традиционными для челюстно-лицевых операций.
Виды вмешательств на верхней челюсти
Выделяют два основных типа остеотомии: общую и сегментарную.
Общая, в свою очередь, подразделяется еще на три подтипа. Они получили свое название по фамилии автора, который их придумал: остеотомия верхней челюсти по Ле Фор 1, 2, 3.
Отдельно выделяют три подтипа сегментарных операций:
- Предчелюстная остеотомия.
- Задняя остеотомия верхней челюсти.
- Операция на нижнем лабиальном сегменте.
Каждый из видов сегментарной остеотомии верхней челюсти имеет свои особенности. Первый вид заключается в перемещении резцовой кости, второй способ — в изменении размещения задних альвеолярных сегментов, а операция на нижнем сегменте — в репозиции нижних передних зубов.
Что такое остеотомия?
Остеотомия – разновидность операции, которая выполняется на одну из челюстей, а иногда и на обе одновременно. Ее назначают при тяжелых патологиях прикуса, аномальном развитии челюстей, для ликвидации последствий неудачного хирургического лечения врожденных расщелин неба. На нижнюю челюсть операцию часто проводят при переломах и смещениях. Выделяют фрагментарную или полную остеотомию.
Перечисленные дефекты не только отрицательно сказываются на внешности человека и становятся источником психологических проблем, но и провоцируют развитие заболеваний. Они могут стать причиной нарушения дыхательной функции, заболеваний челюстных суставов, проблем с пищеварительной системой. Именно поэтому вовремя проведенная остеотомия значительно улучшает качество жизни человека.
Показания к операции
Остеотомия верхней челюсти проводится в следующих случаях:
- при выраженном нарушении прикуса и несмыкании зубных рядов, которое не устраняется ношением брекетов или другими ортодонтическими способами;
- патологическом росте костей верхней челюсти;
- сильно выраженном нарушении пропорций лица, которое доставляет человеку неудобства с эстетической стороны.
Но операция проводится не только с целью сделать лицо более красивым. Иногда эти дефекты могут способствовать развитию тяжелых состояний, угрожающих жизни:
- нарушению дыхания;
- заболеваний суставов челюстей;
- воспалительных процессов в желудочно-кишечном тракте.
Остеотомия способна предотвратить развитие этих последствий и даже спасти жизнь больному.
Эффект от операции
Через некоторое время после проведения остеотомии, когда реабилитационный период остается позади, люди отмечают положительный эффект операции.
- Облегчается откусывание и пережевывание пищи, что хорошо сказывается на функциях желудочно-кишечного тракта.
- Снижается износ зубов и их разрушение в результате неправильного прикуса.
- Устраняются эстетические дефекты внешности – нормализуется прикус, достигается гармоничное соотношение нижней и верхней челюстей, скрываются недостатки улыбки. Все это сказывается на повышении самооценки и появлении уверенности в себе.
- Снижается риск развития заболеваний височно-нижнечелюстного сустава в результате снижения нагрузок на него.
- Если дефект образовался в результате перенесенных травм, то остеотомия поможет вернуть лицу привлекательный внешний вид.
Высокая эффективность делает остеотомию достаточно распространенной и востребованной операцией. Результаты остеотомии челюсти вы можете увидеть на фото.
Противопоказания к операции
Иногда одного желания пациента недостаточно для проведения вмешательства. Наличие некоторых состояний полностью исключает возможность остеотомии верхней челюсти:
- несовершеннолетие, так как у детей и подростков продолжает формироваться костная ткань;
- пародонтоз в активной стадии или запущенное хроническое течение;
- нарушение свертываемости крови;
- системные болезни соединительной ткани (системная красная волчанка, ревматоидный артрит и прочие);
- наличие сахарного диабета;
- неподготовленный зубной ряд.
Противопоказания
В некоторых случаях проведение остеотомии может быть противопоказано. Она никогда не проводится лицам, не достигшим совершеннолетия, по причине продолжающегося формирования костной ткани. Также в проведении операции может быть отказано по следующим причинам:
- неподготовленные зубные ряды;
- инфекционные заболевания;
- нарушение свертываемости крови;
- сахарный диабет.
Нужно отдавать себе отчет, что первостепенно операция направлена на корректировку положения челюсти с устранением скелетных деформаций. Неправильное расположение зубов она не меняет. Поэтому перед хирургическим вмешательством может проводиться выравнивание зубов брекет-системами, их удаление, протезирование, пластическая коррекция боковых тяжей.
Подготовка к операции
Если врач решил сделать пациенту остеотомию верхней челюсти, в первую очередь он назначает рентгенографическое обследование зубного ряда. Обсуждение операционного вмешательства должно проводиться комплексно челюстно-лицевым хирургом и ортодонтом. Они детально анализируют рентгеновский снимок и принимают окончательное решение по поводу операции.
Сама по себе остеотомия не способна изменить неправильное расположение зубов. Она лишь исправляет деформацию костной ткани. Поэтому часто перед операцией пациенту необходимо пройти ортодонтическое лечение — ношение брекетов. Иногда прибегают к помощи хирургической стоматологии: установке зубных протезов, удалению зубов.
Перед началом операции пациент еще раз посещает ортодонта. Если назначались брекет-системы, врач изменит их расположение, чтобы можно было сделать остеотомию.
Только после выравнивания зубного ряда и консультации с ортодонтом пациент еще раз идет к челюстно-лицевому хирургу. Если результаты выравнивания устраивают хирурга, он обсуждает с пациентом план остеотомии верхней челюсти.
Предоперационная подготовка пациента
Вертикальная или горизонтальная остеотомия челюстей проводится пациентам только после тщательного изучения анамнеза болезни. Врач также изучает результаты анализов крови.
В стоматологии существуют следующие рекомендации пациентам перед остеотомией челюсти:
- радикальное вмешательство не осуществляется пациентам, перенесшим вирусное поражение за 2 недели до плановой операции;
- малейшие признаки недомогания больного являются причиной для отсрочки радикального вмешательства;
- человеку за 20 часов до остеотомии запрещено принимать пищу, алкоголь и фармацевтические средства;
- ротовая полость пациента должна быть просанированной и лишена съемных зубных протезов и ортодонтических аппаратов.
Цена хирургического вмешательства по исправлению прикуса колеблется в зависимости от сложности операции, локализации патологии, распространенности челюстно-лицевой аномалии и квалификации хирурга-стоматолога.
Ход операции
Остеотомия проводится под общим наркозом. Анестетическое вещество вводится через трубку в трахею. Больной погружается в глубокий сон и абсолютно ничего не чувствует. Все этапы операции делаются на внутренней части лица, поэтому никаких дефектов на коже не останется.
Сначала разрезаются слизистая оболочка десны и надкостница над местом прикрепления верхних зубов. Таким образом хирург получает доступ к кости.
На кости с двух сторон ставятся пометки для распилов. Специальной хирургической пилой разрезается кость верхней челюсти. Чаще всего распилы проводятся по методике остеотомии верхней челюсти по Ле Фор.
Полученный фрагмент перемещается в новое место. Он фиксируется за счет винтов и пластин. Все элементы крепления изготовлены из титана, который полностью безопасен для организма.
Иногда пациенты нуждаются в костном трансплантате. Обычно берут участок бедренной кости. Это делается в то же время, что и операция на челюсти, когда пациент находится под общим наркозом.
Порой возникает необходимость в проведении шинирования. Эта процедура представляет собой объединение нескольких зубов. Такой метод способствует закреплению зубного ряда при помощи специального оборудования. Это временная процедура. Через определенное время после операции нити удаляют.
Длительность операционного вмешательства составляет около двух часов.
Ортогнатическая хирургия. Остеотомия верхней и нижней челюсти. Гениопластика.
В XXI веке современная ортодонтия обладает огромными возможностями для решения проблем аномалий прикуса, которые связаны с неправильным расположением скелетной структуры верхней и нижней челюстей. Неправильный прикус может быть как врожденным, так и приобретенным вследствие полученных травм.
К 16-20 годам человека, такая челюстная аномалия становится более выраженной, что создает определенный дискомфорт, как психологический, так и эстетический. Люди становятся неуверенными в себе, идет снижение собственной оценки. Но это не только вопрос эстетики, подобная патология способствует развитию целого ряда заболеваний суставов, потери зубов, нарушение дыхательной функции и т.д. Все проблемы, связанные с устранением подобной дисгармонии лица, возвращением нормальной окклюзии ( прикуса) и лицевой эстетики, способна решить ортогнатическая хирургия.
В ФГБУ НКЦ оториноларингологии ФМБА России ортогнатические операции выполняют сотрудники научно-клинического отдела челюстно-лицевой хирургии. В нашем Центре работают одни из лучших специалистов России в области ортогнатической хирургии – к.м.н. Сенюк А.Н., Ляшев И.Н., Мохирев М.А. Назарян Д.Н., которые применяют не только самые современные мировые методики, но и пользуются своими собственными разработками.
Ортогнатические операции выполняют при остеотомии верхней челюсти, когда проводятся внутриротовые костные разрезы над зубами и ниже обеих глазниц, позволяющие переместить верхнюю челюсть, включая небо и верхний ряд зубов. Такое перемещение позиционируют при помощи заранее изготовленной специальной шины, которая будет надежно гарантировать ее правильное положение нижней челюсти по отношению к мягким тканям.
Остеотомия нижней челюсти предусматривает костные разрезы за коренными зубами вдоль челюсти вниз, чтобы нижняя челюсть могла двигаться как единое целое. В результате такой манипуляции нижняя челюсть, с помощью титановой пластины, плавно перемещается на новое место.
Операция гениопластики направлена на выравнивание срединной линии лица пациента, при которой производят отсечение подбородочной части нижней челюсти с перемещением ее в правильном, гармоничном направлении.
Все ортогнатические операции проводятся методом внутриротового доступа и не имеют наружных разрезов и шрамов. Такие операции, во избежании рецидивов, связанных с продолжением роста челюстей, можно проводить пациентам старше 18 лет, так как считается, что к этому возрасту завершается рост челюстей человека. Ортогнатические операции проводятся под общим наркозом и в зависимости от планирования лечения, требующего коррекции, могут длиться от одного до шести часов.
В нашем Центре, с помощью специально изготовленных пластинок из титана, специалисты фиксируют все отделяемые части челюсти. После операции возможны следующие временные симптомы – послеоперационный отек, синяки в области губ и щеки, затруднение общения в первую неделю после операции, ограниченная гигиена полости рта, онемение оперируемой области, ощущение заложенности носа. Для того, чтобы свести к минимуму риски и осложнения после операции, пациент должен выполнять рекомендации врача в восстановительном периоде. После операции пациентам рекомендована полужидкая пища, особых ограничений по питанию не существует.
Благодаря Сенюку Андрею Николаевичу в России ортогнатическая операция стала проводиться полностью с применением внутриротовых доступов, с применением предварительного предоперационного планирования таким образом, что достигается точно спланированный заранее результат, совпадающий с конечным и в плане эстетики и прикуса. Именно он организовал первую в России международную конференцию поортофациальной хирургии.
Многолетний опыт в ортогнатической хирургии и глубокое знание проблемы позволят нашим высококвалифицированным специалистам творить чудеса, как отмечают сами пациенты), возвращать пациентам уверенность в себе, вести полноценный образ жизни. Хирургическая бригада отдела, во главе с д.м.н., профессором Караяном А.С., для каждого пациента разрабатывает индивидуальную программу лечения, а внимание и тепло со стороны лечащего персонала гарантировано всем!
Неправильный прикус не только является проблемой эстетичного характера, но и негативно влияет на здоровье и жизнедеятельность человека. Аномалия может спровоцировать нарушение речи, привести к утрате зубов и развитию патологий, связанных с пищеварительной системой, из-за некачественного пережевывания пищи, поэтому исправление прикуса необходимо.
Добиться положительного эффекта при помощи брекетов, капп и других стоматологических конструкций не всегда удается. Тогда прибегают к хирургическому вмешательству. Благодаря современным технологиям операции по изменению мезиального прикуса или других челюстных нарушений и выравнивания зубов проходят быстро и с минимальными неудобствами для пациента.
Показания и противопоказания для хирургического исправления прикуса
- присутствует сильная асимметрия лица;
- строение зубных рядов имеет выраженное отклонение от нормы;
- в результате неравномерного распределения нагрузки на верхние и нижние челюсти при употреблении пищи возникает дискомфорт;
- имеются тяжелые нарушения в функционировании речевого аппарата;
- деформируются альвеолярные отростки;
- губы смыкаются не полностью;
- язык расположен атипично в полости рта;
- присутствует деформация черепного свода и врожденные аномалии в развитии челюсти;
- наблюдается дисплазия подбородка;
- произошло тяжелое травмирование лицевого скелета.
- патологическими нарушениями в работе эндокринной, сердечно-сосудистой, центральной нервной и иммунной системы;
- сахарным диабетом;
- инфекционными заболеваниями;
- туберкулезом;
- ВИЧ;
- психическими отклонениями;
- онкологией;
- заболеваниями крови, в том числе нарушением ее свертываемости;
- патологиями костной ткани.
Остеотомия верхней челюсти и нижней имеет возрастные ограничения. Это касается детей и подростков. В юном возрасте операции не проводят, так как еще идет рост челюстей, а прикус не сформирован полностью. Пациентам старше 60 лет оперативное вмешательство может быть противопоказано, но все определяется индивидуальными особенностями человека.
В отношении взрослых именно хирургическое вмешательство является надежным и быстрым способом справиться с проблемой мезиального прикуса и других аналогичных дефектов челюстей. Тем более что такие методы, как ношение брекетов, капп и других стоматологических конструкций усложняют жизнь человеку и часто оказываются бесполезными.
Современная стоматология предлагает несколько вариантов операций по исправлению челюстных проблем в зависимости от сложности дефекта и индивидуальных особенностей:
- Гениопластику. Устраняются эстетические недостатки. В ходе вмешательства подбородочная часть смещается на среднюю линию.
- Остеотомию верхней челюсти. Вместе с челюстью правильно располагают зубы и небо. Для этого осуществляются надрезы над зубами и под глазницами, сама челюсть фиксируется специальными шинами.
- Остеотомию нижней челюсти. Чтобы ее поставить в правильное положение, делают разрез кости за коренными зубами. Удержание челюсти осуществляется при помощи титановых пластин до момента, пока не нарастет костная ткань.
- Сегментарную остеотомию. Позволяет исправить прикус посредством смещения части челюсти вместе с зубами.
Подготовка к операции
Важным этапом до проведения остеотомии является подготовка к ней. Она включает в себя несколько основных стадий, соблюдение которых позволит избежать осложнений при проведении операции и в постоперационный период, а также обеспечит достижение максимального эффекта:
- Сбор анамнеза. Изначально лечащий врач должен быть проинформирован пациентом о наличии любых хронических заболеваний, чтобы скорректировать курс лечения. Ему также важно понимать, что стало причиной неправильного прикуса, является это врожденной или приобретенной аномалией. Плюс ко всему следует сообщить о наличии любых аллергических реакций на медикаменты, так как оперативное вмешательство проводится под анестезией.
- Лечение имеющихся заболеваний. В период инфекционной болезни, того же гриппа, ОРВИ или ангины, применение методов хирургии противопоказано, так как есть риск занесения инфекции.
- Выравнивание зубов. Часто перед остеотомией пациент носит брекеты в течение 8–16 месяцев.
- Компьютерное моделирование. Это позволяет спрогнозировать положение костей и конечный результат, а также все детали предстоящей операции.
- за 8–10 часов до начала вмешательства прекратить прием пищи, чтобы исключить ее попадание в дыхательные пути;
- перед самой операцией нельзя употреблять жидкость;
- запрещается курить и пить алкогольные напитки за 12 часов до оперативного вмешательства;
- с момента выздоровления после ОРЗ должно пройти минимум 2 недели, прежде чем можно будет проводить остеотомию.
Как проходит операция?
Само хирургическое вмешательство, а точнее, его особенности, напрямую зависит от челюсти, которую планируется оперировать:
Период реабилитации
Достаточно тяжелым и длительным периодом после исправления челюсти хирургическим путем является реабилитация. Ее можно разделить на несколько этапов:
- Первые сутки после операционного выравнивания прикуса. На это время для фиксации щек и подбородка пациенту накладывают сдавливающую повязку. Больному запрещают широко открывать рот, чрезмерно усердно жевать и резко сморкаться.
- Первые несколько дней после коррекции. Чтобы предупредить развитие инфекции, назначают курс антибиотиков.
- Весь реабилитационный период. Стоматолог наблюдает за новым формированием прикуса.
- 10–14 дней после хирургической коррекции нижней или верхней челюсти. В этот срок снимают швы и закрепляют резинки на брекеты.
- Три – четыре месяца после остеотомии. Из челюстного аппарата убирают винтовые крепления.
- появление синяков;
- отечность;
- нарушения речи;
- трудности с употреблением пищи;
- онемение в области рассечения, а также губ, подбородка и языка;
- болезненность при открывании рта;
- кровотечение из раны;
- чистка зубов становится проблематичной;
- может повышаться температура.
Все это очень усложняет обычную жизнь человека. Однако эффект, который достигается в результате операции, оправдывает все сопутствующие сложности восстановления верхней или нижней челюсти.
Запись на прием к врачу по полису ОМС через регистратуру или по тел.: 8(495) 954-64-11 , 8(495) 952-75-64
Запись в платное отделение: 8(495) 633-71-31
Запись на льготное зубопротезирование: 8 (495) 954-82-75
Челюстно-лицевая хирургия
Челюстно-лицевой госпиталь для ветеранов войн оказывает комплексную помощь пациентам с врожденными и приобретенными дефектами и деформациями челюстно-лицевой области, доброкачественными новообразованиями лица, заболеваниями полости рта, слюнных желез, придаточных пазух носа.
СПЕЦИАЛИСТЫ ГОСПИТАЛЯ ПРОВОДЯТ ЛЕЧЕНИЕ ПО СЛЕДУЮЩИМ НАПРАВЛЕНИЯМ:
УСТРАНЕНИЕ ПРИОБРЕТЕННЫХ И ВРОЖДЕННЫХ ДЕФОРМАЦИЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
- остеотомии нижней челюсти;
- установка компрессионно-дистракционных аппаратов при недоразвитии нижней челюсти;
- реконструктивные операции в области мозгового и лицевого черепа после ранее проведенных радикальных операций по поводу злокачественных новообразований;
- костно-пластические реконструктивные операции при дефектах нижней и верхней челюсти возникших после после травм и радикальных онкологических операций;
- пластика подбородка (гениопластика);
- остеотомия верхней челюсти по ЛеФор I, ЛеФор II, ЛеФор III;
- наложение дистракционных аппаратов;
- устранение посттравматических деформаций и реконструкция костей скулоглазничного комплекса;

Рис. Компьютерная томография пациента с посттравматической деформацией левой скулоглазничной области до и после лечения. Проведена репозиция, остеосинтез костей скулоглазничного комплекса, пластика нижней стенки глазницы внутриротовым доступом
- устранение посттравматических деформаций и реконструкция костей нозоглазничнорешетчатого комплекса;
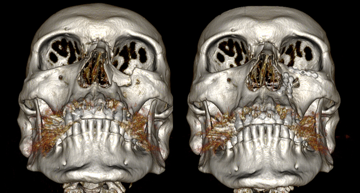
Рис. Компьютерная томография пациента с посттравматической деформацией костей носоглазничнорешетчатого комплекса до и после лечения.
- кантопексия;
- опорно-контурная пластика спинки носа аутотрансплантатами со свода черепа, пластика хрящевого и костного отделов носа, пластика крыла, кончика носа лоскутом со щеки, по Конверсу и другими методами, септопластика;

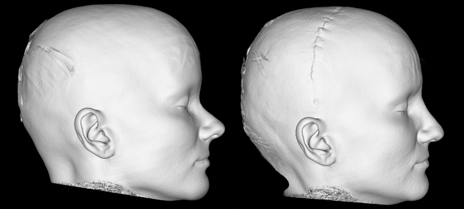
Рис. Компьютерная томографии пациентки до и после проведения опорно-контурной пластики спинки носа аутотрансплантатом со свода черепа
- опорно-контурная пластика скулоглазничной области аутотрансплантатами со свода черепа;


Рис. Внешний вид и компьютерная томография пациентки до и после опорно-контурной пластики скулоглазничной области аутотрансплантатами со свода черепа.
- опорно-контурная пластика лобноглазничной области аутотрансплантатами со свода черепа;
- эндопротезирование костей мозгового и лицевого черепа перфорированными пластинами из титана;

Рис. Подготовка эндопротеза на стереолитографической модели и компьютерная томография после проведения эндопротезирования костей черепа у пациента с обширным дефектом свода черепа.

- реконструкция нижней стенки глазницы внутриротовым доступом, устранение эно и гипофтальма, диплопии;

Рис. Внешний вид пациента с посттравматической деформацией до и после реконструкции нижней стенки глазницы внутриротовым доступом. Энофтальм справа устранен.

Рис. Компьютерная томограмма пациента с посттравматической деформацией и телекантусом до операции и после проведения опорно-контурной пластики спинки носа и трансназальной медиальной кантопексии


- устранение посттравматических гайморитов, фронтитов, этмоидитов, сфеноидитов;
- устранение посттравматических нарушений системы слезоотведения;
- удаление всех видов металлоконструкций;
- коррекция птоза верхнего века;
- иссечение рубцов лица и шеи с пластикой местными тканями;
- устранение рубцовых контрактур;
- пластика дефектов мягких тканей челюстно-лицевой области треугольными, ротационными, скользящими лоскутами;
- устранение анкилозов и дисфункций височно-нижнечелюстных суставов, артропластика височно-нижнечелюстных суставов, в том числе с использованием индивидуальных имплантатов из титана;
- пластика ушной раковины различными методами, в том числе – при тотальном дефекте;
- пластика мочки уха, коррекция торчащих ушных раковин;
- операции при макроглоссии (коррекция формы языка);
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ОСТРОЙ ТРАВМОЙ КОСТЕЙ ЛИЦЕВОГО СКЕЛЕТА
- двучелюстное шинирование при переломах челюстей;
- наложение моношин при переломах альвеолярных отростков челюстей и вывихов зубов;
- винтовая межчелюстная фиксация при переломах челюстей;
- проведение оперативного лечения переломов верхней и нижней челюстей с использованием методов внутренней фиксации, основанных на принципе абсолютной стабильности, ранней функциональной нагрузке без применения двучелюстного шинирования и винтовой межчелюстной фиксации;

Рис. Прикус пациента с переломом мыщелкового отростка нижней челюсти до и после проведения винтовой межчелюстной фиксации.
- удаление зубов из линий переломов челюстей;
- фронто-максиллярный остеосинтез;

Рис. Компьютерная томография пациента с панлицевой травмой, переломами всех костей лицевого скелета до и после лечения (острый период травмы). Проведено двучелюстное шинирование, остеосинтез нижней челюсти, костей скулоглазничных комплексов, фронто-максиллярный остеосинтез.
- репозиция и остеосинтез челюстей металлоконструкциями, в том числе - внутриротовыми доступами;

Рис. Компьютерная томография до и после лечения пациентки с переломом нижней челюсти в области мыщелкового отростка справа, переломом нижней стенки глазницы справа. Проведено двучелюстное шинирование, внутриротовой остеосинтез нижней челюсти титановыми пластинами, пластика нижней стенки глазницы титановой пластиной из внутриротового доступа.


Рис. Ортопантомограммы пациента с переломом нижней челюсти в области угла справа до и после остеосинтеза нижней челюсти титановыми пластинами.

Рис. Рентгенограммы пациентки с переломом мыщелкового отростка нижней челюсти справа с вывихом головки до и после остеосинтеза нижней челюсти титановыми пластинами.
- оперативная репозиция и остеосинтез костей скулоглазничного комплекса;

Рис. Компьютерная томография пациента с переломом костей скулоглазничного комплекса до и после лечения. Проведена оперативная репозиция и остеосинтез костей скулоглазничного комплекса титановыми пластинами.
- малоинвазивная репозиция и остеосинтез костей скулоглазничного комплекса спицами Киршнера;

Рис. Компьютерная томография пациентки до и после проведения закрытой репозиции крючком Лимберга и остеосинтеза костей скулоглазничного комплекса справа спицей Киршнера.
- репозиция и пластика нижней стенки глазницы в острый период травмы;

Рис. Внешний вид пациента с переломом нижней стенки левой глазницы (острый период травмы) до и после лечения. Проведена репозиция и пластика нижней стенки глазницы титановым сетчатым имплантатом, установленным внутриротовым доступом.


- репозиция скуловой кости крючком Лимберга;
- удаление инородных тел челюстно-лицевой области;
- хирургическая обработка ран, в том числе – укушенных, с проведением одномоментной пластики мягких тканей и закрытием дефектов;
- пластика верхней и нижней губ;
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ДОБРОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ ГОЛОВЫ И ШЕИ
- биопсия новообразований, удаление новообразований по типу расширенной биопсии;
- удаление кист альвеолярных отростков челюстей;
- проведение цистотомий челюстей;
- удаление экзостозов челюстей;
- половинная резекция нижней челюсти с экзартикуляцией и одномоментной костной пластикой;
- частичная резекция верхней челюсти с одномоментным замещением титановой конструкцией и эндопротезом;
- частичная резекция нижней челюсти в пределах альвеолярного отростка;
- тотальное удаление нижней челюсти с одномоментной пластикой;
- частичная резекция нижней челюсти с одномоментной костной пластикой и пластикой мягких тканей дна полости рта;
- удаление доброкачественных новообразований мягких тканей челюстно-лицевой области, в том числе - полости рта;
- удаление дермоидной кисты, свища в челюстно-лицевой области;
- удаление предушного свища;
- удаление врожденных свищей области носа, губы;
- удаление срединного свища и кисты шеи с резекцией рога подъязычной кости;
- удаление боковой кисты шеи;
- пластика волосистой части головы одним ротационным лоскутом с удалением опухоли волосистой части головы.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ЗАБОЛЕВАНИЙ И ОПУХОЛЕЙ СЛЮННЫХ ЖЕЛЕЗ
- хирургическое лечение ранул;
- удаление камней из протоков слюнной железы;
- удаление подчелюстной слюнной железы;
- субтотальная резекция околоушной слюнной железы с выделением ветвей лицевого нерва;
- тотальная резекция (паротидектомия) околоушной слюнной железы с выделением ветвей лицевого нерва;
- операция закрытия слюнного свища;
Операции, выполняемые на околоушной слюнной железе и связанные с манипуляцией на ветвях лицевого нерва, выполняются под оптическим увеличением на микроскопе Цейс Омни Варио 750, что позволяет избежать его травматизации.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ДРУГИХ ЗАБОЛЕВАНИЙ ПОЛОСТИ РТА
- операции при одонтогенных заболеваниях придаточных пазух носа, в том числе с пластикой дефектов альвеолярного отростка верхней челюсти (пластика ороантральных сообщений);
- микрогайморотомия с одномоментной пластикой ороантрального сообщения;
- пластика преддверия полости рта;
- пластика уздечки языка;
- пластика уздечки верхней губы;
- удаление зубов любой сложности, как под местной анестезией, так и под наркозом;
Читайте также:
- Хрустит коленка после операции по зашиванию крестообразной связки у собаки
- Киста бейкера у ребенка коленного сустава лечение отзывы
- Коррекция плоскостопия у детей дошкольного возраста методическая разработка
- Как правильно развести димексид для компресса на коленный сустав
- Латеральное смещение нижней челюсти это


