Новгород протезирование коленного сустава
Эндопротезирование как метод улучшения или восстановления необратимо нарушенной статико-динамической функции сустава находит всё более широкое применение в практике травматологов-ортопедов. Это обусловлено большим распространением заболеваний суставов среди населения. В настоящее время в мире ежегодно выполняется свыше 1,5 миллионов операций по замене больных суставов на искусственные (эндопротезирование). Только в США ежегодно имплантируется около 500 тысяч эндопротезов крупных суставов. В России, при потребности свыше 300 тысяч операций, в год выполняется лишь 15-20 тысяч. В Приволжском федеральном округе необходимо ежегодно делать около 70 тысяч эндопротезирований. В Нижегородской области потребность составляет 8125 операций в год.
При современном состоянии травматолого-ортопедической помощи в Российской Федерации эндопротезирование показано только в тех случаях, когда утраченная функция сустава не компенсируется и не может быть в достаточной для данного больного мере восстановлена другим методом: артропластикой, корригирующей остеотомией и прочими. Как правило, эндопротезирование показано лицам старше 40 лет. Людям моложе этого возраста показания ставятся индивидуально, например, при асептическом некрозе головки бедренной кости, поражениях суставов пальцев. При ревматоидном артрите и опухолевых поражениях показания ставятся независимо от возраста. А для лиц старше 60 лет эндопротезирование является операцией выбора.
- тяжёлые хронические заболевания сердечно-сосудистой системы, декомпенсированные пороки сердца, сердечная недостаточность III степени, сложные нарушения сердечного ритма, нарушения проводимости – атриовентрикулярная блокада III степени, трёхпучковая блокада,
- патология аппарата внешнего дыхания с хронической дыхательной недостаточностью,
- заболевания мочевыделительной системы с нарушением азотвыделительной функции почек, почечная недостаточность II-III степени,
- наличие печеночной недостаточности II-III степени,
- не поддающаяся коррекция патологии эндокринной системы (щитовидной железы, надпочечников, сахарный диабет),
- ВИЧ – инфекция,
- психические заболевания,
- воспалительный процесс в области предполагаемой операции, не санированные очаги хронической инфекции,
- техническая невозможность установки эндопротеза,
- выраженная остеопения,
- гемипарез на стороне предполагаемой операции.
Принципы восстановительного лечения пациентов после эндопротезирования состоят в раннем начале активного двигательного режима, возможности более ранней осевой нагрузки на оперированную конечность, ранней психотерапии, а в позднем периоде – в социально-трудовой адаптации.
Реабилитация после эндопротезирования включает четыре периода, при этом первые два проводятся в стационаре, а последующие – амбулаторно в отделениях реабилитации поликлиник или в санатории.
Первый период включает в день операции выполнение дыхательной гимнастики, ЛФК и массаж неоперированных конечностей, пассивные движения в суставах стопы и голеностопном, 5-6 раз в день разрешается принимать положение сидя с отведённой конечностью. С 2 дня активизация больного: пассивные движения в оперированном суставе, разрешается самостоятельно садиться в постели, сокращение мышц бедра, подтягивание надколенника, а также разработка активных движений в оперированном суставе, овладение весом конечности, вставание у постели, ходьба на костылях с методистом.
Второй период начинается с 3-4 недели, включает занятия в зале ЛФК, лечебную гимнастику в бассейне, укрепление мышц конечностей, улучшение трофики тканей (миоэлектростимуляцию, массаж, подводный душ-массаж).
Необходимое обследование для госпитализации и оперативного лечения, больных с заболеваниями крупных суставов:
- Общий анализ крови.
- Общий анализ мочи.
- Группа крови + резус-фактор.
- HBsAg, HCV, RW
- Коагулограмма.
- Билирубин.
- АсАт, АлАт
- Общий белок
- Креатинин
- Мочевина.
- Сахар крови.
- Рентгенография: рентгенография таза (или коленного сустава)+ боковая проекция пораженного сустава.
- ЭКГ
- Флюорография грудной клетки.
- УЗИ брюшной полости.
- ФГДС
- Консультация стоматолога (санация полости рта).
- Консультация уролога (исключить патологию мочевыводящих путей).
- Для женщин: консультация гинеколога (исключить патологию гениталий).
- Заключение терапевта об отсутствии противопоказаний и возможности планового оперативного вмешательства.
Нижний Новгород не только является столицей области, но и служит местом локализации федеральных медицинских центров. Ортопедическая служба разделена на 2 категории – помощь местным жителям и гражданам из области или других регионов Приволжья. Многие клинические больницы города обладают травматологическими отделениями, поэтому практически в каждой из них имеются условия для проведения эндопротезирования коленного и тазобедренного суставов.
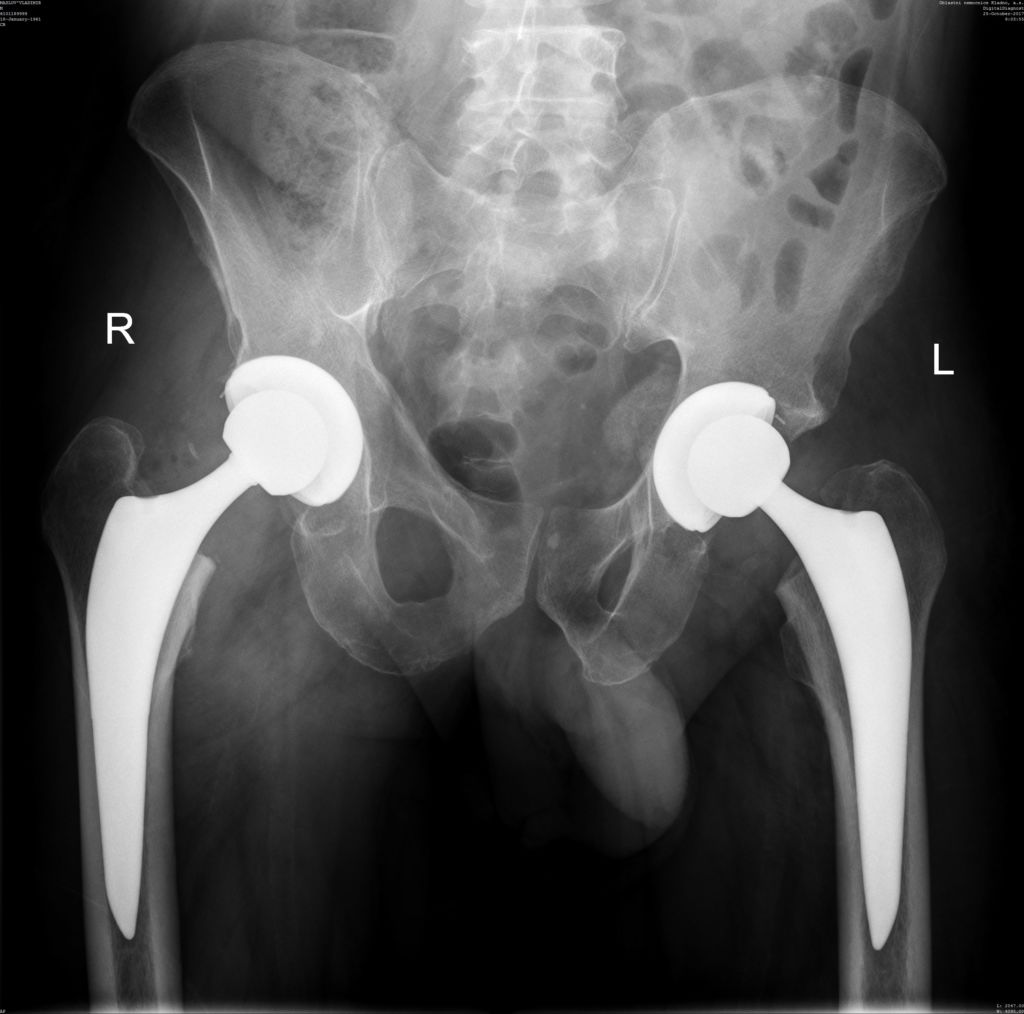
Когда заменили два сустава сразу.
Серьезных частных центров, которые могли бы конкурировать с бюджетными лечебными учреждениями в вопросах эндопротезирования, в Нижнем Новгороде нет. Поэтому ниже представленный список клиник базируется на государственных больницах.
Приволжский окружной медицинский центр

Бюджетная организация, имеющая крупнейшее ортопедотравматологическое отделение в регионе. Эндопротезирование коленного и тазобедренного суставов осуществляется всеми методиками, в том числе, миниинвазивной техникой. Плановая медицинская помощь оказывается жителям области и прилегающих регионов порядке квотирования.

Руководит отделением доктор медицинских наук Ежов Игорь Юрьевич. Это известный врач в регионе, высшей категории, с очень большим стажем. В составе отделения 6 врачей-ортопедов, имеющих высшую и первую квалификационную категорию. Среди них кандидат наук Соснин Андрей Геннадьевич.




www.nniito.ru; 603155 Россия, Н.Новгород, Верхне-Волжская набережная, 18; (831) 422-13-30.
Основная специализация учреждения — реконструкция опорно-двигательного аппарата, в том числе эндопротезирование всех суставов. При замене коленного сустава используется компьютерная навигация позволяющая избежать возможных осложнений. На высшем уровне проводятся операцию по эндопротезированию голеностопного сустава, плечевого, локтевого, тазобедренного. Выполняется сложнейший остеосинтез, весь спектр артроскопий.
В отделении оказывается высокотехнологичная помощь больным по поводу:
- переломов трубчатых костей,
- тяжелых внутрисуставных переломов,
- переломов костей таза, вертлужной впадины и шейки бедра,
- застарелых и неправильно сросшихся переломов, ложных суставов конечностей,
- патологических переломов и опухолей костей.
Павлов Дмитрий Викторович — заведующий отделением, кандидат медицинских наук, врач травматолог-ортопед высшей категории.
Горин Валерий Викторович — врач травматолог-ортопед первой категории, член Ассоциации травматологов-ортопедов России, член международной ассоциации травматологов (AO Trauma), член Ассоциации специалистов по 3D печати в медицине
Анисимов Андрей Евгеньевич — врач травматолог-ортопед высшей категории.
Малышев Евгений Евгеньевич — врач травматолог-ортопед высшей квалификации, кандидат медицинских наук, стаж работы по специальности 20 лет.
ГКБ №13

Бюджетная организация расположенная в автозаводском районе города. Многопрофильная клиника с мощным ортопедотравматологическим отделением. Широко развита эндоскопическая хирургия, которая активно применяется при операциях на суставах.

Руководит отделением довольно опытный врач высшей категории Дмитриев Станислав Валерьевич. В его подчинении 9 специалистов, как недавно пришедших в ортопедию, так и имеющих богатый клинический опыт. Среди них 3 кандидата мед. наук – Андрей Данилович Лазарь, Назих АльКстави и Рябиков Дмитрий Викторович.

ГКБ №33

mlpu33nn.ru; просп. Ленина, 54, Нижний Новгород; +7 831 258‑38-43, +7 831 258‑12-87, +7 831 258‑20-43, +7 831 258‑38-69, +7 831 258‑08-67.

Бюджетное учреждение, расположенное в Ленинском районе города. Отделение ортопедии с небольшим штатом сотрудников, но слаженно работающее на протяжении многих лет.

Руководит подразделением Кудряшов Михаил Кириллович. Это многоопытный врач, работающий на страже здоровья граждан Ленинского района Нижнего Новгорода с 1990 года. Бессменный лидер отделения, несмотря на то, что врачебный персонал сформировался еще в 1997 году. В подчинении 5 врачей, среди которых Горшков Олег Борисович и Зайцев Алексей Борисович.
ОКБ им. Н. А. Семашко

www.semashko.nnov.ru; инд.: 603126, г. Нижний Новгород, Нижегородский р-н ул. Родионова, 190; (831) 436-40-01.

Крупная областная клиника с разнообразными отделениями. Травматология-ортопедия представлена заведующим – Голенковым Александром Борисовичем и 6 врачами в его подчинении. Имеются в наличии протезы коленного и тазобедренного сустава, выполняются плановые и экстренные вмешательства. Обслуживает население Нижегородской области.
Практически в каждом районе города имеется клиническая больница, где в травматологических отделениях можно выполнить операцию по эндопротезированию крупных суставов. Однако отделения в них мелкие, а количество выполненных вмешательств невелико. Поэтому актуальными представляются 4 вышеперечисленные клиники, где регулярно устанавливают эндопротезы.
Хирургические техники эндопротезирования
В Нижнем Новгороде практически во всех клиниках применяется методика тотального эндопротезирования с полной заменой поврежденного сустава. При гонартрозе возможна тотальная или частичная замена поврежденных костных структур. Ниже рассмотрены основные технические особенности операции.
- Анестезия. Применяется спинальное обезболивание, чтобы сохранить контакт пациента с врачом. Общий наркоз только в случае непереносимости местных анестетиков.
- Операционный доступ. Разрез проводят подковообразно с полным обнажением коленного сустава.
- Удаление поврежденных элементов. Спиливаются дистальные концы бедренной и берцовой костей.
- Установка протеза. Внутрь костных структур фиксируется ножка конструкции. Две составляющие протеза фиксируются с разных сторон, чтобы создать конгруэнтность искусственных суставных поверхностей.
- Завершение операции. Послойные швы на рану, контроль гемостаза, проверка работоспособности сустава.
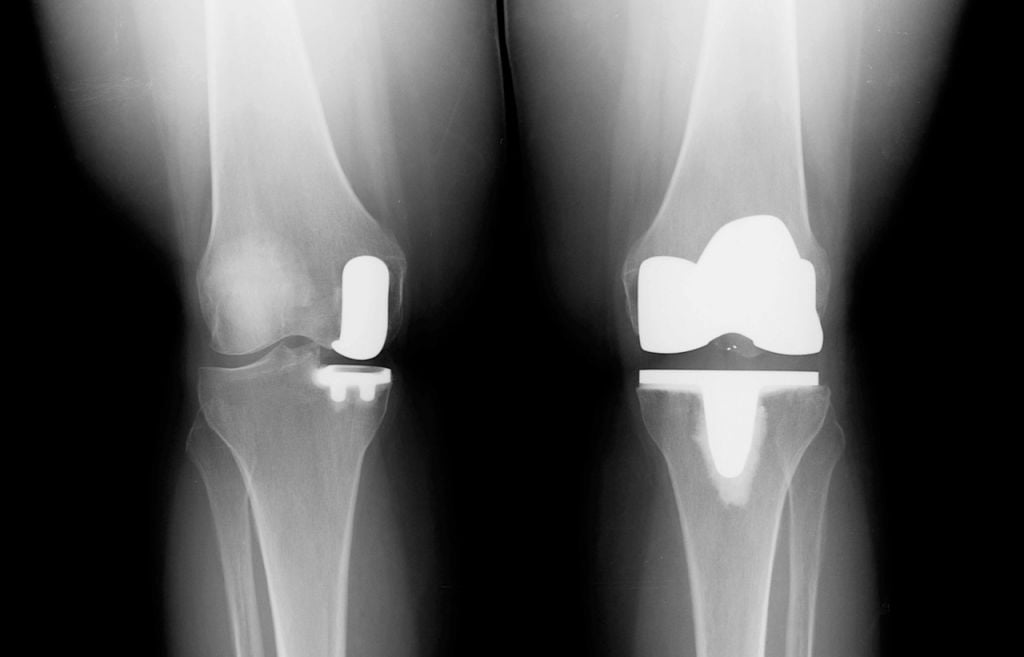
Частичное и тотальное протезирование.
Существует две основные методики замены коленного сустава: полная и частичная (скользящая). В первом случае меняются обе суставные поверхности коленного сустава, во втором – только одна, наиболее поврежденная. Второй вариант возможен при полном сохранении естественных функций собственной костно-хрящевой ткани.
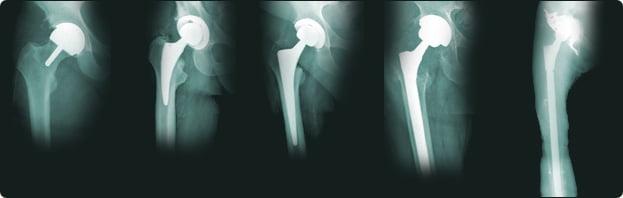
От поверхностного до онкологического протезирования.
Замена тазобедренного сустава принципиально не отличается от лечения гонартроза. Анестезия в Нижнем Новгороде в подавляющем большинстве операций спинальная. Разрез осуществляется по наружно-боковой поверхности бедра. Существует две методики протезирования: полная и миниинвазивная. В первом случае протезируется не только сустав, но и вертлужная впадина. Во втором – устанавливается однополюсный протез искусственной головкой в собственное анатомическое пространство. Ножка крепится цементным способом. Важным нюансом является подбор пары трения – то есть искусственных суставных поверхностей. Оптимальный вариант – металлокерамическая конструкция, которая наиболее долго и безопасно служит.
Реабилитация в Нижнем Новгороде
Сразу после установки искусственного сустава у пациента возникают некоторые трудности с ходьбой. Это связано с необходимостью адаптации к эндопротезу. Существует несколько этапов реабилитации после оперативного вмешательства.
В границах самого Нижнего Новгорода лучшее реабилитационное отделение находится при областной больнице. Заведующая отделением – кандидат медицинских наук Заречнова Наталья Владимировна. Для пациентов, оперированных в этой клинике, доступны первые 2 этапа восстановительного лечения. Для всех остальных категорий граждан – только 2 этап реабилитации. Так как больница бюджетная, восстановительное лечение осуществляется по страховому полису на безвозмездной основе.
Цена на операцию и квоты на лечение
Подавляющее большинство всех вмешательств по эндопротезированию коленных и тазобедренных суставов в Нижнем Новгороде осуществляется бесплатно. Процедура получения направления зависит от особенностей заболевания и места жительства пациента. В экстренных случаях, вследствие перелома головки бедренной кости, эндопротезирование осуществляется непосредственно в больнице, куда пациент доставлен бригадой скорой помощи. Обычно это клинические больницы конкретного района города. В этом случае решение об операции эндопротезирования принимается консилиумом врачей во главе заведующего отделением или хирургического начмеда стационара.

Плановая медицинская помощь при деформирующем артрозе – как наиболее частой патологии, требующей замены сустава, осуществляется по территориальному принципу. Жителям Нижнего Новгорода операция проводится в ортопедотравматологических отделениях соответствующего района города. Для получения направления на операцию требуется:
- первичное обращение к травматологу поликлиники;
- рентгенография или МРТ сустава;
- консультация заведующего отделением или врача стационара, которая проводится 1-2 раза в неделю;
- решение врачебной комиссии о необходимости операции;
- наличие страхового полиса.
Однако плановая замена сустава осуществляется только при наличии протезов в отделении. Обычно бюджетные больницы закупают самые дешевые варианты эндопротезов. Если все квоты на протезирование выбраны, то пациенту придется ждать следующего календарного года либо покупать протез самостоятельно. Стоимость однополюсного эндопротеза в зависимости от фирмы от 65 до 120 тысяч рублей.
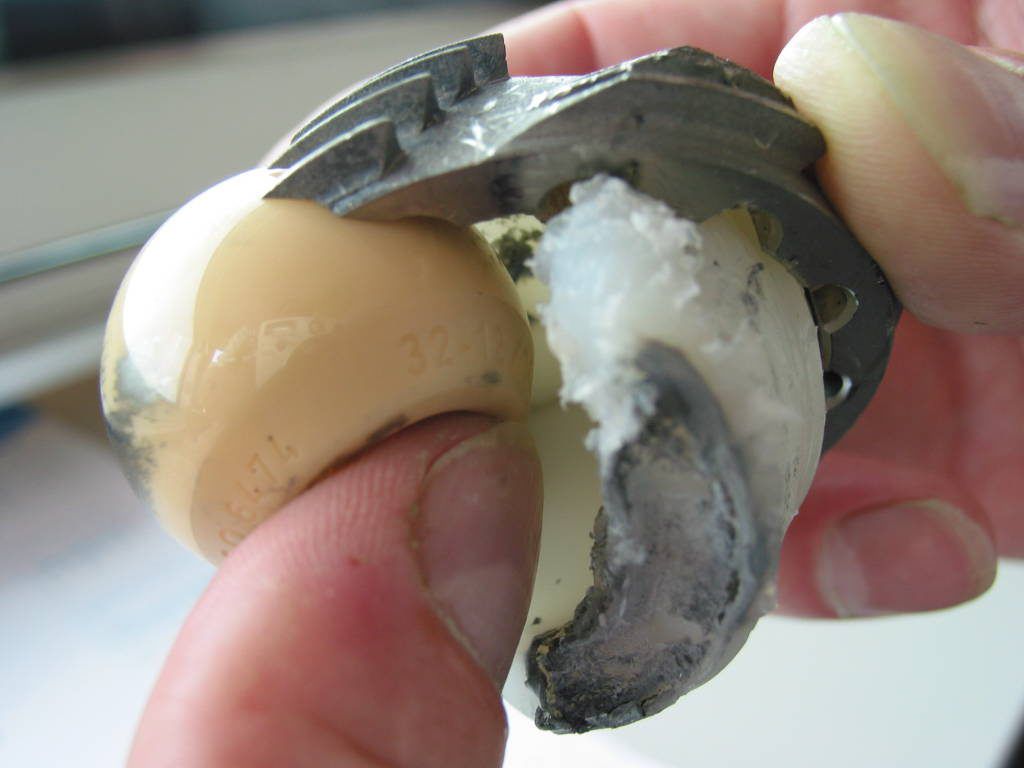
Сильно изношенний имплант.
В областную больницу, а также в окружной медицинский центр госпитализируются пациенты из Нижегородской области, а также из прилегающих регионов. Квоты на бесплатное протезирование выделяются на конкретный регион. Их количество лимитировано, однако большой очереди в Нижегородской области не отмечается. Максимальная продолжительность ожидания операции составляет 1.5 года. Для получения квоты необходимо заключение областного специалиста о необходимости эндопротезирования.
Платные операции осуществляются довольно редко. Они бывают в следующих ситуациях:
- желание пациента избежать бюрократических процедур оформления квоты;
- отсутствие медицинского полиса;
- пациент из другого региона;
- желание гражданина ускорить выполнение операции (сделать без очереди);
- выбор конкретной клиники, которая не осуществляет бесплатное эндопротезирование по территориальному принципу.
Стоимость операции складывается из покупки эндопротеза, оплаты услуг врачей, цены на койко-день в стационаре, а также финансирования дополнительных методов обследования при их необходимости. Средняя стоимость эндопротеза составляет от 65 до 120 тысяч рублей. Койко-день в стационаре – от 1055 до 7200 рублей в зависимости от категории палаты. Цена непосредственно на операцию во всех клиниках Нижнего Новгорода невелика, она находится в диапазоне от 20 до 35 тысяч рублей. Максимальная итоговая стоимость установки эндопротеза в Нижнем Новгороде составляет около 250 тысяч рублей.
Эндопротезирование в Чехии
Большой опыт эндопротезирования накоплен в клиниках Чехии. Специалисты высокого уровня выполняют операции по замене тазобедренного сустава миниинвазивным методом. Эта методика позволяет резко сократить и облегчить сроки реабилитации, а также уменьшает количество противопоказаний для хирургического вмешательства. Комфортные палаты в клиниках Чехии обеспечивают приятную атмосферу до и после операции.
После вмешательства обязательно проводится комплексная реабилитация с первого дня. При желании в многочисленных санаториях можно полностью адаптироваться к эндопротезу в самые короткие сроки. Цены на хирургическую манипуляцию превосходят стоимость замены сустава в Нижнем Новгороде, однако комфорт, безопасность и великолепные возможности реабилитации несоизмеримо выше.

Эндопротезирование коленного сустава является сложной ортопедической операцией, которая сопровождается частичным или полным удалением фрагментов поврежденного сустава. После их удаления для формирования полноценного суставного соединения используются эндопротезы (искусственные аналоги суставов).
Эндопротезирование выполняется в ситуациях, когда:
-
имеется выраженный болевой синдром; имеются резко выраженные, необратимые разрушительные изменения в костно-хрящевом аппарате коленного сустава; имеется устойчивое нарушение функций сустава; нет положительной динамики при консервативном лечении.
Противопоказания
Несмотря на то, что эндопротезирование коленного сустава разрешается проводить даже возрастным пациентам, существует ряд противопоказаний к его проведению:
-
патология сердца (нарушение сократительной и проводящей функций); генерализованные инфекции (сепсис); большая площадь поражения области колена, охватывающая сустав и мягкие ткани, что препятствует установке протеза; серьезные нарушения функции выделительной системы; поражения печени, не позволяющие сделать предоперационную анестезию; наличие гноя в полости сустава; повышенная хрупкость костей, препятствующая установке протеза; плохой прогноз в плане эффективность операции (невозможность полного восстановление функций колена); психические заболевания, сопровождающиеся хаотичной двигательной активностью или выраженными эмоциональными всплесками; подростковый возраст (в связи с отсутствием полного формирования сустава); поражения дыхательной системы; тромбоз нижних конечностей; ожирение (вес более 120 кг), что связано с ограничением максимально допустимой нагрузки на протез; инфекционные процессы любой локализации; вирусная инфекция.
Выявить большинство противопоказаний можно только после полного обследования пациента.
Типы протезов и их биомеханика
Импланты, применяющиеся при эндопротезировании коленного сустава, могут быть тотальными или частичными. К тотальным имплантам относятся: с задней стабилизацией (с замещением крестообразной связки); с сохранением целостности задней крестообразной связки. К частичным относятся одномыщелковые эндопротезы.
Частичные эндопротезы используют для замещения поврежденного отдела (чаще внутреннего отдела) сустава. Особыми показаниями к установке данного импланта являются: состояние крестообразных, боковых связок, выраженный пателло-феморальный артроз. Они имеют небольшие размеры и не так массивны, как тотальные эндопротезы, используемые для полной замены суставных поверхностей бедренной и большеберцовой костей. Доступ менее травматичен, в связи с этим процесс реабилитации протекает быстрее.
Модели такого ряда имеют подвижный вкладыш, что увеличивает амплитуду движений колена. Для установки таких эндопротезов необходимо, чтобы связочный аппарат колена обеспечивал хорошую поддерживающую функцию.
Ход операции
Эндопротезирование коленного сустава делают под общей или комбинированной анестезией (спинальная анестезия и внутривенная седация). Общая анестезия производится при наличии противопоказаний или невозможности выполнения комбинированной. При общей – наркоз подается через маску (ингаляционный путь подачи, пациент засыпает), при спинальной – анестетик вводят инъекционно в области позвоночника, при этом человек не чувствует нижнюю часть туловища, но находится в сознании.
Последовательность манипуляций во время операции эндопротезирования колена имеет следующий порядок:
-
производится обработка операционного поля, пациент укрывается двумя слоями стерильного белья; выполняется послойный доступ к суставу; с помощью набора специальных резекторных блоков поврежденные участки кости и хряща сустава удаляются (опиливаются), структуру связочного аппарата при этом сохраняют; рана постоянно промывается раствором антисептика; устанавливают эндопротез, фиксируя его костным цементом; антисептиком производят очищение операционной раны; послойно ушивают мягкие ткани рассасывающим шовным материалом, накладываются клипсы на кожу; устанавливают дренаж для послеоперационного оттока жидкости.
Осложнения после операции
Эндопротезирование коленного сустава, как любое оперативное вмешательство, имеет свои осложнения. К ним относятся:
-
болевой синдром; инфекционные осложнения; вывихи эндопротеза; контрактура (стойкое ограничение движений); тромбоз глубоких вен нижних конечностей, тромбоэмболия; аллергические реакции на элементы эндопротеза (крайне редко!); нестабильность бедренно-надколенникового сочленения; расшатывание эндопротеза; перипротезные переломы.
Эндопротезирование коленного сустава в послеоперационном периоде может сопровождаться болями в колене. Они могут появляться по разным причинам. Иногда они обусловлены раздражением нервных окончаний, что проходит через несколько месяцев после операции. Причинами болей также могут быть: инфекционное воспаление (нагноение), синовиит, контрактура, расшатывание имплантов, тромбофлебит.
Инфекционное воспаление сустава после операции обусловлено попаданием патогенной микрофлоры в коленный сустав контактным путем (через инструменты, руки хирурга) или аэрогенным (через воздух). Оно чаще возникает на протяжении года после операции. Если с момента появления инфекционного осложнения прошло больше года, инфекция, вероятнее всего, проникает в сустав с током крови из очагов хронической инфекции.
Вывихи эндопротеза коленного сустава случаются достаточно редко (если сравнивать с частотой вывихов после эндопротезирования тазобедренных и плечевых суставов). Основными причинами вывихов являются: несоответствие конструкции протеза, неправильная установка и неправильное послеоперационное поведение больного (человек пытается рано вставать, нагружать оперированную ногу). Смещение фрагментов эндопротеза вызывает сильные боли вследствие травмирования расположенных рядом тканей, возникает нарушение подвижности в суставе, человек не может самостоятельно передвигаться.
При появлении контрактуры коленный сустав приобретает ограниченность в подвижности. Контрактура сопровождается болями и затруднением передвижения. Данная проблема обусловлена длительным отсутствием двигательной активности конечности. Мышечный аппарат теряет способность нормально функционировать, во время движений ноги мышцы рефлекторно сокращаются, препятствуя свободному сгибанию и разгибанию колена. Контрактура может носить временный (проходящий) характер, лечится такая контрактура двигательной активностью и лечебной физической культурой (ЛФК). Стойкие контрактуры нуждаются в хирургическом лечении.
Тромбоэмболия – это одно из самых опасных осложнений при эндопротезировании колена. Повышенное тромбообразование сопровождает ход операционного процесса и чаще всего проявляется в послеоперационном периоде. Профилактикой повышенного тромбообразования после подобных операций является применение компрессионных манжет, назначение курса антикоагулянтов, электронейростимуляции, ЛФК.
Аллергическая реакция чаще возникает на металл: никель, хром, кобальт, входящие в состав эндопротеза. Аллергия проявляется покраснением колена, зудом и болью. С целью подтверждения аллергической реакции пациенту после операции эндопротезирования выполняют патч-тест, если он положительный, пациенту устанавливают другой протез (делают повторную операцию).
Нестабильность сочленения бедра и надколенника сопровождается нарушением нормального скольжения надколенника во фронтальной плоскости, что обусловлено неправильной ориентацией эндопротеза. Для устранения нестабильности надколенника выполняют ревизионное эндопротезирование. Делают повторную операцию: протез располагают в правильной позиции, дополнительно делают поверхностное протезирование надколенника.
Расшатывание эндопротеза возможно в результате нестабильности его компонентов. Суставы нижних конечностей испытывают большие нагрузки, а соединение импланта и кости не может быть идеально прочным, особенно на первых порах после операции. В случае расшатывания требуется ревизионное вмешательство.
Несмотря на то, что современные эндопротезы являются достаточно прочными, их можно сломать. Разрушение импланта в результате перелома потребует повторного эндопротезирования. Кроме того, травма может спровоцировать перелом кости около импланта. Перипротезные переломы также требуют ревизионного эндопротезирования.
Прохождение МРТ после эндопротезирования коленного сустава
Вопрос о возможности прохождения МРТ после эндопротезирования является одним из актуальных. Многие считают, что данная процедура запрещена после подобного операционного вмешательства. Но это не так, людям с имплантами разрешается проходить МРТ. Главное, чтобы металл или керамика, из которого сделан эндопротез, были с низкой магнитной восприимчивостью. Данная характеристика металла предотвращает перегрев и смещение конструкции во время проведения обследования. Тем не менее перед прохождением МРТ нужно проконсультироваться у специалиста, для того чтобы он оценил вероятные риски, рассказал о мерах предосторожности.
По взаимодействию с магнитами металлы классифицируются:
-
диамагнетики имеют отрицательную магнитную восприимчивость, то есть при взаимодействии с магнитным полем происходит отталкивание. К подобным металлам относятся: медь, цирконий, серебро, цинк; парамагнетики имеют низкую магнитную восприимчивость, которая не зависит от напряженности магнитного поля. Прохождение МРТ при установленном импланте, который был изготовлен из подобного металла, как правило, протекает без каких-либо проблем. Во время обследования эндопротез не смещается и не нагревается. К данным металлам относятся: титан, вольфрам, алюминий, тантал, хром, молибден; ферромагнетики характеризуются высокой магнитной восприимчивостью, которая зависит от напряженности магнитного поля. Эндопротез, который содержит большое количество подобных металлов, во время обследования может сместиться и нагреваться. К подобным металлам относятся: железо, никель, кобальт, сталь.
Современные импланты, использующиеся в ортопедии, изготовляются из различных сплавов, поэтому одно изделие имеет разное соотношении парамагнетиков и ферромагнетиков. Свойства эндопротеза зависят от его состава.
Значительную часть имплантов изготавливают из керамики или полиэтилена. Стоит отметить, что керамика довольно часто содержит оксид алюминия, имеющий определенную магнитную восприимчивость. Полиэтилен, в свою очередь, не взаимодействует с магнитным полем, значит, не может исказить результаты обследования.
Изучив состав эндопротеза можно спрогнозировать его поведение при прохождении МРТ. Стоит учитывать тот факт, что не только состав, но форма и размер импланта также отражаются на его магнитных свойствах.
Несмотря на то, что в течение последних двух десятилетий в медицине использовались довольно часто хромо-кобальтовые импланты (это металлы активно реагирующие на магнитное поле), сейчас есть эндопротезы, которые по своему составу являются более качественными, не вызывают аллергии и проблем с прохождением МРТ.
Итак, МРТ можно проходить с разрешения специалиста, только он может определить возможность возникновения каких-либо последствий от обследования. При выборе клиники для прохождения МРТ следует уточнить у сотрудников о наличии у них установок с шумоподавлением. Рекомендуем, на обследование взять с собой паспорт эндопротеза или выписной эпикриз с наклейками, содержащими информацию о Вашем импланте.
| Наименование медицинской услуги | Цена 1 единицы, руб. |
| Первичное эндопротезирование коленного сустава (стоимость проведения операции) | 42000 (без стоимости металлоконструкций) |
| Эндопротез | 80 000 – 130 000 (стоимость зависит от конкретного случая) |
| Койко-день - Анестезиологии и реанимации (палата общ.), с медикаментами | 7900 |
| Койко-день - Травматология и ортопедия (палата общ.) | 1900 |
| Рентгенография | от 610 до 1640 (цена зависит от количества снимков) |
Расчет точной стоимости необходимой Вам операции возможен только после очной консультации с врачом! Полный прейскурант услуг доступен по ссылке .
Читайте также:


