Ноги синеют от остеохондроза
Отёк ног – распространенная патология, нарушением страдают и мужчины, и женщины. Причинами отёков становятся: лишний вес, работа на ногах, вредные привычки. Опасность отёка состоит в сигнализировании о возникновении неполадок в определённом органе или системе организма. Важно вовремя распознать сигнал.
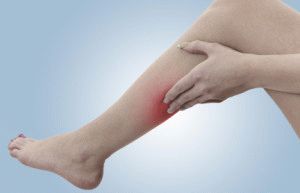
Помимо отекающих ног, возникают прочие неприятные ощущения: тяжесть в ногах, боли, покраснение, даже посинение, которые признаются симптомами заболеваний внутренних органов. При возникновении подобных симптомов не откладывайте поход к врачу.
Посинение кожных покровов называется цианоз. Попадание в кровь восстановленного гемоглобина, гипоксемия (недостаток в крови кислорода) становятся причиной возникновения цианоза. Кровь, недостаточно насыщенная кислородом, приобретает синий оттенок, поэтому вены синеют. Цианоз часто становится признаком ухудшения кровообращения вследствие сердечной недостаточности либо переохлаждения.
Отёк и синюшность ног могут быть причинами травм (перелома или вывиха), серьёзных заболеваний сердца и лёгких. Незамедлительно обратитесь к врачу для проведения тщательной диагностики организма, определения диагноза и назначения лечения.
Причины посинения и отёка ног
Обычно отёк и посинение ног – симптомы заболеваний внутренних органов либо прочих патологий организма:
- Заболевания сосудов, атеросклероз. Заболевание эластического и мышечно-эластического типа артерий, возникающее из-за отложения холестерина в сосудах. Холестерин откладывается в виде бляшек, ткани разрастаются, сосуды сужаются, приводя к ишемической болезни сердца.
- Заболевания периферических сосудов. Причиной числится тромбоз, или воспаление сосудов. При заболевании сосудов кожные покровы ног синеют, появляется отёк.
- Заболевания позвоночника, остеохондроз. При остеохондрозе поясничного отдела позвоночника сильно страдают ноги: происходит сдавливание нервов и сосудов, нарушается кровообращение в ногах, появляется посинение и отёк.
- Тромбоз — воспаление стенок вен и образование тромба, из-за чего резко нарушается венозный отток в ногах, происходят застои и отёк.
Лечение посинения ног
В первую очередь обратитесь к терапевту. После осмотра и опроса больного направят к доктору узкой специальности. Пройдите комплексную диагностику организма, включающую:
- Электрокардиограмму и эхограмму для выявления либо исключения заболевания сердца.
- Ультразвуковое исследование сосудов ног, чтобы узнать о состоянии сосудов, вероятности тромбоза и варикозного расширения вен.
- Рентгенографию легких, чтобы исключить лёгочные заболевания.
- Анализ крови на эритроциты и белок.
- Рентгенографию ноги при подозрении на перелом.

После постановки диагноза врач назначит лечение. На ранних стадиях заболевания достаточно медикаментозного лечения.
Если диагностирован перелом ноги, назначается процедура остеосинтеза — стабильная фиксация осколков или частей повреждённой кости до её полного сращения. Это вполне действенный способ восстановления трубчатой кости после перелома. Известны два вида остеосинтеза: наружный и погружной.
Упражнения для снятия отёка и посинения ног
Помимо лечения, назначенного врачом, возможно самостоятельно выполнять лечебную гимнастику, улучшающую кровообращение. Она показана при малоподвижном образе жизни, варикозном расширении вен, отёках и посинении ног. За исключением периода остеосинтеза после переломов и вывихов, когда необходимо временно ограничить подвижность, в период реабилитации гимнастика необходима.
Приведём ряд несложных упражнений:
Несложные упражнения помогут предотвратить и избавиться от отёков и посинения ног. Старайтесь выполнять ежедневно – утром или вечером.
Профилактика отёков и посинения ног
Чтобы избежать отёка и посинения ног, занимайтесь профилактикой заболеваний сердца и сосудов. Требуется придерживаться здорового питания: исключить употребление сильно жирной, солёной и сладкой пищи, есть больше овощей и фруктов, пить чистую воду, избегать обезвоживания организма.
Постарайтесь избавиться от вредных привычек. Бросив курить, пациент выйдет из группы риска по заболеваемости лёгких и сердца. Снизив употребление алкоголя, человек в меньшей степени подвержен заболеваниям почек, печени, сердца и сосудов, влекущих отёк и посинение ног.
Ведите активный образ жизни. Делайте гимнастику, больше ходите. При возможности, поднимайтесь пешком по лестнице. Но избегайте непосильных нагрузок, это не несёт пользы сосудам и сердцу. Займитесь акваэробикой или йогой.
Диета от отёков и посинения ног
Здоровое питание – залог здоровья систем организма. Приведём перечень продуктов, помогающих сохранить красоту и здоровье ног:
- Цельнозерновой хлеб и с отрубями. Он богат витаминами группы В, укрепляет сосуды и нервную систему.
- Нерафинированное растительное масло, которое в отличие от сливочного, не содержит вредный холестерин.
- Ягоды и фрукты. Способствуют заживлению тканей и показаны после процедуры остеосинтеза.
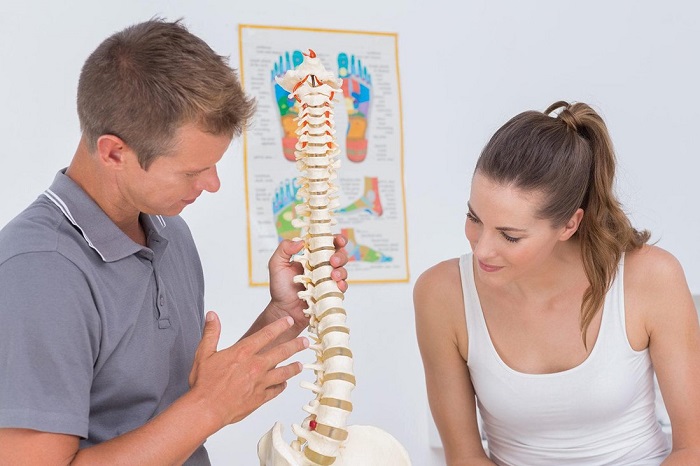
Поясничный остеохондроз и ноги связаны между собой тончайшей сетью нервного волокна. Дело в том, что именно в пояснично-крестцовом отделе позвоночника от спинного мозга отходят корешковые нервы, которые отвечают за иннервацию тканей нижних конечностей. Совершенно очевидно, что при дегенеративном дистрофическом разрушении межпозвоночных дисков происходит компрессионное сдавливание корешковых нервов и они не могут обеспечивать полноценную иннервацию. Начинаются проблемы с ногами – они немеют, слабеют и болят.
Что делать в такой ситуации и к какому врачу обратится за помощью? На эти вопросы найдете ответы в предлагаемой вашему вниманию статье.
Начнем с того, что остеохондроз поясничного отдела на ноги может оказывать влияние не на любой стадии своего развития, а только в запущенных случаях, когда происходит сдавливание нервного волокна. Чтобы лучше понять данный процесс,
Рассмотрим физиологию иннервации нижних конечностей:
- от спинного мозга, который находится внутри позвоночного столба через боковые фораминальные отверстия отходят парные корешковые нервы;
- они содержат в себя сенсорные (чувствительные), моторные (двигательные) и смешанные типы аксонов;
- по мере удаления от позвоночника корешковые нервы разветвляются и часть ветвей направляется к мягким тканям, а часть к пояснично-крестцовому нервному сплетению;
- из нервного сплетения выходят нервы, отвечающие за иннервацию нижних конечностей (самые крупные из них это паховый, бедренный, седалищный, кожный латеральный и т.д.);
- каждый из таких нервов сформирован из ответвлений нескольких корешковых нервов, таким образом осуществляется защита в случае поражения одного корешка;
- по мере своего продвижения крупные нервы распадаются на более мелкие.
Что может стать причиной повреждения нервного волокна, которое отвечает за иннервацию нижних конечностей:
- снижение высоты межпозвоночного диска на фоне дегенеративных дистрофических изменений в хрящевых тканях (остеохондроз на стадии протрузии);
- разрыв фиброзного кольца межпозвоночного диска и грыжевое выпячивание пульпозного ядра, которое оказывает давление на корешковый нерв или мягкие ткани, вызывая сильное воспаление и отечность;
- смещение тела позвонка на фоне снижения высоты межпозвоночного диска и сдавливание спинномозгового канала;
- поражение пояснично-крестцового нервного сплетения (плексит);
- защемление нервов по пути их прохождения через ткани к нижним конечностям, например, синдром грушевидной мышцы;
- травматическое поражение целостности нервного волокна (разрывы, переломы костной ткани, растяжения связочной и сухожильной ткани и т.д.).
при подобных патологиях нужно обращаться на приём к неврологу или вертебрологу. Эти доктора смогут поставить точный диагноз и назначить эффективное и безопасное лечение. Перед его проведением следует исключить все вероятные факторы риска, которые могут привести к поражению пояснично-крестцового отдела позвоночника и вызывать ощущение онемения и боль в ногах.
Почему поясничный остеохондроз отдает в ногу?
Поясничный остеохондроз отдает в ногу – почему это происходит уже объяснили выше. А теперь разберемся в том, на какой стадии развития дегенеративных дистрофических изменений в межпозвоночных дисках может наблюдаться такое клиническое проявление.
Чаще всего остеохондроз поясничного отдела отдает в ногу на той стадии, когда начинает повреждаться нервное волокно. Одна из функций позвоночго столба – защитная. Внутри позвоночного столба находится спинномозговой канал. Там располагается защищенный твердыми оболочками спинной мозг. Он окружен ликвором (жидкостью, через которую передаются нервные импульсы от головного мозга к телу и обратно).
От спинного мозга отходят нервные волокна, отвечающие за иннервацию всего тела. Это вегетативная нервная система и она обеспечивает функциональность всех тканей, систем и внутренних органов.
Задача позвончого столба – обеспечивать безопасность этих процессов. Для этого предусмотрены эластичные хрящевые диски, которые разделяют между собой соседние тела позвонков, не позволяя им сомкнуться во время движений и сдавить корешковые нервы, которые располагаются между ними.
Строение межпозвоночного диска с одной стороны простое – это фиброзное кольцо и расположенное внутри него пульпозное ядро, с другой стороны незащищенное. Нет защиты от того, что человек будет вести пассивный образ жизни.
Природой так устроено, что здоровье межпозвоночных дисков напрямую зависит от степени работоспособности окружающих позвоночный столб паравертебральных мышц. Они сокращаются при физической нагрузке и выделяют жидкость. В ней растворены питательные вещества и кислород. Эта жидкость усваивается хрящевыми тканями фиброзного кольца межпозвоночного диска. Обратный процесс происходит при расслаблении мышцы и сжатии межпозвоночного диска. Так осуществляется диффузное питание. Другого способа получения жидкости и питательных веществ у межпозвоночных дисков нет.
Поясничный остеохондроз и боли в ногах могут развиваться при воздействии следующих факторов риска:
- избыточная масса тела – чем она выше, тем сильнее оказывается давление на хрящевые межпозвоночные диски;
- отсутствие регулярных физических нагрузок в достаточном объеме;
- тяжёлый физический труд или длительное нахождение в статичном положении, в результате чего мышцы спазмируются и утрачивают способность осуществлять диффузное питание хрящевых тканей;
- курение и употребление алкоголя;
- неправильная постановка стопы в виде плоскостопия и косолапости – неправильно распределяется амортизационная нагрузка;
- ношение неправильно подобранной одежды и обуви;
- нарушение правил эргономики организации своего спального и рабочего места;
- искривление позвончого столба и изменение осанки.
Эти факторы негативного влияния следует исключать из своей жизни для проведения активной профилактики поясничного остеохондроза.
Остеохондроз поясничного отдела и боли в ногах
Поясничный остеохондроз боли в ногах может провоцировать при радикулите, ишиасе и других вариантах осложнений. Как правило все клинические случаи связаны с компрессией нервного волокна. Реже остеохондроз поясничного отдела боли в ногах вызывает по причине нарушения иннервации сосудистого русла.
В таких случаях у пациента начинает развиваться:
- атеросклероз кровеносных сосудов – отложение холестериновых бляшек на внутреннем эндотелии на фоне снижения сократительной активности мышечной сосудистой стенки;
- варикозное расширение вен нижних конечностей – застой венозной крови с последующим разрушением системы клапанов, влечёт за собой нарушение гемодинамики, отёчность мягких тканей, развитие трофических язв голени;
- облитерирующий эндартериит – чаще развивается у лиц мужского пола, имеющих проблемы с поясничным отделом позвоночника, курящих и ведущих малоподвижный образ жизни.
Если у вас развивается поясничный остеохондроз и болят ноги, рекомендуем как можно быстрее обратиться на прием к неврологу. Это состояние может быть опасно для вашего здоровья. Поражаются нервные волокна, которые регулируют не только чувствительность. В скором времени у вас может появиться выраженная мышечная слабость. Появится быстрая утомляемость мышц ног и начнется их дистрофия. Это очень серьезные осложнения поясничного остеохондроза которые могут привести в итоге к параличу и парезу. Вы можете стать инвалидом.
Онемение ног при поясничном остеохондрозе
Остеохондроз в поясничном отделе позвоночника ноги затрагивает по-разному. У кого-то появляются боли, другие страдают от ощущения онемения. И это важно разделять. В обоих случаях поражаются сенсорные типы нервного волокна. Но в первом варианте от нарушения процесса иннервации происходят трофические ишемические изменения, которые и провоцируют болевой синдром. Во втором случае онемение свидетельствует о начальных дистрофических процессах или об окончательной атрофии нервного волокна.
Как вы понимаете, онемение ног при поясничном остеохондрозе не является безобидным признаком, на который можно не обращать особого внимания. Стоит быть предельно внимательным, особенно если клинический признак затрагивает сразу обе конечности. Это говорит о том, что компрессии подвергается не корешковый нерв, который отвечает только за одну конечность, а спинной мозг. Это может быть стеноз спинномозгового канала. Это состояние рано или поздно спровоцирует полный паралич нижней части тела.
Слабость в ногах при поясничном остеохондрозе
Может ли поясничный остеохондроз вызывать слабость в ногах и почему это происходит. В области поясничного отдела позвоночника отходят не только чувствительные аксоны, которые отвечают за передачу ощущений от нижних конечностей к структурам головного мозга. Здесь же выходят и двигательные нервные волокна. По ним к миоцитам приходит сигнал из головного мозга (двигательного центра), дающий команду расслабится или сжаться. Таким образом осуществляется управление мышцами.
Слабость в ногах при поясничном остеохондрозе связана с тем, что прохождение команды по моторным аксонам блокируется на каком-то уровне. Это может быть межпозвоночная грыжа, которая давит на корешковый нерв, отек мягких тканей или напряжение мышц, которые сдавливают ответвления корешковых нервов. Часто мышечная слабость бывает сопряжена с сосудистыми проблемами.
Появление выраженной слабости в ногах на фоне длительно протекающего поясничного остеохондроза практически всегда связано с серьезными осложнениями. Это может быть стеноз спинномозгового канала, выпадение межпозвоночной грыжи, смещение тела позвонка или поражение пояснично-крестцового нервного сплетения. Обратитесь срочно к врачу.
Что делать, если при поясничном остеохондрозе болят ноги
Если на фоне остеохондроза поясничного отдела болят ноги, первое что делать – обращаться за медицинской помощью. Следует записаться на прием к вертебрологу или неврологу. Врач назначит ряд обследований. Наиболее достоверные сведения о текущем состоянии нервного волокна и хрящевых тканей позвоночника позволяет получить МРТ обследование. Но оно не всегда доступно. Поэтому для опытного врача будет достаточно осмотра, мануального обследования, функциональных диагностических тестов и рентгенографического снимка, по которому он оценит состояние хрящевой и костной ткани позвоночго столба.
Лечение боли, онемения или слабости в ногах изолированно от основного заболевания проводить невозможно. Необходимо проводить комплексную терапию, направленную на восстановление ткани позвончого столба. Делать это целесообразно с помощью методов мануальной терапии, поскольку нет никаких фармакологических препаратов, которые могли бы это сделать. Хондропротекторы не имеют никакого лечебного воздействия без их использования в сочетании с методами мануального воздействия. Как вы уже поняли, при остеохондрозе нарушается диффузное питание хрящевых тканей. Поэтому хондропротекторы просто не проникают внутрь хрящевых межпозвоночных дисков.
Для начала нужно восстановить нормальные межпозвоночные промежутки с помощью вытяжения позвончого столба. Затем задействовать остеопатию, массаж, лечебную физкультуры, кинезиотерапию, физиопроцедуры и т.д. Для проведения лечения обратитесь в клинику мануальной терапии по месту жительства. Там вам разработают индивидуальный курс терапии, который восстановит иннервацию нижних конечностей.
Имеются противопоказания, необходима консультация специалиста.
Сегодня многие задаются вопросом о том, если посинели ноги, что это значит.
Медицинский термин патологического состояния, когда у человека наблюдается посинение ног, – цианоз. Данное явление в большинстве случаев обычно вызвано недостатком в крови кислорода. Иногда синюшный цвет ног сопровождается отечностью, в этом случае также факторами возникновения явления могут выступать некоторые заболевания, включая тромбоз в глубоких венах.
Причины посинения нижних конечностей
Основные причины того, что посинели ноги, довольно серьезны и требуют срочного медицинского вмешательства. Однако некоторые факторы развития данного патологического состояния не настолько серьезны и могут быть устранены при помощи использованием разнообразных домашних средств.
Одним из наиболее распространенных и наименее серьезных факторов того, что посинели ноги, является низкая температура окружающей среды. Если ноги становятся синими, когда человеку холодно, причиной этого явления чаще всего является развитие болезни Рейно. Она является серьезной медицинской проблемой, которая часто возникает у курильщиков, когда конечности становятся сначала патологически белыми, а затем синими, особенно при воздействии пониженных температур.
Причина здесь кроется в свойствах кровообращения. Когда человек замерзает, кровь начинает более интенсивно притекать к жизненно важным органам, чтобы сохранять их в тепле. При этом в конечностях наблюдается снижение кровообращения. Если человек замечает, что ноги становятся синими при низких температурах, ему необходимо постараться медленно разогреться.
Большинство причин посинения ног достаточно серьезны и требуют помощи специалистов.
По данным Центра по контролю за заболеваниями, более 33 000 смертей в год вызваны случайными отравлениями. И один из наиболее распространенных симптомов отравления – это синие ноги. В частности, цианоз развивается из-за отравления цианидом. Цианид влияет на процесс взаимодействия организма с кислородом, провоцируя развитие посинения конечностей.
Врожденные заболевания сердца
Некоторые сердечные дефекты врожденного характера указывают на то, что правые отделы сердечных потоков направлены в левую сторону, не достигая легких, чтобы получить больший объем кислорода. В результате кожные покровы становятся синими.
Врожденные пороки сердца наблюдаются при рождении и требуют профессиональной помощи.
О чем еще может говорить ситуация, когда посинели ноги?
Атеросклероз
Состояние, также провоцирующее посинение ног, - атеросклероз, который характеризуется формирование в просветах сосудов холестериновых и кальциевых бляшек, что затрудняют ток крови. Как показали исследования в Мюнхене в 2008 году, утолщение и затвердевание артерий приводит к меньшему поступлению к ногам кислорода, вследствие чего у пациента синеют сначала пальцы ног, а затем развивается общее посинение конечностей.
Атеросклероз лечится при помощи диетического питания, физических упражнений и специализированных медикаментозных средств.
Астма
Астма может вызывать ситуацию, при которой ноги опухли и посинели. Данное заболевание ограничивает приток кислорода в легкие, и острая нехватка кислорода во многих случаях становится причиной возникновения синеватого оттенка кожного покрова. Астма может развиваться на фоне аллергии, многих сердечных недугов и т.д. Почему при астме синеют именно ноги? Ответом на данный вопрос является то, что при нехватке кислорода кровь перестает полноценно поступать в удаленные ткани организма, и синюшность наблюдается именно в области конечностей, чаще всего, нижних.
Эмфизема
Согласно многочисленным статистическим и клиническим исследованиям, эмфизема является четвертой ведущей причиной летального исхода пациентов в Соединенных Штатах, она связана преимущественно с курением. Как и в случае с развитием астмы, недостаток кислорода – это то, что заставляет кожный покров конечностей приобретать синий оттенок. Если наблюдаются хрипы в легких и отхаркивание крови или слизи, и в то же время приобретают синеватый цвет ноги, то это может быть именно эмфизема, которая представляет собой заболевание дыхательных органов, характеризующееся расширением воздушных пространств в дистальных бронхиолах. Страдающих данным патологическим явлением людей лечат кислородом и медикаментозными препаратами.
Что значит, если посинели большие пальцы на ногах?
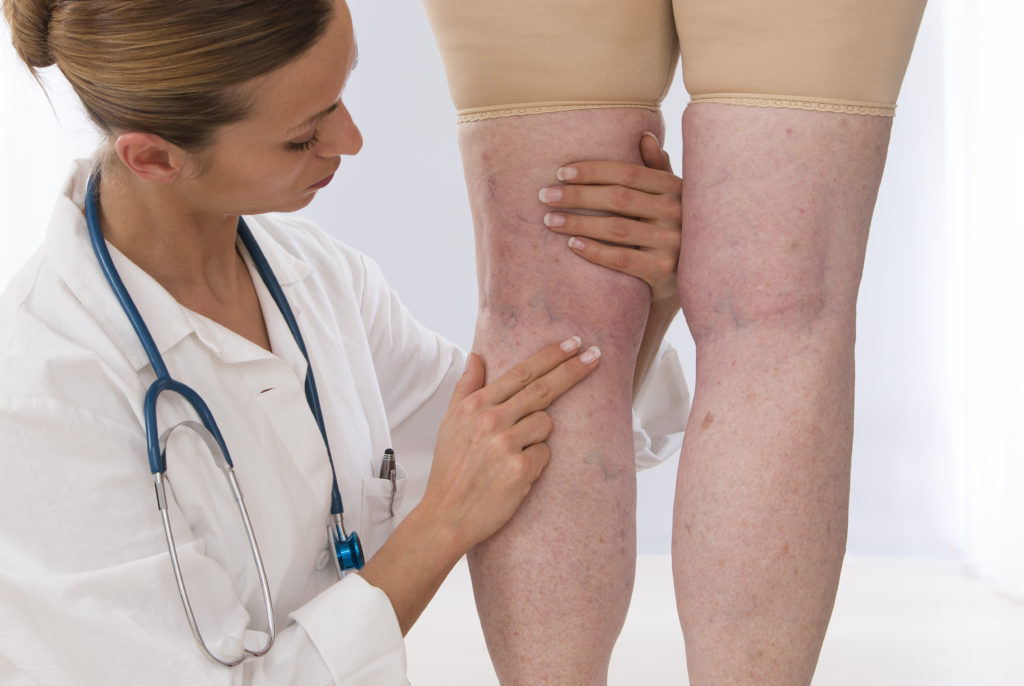
Тромбоз глубоких вен
Это состояние, при котором в просветах вен образуются тромбы (кровяные сгустки), что препятствуют нормальному току крови. В медицинской практике тромбоз вен ног встречается чаще, чем венозные тромбозы прочих локализаций.
Тромбы могут формироваться не только в глубоких, но и в подкожных венах, однако такая разновидность тромбозов редко становится причиной серьезных проблем. В отличие от такой патологии, как тромбофлебит, тромбоз в глубоких венах требует неотложной помощи, поскольку связан с риском развития крайне опасных для жизни осложнений, например, продвижения тромба к сердцу.
Для развития данного заболевания необходимы несколько факторов:
- повреждение внутреннего слоя венозной стенки вследствие воздействия химического, механического, инфекционного или аллергического агента;
- изменения в системе свертывания крови;
- замедленный ток крови.
При некоторых обстоятельствах густота крови резко увеличивается. Если на стенках вены имеются препятствия для ее нормального продвижения, увеличивается вероятность образования тромбов. Небольшой тромб, формирующийся на венозной стенке, вызывает воспалительный процесс и повреждение стенки, что становится причиной развития других тромбов.
Возникновению такого явления, как тромбоз глубоких вен, способствует застой в венах ног. Причиной подобного застоя становится малоподвижный образ жизни в течение продолжительного времени.
Прочими пусковыми факторами при развитии глубокого тромбоза являются:

- травмы;
- оперативные вмешательства;
- физическое перенапряжение;
- инфекционные патологии;
- длительная неподвижность после хирургических вмешательств, при терапевтических и неврологических заболеваниях;
- послеродовый период;
- прием гормональных пероральных контрацептивов;
- формирование злокачественных опухолей;
- ДВС-синдром.
Риск возникновения данного заболевания увеличивается при длительном неподвижном положении при опущенных ногах. В результате этого в нижних конечностях развиваются застойные явления, которые приводящие к глубокому тромбозу вен.
Первое, что происходит при возникновении этой патологии, – сильно синеют ноги или одна конечность. Если пациент вдруг замечает, что у него опухла нога и посинели пальцы или весь кожный покров конечности, необходимо срочно обратиться в клинику. Эти симптомы являются явными признаками тромбоза глубоких сосудов ноги.
А что значит, если нога посинела и болит?
Болезнь Бюргера
Болезнь Бюргера является облитерирующим тромбангиитом - сужением сосудов среднего и малого размеров в области нижних конечностей вследствие определенного воспалительного процесса. В некоторых случаях патология может проявляться в коронарных, висцеральных и церебральных артериях. Традиционно считается, что данной патологии подвержены, главным образом, курящие мужчины от 20-40 лет. Однако в последнее время участились случаи развития заболевания у женщин, что обусловлено распространением курения среди них.
Несмотря на предположения клиницистов, этиология болезни до конца не выяснена: существуют указания относительно воздействия на организм больных наследственных факторов и наличия у них антител против ламинина, эластина и коллагенов. Основным симптомом патологии являет цианоз ног, их отечность и болезненность.

Бывает, что посинел большой палец на ноге. Это о чем говорит?
Сахарный диабет
Диабет – весьма распространенная причина посинения ног. Люди, которые страдают диабетом 2 типа, в несколько раз чаще наблюдают у себя посинение конечностей, что обусловлено их сердечно-сосудистыми нарушениями, вызываемые основным заболеванием. Диабет может способствовать сужение кровеносных сосудов при повышенном уровне сахара в крови. Поэтому нарушенное кровообращение может приводить к тому, что посинели ноги.
Что делать при данной патологии?
Методы лечения
Терапевтические методики по устранению синего оттенка ног направлены на лечение основного заболевания, которое спровоцировало данное патологическое явление. Терапия в каждом случае протекает по-разному. Если синие ноги наблюдаются при недостаточном кровоснабжении, назначаются медикаменты, разжижающие кровь, и растирания. Атеросклероз лечится лекарствами, действие которых направлено на растворение атеросклеротических бляшек в сосудах.
А если пальцы ног посинели, что делать?
Если у человека наблюдается синюшность ног при тромбозе, назначается оперативное вмешательство по обездвиживанию тромба и многочисленные лекарственные средства, препятствующие густоте крови. Если причиной синего цвета ног стал сахарный диабет, необходим целый комплекс лечебных мер – нормализация уровня сахара в крови, разжижение крови, предотвращение процессов закупорки сосудов.
Остеохондроз ног может встречаться у человека любого возраста. Но обычно мы обращаемся к специалисту, когда возникают болевые ощущения, а это значит, что уже запущен процесс дегенеративных изменений. Так как больной игнорирует первые признаки болезни, то и диагностируется данная патология на начальной стадии довольно редко.
Остеохондроз – это патология опорно-двигательного аппарата, которая сопровождается дистрофическими изменениями в хрящевой ткани. Как правило, под остеохондрозом понимают поражение межпозвоночных дисков, но развиваться хондроз может в любом суставе нашего организма, и даже в ногах.
Каковы причины развития заболевания
Основная причина возникновения остеохондроза нижних конечностей – это дегенеративные изменения, которые происходят с возрастом. Зачастую эта патология встречается у женщин после 45 лет, когда начинается перестройка гормонального фона.

Также к важным причинам появления заболевания можно отнести:
- Лишний вес;
- Травмы ног;
- Генетический фактор;
- Нарушения метаболических процессов;
- Эндокринные заболевания;
- Неправильное и несбалансированное питание с недостаточным поступлением необходимых витаминных и минеральных комплексов;
- Аутоиммунные нарушения (красная волчанка, ревматизм);
- Плоскостопие, врожденные дефекты костей;
- Малоподвижный образ жизни, вынужденное длительное нахождение в положении сидя;
- Чрезмерные нагрузки на суставы ног;
- Пагубные привычки.
Часто развитию остеохондроза ног способствует сочетание сразу нескольких причинных факторов. Например, травма ноги на фоне обменных нарушений и неправильного питания с легкостью запускает процесс поражения в хрящах. А без своевременного лечения болезнь прогрессирует на протяжении нескольких лет и ярко заявляет о себе тогда, когда возникает дистрофия тканей хряща, появляются костные наросты, которые защемляют нервные окончания.
Специфические симптомы заболевания
Как уже было отмечено, остеохондроз может развиваться в любом месте ноги, это может быть стопа, пальцы ног, коленный, тазобедренный или голеностопный сустав. Самый главный признак поражения остеохондрозомхрящевой ткани суставов ног – это быстрое утомление конечностей.
Также к симптомам хондроза ног относятся:
- Болезненные ощущения в области суставов. Причем длительность болей и их сила не контролируются приемом обезболивающих;
- Судороги и тяжесть в ногах;
- Ноющие боли в мышцах ног, которые могут усиливаться при физической нагрузке;
- Чувство тяжести в конечностях после долгой ходьбы или стояния;
- Возможно ограничение
![]()
двигательной активности в ногах и появление хруста в суставной области; - Потеря или, наоборот, сверхчувствительность кожи на ногах при остеохондрозе, возникновение парестезий;
- Часто может ограничиваться подвижность пальцев нижней конечности;
- Воспаление хряща, отечность;
- Атрофия и слабость мышц;
- Онемение в конечностях.
Диагностические мероприятия
Чтобы диагностировать заболевание, необходимо обратиться к терапевту, который обязательно назначит общий и биохимический анализ крови, а также рентгенограмму, ультразвуковое исследование суставов и в некоторых ситуациях может понадобиться МРТ для выяснения зоны дегенерации в суставах и стадии развития патологии.
Какие методы лечения существуют
Основное лечение хондроза ног направлено на устранение симптомов заболевания и несет консервативный характер. Особенного успеха можно добиться, если проводить терапию в комплексе.
Главное, успеть остановить прогрессирование болезни, снизить проявления симптоматики.

Самые лучшие методы лечения, это:
1. Медикаменты. Лекарственные средства помогают устранить болевые ощущения и снять воспаление в тканях.
- Противовоспалительные препараты из нестероидной группы (Ибупрофен, Диклофенак, Нимесулид и т. п.);
- Миорелаксанты помогают расслабить мышцы;
- Витамины и минеральные комплексы;
- Хондропротекторы (Хондроксид, Терафлекс и др.);
- Спазмолитики (Дротаверин, Мидокалм);
- Препараты, которые способны восстанавливать нормальное кровообращение и трофику в тканях (Никотиновая кислота, Актовегин);
- Отвлекающие мази, гели, пластыри (Финалгон, Найз, Випросал, Капсикам и пр.);
- Когда выше перечисленные средства не помогают, врачи подключают блокады (новокаин, лидокаин в сочетании с гормональными средствами).
2. Физиотерапевтические процедуры. Назначаются только после устранения острого периода болезни. Лечение проводится при помощи волнового, теплового влияния на мышцы, вследствие чего спадает отек, устраняются болевые ощущения, и приостанавливается разрушение хрящей в суставах.
- Электрофорез с введением лекарств;
- УФО, УВЧ;
- Магнитотерапия;
- Лазерная терапия;
- Аппликации из парафина;
- Грязевые обертывания.
При назначении процедур необходимо учитывать, что некоторые виды физиотерапии противопоказаны при наличии кожных заболеваний, сердечной недостаточности, онкологических образований, лихорадочных состояниях.
3. Лечебная физкультура. Лечебно-физкультурный комплекс упражнений позволяет вернуть суставам подвижность, усиливает мышечный аппарат, предупреждает развитие контрактур.
Во время занятий необходимо придерживаться следующих правил: все упражнения нужно проводить только после окончания острой фазы болезни, упражнения проходят в проветриваемом помещении, движения должны быть без резких поворотов, объем тренировки увеличивается с течением времени. Для лучшего результата выполняйте упражнения каждый день и никогда не занимайтесь через силу.
Необходимый комплекс упражнений:
- Лежа на боку, по очереди тянуть ноги к животу, при этом растягиваются мышцы спины.
- В положении сидя сложить руки на колени и медленно наклоняться назад. Задержитесь в этой позиции на пару секунд и вернитесь обратно.
- Встаньте ровно. Выполните наклон и прикоснитесь к стопам. Возможно проведение этого упражнения в положении сидя.
- Присядьте на согнутые колени, чтобы пятки были на уровне с ягодичной зоной. Поочередно присаживайтесь на пол слева и справа, только держите осанку.
- Сидя на четвереньках, вытягивайте левую руку и противоположную ногу, затем повторите тоже с другой стороны, нужно задержаться в этой позиции на пару секунд и повторить по 5-6 раз.
4. Массажные процедуры. Также проводятся после острой фазы. Данный метод дает возможность:
- Избавиться от застоя в нижних конечностях.
- Улучшить кровоток.
- Уменьшить гипертонус мышц.
- Вывести токсические вещества из организма.
- Устранить защемление нервных каналов.

5. Операция. В тяжелых и запущенных ситуациях возможна терапия с помощью оперативных вмешательств, особенно когда дегенеративные изменения прогрессируют достаточно быстро.
6. Народные методы лечения. В основном они направлены на снижение воспаления и болевых ощущений.
- Компрессы из листьев капусты, лопуха, хрена;
- Из тертого сырого картофеля и меда;
- Из водки и сока алоэ;
- Солевые компрессы и т.п.
Читайте также:



