Некроз нижней челюсти вследствие лечения бисфосфонатами

В течение последних пятнадцати лет наблюдается растущий спрос на информацию о бисфосфонатах, так как длительное использование этого лекарства позволило выявить нежелательные явления, проявляющиеся в виде бисфосфонатного остеонекроза челюсти (БОНЧ). Эта проблема актуальна, поскольку, раньше частота осложнений ограничивалась единичными клиническими наблюдениями, а сейчас, по сведениям разных авторов, в среднем, достигает 12% [Bamias A., Bartl R., Dimopoulos M., Marx R.E.]. Приведенный в статье анализ известных на сегодняшний момент данных должен привлечь внимание врачей к данной проблеме.
Цель – изучить текущее состояние проблемы бисфосфонатного остеонекроза челюсти (БОНЧ).
– выявить факторы риска возникновения БОНЧ;
– изучить особенности клинической картины БОНЧ;
– сформулировать рекомендации по профилактике БОНЧ.
Материалы и методы. Проведен анализ научной литературы, научных статей и стоматологических журналов.
Результаты и обсуждение
Впервые информация об остеонекрозе челюсти у пациентов, принимающих бисфосфонаты, была опубликована в 2003 году [6]. Последующие публикации вызвали еще больше обеспокоенность врачей. Вследствие этого производители бисфосфонатов издали письмо-предостережение врачам – онкологам и челюстно-лицевым хирургам.
Бисфосфонаты являются одними из самых предписываемых препаратов в мире у пациентов с высоким уровнем заболеваемости раком и частыми метастазами в кости. Этот вид лекарств, который предотвращает потерю костной массы, имеет различные показания и используется для профилактики и лечения остеопороза, лечения болезни Педжета и паранеопластической гиперкальциемии; его применяют как часть схемы лечения рака, особенно метастатического рака кости и множественной миеломы [8]. В России эти злокачественные новообразования составляют 25% в общей структуре онкологической заболеваемости [17]. Различают два класса бисфосфонатов: азотсодержащие (ибандронатовая кислота, золендроновая кислота, алендронат натрия, ибандронат натрия) и без содержания азота (клодроновая кислота, этидронат натрия, тилудронат натрия). Несмотря на то, что лечение бисфосфонатами имеет много преимуществ для пациентов с заболеваниями костной ткани, оно также имеет ряд неблагоприятных эффектов. Наиболее серьезным, из которых является остеонекроз челюсти.
Бисфосфонатным некрозом челюсти называют осложнение антирезорбтивной терапии, характеризующиеся некрозом и оголением кости, которое длится более восьми недель, с последующим прогрессированием процесса при условии отсутствия лучевой терапии в челюстно-лицевой области в анамнезе [6]. Чаще всего процесс развития остеонекроза возникает на нижней челюсти, чем на верхней. Сочетанное повреждение челюстей встречается крайне редко [7]. Поражения могут быть разными по размеру и степени тяжести [12]. На сегодняшний день о развитии БОНЧ у детей и подростков не сообщалось. Выделяют 4 стадии БОНЧ. При 0-й стадии возможно отсутствие обнажения некротизированной кости. 1-я стадия характеризуется обнажением участка некротизированной кости без признаков воспаления и боли. На 2-й стадии наблюдается появление боли и явлений воспаления на обнаженном участке. Во время 3-й стадии встречается один или несколько признаков: обнажение альвеолярной кости, наличие патологического перелома, свищевой ход на коже.
Основополагающие патофизиологические механизмы, лежащие, в основе БОНЧ на данный момент до конца не изучены. Бисфосфонаты ингибируют пролиферацию эндотелия, прерывают внутрикостную циркуляцию и костный кровоток, способствуя развитию остеонекроза [13]. Эту группу препаратов можно рассматривать как селективные лекарственные средства, так как бисфосфонаты поглощаются преимущественно остеокластами в участках активной перестройки кости. Сообщается, что БОНЧ проявляется через 6 – 60 месяцев после начала лечения бисфосфонатами. В костной ткани происходит кумуляция препарата.
Кость челюсти (частично или полностью) становится хрупкой как мел и со временем может обнажаться [11]. Это является причиной сильной боли, а также вызывает проблемы во время приема пищи, разговора, проведения чистки зубов.
Предшествующими событиями развития БОНЧ часто является: удаление зубов, заболевания периодонта, мандибулярные экзостозы, установка дентальных имплантов. Другие факторы, способствующие распространению инфекции, включают в себя: местную инфекцию, использование кортикостероидов и химиотерапию. Также сообщалось, что негативное влияние оказывает плохой стоматологический статус, употребление алкоголя и табака, преклонный возраст, диабет, иммуносупрессия [4].
К клиническим проявлениям БОНЧ относят: нарушение чувствительности; боль и отек на пораженной челюсти, при отсутствии патологии зубочелюстной системы; нагноение мягких тканей, дефекты слизистых оболочек с гладкими или неровными краями с оголением кости на верхней или нижней челюсти, сохраняющиеся более восьми недель.
Бисфосфонаты назначают перорально и внутривенно. Сообщалось, что БОНЧ чаще всего встречался у пациентов, которые получали золедроновую кислоту, гораздо реже отмечался при приеме пероральных бисфосфонатов [11].
Ключевым фактором этих путей введения является биодоступность. Распространенность остеонекроза челюсти у пациентов, принимающих оральные бисфосфонаты, варьирует от 0,07 до 0,10% [3]. Повышение биодоступности путем парентерального введения повышает эффективность препарата, но может являться причиной более высокой распространенности БОНЧ. В среднем колеблется от 0,8 до 20% [5].
Несмотря на то, что риск не может быть устранен, прогноз обычно хорош для пациентов, принимающих пероральные бисфосфонаты. Площадь экспозиции кости обычно ограничена (от 2 до 10 мм) и имеет меньшую степень тяжести по сравнению с пациентами с раком, которые получают внутривенную терапию. При исследовании остеонекроза челюсти, вызванного пероральными бисфосфонатами, после четырехмесячного перерыва приема лекарства, было достигнуто полное разрешение в 16 из 17 случаев: 11 разрешенных – без хирургического вмешательства, 3 – с местным лечением, а 2 – с резекцией нижней челюсти. Считается, что заболеваемость БОНЧ является низкой в течение 6 месяцев после начала терапии бисфосфонатом, и поэтому пациенты, которые только начали эту терапию, должны пройти тщательную оценку и лечение зубов, если это не было проведено профилактически.
Всем пациентам, которые начинают принимать бисфосфонаты, рекомендуется определить факторы риска БОНЧ (травмы челюсти, активная зубная инфекция, удаление зубов), регулярно проходить стоматологическое обследование, поддерживать хорошую гигиену полости рта и обязательно сообщать о любых симптомах, локализованных в полости рта. Следует избегать хирургических вмешательств.
На начальных стадиях симптоматика может быть недостаточно выражена. Диагноз ставят при визуальном осмотре на основании клинических данных. Диагностировать остеонекроз челюсти можно с помощью МРТ, рентгенодиагностики и компьютерной томографии. Применение лучевых методов значительно расширяет возможности диагностики и способствует постановке диагноза на ранних стадиях [18].
Целью лечения остеонекроза челюсти является предотвращение потери костной массы, сохранение пораженных суставов, стимулирование роста новой кости. Тип лечения зависит от стадии, на которой был диагностирован БОНЧ и объема пораженной челюстной кости. Выделяют два метода лечения БОНЧ – консервативный и хирургический. Консервативная терапия предполагает назначение антибактериального курса, симптоматическую терапию, ежедневную обработку очагов поражения растворами антисептиков [1]. При выборе хирургического метода, производят кюретаж лунок удаленных зубов, резекцию челюсти, секвестрэктомию [2].
Дополнительно с основными методами лечения, некоторые авторы, успешно используют озонотерапию, эрбиевый лазер и крайне высокочастотную терапию [8, 9, 10, 14].
На данный момент нельзя выявить лиц, у которых в последствие разовьется БОНЧ [21]. Лечение бисфосфонатами необходимо назначать всем нуждающимся в нем пациентам, но следует проводить регулярную санацию полости рта. Врачи, которые сталкиваются в своей практике с данной проблемой, должны быть проинформированы о существующем риске БОНЧ. Необходимо своевременно осведомлять пациентов, что терапия бисфосфонатами должна быть отложена, пока не проведется лечение зубов [22].
При лечении пациентов, принимающих бисфосфонаты, врачи должны руководствоваться индивидуальным подходом, так как вероятность возникновения БОНЧ зависит от класса бисфосфонатов, длительности приема, особенностей пациента и стоматологического лечения.
Ранняя диагностика БОНЧ имеет решающее значение для предотвращения чрезмерной потери костной массы.
С целью уменьшения риска развития БОНЧ, пациентам необходимо проводить профилактическую процедуру – санацию полости рта перед началом терапии. В дальнейшем, пациенты должны быть под динамическим наблюдением стоматолога. Больные, в свою очередь, обязаны соблюдать хорошую гигиену полости рта.
Казанский медицинский журнал, 2017. Выпуск 1, Страницы 91-95
Бисфосфонатные остеонекрозы челюстей: современное состояние проблемы
Спевак Елена Михайловна1, Цымбал Андрей Николаевич2
1Ставропольский государственный медицинский университет, г. Ставрополь, Россия
2Ставропольский краевой клинический консультативно-диагностический центр, г. Ставрополь, Россия
Адрес для переписки: Спевак Елена Михайловна, cymbal.elena @mai.ru
В статье представлен обзор литературы по современному состоянию проблемы бисфосфонатных остеонекрозов челюстей. В России и за рубежом появляются многочисленные сообщения об атипичном поражении челюстных костей, связанном с приёмом препаратов на основе фосфора или аналогов его соединений, в частности бисфосфонатов. Эта проблема актуальна: если раньше осложнения бисфосфонатотерапии были ограничены единичными клиническими наблюдениями, то теперь их частота, по сведениям разных авторов, достигает 8–27%. Бисфосфонатный остеонекроз челюстей характеризуется уникальными этиопатогенетическими, клиническими и диагностическими особенностями, отличающими его от других воспалительных, дистрофических, а также ятрогенных заболеваний орофациальной области, поэтому целесообразно его обособление в самостоятельную нозологию, требующую комплексного изучения. Согласно современным данным, бисфосфонатный остеонекроз челюстей — осложнение антирезорбтивной терапии, характеризующееся омертвением и оголением участка кости, которое сохраняется более 8 нед, с последующим прогрессированием процесса, при условии отсутствия лучевой терапии на область головы в анамнезе. Бисфосфонаты относятся к антирезорбтивным веществам, являются мощными ингибиторами разрушения костной ткани, повсеместно применяются для лечения метастатического поражения костей скелета, множественной миеломы, гиперкальциемии у онкологических больных. Однако развитие осложнения в виде остеонекроза челюстей значительно снижает положительный эффект терапии и крайне тягостно переносится пациентами. Сопутствующие остеонекрозу гнойно-воспалительные процессы околочелюстных тканей, появление стойких свищевых ходов на коже и в полости рта, риск возникновения патологического перелома челюсти ухудшают качество жизни пациентов. Приведённый в статье анализ известных на сегодня данных о бисфосфонатных остеонекрозах челюстей должен привлечь внимание стоматологов-хирургов, челюстно-лицевых хирургов, эндокринологов, онкологов к этой проблеме.
Бисфосфонатный остеонекроз челюстей (БОНЧ) — осложнение антирезорбтивной терапии, характеризующееся омертвением и оголением участка кости, которое сохраняется более 8 нед, с последующим прогрессированием процесса, при условии отсутствия проведения лучевой терапии на область головы в анамнезе [31].
В литературе данная патология впервые описана R.E. Marx в 2003 г. [23]. С этого времени появляются данные об атипичном поражении челюстных костей у пациентов, принимающих бисфосфонаты, с частотой от 8 до 27% [18, 27, 28, 33].
Бисфосфонаты (БФ) — класс препаратов, предотвращающих потерю костной массы, используемых в онкологии для лечения костных метастазов, миеломы, а также вторичной гиперкальциемии у больных со злокачественными новообразованиями. Их применяют также при остеопорозе, болезни Педжета, педиатрическом несовершенном остеогенезе и других болезнях, вызывающих хрупкость костей [36].
БФ — мощные ингибиторы костной резорбции, аналоги пирофосфата, отличающиеся от него центральным атомом углерода вместо атома кислорода (Р–С–Р- вместо Р–О–Р-связи) [7]. Классификация БФ на основе замещения азота в боковой цепи в настоящее время наиболее распространена [1].
1) незамещённые БФ (клодроновая кислота, этидронат натрия, тилудронат динатрия);
2) аминобисфосфонаты:
2.1) с одним атомом азота (памидроновая кислота, алендроновая кислота, ибандроновая кислота);
2.2) с азотсодержащими основными гетероциклическими соединениями (ризедроновая кислота, золедроновая кислота).
БФ проникают в костную ткань, концентрируются вокруг остеокластов, создавая при этом высокую концентрацию в лакунах резорбции, связываются с минеральным матриксом кости. Миграция остеокластов замедляется, а их резорбтивная способность снижается. Также БФ вызывают апоптоз остеокластов в зоне костной резорбции [35].
Особую группу больных, которым показана антирезорбтивная терапия, представляют онкологические пациенты с выявленными костными метастазами. На фоне приёма БФ количество метастазов снижается, повышается прочность костной ткани, уходит болевой синдром, уменьшается риск патологических переломов, снижается уровень гиперкальциемии [3]. Однако возникновение осложнения в виде БОНЧ значительно снижает положительный эффект терапии и крайне тягостно переносится пациентами.
В основе патогенеза заболевания, по сообщениям ряда авторов, лежат подавление БФ дифференцировки остеокластов из моноцитов, увеличенный апоптоз остеокластов, стимуляция остеокласт-подавляющего фактора и снижение активности остеокласта, а также антиангиогенные свойства фосфора [24]. В результате возникает глубокая супрессия метаболизма костной ткани, что может привести к её омертвению и значительно, а порой и необратимо сокращает шансы на восстановление. Таким образом, за счёт повышения прочности кость теряет способность к регенерации. Однако большинство авторов сходятся во мнении, что пусковым механизмом процесса является также инфицирование кости микрофлорой рта при малейшей травме (Marx R.E., 2003; Calvo de Mora J., 2006; Ruggiero S.L., 2014) [13, 24, 31]. Наиболее часто это происходит при удалении зубов и хирургических вмешательствах во рту [21], повреждении слизистой оболочки нерационально изготовленными съёмными протезами и искусственными коронками [20], оголением кости в результате заболеваний пародонта [22].
На данный момент наиболее распространена классификация БОНЧ, предложенная Американской ассоциацией хирургов-стоматологов и челюстно-лицевых хирургов (American Association of Oral and Maxillofacial Surgeons, 2009):
0-я стадия — возможно отсутствие обнажения некротизированной кости при наличии таких неспецифических симптомов, как зубная боль без одонтогенной причины; ноющая боль в области нижней челюсти, иногда иррадиирующая в область височно-нижнечелюстного сустава; боль в области верхнечелюстной пазухи, которая может быть связана с воспалением и истончением её стенки; подвижность зубов с интактным пародонтом; свищевые ходы, не имеющие одонтогенной причины;
1-я стадия — обнажение участка некротизированной кости без признаков воспаления и боли;
2-я стадия — обнажение участка некротизированной кости, сопровождающееся болью и явлениями воспаления;
3-я стадия — обнажение участка некротизированной кости с признаками воспаления, а также один признак или более из следующих: обнажение альвеолярной кости, наличие патологического перелома, свищевой ход на коже, наличие ороантрального или ороназального сообщения.
В описании типичной картины БОНЧ авторы сходятся в том, что чаще всего единым достоверным клиническим признаком бывает наличие во рту незаживающего некроза слизистой оболочки с участком обнажённой кости от желтоватого или зеленоватого до тёмно-коричневого цвета [6]. Нижняя челюсть страдает чаще, чем верхняя, ещё реже встречается сочетанное повреждение челюстей [24].
У одних больных процесс остеонекроза протекает с выраженной воспалительной реакцией, сопровождающейся абсцедированием и формированием внутри- и внеротовых свищевых ходов [5], у других жалобы сводятся только к участку оголённой кости во рту и невозможностью по этой причине протезирования [13]. Особую категорию составляют пациенты, у которых воспалительные процессы, осложняющие остеонекроз, принимают вялотекущую форму с частыми обострениями, не имеющими тенденции к стойкому излечению [6].
Состояние иммунитета у больных с БОНЧ подвержено влиянию множества факторов. H. Miyazaki в 2012 г. сделал предположение о ведущей роли лейкопении в возникновении БОНЧ у онкологических больных [26]. Возникновение остеонекроза челюстей у них может быть связано с лекарственно-индуцированной иммунной дисфункцией и повышенной сенсибилизацией к микрофлоре рта [19]. Н.А. Заславская в 2014 г отметила при БОНЧ снижение факторов местного и общего иммунитета (как клеточного, так и гуморального звеньев) на фоне химио- и лучевой терапии [2].
В описании гистологической картины операционного материала, полученного по поводу БОНЧ, встречается описание как асептического некроза [2], так и некроза с выраженным воспалительным характером изменений в тканях челюсти за счёт инфильтрации лимфоцитами и гранулоцитами [25]. Типичные гистологические результаты представляют собой картину нежизнеспособной кости с окружающими её колониями бактерий и воспалительным клеточным инфильтратом [9].
В настоящее время можно выделить два основных подхода к лечению БОНЧ: консервативный и хирургический. Консервативная терапия [8] предусматривает, прежде всего, назначение пациентам курсовой антибактериальной, симптоматической терапии, ежедневной обработки очагов поражения костной ткани растворами антисептиков, а также тщательное соблюдение гигиены рта. К хирургическим методам относятся кюретаж лунок удалённых зубов, секвестрэктомия, резекция челюсти, в том числе паллиативное лечение — вскрытие и дренирование гнойных очагов, выполнение иммобилизации при патологических переломах челюстей [12].
Некоторые авторы в комплексном лечении БОНЧ с успехом используют крайневысокочастотнуютерапию [4], озонотерапию [29], эрбиевый лазер [17]. В литературе описаны работы по применению трансплантации костного мозга и стволовых клеток в очаги некроза [14], использованию обогащённой тромбоцитарной плазмы [11] и гипербарической оксигенации [30], добавлению токоферола и пентоксифиллина к стандартной схеме антибиотикотерапии [16], а также терипаратида — рекомбинантного человеческого паратиреоидного гормона [10].
В профилактике данной патологии основной упор сделан на санацию рта и попытку предотвратить необходимость лечения и удаления зубов во время последующего приёма БФ [25].
Неинвазивные биохимические методы диагностики и мониторирования скелетных нарушений, основанные на определении соотношения и интенсивности процессов образования и разрушения костной ткани, в последнее время стали набирать популярность в связи с простотой и доступностью [15]. Преимущественно специфичными и точными являются маркёры, определяемые в сыворотке крови больного натощак [9]. Остеокальцин, аминотерминальный пропептид проколлагена I типа, костно-специфическая щелочная фосфатаза относятся к одним из наиболее доступных и распространённых показателей костеобразования, а С-концевой телопептид — β CrossLaps (CTX) и тартрат-резистентная кислая фосфатаза — к маркёрам костной резорбции.
В вопросах клиники, диагностики и лечения БОНЧ остаётся много неясного, а с увеличением онкологической заболеваемости можно утверждать, что количество пациентов с подобной патологией будет расти. На настоящий момент не разработаны эффективные меры профилактики и прогнозирования клинического течения БОНЧ. Не утверждены нормативная база и алгоритм совместного ведения пациентов врачами различных специальностей, а также весьма слабо действует преемственность между онкологами, эндокринологами и стоматологами, в результате чего возникает ситуация, когда пациент ставится перед фактом уже развившегося осложнения. Не утверждено единой эффективной методики лечения, потому что многое в вопросах патогенеза остеонекроза до сих пор остаётся неясным.
В целом, несмотря на большее количество сообщений об отдельных аспектах патогенеза, клиники, диагностики, лечения и профилактики БОНЧ и огромный пройденный путь исследований, это заболевание для учёных и клиницистов остаётся на сегодняшний день актуальнейшей проблемой и требует дальнейшего изучения.
- бисфосфонаты
- остеонекроз
Бисфосфонаты - это неорганические фосфаты, структурно аналогичные неорганическим пирофосфатам с тропностью к твердому фосфату кальция. Неблагоприятный эффект препаратов бисфосфоната был впервые описан в 2003 году Marx, Migliorati и Pogrel, однако, связь фосфора с остеонекрозом впервые была установлена в ХIX веке у работников спичечной промышленности.
Бисфосфонаты снижают убыль костной ткани и применяются для устранения боли, улучшения качества жизни, они отдаляют или устраняют такие осложнения, как переломы у пациентов с литическими метастазами, при опосредованной злокачественными опухолями гиперкальциемии, множественной миеломе, остеопорозе и болезни Педжета. Учитывая распространенность этих заболеваний, бисфосфонаты являются одними из самых назначаемых препаратов в мире, особенно у пациентов с высокой заболеваемостью рака и частыми костными метастазами. Бисфосфонаты устойчивы к ферментативной деградации, поэтому высокие их концентрации остаются в кости в течение длительного периода времени. Механизм действия основан на их способности к ингибированию резорбции кости: они увеличивают апоптоз остеокластов, одновременно ингибируя апоптоз остеоцитов и остеобластов. Добавление аминового радикала увеличивает активность бисфосфонатных препаратов. Только при использовании более нового поколения бисфосфонатных препаратов - аминобензофосфонаты (алендронат, ибандронат, ризедронат, памидронат, золедронат) были описаны побочные эффекты, такие, как остеонекроз челюстей.
Распространенность ОНЧ варьирует, и, как сообщается, составляет 1-10% у пациентов, получающих внутривенно бисфосфонаты при лечении рака. В тоже время распространенность ОНЧ, связанного с остеопорозом, у пациентов, получающих оральные бисфосфонаты, составляет, по разным источникам, менее 1 на 100 000 пациентов в год (0,0004-0,04%). В ⅔ случаев поражается нижняя челюсть, в ¼ - верхняя, а в остальных случаях - обе кости. Сообщается, что ОНЧ проявляется через 6-60 месяцев после начала лечения бисфосфонатами. Событиями, которые чаще всего предшествовали ОНЧ, были экстракция зубов, дентальные имплантаты, нижнечелюстные экзостозы, периодонтальные заболевания, местная травма от плохо прилегающих зубных протезов. Сообщалось о потенциальных факторах риска, включающих плохое здоровье полости рта, употребление алкоголя и табака, преклонный возраст, диабет, иммуносупрессия, а также стадия опухолевого процесса.
Основополагающая патофизиология бисфосфонатного остеонекроза остается не до конца изученной. Бисфосфонаты ингибируют пролиферацию эндотелия, прерывают внутрикостную циркуляцию и костный кровоток, способствуя развитию остеонекроза. Остается непонятным, имеют ли пациенты, получающие внутривенные бисфосфонаты, больший риск, чем те, которые получают оральные бисфосфонаты. Так же остается непонятным, имеется ли тропность бифосфонатов к челюстям. Считается, что кости подвержены постоянной травме (например, инвазивные стоматологические процедуры в челюстях), при этом регенерация их замедлена, это все может привести к некрозу. Возможен спонтанный ОНЧ, триггерными событиями являются удаление зубов или другие хирургические вмешательства в полости рта в 61.5% случаев.
Оральную флору, такую как Actinomyces israelii, часто обнаруживают в образцах биопсии ОНЧ. Колонизация Actinomyces была обнаружена во всех случаях биопсии в исследованиях Estilo et al, и Hansen et al. Actinomyces был обнаружен в месте непосредственного контакта кости и окружающего ее воспалительного инфильтрата. Однако, хоть и некоторые поражения ответили на терапию антибиотиками, неясно, являются ли микроорганизмы причинами ОНЧ или случайно найденными в биоптате.
В качестве возможных механизмов для ОНЧ также были предложены токсические эффекты бисфосфонатов на мягкие ткани полости рта и последующее их изъязвление, и прямые токсические эффекты бисфосфонатов на кость. В качестве альтернативы, множественные факторы риска могут способствовать ОНЧ, в том числе ослабленное костное ремоделирование, воздействие жевательных мышц, инфицирование альвеол удаленных зубов.
Гистопатологическая картина ОНЧ является непостоянной. Образцы, полученные из участков разрушенной кости, характеризуются обширным некрозом. Грибковая контаминация обычно присутствует. Образцы из областей, которые граничат с участками ОНЧ, характеризуются гиперваскулярной волокнистой тканью и воспалительной инфильтрацией, заполняющей большие межтрабекулярные пространства, что делает картину подобной на хронический остеомиелит.
Тактика при ОНЧ многоуровневая и включает в себя оценку зубов до начала внутривенного введения биcфосфонатов, повышение грамотности пациентов и поддержание хорошей гигиены полости рта. Превентивные меры применяются во время бисфосфонатного лечения, при этом эндодонтическая и периодонтальная терапия должна предшествовать удалению зубов и с предотвращением установки зубных имплантатов. Лечение установленного ОНЧ включает пероральное противомикробное полоскание и системную антибактериальную терапию. Области некроза кости, которые являются источником воспаления мягких тканей, должны быть устранены в пределах жизнеспособных тканей, но более радикальное хирургическое лечение должно быть отложено. Роль гипербарической оксигенации неясна, и необходимость прекращения лечения бисфосфонатами у этих больных является поводом для дискуссий.
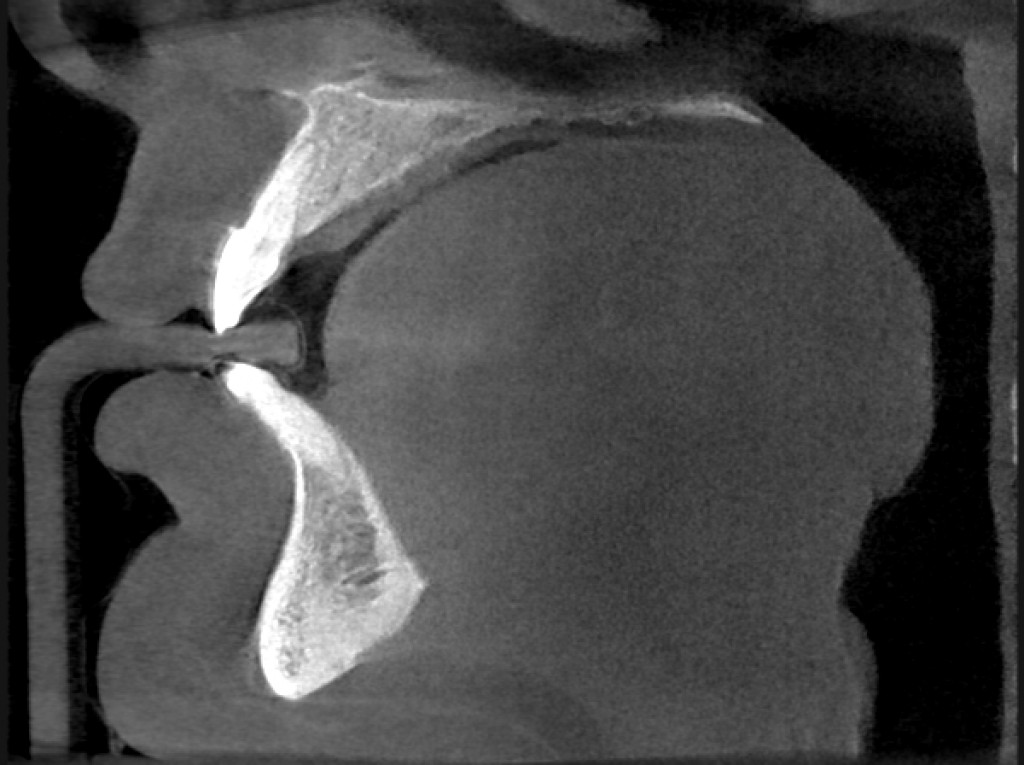
Диагноз ОНЧ в первую очередь клинический. Хотя есть необходимость исключить другие процессы, будь то неопластическая инфильтрация кости и остеомиелит, биопсия кости обычно не выполняется, поскольку может привести к еще большему повреждению и прогрессированию ОНЧ. Появление ОНЧ, по данным рентгенографии, КТ и МРТ, не отличается специфичностью. Визуализация может сыграть роль в определении тяжести заболевания, уместная в ранней диагностике ОНЧ, при дифференциальном диагнозе между метастазами в челюсти и ОНЧ, исключая другие заболевания челюсти, также может играть роль в диагностике переломов челюстей.
Американская Ассоциация Челюстно-лицевых хирургов указала, что для постановки клинического диагноза пациенты должны соответствовать трем критериям:
- настоящее или предыдущее лечением бисфосфонатами;
- оголенная, некротизированная кость в челюстно-лицевой области, которая сохраняется в течении более 8 недель;
- в анамнезе отсутствует лучевая терапия.
Хотя рентгенографические данные не являются частью диагностических критериев, они предоставляют ценную информацию клиницисту. Рентгенологические данные бисфосфонатного остеонекроза челюсти не являются специфичными и могут быть обнаружены при других состояниях, таких, как остеомиелит, остеорадионекроз и метастазы рака. КТ очень полезна для возможности увидеть и характеризовать поражение, в обнаружении вовлечения кортикального слоя, в то время как МРТ следует оставить резервным для пациентов, которые имеют поражение с отеком мягких тканей, поскольку изменения мягких тканей лучше обнаруживаются на МРТ.
Рентгенография, КТ: остеолизис, склеротические поражения, периостальная реакция, уменьшение объема костномозгового пространства, вовлечение нижнечелюстного канала, переломы, образование секвестров.
В заключении, бисфосфонатный остеонекроз челюсти является хорошо описанным клиническим состоянием с последовательными рентгенографическими находками; однако они неспецифичны для этого заболевания. Для рентгенолога важно распознать это состояние, поскольку визуализация может быть использована для раннего обнаружения ОНЧ у пациентов, восприимчивых к этому заболеванию, что означает лучший прогноз из-за раннего лечения ОНЧ, избежание биопсии и меньшей необходимости хирургического вмешательства
Похожие темы научных работ по клинической медицине , автор научной работы — Буйко М. А., Атрушкевич В. Г.
№ 2/2013 Остеопороз и остеопатии
ОСТЕОНЕКРОЗ ЧЕЛюСТЕИ КАК ОСЛОЖНЕНИЕ ТЕРАПИИ БИСФОСФОНАТАМИ в стоматологической
м. а. буйко *1, в. г. атрушкевич2
'аспирант Кафедры терапевтической стоматологии ФПДО, Московский Государственный Медико-Стоматологический Университет им. А.И. Евдокимова,
2профессор Кафедры терапевтической стоматологии ФПДО, Московский Государственный Медико-Стоматологический Университет им. А.И. Евдокимова
Бисфосфонаты приобретают все большее значение в лечении метаболических остеопатий и онкологических заболеваний, протекающих с костными метастазами. Длительное использование бисфосфонатов в клинической практике показало, что при их применении возможно развитие нежелательных явлений, которые встречаются достаточно редко и поэтому не были зарегистрированы в ходе клинических исследований. одним из таких нежелательных явлений является остеонекроз челюстей. В статье рассматриваются вопросы о возможных причинах его развития у больных, получающих бисфосфонаты.
БФ — это углеродзамещенные аналоги пирофосфатов, имеющие структурное сходство с гидроксиапатитом кости, что делает их способными адсорбироваться на их поверхности и быть устойчивыми к химическому и ферментативному гидролизу. БФ длительно сохраняются в кости, пока старая кость не заменится новой в ходе постоянно протекающих процессов костного ремоделирования. Аминобисфосфонаты — это БФ, содержащие в своем составе атом азота (алендронат, ризедронат, ибандронат, памидронат и золедронат), механизм действия этих препаратов связан с ингибицией мевалонатного пути синтеза холестерола и пренилирования ряда белков, необходимых для поддержания структуры и функции остеокластов и предупреждения их апоптоза [1]. алендронат и ризедронат зарегистрированы в нашей стране только для лечения остеопороза (оП), а ибандронат и золендронат также широко применяются и при метастатическом поражении костей, остеолитической гиперкальциемии. Памидронат используется только в онкологии.
Остеонекроз челюсти (ОНЧ) на фоне приема БФ определяется как патологическое состояние, характеризующееся обнажением некротизированной кости в челюстно-лицевой области, которое продолжается не менее 8 недель [8]. Клинически ОНЧ проявляется появлением дефекта слизистой оболочки с гладкими или неровными краями и обнажением костной ткани (рис.1). ОНЧ может сопровождаться припухлостью, болью, парестезиями, появлением изъязвлений, нагноением мягких тканей, потерей зубов. При этом на начальных стадиях симптоматика может быть достаточно скудной. Диагноз ставится при визуальном осмотре и на основании клинических данных. Применение лучевых методов существенно расширяет возмож-
Рис. 1. Пациентка С. с остеонекрозом нижней челюсти.
ности диагностики и позволяет поставить диагноз на ранних стадиях [9].
Первые сообщения о нескольких случаях развития ОНЧ в процессе лечения золедроновой кислотой у пациентов с онкологическими заболеваниями появились в 2002 г. [10]. В последующем опубликованы данные о серии случаев развития ОНЧ на фоне применения не только золедроната, но и памидроната также при онкопатологии [11]. В настоящее время частота ОНЧ по данным различных авторов может достигать от 1 до 10 случаев на 100 человек, получающих БФ парен-
в помощь практическому врачу
№ 2/2013 Остеопороз и остеопатии
терально по поводу метастазов в кости [12]. Частота ОНЧ при терапии ОП или болезни Педжета составляет по разным данным от 1/10.000 до менее чем 1/100.000 человеко-лет. Возможно, подобные различия в частоте ОНЧ могут объясняться особенностью применения БФ при лечении онкологических больных. Например, ин-фузии ибандроната в дозе 6 мг и золедроновой кислоты в дозе 4 мг проводятся каждые три-четыре недели пожизненно, в то время как при ОП ибандронат применяется в дозе 3 мг — каждые три месяца, а золедроновая кислота 5 мг — один раз в год. На сегодняшний день нет данных о частоте этой патологии в общей популяции [13].
Эпидемиологические данные свидетельствуют о наличии связи между внутривенным введением БФ онкологическим больным и возникновением у них ОНЧ, что подтверждается, во-первых, положительной корреляцией между эффективностью БФ и риском развития ОНЧ, а, во-вторых, наличием положительной корреляции между продолжительностью приема БФ и риском развития ОНЧ [14]. Экспериментальные и эпидемиологические исследования показали прочную ассоциацию между внутривенным введением БФ 1 раз в месяц и ОНЧ [15, 16].
Существуют некоторые физиологические особенности в строении челюстных костей, которые позволяют предположить причину и локализацию ОНЧ именно в этом отделе скелета. Челюстные кости, как и другие кости человека, состоят из губчатой и кортикальной ткани. При этом многие исследования показывают, что кортикальная кость нижней челюсти имеет большую плотность по сравнению с другими отделами скелета, что связано с физиологическими особенностями. Если осевой скелет человека достигает пика костной массы к 20—30 годам жизни и затем происходит медленное снижение его плотности, то кости черепа минерализуются в течение всей жизни [17]. Многие авторы предполагают, что такие особенности строения челюстных костей, как, например, скудная васкуляризация кортикальной костной ткани челюстей, возможно, и приводят к развитию некроза в них. Кроме того, зубы человека и млекопитающих — единственные соединительнотканные структуры, проникающие через слизистую оболочку в полость рта [18]. Развитие стоматологических заболеваний, большинство которых имеет микробную природу (осложненный кариес, пародонтит), приводит к поражению челюстных костей. При своевременном обращении к стоматологу все эти заболевания в большей степени излечимы. В то же время они имеют высокую распространенность, особенно среди пациентов пожилого возраста [19].
Поскольку большинство случаев развития ОНЧ происходит после хирургического вмешательства или травмы (например, травматического удаления зубов), важно рассмотреть процесс заживления лунки в полости рта. В норме он включает в себя ряд шагов, а именно — формирование сгустка, который заменяется сначала соединительнотканной матрицей, а затем пластинчатой костью и костным мозгом. Сгусток в течение первых 24 часов содержит эритроциты, тромбоциты, изолированные нейтрофилы в фибрине матрицы, которая заменяется на васкуляризированную грануля-
Вероят ный механизм развития ОНЧ (адаптировано из Boyde A. 2006)
ционную ткань через 3 дня. К седьмому дню сгусток прорастает новыми кровеносными сосудами, инфильтрируется незрелыми мезенхимальными клетками и лейкоцитами, начинается рост коллагеновых волокон. Увеличение количества остеобластов на этом этапе говорит о том, что происходит процесс реконструкции костной ткани. К 14—18-му дню вся лунка заполняется созревающей, богатой клетками грануляционной тканью. Среди клеток имеются мезенхимальные камбиальные элементы: гистиоциты и фибробласты. Происходит интенсивное развитие остеоидной ткани со стороны дна и боковых поверхностей лунки. Через 30 дней происходит ускорение процесса ремоделиро-вания с преобладанием повышенной активности остеобластов, через 90 дней — грубоволокнистая кость заменяется пластинчатой, а к 180 дню — челюстной дефект заполнен зрелой костной тканью.
В случае сложного и травматичного удаления зуба отмечается выраженная задержка образования кости и эпителизации раны, что в первую очередь связано с разрывом десны и повреждением стенок лунки. В этих случаях края десны долго не сближаются, а эпителиза-ция раны часто завершается только на 30—50-е сутки после манипуляции. По мере очищения раны от некротических масс со стороны стенок и дна лунки разрастается грануляционная ткань. Первые признаки образования кости появляются на 25-е сутки. Образующиеся остеоидные балки наслаиваются на стенки лунки, и только еще через 1,5—2 месяца большая часть лунки бывает заполнена остеоидной тканью, которая постепенно превращается в зрелую кость. Спустя 30 дней большая часть лунки заполнена остеоидной тканью в виде рационально расположенных костных балок, идущих от дна и боковых поверхностей лунки к центру. В промежутках между мелкопетлистой костной тканью имеется еще и соединительная ткань. Через 3—4 месяца почти вся лунка заполняется молодой костной тканью, которая постепенно созревает: уменьшаются костномозговые пространства, уплощаются и кальци-фицируются костные балочки. На 5-м месяце в верхней части лунки образуется компактная кость, происходит интенсивная перестройка новообразованной и прилежащей к лунке костной ткани. Постепенно она приобретает обычное губчатое строение и не отличается от остальной кости [20].
Одновременно с образованием костной ткани рассасываются края лунки, а края альвеолы находятся приблизительно на уровне длины корня. Поэтому альвеолярный край в области удаленных зубов становится ниже и тоньше, чем до удаления. Над устьем
№ 2/2013 остеопороз и остеопатии
лунки он имеет вогнутую или волнистую форму. При отсутствии сгустка крови лунка заживает в результате образования грануляционной ткани со стороны костных стенок лунки. Постепенно края десны над ней сближаются, лунка заполняется грануляционной, затем остеоидной тканью. В дальнейшем процесс образования кости происходит так же, как было описано выше [21—23].
Установлено, что регенеративные процессы после удаления зуба протекают медленнее, если лунка инфицирована или операция проведена травматично с повреждением кости и десны. В этих случаях в окружающих рану тканях развивается воспалительный процесс. Начало регенерации кости и эпителизация раны задерживаются [24]. Поэтому можно предположить, что травматичные хирургические манипуляции, связанные со сложным удалением зубов или имплантация, могут являться пусковым механизмом в развитии ОНЧ. Помимо этого, применение в этот период БФ, особенно золедроновой кислоты, может также спровоцировать возникновение этого осложнения, поскольку существуют экспериментальные доказательства замедления роста эпителиальных клеток под действием высоких концентраций препарата [25, 26]. На рис.2 представлен вероятный патогенез ОНЧ. Челюстная область хорошо васкуляризирована и, возможно, именно это обуславливает более высокую концентрацию БФ в ней. Известно, что БФ снижают скорость метаболизма костной ткани, а при возникновении повышенной концентрации последних это может приводить к избыточному локальному подавлению костного обмена и соответственно накоплению микроповреждений. В случае присоединения местной инфекции создаются дополнительные предпосылки для развития ОНЧ. Однако механизм действия БФ как одного из важных вероятных пусковых моментов в развитии ОНЧ нуждается в уточнении. Это поможет разработать не только эффективные способы лечения ОНЧ, но и предложить своевременные меры профилактики этого грозного осложнения терапии БФ.
В связи с тем, что в настоящее время нельзя заранее определить лиц, у которых впоследствии разовьется ОНЧ, лечение БФ необходимо назначать всем нуждающимся в нем пациентам, однако следует проводить регулярную санацию ротовой полости. В связи с этим врачи, сталкивающиеся в своей повседневной практике с больными, нуждающимися в приеме БФ, особенно внутривенных, должны быть информированы о существующем риске ОНЧ и своевременно предупреждать пациентов, что терапия БФ должна быть отложена, пока не проведено лечение и удаление зубов [16]. Для пациентов, которые начали внутривенное лечение БФ, особенно важным является отсутствие или отсроченность хирургического вмешательства в ротовой полости.
Таким образом, изучение этой проблемы и разработка профилактических мер по предупреждению возникновения ОНЧ имеют первостепенное значение не только для врачей-стоматологов, но и для врачей других специальностей, поскольку область применения БФ расширяется достаточно быстро.
в помощь практическому врачу
1. Руководство по остеопорозу (под редакцией Беневоленской Л.И.) Бином, Москва, 2010, 196—216.
2. Major P, Lortholary A, Hon J, et al. Zoledronic acid is superior to pamidronate in the treatment of hypercalcemia of malignancy: a pooled analysis of two randomized, controlled, clinical trials. J Clin Oncology 19:558, 2001.
3. Hillner BE, Ingle JN, Chelbowski RT, et.al. American Society of Clinical Oncology 2003 update on the role of bisphosphonates and bone health issues in women with breast cancer. J Clin Oncol 21:4042, 2003.
4. Saad F, Gleason DM, Murray R, et al. A randomized, placebo-controlled trial of zoledronic acid in patients with hormone-refractory metastatic prostate carcinoma. J Natl Cancer Inst 94:1458, 200.2
5. Woo SB, Hellstein JW, Kalmar JR. Narrative [corrected] review: bisphosphonates and osteonecrosis of the jaws. Ann Intern Med. 2006 May 16; 144(10):753—61. Erratum in: Ann Intern Med. 2006 Aug 1;145(3):235.
6. American Association of Oral and Maxillofacial Surgeons Position Paper on Bisphosphonate-Related Osteonecrosis of the Jaws. Advisory Task Force on Bisphosphonate-Related Osteonecro-sis of the Jaws. J Oral Maxillofac Surg 65:369, 2007.
7. Polizzotto MN, Cousins V, Schwarer AP. Bisphosphonate-associated osteonecro-sis of the auditory canal. Br J Haematol. 2006 Jan; 132(1):114.
8. Edwards BJ, Gounder M, McKoy JM et al. Pharmaco-vigilance and reporting oversight in US FDA fast-track process: bisphosphonates and osteonecrosis of the jaw. Lancet Oncol. 2008; 9(12):1166—72.
10. Marx RE. Pamidronate (Aredia) and zoledronate (Zometa) induced avascular necrosis of the jaws: a growing epidemic. J Oral Maxillofac Surg. 2003;61(9):1115—7.
11. Khosla S, Burr D, Cauley J et al. Bisphosphonate-as-sociated osteonecrosis of the jaw: report of a task force of the American Society for Bone and Mineral Research. J Bone Miner Res.2007;22(10):1479—91.
12. Coxon FP. An Update on the Pharmacology of Bisphosphonates and Analogues with Lower Bone Affinity. Bone. 2008,2, 203—207.
13. Allen R, Ruggiero S L. Osteonecrosis of the Jaw : Recent Clinical and Preclinical Advances. Bone.2011, 3,189—196.
14. Somerman J., McCauley L K. Bisphosphonates — Sacrifing the Jaw to Save the Skeleton? Martha J.Somerman, Bone .2006, 5, 378—397.
15. Woo SB, Hande K, Richardson PG. Osteonecrosis of the jaws and bisphosphonates [Letter]. N Engl J Med 353:100, 2005.
16. Cornish J, Bava U, Callon KE, Bai J, Naot D, Reid IR. Bone-bound bisphosphonate inhibits growth of adjacent non-bone cells. Bone. 2011 Oct; 49(4):710—6.
17. Marth J.Somerman, Laurie K.McCauley .Bisphosphonates — Sacrificing the Jaw to Save the Skeleton . Bone. 2010, 12, 109—112.
18. Jontell M, Landesberg R, Laslop A. Osteonecrosis of the Jaw and bisphosphonate treatment for osteoporosis.Bone. 2007,4,46—53.
19. Boyde A.Jaw Bone Necrosis and Bisphosphonates : Micro-anatomical Questions. Bone .2006, 4, 158-162.Bone. 3, 141—153.
20. Робустова Т.Г.. Хирургическая стоматология.1996, 134—138.
21. Capsoni F, Longhi M. Bisphosphonate — associated osteonecrosis of the jaw: the rheumatologists role. Arthritis Research & Therapy. 2006, 8, 219
22. Allen M R, Burr D B. Mineralization, Microdamage, and Matrix: How Bisphosphonates Influence Material Properties of Bone. Bone.2007, 4(2), 49—60.
23. Perez S B, Barrero M V. Bisphosphonate — associated os-teonecrosis of the jaw.MedOralPatolBucal. 2008,13 (12), 770.
24. Reid I.R. Pathogenesis of Osteonecrosis of the Jaw. Bone. 2009, 11, 178-186.
25. Otto S, Paulke C.Osteonecrosis of the Jaw, Bone.2009,4, 63-70.
26. Said F, Ghoul-Mazgar S, Khemiss F, El Ayeb H, Saidane D, Berdal A. The effect bisphosphonates on the periodontium of ovari-oectomized rats.J Periodontol. 2012 Aug;83(8):1063—8.
Читайте также:


