Мышечные заболевания ног у детей
.
Вот пример подобных запросов, также с просторов интернета:
Ребёнок жалуется на боль в ноге. Вчера в саду на прогулке дочка 2,5г. (со слов воспитательницы) спокойно шла от качелей к качелям, неожиданно остановилась, схватилась за голень, стала плакать и говорить, что болит коленка. Потом ещё такое пару раз повторилось в саду же. Сегодня, когда забирала из сада, заболело при мне. На ощупь как будто в этой ноге мышцы голени напряжены, будто свело ногу. Хотя мне могло и показаться. Но быстро отпустило. В предыдущие разы боль длилась тоже совсем недолго, до 30 секунд точно. Что это может быть и насколько серьезно? К кому идти?
Комментарии к этому запросу там же:
- Судороги? к педиатру, витаминок пропишет (кальций, калий, магний (курага, например, бананы тож)…
- изюм и бананы ежедневно, если жалобы через неделю не прекратятся, то к педиатру…
- мой с 2,5 до 4 просыпался по ночам, плакал-кричал. Боли роста. Ортопеды рекомендовали только зарядку. Ну то есть ребенок просыпается ночью от боли, не понимает что происходит, кричит так, что дед предлагает вызвать скорую и помогает только нурофен, а ему так - руки вверх, встали на носочки, ноги шире. У меня он очень высокий и быстро растет. Еще невролог прописал мидокалм - снимает мышечное напряжение. После приема аспаркама, кальция и мидокалма приступы прекратились.

*******
БОЛЬ в правом БЕДРЕ
В середине 2003 года я услышал о Новой Медицине в первый раз через друзей (у моей жены был диагностирован рак яичников и, к сожалению, она скончалась в 2004 году - мы узнали о Новой Медицине слишком поздно, чтобы эффективно помочь ей). С тех пор я вникал в это знание всё интенсивнее и различные отзывы чрезвычайно помогли мне в моем понимании. Я прочитал все книги и много раз принимал участие в семинарах и презентациях. Я научился наблюдать за процессами в своём теле и анализировать их согласно Пяти Биологическим Законам. Вот события, которые произошли со мной всего пять недель назад: я попал в автомобильную аварию на автостраде, в которой не было моей вины.
В очень ранние утренние часы - было еще темно - я увидел далеко впереди, что тормозные огни другой машины приближались слишком быстро. Мы ехали в три полосы, и я был в центре. Увидев эту ситуацию, я начал в панике тормозить (я также использовал экстренное торможение) для того, чтобы успеть затормозить перед впередистоящим автомобилем. Я успел на самом деле, впереди оказалось достаточно места, когда я остановился, однако автомобиль позади меня так и не смог удачно затормозить, ударил в мой автомобиль и, несмотря на то, что я держал ногу на педали тормоза, я ударил передний автомобиль своей машиной. Были многочисленные другие аварии у меня за спиной, но никто не был заметно ранен, за исключением транспортных средств, которые были серьезно повреждены.
Теперь до меня дошло, что происходит, и я начал просматривать мою боль с новой точки зрения, и я улыбнулся про себя. Люди вокруг меня настаивали, чтобы я обратился к врачу. Но я знал, что боль будет уходить сама по себе через несколько дней. На восьмой день я уже заметили некоторые улучшения. Наконец, боль неуклонно уменьшалась с каждым днем, и я спал лучше тоже. Около четырнадцати дней после появления боли она прошла совсем.
БОЛЬ в КОЛЕНЕ
Отзывы реальных людей являются очень хорошим способом для понимания принципов Биологических Законов функционирования нашего теа. Вот почему я хотел бы внести свой вклад описанием своего собственного случая.
Это было в 1996 году. Я едва мог ходить из-за сильных болей в обоих коленях. Боль была настолько сильной, что время от времени мне даже приходилось подолгу сидеть. И это в 26 лет! До того времени я был физически очень активным. Я играл в теннис и занимался гимнастикой до шести раз в неделю. Первый врач, к которому я обратился, сказал мне, что у меня почти не осталось хрящевой ткани в коленях и прописал обезболивающие, которые не помогали вообще. Тогда он вводил специальное вещество в хрящевую ткань коленей и рекомендовал, чтобы я принимал специальные добавки в пищу для восполнения хрящевой ткани. Это не помогало. Короче говоря, ни один из врачей не смог сделать что-нибудь для меня.
БОЛЬ в КОЛЕНЕ
Все предыдущие 20 лет у меня были проблемы с коленями. Я постоянно испытывал сильную боль. Вот почему я посетил ортопеда в 1994 году. Сегодня я понимаю, что тогда мне очень повезло, когда врач объяснил мне, что хрящи в моих коленях были полностью изношены, другими словами повреждены. Он подтвердил, что это никогда не может быть вылечено даже самым опытным врачом в мире, и что любая операция была бы совершенно нецелесообразна. Исцеление никогда не будет возможно - лишь временное облегчение, если таковое будет.
Сегодня у меня совершенно новые ощущения при ходьбе. Сейчас я чувствую, как будто мои колени слегка перевязаны, а это значит, что либо заживления продолжается, либо это то, как и должны чувствовать себя здоровые колени. Спасибо, доктор Хамер.
*******
Тело никогда не врёт , и оно работает всегда по своим законам, нравится это кому-нибудь или не нравится. Знание этих Законов – стирает Страх.
.

Будьте здоровы. И перестаньте бояться своего тела. И научите этому своих детей.
.
Продолжение следует.
В этой статье обсуждаются наследственные миопатии. Изложенные ниже наследуемые заболевания скелетных мышц классифицированы клинически и гистологически.
Мышечные дистрофии имеют сходную гистологическую картину и дифференцируются по клинической симптоматике.
а. Болезнь Дюшенна — наиболее часто встречающаяся мышечная дистрофия. Характеризуется прогрессирующей мышечной слабостью, наблюдаемой прежде всего в мышцах проксимальных отделов конечностей.
(1) Клиника. Симптомы болезни, как правило, выявляются в 2-4-летнем возрасте. Формирование навыков самостоятельной ходьбы может запаздывать. Больные дети не могут хорошо бегать и попеременно использовать нижние конечности при подъёме по лестнице. В 12 лет пациенты не могут самостоятельно передвигаться и умирают, как правило, от застойной сердечной недостаточности или пневмонии до достижения 25-летнего возраста.
(3) Лечение. Помимо ортопедической коррекции, крайне важно медико-генетическое консультирование. Стероидная терапия может продлить период двигательной активности.
b. Другие наследуемые миопатии:
(1) Миопатия Беккера
(2) Миопатйя Ландузи-Дежерина (плече-лопаточно-лицевая мышечная дистрофия)
(3) Дистрофия Лейдена-Мебиуса (тазово-плечевая мышечная дистрофия)
(4) Дистрофические миотонии
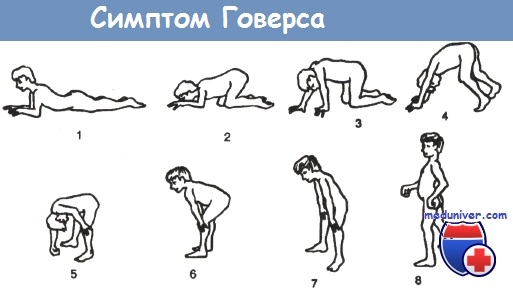
Приведена последовательность движений при вставании ребёнка с пола при слабости мышц нижних конечностей.
Миотонии — неспособность произвольной мускулатуры к расслаблению после сокращения. Миотонию можно выявить при перкуссии языка или возвышения большого пальца.
a. Миотония дистрофическая (болезнь Штайнерта) Больной вначале предъявляет жалобы на спазмы мышц или слабость. В последующие 20 лет у 60-70% больных развиваются катаракты или нарушения сердечного ритма.
b. Врождённая миотоническая дистрофия развивается только в том случае, если больна мать ребёнка. Вялый ребёнок с ртом карпа. Имеется задержка психического развития. Мышечная слабость у ребёнка постепенно уменьшается и ребёнок начинает ходить к 3 годам. Диагноз устанавливается при выявлении у матери симптомов заболевания.
c. Миотония врождённая (болезнь Томсена). Заболевание, проявляющееся замедлением расслабления мышц. Больные страдают мышечными спазмами (купируются фенитоином). Заболевание не прогрессирует и не сочетается с мышечной слабостью.
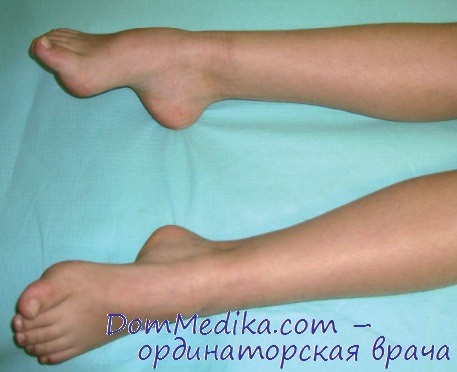
Ноги у пациента с синдромом Томсена
Многие наследуемые нарушения углеводного и жирового обменов (в основном, недостаточность ферментов) приводят к развитию миопатических синдромов.
a. Гликогенозы II, V и VIII характеризуются поражением скелетных мышц. Больные предъявляют жалобы на мышечные спазмы. Диагностика основывается на обнаружении гликогена в мышечных волокнах, особенно при работе мышц в условиях ишемии.
b. Миопатии, обусловленные накоплением липидов, включая синдром недостаточности карнитинпальмитоилтрансферазы, диагностируются при обнаружении не характерных для нормальных мышц липидов. Клинически проявляются мышечными спазмами, слабостью мышц, эпизодами недостаточности функции печени.
c. Митохондриальная миопатия, помимо симптомов поражения ЦНС (например, деменция, интермиттирующая кома), обычно характеризуется слабостью и офтальмоплегией.
d. Семейный периодический паралич проявляется эпизодической мышечной слабостью на фоне гипо- или гиперкалиемии. Ацетазоламид может предотвратить или облегчить приступы.
Эти заболевания могут проявляться в периоде новорождённости мышечной гипотонией, что следует учитывать при дифференциальной диагностике синдрома вялого ребёнка. Врождённые миопатии, как правило, именуются в соответствии с гистологическими изменениями скелетных мышечных волокон (поздняя дистальная, митохондриальная, центронуклеарная, немалиновая миопатйи, болезнь центрального стержня).
a. Клиника. Все врождённые миопатии имеют сходную клиническую картину. Дети рождаются с низким мышечным тонусом и слабостью лицевой мускулатуры. Большинство этих заболеваний имеют непрогрессирующее течение или регрессируют с возрастом. В подростковом периоде, как правило, развивается сколиоз.
b. Диагноз устанавливается по результатам биопсии мышц.
c. Лечение. В первые месяцы жизни ребёнка могут потребоваться борьба с дыхательными расстройствами и питание через зонд. Позже может возникнуть необходимость в ортопедической коррекции, лечебной гимнастике, физиотерапии и трудотерапии.

Нервно-мышечные заболевания (НМЗ) – что это такое?
В медицине под этим термином подразумевается большая группа болезней, передающихся на генетическом уровне от родителей к ребенку.
Им характерно нарушение функций мускулатуры, низкая двигательная активность или ее отсутствие.
Такие последствия наступают в результате нарушений функций нервно-мышечных соединений, поражения мышц, спинномозговых нейронов или нервов.
Основные причины возникновения НМЗ – это аутоиммунные болезни, отравление различного рода веществами и наследственный фактор. Также сюда стоит отнести часть врожденных дефектов метаболизма.
Классификация
К НМЗ относятся:
- первичные прогрессирующие мышечные дистрофии (миопатии);
- вторичные прогрессирующие мышечные дистрофии;
- врожденные непрогрессирующие миопатии;
- миотонии;
- наследственныепароксизмальные миоплегии.
О каждом из видов поговорим подробнее дальше.
Первичные прогрессирующие мышечные дистрофии (миопатии)

К признакам прогрессирующих мышечных дистрофий (ПМД) относятся дегенеративные изменения в мышцах.
Они заключаются в истончении мускулатуры, замене мышечной ткани на жировую и соединительную.
Возникает фокальный некроз, поперечная исчерченность теряется.
Некоторые механизмы возникновения и течения болезни до сих пор не установлены. Причиной миопатии являются мембранные дефекты в мышечных клетках. Большие надежды на установление деталей патогенеза возлагают на микробиологов.
При миопатиях мышцы слабеют, затем атрофируются. Существует несколько форм этой болезни. Разные виды ПМД различают по типу наследования, срокам проявления, характеру и течению болезни, расположением атрофий.
Вторичные прогрессирующие мышечные дистрофии
При вторичных дистрофиях (спиральных и невральных амиотрофиях) поражаются спинномозговые мононейроны и периферические двигательные нервы. Это приводит к вторичному поражению мышц и их атрофии.
Болезни этого типа прогрессируют. При изучении мышц больного обнаруживаются как нормальная, так атрофированная и гипертрофированная мышечная ткань.
Наследственные пароксизмальные миоплегии
Пароксизмальные миоплегии – редко встречающиеся наследственные заболевания у детей. Характеризуется периодическими приступами паралича мышц скелета. Наследуется по принципу, при котором для проявления болезни достаточно одного мутантного аллеля, локализованного в аутосоме.
Выделяют три формы:
- гиперкалиемическая;
- гипокалиемическая;
- нормокалиемическая.

Гипокалиемической формой пароксизмальной миоплегии чаще всего болеют мужчины.
Первые приступы заболевания появляются с 10 лет.
Приступ возникает в утренние или ночные часы. При этом чувствуется слабость в конечностях, шее, часто доходящая до паралича. В отдельных случаях паралич распространяется на лицевую мускулатуру и дыхательные пути.
Приступ сопровождается жаждой гиперемией, потливостью. Длительность может составлять от часа до семи дней. Женщины обычно испытывают приступ в первый день менструаций.
Гиперкалиемическую форму можно встретить реже, ее приступы начинаются в младшем возрасте. Приступ провоцируют холод и длительное бездействие мышц. Он начинается с расстройства чувствительности лицевых мышц, рук и ног.
Третья форма болезни проявляется до 10-летнего возраста. Приступы проходят в течение нескольких дней или недель. Они могут быть спровоцированы низкой температурой окружающей среды, употреблением алкоголя, большими физическими нагрузками.
Справка! Наследственные пароксизмальные миоплегии могут быть симптомами болезней щитовидной железы, Адиссона, реже встречаются при рвоте и поносе.
Врожденные непрогрессирующие миопатии
Непрогрессирующая миопатия характеризуется доброкачественностью, проявляется в младенчестве или в детстве. К этой разновидности НМЗ относятся болезни центрального стержня, намалиновые и митохондриальные миопатии. При этом возникают метаболические мышечные изменения. Пациент чувствует снижение сил, ослабление рефлексов.
Миотонии

Миотония – это замедленное расслабление мышцы после ее напряжения.
Болезнь разделяют на три вида:
- миотония действия;
- перкуссионная миотония;
- электромиографическая миотония.
Если больной с миотонией действия сожмет пальцы в кулак, а затем попытается быстро их разогнуть, то ему понадобится время, чтобы полностью выпрямить ладонь.
Вторая разновидность отличается сокращением мышц при интенсивном постукивании молоточком.
Чтобы обнаружить электромиографическую миотонию, потребуется игольчатый разряд. При этом аппарат показывает разряды высокой частоты, которые сначала учащенные, а потом снижают частоту.
Список всех НМЗ
- Болезни ЦС;
- Миотонии Томсена;
- Болезни Штейнерта-Куршманна;
- Миодистрофии Беккера;
- Миодистрофии Дюшенна;
- Миодистрофии Ландузи-Дежерина;
- Митохондриальные миопатии;
- Невральные амиотрофии Шарко-Мари-Тута;
- Немалиновые миопатии;
- Офталъмоплегические миопатии;
- Спинальные амиотрофии Верднига-Гоффманна;
- Спинальные амиотрофии Кугельберга-Веландер;
- Врожденная мышечная дистрофия;
- Мышечная дистрофия Беккера;
- Болезнь Помпе;
- Миотоническая дистрофия;
- Мышечная дистрофия Дюшенна.
Симптомы
Определяющий симптом НМЗ – это слабость в мышцах. Зонами поражения являются плечевой пояс, бедра, таз, область плеч. При каждом виде болезни поражается конкретная группа мышц. Мышцы поражаются симметрично.
Больной задействует другие мышцы, чтобы справиться с определенной задачей. Например, если поражена область ног, то, чтобы подняться с пола, человек сначала опирается руками, встает на колени, берется за опору, а потом уже может сесть на кресло. Сесть, не используя руки, он не может.
Справка! Редко встречаются случаи функциональных нарушений лицевых мышц. При этом возникает опущение века, губы, появляются речевые нарушения, трудно глотать.
Большинство заболеваний проходят с одинаковыми признаками. Со временем мышца атрофируется, возникает псевдогипертрофия из-за разрастания соединительной ткани. Возникает боль, подвижность в суставе ограничивается.
Диагностика
В диагностике нервно-мышечных заболеваний важны следующие методы:
- биохимические;
- электрофизиологические;
- патоморфологические;
- ДНК-диагностики.
Биохимический метод заключаются в том, что у больного определяют ферменты мышц.
Важно! Повышение уровня ферментов может быть вызвано и у здоровых людей при физической нагрузке.
При разных видах НПЗ уровень фермента повышается в разное количество раз по сравнению с нормой. Это позволяет определить форму заболевания.
Электрофизиологический метод включает в себя электронейромиографию в сочетании с электромиографией.
Патоморфологический метод включает мышечную биопсию – изучение мышцы под световым микроскопом.
Наиболее эффективным методом определения болезни является ДНК-диагностика. Полимеразная реакция позволяет выявить НПЗ в 70% случаев.
Способы лечения

Лечение направлено на поддержку мышечных сил, замедление атрофирования.
Цель терапии заключается в том, чтобы пациент как можно дольше передвигался без посторонней помощи, т.к. в постоянном вертикальном положении возникают расстройства дыхания.
Основными способами лечения являются:
- Лечебно-физкультурный комплекс. Это различные активные и пассивные движения. Нельзя подвергать больного усиленной нагрузке. Упражнения должны быть регулярными;
- Ортопедические мероприятия. Применение специальных шин и проведение операций. Эти меры направлены на сохранение самостоятельных передвижений;
- Лекарственные препараты. Медикаменты, поддерживающие обмен веществ, устраняющие дефицит энергии и белка. Больным назначают фосфаден, преднизолон, нифедипин, витамин Е.
Неправильно поставленный предварительный диагноз приводит к ошибкам в диагностике формы НМЗ. Это увеличивает траты на осуществление дорогостоящих анализов и препятствует осуществлению профилактики рецидива, определения генетического статуса предков пациента и подбора адекватного патогенетического лечения, которым можно ограничиться в некоторых случаях.
Полезное видео по теме:
Миозит – воспаление структурной мышцы либо группы мускульных волокон. Провоцирующими факторами могут быть переохлаждение, инфекционное, токсическое либо травматическое поражение. Заболевание выражается болями и ограничением амплитуды движения мышцы, уменьшением либо повышением чувствительности в пораженном месте, ощущением напряженности и натяжения. Стоит поподробней разобраться в лечении и симптомах миозита у детей (шеи, спины, груди и других видов), чтобы вовремя определить и побороть заболевание.
Причины
Возникновение миозита у ребенка может быть следствием механического (физического) воздействия либо быть спровоцировано различными инфекциями и воспалительными процессами в организме. Основными причинами, вызывающими воспалительный процесс в мышечных тканях шеи ребенка, принято считать следующие факторы:
- Долгое и бесконтрольное пребывание малыша на сквозняке без соответствующей одежды (в зависимости от погоды и климатических условий).
- Шейный миозит может стать следствием длительного нахождения ребенка в неудобной, неестественной позе (с неправильно повернутой, "вывернутой" головой). Например, родители должны замечать, в какой позе спит ребенок, с каким наклоном головы он делает уроки или играет на музыкальных инструментах, как долго и в каком положении он находится за компьютером.
- Если во время травмирования у ребенка повреждаются и отекают мышечные ткани шеи, то в дальнейшем это может спровоцировать миозит как следствие воспалительного процесса в зарубцевавшихся тканях.
- При наличии воспаления в каком-либо органе в организме у ребенка, при несвоевременно начатой терапии этот процесс, как правило, распространяется на соседние, еще не пораженные участки тела. Также миозит может стать продолжением другого воспалительного заболевания.
- Вышеуказанный принцип можно соотнести и с инфекционными очагами. При наличии инфицирования организма ребенка возбудитель с кровью и лимфой попадает в том числе и в мышцы шеи, результат - шейный миозит в обычной или гнойной форме (в зависимости от того, какая инфекция: вирусная или бактериальная).
- Причиной хронического миозита с тянущими, постоянными болями иногда может стать какая-либо аутоиммунная патология, системно связанная с соединительными тканями и суставами.
Кроме того, стать пусковым механизмом для развития воспалительного процесса в мышцах (в том числе и шейных) может даже заражение гельминтами или отравление химическими веществами.

Симптомы
Часто ребенок не может в точности описать свои ощущения и указать на локализацию боли, но миозит - это болезненное и опасное заболевание, не лечить которое нельзя. Несмотря на несколько видов миозита, имеются общие симптомы, помогающие взрослым понять, что случилось. Общие симптомы включают в себя болезненные ощущения, не имеющие четкого расположения, повышенную температуру особенно в области воспаления, общую вялость и симптомы интоксикации.
К местным проявлениям относят: ограниченность движений из-за простреливающих, молниеносных болей, спазмированность мышц, покраснение кожи в месте воспаления и температуру. Часто первые и отчетливые проявления заметны после пробуждения. Ребенок начинает капризничать, он малоподвижен, а при движении начинает кричать и плакать. Температура тела может повыситься и при отсутствии инфекции.
При осмотрах выявляют болезненность мышц, их спазм, резкую боль при надавливании и покраснение места воспаления, а также небольшой бугорок под кожей. При миозите шеи ребенок не может повернуть голову, при миозите конечностей не может нормально пошевелить ими, при поражении мышц позвоночника ребенок не может повернуть туловище и голову.
При миозите мышц шеи у ребенка боль появляется через пару часов уже после влияния провоцирующего фактора. Болезненные ощущения обладают тенденцией к увеличению во время попытки человека развернуть шею или склонить голову. Вероятна иррадиация боли в мозг, в плечи, в спину и лопатки. Боли не делаются меньше после периода спокойствия, не оставляют человека, если он пребывает без движения. Вероятно покраснение кожи над зонами воспаления. При влиянии холода состояние пациента усложняется.
Спина
Боли располагают тенденцией к увеличению в утреннее время, после того как ребенок длительное время проводит без движения. В ночной период происходит нарастание отечности тканей, рефлекторные спазмы мышц. Как правило, в спине боли возникают через пару суток уже после влияния провоцирующего фактора и сохраняются продолжительный период после его ликвидации. Каждая двигательная активность – наклоны, повороты и другие перемещения, сопровождаемые растяжением мускулов, приводит к увеличению болей.
Руки и ноги
Данный тип встречается крайне редко без вовлечения в процесс других структурных мускулов, находящихся в иных зонах тела. Наиболее часто возникает миозит бедра у ребенка. Больше всего мускулы нижних и верхних конечностей воспаляются при полимиозите. Пациенту становится сложно передвигаться, приподнимать руки кверху.
Грудной отдел
Этот вид имеет достаточно широкую популярность. Болевой синдром регулярно преследует человека, так как уменьшить движения грудной клетки, образующиеся вследствие дыхания, заболевший не в состоянии.
Если болезнь проходит трудно, в таком случае в болезненный процесс вовлекаются мышцы гортани и глотки. Это содействует появлению проблем с глотанием, присоединяется кашель и одышка. Человеку становится сложно осуществить глубокий вдох. В крайне серьезных случаях вероятно вовлечение в патологический процесс дыхательной мускулатуры с дальнейшим фиброзом легочной ткани.
Глаза
Поражает мускулы 1 либо 2 глаз. Боль увеличивается при попытке взглянуть в стороны либо наверх. Веки отекают, раскрыть их целиком не получается. Возможно формирование невыраженного экзофтальма. В случае если болезнь обретает хроническое течение, имеется возможность формирования рестриктивной миопатии.

Поясница
Зачастую данную болезнь больные путают с люмбаго, однако боли при миозите отличаются меньшей остротой. Она носит ноющий вид и не останавливается, даже если человек пребывает в состоянии спокойствия. Усиление боли происходит при надавливании на поясницу, а также в период совершения движений: наклонов, поворотов туловища и пр.
Болезнь следует отличать не только от остеохондроза, заболеваний почек, но и от грыжи поясничного отдела. С целью этого доктор особое внимание обязан уделить симптоматике заболевания, выполнить рентгенологическое изучение, МРТ либо КТ.
Диагностика
Сбор анамнеза для дальнейшего диагностирования миозита у ребенка начинает педиатр, который должен постараться квалифицировать имеющуюся патологию и направить родителей для постановки точного диагноза к профильному специалисту - ревматологу. Первым этапом диагностики является сбор жалоб и внешний осмотр заболевшего малыша. При этом внимание акцентируется на возможности свободно поворачивать шею, общей подвижности, наличии опухших участков. При пальпации определяются наиболее болезненные участки и приблизительная степень поражения мышц шеи.
Для окончательной постановки диагноза миозит ребенку необходимы дополнительные специальные методы исследования, а именно:
- обязательным является забор крови на общий анализ;
- рентгенография и ультразвуковое исследование при подозрении на миозит помогут визуально на снимке рассмотреть локализацию и степень поражения мышечных тканей шеи, а также распространение воспаления на кости и соседние органы;
- такие аппаратные методы исследования, как электронейромиография и измерение силы мышц, позволят определить степень активности мышечных волокон на здоровых и пораженных миозитом участках шеи.
Для установления первопричины возникновения миозита у ребенка лечащему врачу может понадобиться проведение дополнительных лабораторных исследований относительно других органов и систем организма малыша.

Классификация заболевания
Миозит у детей и у взрослых – это непростое заболевание, характеризующиеся воспалением мышц. При этом миозит – заболевание, которое, к сожалению, чаще встречается у детей, нежели у взрослых. По характеру течения болезни миозит классифицируется на несколько форм:
- Острая форма заболевания. Для этой формы течения заболевания характерна его продолжительность, которая может составлять менее трех недель.
- Вторая форма миозита – заболевание с продолжительностью от двух до трех недель.
- И последнее - хроническая форма миозита, когда ощущение болевого синдрома не прекращается больше трех месяцев и при этом наблюдается периодичность обострения заболевания.
В зависимости от места локализации болевых ощущений, миозит подразделяется на два вида:
- ограниченный или локальный миозит;
- генерализованный или диффузный миозит.
В зависимости от причин, вызвавших заболевание у детей, миозит бывает нескольких видов.
- Инфекционный, без гноя, который возникает из-за попадания в организм вирусных инфекций. Это могут быть вирусы гриппа, туберкулеза или сифилиса и бруцеллеза.
- Острый гнойный миозит вызывает остеомиелит – хронический процесс гниения.
- Паразитарный миозит – вызванный паразитарной инфекцией трихинеллез, цистицеркоз, токсоплазмоз и так далее.
- Токсический миозит, который развивается в результате интоксикации и отравления организма. Сюда относится алкогольное отравление, наркотическое, токсическое и медикаментозное.
- Посттравматический миозит развивается из-за травмированной костно-мышечной ткани, что приводит к отложению солей.
- Стадиономический миозит – возникает в результате переохлаждения организма.

Чем лечить миозит у ребенка?
Прежде чем приступить к лечению заболевания у детей, вначале нужно установить диагноз, выяснить причины заболевания. Может, ребенок заболел в результате нахождения на сквозняке? Возможно, произошло переохлаждение во время прогулки на свежем воздухе?
Прежде чем разобраться в том, какие миозит у детей имеет симптомы и лечение, было бы хорошо узнать о возможных причинах его появления. Как правило, эта болезнь – результат попадания на сквозняк или же произошло напряжение мышц из-за долгого пребывания в неправильном положении тела. Сюда относится и неправильная осанка во время занятий на компьютере.
Миозит мышц у детей может быть вызван в результате полученной травмы, что спровоцировало появление отека и воспалительного процесса в травмированной области. Кроме этого, он может иметь аутоиммунную природу. Эта патология протекает остро и имеет хроническую форму. Естественно, и лечение в этих случаях будут другими.
Главное правило лечения миозита у детей – устранение основных причин заболевания, никакой самодеятельности со стороны родителей. Здесь нужна консультация педиатра и невропатолога. В исключительных случаях необходимо провести комплексное обследование, чтобы поставить точный диагноз.
Медикаментозное лечение шейного миозита у детей проводится согласно терапевтической схеме лечения заболевания.
- Препараты наружного применения (мази, гели, компрессы и так далее). Их воздействие направлено на восстановление кровообращения, устранение боли. Детям до трех лет назначают "Ментолатум Балм", "Санитас линимент", "Меновазин". Детям, достигшим 14-летнего возраста, назначают "Дип Рилиф", "Финалгон".
- Прием нестероидных противовоспалительных лекарств. Например, "Нурофен", "Арофен".
- В сложный случаях, чтобы устранить сильную боль, используется новокаиновая блокада нервных окончаний в месте поражения мышц в комплексе с применением противовоспалительных, противопаразитарных средств.
- В тяжелых случаях миозита, вызванного паразитарными инфекциями, применяют специальную противогельминтную терапию. Если родители потеряли бдительность и пустили болезнь у детей на самотек, заболевание приобретет хроническую форму, вылечить ее будет намного сложнее.
Если рассмотреть более подробно, то лечение миозита шеи у ребенка состоит из нескольких частей.
- Употребление кортикостероидов.
Они снижают воспаление. Больше всего с этой целью доктора применяют "Преднизолон". Кроме того, могут быть использованы такие препараты, как "Метилпреднизолон", "Гидрокортизон", "Триамцинолон", "Бетаметазон", "Дексаметазон". Прием повышенных доз данных фармацевтических веществ дает возможность уменьшить активность иммунитета, что приведет к сокращению воспаления. Но в данном случае увеличивается угроза заражения другими болезнями. Дозу кортикостероидов рассчитывают в каждом случае персонально, самостоятельно применять данные вещества запрещается.
Если рекомендован прием гормональных средств, следует появляться у офтальмолога хотя бы раз в год. Проблема в том, что данные вещества увеличивают угрозу образования катаракты. Серьезным осложнением от приема кортикостероидов считается некроз кости, по этой причине при возникновении болей в костях следует немедленно информировать лечащего врача.
- "Азатиоприн" и "Метотрексат".
Эти 2 вещества иммуносупрессоры ориентированы на подавление функции, отвечающей за выработку эритроцитов и лейкоцитов. Их прием требует ежемесячного контроля крови. Побочными результатами является потеря волос, патологии работы печени, тошнота, рвота, вторичные инфекции.
Медпрепарат для лечения миозита у детей снимает воспаление и проявляет иммуносупрессивный эффект. Чаще всего его назначают к употреблению пожилым людям, что страдают от дерматомиозита. Для детей он назначается в редких случаях.
- Гамма-иммуноглобулин.
Данный медпрепарат уже в течение 15 лет применяется для терапии самых разных болезней. При миозите он дает возможность уменьшить количество фермента (креатинфосфокиназа), что возникает в крови по факту разрушения мышц. Этот медпрепарат рационально использовать при миозитах, спровоцированных вирусами. Препарат способен давать большое число побочных эффектов (патологии пищеварения, менингит асептической природы, лихорадочные состояния, головные боли), по этой причине его применяют в том случае, если другие вещества стали малоэффективными.
Сильный иммуносупрессор, что используют только лишь при тяжелом ходе болезни. Угроза развития абсолютно всех побочных эффектов при приеме "Циклофосфамида" увеличивается.

Восстановление
Шейный миозит - редко встречающееся заболевание. У детей оно появляется в возрасте 4-5 лет, иногда раньше – в 2-3 года. Провокатором болезни являются: инфекции органов слуха, острые воспалительные заболевания, лихорадочные состояния, неправильная нагрузка на позвоночник (в частности, шейно-плечевой отдел), частое перенапряжение – отсутствие дозированной физической нагрузки. После подтверждения диагноза ребенку подбирают комплексное лечение, полностью соответствующее возрастным особенностям и степени развития пациента. Однако использования первоочередных медицинских средств для коррекции патологического состояния недостаточно.
Существует ряд восстановительных процедур, которые необходимо пройти для полного излечения. В их перечень входят:
- Физиопроцедуры – электрофорез, глиняные обертывания, специализированные ванны, вибрационная терапия.
- Лечебная физкультура – проводится строго под наблюдением специалиста по восстановительной лечебной гимнастике. Пройти курс ЛФК можно по направлению от участкового врача хирурга-ортопеда.
- Массаж – лечебный и лечебно-профилактический массаж назначается только после прохождения полного курса ЛФК. Такой подход является единственно правильным, так как закрепляет положительный результат всех методик, воздействия на проблему.
Профилактика
Чтобы не пришлось проходить через длительное лечение, наилучшим решением будет предотвращение проблемы – профилактика. Профилактика при миозите не только устранит возможность развития недуга, но и положительно скажется на общем укреплении ребенка.
Необходимо одевать ребенка по погоде в прохладное время года: теплые шарфы и свитера не позволят мышцам замерзнуть и воспалиться. Кроме того, в холодные ночи необходимо закрывать окна, чтобы не допустить сквозняка. От сквозняков нужно беречь детей всегда, не только ночью. Также не нужно позволять детям сидеть подолгу около холодных стен, так шансы застудить мышцы позвоночника большие.
Во избежание травматического миозита необходима умеренная физкультура, гармонично развивающая и укрепляющая мышцы ребенка. Тренированные и адаптированные к нагрузкам мышцы сложнее травмировать резкими и неаккуратными движениями. Поэтому занятия спортом станут отличным помощником в укреплении мышечного корсета.
Дети, часто засиживаясь за уроками, забывают о том, как важно правильно сидеть за рабочим местом и делать перерывы на разминку каждый час. Неудобная поза становится также одной из причин миозита, поэтому своевременное напоминание о выборе удобного положения необходимо. Не стоит забывать и про инфекционные миозиты, профилактикой которых будет своевременное лечение любых инфекционных процессов и укрепление иммунитета, дабы не допускать развитие болезней.
Читайте также:


