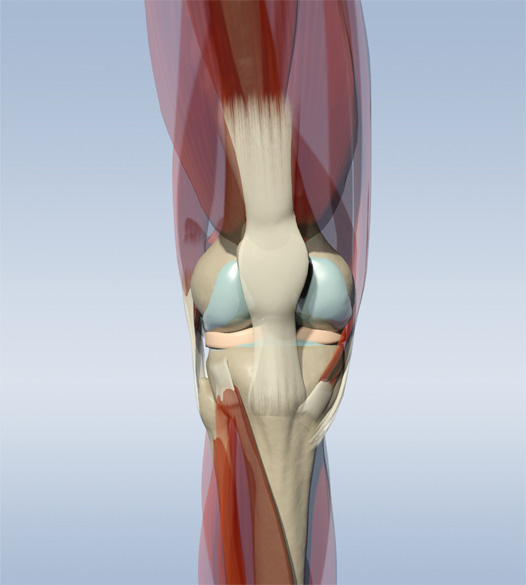
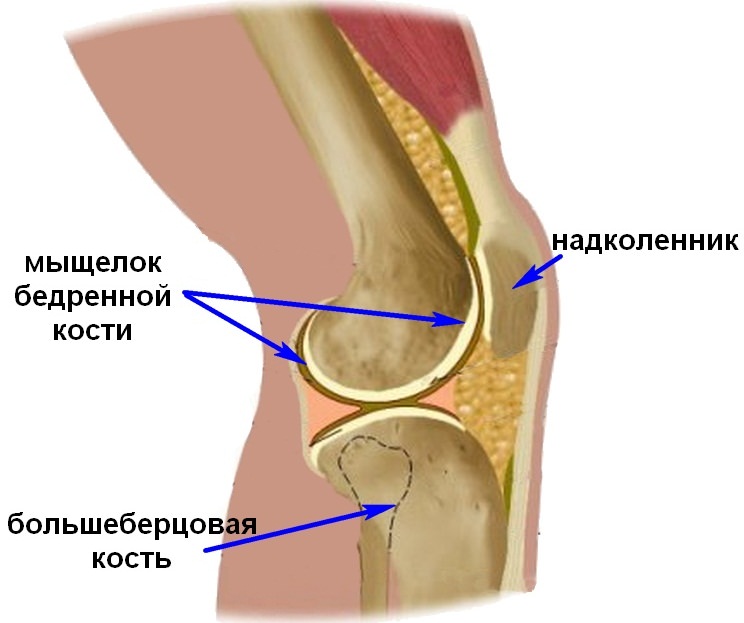
Мыщелок бедренной кости в коленном суставе
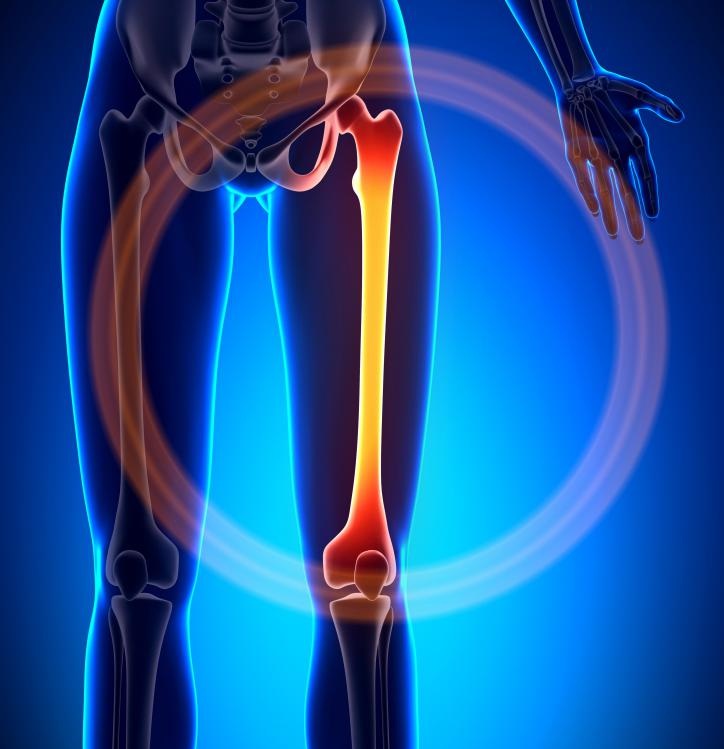
Бедренная кость (лат. femur, osfemoris) — самая крупная трубчатая кость человеческого скелета. Имеет форму цилиндра, слегка изогнута спереди. Для прикрепления мышц по задней ее поверхности проходит lineaaspera, шероховатая линия. В нижней части корпус кости слегка расширен и заканчивается 2 шишковидными утолщениями – мыщелки бедренной кости.
Структура до мыщелков – кортикальная, то есть это трубка с толстыми стенками. Нижний конец бедра 2 своими мыщелками переходит в верхнюю часть коленного сустава – внутренний медиальный мыщелок бедренной кости и наружный латеральный. Нижняя часть сустава колена образует большеберцовая кость, также имеющая 2 мыщелка.
Передняя часть коленного сустава образована надколенником. На мыщелках бедренной кости находятся суставные поверхности необходимые для сочленения с надколенником и берцовой костью. Снаружи они покрыты хрящом, который обеспечивает гладкость скольжения бедра при сгибании и разгибании колена.
По своему строению мыщелки бедренной кости имеют губчатую структуру и полукруглую форму. За счет этого они хрупкие. Еще минус губчатости заключается в том, что при переломах возможно сминание кости и возникновение вдавленного, или импрессионного перелома.
Какие еще местные патологии могут быть в мыщелках бедренной кости? Самые частые - это, конечно, травмы, остеоартрозы, остеохондриты, остеомаляция, болезнь Кенига, остеонекрозы, костная киста, врожденные деформации и прочие патологии общего характера.
Остеонекроз мыщелков бедра
Остеонекроз – это гибель костных клеток (остеоцитов) и тканей костного мозга в результате нарушения кровоснабжения кости. Его другое название - ишемический остеонекроз (ОС). 70% больных – пожилые женщины старше 60 лет.
В этом случае в 96% случаев поражаются мыщелки, и только в 6% случаев – надколенник. Частота - 20% всех случаев дисфункции коленного сустава. Патология занимает третье место среди остеонекрозов костей. Функциональность коленного сустава при этом снижается и возникает боль. При отсутствии лечения сустав полностью обездвиживается, и тогда бывает нужно протезирование. В коленном суставе остеонекроз больше встречается у женщин.
- Симптомы отсутствуют.
- Возникают склеротические изменения и кисты.
- Сустав принимает форму полумесяца.
- Сустав деформируется.
Причины патологии
Причины дегенерации делятся на травматические и нетравматические. При травматической этиологии (переломы) страдает конкретный сустав; при нетравматической - суставы поражаются симметрично в местах максимальной нагрузки. Нетравматические факторы – это чрезмерное поступление в кровоток химических составляющих различных лекарств (гормональные препараты, НПВС, кортикостероиды), а также интоксикация организма, воспалительные процессы, внутрисуставные инъекции.
- алкоголизация;
- курение;
- наркотики;
- химио- и лучевая терапия;
- анемия;
- кессонная болезнь;
- аутоиммунные процессы в соединительных тканях;
- гиперхолестеринемия;
- опухолевые процессы;
- подагра.
Симптоматические проявления
На начальном этапе в течение нескольких месяцев симптомы отсутствуют. Процесс продолжает прогрессировать, и с ухудшением состояния тканей сустава возникает, а затем и нарастает внезапная резкая боль. Сначала она появляется при движениях в суставе, затем остается и в состоянии покоя. С прогрессированием процесса она нарастает. Сустав сначала ограничен в движениях, позже – не работает вовсе.
Лечение
В числе первых мер рекомендуется максимальная разгрузка сустава. Если дефект невелик, этого оказывается достаточно, чтобы кость восстановилась самостоятельно. При остеонекрозе латерального мыщелка бедренной кости, если есть возможность ходить без опоры на больную ногу, пользуются ортопедическими приспособлениями (костыли, ортезы и др.).
Для снятия боли используют анальгетики. Лечение сначала консервативное, и только при его неэффективности возможно оперативное:
- Декомпрессия – для снижения давления в суставе в нем создают отверстия. Выздоровление наступает в 65% случаев.
- Трансплантация, аутотрансплантация и остеотомия – применяются редко.
- Эндопротезирование – замененный коленный сустав выполняет свою двигательную функцию полностью. Срок его службы составляет 15 лет.
Хондромаляция
Хондромаляция суставных поверхностей головок костей – это размягчение хряща в коленном суставе; частая проблема при ожирении. Также в группу риска входят любители экстрима с очень активным образом жизни, с преобладанием травматичных видов спорта для поддержания тонуса.
- наследственные нарушения на уровне генов;
- гипокинезия, плоскостопие и косолапость, при которых отмечается неправильная постановка стоп, ведущая к смещению мыщелков в коленном суставе;
- травмы;
- бурситы и синовиты;
- заболевания сосудов (атеросклероз, облитерирующий эндартериит, варикоз);
- неправильный выбор обуви; ревматизм;
- болезнь Бехтерева;
- костные мозоли в местах переломов и трещин и пр.
В большинстве случаев поражается одна головка составляющих сустав костей. Это происходит из-за неравномерности распределения нагрузок при движении суставов.
Ранние стадии патологии хряща протекают без каких-либо симптомов. Это зачастую становится в дальнейшем причиной необходимости оперативного лечения. В начальной стадии при грамотном лечении целостность хряща может восстановиться полностью.
Причины хондромаляции
Хондромаляция – это изменения в мыщелках бедренной кости в виде дегенеративного процесса, который начинается с нарушения кровоснабжения мышечного волокна, окружающего коленный сустав. Сама хрящевая ткань не имеет своей сети капилляров. Питание она может получать только путем диффузного обмена из расположенных рядом мышечных волокон.
Под суставным хрящом расположена всегда замыкательная пластина – это конец эпифиза кости, богато иннервируемый и кровоснабжаемый. При повышенном весе она также испытывает усиленное давление. Происходит и сдавливание мышечных волокон. Нарушается питание гиалиновых хрящей. На первой стадии хрящ начинает размягчаться и отекать. Синовиальная оболочка по мере прогрессирования процесса постепенно обезвоживается, она уже не может моментально и быстро расправляться при физических нагрузках, а при необходимости - сжиматься.
На начальной стадии хондромаляция мыщелка бедренной кости может проявляться в виде несильной болезненности в области над коленом после непривычной физической нагрузки. Так продолжается несколько лет. Как следствие, уменьшается объем синовиальной жидкости.
В результате этого головки костей теряют свою стабильность положения в суставной капсуле и начинают двигаться хаотично. Это еще больше повышает давление в суставе. Хрящ начинает распадаться и истончаться, делится на части и растрескивается. Это уже вторая стадия хондромаляции. Среди ее проявлений:
- частая боль в колене, трудности подъема и спуска по лестнице;
- хруст при движениях;
- частые периоды воспаления и отечности в колене;
- хромота.
Хондромаляция 3 степени мыщелка бедренной кости характеризуется полным или частичным оголением головок костей, когда хрящ на их поверхности начинает замещаться грубыми костными наростами. Хрящ делится на волокна в нескольких слоях. Походка становится утиной. Завершается все деформирующим остеоартрозом коленного сустава.
На четвертой стадии разрушение хряща достигает кости. Из-за деформации хряща на 1-2 см происходит укорочение ноги на пораженной стороне. Самостоятельное передвижение становится невозможным. Появляется необходимость в эндопротезировании сустава.
Хондромаляция медиального мыщелка бедренной кости может приводить к развитию косолапости, плоскостопия и деформации голени.
Причины переломов
По силе травмы выделяют низко- и высокоэнергетические переломы. Первый тип возникает при падениях с высоты своего роста. Присущ пожилым, потому что кости у них зачастую уже страдают от остеопороза.
Высокоэнергетические связываются, например, с врезанием бампера в область коленного сустава, падением с большой высоты с неправильной постановкой ног, спортивными травмами. Чаще встречаются оскольчатые переломы, и они возникают обычно у молодых. Также они могут быть частичными, неполными (трещина) и полными.
Травмы бывают прямые и непрямые. Прямая травма колена - это результат, например, удара по колену сбоку, спереди, удара о приборную панель автомобиля при аварии, падения на колено; непрямая - падения с высоты.
Чаще всего страдает наружный латеральный мыщелок бедренной кости. На втором месте - перелом обоих мыщелков. И совсем редко страдает медиальный.
Y-образный перелом, возникающий при травме, когда имеется повреждение мыщелков бедренной кости, появляется при падении с большой высоты, когда ноги распрямлены и стопы сталкиваются с поверхностью первыми; при ударе по коленям при ДТП. Костная поверхность дробится на множество фрагментов.
Латеральный мыщелок бедренной кости ломается при сильном боковом ударе, при падении на колено. Любой перелом всегда сопровождается сильнейшей болью в момент удара. Она будет присутствовать в покое и при движении. Кроме нее присутствует скопление крови над коленом в губчатой части мыщелков. Даже прикасание к этой области сразу вызывает боль.
При смещении мыщелков голень будет вывернута в сторону. При повреждении медиального мыщелка бедренной кости она отклоняется внутрь (варусная деформация), латерального – наоборот (наружная, или вальгусная деформация).
При переломе обоих мыщелков нога укорачивается. Коленный сустав становится опухшим и покрасневшим, развивается отек, часто и кровоизлияние в нем. Движения практические невозможны из-за боли. Появляется патологическая подвижность сустава вбок.
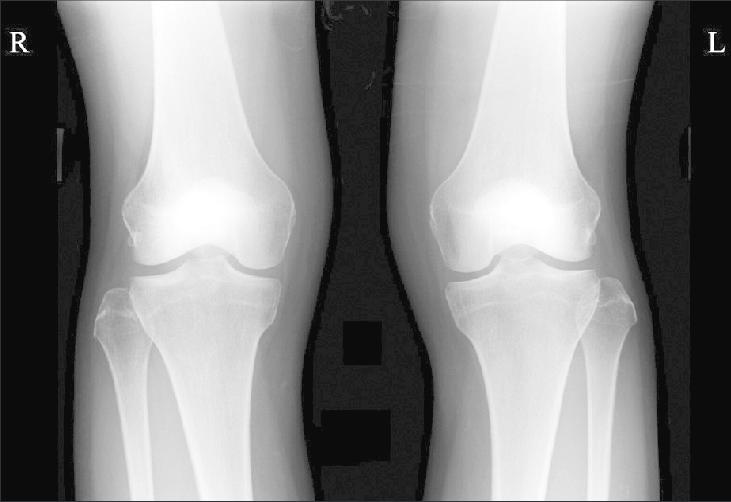
Для диагностики перелома мыщелков бедренной кости используется рентгенографическое исследование в 3 проекциях: переднезадней, боковой, косой.
Для уточнения применяется КТ. Главное правило при любом переломе – иммобилизация ноги и обездвиживание ее. Далее нужно вызвать скорую. Доставлять пострадавшего в больницу самим нельзя, потому что вы не сможете обеспечить правильное положение ноги.
При невыносимой боли можно дать анальгин. Полезно бывает отвлечь пострадавшего от боли каким-нибудь посторонним разговором.
Консервативное лечение
При консервативном лечении первым условием является удаление крови из полости сустава (гемартроз) специальным шприцом с толстой иглой после предварительной анестезии. Затем сустав обезболивают путем введения новокаина.
После этого на сустав накладывают гипс с окном на случай необходимости повторной пункции. В гипсе пациент будет находиться до 1-1,5 месяцев. Затем делают повторно рентген, чтобы проконтролировать срастание костей. Только после этого возможно проведение реабилитационных мероприятий.
Передвижение во всем этом периоде допускается исключительно на костылях. Через 3 месяца или даже позже будет разрешена нагрузка на сустав.
Постоянное вытяжение
При переломе без смещения может поражаться медиальный мыщелок бедренной кости или латеральный – принципиального различия нет. В тканях мыщелка возникает дефект в виде трещины. Поврежденную ногу слегка сгибают в колене и помещают ее на шину Белера. Она применяется для лечения переломов ноги методом скелетного вытяжения, которое осуществляется проведением через пяточную кость спицы, после чего на нее же подвешивается груз весом 4-6 кг. В таком положении пациент находится также 4-6 недель. Гипсовая повязка накладывается тоже на несколько недель. Нагрузка на место поражения разрешена не раньше чем через 4 месяца.
Оперативное лечение
Хирургическое вмешательство применяют при переломе со смещением (чаще ломается наружный мыщелок бедренной кости). Проводится под общим наркозом через 3-7 суток после травмы.
Делается разрез на колене и через него удаляются все ненужные последствия перелома в виде крови, жидкости, осколков, не подлежащих репозиции.
Внутрисуставные переломы со смещением – разряд тяжелых травм, при которых очень важным становится максимально точно восстановить суставную поверхность, устранив смещение отломков. Это необходимо потому, что после таких переломов легко развивается остеоартроз – тяжелейшее осложнение.
Если есть откол, захватывают внутренний мыщелок бедренной кости и крепят к кости длинным винтом, устанавливая на место. Применяют открытую репозицию с внутренней фиксацией. Оскольчатый перелом часто сопровождается внутренними кровотечениями.
Делают рентген, чтобы выявить перемещение осколков. Далее пациент находится на скелетном вытяжении. Гипсовая повязка – 1,5 месяца. Функциональность сустава восстановится не раньше 4 месяцев после перелома.
Удаление металлических элементов происходит через год, после предварительного повторного рентгена.
Если произошел импрессионный перелом мыщелка бедренной кости, при котором его губчатая ткань сминается, проводят операцию чрескостного остеосинтеза. Винты здесь бесполезны. Смещенный и вдавленный мыщелок ручным способом репозируют и фиксируют с вытяжением. Иногда становится возможным использование штифта - внутрикостного стержня с винтами.
Реабилитация и прогноз
Реабилитация начинается только после снятия гипса – это массаж, ЛФК, физиотерапия. Возможные осложнения переломов мыщелков - хондромаляции и рассекающий остеохондрит, остеоартроз.
Хондромаляции – это поражение хрящевой ткани с ее истончением и разрушением. При рассекающем остеохондрите (болезнь Кенига) происходит сначала размягчение хряща на каком-то участке, а затем он и вовсе отслаивается от кости, образуя суставную мышь. Патология достаточно редко встречается.
Посттравматический остеоартроз может развиться не только при внутрисуставном переломе, но и в дистальном отделе самой бедренной кости при условии нарушения ее биомеханической оси. Ось важна потому, что она обеспечивает правильное распределение нагрузки в коленном суставе. Тем не менее внутрисуставные переломы латерального мыщелка бедренной кости или медиального очень часто приводят к посттравматическому остеоартрозу. Он не протекает так уж безобидно и, в свою очередь, сопровождается болью, ограничением движений и нестабильностью сустава.
Кисты кости
Киста — полостное образование, наполненное жидкостью. Считается доброкачественным новообразованием. Типичное место формирования — длинные трубчатые кости.
В 60% она возникает в плечевом поясе, и только в 25% случаев бывает киста мыщелка бедренной кости, ключицы, грудины, таза, челюсти и черепа (по мере убывания). Согласно статистическим данным, кисты кости возникают у детей в возрасте от 10 до 15 лет. У взрослых это бывает редко, в основном у молодых мужчин до 30 лет.
Причины и группы риска
Причины появления кист не установлены и сегодня. Существуют только концепции, предполагающие причинным фактором недостаток питательных веществ и кислорода.
Основными причинными факторами в таких случаях считают:
- остеомиелит, артрит;
- патологию эмбриогенеза;
- дегенеративный процесс:
- остеоартроз;
- перелом, ушиб.
Современные взгляды на развитие костных кист состоят в том, что дефицит питания и гипоксия приводят к активации лизосомальных ферментов, которые ведут себя аутоагрессивно. Это приводит к скоплению жидкости и росту полости.
Виды патологии
В зависимости от своего содержимого, киста кости может быть:
- Солитарная – наполнена жидкостью, возникает у детей. В 3 раза чаще страдают мальчики. Поражаются крупные трубчатые кости.
- Аневризматическая – наполнена кровью, страдают в основном девочки и девушки в возрасте от 10 до 20 лет, чаще других поражается позвоночник.
Симптоматика патологии
Костная киста очень долгое время существует без всяких симптомов – до нескольких лет. Такое происходит потому, что она очень медленно растет.
Первыми признаками становятся сильные приступообразные боли, зависимые от движений и нагрузок. В покое болей нет.
- пальпаторная болезненность мягких тканей над областью кисты и отечность;
- нарушается работа и соседних суставов;
- пораженная кость увеличивается в размерах;
- если кость близко расположена к поверхности кожи, видна пальпаторная деформация кисты.
Для диагностики делается рентген, КТ или МРТ. Для выявления содержимого кисты проводят ее пункцию, от этого зависит и лечение ее. Выбор лечения зависит и от возраста пациента. Ребенку проводится только консервативное лечение.
Операции нежелательны, поскольку идет рост скелета. Дети после костной кисты восстанавливаются очень быстро, и в 90% случаев наступает излечение. Рецидивы у них редки. Профилактики кист не существует, поскольку причины их появления не выявлены.
Коленный сустав постоянно подвергается внешнему физическому воздействию, поэтому возникновение травм не является редкостью. Среди них – перелом мыщелка этого сочленения. Каждому человеку важно иметь представление о причинах, признаках и методах лечения этой травмы.
Что такое мыщелок коленного сустава
Важно для начала определить, что это такое – мыщелок коленного сустава. В состав данного сочленения входят латеральный и медиальный мыщелки бедренной кости, которые локализуются над аналогичными структурами большеберцовой кости. Между ними находятся мениски.
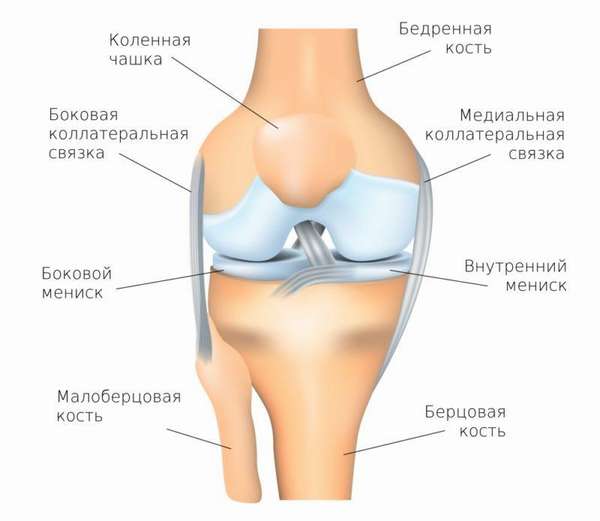
В целом структура колена сложная, в суставе имеются вспомогательные структуры в виде уже упоминавшихся менисков, большого количества связок. Поэтому повреждения сочленения —, сложные, требуют тщательного подхода в период лечения и реабилитации, поскольку риск осложнений высок.
Виды переломов и их причины
Причины переломов кроются в чрезмерной нагрузке на конечность в области коленного сустава, которые он не может выдержать. В зоне риска находятся следующие группы людей:
- Профессиональные спортсмены (особенно контактных видов спорта) и люди, ведущие активный образ жизни.
- Пожилые больные, поскольку у них существенно снижается прочность костной ткани.
- Женщины, у которых наступила менопауза. В этот период происходит значительная потеря кальция, что ведет к остеопорозу. Данная патология характеризуется тем, что кости и суставы становятся чрезмерно хрупкими.
- Люди, работа которых связана с тяжелым физическим трудом.
- Сопутствующие патологии: ожирение, сахарный диабет, остеомиелит, остеопороз, туберкулез костной ткани.
Перелом можно получить при падении с высоты, в качестве сочетанного повреждения (например, в случаях дорожно-транспортного происшествия). Имеется несколько разновидностей данной травмы, подробнее об этом ниже.
Узнайте, что лечит медицинская желчь.
Этот вид перелома самый простой для лечения, достаточно только иммобилизации и последующей восстановительной терапии. Перелом без смещения характеризуется возникновением трещины в данной структуре.
Важно отметить, что боли могут быть невыраженными, что способно затянуть диагностику.
Это повреждение происходит в результате удара об аналогичные структуры бедренной кости. Оболочка сустава сохраняет свою целостность, как и, в большинстве случаев, связочный аппарат. Лечение включает в себя вытяжение и иммобилизацию.
При своевременном обращении за медицинской помощью удается избежать осложнений.
При данном виде переломов отмечается отделение и смещение костного отломка, происходит повреждение связочного аппарата и кровеносных сосудов, а также суставной полости. Пациентам требуется проведение репозиции, в некоторых случаях – ручной, в других – оперативной.
После этого производится иммобилизация и необходимые реабилитационные мероприятия. Такие виды травм опасны осложнениями в виде артритов, контрактур, остеоартроза.
При этом повреждении может происходить отрыв и смещение обоих мыщелков сразу. Подобное встречается при падении на прямые ноги. Травма достаточно тяжелая, ее лечение и прогноз аналогичны предыдущей.
Симптомы
Симптоматика напрямую зависит от вида перелома. В некоторых случаях пациента может беспокоить только незначительно выраженный болевой синдром. Но подобное бывает нечасто, в большинстве ситуаций человеку с травмой тяжело даже немного пошевелить ногой, это вызывает сильные боли.

При переломах сам сустав блокируется, какие-либо движения становятся невозможными. При этом отмечается наличие патологической подвижности, что является характерным признаком переломов. Колено сильно распухает из-за излития и скопления крови в его полости. Окружающие ткани отекают, поскольку происходит нарушение тока жидкости в области патологии.
При пальпации обнаруживается крепитация костных отломков. В самом месте локализации повреждения определяется гематома, колено деформируется.
В целом общее состояние пациентов не страдает, случаев травматического шока при подобных повреждениях диагностируется немного, обычно такое встречается при тяжелых сочетанных травмах.
Диагностика
Врач проводит внешний осмотр пациента, выясняет обстоятельства получения травмы. Необходимо тщательно собрать анамнез, проанализировать жалобы больного. После этого приступают к инструментальным исследованиям.
Делается рентгеновский снимок, после которого пациенту назначают артроскопию. Данная процедура позволяет диагностировать наличие крови в полости сустава. Для уточнения характера перелома и степени повреждения может понадобиться проведение компьютерной или магнитно-резонансной томографии.
Также пациентам проводят общеклинические исследования (общий анализ крови и мочи), биохимия крови, флюорография. Это нужно для определения общего состояния больного, что особенно важно при необходимости оперативного лечения.
Лечение
Лечение перелома мыщелка коленного сустава включает в себя как консервативный, так и оперативный подход. Определение тактики зависит от вида повреждения и сопутствующих осложнений.
Реабилитацию важно начинать как можно раньше, это поможет избежать возможных осложнений.
Консервативной терапии будет достаточно при отсутствии смещения поврежденных костных структур. В таких ситуациях врач проводит ручную репозицию, после чего на конечность накладывается гипсовая лонгета.
В большинстве случаев достаточно полутора месяцев, в течение которых происходит сращение отломков. Пациентам сразу же необходимо начать восстановительные процедуры в виде лечебной физкультуры, массажа, физиолечения.
Что касается препаратов, то назначаются анальгетики («,Анальгин»,), нестероидные противовоспалительные средства («,Декскетопрофен»,, «,Диклофенак»,, «,Нимесулид»,), миорелаксанты («,Мидокалм»,, «,Сирдалуд»,) и лекарства, улучшающие периферический кровоток («,Вазонит»,, «,Пентоксифиллин»,).
При переломах со смещением более 3 мм принимается решение о проведении поэтапного вытяжения. Пациент находится в специальной кровати, где посредством воздействия грузов и шины производится постепенное вправление отломков. После накладывается гипсовая лонгета, и тактика дальнейшего лечения аналогична таковой при переломах без смещения.
Хирургическое лечение требуется в случае смещения. Причем, последнее может быть как больше, так и меньше 3 мм. Решение о проведении операции принимается при сложных переломах.
В таких ситуациях отломки соединяются специальными фиксаторами, производится восстановление суставной полости, связочного аппарата и мышц (если требуется). Дальнейшая тактика уже известна – гипс, ранняя реабилитация.
Реабилитационный период
Реабилитация после перелома является важным этапом на пути к восстановлению, полноценному функционированию пораженной конечности. Мероприятия начинаются практически сразу после получения травмы, поскольку реабилитация и последствия неразрывно друг с другом связаны. Уже на ранних этапах восстановления следует начинать понемногу двигать больной ногой, постепенно увеличивая интенсивность нагрузки.
Врач с целью реабилитации назначает физиопроцедуры, сеансы массажа, лечебную физкультуру. Также пациенту следует уделить внимание своему рациону. Меню должно содержать большое количество кальция и белка. Поэтому в нем должны быть молочные продукты, нежирные сорта мяса, овощи, фрукты, зелень.
В период лечения следует отказаться от спиртных напитков, сладостей, жареных и жирных блюд, пряностей, кофе, крепкого чая.
Что касается физиолечения, то пациентам назначается электростимуляция, ультразвуковая и лазерная терапия, электрофорез. Процедуры позволяют ускорить срастание костных отломков, улучшают метаболизм тканей, активизируют кровоток. Кроме того, они способствуют уменьшению выраженности болевого синдрома.
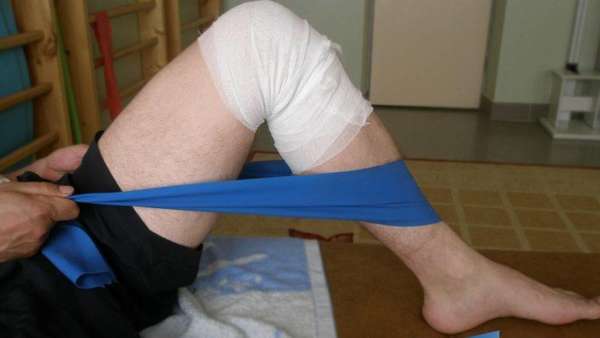
Массаж крайне важен для восстановления поврежденной конечности. Пациентам назначается от 10 до 20 сеансов процедуры, в зависимости от вида перелома и динамики его заживления.
Массаж улучшает метаболизм тканей, расслабляет их, активирует кровоток в области патологии, тем самым уменьшая выраженность болей. Данная процедура укорачивает сроки заживления перелома.
Что дает магнитотерапия для суставов?
Большая роль отводится лечебной гимнастике. Объемы нагрузок наращиваются постепенно. Обучение пациентов различным методикам проводится под контролем опытных инструкторов, которые должны следить за правильностью выполнения упражнений, поскольку больным в дальнейшем надо их делать в домашних условиях.
По мере улучшения состояния больного следует переходить на водные процедуры, различные тренажеры (беговая дорожка, велосипед). Важно отметить, что в период реабилитации нагрузка производится не только на поврежденный сустав, но и на здоровые сочленения, в том числе другой ноги.
Заключение
Каждому человеку необходимо иметь информацию о переломах мыщелка коленного сустава. Даже при возникновении невыраженного болевого синдрома в этой области, который носит постоянный характер, следует посетить врача для проведения диагностики. Это поможет избежать возможных осложнений, которые могут быть крайне неприятными для дальнейшей жизни пациента.
Перелом мыщелка коленного сустава – достаточно сложная травма, требующая лечения. Коленный сустав является одним из самых сложных и крупных суставов человеческого тела, также, он наиболее уязвим для травм. Самым распространенным видом повреждения в коленном суставе является перелом мыщелков большеберцовой кости или бедренной. Повреждений костной ткани сустава относится к тяжелым травмам, лечение и исправление которых требует усилий, серьезного отношения и длительной реабилитации.
- Механизмы и виды переломов
- Перелом мыщелка коленного сустава без смещения
- Компрессионные переломы мыщелков большеберцовой кости
- Раздробленные переломы мыщелков коленного сустава
- Переломы латерального и медиального мыщелков бедренной кости
- Характерная для травмы симптоматика
- Лечение
- Пункция
Механизмы и виды переломов
Понимание механизмов травм необходимо для диагностики и лечения таковых. Переломы мыщелков коленного сустава случаются при следующих ситуациях:
- Прямых ударах, наносимых на наружную поверхность сустава в согнутом или разогнутом состоянии, такие травмы часто получают в автомобильных авариях.
- Падении с приземлением на согнутую в колене конечность, боковую и прямые поверхности сустава.
- Падение с приземлением на прямые ноги.
- Также к таким повреждениям приводят насильственные отклонения или вращения голени в суставе.
Такие травмы в жизни встречаются часто и как правило, приводят к комбинированным повреждениям, с повреждением сразу нескольких костных структур, разрывам связок, хондромаляции или рассекающими остеохондритами.
Для справки! Сложность строения сустава и разнообразие механизмов повреждения обуславливают разнообразие переломов, поэтому можно встретить множество классификаций и видов переломов мыщелка бедренной кости или большеберцовой, но клинически важными являются следующие травмы.
Характеризуется трещиной, дефектом в костной ткани. Данный тип перелома лечится посредством иммобилизации гипсовой повязкой на несколько недель, полное восстановление наступает через 3-4 месяца.
Происходят посредством раздавливания о мыщелки бедренной кости. Для данного вида перелома характерно относительное сохранение целостности синовиальной оболочки, что не дает оснований для развития артритов. Также при данном переломе отмечается менее сильное повреждение связочного аппарата. Прогноз в данном случае хороший, и при своевременном обращении за помощью оперативного вмешательства можно избежать.
Восстановление уровня смещенного и вдавленного мыщелка достигается посредством ручной репозиции и последующей фиксации на столе с вытяжением или нормально наложенной гипсовой повязкой. Таким образом, происходит вклинивание и фиксация фрагмента в коленном сочленении.

Как пример, перелом наружного мыщелка большеберцовой кости. Наблюдается характерное отделение большого фрагмента мыщелка, с его отклонением, смещением в наружную сторону на несколько мм, также наблюдается раздробление суставной поверхности кости. Этот тип перелома обусловлен несколько иным положением бедренной кости в момент травмы.
В результате сильного удара бедренной кости о суставную поверхность большеберцовой и происходит ее вклинивание и раскалывание мыщелка. Обычно при таком типе перелома наружного мыщелка большеберцовой кости приложение силы приходится на небольшой участок, в результате головка малоберцовой кости не травмируется, а отделяется вместе с отколотым фрагментом мыщелка большеберцовой на несколько мм.
Степень тяжести в данном случае может быть различной, это зависит от степени повреждения связок и сосудов. Но обычно наблюдаются полные разрывы связок, сильные повреждения менисков, которые могут быть импрессионно вдавлены в большеберцовую поверхность.
Повреждается хрящевая основа сустава, что приводит к артриту и хондромаляции.
Повреждение сосудов, питающих сустав, приводит к недостаточности кровоснабжения суставных структур, почему в дальнейшем и наступает некроз тканей, это может закончиться, например, рассекающим остеохондритом. Прогнозы в этом случае делаются осторожно.
Лечение и восстановление в данном случае также подразумевает возвращение отколотого фрагмента в анатомическое положение. Это достигается также разными способами и зависит от тяжести перелома, о чем судится по рентгенограмме. В одних случаях ограничиваются ручной репозицией, но, как правило, этого недостаточно. Тогда показана оперативная репозиция, при необходимости артропластика поврежденных структур.
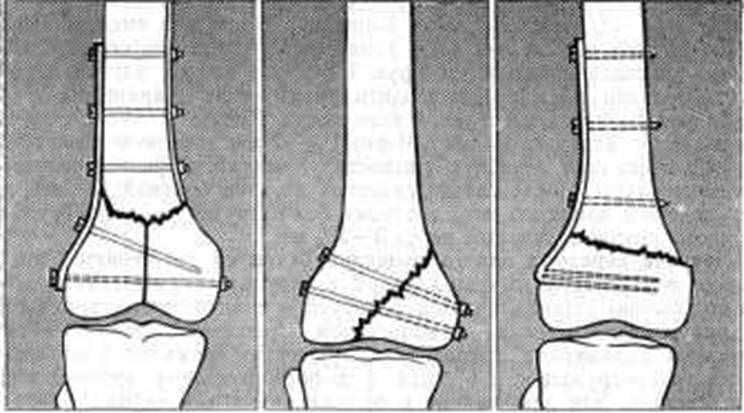
Возможны при насильственных и выходящих за анатомические рамки отведении и приведении голени, также при падении на вытянутые ноги. Переломы латерального и медиального мыщелка коленного суствав — это также отламывание фрагмента или всего мыщелка со смещением на 3 мм и более, или же без него. Как осложнение также возможны хондромаляции и рассекающий остеохондрит.
Хондромаляции – это патология хрящевой ткани, при которой происходит истощение, утончение и ее разрушение. При рассекающем остеохондрите наблюдается отслоение участка хрящевой ткани от кости.
Важно! Какого бы вида не был перелом, его лечение должно проходить в стационаре, врачами, так как от времени обращения, грамотности врача и правильного лечения зависит его успех и исключение осложнений.
Характерная для травмы симптоматика
Симптомы проявляются практически сразу после перелома, они и помогут определить тип и сложность повреждения:
- появление характерного болевого синдрома, с локализацией в суставе и бедре;
- неустойчивость, чрезмерная подвижность надколенниковой кости;
- ощущение неустойчивости, колебания в колене;
- при пальпации, нажатие на сломанный мыщелок коленного сустава появляется сильная резкая боль;
- ограничение и сильная болезненность движений в суставе;
- характерен хруст он же крепитация, при пальпации, обусловлен наличием подвижных костных отломков;
- будет припухлость и отечность коленной область, выпот в суставной полости, что и сглаживает очертания сустава.
Часто, не смотря на наличие перелома, пациенты успешно сами передвигаются, и сразу не обращаются к врачу, потому что бывает, так боли колена после травмы и перелома не наблюдается.
Важно! Если есть подозрение на перелом, наличие характерных симптомов, предшествующей им травмы, необходимо сразу обратится к врачу, потому что иногда болей может и не быть. Несвоевременное обращение к врачу, может привести к необходимости оперативного вмешательства, чего можно избежать, если перелом свежий.
Врач поле внешнего осмотра и по результатам рентгенологического исследования в нужных проекциях, определяет тяжесть перелома и последующее лечение.
Лечение
Процесс лечения принципиально отличается для пациентов с переломами со смещением и без него.
Пункция

Первым делом при переломе без смещения фрагментов показана пункция, посредством которой извлекают выпот и кровь, находящиеся в суставной полости. После этого в полость сустава вводится небольшое количество новокаинового раствора, затем нужно иммобилизировать сустав гипсовой повязкой. Предварительно на 5-10 градусов согнув в коленном суставе, конечность иммобилизируется гипсовой повязкой.
Срок наложения порядка 2-3 месяцев, после чего в качестве реабилитации необходимы занятия лечебной физкультурой. Важно для периода реабилитации начать тренировать мышцы бедра. Это делается буквально через 2 -3 дня после наложения повязки посредством поднимания конечности. Позже, примерно спустя 7 – 10 дней, разрешается передвижение на костылях, очень важно, чтобы не было никакой нагрузки на сустав.
Лечебные мероприятия при переломах со смещением костных отломков могут быть разными, но изначально требуется репозиция, возвращение смещенных структур на свое нормальное, анатомическое положение:
- Определив тяжесть и тип перелома, специалиста производит ручное вправление под анестезией, фиксирует верхняя часть конечности, манипулируя нижней. После чего накладывается иммобилизирующая гипсовая повязка на необходимый срок.
- Также врач может решить проводить лечение методом постоянного вытяжения, при смещении отломка на более чем 3 мм. Подразумевается медленное вправление отломков, посредством накладывания на конечность специальной шины и использования системы грузов. Через несколько недель, если вправление произошло успешно, то система вытяжения меняется на гипсовую повязку.
В случае если, консервативные методы не дают должного эффекта или перелом достаточно сложный назначается операция. Смещенные отломки в ходе операции фиксируются болтами, при этом сращение также происходит длительное время, после чего вкрученные болты удаляются.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также:


