Можно в гипсе наступать на ногу если перелом без смещения
Если возникает перелом лодыжки без смещения, когда можно наступать на ногу хочет знать каждый пациент. Ведь мало кому хочется долго лежать в постели или прыгать на одной ноге, опираясь на костыли. Но чтобы конечность быстрее срослась, очень важно стараться не нагружать ее раньше времени.
На кости голени и голеностопа приходится огромная нагрузка, когда человек ходит или даже просто стоит. Ведь такие тонкие косточки (по сравнению с костью бедра) должны выдерживать вес всего тела. Естественно, что в первое время на ногу после перелома становиться нельзя, так как это может привести к смещению костных отломков и причинит немало боли. Кость, которая срастается, очень чувствительна к любым нагрузкам и поэтому травмированная конечность должна какое-то время находиться в покое.

Общая характеристика
Лодыжка входит в состав голеностопного сустава, в каждой ноге их по две – с внутренней стороны конечности и с внешней (латеральная и медиальная щиколотки). Сломать одну из них или даже обе одновременно можно, попав в автомобильную катастрофу, неудачно упав, сильно ударившись или подвернув ногу. Травма может произойти во время занятий спортом, в быту, на производстве, и в других ситуациях.
По наличию кожных повреждений перелом может быть открытым или закрытым, травмы без смещения костных отломков обычно носят закрытый характер. Если кости во время получения травмы смещаются со своих мест, то острые отломки разрывают ткани и кожу. После перелома лодыжки без смещения отломков, клиническая картина может быть неярко выраженной, иногда человек даже может вставать понемногу передвигаться, списывая симптомы на обычный ушиб. Такие действия приводят к осложнениям в виде вторичного смещения.

Наиболее часто можно встретить перелом щиколотки у пациентов, имеющих лишний вес, вредные привычки, недостаточное питание. Подвержены получению травмы кормящие женщины, так как в их организме мало кальция. Женщины во время беременности хоть и страдают от хрупкости костей, но, вынашивая ребенка, стараются ходить очень аккуратно, поэтому не так часто сталкиваются с переломами.
Клиническая картина
Перелом лодыжки без смещения является более легким видом повреждения, чем травма, отягощенная смещением костных отломков. Его симптоматика следующая:
- Возникновение резких болезненных ощущений во время получения травмы;
- Быстрое нарастание отечности в месте повреждения и ближайших тканях;
- Наличие гематомы на пятке, которая возникает из-за повреждения сосудов;
- Деформация ступни наружу или внутрь, в зависимости от того, в какой лодыжке произошло повреждение;
- Крепитация (звук трущихся друг о друга отломков);
- Нарушение функциональности голеностопного сустава.

При переломе медиальной щиколотки, нога подворачивается внутрь. Такой вид повреждения имеет большее распространение, чем подворачивание ступни наружу. Иногда щиколотка ломается с обеих сторон в таком случае возникает нестабильный перелом, который часто происходит со сдвигом костей и разрывом кожных покровов. В ряде случаев, никаких симптомов, кроме кровоподтека и незначительной боли, не наблюдается. А учитывая, что при переломе лодыжки, кровь из поврежденных сосудов изливается в область пятки, пострадавший может не заметить и этот признак травмы.
Первая помощь
Когда возникает перелом лодыжки, сколько ходить в гипсе, хочет знать каждый пострадавший. Это зависит не только от вида травмы и лечения, но также и от того, насколько своевременно человеку была оказана доврачебная помощь. При наличии хоть одного признака, указывающего на то, что лодыжка сломана, необходимо вызвать скорую помощь, которая доставит пострадавшего в медицинское учреждение.

Дожидаясь медиков, люди, оказывающие доврачебную помощь, выполняют такие действия:
- потерпевшего кладут на жесткую поверхность, придав поврежденной конечности возвышенное положение;
- со сломанной ноги снимают обувь, так как это будет трудно сделать после того, как конечность опухнет;
- для снятия отечности и болезненных ощущений, делают холодный компресс, используя лед, замороженные продукты, грелку или пластиковую бутылку с холодной водой;
- при сильном болевом синдроме пострадавшему дают нестероидные противовоспалительные препараты;
- конечность иммобилизуют в неподвижном состоянии с помощью специально или импровизированной шины от пятки до коленного сустава.
Если перелом носит открытый характер, что очень редко бывает при переломах без смещения, то прежде всего останавливается кровотечение, посредством наложения жгута на область выше повреждения. После того как кровь остановилась, проводится антисептическая обработка раны хлоргексидином или перекисью водорода и на рану накладывается стерильная сухая повязка.
Оказывая первую помощь, нельзя пытаться самостоятельно вправить в рану торчащую кость или сопоставить отломки.
Такие действия, выполненные не профессионалом, приводят к смещению, разрыву тканей, повреждению сосудов и нервных отростков. Любые манипуляции с поломанной костью должен выполнять доктор с применением обезболивающих средств и, иногда, в ходе хирургического вмешательства.
Диагностика
После того как пострадавший будет доставлен в травматологический пункт или больницу, доктор проведет полное обследование. Постановка правильного диагноза играет большую роль в выздоровлении пациента.

Сначала врач интересуется подробностями получения травмы и записывает их в историю болезни пострадавшего. Далее идет наружный осмотр места повреждения и его пальпация. Врач оценивает степень развития отечности, осматривает гематому. С помощью пальпации, доктор может узнать, есть ли смещение отломков. После осмотра пациент направляется на более детальное обследование с помощью рентгенографии, которая покажет тип перелома и его локализацию.
Если необходимо обследовать сосуды, нервные отростки, суставную капсулу и связки, больному проводят компьютерную или магнитно-резонансную томографию, а также ультразвуковое исследование. После постановки диагноза, пациента направляют в стационар ортопедического или хирургического отделения, где он завершает обследование, сдав общий анализ крови и мочи. После чего проходит назначенное лечение.
Лечение
При переломе щиколотки может назначаться консервативный или хирургический метод лечения. При консервативном лечении доктор делает ручную репозицию отломков, и накладывает гипсовую повязку. После чего следует прием лекарственных препаратов для уменьшения болевого синдрома, для препятствия образования отека, и для рассасывания гематомы. Если перелом отягощается смещением или когда есть риск, что кости сместятся со своих мест, проводится операция остеосинтеза. Костные отломки сопоставляются и скрепляются с помощью специальных металлических конструкций.

Гипс при переломе лодыжки необходимо накладывать, начиная от подколенной области и равномерным слоем. После застывания гипсовой повязки пациенту разрешается осторожно передвигаться на костылях. Во время ношения гипса, больному несколько раз проводится рентгенологическое обследование, в ходе которого лечащий доктор наблюдает за образованием костной мозоли и сращением отломков. Больному также назначаются витаминные комплексы и биологически активные добавки, способствующие скорейшему срастанию костей.
Когда наступать на ногу
Любой больной хочет знать, можно ли наступать на поврежденную конечность после того, как была проведена операция или наложен гипс. После хирургического вмешательства по репозиции костных отломков и процедуры остеосинтеза, больному запрещается становиться на травмированную конечность в течение месяца. Однако вставать и ходить с помощью костылей, опираясь только на здоровую ногу, можно уже через сутки после того, как была проведена операция.
Если проводится консервативное лечение без проведения операции, то больному накладывают гипсовую повязку от пятки до колена. Гипс при переломе лодыжки носится около двух — трех месяцев и снимается при полном сращении костей. После того как лечение закончено и гипсовая повязка снята, начинается реабилитационный период, во время которого человек будет постепенно увеличивать нагрузку на конечность. Полностью опираться на ногу можно лишь спустя четыре — пять месяцев после того, как была получена травма.

Для того чтобы быстрее восстановить двигательную активность, рекомендуется начинать реабилитацию до того, как доктор снимет гипс. Для этого пациенту назначаются массаж, лечебная гимнастика с постепенным увеличением нагрузок, физиотерапевтические процедуры и специальная диета, богатая на кальций и витамин Д. При тяжелых переломах может понадобиться соблюдение постельного режима до полного выздоровления пациента.
Пятая часть от всех травм ног приходится на переломы лодыжки. Сухие статистические цифры, за которыми тысячи людей, вынужденных проводить недели, а то и месяцы с обездвиженной гипсом ногой. Когда острый период проходит, сильная боль остается в прошлом хочется уже быстрее вернуть возможность самостоятельного передвижения. Можно ли наступать на ногу в гипсе при переломе лодыжки зависит от тяжести травмы и хода восстановления.
Виды перелома щиколотки и сроки иммобилизации
Голеностопное сочленение очень сложное по структуре. Этот сустав состоит из нескольких костей. Перелом может подразделяться по принципу повреждения одной из них, по степени тяжести и характеру травмы.
| Разновидность | Характеристики и симптомы |
| Латеральный | Повреждена латеральная кость щиколотки (малая берцовая). |
| Медиальный | Повреждена медиальная (большая берцовая) кость щиколотки. |
| Двойной | Имеются трещины и надломы у обеих костей, формирующих щиколотку (малой и большой берцовой) |
| Внутренний | Характерны различные повреждения кости (иногда и связок) без нарушения кожного покрова. Кожа в месте травмы приобретает красновато-синюшный оттенок, развивается гематома, отек. |
| Открытый | При травме костей их обломки нарушают целостность кожного покрова, видны их края |
| Со смещением | В результате травмы отломки смещаются по отношению друг другу. |
| Без смещения | Надлом произошел, но кости остались на прежнем месте. |
Перелом обычно заключает в себе несколько характеристик. Например, внутренний латеральный без смещения.
Особенности каждого из видов определяют сроки наложения фиксирующей повязки. Гипс накладывают с целью обездвижить конечности, обеспечить ноге покой, пока не срастутся поврежденные структуры. Поэтому наступать на ногу при переломе лодыжки без смещения или со смещением или при ином виде травмы крайне не рекомендуется.
При внутренних травмах без смещения иммобилизующая повязка накладывается на срок до 1,5 месяцев. Можно ходить после перелома лодыжки уже сняв такую повязку, тогда когда позволит врач, по факту сращения кости, но опираясь на специальные приспособления (костыли).
Если нога перестала болеть в гипсе, это еще не значит, что она здорова и можно вставать на нее, перенося вес. Это может разрешить только врач, проведя контрольное рентгенологическое обследование.
Вставая на ногу в повязке, можно спровоцировать смещение, а если перелом уже был со смещением, возможно вторичное его проявление в гипсе.
- При переломе латеральной или медиальной лодыжки без смещения ходить в гипсе положено 3,5 – 4 недели.
- Если сломаны две лодыжки без смещения, срок наложения иммобилизующей повязки 6 – 8 недель.
Таким образом, после перенесенного перелома внутренней лодыжки без смещения можно наступать на ногу только после полного сращения и снятия повязки. Уже в день освобождения от оков можно передвигаться, наступая на поврежденную ногу, но пока с поддержкой.
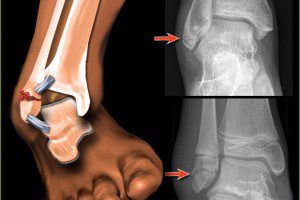
Наступать на ногу после перелома со смещением категорически запрещено. Иногда перед наложением повязки требуется оперативное вмешательство. После операции накладывают гипс сроком до трех месяцев и боле. Пока не подтверждено полное сращение отломков в правильном направлении, наступать на гипс при таком переломе лодыжки запрещается.
Для правильного сращения смещенных участков крайне важно обратится за медицинской помощью в первые сутки после того, как случилась травма, пройти обследование и получить необходимое лечение.
Для вправления костей врач проводит определенные манипуляции с обязательным обезболиванием, иногда на месте, иногда приходится госпитализировать больного и проводить операцию. Особенно это касается случаев с открытыми травмами. После завершения операции пострадавшему накладывают иммобилизующую повязку или используют метод скелетного вытяжения, а уже через месяц накладывают гипс.
Такая тактика подходит при особо тяжелых случаях.
Сроки иммобилизации конечности строго определены:
- Если кости сместились относительно друг друга, повязку накладывают на срок 4 – 5 недель.
- Когда сломаны две лодыжки со смещением, срок увеличивается до 8 – 10 недель.
- Особо тяжелые повреждения требуют ношения гипсовой повязки до 12 – 15 недель.
Случается, что после вправления костей и периода иммобилизации смещение возникает снова, поэтому врач может несколько раз за период лечения направлять пациента на контрольный рентген. Для профилактики рецидивирующего смещения очень важно соблюдать все рекомендации врача и не подвергать ногу опасным нагрузкам.
Допустимая нагрузка
Очень важно в период реабилитации (а он начинается пока нога еще в гипсе) поддерживать в пострадавшей ноге нормальную циркуляцию крови. Для этого спустя две недели после начала терапии рекомендуется:
- Массаж не загипсованных участков ноги.
- Выполнение допустимых упражнений лечебной физкультуры.
- Аппаратная терапия: магнит, УВЧ, лазер.
- Спустя некоторое время (его определяет врач) можно начинать ходить с опорой.
После того, как нога будет освобождена от гипсовых оков, нужно заниматься лечебной физкультурой в более интенсивном режиме для восстановления всех функций голеностопа.
Важно для восстановления тканей правильно питаться в этот период. Рацион должен содержать достаточное количество белка, кальция, фосфора и прочих минералов и витаминов, необходимых для регенерации поврежденных структур ноги.
Что делать с отеком
Отек ноги в гипсе или после снятия повязки – явление довольно частое. Это не повод разрабатывать ногу титаническими усилиями и пытаться ходить уже в гипсе. Это состояния связано с рядом причин:
- изменение оттока и притока крови в поврежденной ноге;
- замедленное лимфообращение;
- нарушение целостности связок, мускулов лимфатических протоков,
- довольно туго наложенная гипсовая повязка.
Отек может возникнуть как в период ношения иммобилизующей повязки, так и после её снятия. Для его устранения нужно налаживать процесс циркуляции крови, мышечную активность.
В полной мере это возможно только после снятия гипса с использованием:
- солевых ванночек;
- массажа;
- ЛФК;
- магнитной терапии.
В период иммобилизации ноги можно использовать массаж на открытых её участках и физиопроцедуры, назначенные врачом.
- возраст пациента. Если пострадавший – пожилой человек, сращение будет длиться дольше, чем у молодых;
- сложность перелома (сколько костей повреждено, был ли подвывих, смещение, перфорация кожных покровов и так далее);
- сопутствующие заболевания опорно-двигательного аппарата.
Спешка и желание быстрее встать и начать ходить после такой сложной травмы может привести к необратимым последствиям, перелом будет срастаться дольше, период реабилитации затянется.
Травма ноги в редких случаях заканчивается переломом костей. Повреждение костей в стопе возможно в любом возрасте, но чаще диагностируется у стариков и женщин после 45 лет. Чем опасен перелом стопы, и какие его виды бывают, должен знать каждый, чтобы своевременно оказать помощь пострадавшему.
Особенности повреждения
За прошедший год, с повреждением стопы в травмпункт обратилось всего 10% пациентов. Такой маленький процент обусловлен анатомическими особенностями строения стопы. Кости, из которых состоит нижняя часть ноги, имеют небольшой размер и располагаются очень близко друг к другу.
Причинами перелома могут стать непрямые повреждения:
- Прыжок с качели или любой возвышенности;
- При ходьбе подворачивание ноги;
- Падение на ногу тяжелого предмета.
У подростков и людей в пожилом возрасте перелом стопы может обуславливаться плоскостопием, неверной опорой на конечность. При несвоевременном лечении, травма вызывает артроз, и человек теряет способность нормально двигать ступней на всю жизнь.
В группу риска попадают люди, жизнь которых связана со спортом, женщины после 45 лет и старики. У женщин после климакса происходят гормональные изменения. Организм перестает в обычных объемах усваивать кальций и фтор. Костная ткань теряет прочность, становиться хрупкой и уязвимой. Любое механическое воздействие на стопу вызывает перелом.
Дети страдают в основном из-за активных игр. Ребенок получает травму, прыгая с качели или любого строения. Также стопа может повредиться при падении на нее тяжелого предмета. С такими травмами в медицинские учреждения чаще обращаются мужчины, деятельность которых связана со строительными работами.
Анатомические особенности нижней части ноги
Чтобы понимать характер травмы необходимо разобрать особенности строения стопы. Состоит ступня из 26 косточек небольшого размера, которые соединены суставами и связками. Анатомически стопа делится на три отдела:
- Предплюсна;
- Плюсна;
- Фаланги пальцев.
Перелом каждого из отделов вызывает индивидуальную симптоматику и требует определенного лечения.
Существуют общие симптомы, которые должны насторожить пострадавшего и подвигнуть обратиться к специалистам:
- Боль, которая возрастает при попытке наступить на ступню;
- Ступня теряет свою функциональность, не двигается;
- Кожа на нижней части ноги посинела, похолодела. Появился отек.
По механизму повреждения перелом ступни бывает двух типов:
- Открытый — когда над сломанными косточками образуется рана. Этот вид перелома опасен кровотечением и высокой вероятностью попадания в ткани инфекции;
- Закрытый — косточка сломана, но мягкие ткани не повреждены.

Травмирование предплюсны
Предплюсну образует связка костей: таранная, пяточная, ладьевидная, три клиновидные и ладьевидная. Ближе к центру таранная часть соединена с голеностопом человека. С дистальной стороны предплюсневые косточки соединяются с частями плюсны. Звенья плюсны переходят в фаланги и образуют суставы пальцев ног.
Травмирование таранной кости
Таранная кость относится к самым значимым звеньям в строении стопы. С ее помощью формируются своды нижней части ноги. При ходьбе именно через таранную косточку основное давление от тела человека передается на основание стопы. И это единственное скелетное звено, которое не имеет крепления с мышечной тканью.
В зависимости от расположения травмы различают виды перелома:
- Головки;
- Самого тела;
- Шейки;
- Латеральной (задней) части.

Симптоматика при травмировании таранного звена следующая:
- Сильная боль при попытке пошевелить стопой;
- Голеностоп и стопа отекают;
- На коже с внутренней стороны стопы образуются гематомы;
- При оскольчатом переломе или при смещении фрагментов, нижняя часть ноги деформируется;
- Стопа не двигается.
При прощупывании области суставной щели пациент испытывает острую болезненность. Если травмирована шейка кости, то болевой симптом усиливается при прощупывании ступни спереди. Перелом заднего отростка дает болезненные ощущения на заднюю часть стопы, в области сухожилий.

Если после осмотра у больного диагностировано смещение фрагментов, то необходимо немедленно провести репозицию. По истечении времени костные фрагменты становится все затруднительнее поставить на место, а спустя несколько недель репозиция становиться невозможной. Если смещение сложное с множеством осколочных фрагментов или защемлением, то пациенту назначается открытая репозиция и вытяжка скелета.
У пациентов нередко возникает вопрос, сколько ходить в гипсе? Если травмирован задний отросток таранной кости, то ходить в гипсе придется не менее 2–3 недель. Повреждение других участков таранного звена потребует более длительной фиксации ступни — 4–5 недель. Спустя месяц после гипсования, больному рекомендуется на время извлекать стопу из шины и начинать разминочные упражнения.
На реабилитационном этапе больному назначаются массаж, ЛФК и физиопроцедуры. Вернуться к привычной жизни пациент сможет спустя 3 месяца, но с учетом отсутствия осложнений. В течение 6 месяцев после сращивания кости пациенту необходимо носить супинаторы.

Повреждение ладьевидного участка
Ладьевидная часть стопы ломается под воздействием падения на стопу тяжести. В редких случаях фиксируется сдавливающий перелом. Сдавливание происходит между костями клиновидными и головкой таранного звена. В 50% случаев перелом ладьевидной кости происходит в комплексе с другими травмами голеностопа.
При повреждении ладьевидной части у больного проявляется симптоматика:
- Сильный болевой симптом при попытке опереться на ступню;
- На ступне с тыльной стороны образуется кровоподтек и отечность;
- Боль увеличивается, при попытке прощупать ладьевидную кость, повернуть стопу влево и вправо.
Диагностируется перелом при помощи рентгеновского снимка или КТ. Томография назначается в сложных случаях, когда перелом оскольчатый и у врача подозрения на повреждение нервных окончаний и сосудов.

Если перелом ладьевидной части простой, то больному накладывается отрегулированная по сводам стопы гипсовая фиксация. Смещение требует немедленной репозиции частей в правильное положение. Открытое вправление кости назначается в случае, когда нет возможности отрепонировать фрагменты.
Гипсовая фиксация осуществляется на срок от 4 до 5 недель.
Травмирование клиновидных и кубовидных звеньев
Перелом клиновидных и кубовидных звеньев скелета ноги обусловлен падением тяжести на тыльную часть ноги. Травма относится к сложным, и обычно случается в комплексе с другими повреждениями голеностопа.
При повреждении у человека проявляются симптомы:
- Болевой симптом при попытке повернуть стопу влево и вправо, во время пальпации;
- Отечность со внутренней стороны стопы;
- Кровоподтек.
Выявляется травма при помощи рентгеновского снимка. Если на снимке перелом не фиксируется, а по симптомам, нога повреждена, то человеку накладывается гипсовая повязка на 2 недели. Спустя 14 дней делается повторный снимок, и если кости сломаны, то фиксируется образование костной мозоли. На основании этого врач ставит диагноз — простой перелом.
После перелома клиновидных и кубовидных звеньев у человека часто развивается плоскостопие. Предупредить развитие осложнений можно при помощи супинатора, который рекомендуется носить не менее 1 года после травмы.

Травма плюсны
Чаще остальных частей стопы у человека ломается пятая плюсневая кость. Сложность травмы в том, что анатомически кости плюсны расположены так, что кровь попадает в эту зону в незначительном количестве. Питание для восстановления костной ткани недостаточно и восстановление требует продолжительного времени.
Перелом плюсны обусловлен следующими факторами:
- Падение на ногу тяжелого предмета;
- Сжимание или сдавливание стопы;
- Нога попала под колесо автомобиля.
Перелом плюсны бывает одиночным или с множественными травмами. В зависимости от расположения повреждения выделяют переломы: шейки, тела, головки кости.
При одиночной травме плюсневой кости смещения практически не случаются, так как остальные косточки выполняют роль шины.

Если перелом одиночный, то он сопровождается симптомами:
- С тыльной стороны подошвы образуется небольшая отечность мягких тканей;
- Боль при прощупывании ступни.
При множественном повреждении отекает вся стопа целиком. На стопе больного образуется обширная гематома, боль при прощупывании любого участка. Если перелом множественный и со смещением, то стопа деформируется.
Перелом плюсны без смещения диагностируется сложно. Рентгеновский снимок в двух проекциях редко дает положительный результат, больному назначается третий снимок и КТ.
При диагностике простого перелома без смещения на ступню накладывается шина с задней фиксацией. Ходить в гипсе пострадавшему придется от 4 до 6 недель. В сложных случаях гипс носится по 8–10 недель.
Травма пальцев
Перелом флангов на ноге обусловлен падением тяжести или после удара. Фаланга мизинца часто травмируется при ударе о мебель или углы стен. При переломе средней и ногтевой зоны фалангов, нога не теряет свою функциональность. Но без своевременного лечения происходит неправильное сращивание фаланг, которое приведет к последствиям:
- Боли во время ходьбы;
- Артроз суставов на ногах;
- Потеря подвижности пальцев.

Травмирование фаланг пальцев стопы вызывает у человека следующие симптомы:
- На поврежденном пальце кожа обретает синеющий цвет;
- При осевом движении пальцем чувствуется резкая боль;
- Под ногтевой зоной образуется кровоподтек;
- Палец отекает.
Диагностируется перелом фаланги пальца при помощи флюорографического снимка. В редких случаях назначается КТ.
При переломе большого и трех первых пальцев на стопе, накладывается задняя шина из гипса. Смещенные фрагменты фиксируются при помощи металлических спиц. Если перелом без смещения, то накладывается эластичная повязка.
Фиксирование осуществляется при помощи лейкопластыря, шиной служат соседние пальцы. В фиксирующей повязке больному придется проходить 4–6 недель. Легкие переломы срастаются за 2–3 недели.
Перелом стопы относится к самым серьезным повреждениям. В зависимости от сложности, сращивание займет от 2 до 8 недель. Отнестись к повреждению необходимо с серьезностью, так как без своевременного гипсования возможна деформация ступни. А это вызовет проблемы с выбором обуви и лишает человека полноценной жизни.
Читайте также:


