Может ли болеть ухо при подагре
Болезни уха при нарушениях обмена веществ
а) Общие замечания
Накопление мочевой кислоты вследствие расстройства пуринового обмена имеет место, главным образом, в хрящах, костях и соединительной ткани, чаще всего у мужчин, в возрасте 30-40 лет. Tophi urici, как известно, могут встречаться, помимо уха, и в щитовидном хряще (Brugsch), в задних дужках и в мягком небе (по Duckworth'y) в виде темно-красных гладких узелков. Thost указывает на отложение уратов в слизистой носа и в носовых хрящах. Описывают acne rosacea и arthritis cricoarythnoidea urica. Litten описал подагрические изменения в подъязычной кости, тоже и Mackenzie. В случае Umber'a вся плевра была усеяна уратами. В одном случае Thost'a слизистая от губ до входа в гортань была покрыта острыми желтоватыми иглами из уратов.
б) Заболевания наружного уха при подагре
Они наблюдаются довольно редко, главным образом, в форме tophi - маленьких, желтовато-белых узелков, просвечивающих через кожу ушной раковины, обычно между helix и anthelix. Узелки лежат в коже, будучи иногда сращены с хрящом, большей частью на одной стороне. Иногда они бывают единственным проявлением подагры. Отличием от атером служит нахождение в них кристаллов мочевой кислоты. Изъязвление tophi может вести к образованию дефектов и втяжений краев ушной раковины. Мне лично, однако, не пришлось наблюдать ни разу на много тысяч ушных больных случаев tophi auriculares. Между тем, терапевтами tophi ушной раковины наблюдаются у подагриков совсем не редко (25-50% по Garrod, Duckworth'y и др.). Brieger также находил их почти в половине случаев подагры. При острых припадках подагры может образоваться болезненное, ограниченное припухание раковины темного или сине - красного цвета, которое или проходит бесследно или оставляет после себя узелок. Боли и припухание где-либо на ушной раковине могут на несколько дней предшествовать приступу подагрического артрита; иногда они проявляются в определенные часы дня, как у самого Brieger'a. Реже наблюдается болезненное припухание и резкое покраснение всей раковины, напоминающее острый перихондрит.
Другим проявлением подагры в области наружного уха, значительно более частым, является зуд в области раковины и слухового прохода, ведущий к расчесам, resp. к образованию болезненных фурункулов в последнем или экземы. Зуд может быть продромальным симптомом, сопровождать приступ подагры или служить единственным проявлением мочекислого диатеза, как в двух моих случаях, где местные средства оказались бессильными, и успех получился только от атофана, диэты или лечения на курорте. Удаления подагрических узелков обычно не требуется, но иногда опорожнение их от содержимого дает быстрое излечение (Brieger).
Некоторые авторы, как, напр., Toynbee и Kirchner, склонны связывать с мочекислым диатезом костные разрастания в слуховом проходе, наблюдаемые, однако, нередко и у не подагриков,, и отражающие согласно данным новейших авторов (Stein и Bauer) влияние конституциональных и наследственных факторов.
Гладкие или неровные, круглые, грибовидные или сосочковые костные ограниченные выступы (экзостозы) могут встречаться одиночно или множественно, одно - или двусторонне. Наблюдается также равномерное со всех сторон сужение просвета (гиперостоз).
О наследственном предрасположении к экзостозам мы встречаем указания уже у Schwartze.
Семейные случаи экзостозов с явно подагрическим диатезом наблюдались мною дважды: (ср. также наблюдения из клиники Воячека). Politzer, однако, полагает, что этиология экзостозов чаще всего не имеет ничего общего с подагрой. Эндогенный момент сказывается в появлении экзостозов нередко к годам зрелости и в частой их. симметричности. Krepuska и Korner связывают их генез с аномалиями развития. Конгенитальные экзостозы, проявляющиеся в первые годы жизни, иногда сочетаются с другими аномалиями развития. Bauer и Stein в своей работе приводят интересные данные о частоте этих экзостозов, о семейно-наследственном их происхождении и заключают, что они "заложены уже в зародыше". Экзостозы иногда сочетаются с разрастанием костной ткани и в других отделах височной кости, например, во внутреннем слуховом проходе, на дне барабанной полости и т. д. Иногда их находят при отосклерозе.
в) Заболевания среднего уха и сосцевидного отростка при подагре
Они встречаются значительно реже. Не все случаи, однако, описываемые как подагрические отиты, являются вполне достоверными. Конечно, возможны подагрические артриты в цепи косточек с явлениями острого эпитимпанита, как в случае Brieger'a, но патологоанатомически они не доказаны. Не исключается возможность локализации подагрических узлов и в тканях сосцевидного отростка с отложением солей в коже и подкожном слое, как в случае Barth'a, она может быть и в периосте, как думает Marx. Последний наблюдал два случая с острыми припадками подагры при локализации узлов в области сосцевидного отростка, симулировавшими мастоидит (ограниченное и очень болезненное покраснение и припухание при нормальной барабанной перепонке и нормальном слухе).
Я наблюдал случай, где послетрепанационная рана долго не заживала у больного 38 лет, пикника с хорошим питанием и отрицательными данными в смысле люэса, tbc, анемии и т.п. Ввиду указаний в анамнезе на частые боли в маленьких суставах рук и ног и на приступы ишиаса, я заподозрил подагрический диатез, урегулировал диэту, назначил атофан, ессентукские воды и добился благоприятного результата.
В одном случае Barth'a послеоперационное течение было также весьма затяжным (более6месяцев) и образование грануляций шло поразительно вяло. Диагноз в его случае был облегчен тем, что несколько раз одновременно с припадком подагры большого пальца ноги наблюдалось воспалительное припухание мягких. тканей в окружности трепанационной раны.
г) Заболевания внутреннего уха при подагре
Они встречаются чаще, чем думают. Мы знаем, какой повышенной чувствительностью к внутренним ядам, к промежуточным продуктам неправильного обмена веществ отличается слуховой нерв, особенно его кохлеарная ветвь, филогенетически более молодая и, следовательно, менее стойкая. Я наблюдал случаи, где терапия, направленная против мочекислого диатеза, в связи с соответствующей диэтой, бедной пуринами, приводила к прекращению головокружения и ушных шумов.
К сожалению, гистологических исследований в этой области не имеется. Терапевты уверяют, что поражение внутреннего уха при подагре может сказаться в виде меньеровского симптомокомплекса (Bouchard, Ebstein, Noorden). Возможно, что найденные впервые Toynbee геморрагии в лабиринте возникли на почве артериосклероза нередко осложняющего подагру. В какой мере, однако, при этом страдает лабиринт, ствол слухового нерва или его центры, достоверно мы не знаем за отсутствием секционного материала.
Scheibe имел возможность установить у 20 больных из 38 с несомненной подагрой стойкую тугоухость, особенно резко выраженную в шумовой обстановке, причем в обычных условиях исследования расстояние для шепота было почти нормальным. Нижняя граница не была изменена, костная проводимость заметно укорочена, а верхняя граница понижена. В 18 случаях больные жаловались не на тугоухость, а, главным образом, на приступы головокружения и шумы, иногда и на понижение слуха, большей частью одностороннее, причем заметно было выпадение и низких тонов. Последнее обстоятельство заставляет нас думать, что в этих случаях имелось ретролабиринтное поражение (ср. данные Grahe), может быть, в силу отложения мочекислых солей во внутреннем слуховом проходе, resp. в неврилемме слухового нерва (Lederer).
Следует отметить, что поражение слухового нерва может быть первым проявлением расстройства нуклеинового обмена. Атофан (три раза в день по 0,5-1,0) и беспуриновая диэта давали улучшение по наблюдениям Будапештской клиники в целом ряде случаев arthritis urica с ушными расстройствами (Germann и Kelemen). Ухудшение основного процесса, resp. большее накопление мочевой кислоты в крови сопровождалось ухудшением и со стороны слухового органа. Berbench описал случай гиперпуринемии, где расстройство слуха было единственным проявлением нарушения обмена мочевой кислоты.
Helmes наблюдал головную боль и головокружение при увеличении количества мочевой кислоты в крови.
Замечу, что мне не раз приходилось встречать neuritis acustica у людей среднего возраста, где можно было исключить профессиональную тугоухость или поражение на почве травмы, тяжелой анемии, инфекционных заболеваний, люэса, tbc и т.п. и где на основании данных анамнеза и исследования крови можно было думать о мочекислом диатезе.
Lelcher относит артритизм к особенностям конституции, передающейся по наследству (подагра, диабет, ожирение, каменная болезнь, аллергические болезни, астма, крапивница, мембранозный колит, экзема, мигрень - болезни. которые иногда встречаются одновременно у одного и того же больного, или следуют друг за другом, или встречаются у нескольких представителей одной и той же семьи). Spira нашел при всех этих болезнях, кроме каменной, одни и те же особенности крови : эозинофилию, гиперкалиемию и особую подвижность алиментарной кривой сахара крови. Leicher нашел эти особенности крови в случаях с аллергическим ринитом не только при сенном насморке, но даже и при иных серозных воспалениях в носу и синусах (при аллергии, бронхите, при некоторых формах "ушных кризов", при hyperacusis endogenica; см. у Kobrak'a).
Вследствие отложения в подкожной клетчатке ушной раковины солей мочевой кислоты возникает подагра ушей. Болезнь характеризуется появлением характерных узелков в выемке или у края завитка органа слуха. Для лечения такой патологии необходимо нормализовать обменные процессы в организме и соблюдать строгую диету.

Подагра ушей: причины и особенности
В результате метаболических процессов и расщепления пуринов в организме человека образуется мочевая кислота. У взрослых людей ее нормальный показатель составляет 1 г. Превышение этого уровня провоцирует развитие подагры ушей, суставов, конечностей.
Плазма крови содержит мочевую кислоту в виде свободных солей (уратов). Патологическое изменение метаболических процессов в организме провоцирует их отложение и скопление в местах со слабой сосудистой сетью. Такой патологический процесс способствует оседанию кристаллов солей в ушных раковинах, что приводит к возникновению подагры ушей. Характерная особенность появления — образование подагрических очагов уплотнения в виде припухлостей или узелков на ушах. К основным причинам развития подагры органов слуха относятся:
- слабое выведение солей мочевой кислоты из организма;
- чрезмерная выработка свободных солей;
- патологии обмена веществ;
- скопление кристаллических уратов;
- нехватка воды в организме;
- избыточное употребление продуктов, содержащих пурины.
Как проявляется подагра на ушах?
В основном клинические проявления подагры наблюдаются только через несколько лет после начала солевых отложений. В 20—30% случаев развития болезни подагрические узлы поражают уши. Они возникают после приступов основного заболевания и образуются в виде воспалительных плотных припухлостей. Через 2—3 дня после затихания воспалительных процессов, на кожном покрове уха или под ним появляются меловидные узлы с четкими краями — тофусы, покрытые кожей сине-фиолетового цвета. Они являются мелкими кристаллами солей уратов, выработанных в избыточном количестве и не выведенных из организма. Их размер колеблется от 2—3-х мм до 2-х см. Формирование таких патологических образований сопровождается:
- появлением белых пятен и обесцвечиванием эпидермиса в местах скопления уратов;
- зудом в районах высыпания;
- выделением творожистой массы при их самостоятельном вскрытии.
Своевременное лечение — шанс предупредить негативные последствия
Высокий уровень мочевой кислоты в крови и скопление солей при подагре ухудшает общее состояние организма. Отсутствие своевременного лечения приводит к разрастанию тофусов по поверхности ушной раковины и внутри нее. Такие патологические образования разрушают или деформируют ушные хрящи, нервные окончания, ухудшают состояние кожи. При запущенной стадии подагра ушей может нарушить функции органов слуха и спровоцировать развитие глухоты. Эффективным и действенным методом лечения такого недуга является медикаментозная терапия. Она включает:
- прием препаратов для выведения излишка солей из организма;
- употребление витаминных комплексов для восстановления иммунитета.
В таблице представлены фармацевтические средства, способствующие выведению солей из организма и предотвращающие накопление в нем уратов:
При лечении подагры ушей необходимо отказаться от алкоголя, курения и употреблять продукты с минимальным содержанием пуринов.
При тяжелых случаях подагрического воспаления органов слуха, разрастании тофусов, деформации или разрушении ушных хрящей, появлении на ушах незаживающих ран рекомендуется удаление подагрических узлов. Для предупреждения развития патологии нужно соблюдать питьевой режим, укреплять и восстанавливать защитные свойства организма, контролировать обмен веществ. При увеличении содержания мочевой кислоты в крови необходимо пропивать курс лекарственных средств до полной нормализации ее показателей.
Что это такое
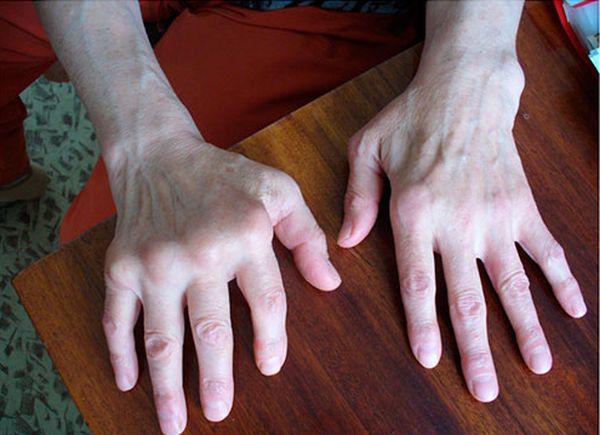
Появление узелковидных наростов сигнализирует о запущенной форме подагры. Тофусы появляются из-за скопления мелких соединений натриевых солей, образованных избытком уратов в крови. Чем больше этих соединений в организме, тем быстрее тофус разрастается, поражая окружающие сустав мягкие ткани. Накапливание уратных отложений связано с нарушением кровотока в суставных сочленениях у людей после 45 лет.
Как выглядит и почему появляется
Чаще всего тофус подагрический локализуется в подкожном слое клетчатки вокруг больного сустава. В редких случаях может быть обнаружен внутрикостно, на внутренних органах. Это плотный круглый нарост до 8 мм в диаметре, имеющий желтоватый цвет. Кожные покровы возле нароста сухие, на ощупь шероховатые.
Локализованные на мышечной, костной ткани или в жировой прослойке узелки не вызывают неприятных ощущений. Это скорее косметический дефект. Если тофусы при подагре расположены на суставе или связке, возникает боль разной интенсивности. Это объясняется большим количеством нервных окончаний на местах их локализации.
Пока болезнь находится в стадии ремиссии, узелки не растут. Резкое увеличение размеров происходит при обострении или несоблюдении лечебных рекомендаций. В результате сдавливаются прилежащие мягкие ткани, нарушается кровообращение, узел воспаляется и болит.
Тофусы при подагре поражают определенные участки тела:
- мелкие суставы конечностей;
- хрящи ушей;
- локтевой сустав;
- сгибы предплечья, бедра или голени;
- внутренние органы.
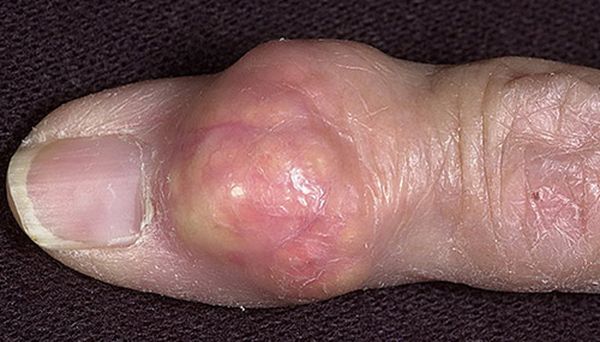
При активном течении подагры узелок может вскрываться. На месте тофуса образуется свищ, из которого выделяются белые крошки или желтая жидкость. Процесс сопровождается повышением температуры и сильной болью.
Симптомы и диагностика
Вероятность образования тофусов при подагре увеличивается при хронической форме недуга более 6 лет, несоблюдении диеты или злоупотреблении алкоголем. Подагрические узелки имеют характерные симптомы:
- четкие границы;
- плотность аналогична хрящевой ткани;
- кожа вокруг шероховатая, сухая;
- локализация возле суставных тканей;
- содержимое узлов зернистое, желтого оттенка;
- безболезненность при пальпации.
Диагностировать подкожный подагрический тофус можно при визуальном осмотре. Дополнительные исследования назначаются при глубоком расположении наростов и включают:
- анализ мочи для определения уровня лейкоцитоза и СОЭ;
- клиническое исследование крови для выявления гиперурикемии;
- поляризационную микроскопию содержимого тофуса;
- рентгенографию;
- МРТ;
- УЗИ почек для диагностики наличия конкрементов.
Лечение
Первый вопрос любого пациента, имеющего тофусы при подагре: как их удалить? Не стоит ждать, что узелок рассосется сам. Затягивание с лечением приведет к разрастанию уплотнения и последующим осложнениям болезни. Чтобы избавиться от тофусов, пациенту рекомендуется отказаться от табака и алкоголя, нормализовать питание, ограничив поступление пуринов с пищей. Важной составляющей терапии является прием витаминов, укрепляющих костную и мышечную ткань. Полезен массаж, физиопроцедуры и лечебная физкультура. Очень эффективен курс терапии в профильных санаториях.
Как лечить или убрать узелки, подскажет ревматолог. Бороться с недугом помогает правильно подобранный комплекс медпрепаратов. Тофусы при подагре требуют комплексного лечения, иначе болезнь распространится на соседние ткани.
Согласно протоколу, назначаются:
- противовоспалительные средства нестероидного типа;
- глюкокортикостероиды;
- препараты, улучшающие обмен мочевой кислоты.
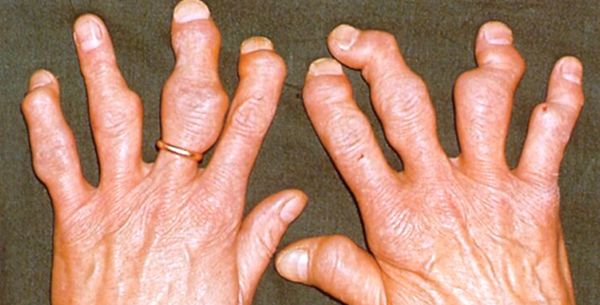
Прогноз для пациента и профилактика
Чтобы не знать, что такое инвалидность при подагре, необходимо в профилактических целях соблюдать диету, заниматься спортом и не пренебрегать рекомендациями лечащего врача.
Из этого видео вы узнаете, как лечить подагру народными методами.

Если подходить к определению слишком педантично, то эта болезнь, подагра, относится только к суставу основания большого пальца ноги (самый распространенный симптом). Другие названия этого же вида подагрического артрита в зависимости от места его возникновения называют: гонагра, чирагра, рачидагра.
Но больному в момент его знакомства с подагрой абсолютно всё равно, как что называется. Потому что он испытывает невыносимую боль. Пронизанная иглами или как будто сдавленная тисками ступня, на которую невозможно опереться — это первое, сильное, внешнее проявление подагры. Но начинается болезнь намного раньше.
Боль – это существенная, но не единственная проблема. Подагра часто развивается в тесном сочетании с такими серьезными заболеваниями как гипертония и сахарный диабет, а это уже действительно влияет на продолжительность и качество жизни. Так что предлагаем ознакомиться, что это за болезнь, каковы ее симптомы, какие существуют способы лечения. А также рассмотрим, нужно ли придерживаться диеты и как это помогает при подагре.
Подагра, что это за болезнь?
Подагра начинается задолго до проявления первых симптомов. Вследствие нарушения обмена мочевой кислоты, избыток ее в виде кристаллов годами накапливается в суставах и мягких тканях. Генетическая предрасположенность, нарушение метаболического обмена, снижение функции почек и лишний вес – вот частые причины возникновения подагры.
Первый яркий симптом – это боль в суставе. К слову сказать, симптом не специфичный, то есть подобные боли возникают и при других заболеваниях суставов, что создает проблему при диагностике подагры. Боль очень острая, а воспаление сустава появляется мгновенно. При первых приступах подагры поражаются суставы ног: сустав большого пальца, голеностопа или колена.
При приступе начинает беспокоить один, реже два сустава. Из-за возникающего отека сустав увеличивается в размерах, краснеет и становится горячим. Как правило, приступ подагры проходит за неделю, из которых первые два дня самые тяжелые. Затем боль уменьшается, иногда даже без помощи противовоспалительных лекарств, и опять наступает спокойный период бессимптомного течения болезни.
При дальнейшем развитии подагры частота приступов увеличивается до 3-4 раз в год, они становятся более продолжительными, также болезнь захватывает большее количество суставов. Следующая стадия – это отложение солей мочевой кислоты (уратов) в мягких тканях, при этом они набухают и образуют тофусы, в том числе в почках, что грозит возникновением мочекаменной болезни.
Диагностика подагры
Чаще всего, по разным причинам, врачам приходится основываться на характерной клинической картине подагры. Когда у больного уже не в первый раз наблюдаются острые воспаления суставов ног, в анализах крови уровень мочевой кислоты более 480 мкмоль/л, а в момент приступа повышаются скорость оседания эритроцитов и С-реактивый белок.

Гарантированно подтвердить или опровергнуть диагноз подагры можно с помощью метода поляризационной микроскопии, получив кристаллы мочевой кислоты из синовиальной жидкости при пункции сустава.
Также в постановке диагноза может помочь ультразвуковая диагностика. На УЗИ при подагре видно два контура сустава. При достаточной квалификации специалиста УЗИ он поставит диагноз подагры или, допустим, артроза.
Лечение
Лечение при подагре условно можно разделить на два процесса:
- Лечение во время приступа подагры
Это только медикаментозное лечение, направленное на то, чтобы хоть как-то помочь преодолеть болевой приступ. Перечень лекарств, их сочетание и дозировки подбираются врачами индивидуально. Обычно в максимально возможных дозировках назначают нестероидные противовоспалительные препараты (НПВП) в сочетании с колхицином. Принимают лекарства обычно до полного снятия воспаления.
К слову сказать, во время первого приступа подагры еще надо найти силы добраться до врача. Потому что любые попытки перемещения чувствительны для больного сустава, так как на ногу наступить практически невозможно. Для таких случаев врач назначает короткий курс обезболивающих. Так что к следующему приступу подагры пациент, как правило, знает свой перечень лекарств, который должен быть у него в домашней аптечке.
- Профилактическое лечение заболевания в промежутках между кризисами
Еще более важная часть лечения – это профилактическая. От того насколько строго ее придерживаются пациенты, зависит насколько редко будут случаться приступы подагры. Их частоту можно сократить от нескольких раз в год до одного раза в несколько лет. Профилактическое лечение подразумевает соблюдение низкопуриновой диеты и приём лекарств.
При подагре главное ограничение в рационе питания — это алкоголь. В первую очередь, пиво и крепкий алкоголь. Потому что они задерживают выведение мочевой кислоты почками, из-за чего она накапливается в крови.
Мочевая кислота образуется из пуринов, которые поступают в организм человека вместе с пищей. При подагре потребление продуктов с высоким содержанием пуринов желательно сократить. И основное ограничение, как видно из таблицы, касается высокобелковой пищи.
Что желательно исключить и что сократить в своем рационе:
| Продукты которых следует избегать | Продукты которые следует ограничить | Продукты которые можно потреблять |
|---|---|---|
| алкоголь (пиво и крепкие напитки) | бобовые (фосоль, горох, бобы) | молоко и молочные продукты |
| мясные и рыбные бульоны | щавель, шпинат | зерновые (хлеб, каши, отруби) |
| морепродукты и ракообразные | томаты | картофель |
| печень | баклажаны | морковь |
| субпродукты (печень,почки,легкие) | редис | капуста |
| жареное мясо | цветная капуста | огурцы |
| копчености | спаржа | тыква |
| острые приправы, специи | грибы | лук |
| Шоколад, кофе, какао | рыба, икра | свекла |
| Мясные и рыбные консервы | отворное мясо, рыба | сельдерей |
| вино | орехи | |
| арбузы, дыни | ||
| ягоды и фрукты |
Главная роль в профилактическом лечении подагры отводится лекарственным препаратам, снижающим уровень мочевой кислоты в крови.
На начальном этапе обычно назначаются минимальные дозы и в дальнейшем они постепенно увеличиваются, ориентируясь на показатели мочевой кислоты в анализах крови, которые должны составлять 300-360 мкмоль/л.
Чем строже соблюдается низкопуриновая диета, тем меньше дозировка принимаемого препарата. А само лекарство, чтобы не допустить развития подагры и сократить частоту приступов, нужно принимать постоянно на протяжении многих лет.
Еще одной важной рекомендацией для предотвращения дальнейшего развития подагры является нормализация веса тела. Проще говоря, похудеть, если имеется избыточный вес. Повторимся, что лишний вес является одной из частых причин возникновения заболевания. Рекомендуем проверить свой ИМТ.
При нормальном весе не только снижается риск возникновения подагры, но и, если всё-таки заболевание диагностировали, нормальный вес не допустит дальнейшего развития и существенно снизит частоту приступов.
В подтверждение сказанного предлагаем посмотреть видеовыступление известного врача Мясникова А.Л., который знаком с подагрой по личному опыту. Отрывок, посвященный подагре, начинается с первой минуты. В данном видео рассматриваются вопросы трудности диагностики, постоянства лечения, и варианты медикаментов.
Хорошо. Давайте поговорим на тему альтернативного лечения.
Природные средства как альтернатива противовоспалительным препаратам.
При проведении исследований в некоторых случаях при приёме НПВП выявлено отсутствие снижения боли и припухлостей по сравнению с группой плацебо. То есть выводы некоторых научных исследований говорят о бесполезности противовоспалительных препаратов.
Веками люди использовали природные противовоспалительные средства растительного и животного происхождения, побочные действия которых не так опасны и проявляются реже. Наиболее часто используемые народные средства рассматриваются в этой статье.
Омега3. Исследования показали, что всем известный рыбий жир, содержащий Омега-3, полиненасыщенные жирные кислоты, является одним из самых эффективных природных противовоспалительных средств.
Эффективность биологического состава рыбьего жира в лечении артрита по сравнению с традиционными фармацевтическими противовоспалительными средствами была доказана положительными клиническими исследованиями. Рекомендуемая дозировка составляет в общей сложности до 5 г Омега-3 в день вместе с едой.
Салицин. Это одно из старейших растительных средств от боли и воспаления, содержащееся в коре деревьев семейства ивовых (осина, белая ива). Салицин из коры преобразуется печенью в салициловую кислоту и, как считается, имеет меньше побочных эффектов, чем аспирин. У него есть некоторые противопоказания к применению, ознакомиться с которыми можно по ссылке
Ресвератрол представляет собой вещество растительного происхождения. Полифенол находится в разных концентрациях во многих различных растительных источниках. Считается, что наибольшее его содержание в кожуре красного винограда и красном вине, а также чернике, шелковице.
Группа ученых (Elmali et al), сообщила в 2007 году, что внутрисуставная инъекция ресвератрола защищает хрящ и уменьшает воспалительную реакцию при моделировании остеоартроза коленного сустава. По выводам данного исследования клинических испытаний не проводилось.

Зеленый чай. Благодаря своим антиоксидантным свойствам, зеленый чай уже давно признан отличным профилактическим средством от сердечно-сосудистых и онкозаболеваний. Его противовоспалительные и хондропротекторные свойства продемонстрированы исследованиями совсем недавно. Рекомендуемая норма — 3-4 чашки в день.
Ссылки на исследования и описания других народных средств (куркума, эфирное масло ладана и пр.), а также информацию о механизмах подавления воспаления этими средствами можно найти в обозначенной выше статье.
Резюме
Итак, подведем итог вышесказанному. Подагра – это хроническая болезнь суставов, которая в первую очередь существенно влияет на качество жизни. Поначалу, когда вследствие нарушений происходит накопление мочевой кислоты в суставах и тканях, болезнь протекает без особых симптомов. Далее подагра проявляет себя болезненными приступами, которые могут случаться до нескольких раз в год. Для контроля над заболеванием требуется постоянное профилактическое лечение, состоящее из низкопуриновой диеты и приеме лекарств. Будьте здоровы!
- Recent Entries
- Archive
- Friends
- Profile
- Memories
Подагра
Подагра – одна из самых распространенных артропатий. Подагра – инвалидизирующее заболевание, характеризующееся рецидивирующими приступами боли и воспаления в суставах, вызванных отложениями кристаллов мочевой кислоты в суставах и других органах и мягких тканях. Подагра может приводить к нарушению функции почек и к повреждению глаз. [4] Встречаемость возрастной дегенерации макулы у больных с подагрой выше, чем в популяции.
Подагра ассоциируется с гиперурикемией, но приступ провоцирует не сам по себе высокий уровень мочевой кислоты, а его резкое изменение. У большинства пациентов с гиперурикемией подагры нет, но если уровень мочевой кислоты остается высоким, то в течение 30 лет у 90% из них разовьется подагра. Гиперурикемия обнаруживается у 90% больных подагрой, однако подагра может развиться и без повышения уровня мочевой кислоты, например, у больных принимающих диуретики или аспирин в малых дозах.
Первичная подагра вызывается недостаточным выведением мочевой кислоты из организма или с ее гиперпродукцией. Вторичная подагра – это подагра связана с миелопролиферативными заболеваниями и с их лечением, с почечной недостаточностью, патологией почечных канальцев, отравлением свинцом, гиперпролиферативными заболеваниями кожи, дефектами ферментных систем (напр., дефицит гипоксантин-гуанин фолфорибозил трансферазы), болезнями накопления гликогена.[6]
Для окончательной постановки диагноза подагры требуется демонстрация кристаллов мочевой кислоты в синовиальной жидкости. Одним из методов диагностики подагры является рентгенография, т.к. при достаточно длительном течении болезни появляются характерные рентгенографические изменения.
Ранняя диагностика подагры и успехи фармакотерапии существенно улучшили прогноз этого заболевания, о чем свидетельствует статистика уменьшения встречаемости подагры в стадии развития тофусов. В основном тофусы в наше время встречаются у больных, которым не был вовремя поставлен диагноз, или у больных, которые либо не переносят противоподагрические препараты, либо не принимают их по какой-либо причине.
Цель лечения подагры – облегчение боли, предотвращение прогрессии заболевания и отложения кристаллов мочевой кислоты в органах (напр., в почках). [7]
Ловенхук описал симптомы подагры в 1600 г. В 1848 г сэр Альфред Гаррод установил связь подагры с гиперурикемией, однако патофизиология острого подагрического артрита была полностью описана только в 1962 г.
Кстати, только в 1962 г подагру стали дифференцировать от псевдоподагры.
Подагра – нарушение метаболизма, при котором уровень мочевой кислоты в крови повышается, что приводит к перенасыщению раствора, и, как следствие - к отложению в мягких тканях кристаллов солей мочевой кислоты. Мочевая кислота при снижении рН растворяется хуже, поэтому любой ацидоз может привести к преципитации кристаллов.
Уратные кристаллы по форме напоминают иглы. Уратные кристаллы хорошо вдны при поляризирующей микроскопии (см. рис).
Уратные кристаллы под микроскопом
Повышение уровня мочевой кислоты в крови также может быть вызвано приемом некоторых препаратов и другими (неподагрическими) болезнями. Существует также генетическая предрасположенность к подагре.[10]
Как уже было сказано, приступ подагры вызывает отложение кристаллов мочевой кислоты в синовиальной жидкости, однако само по себе наличие уратов в синовии может не вызвать воспаления и приступа подагры – это подтверждается обнаружением уратов при микроскопии в синови при отсуствии воспаления и симптомов.
Одно из объяснений этому парадоксу следущее: пучки кристаллов (микротофусы) имеют отрицательный заряд и высокую реактивность, обычно они покрыты белками (аполипопротеинами Е и В), которые физически предотвращают их связывание с рецепторами клеток .[11, 12] Приступ подагры провоцируется высвобождением непокрытых белками микротофусов (при частичном растворении микротофусов при изменении уровная уратов в крови) или преципитации кристаллов в перенасыщенном микроокружении (напр. при высвобождени уратов при повреждении клеток).
Непокрытые белками кристаллы затем взаимодействую с поверхностыми клеточными рецепторами дендритических клеток и макрофагов, что ведет к зпуску иммунного ответа.[13]
Взаимодействие с рецепторами усиливается иммуноглобулинами G (IgG).[14, 15] Активируются следущие рецепторы: Толл-подобные рецепторы, NALP3 “инфламасомы”, триггерные рецепаторы миелоидных клеток. В результате начинает вырабатывается интерлейкин-1, который в свою очередь запускает каскад ситеза проивоспалительных цитокинов, включая ИЛ-6, ИЛ-8, фактор хемотаксиса нейтрофилов и фактор некроза опухоли-альфа.[16, 17] Фагоцитоз нейтрофилами ведет к дальнейшему воспалительному “взрыву”.
Стихание воспаления обеспечивается сложным механизмом, в который входит устранение поврежденных нейтрофилов, покрытие уратов белковой оболочкой и выработкой противовоспалительных цитокинов IL-1RA, IL-10, трансформирующего фактора роста-бета) .[15, 18, 19, 20]
Мочевая кислота – конечный продукт метаболизма пуринов. Человеческий организм выводит мочевую кислоту прежде всего с мочой. Если экскреция мочевой кислоты недостаточна, она начинает накапливаться в сыворотки, и при уровне выше 400 ммоль/л (с учетом небольших вариаций в зависимости от температуры и кислотности) мочевая кислота начинает кристаллизироваться.
Большинство больных подагрой (90%) являются “недоэкскреторами”, то есть их организм производит нормальное количество мочевой кислоты, но недостаточно быстро ее выводит. Остальные 10% больных либо едят слишком богатую пуринами еду или эндогенно продуцируют слишком много мочевой кислоты.
В редких случаях перепродукция мочевой кислоты является первичной, т.е. обусловленной генетически: дефицит гипоксантин-гуанин фосфорибозилтрансферазы (синдром Леша-Нихана), дефицит глюкоз-6-фосфатазы (болезнь фон Герке), дефицит фруктоз 1-фосфат альдолазы и вариант РР-рибозо-Р синтетазы.
Предполагалось наличие взаимосвязи между несколькми аутосомально доминантными нарушениями и подагрой, однако специфического генетического маркера найдено не было.
Высокая продукция мочевой кислоты встречается при состояниях быстрого синтеза/гибели клеток, что сопровождается высвобождением большого количества пуринов, т.к. последние в большом количестве содержатся в клеточных ядрах. К таким состояниям относятся миелопролиферативные и лимфопролиферативные заболевания, псориаз, гемолитические анемии, В12- и фолат-дефицитные анемии и неэффективный эритропоэз. Лизис клеток при химиотерапии, особенно при химиотерапии гематопоэтических и лимфопролиферативных заболеваний может повысить уровень мочевой кислоты. Также мочевая кислота может повышаться при избыточной физической нагрузке и ожирении.
Низкая экскреция мочевой кислоты встречается при почечной недостаточности, свинцовой нефропатии, голоде, обезвоживании, гипотиреоидизме, гиперпаратиреоидизме, наркомании и алкоголизме.
Некоторые заболевания (гипертония, диабет, почечная недостаточность, гипертриглицеридемия, гиперхолестеринемия, ожирение и ранняя менопауза) ассоциированы с более высокой встречаемостью подагры.
Продукты, богатые пуринами: анчоусы, сардини, сладкий хлеб, почки, печень, паштеты. Продукты, содержащие фруктозу, также ассоциируются с более высокой встречаемостью подагры.[21, 22]
Приступ подагры может быть спровоцирован резким увеличением или снижением уровня уратов, что приводит к преципитации кристаллов, не покрытых белковой оболочкой. Приступ подагры может быть вызван алкоголем, поеданием богатой пуринами пищи, быстрой потерей веса, голоданием, травмой, эмоциональным стрессом, кровотечением.
Помимо этого, приступ подагры также может возникнуть при изменении доз препаратов, влияющих на уровень мочевой кислоты.
Мочевую кислоту повышают петлевые и тиазидовые диуретики, аспирин, циклоспорин А.[23, 24] A
Снижают мочевую кислоту радиоконтрастные препараты, ингибиторы ксантиноксидазы (аллопуринол, фебуксостат), урикозурические препараты (пробенецид, сульфинперазон).
Хроническая уратная нефропатия возникает у больных в хронической тофусной подагрой, ураты кристаллизируются в интерстиции мозгового вещества почек и в пирамидах, что приводит к развитии воспаления и фиброзным изменениям.
Кроме того, подагра ассоциируется с другими заболеваниями, поражающими почки: гипертония и диабет.
Встречаемость подагры у мужчин составляет 5-13.6 случаев на 1000 человек, у женщин - 1.5-6.4 случаев на 1000 человек, в общей популяции – 0.27%. Встречаемость возрастает до 20% у больных с семейным анамнезом подагры.
Приступы подагры чаще возникают весной и несколько реже – зимой, причина этого неизвестна.
Подагра чаще встречается у мужчин.[22, 37] Разница объясняется более поздним началом подагры у женщин, т.к. у них болезнь возникает позже, обычно после менопаузы, т.к. эстрогены обладают легким урикозурическим эффектом.
Подагра обычно возникает после 20 лет гиперурикемии, поэтому подагра редко манифестирует у лиц моложе 30 лет. У мужчин уровень мочевой кислоты начинает возрастать после полового созревания, поэтому пик заболеваемости приходится на 40-60 лет. Если подагра возникает у пациента моложе 30 лет, следует исключить генетическую предрасположенность к гиперурикемии.[38] У женщин уровень мочевой кислоты повышается после менопаузы, поэтому пик заболеваемости приходится на 6-8 десяток жизни.
Среди пожилых встречаемость подагры составляет 1.3%.[39, 40] Более высокая распространенность подагры в этом возрасте объясняется более высокой встречаемостью метаболического синдрома в этой популяции, применением диуретиков и аспирина.
Тофусы обычно образуются спустя 10 лет после первого приступа.
Циклоспорин А вызывает ускоренное развитие подагры всего после нескольких лет гиперурикемии, даже у пременопаузальных женщин, особенно если пациенты одновременно принимают диуретики.
При условии раннего и правильного лечения прогноз при подагре благоприятен.
В течение первых 6-24 месяцев после начала урикозурической терапии или приема аллопуринола возможны повторные острые подагрические приступы.[41, 42]
Поврежденный приступами подагры суставной хрящ более подвержен последующим инфекциям. Дренирующиеся тофусы также могут вторично инфицироваться.
Гиперурикемия и подагра ассоциированы с более высокой смертностью в целом, однако пока не вполне ясно, является ли подагра независимым фактором риска повышенной смертности или повышенная смертность объясняется ассоциированностью подагры с инсулин-резистентностью, сахарным диабетом 2-го типа, абдоминальным ожирением, гиперхолестеринемией и гипертонией.[44, 45] Повышенный уровень мочевой кислоты коррелирует с повышением артериального давления у подростков.[46] У мужчин среднего возраста гиперурикемия является независимым факторов риска смерти от сердечно-сосудистых заболеваний.[47]
В 2010 г Куо с сотр. показал, что подагра (но не гиперурикемия) ассоциирована с повышенным риском смерти от всех причин и от сердечно-сосудистых заболеваний.[48]
Пациенты с выраженной гиперурикемией должны избегать продуктов с высоким содержанием пуринов. Также рекомендуется умерить потребление алкоголя.
Пациенты должны знать, что чем раньше начато лечение приступа, тем оно более эффективно.
Боль, отек, покраснение и воспаление метатарзально-фалангового сустава (МФС) большого пальца ноги (собственно подагра) – такая манифестация типично подагрического приступа встречается в 50% случаев, а на протяжении заболевания встречается у 90% больных.
Следует помнить, что острое поражение метатарзально-фалангового сустава встречается не только при подагре, но и при псевдоподагре, саркоидозе, гонококковом артрите, псориатическом артрите и реактивном артрите.
После МФС по частоте самая частая локализация поражения при подагре: голеностопный сустав, суставы кисти и коленный сустав. На ранних стадиях подагры поражается обычно 1-2 сустава. Подагру следует заподозрить у пациента с острым моноартритом периферического сустава (кроме плечевого, т.к. поражение плечевого сустава более характерно для псевдоподагры).
Как уже было сказано, моноартрит более характерен для подагры, но при острых приступах встречается и полиартрит, также может наблюдаться поражение разных суставов в быстрой последовательности – обычно суставов на одной и той же конечности.
Приступ подагры начинается остро, боль достигает максимума через 8-12 часов. Сустав краснеет, опухает и становится исключительно болезненным, даже прикосновение простыни может вызывать дискомфорт.
Без лечения первый приступ проходит спонтанно недели через две.
Полиартритическое начало подагры встречается в 10% случаев. Типичный пациент – женщина с почечной недостаточностью, принимающая диуретик. У таких больных могут обнаруживаться узелки Гебердена и Бучарда, также у них быстрее образуются тофусы. Иногда тофусы могут появляться даже без предшествующих суставных симптомов.[50, 51, 52]
С течением времени картина подагрических приступов меняется – приступы вовлекают больше суставов, поражаются более проксимальные суставы и суставы верхних конечностей. Приступы становятся более частыми и продолжительными.
В конце концов у больных развивается хронический полиартрит, иногда симметричный, напоминающий ревматоидный артрит, что следует учитывать в дифференциальном диагнозе.
Острый приступ подагры возникает при повышении уровня мочевой кислоты в сыворотке, например, при приеме пива или крепкого алкоголя, пищи с высоким содержанием пурина, при травме, кровотечении, обезвоживании, при приеме препаратов, повышающих уровень мочевой кислоты. Также острый приступ может возникнуть при резком снижении уровня мочевой кислоты в сыворотке – после введения радиоконтрастных препаратов, после приема аллопуринола и урикозурических лекарств.
У пациентов с подагрой резко повышен риск образования камней в почках (в 1000 раз), поэтому у больных подагрой в анамнезе часто выявляется гематурия и приступы почечной колики. У 40% больных подагрой образование камней предшествует суставным симптомам. У 80% этих больных камни имеют исключительно уратный состав, а в 20% случаев сердцевина камня – уратная, а периферия состоит из оксалата или фосфата кальция.
Подагра часто ассоциируется с метаболическим синдромом (диабет или резистентость к инсулину, гипертензия, гипертриглицеридемия и снижение уровня липопротеинов высокой плотности), поэтому больные подагрой должны быть обследованы с кардиологической точки зрения.
У пациентов с подагрой важно исключить язвенную болезнь и почечную патологию – состояния, которые могут возникнуть при хроническом приеме нестероидных противовоспалительных препаратов.
Еще одно важное замечание – если артрит сопровождается повышением температуры и симптомами интоксикации, следует исключить септический артрит, гонорейный артирт и воспаление подкожной клетчатки.
Пациенты с подагрическим приступом часто жалуются на боли в одном суставе, однако осмотреть надо все суставы.
Эритема над суставом напоминает воспаление подкожной жировой клетчатки, со стиханием воспаления может развиться десквамация кожи.
Во время приступа подагры у больных может повышаться температура, особенно если поражены несколько суставов, в этом случае следует исключить наличие очагов инфекции. Кроме того, инфекционный артрит может не только симулировать подагрический артрит, но и развиваться на его фоне.
Мигрирующий полиартрит встречается редко. Полиартритическая форма подагры поражает колени, мелкие суставы кистей и стоп. Иногда подагра начинается с туннельного синдрома запястья.
При подагре описаны случаи поражения заднего межкостного нерва при воспалении локтевого сустава.[53]
При подагре поражаются не только суставы, но и другие синовиальные структуры – суставные сумки и связки. Тофусы – скопление уратных кристаллов в мягких тканях. Без лечении они развиваются спустя примерно десять лет после первой манифестации подагры. Тофусы раньше появляются у женщин, особенно на фоне приема диуретиков.[50, 51, 52]
Классическая локализация тофусов – завиток уха, но они могут быть обнаружены в других локализациях: пальцы рук, ног, препателлярной сумки, в области олекранона. Иногда тофусы напоминают ревматоидные узелки.
До двадцатого века подагре приписывали множество разнообразных глазных симптомов. На самом деле, поражение глаз при подагре всегда вторично и обусловлено отложением кристаллов мочевой кислоты в тканях глаза.[56, 57]
Описаны тофус в глазных веках.[58, 59, 60] Также описано образование узелков в конъюктиве, иногда осложняющееся легким кератитом. Иногда встречается локальная кератопатия с образованием желтых кристаллов в глубоких слоях склеры и на уровне мембраны Боумана.[61]
Больные жалуются на затуманивание зрения и ощущение инородного тела в глазу. Иногда подагра приводит к развитию переднего увеита. Подагра была упомянута Дьюком-Элдером (известным шотландским офтальмологом) в своем учебнике, как причина возникновения геморрагического ирита. Кристаллы могут отлагаться в радужке, склере, передней камере, хрусталике, тарзальном хряще и связках глазных мышц.[56, 57]
Читайте также:



