Магнитотерапия при повреждении коленных связок

Коленный сустав является самым главным суставом человеческого организма, а его травмы — самыми распространенными поражениями колен.
По сравнению с другими травмами коленного сустава передняя крестообразная связка (ПКС) чаще всего подвергается травматизации.
К факторам, которые вызывают травмирование, принадлежат занятия определенными видами спорта, а также пол человека. Так, согласно результатам исследований, у женщин почти в два раза выше риск травматизации ПКС в результате увеличенного угла между бедром и голенью и меньшей силы, и слаженности работы мышц нижних конечностей.
Основные причины травматизации
Возглавляет перечень причин травм ПКС бесконтактный вид травмы (около 70% от всех видов), который возникает при резком неправильном движении в коленном суставе. Прямой и частичный контакт с внешними факторами достигают 30% причин, которые обуславливают травму (удар по голени, бедру).
Потребность в хирургическом лечении определяется уровнем физической активности, в котором нуждается пациент, и, в меньшей степени, его возрастом. Если травмированый хочет вернуться в спорт или другой вид физической активности, связанной с резкими движениями, изменениями направления движения, вращениями, тогда операция целесообразна.
Пациенты, ведущих малоподвижный образ жизни, могут избежать хирургии ПКС. Однако они должны понимать, что в дальнейшем возможные эпизоды нестабильности сустава во время привычных видов повседневной деятельность.
Реабилитация после травмы
Физическую терапию рекомендуется начинать как можно быстрее (со 2-го дня после операции). Однако опыт показывает, что физическая терапия пациентов начинается преимущественно через 3-4 недели после хирургического вмешательства. К сожалению, к этому сроку большинство больных удерживают оперированную конечность в абсолютном покое, используют жесткие ортезы (специальные внешние медицинские устройства, предназначенные для фиксации, коррекции и разгрузки суставов) и не выполняют упражнений. А это может привести к послеоперационным осложнениям, которые, в свою очередь, увеличивают сроки реабилитации.
На 2-й день после артроскопии уже необходимо выполнять движения стопой, при которых работают мышцы голени, изометрические сокращения четырехглавой мышцы бедра, поднимать прямую конечность вверх. Именно с этого времени следует начинать работу над восстановлением амплитуды движений.
Пациенты крайне недооценивают то количество времени и объем кропотливой работы, которые им необходимо приложить для восстановления функциональной стабильности колена после операции. Если говорить о полной биологической перестройке новой связки, то этот период длится не менее 6 мес.
Когда можно вернуться к своей привычной физической активности, занятий спортом и в профессиональный спорт?
Срок возврата к выполнению своих профессиональных обязанностей и занятий спортом зависит от характера, вида деятельности, а также уровня физической готовности. Офисные работники могут вернуться к своей деятельности уже через 8-10 дней после операции; по завершении 4-6 мес пациенты возвращаются к привычному физически активного образа жизни (велосипед, лыжи, бесконтактные подвижные игры, бег и т. д.).
Профессиональные спортсмены возвращаются к специфическим для избранного вида спорта тренировкам примерно за 4 мес, к полноценным тренировкам (но без полного контакта в контактных видах спорта) — с 5-го месяца к выступлениям на соревнованиях — через 6-9 мес. Конечно, это при условии проведенной полноценной физической терапии. Раннее возвращение к профессиональному спорту грозит повторным травмированием связки коленного сустава.
Использование дополнительных технических средств для передвижения после пластики ПКС является индивидуальным. Дополнительные средства опоры (костыли, палочки) применяют преимущественно в первые 3-4 недели после операции для уменьшения осевой нагрузки на конечность, а затем только в тех случаях, когда пациент испытывает проблемы с сохранением равновесия и баланса.
Для фиксации колена рекомендуется пользоваться шиной сразу после операции и ортезом на колено во время ходьбы.
Отказываться от использования вспомогательных средств следует после того, как мышцы станут достаточно сильными для восстановления нормального стереотипа ходьбы.
Физическая терапия после аутопластики ПКС
Особенности физической терапии после аутопластики ПКС зависят от того, каким было функциональное состояние коленного сустава до операции, когда пациент начал заниматься физической терапией после оперативного вмешательства и какого уровня физическая активность предвидится.
Основные задачи в первую неделю после операции — вернуть полную амплитуду разгибания и постепенно увеличить амплитуду сгибания в коленном суставе восстановить функцию четырехглавой мышцы бедра, мышц-сгибателей колена; осуществлять контроль над отеком. Рекомендуемые для этой цели пассивные и активные упражнения необходимо выполнять 3-4 раза в день.
В дальнейшем акцент делается на полном восстановлении амплитуды движений в коленном суставе, силе мышц нижней конечности, улучшении равновесия и межмышечной координации. Достаточно три раза в неделю работать с физическим терапевтом и дома выполнять небольшой объем самостоятельной работы для полноценной реабилитации. Конечно, для профессиональных спортсменов объем необходимой работы является большим.
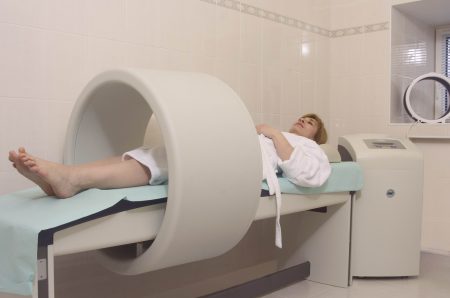
Магнитотерапия
Как для спортсменов, так и для офисных работников при заболеваниях суставов крайне актуальны процедуры магнитотерапии. Аппараты магнитотерапии АМТ-01 и АМТ-01М оказывают мягкую, но крайне эффективную поддержку травмированному суставу, что позволяет проводить магнитные процедуры даже пожилым людям и ослабленным больным. Кроме того, АМТ позволяет лечиться магнитами не выходя из дома, т.е. самостоятельно и без посещения поликлиник. Проведение курса магнитотерапии значительно снизит интенсивность боли, устранит воспалительный процесс, в разы ускорит заживление сустава, восстановит его двигательную способность, а также благотворно скажется на иммунитете и центральной нервной системе.
Длительность восстановления подвижности сустава
За какое время восстанавливается полное сгибание ноги в коленном суставе и когда исчезает отек? Процессы восстановления амплитуды движения и отека сустава взаимосвязаны. Чем меньше отек, тем легче и быстрее удается восстановить нормальную подвижность оперированного сустава.
Полноценного активного сгибания в коленном суставе предстоит достичь уже на 5-6-й неделе после операции (эти сроки указаны с учетом своевременного начала реабилитационного процесса с 2-3-го дня после операции). Важно не форсировать процессы восстановления, чтобы не привести к уменьшению прочности трансплантата и не провоцировать увеличение отека.
Наличие значительного отека препятствует восстановлению нормальной функции мышц и амплитуды сустава. С явлениями отека следует справиться как можно быстрее, что достигается приподнятым положением конечности, использованием холода и компрессионных повязок, хотя в среднем до 6 месяцев после операции очертания оперируемого колена могут отличаться от здорового. Кроме того, любая перегрузка колени (форсирование сгибание на начальных этапах, резкое увеличение времени ходьбы, длительное пребывание за рулем, чрезмерная физическая нагрузка на колено) может вызывать временное возникновения отека.
Плохие симптомы
Ощущение нестабильности или снижение чувствительности тоже являются временными — до восстановления достаточной силы мышц, межмышечной координации и полного приживления новой связи.
Риск повторного разрыва связок
Наиболее уязвимым к травматизации трансплантат считается в период 7-12 недель после операции. Именно тогда прочность новой связи вдвое ниже нормальной, что связано с процессами перестройки и приживления трансплантата.
В дальнейшем с уверенностью можно говорить о том, что после качественной реабилитации риск повторной травматизации связи является таким же или даже несколько ниже, чем не оперированные конечности.
Полезны ли плавание или занятия на велотренажере для быстрого восстановления?
Такие виды двигательной активности являются хорошим дополнительным средством в процессе послеоперационного восстановления. Однако уровень нагрузки нужно контролировать и увеличивать постепенно. Основной критерий уменьшения нагрузки (времени, расстояния, силы сопротивления на велосипеде-тренажере) — появление боли или отека после занятия.
Когда можно начинать бегать, ездить на велосипеде и выполнять подвижные упражнения?
Сроки возврата к бегу или различных подвижных игр определяются прежде всего состоянием мышц нижних конечностей и функциональной готовностью коленного сустава. Ездить на велосипеде по ровной дороге можно начиная с 6-й недели после операции. Поездки на велосипеде по пересеченной местности в эти периоды запрещены.
Бег на беговой дорожке рекомендуется начинать с 9-12-й недели, и только после 2 недель таких занятий переходить на стадион. Однако отметим, что длительный бег, связанный с длительными ударными нагрузками на сустав, в первые месяцы после операции вызывает боль и отек и менее эффективным, чем специальные тренировки, велосипед, эллиптический тренажер и плавание. Бег с изменением направления и резким изменением скорости, подвижные игры рекомендуется начинать с 4-го месяца после оперативного вмешательства.
Несмотря на то, все же главным критерием по восстановлению двигательной активности остаются не временные рамки, а функциональная готовность коленного сустава.
Заболевания коленных суставов — распространенная медицинская проблема. Колени ежесекундно испытывают нагрузку веса человеческого тела. Со временем элементы коленных суставов изнашиваются, а травмы и сопутствующие болезни усугубляют этот процесс.
Среди заболеваний коленных сочленений особое внимание уделяют дегенеративным и воспалительным процессам, поскольку они значительно ухудшают качество жизни людей и часто приводят к инвалидизации.
Терапия заболеваний коленных суставов
Арсенал современных лечебных средств очень разнообразен. Народная медицина отлично сосуществует с новейшими оперативными технологиями. Чаще всего в терапии воспалительных и дегенеративных заболеваний применяются лекарственные средства — противовоспалительные препараты, гормоны, хондропротекторы.
Но не всегда лекарственный препарат успешно лечит болезнь, у него существует много противопоказаний и побочных действий. Особенно актуально это у пожилых людей — при их повышенной чувствительности к препаратам, сопутствующих болезнях, стертости осложнений.
Благодаря хорошей переносимости популярностью пользуется физиотерапевтическое лечение и, в частности, его направление — магнитотерапия.Магнитотерапия успешно лечит болезни в любом возрасте — и в пожилом, и в детском. Она переносится без осложнений, редко проявляет побочные действия.
Спектр лечебного воздействия такой терапии широк, что позволяет применять магнит при разных проблемах коленных суставов.
Действие магнитотерапии
Лечебным эффектом магнитного поля пользуются достаточно давно. Раньше ему даже приписывались мистические свойства. И сегодня принцип действия магнитотерапии остается до конца неизученным. Но его положительное влияние на заболевания коленных суставов доказано многочисленными клиническими наблюдениями.
На область поврежденного сустава терапия магнитом оказывает следующие действия:
- Устраняет воспаление и связанный с ним отек околосуставных тканей.
- Местно расширяет сосуды, стимулирует кровообращение.
- Улучшает питание околосуставных тканей.
- Расслабляет мышцы.
- Снимает боль.
- Ускоряет сращение костей при переломах.
Виды магнитотерапии
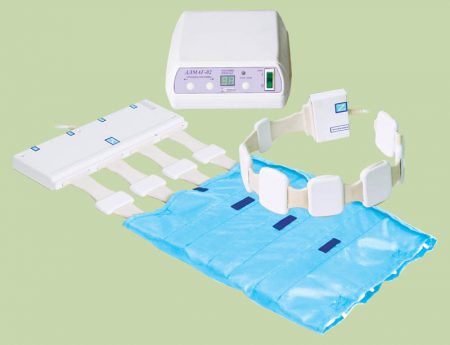
Терапия магнитом может использоваться местно на пораженную область (браслеты, пластины, накладки) или применяться для всего организма. Соответственно устройства для проведения терапии бывают портативные и стационарные. Для заболеваний коленных суставов чаще назначают первый вариант.
По механизму действия различают магнитотерапию коленных сочленений:
- Постоянную. Эффекты ее обусловлены работой постоянного магнитного поля. В качестве генераторов поля применяют магнитоэласты, дисковые и пластинчатые магниты. Постоянная магнитотерапия может назначаться на длительный период. Курс обычно включает 30 процедур. Время воздействия может длиться до 8—10 часов.
- Импульсную. С лечебной целью используются импульсы магнитного поля низкой и очень низкой частот. Воздействие на коленный сустав может проводиться по стабильной и лабильной (подвижной) методикам. В первом случае датчик крепится на область колена, во втором — перемещается плавно по нему.
- Низкочастотную. При этом виде лечения на коленные суставы воздействует переменное низкочастотное электромагнитное поле. Для одного курса лечения обычно назначают 25 процедур, при необходимости через два месяца их можно повторить.
- Высокочастотную. Этот вид магнитотерапии характеризуется электромагнитным полем с магнитным компонентом высокой и ультравысокой частот. Средний курс включает в себя 15 процедур длительностью до получаса.
Показания для лечения магнитом
Магнитотерапия оказывает благотворное действие практически на все процессы, происходящие в суставе — от воспаления до аутоиммунных механизмов. Она лечит такие заболевания коленных сочленений:
- Воспаление сустава — артрит.
- Периартрит (воспаление околосуставных тканей).
- Деформирующий остеоартроз.
- Ушибы колена.
- Вывихи надколенника и переломы после иммобилизации костей.
- Ревматоидный артрит с поражением коленных суставов.
Если общее состояние пациента, сопутствующие заболевания позволяют провести лечебную процедуру, она будет рекомендована лечащим врачом.
Противопоказания для назначения магнитотерапии
При назначении этого вида терапии существуют как общие, так и местные противопоказания. К ним относятся:
- Сердечно-сосудистые заболевания — ишемическая болезнь сердца, тяжелая форма стабильной и нестабильная стенокардия, недавно перенесенный инфаркт миокарда, тяжелые нарушения ритма.
- Заболевания свертывающей системы крови.
- Выраженное снижение артериального давления — гипотония.
- Острые тромбофлебиты.
- Патология щитовидной железы — токсический зоб тяжелой степени.
- Установленные кардиостимуляторы при проблемах с сердечным ритмом.
- Эпилепсия, некоторые психические заболевания.
- Гнойно-воспалительные заболевания организма в остром периоде.
- Активный туберкулез.
- Злокачественные опухоли.
- Кахексия (истощение).
- Беременность.
Эти состояния определяют необходимость правильной и полноценной диагностики опытным специалистом.
Эффекты магнитотерапии

После проведения курса магнитотерапии улучшается подвижность коленного сустава, облегчаются или исчезают болевые ощущения. Уменьшается припухлость в области коленей за счет рассасывания отека, расслабляются мышцы — быстрее восстанавливается работа поврежденного сочленения.
При переломах костей сокращается период реабилитации, в случае ранений значительно ускоряется их заживление.
Магнитотерапия — метод с доказанной результативностью, хорошей переносимостью и незначительными побочными проявлениями. Но для достижения максимального эффекта в лечении патологии коленных суставов он должен применяться в комплексе с другими методами лечения — лекарственными средствами, лечебной физкультурой, эндопротезированием при необходимости.

Прежде чем рассказать о растяжении связок, определимся, что они, собственно, из себя представляют.
В данной статье пойдет речь о растяжении именно скелетных связок.
Содержание статьи
Когда в силу воздействия каких-либо факторов (в основном травмирующих) связка испытывает нагрузку, превышающую запас ее прочности, возникает повреждение – разрыв или растяжение. Говорить о растяжении связок не вполне правильно, т. к. при любом их повреждении возникает нарушение целостности коллагеновых и эластиновых волокон, их составляющих. Просто когда повреждаются все волокна связки, мы говорим о ее разрыве, а когда повреждение частичное – о растяжении. То есть растяжение связки – это, по сути, ее неполный разрыв.

Причины растяжения связок
При чрезмерной силе патологического воздействия резко потянувшаяся связка может даже повлечь за собой часть кости, к которой прикрепляется, – возникает так называемый отрывной перелом.
К счастью, переломы при растяжении связок возникают далеко не всегда, а вот растяжение связок при переломах и суставных вывихах – явление частое.
Гораздо реже встречаются дегенеративные повреждения, когда потерявшая в силу возрастных изменений или болезней связка может разорваться даже при физиологичном привычном движении.

Основные симптомы растяжения связок
Симптомы растяжения очень схожи с симптомами перелома, поэтому без проведения специального обследования их легко спутать. Отличительными признаками перелома является укорочение и деформация пострадавшей конечности, сопровождающаяся нарушением ее оси.
Поставить диагноз растяжения связок помогут следующие инструментальные методы диагностики:
- магнитно-резонансная томография (МРТ) поврежденного сустава;
- ультразвуковое исследование (УЗИ) сустава и окружающих его мягких тканей;
- рентгенография сустава (в отличие от МРТ и УЗИ рентгеновское исследование не дает возможности визуализировать связочный аппарат, но помогает исключить перелом и увидеть косвенные признаки растяжения).
Растяжение связок: лечение
Симптомы растяжения связок диктуют и тактику лечения данной травмы: устранить боль, уменьшить отек и восстановить подвижность.
Хорошим обезболивающим эффектом наряду с противовоспалительным обладают нестероидные препараты (НПВС). В зависимости от интенсивности болевого синдрома, они могут применяться при лечении растяжения местно (гели, мази, крема) или внутрь (таблетки, свечи, порошки, растворы для внутримышечных инъекций). Продолжительность курса лечения этими средствами при растяжении обычно составляет 6-8 дней. Как правило, этого достаточно для купирования воспалительного процесса, а более длительный прием может привести к развитию нежелательных побочных действий (образованию язв и эрозий слизистой желудка, нарушению функции печени и почек).
Уменьшить отек можно с помощью прикладывания обернутого в полотенце льда на 10-15 минут каждые 3-4 часа. Также с целью уменьшения отека в первые дни после травмы рекомендуется придавать пострадавшей конечности возвышенное положение.
В случае образования обширной гематомы терапия при растяжении связок может также включать назначение кремов и мазей с содержанием прямых антикоагулянтов (препаратов, снижающих свертываемость крови). Их применение способствует более быстрому рассасыванию гематомы, нормализации микроциркуляции и предупреждению образования венозных тромбов в поврежденной зоне. Но не следует использовать такие средства, если имеется склонность к повышенной кровоточивости, нарушена целостность кожных покровов или есть какие-то кожные заболевания в месте предполагаемого нанесения.

В лечении растяжения связок важным моментом является иммобилизация сустава, в котором произошел разрыв связок. Достигается она путем наложения специального устройства, фиксирующего сустав в анатомически правильном положении, – ортеза.
При растяжении, не сопровождающемся значимыми нарушениями движений в суставе, можно ограничиться мягким или полужестким (с добавлением боковых фиксирующих пластин) ортезом или эластическим бинтованием конечности. При наложении ортеза или бинта важно, чтобы, осуществляя надежную фиксацию, они в то же время не сдавливали мягкие ткани, т. к. при тугом затягивании нарушается кровообращение и еще больше усиливается отек. Сроки иммобилизации определяются индивидуально, врачом, в зависимости от тяжести травмы, и могут варьировать от одной до четырех недель.
Как еще можно лечить растяжение
В последние годы в качестве метода лечения растяжения связок активно используется кинезиологическое тейпирование – наложение на область повреждения по специальной методике особых тканевых лент на клейкой основе. Механизм положительного влияния тейпирования при растяжении основан на улучшении микроциркуляции и лимфооттока в зоне воздействия, корректировке направленности движения в суставе, снижении гипертонуса мышц.
Безусловный плюс тейпирования заключается в том, что при стабилизации сустава одновременно сохраняется и возможность движений в нем. В то же время у процедуры есть определенные минусы: тейпы – достаточно дорогостоящий материал; накладывать их может только специалист, прошедший специальное обучение; тейпирование нельзя проводить при наличии кожных заболеваний в месте наложения, тромбозов глубоких вен нижних конечностей, тяжелой патологии почек и сердечно-сосудистой системы, осложненных форм сахарного диабета.
Восстановительные процедуры при растяжении связок начинают после стихания острых симптомов и воспаления. Они подразумевают проведение специальных упражнений лечебной физкультуры (ЛФК), помогающих нормализовать тонус ослабевших за период иммобилизации мышц и восстановить исходный объем движений в суставе. Необходимо помнить, что проводить занятия ЛФК желательно под руководством врача-инструктора, т. к. неправильное выполнение упражнений может не только не принести пользы, но и причинить вред.
С целью скорейшего восстановления двигательной активности после купирования воспаления целесообразно также применять медицинский массаж курсом 8-10 процедур. Во избежание нежелательных последствий проводить процедуру должен специалист с медицинским образованием, прошедший специальное обучение.
Главное правило проведения физиопроцедур при растяжении: начинаться они должны не ранее чем на 3 сутки от момента травмы. Обусловлено это тем, что в первые 3 дня формируется гематома в области повреждения, поэтому любые манипуляции, улучшающие периферический кровоток, могут провоцировать увеличение гематомы в размерах.
При растяжении связок применяется ряд физиопроцедур. Но чаще всего врачи-травматологи назначают пациентам магнитотерапию на пострадавшую область. И не случайно: анальгезирующий, противоотечный и противовоспалительный эффекты магнитотерапии при растяжении связок давно известны и доказаны результатами проведенных медицинских исследований.

Современная медицина позволяет проводить сеансы магнитотерапии не только на базе поликлиники или стационара, но и в домашних условиях. В магазинах медицинской техники или аптечной сети пациент может приобрести портативный аппарат магнитотерапии и применять его самостоятельно дома. Таким образом решается очень важная проблема: человеку, порой не способному из-за травмы передвигаться без посторонней помощи или специальных средств опоры, больше не нужно испытывать дискомфорт, добираясь до медицинского учреждения!
Помимо компактных аппаратов магнитотерапии существуют также портативные аппараты криотерапии, позволяющие проводить физиопроцедуры при растяжении связок в домашних условиях.
Криотерапия – это метод физиолечения, основанный на благоприятном действии холода на организм. Как было сказано выше, с первых минут травмы желательно прикладывать к поврежденной конечности пузырь со льдом с целью уменьшения локального отека и болей. Но это крайне неудобно – лед не всегда бывает под рукой, быстро тает, держать его неудобно. Представьте, что есть аппарат для локального контактного охлаждения мягких тканей, способный постоянно поддерживать температуру, аналогичную температуре льда. Принцип действия аппарата основан на так называемом эффекте Пельтье: если через цепь двух разнородных материалов пропускается постоянный ток, то один из них начинает нагреваться, а другой охлаждается.
Охлаждение зоны повреждения способствует развитию анальгетического, противоотечного, спазмолитического, противовоспалительного, гемостатического (кровоостанавливающего) эффектов.
Необходимо помнить, что проведение процедур с помощью портативных аппаратов для магнито- и криотерапии в домашних условиях не требует специальной подготовки и специальных навыков со стороны пациента, однако (как и любое физиолечение в целом) имеет ряд противопоказаний. Поэтому во избежание нежелательных последствий перед приобретением аппарата желательно проконсультироваться с врачом.
Отличительной особенностью обоих методов является возможность их применения в остром периоде.
В завершение хочется отметить, что лучше профилактировать развитие травмы, чем потом лечить ее. Чтобы не столкнуться с таким неприятным состоянием, как разрыв связок, носите удобную обувь, избегайте резких движений и экстремальных нагрузок.
Задать вопрос врачу
Лечение растяжения связок коленного сустава начинается с диагностики. Самостоятельно можно купировать только неприятные симптомы, а точно дифференцировать растяжение от сильного ушиба, вывиха или подвывиха. Растяжение относится к травматическим поражениям связок и мягкотканого компонента суставных структур. При растяжении отсутствует нарушение анатомической целостности, но имеет место нарушение непрерывности эластичных продольных волокон, их разрыв. Если в коленном суставе повреждается хотя бы одна связка, опорная функция нижней конечности значительно снижается. Шаткая неуверенная походка часто становится причиной подвывихов голеностопного сустава.
- Принципы лечения
- Оказание первой помощи
- Медикаментозная коррекция
- Хирургическое лечение
- Физиотерапевтическое лечение
- Лечебная физкультура
- Народные рецепты
- Профилактические мероприятия
Разрывы могут быть неполными или абсолютными. Полный разрыв связки происходит в результате сильного повреждения коленного сустава. Степень растяжения определяется интенсивностью негативных внешних факторов, физическими нагрузками, частотой растяжений и травматизации, величиной отклонения конечности от типичной амплитуды шагов при ходьбе или беге. Растяжение коленного сустава нужно своевременно лечить для предупреждения серьезных осложнений в будущем, вплоть до развития коксартроза, гонартроза и инвалидизации пациента.

Принципы лечения
Как лечить растяжение эффективно? Легкий разрыв связок лечится консервативным путем в амбулаторных условиях.
Главный принцип лечения - обеспечение покоя на 3-4 дня, купирование болезненных ощущений, иммобилизация поврежденной конечности в области коленного сустава.
При осложненных растяжениях с выраженной симптоматикой лечение носит радикальный характер, проводится в травматологическом или хирургическом отделении профильных больниц.
Что делать для оказания первой помощи? Первичная терапия начинается с момента получения травмы. Доврачебная помощь помогает снять сильную боль, неприятные симптомы, облегчить состояние пациента. Основными манипуляциями при растяжении считаются:
иммобилизация конечности (для компрессии используют ортопедическую повязку, которую носят от 7 дней до нескольких месяцев);
наложение холода (криотерапия снимает отек, предупреждает внутреннее кровотечение, уменьшает гематому;
физический покой (пациенту необходимо отдыхать, подложив под ногу валик для нормализации кровообращения);
анальгетические и обезболивающие препараты (Ибупрофен, Кеторол, Анальгин, кроме Аспирина).
После стихания симптомов лучше вызвать скорую помощь и провести первичное исследование (рентген, узи), чтобы исключить вывих, перелом, подвывих или смещение коленной чашечки (мениска).
При растяжении любой тяжести важно не допустить некоторых действий, которые могут усугубить патологический процесс, усилить болезненность и разрыв связок . Нельзя проводить такие мероприятия:
Прогревания. При растяжении не следует накладывать грелки, сухое тепло, проводить растирания спиртами и согревающими мазями. Все эти манипуляции могут спровоцировать усиление отечности, распространение отека по всей конечности, а также, воспалительный процесс.
Посещение ванн, саун. Общее нагревание тела способствует распространению воспалительного процесса по всему организму (внутренние органы, мягкие ткани, костно-мышечная структура), приводя к обширному сепсису с симптомами интоксикации.
Массажи и механические воздействия. Попытки вправить колено сильными сжиманиями, растираниями, массажами могут спровоцировать внутреннее кровотечение, полный разрыв при неполном растяжении связок, разрушение нервных окончаний в области поражения.
Проведение правильной первой помощи при растяжении обычно облегчает состояние пострадавшего при 1 или 2 степени повреждения. Обычно симптомы стихают, интенсивность боли снижается. Если спустя сутки облегчения не наступает, а боли усиливаются, тогда стоит обратиться к врачу травматологу или хирургу.
Лечение лекарственными препаратами возможно амбулаторно или в стационаре, не зависимо от сложности растяжения связочного аппарата коленного сустава. Обычно назначаются следующие препараты:
Нестероидные противовоспалительные средства. Для этих целей подходят Ибупрофен, Мелоксикам, Индометацин, Диклофенак. Препараты уменьшают болевые ощущения, устраняют отеки, препятствуют развитию воспаления. При легком растяжении достаточно недельного курса для полного восстановления наряду с ношением компрессионного трикотажа, ортезов. Лечение нестероидными препаратами более 14 суток влияет на микрофлору органов ЖКТ.
Анестетики. Группа лекарственных средств предназначена для лечения сильных болезненных ощущений (Новокаин, Лидокаин, Бупивакаин). При интенсивной боли делают новокаиновые блокады путем введения инъекций. В аптечных сетях доступны местные препараты в виде крема или спрея с содержанием анальгетиков. Лечение симптоматическое, длительность курса зависит от болей и их продолжительности.
Венопротекторы. Средства назначаются для восстановления поврежденных сосудистых стенок, выраженных гематом, кровоподтеков. На фоне приема отмечается размягчение тромбов, уплотнений в венозных просветах (Троксерутин, Троксевазин, Индовазин, Троксевенол).
Препараты местного воздействия нельзя использовать при повреждении целостности кожных покровов в области нанесения, при сыпи неясной этиологии. Сроки лечения и схему приема медикаментозных препаратов следует уточнять у специалиста. При назначении учитываются не только жалобы, но и характер травмы, история болезни пациента, одновременный прием других лекарственных средств в случае временной или пожизненной заместительной терапии.
Особое значение в терапии при растяжениях отводится местным препаратам, которые можно использовать в качестве монотерапии при легких растяжениях и в комбинированном лечении при осложненных повреждениях связок. Фармакологическая форма легко используется в домашних условиях. Выделяют несколько основных фармакологических групп, которые используются для лечения ушибов, растяжений и разрывов связок.
Мази снимают болезненность, улучшают кровообращение, оказывают местный противовоспалительный эффект. Популярными и эффективными препаратами являются:
Кетонал крем.
Основное вещество - кетопрофен. Компонент быстро всасывается через кожные покровы, начинает действовать уже через 15-30 минут. Препарат убирает ломоту в коленном суставе, препятствует новым приступам боли.
Фастум гель.
Мазь используется в качестве симптоматической терапии, когда возникает боль и скованность. Лекарственное средство широко используют при растяжениях суставов, ушибах, разрывах связок любой локализации.
Долгит крем.
Основу препарата составляет Ибупрофен, который помогает устранять воспаление и болезненность. Долгит помогает при разрыве связок, даже если находится в физической активности.
Диклофенак.
Мазь подходит при выраженной боли, отечности и воспалительном процессе. Наряду с инъекциями Диклофенака, эффективность мази усиливается.
Индометацин.
Средство принимается согласно усилению симптоматических проявлений. Мазь помогает при воспалении, болезненности, тянущих ощущениях при сгибании или разгибании колена, ускоряет заживление, стимулирует регенеративные процессы в мягких тканях.
Обезболивающие местные препараты будут неэффективны при сильном растяжении связок, когда требуется назначение новокаиновых блокад, хирургическое вмешательство.
Разогревающие линименты и мази
Разогревающие мази являются незаменимыми средствами при устранении болевого синдрома при ушибах, растяжениях, застойных явлениях. Эффективными средствами считаются:
Апизатрон с пчелиным ядом;
Бенгей с метилсалицилатом;
Випросал на основе змеиного яда и камфары;
Бальзам Дикуля на основе растительных препаратов.
Разогревающие препараты подходят при отсутствии воспалительного процесса. Учитывая выраженное раздражающее действие, не следует наносить мазь на пораженные участки кожи, на слизистые оболочки, открытые ранки.
Препараты чаще используются в реабилитационный период после хирургического лечения, после терапии основными медикаментозными препаратами. К эффективным средствам на основе растительных экстрактов относят:
Хонда.
Оказывает отличное протекторное действие на мышечно-сухожильные структуры, облегчает общее состояние пациента при движении. Средство стимулирует восстановление клеток, питает хрящевые ткани.
Акулий жир.
Мазь произведена на основе муравьиной кислоты, экстрактах сабельника, глюкозамин. Улучшает обменные процессы, стимулирует заживление поврежденных мягких и твердых тканей.
Конская мазь.
Препарат на основе конского каштана, розмарина, эвкалипта, окопника, лаванды и эфира чайного дерева. Средство отлично охлаждает, отвлекает от болезненного очага, оказывает восстанавливающее и противовоспалительное действие.
Эффективные мази и бальзамы для длительного лечения должен назначать врач, чтобы исключить обратный негативный эффект от продолжительного лечения.
При повреждении связок коленного сустава 3-4 степени требуется хирургическая коррекция. Хирург или врач-травматолог проводят полный объем оперативного лечения в трех вариациях:
Артроскопия. В полость суставного сочленения через прокол вводят микроскопическую видеокамеру, при помощи которой изображение поступает на монитор. Через второй прокол вводят инструментарий, который позволяет удалить мельчайшие частицы костно-хрящевой ткани. Во время операции врачи сшивают поврежденные связки.
Трансплантация. Имплантация происходит путем взятия собственных сухожилий и дальнейшей их пересадки в поврежденную область. Основным преимуществом является низкий процент отторжения.
Донорская пересадка. При множественном повреждении связок может потребоваться донорская пересадка. После операции существуют риски отторжения пересаженных сухожильных волокон.
Как долго заживает сустав после операции? Реабилитация в постоперационный период длится от 4 недель до нескольких месяцев.
При донорской пересадке потребуется пожизненный прием препаратов, угнетающих иммунитет для предотвращения отторжения. Умеренные физические нагрузки и соблюдение всех рекомендаций врача значительно сокращают полноценное восстановление.
Физиотерапия при растяжении связок коленного сустава является действенным методом лечения, особенно в качестве восстановительной терапии после медикаментозной или хирургической коррекции. Отдельные виды процедур назначают еще в период иммобилизации коленного сустава. Традиционно назначают следующие виды процедур:
Физиотерапия предназначена для лучшей впитываемости лекарственных препаратов (например, электрофорез), восстановление мягких тканей, поврежденных связочных структур. Лечение может быть назначено и при легкой степени повреждения.
Немаловажным аспектом лечения является назначение курса лечебной физкультуры. Гимнастика улучшает двигательную способность конечности, позволяет восстановить кровообращение, опорную функцию конечности. Существует множество методик, которые подходят для различных категорий пациентов. Во время лечебной физкультуры следует учитывать следующие правила:
выполнений упражнений после купирования болезненности или обострения;
постепенное восстановление физической активности;
легкая гимнастика необходима в период иммобилизации конечности;
курс лечения должен быть системным, регулярным;
физическая нагрузка должна усиливаться постепенно.
План проведения лечебной физкультуры проводится строго индивидуально. Учитывается характер травмы, возможность проведения лечебной гимнастики, длительность и особенности лечения. ЛФК позволяет укрепить мышечно-связочный аппарат, обеспечить надежную стабилизацию суставных сочленений коленного сустава. Первые процедуры требуют контроля специалистов, после чего можно продолжать лечение в домашних условиях. При регулярном посещении курса можно вылечить даже застарелые повреждения.
Основным преимуществом нетрадиционной медицины является доступность и эффективность при повреждениях легкой степени. Местное использование народных средств не имеет противопоказаний, делает возможным применение при беременности и в детском возрасте. Компоненты для приготовления лечебных составов дома можно приобрести в любой аптечной сети или приготовить самостоятельно. Основными эффективными рецептами считают следующие:
Компрессы из бодяги. Порошок бодяги доступен в аптеке. Для приготовления достаточно развести пакетик порошка с теплой водой до образования кашицы. Состав наносят на поврежденную поверхность на 20 минут. Средство обладает рассасывающим и раздражающим действием. После смывания теплой водой отмечается небольшое покалывание.
Картофельный компресс. Сырую картофелину натирают на мелкой терке, а измельченный состав выкладывают на косынку или марлевую повязку. Повязку с картофельным составом прикладывают к коленному суставу и закрепляют эластичным бинтом или повязкой. Длительность процедуры 30-50 минут. Процедуры уменьшают болезненные проявления и отечность.
Луковичный компресс. Свежую луковицу натирают на терке, смешивают с солью. Кашицу накладывают на марлю или салфетку и прикладывают к области поражения на ночь. Компресс следует закрепить тугой повязкой. Массу следует разместить между марлевой тканью, чтобы исключить взаимодействие с обнаженной кожей. Лук уменьшает воспалительный процесс, отечность, покраснение и гематому.
Ванночки для ног. Сидячие ванны для полного погружения коленного сустава должны быть теплыми, не горячими. В теплую воду добавляют отвары лекарственных трав и растений. Эффективными являются череда, календула, ромашка аптечная, листья подорожника и мята перечная. Процедуры облегчают неприятную симптоматику при легкой степени растяжения связок, успокаивают область поражения. Время нахождения в ванной не должно превышать получаса.
Компресс из листьев алоэ. Сок алоэ издавна является мощным противовоспалительным и противоотечным средством. При легкой степени повреждения измельченные листья алоэ накладывают на пораженное колено. Держать примочку следует до нагревания состава. В некоторых случаях допустимо оставлять компресс на ночь. Длительность лечения 5-7 суток до облегчения симптомов разрыва связок.
Мазь из меда и прополиса. Для приготовления мази потребуется 15 гр измельченного прополиса, вазелин 100 гр, мед 2 ст. ложки. Состав прогревают на пару, постоянно помешивая до однородности. После остывания лечебную смесь наносят на коленный сустав и прикладывают чистую салфетку. Лечение проводят на ночь. Утихание симптомов отмечается уже на 3-4 день после начала лечебного процесса.
Народные методы лечения особенно эффективны наряду с консервативным лечением, ускоряют восстановление коленного сустава после оперативного вмешательства. Пациентам следует пересмотреть режим питания, включить в рацион желеобразные блюда (холодец, заливные из мясных бульонов, фруктовые желе). Эти продукт являются природными хондопротекторами, которые помогают питать и восстанавливать хрящевую ткань.
Профилактические мероприятия
Профилактика направлена на предупреждение повторной травматизации коленного сустава и уменьшение рисков получения травм нижних конечностей любой локализации. Все меры сводятся к соблюдению следующих правил:
использования средств защиты (компрессионный трикотаж, наколенники, щитки при занятии спортом);
ношение удобной обуви с ортопедическими стельками;
перед тренировкой следует разогревать мышцы, выполняя определенный комплекс упражнений.
Прогноз при растяжении коленного сустава благоприятный при условии своевременного обращения к врачу при любой стадии повреждения. Игнорирование рекомендаций врача нередко приводит к серьезным осложнениям в виде дегенеративно-деструктивных изменений со стороны костно-хрящевой ткани и суставных структур в целом. Такие процессы носят необратимый характер, приводят пациента к хромоте и инвалидности.
Читайте также:


