Лечение суставов ног при грыже
Грыжа сустава (суставная киста, гигрома) – это доброкачественное образование шаровидной формы, заполненное синовиальной жидкостью, которое образуется на суставах рук и ног, в основном на кистях, пальцах и стопах. Грыжевая полость кисты формируется из суставной капсулы или сухожильных фасций сустава, и часто сообщается с суставной полостью.
Грыжевой мешок всегда выпячивается над суставом и выглядит как шишка – мягкая или плотная на ощупь, заполненная жидким содержимым и с не измененной кожей.
В 80% случаев суставная киста возникает на кистях рук и стоп, преимущественно на тыльной стороне и очень редко на внутренней. Из них в 20% случается грыжа лучезапястного сустава, вызванная профессиональным и бытовым перенапряжением (что характерно для спортсменов, музыкантов, швей, компьютерных операторов).
Заболевание начинается с истончения суставной капсулы вследствие длительной нагрузки. Измененная ткань, являясь слабым местом, образует грыжевое выпячивание, которое постепенно наполняется синовиальной жидкостью, полость растягивается и давит на близлежащие ткани.
К основным причинным факторам относят:
- Однообразную работу – длительное повторение одинаковых движений.
- Суставные травмы.
- Воспаления суставов.
- Операции на суставах.
- Наследственную предрасположенность.
Объем содержимого суставной кисты находится в пропорциональной зависимости от размера нагрузки – чем больше работает больной сустав, тем больше продуцируется жидкости.
Грыжа сустава ноги развивается вследствие перегрузки нижних конечностей и развивается преимущественно у профессиональных спортсменов и людей с ожирением. Киста может появиться на колене, голеностопе и тазобедренном соединении.
Грыжа тазобедренного сустава более характерна для людей пожилого возраста, патология часто развивается после травм, вывиха бедра и при разной длине ног.
Симптомы суставных грыж
Первый признак суставной кисты – это наличие выпячивания в области над суставом. Людей чаще всего беспокоит присутствие косметического дефекта, размер которого может достигать 6 см в диаметре. По мере развития болезни присоединяется боль и дискомфорт.
Патологический процесс прогрессирует очень медленно, практически незаметно для человека. Реже отмечается скачкообразный рост. Скорость увеличения грыжевого мешка зависит от степени нагрузки.
Диагностические признаки грыжи сустава:
- Четкая локализация – зона сустава.
- Плотная консистенция при пальпации.
- Болезненность при надавливании.
- Наличие жидкости внутри кисты.
- Четкие контуры образования.
- Ограниченная подвижность.
- Не измененная кожа.
- Полное сохранение функциональных способностей сустава – ранние стадии.
Что же происходит с суставом, если грыжа увеличивается до больших размеров? Образование сильно выпирает, вокруг него отечность, пациент ощущает ноющую боль, которая усиливается при нагрузках. Происходит сдавливание нервов, сосудов и нарушается кровообращение конечности, что проявляется снижением местной температуры, онемением и покалыванием.
Наибольших размеров достигает грыжа коленного сустава (до 10 см), фото поможет вовремя распознать проблему.
Болью и дискомфортом в плече проявляется грыжа плечевого сустава – условное название состояния, вызванное грыжей межпозвоночных дисков шеи. Может отмечаться онемение и покалывание в плече и руке, скованность движения и затруднительное сгибание пальцев.
У спортсменов часто диагностируется грыжа коленного сустава. Объясняется это тем, что на колени приходится наибольшая нагрузка. В силу особенного строения и наличия межсухожильной сумки киста формируется именно в подколенной ямке. Проблема носит односторонний характер и крайне редко поражает обе конечности. Это заболевание еще называют бурситом подколенной ямки и грыжей Беккера коленного сустава. Заболевание в основном поражает людей среднего возраста, которые ведут активный образ жизни, и детей до 7 лет.
На начальной стадии, когда размер шишки еще маленький, патология никак себя не проявляет. Клинические симптомы появляются, когда грыжа значительно увеличивается. Больной обнаруживает округлую опухоль в подколенной впадине и жалуется на болезненность, которая усиливается при сгибании колена.
Сложнее диагностировать грыжу тазобедренного сустава, ее симптомы на ранних этапах не так заметны вследствие глубокого расположения суставного соединения. К тому же большое число заболеваний тазобедренного сустава и периартикулярных тканей также проявляются болевым синдромом. Если появилась боль в тазобедренном суставе и видна грыжа в виде шишки у основания бедренной кости, нужно срочно обратиться к врачу. Припухлость, нарушение функций сустава, покалывание и онемение конечности также свидетельствуют о кисте.
Ноющие, стреляющие, колющие боли при физических нагрузках у основания бедра свидетельствуют о грыже тазобедренного сустава, без лечения в таком случае не обойтись.
Грыжа голеностопного сустава встречается редко и в основном является следствием травм и ношения неудобной обуви неподходящего размера. Опухоль обычно формируется на передней части стопы. При ходьбе возникает дискомфорт и болезненность. Большие гигромы голеностопа и ступни обязательно нужно лечить, чтобы предотвратить изменение формы ступни и самого сустава.
Лечение суставных грыж
При диагнозе грыжа сустава, лечение подбирается с учетом трех факторов:
- Размер грыжи.
- Симптоматика.
- Наличие сопровождающихся проблем и степенью их тяжести.
Существует несколько методов лечения суставных грыж:
- Консервативный: медикаментозный, пункция, физиотерапия и народные методы.
- Хирургический: удаление грыжи, раздавливание кисты.
Вапоризация грыжи – единственный метод, который полностью устраняет проблему и минимизирует вероятность рецидива, что даже после удаления кисты составляет 15%.
Показания к хирургическому лечению суставной грыжи:
- Боль в суставе.
- Ограничение подвижности сустава.
- Стремительный рост кисты.
- Желание устранить видимый дефект.
Операция проводится в стационарных условиях под местной анестезией и длится не более часа. Врач отделяет грыжевую капсулу от сухожилий и полностью удаляет, перевязав проток, соединяющий образование с суставной сумкой. Здоровые ткани подшиваются к подкожно‐жировой прослойке. На рану накладывают швы и конечность иммобилизуется на 7–10 дней.
Самый современный способ удаления суставной грыжи – это выжигание лазером. При этой операции не делается хирургический разрез, отсутствует травматизация окружающих тканей, реабилитация длится всего несколько дней, рана заживает быстро и без рубцов. Лазер оказывает антибактериальное, противовоспалительное действие. После такого лечения рецидив возникает крайне редко.
Большая грыжа тазобедренного сустава имеет выраженные симптомы, и лечение в таком случае только хирургическое.
Некоторые специалисты используют раздавливание суставной кисты. Это процедура очень болезненная и не гарантирует излечение. Категорически нельзя раздавливать суставную кисту в домашних условиях, это может спровоцировать осложнения. Также пациенту нужно знать, что происходит с суставом, если грыжа вытекла. После повреждения капсулы жидкое содержимое растекается по окружающим тканям и постепенно рассасывается. Шишка постепенно уменьшается, восстановление длиться около месяца.
Применяется на ранних этапах при маленьких размерах опухоли. Пациенту назначают медикаменты группы НПВС для уменьшения болевого синдрома и отечности.
Длиться курс терапии 6–10 недель. При сильном мышечном спазме делают местные уколы стероидов.
Если происходит нагноение суставной кисты, назначают антибактериальные, противовоспалительные и обезболивающие препараты.
При грыже коленного и других суставов лечение проводится комплексно, включаю терапию первопричины.
Пункция грыжевой полости эффективна при небольших размерах образования. Эта манипуляция предполагает прокалывание стенки капсулы и удаление ее содержимого специальным шприцом с последующим введением глюкокортикоидов. Рана ушивается и накладывается тугая повязка. Все происходит под местной анестезией. Чтобы ограничить двигательную активность больного сустава в течение 5 недель используют эластичные бинты и ортезы.
Пункция позволяет временно избавиться от грыжи, остановить ее рост и купировать симптомы. Так как капсула остается, невозможно предотвратить ее обратное наполнение суставной жидкостью и предупредить повторный рост. На сегодняшний день метод пункции практически не применяется, что обусловлено высоким риском быстрого рецидива.
Физиотерапия назначаются в составе комплексного лечения для улучшения состояния больного. Этот профилактический метод позволяет существенно облегчить состояние больного, ослабляет симптомы грыжи, способствует уменьшению размеров и временно избавляет от дискомфорта.
Врачи рекомендуют магнитотерапию, биорезонансную терапию, электрофорез, ультразвуковое и электромагнитное излучение.
Существуют народные методы лечения суставных грыж, однако их эффективность не доказана.
Одним из действенных способов являются примочки из чистотела, золотого уса и лопуха. Экстракты этих растений снимают отечность и дают обезболивающий эффект.
Другой вариант – компрессы с мазью Вишневского. Лекарство наносят на марлю, прикладывают к больному месту, покрывают пленкой и фиксируют бинтом. Процедуру повторяют дважды в день до исчезновения опухоли.
На ночь к гигроме можно прикладывать капустный лист, смазанный медом, или спиртовой компресс.
При любой грыже, коленного сустава в том числе, лечение народными средствами используется как вспомогательное.
Разновидности суставных грыж
Грыжи суставов бывают двух видов:
- Однокамерные – состоят из одной грыжевой капсулы.
- Многокамерные – имеют несколько капсул.
В большинстве случаев диагностируются суставные грыжи однокамерные. Многокамерная киста развивается из однокамерной по мере развития патологии, когда отсутствует лечение. Это запущенный или осложненный вариант гигромы.
Суставная грыжа может появиться на любом суставе, но наиболее часто поражает запястья рук и пальцы. Реже встречается на колене, голеностопе, плече и бедре.
Различные боли в ногах довольно часто сопровождают протрузии, и особенно грыжи поясничного отдела позвоночника. Лечение этих отдаленных болей в ногах при межпозвонковых грыжах существенно улучшает качество жизни. Особенно это лечение важно в зрелом и пожилом возрасте. Ведь боли в ногах при межпозвонковых грыжах, в основном, возникают именно у пожилых. Каковы возрастные и анатомические предпосылки к тому?
Предпосылки болевого синдрома
В возрасте суставные отростки позвонков, как медиальные, так и латеральные, становятся источниками роста остеофитов.
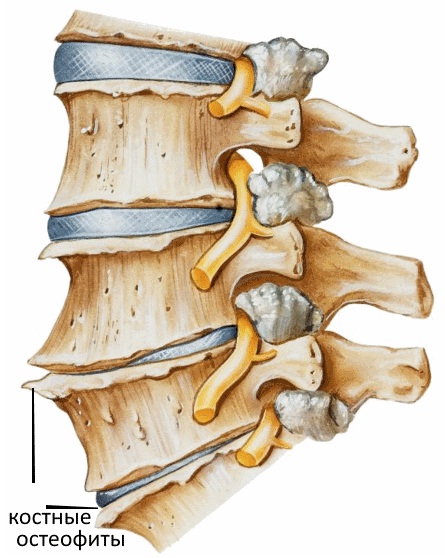
Это приводит к уменьшению размеров межпозвонковых отверстий. Жировая ткань, которая поддерживает корешок со всех сторон, подвергается постепенной атрофии, а паутинная оболочка спинного мозга, которая окутывает корешок, также изменяется, постепенно атрофируется. Сами нервные корешки постепенно все хуже проводят импульсы, как сами волокна, так и ганглии. Всё это приводит к недостаточности межпозвонкового отверстия, корешок не становится источником серьезной боли только лишь при условии покоя. Как только возникают какие-либо нагрузки на позвоночный столб, то такие условия покоя нарушаются, возникает выраженный болевой синдром.
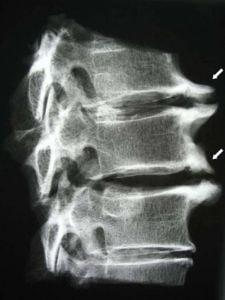
Остеофиты на рентгене
Многочисленные физиологические исследования показали, что уменьшение высоты межпозвонкового диска приводят к приближению тел соседних позвонков друг к другу. Соответствующие отверстия между позвонками также уменьшаются в размерах. Если возникает движение разгибания в пояснице, то часто верхний позвонок немного соскальзывает относительно нижнего. И если это соскальзывание происходит при нестабильности, уменьшенном размере межпозвонковых отверстий, то часто возникает компрессия нервов, даже процесс воспалительного асептического эпидурита.
В межпозвонковых отверстиях корешки перестают залегать нормально, они смещаются вверх, перерастягиваются. Когда возраст пациента приближается к 50 годам, то эта симптоматика, связанная с отдаленной болью в ноге проявляется довольно ясно.
Кстати, когда корешок сдавливается в межпозвонковом отверстии, то поражается корешок по уровню верхнего позвонка. Так, если у пациента имеется грыжа L5-S1, то речь идет о поражение корешка L5, а при возникновении грыжи L4-L5 симптомы соответствует поражению корешка L4.
Наиболее характерным является течение болей при наличии фораминальных грыж, которые появляются вовсе не с ноющей боли в пояснице, а со стойких, стреляющих корешковых болей. Особенно эти боли выражены при наклоне пациента в больную сторону, при малейшем сотрясении корешка. Это кашель, чихание, смех, натуживание в туалете. При этом развивается характерная клиническая картина с появлением боли в соответствующей конечности, боль в ноге отдает по всей её длине, вплоть до большого пальца.
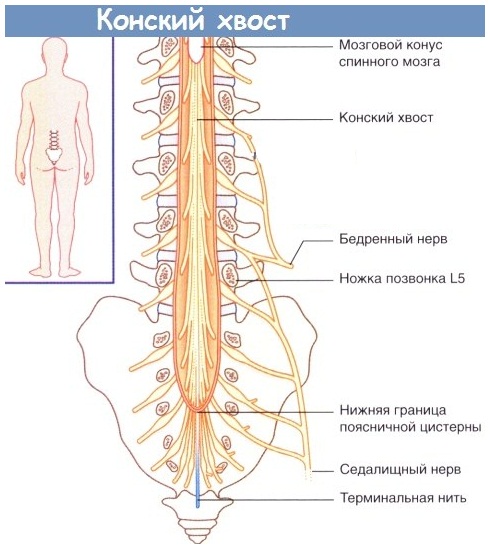
Самая неблагоприятная ситуация возникает при наличии секвестрированной грыжи, если секвестр смещается книзу и происходит раздражение нервов конского хвоста. Соответствующие симптомы описаны ниже. Кроме грыжи диска, корешок может быть компремирован другими структурами, которые тоже нужно учитывать. Это:
- сдавление корешка в боковом кармане позвонков;
- частое образование спаек, в том числе после операции;
- анатомические особенности строения суставных отростков позвонков, которые приводят к удлинению корешка, огибании им корня дужки позвонка;
- компрессия воспалённой, утолщенной жёлтой связкой и остеофитами.
Рассмотрим, как может болеть нога в зависимости от локализации грыжи.
Симптомы и локализация болей в ноге
Тяжелее всего протекает секвестрированная грыжа, когда выпавший секвестр смещается к отверстию первого крестового сегмента. Симптомами компрессии будут сильные иррадиирующие боли, которые распространяются вниз от поясницы и большой ягодичной мышцы. Они распространяются по заднему краю бедра снаружи, по краю голени также снаружи, до наружного края стопы. Очень часто боли иррадиируют до пальцев, до мизинца, но весьма редко доходят до большого пальца. Иногда боль распространяется лишь до пятки, но тоже по её наружной стороне.
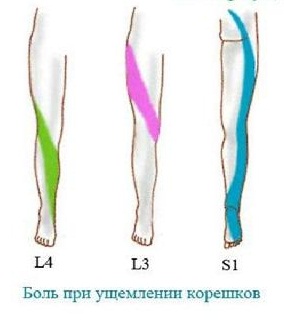
Очень характерным следует назвать покалывание, парестезии и ползание мурашек, то есть расстройства чувствительности в этих зонах. Если у пациента острая или подострая стадия, то при кашле и чихании, при сильном нажатии в области крестцовых отверстий возникает резкое усиление боли по типу корешковой, и она отдает в ногу. В этом же сегменте при тщательном исследовании отмечается гипалгезия, то есть снижение болевой и тактильной чувствительности. Невролог может обнаружить снижение силы трехглавой мышцы голени на стороне поражения, иногда – низкий тонус и гипотрофию икроножной мышцы, падает сила пальцев стопы, особенно наружного края, то есть мизинца. Больному трудно стоять на носках с пораженной стороны. При исследовании рефлексов отмечается уменьшение ахиллова рефлекса или его полное отсутствие на стороне поражения.
Удивительно, но иногда вместо гипотрофии мышц голени иногда она парадоксально увеличиваются в размерах, Но это вовсе не стоит приписывать увеличению силы мышцы, поскольку такая псевдогипертрофия возникает за счёт вегетативно-трофических нарушений, связанных с расстройством иннервации. Причина здесь — мышечное воспаление, или миозит, а также венозный застой.
Следует особо сказать, что нижележащий корешок, S1 можно отличить от поражения корешка L5 наличием выраженных вегетативных нарушений, изменением сосудистой гемодинамики, расстройствами микроциркуляции, и другими симптомами, которые можно увидеть. Это изменения температуры и цвета кожи, похолодание стопы или избыточной горячностью. Возникает мраморный оттенок кожных покровов, а также изменение данных при УЗИ сосудов нижних конечностей.
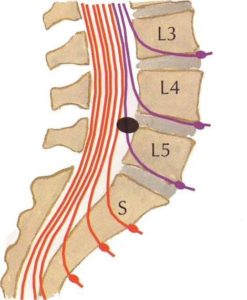
Из всех операций по протрузиям и грыжам на поясничном отделе позвоночника пациенты с поражением корешка L5 составляют третью часть от всех оперативных вмешательств. Если имеется грыжа диска L5-S1, то этот корешок будет страдать в 95% случаев, и очень редко поражается изолированный корешок S1. Если же речь идет о грыжах на один сегмент выше, уровень 4-5, то практически у всех пациентов возникает вовлечение этого корешка в воспалительный процесс.
Поэтому четвёртый поясничный корешок поражается довольно редко, и грыжи компремируют его примерно в 7 – 10% всех случаев. Но вот клинические проявления поражения этого корешка встречаются часто, хотя пациенты оперируются всего лишь в 17-20% всех случаев. Чаще поражается правый корешок.
Как же проявляется поражение этого корешка? Это нерезкие боли, обычно с вегетативным компонентом. Это ощущение распирания, жжения, мозжащая боль. Такая неприятная, трудноощущаемая боль обычно отдает в бедро, до колена, и очень редко ниже. Иррадиация, или распространение боли отмечается по передневнутренней стороне бедра. В этом же районе возникают парестезии, или нарушение чувствительности.
При поражении этого корешка расстройства чувствительности обычно заканчиваются на уровне колена, и до стопы не распространяются. Примерно такая же картина, с выраженным вегетативным компонентом, а также поражением чувствительности возникает при компрессии трех верхних поясничных корешков.
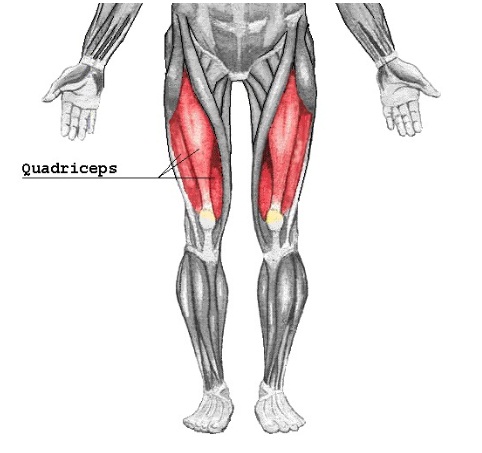
Расстройства двигательной функции при патологии L4 связаны с нарушением функции очень крупной, четырёхглавой мышцы бедра. Квадрицепс бедра распрямляет согнутую ногу, и позволяет нам подниматься по ступенькам. Поэтому вот у таких пациентов возникает слабость в бедре при подъеме на лестнице, но при изолированном поражении 4 корешка сохраняется коленный рефлекс. Если же он выпадает на стороне поражения, то это связано с тем, что кроме 4 корешка поражаются ещё и верхние, то есть L3. После удаления протрузии или грыжи, после микродискэктомии, этот корешок восстанавливается быстрее, чем на других уровнях. Кстати, дуга коленного рефлекса как раз замыкается на этом корешке.
Эти корешки относятся к верхнепоясничным, и грыжи, оперированные по поводу корешковой компрессии на этом уровне, встречаются довольно редко. Это 3-4% случаев от всех оперированных пациентов. Этих корешки поражаются обычно у лиц старше 50 лет, и клиническая картина на этом уровне уже вызвана не только сдавливанием верхних корешков, но и структур конского хвоста. Грыжа, расположенная в этом отделе также влияет и на конус спинного мозга – ведь на этом уровне еще заканчивается спинной мозг. Период корешковых болей проявляется снижением, выпадением чувствительности, и боли проходят по коже внутреннего и переднего участка бедра. Если грыжа имеет серединную локализацию, то возникают симптомы конского хвоста, о чем будет сказано ниже. Если верхнепоясничная грыжа растягивает твердую мозговую оболочку, то могут присоединяться и признаки поражения нижних поясничных корешков, потому что в нижнем отделе также будет натянута мозговая оболочка. В некоторых случаях такие симптомы поражения нижележащих сегментов даже выходят на первый план, кажутся основными, и это при незначительной разрешающей способности томографа может привести к ошибкам.
Боли и нарушение чувствительности при поражении верхних корешков возникают и в пояснице, они периодически отдают по передней поверхности бедра при ходьбе. При этом может быть слабость, гипотрофия и сниженный тонус квадрицепса бедра, уменьшение или полное исчезновение коленного рефлекса, а также снижение чувствительности в соответствующих дерматомах.
Синдром конуса и эпиконуса
Отчего появляются боли при позвоночной грыже
Из вышесказанного понятно, что боли при наличии деструкции межпозвонкового диска формируются не только от того, что сам разрушенный хрящ непосредственно сдавливает нервные корешки. Это могут делать фасции и связки, причём натянутые от грыжи на достаточном удалении. Болевой компонент связан с различными вариантами боли по окраске, появлением чувствительных и вегетативных расстройств, с нарушением вегетативно-сосудистой иннервации, венозным расстройством и отёком мышц.
Наконец, нельзя не вспомнить о компоненте вторичного мышечного спазма, который возникает как диффузная боль низкой интенсивности в спине и пояснице, беспокоит в течение недель и месяцев. В некоторых случаях мышцы, будучи подвержена спазму, формируют локальный стойкий болевой синдром, например, грушевидной мышцы. Неврологу необходим точный топический диагноз, связанный с правильной локализацией очага поражения.
Возможные осложнения
Сама по себе выраженная болезненность в пояснице с иррадиацией в ногу является фактором, значительно ухудшающим качество жизни. При продолжительности болей свыше 2 месяцев, которые невозможно купировать консервативными способами, показано оперативное вмешательство. Если боль сопровождается:
- двигательными расстройствами;
- прогрессирующей слабостью в мышцах конечностей;
- расширением зоны нарушений чувствительности;
- прогрессирующей гипотрофией мышц;
- угнетением сухожильных рефлексов;
- появлением тазовых расстройств.
То тогда решение об оперативном вмешательстве необходимо принимать максимально быстро.
Осложнением отдельных видов межпозвонковых грыж будет стойкое нарушение функции тазовых органов, императивные позывы к мочеиспусканию, затем истинное недержание мочи и кала, стреляющие боли в ноги, а также прогрессирование паралича.
Наконец, при поражении верхних поясничных сегментов с феноменом компрессии дурального мешка и спинного мозга может развиться миелопатия, которая будет уже иметь не односторонний характер. Прогрессирование двустороннего периферического паралича в сочетании с нарушением функции тазовых органов будет превращать пациента в глубокого инвалида, который будет перемещаться на инвалидном кресле. Учитывая, что это во многих случаях можно избежать, необходимо как можно быстрее проводить точную инструментальную диагностику, и выбирать способ лечения.
Основные принципы лечения
Говоря о лечении любых грыж межпозвоночных дисков, нужно помнить, что единственным способом радикального избавления от страданий, является современное малоинвазивное оперативное вмешательство. Только в случае эндоскопической микродискэктомии, лазерной вапоризации и других способов можно радикально освободиться от грыжевого выпячивания.
В том случае, если вы можете выбрать место лечения, есть возможность пролечиться платно, то рекомендуем обратить внимание на чешских нейрохирургов. Отличие чешской системы здравоохранения от стран — лидеров в медицине состоит в том, что в Чехии на законодательном уровне закреплена необходимость реабилитационного этапа, который привязан к той клинике, в которой делается оперативное вмешательство. Это значит, что при необходимости пациенту не придётся искать специалистов по физической реабилитации, инструкторов лечебной физкультуры и специалистов физиоотделений. Вся программа лечения, от диагностики, собственно операции и необходимой реабилитации, будет проведена в одном и том же лечебном учреждении, и по приемлемым ценам.
Все способы консервативной терапии (НПВС) — нестероидные противовоспалительные препараты, применение миорелаксантов центрального действия, симптоматическая терапия, обезболивающие препараты — помогают только лишь ликвидировать последствия грыжи, то есть снять воспаление, убрать отёк, восстановить нарушенные функции нервных корешков и разрешить мышечный спазм. Спустя несколько месяцев после лечения обычно все симптомы возвращаются, а иногда и многократно усиливаются. Это связано с прогрессированием грыжи, увеличением её размеров, появлением грыж других локализаций.
Само собой разумеется, любые народные препараты, такие как мази из меда и прополиса, компрессы из хрена, и другие сомнительные способы лечения позволяют лишь ненадолго снять боль, избавиться от симптомов, или даже просто отвлечь внимание пациента.
Общий минус консервативной терапии в том, что при улучшении самочувствия люди считают, что это — заслуга лекарств, и что грыжа исчезла безвозвратно. Это большая ошибка, грыжа никуда не исчезает, и при малейшем нарушении режима, при переохлаждении поясницы, при подъёме тяжести, при резком движении, — все симптомы возвращаются.
Поэтому если у вас или ваших близких имеются вышеописанные жалобы и симптомы, такие, как:
- стреляющие боли в ногах;
- онемение кожи бедра и стопы;
- слабость в мышцах стопы или бедра;
- трудность при вставании на пятки и носки;
- слабость в ноге при подъеме по лестнице, —
То не обязательно ждать осложнений и инвалидности. Как избавиться от межпозвоночной грыжи? Нужно в плановом порядке выполнить МРТ с разрешением не менее 1,5 Тл, и проконсультироваться у невролога или нейрохирурга, чтобы как можно быстрее выполнить операцию. Это радикально избавит от грыжи, и улучшит качество жизни и свободы движения.
Лечение онемения ноги при грыже позвоночника – это комплексная терапия, которая включает в себя прием медикаментозных препаратов, физиотерапию, массаж и др.
Лечение онемения ноги при грыже позвоночника – это комплексная терапия, которая включает в себя прием медикаментозных препаратов, физиотерапию, массаж.
Что такое межпозвоночная грыжа?
Межпозвоночный диск – это образование из соединительной ткани, которое служит соединением и амортизатором между позвонками, а также обеспечивает подвижность позвоночного столба. Он состоит из плотного фиброзного кольца и желеобразного ядра. Такая структура позволяет межпозвоночному диску предупреждать сдавление сосудов, нервных пучков, которые проходят рядом с позвонками, и их травматизацию.
Под влиянием ряда факторов диск может терять свою эластичность. В нем формируются микротрещины. Он деформируется и истончается. В результате этого, позвонки соединяются, раздавливая диск. Он выпячивается за пределы позвонка, давя на корешки нервов и сосуды. Это сопровождается воспалением и отеком. Данная патология носит название межпозвоночная грыжа. Обычно страдает поясничный отдел.
Проявляется данная патология:
- Онемением нижних конечностей;
- Болевым синдромом;
- Снижением чувствительности в нижних конечностях;
- Нарушением координации движений;
- Снижением мышечной силы;
- Вынужденным положением тела.
Врачи выделяют два типа онемения: острые и хронические. Первые появляются при статической нагрузке, при этом указывают на острый приступ межпозвоночной грыжи. Хронические могут быть проявлением целого ряда патологий: остеохондроза, спондилеза и межпозвоночной грыжи.
Народные рецепты
Для улучшения кровообращения и стимуляции работы нервных окончаний рекомендуется выполнение таких упражнений:
Подобные упражнения при регулярном выполнении позволят устранить дискомфортные ощущения, выражающиеся в онемении ног, помогут снять сопутствующую боль.
Боль и ощущение онемения конечностей – распространенное явление. Ускоренный жизненный ритм, неправильное распределение физических нагрузок, малоподвижный образ жизни негативным образом сказываются на состоянии позвоночника. Если вас беспокоит подобный симптом, это повод обратиться к доктор, поскольку выявить заболевание лучше на ранней стадии.
Онемение стопы при грыже: особенности симптома
Онемение стопы может появляться при целом ряде патологий позвоночного столба. Данный симптом при грыже межпозвоночного диска имеет ряд особенностей, которые помогают врачам поставить правильный диагноз.
Из-за отека близлежащих тканей, а также сдавливания корешков спинномозговых нервов, пациент ощущает:
В таком состоянии больной практически не может ходить, а при попытках перемещаться может получить травму. Симптомы могут усиливаться при длительном нахождении в статической позе (сидении на стуле, стояние на одном месте). Также болевой компонент усиливается при физической нагрузке, кашле и т. д.
Как себе помочь
Очень часто онемение ноги при грыже позвоночника возникает неожиданно. Поэтому, столкнувшись с этим недугом, необходимо обратиться к специалисту, ведь только комплексное лечение поможет избавиться от проблем с позвоночником.
Для снижения болевого синдрома в домашней обстановке больному понадобится согревающая мазь, которая обезболит и согреет. Нанесите ее на стопы и втирайте массажными движениями. Также можно воспользоваться ортопедическими пластырями, они помогают снимать спазм мышц, улучшать кровообращение материй.
Хорошо помогают гимнастические занятия, благодаря им расслабляется и растягивается поясничный отдел, снижается интенсивность сдавливания пережатых грыжевым отростком нервных корешков. Многие говорят, что боли проходят, если немного походить.
Способы лечения
Онемение стоп при грыже позвоночника должно лечиться комплексно. Пациентам выписывают ряд медикаментозных средств, физиопроцедуры, гимнастику. Если консервативные методики терапии не помогают, то приходится прибегать к радикальным методикам.
Медикаментозные средства являются способом снятия симптомов. Они помогают при обострении патологии, а также направлены на снятие воспаления, отека близлежащих тканей. Чаще всего применяют:
Причины заболевания
Факторов происхождения онемения и болевых ощущений в конечностях немало. Определить точную причину сможет врач на основании кропотливого обследования. Часто дискомфорт в ногах вызывается таким заболеванием, как грыжа. Позвоночный столб формируется из позвонков, которые располагаются один за другим. Между позвонками, чтобы не было трения, есть диски.
Формирование болевых ощущений может быть двух видов:
- Первый. Происходит сдавливание близлежащих нервозных отростков, нарушается чувствительность и болевые чувства в конечностях. В данном случае говорят, что нога немеет при грыже позвоночника. Именно такие ощущения чаще всего встречаются у больных. Если вовремя обратиться к докторам, то выявить и предотвратить данные последствия вполне реально. Часто онемение происходит уже на запущенной стадии, в этом случае может понадобиться хирургическое вмешательство.
- Второй. Когда длительное время не проходит миоспазм, происходит выпячивание, появляется боль в мышцах. Называют данный вид рефлекторным. При нём появляются судороги или неприятные мурашки в ноге. Причиной онемения может стать уже удалённая грыжа позвоночника. Чтобы избежать подобных осложнений, после удаления предусматривается реабилитационный курс, который назначается на 6 месяцев.
Онемение ног при грыже позвоночника – распространенный симптом у пациентов старше 30 лет. Конечности немеют из-за сильного давления позвонков на нервные корешки. На фоне грыж может развиться воспаление, которое врачи называют радикулитом. Своевременное лечение поможет предотвратить осложнения, избежать хирургического вмешательства, устранить болевой синдром, онемение и другие признаки патологии.
Позвоночник у человека отвечает за работоспособность всех органов и систем. При грыже ухудшается функционирование опорно-двигательного аппарата, что нередко сопровождается болью в ногах и их онемением. Интенсивность симптомов зависит от стадии заболевания.
Главная причина онемения ног при грыже позвоночного отдела — сжатие нервных окончаний, расположенных вдоль позвоночного столба. У пациента происходят спазмы тканей, окружающих нервы. Если долго стоять или сидеть в одном положении, то нижние конечности немеют особенно сильно.
Если из-за грыжи немеет нога, то неприятные ощущения могут достигать и стопы. В пожилом возрасте дискомфорт сильнее выражен, поэтому в запущенных случаях у пациента нарушается походка и появляется прихрамывание.
Длительное и сильное онемение в нижних конечностях из-за грыжи может наблюдаться после хирургических вмешательств на позвоночник. В таком случае необходима хорошая реабилитация с соблюдением рекомендаций врача. После завершения восстановительного периода онемение исчезает.
В домашних условиях снять мышечный спазм и онемение не удастся. Пациенту необходимо пройти комплексное лечение для предотвращения возможных осложнений. Самолечение может вызвать гипоксию спазмированных мышц. Она приводит к нарушению питания сдавленного нерва. Это может привести к длительной потере работоспособности вплоть до инвалидности.
Обратиться к врачу необходимо при наличии онемения и боли в ногах, затрудняющих привычную жизнь. Лечением межпозвоночной грыжи с онемением конечностей занимается невролог. Для определения причины неприятных ощущений в ногах он назначит обследование, включающее анализы крови, рентгенографию позвоночного столба, ультразвуковую диагностику и магнитно-резонансную томографию.
В момент обострения межпозвоночной грыжи следует принимать болеутоляющие препараты. В дальнейшем рекомендуется профессиональный массаж, лечебная гимнастика под присмотром врача и физиотерапия.
Эффективной процедурой при онемении ног на фоне грыжи считается вытягивание позвоночника. Оно выполняется в бассейне. Тело пациента фиксируют в подвешенном положении, используя специальное приспособление, на талии при этом расположен пояс с грузами.
В домашних условиях полезно регулярно выполнять утреннюю зарядку, акцентируя внимание на вытягивание спины.
Для уменьшения боли врач назначает мази с согревающим эффектом. При длительном миоспазме полезно использовать ортопедические пластыри. Они снимают напряжение мышц и улучшают кровообращение тканей.
Избавиться от болевого синдрома можно с помощью нестероидных противовоспалительных препаратов. Курс лечения включает курс инъекций до 7 дней. В подострый период используются селективные препараты с обезболивающим эффектом. Их дозировку рассчитывает врач, ориентируясь на особенности патологии и организма пациента.
Для облегчения состояния применяются миорелаксанты. Они оказывают анальгезирующее и расслабляющее действие. В тяжелых случаях назначают позвоночные блокады. Восстановить хрящевую ткань межпозвоночных дисков помогут хондропротекторы.
Оперативное лечение проводится крайне редко. Оно показано при деформациях межпозвоночного диска и необратимых изменениях в работе позвоночника.
Для устранения боли при ущемлении фасеточного нерва необходима операция по инактивированию болевых рецепторов.
Если у пациента диагностировано повреждение фиброзного кольца диска, то восстановить позвонок можно с помощью вертебропластики. При незначительных повреждениях межпозвоночного диска назначают кифопластику.
Если болит и немеет нога, то происходит это из-за выпячивания грыжи поясничного отдела позвоночника. В результате между позвонками начинают защемляться нервные отростки, вызывая спазм мышц, который появляется в ответ на боль.
Из-за этого сдавливаются сосуды, и нарушается кровоснабжение тканей. Возникают следующие симптомы: онемение, болевые ощущения, чувство бегающих мурашек. Существует и другая причина такого патологического состояния: грыжа провоцирует рефлекторный спазм мышц ноги, при котором наблюдаются судороги, боль, покалывание.
Выделяют следующие виды нарушений чувствительности ног при грыже:
- гиперестезия;
- гипестезия;
- парестезия.
При парестезии возникает омертвение поверхности эпидермиса, при прикосновении к ноге появляется болевой синдром и покалывание.
Такое нарушение наблюдается в области стопы, бедер, голени, и бывает оно 2 видов: постоянным и преходящим. Постоянная парестезия характерна для тяжелого заболевания, имеющего необратимые последствия.
Преходящая парестезия развивается после травм или как побочная реакция организма от применения лекарственных препаратов.
Гипестезия характеризуется снижением чувствительности. Нервные отростки перестают нормально реагировать на внешние и внутренние раздражители. При этом:
- притупляется болевой синдром;
- снижается чувствительность ноги, если надавить на нее рукой;
- уменьшается чувствительность к температуре.
При гиперестезии, наоборот, чувствительность настолько повышена, что любое прикосновение к ноге провоцирует жгучую боль или чувство сильного давления. У человека наблюдаются судороги, зуд в ногах, спазмы в области поясницы.
Чтобы диагностировать заболевание, врач опрашивает больного, после чего начинает его осматривать. Нижняя конечность при такой патологии нередко бывает холодной, а в области поясницы наблюдается покраснение, припухлость, повышение локальной температуры.
После этого врач направляет пациента на следующие исследования:
- Общий анализ крови, который показывает небольшое воспаление.
- Биохимический анализ крови, благодаря которому выявляется воспалительный процесс, повышение мочевой кислоты, нарушения водно-электролитного баланса.
- Микробиологическое исследование. С его помощью выявляют возбудителей реактивного артрита и исключают грыжу.
- Рентгенография позвоночника. Во время его проведения обнаруживают выпячивания грыжи или смещение межпозвоночного диска.
- МРТ позвоночника. Выявляет даже самые мельчайшие выпячивания грыжи.
- Исследование сосудов ног. В этом случае прибегают к реовазографии или ангиографии артерий, дуплексному сосудистому сканированию конечностей. С их помощью определяют степень нарушения кровотока и устанавливают причину онемения ног.
Кроме того, в домашних условиях можно выяснить характер изменений в конечности при межпозвоночной грыже. Для этого определяют чувствительность на правой и левой ноге.
Порядок диагностических мероприятий:
- Определяют ощущения, возникающие при надавливании. Больному необходимо отличить, было сильное или легкое давление пальцем.
- Определяют мышечные и суставные ощущения. На суставы колена и голени и стопу больного оказывают воздействие. После этого он должен пояснить, какой сустав при этом затронут.
- Оценивают чувствительность к вибрациям. В этом случае понадобится аппарат Камертон. Его включают и прикладывают к патологическому участку. Больной должен почувствовать, в каком месте возникает вибрация.
- Определяют тактильные ощущения. Ватной палочкой прикасаются к кожному покрову в области онемения.
- Определяют чувствительность к температурным перепадам. Для этого больной должен поочередно опускать ногу в таз сначала с холодной, потом горячей водой.
Чтобы устранить онемение ноги при межпозвонковой грыже, применяют комплексное лечение. Если оно будет неэффективным, прибегают к оперативному вмешательству.
Если нога онемела, нужно оказать себе первую помощь, чтобы на некоторое время снизить дискомфорт. Для этого выполняют физические упражнения, и делают массаж ног, применяя болеутоляющую мазь.
Благодаря лечебной гимнастике растягивают и расслабляют область поясницы. При этом ослабляется сдавливание нервных корешков. При спазме применяют ортопедический пластырь. Он снимает напряженность мышц и усиливает ток крови в пораженном месте.
Медикаментозные средства помогают снять симптомы при обострении заболевания, а также убрать воспаление и отек близлежащих тканей. Чаще всего врач назначает следующие препараты:
- Обезболивающие средства: Диклофенак, Кетонал.
- Противовоспалительные препараты: Кетопрофен, Пироксикам, Нимесил. Они хорошо снимают отек и воспалительный процесс.
- Противоотечная терапия. Применяют такие препараты, как L-лизина эсцинат, Диакарб, Индометацин в виде мазей, инъекций и таблеток. Они эффективно снимают отек и устраняют сдавливание нервных корешков и сосудов.
- Мази и гели для наружного использования: Диклофенак-Акрихин, Денебол. Наносить их рекомендуется на опухшую поясничную область. Под их действием согреваются и расслабляются мышцы, устраняется защемление грыжи.
- Препараты, содержащие витамин B12. Они укрепляют стенки сосудов, восстанавливают проведение импульса по нервным волокнам.
- Хондропротекторы: БАД Жабий камень, Артра, Терафлекс, Дона. С помощью таких препаратов укрепляется межпозвонковый диск и предупреждается его выпячивание.
Профилактика обострения
Всегда проще предотвратить проблему, чем с ней бороться. Чтобы избежать онемения стоп при грыжах межпозвоночных дисков, необходимо соблюдать специальные рекомендации:
- Отказаться от подъема тяжелых грузов;
- Не носить сумки в одной руке/на одно плечо;
- Заниматься щадящими видами спорта;
- Спать на ортопедическом, т. е. жестком матрасе;
- Правильно организовывать рабочее место.
Берегите свой позвоночник с ранних лет, и вы никогда не почувствуете на себе, что такое онемение стоп при грыже.
Предоставление первой помощи
При возникновении онемения ноги наблюдается обездвиживание пациента, что требует ему предоставить первую помощь. Самостоятельно устранить онемение и снять спазм невозможно, поэтому больному вызывает скорую помощь. Для предотвращения серьезных осложнений рекомендовано проведение комплексного лечения под наблюдением врача.
Для того чтобы снизить выраженность болезненных ощущений и улучшить состояние пациента рекомендовано предоставление первой помощи. С этой целью проводится массаж области поражения с применением мази, которая характеризуется наличием согревающего эффекта. При патологии рекомендуется применение: Диклофенака, Ортофена, Финалгона.
При длительном миоспазме специалисты советуют использование ортопедических пластырей. Их можно приобрести в аптеке без рецепта доктора. с помощью пластыря снимается напряжение со спазмированных мышц, а также улучшается кровообращение тканей в области поражения.
Для облегчения состояния больного он должен проводить лечебную физкультуру. С ее применением расслабляется и растягивается поясничный отдел. Действие гимнастики направлено на снижение интенсивности передавливания нервных корешков грыжей.
После предоставления первой помощи пациенту рекомендуется обратиться в медицинское учреждение для прохождения диагностики и назначения адекватной терапии.
Читайте также:


