Лечение обызвествление пяточной кости
Остеофиты пяточных костей , это наросты вытянутой формы, другое название , шпора. Чаще возникают на краевой части, которая больше подвергается нагрузкам и деформируется. Вызывают боль, неудобства при ходьбе. Заболевание часто проходит бессимптомно, и структурные изменения выявляются только при рентгенологическом исследовании.

Причины заболевания
Образование остеофитов на кости задней части стопы , болезнь Хаглунда. Выглядит как остроконечный отросток на внутренней стороне подошвы, имеет плотную структуру. Может появиться на одной или обеих пятках. Боль возникает из-за повреждения соединительных тканей стопы.
Главная причина появления патологии , воспалительные и дегенеративные процессы в подошвенном сухожилии , фасции. Чрезмерные нагрузки на пяточный бугор и прикрепленный к нему участок сухожилия вызывают образование микроскопических трещин, надрывов. Единичные повреждения быстро заживают. Но если микроскопических травм много , образуется обширное повреждение костной и соединительной тканей. Начинается воспаление, которое провоцирует кальцификацию пораженного места. Итог , появление остеофита.
Иногда отросток кости , норма, физиологическая особенность, не вызывающая дискомфорт или болевые ощущения. Лечение в таком случае необязательно.
Факторы, влияющие на образование разрастаний в пяточной области:
- избыточная масса тела,
- обувь на высоком каблуке,
- плоскостопие,
- тесная неудобной обуви , частое явление у спортсменов,
- инфекционные хронические заболевания костей,
- нарушения метаболизма,
- возрастные изменения,
- поражение нервов и сосудов.
Разрастание остеофитов вызывает сильную пяточную боль, особенно ощутимую по утрам. Человек старается не наступать на больную кость, переносит вес на переднюю часть стопы. Это вызывает деформацию походки и опорно-двигательного аппарата.

Симптомы пяточной шпоры
Иногда при пяточном остеофите не возникает явных симптомов заболевания, и оно выявляется случайно при рентгенологическом обследовании.
Большая часть случаев имеет ярковыраженные симптомы.
Главный признак болезни , болевой синдром. Пациенты отмечают, что нога болит, будто в кости чужеродный острый предмет, похожий на гвоздь. Появляется чувство жжения, переходящее в острый спазм, который возникает вследствие давления нароста на мягкие ткани. Интенсивность болевых ощущений зависит от формы, расположения, величины шипа. Большой экзофит не всегда вызывают такую острую боль, как маленький. Наоборот , чем меньше острие остеофита, тем сильнее, ярче выражается болезненный синдром. Имеет значение расположение образования в отношении нервных окончаний. Чем ближе к ним, тем сильнее дискомфорт.
Характерный признак явления , болезненность первого шага после пробуждения или длительного пребывания в одной позе. Как только человек наступит на стопу – произойдет неприятный всплеск боли.
Болевой синдром может охватить всю стопу или локализоваться в районе внутренней пяточной части. Человеку приходится непроизвольно переносить центр тяжести на другую часть подошвы. Появляется привычка ступать неправильно, походка искривляется. Нарушения встречаются в 93% случаев образования наростов. При симметричном остеофите, когда страдают кости обеих ног, пациент почти не может передвигаться самостоятельно.
У больных с пяточными шпорами часто развивается дегенерация подкожной клетчатки жировой ткани. Если она утончается – нарушается привычная естественная амортизация при ходьбе.
- Остеофиты тазобедренного сустава: лечение и профилактика
- Остеофиты коленного сустава: что это такое, как их лечить
- Остеофиты позвоночника: причины появления, симптомы, лечение

Диагностические исследования и консервативное лечение остеофитов
Диагностика заболевания не требует особенных процедур и анализов. Заключение основано на жалобах больного, осмотре, рентгенологическом исследовании.
Частые жалобы при остеофите пяточной кости:
- острая боль, особенно после утреннего пробуждения,
- неприятные ощущения при смене ходьбы и покоя,
- болевой синдром после ходьбы или бега,
- дискомфорт в зоне пяточной кости стихает после некоторого количества ходьбы,
- чувство чужеродного предмета в области подошвы,
- нога болит, даже если на нее слегка нажать.
Внимательно осмотрев стопу пациента, врач отправит его на рентген, из которого станет понятно, развивается ли патология разрастания ткани или проблема в другой болезни. Если на снимках остеофит не обнаружится, больного отправят на дополнительное обследование.
Болезнь кости лечат несколькими способами: фиксация, физиотерапия, прием лекарственных препаратов, хирургическое вмешательство.
Лечение должно начинаться со снижения нагрузки на ноги. Подошву фиксировуют при помощи тейпирования и ортезов, которые надевают на ночное время.
Тейпирование , наложение клейкой ленты или широкого лейкопластыря на область поражения для надежной фиксации. Применяют для терапиии и профилактики пяточных образований на кости.
Ночной ортез , это корсет для конечностей. Главная функция , разгрузка больной ноги. Устройство помогает избежать утренних симптомов болезни, терапевтически действует на пораженную остеофитом кость.
В терапии хорошо себя зарекомендовали ортопедические стельки и подпяточники. Они поддерживают свод стопы, помогая равномерно распределить нагрузку.
Физиотерапия , распространенный метод избавления от подошвенной шпоры. Состоит из лечебной физкультуры, массажа, лазерной, ударно-волновой терапии и рентгенотерапии. В сочетании с фиксаторами такое лечение пяточных остеофитов может устранить любые болевые ощущения.
Лекарственные препараты и хирургия как метод лечения
Лекарственное лечение остеофитов пятки заключается в применении нестероидных противовоспалительных препаратов местного действия. Они выпускаются чаще в форме мазей, гелей, кремов, которые имеют обезболивающий и регенерирующий эффект.
Популярные при болезни кости препараты:
- Флексен.
- Диклофенак.
- Индометацин.
- Кетопрофен.
Если медикаменты не имеют нужного эффекта, врачи могут использовать при пяточном остеофите лекарственную блокаду, для которой используют Гидрокортизон, Кеналог, Дипроспан.
Хирургическое вмешательство нужно, если физиотерапия и медикаментозное лечение не дают результатов. Операцию проводят под местной анестезией путем рассечения пяточной фасции. Врач хирургической фрезой , инструментом для обработки кости , спиливает остеофит. Реабилитация после этого длится несколько дней. Нагружать прооперированную ногу можно практически сразу. Главное , делать это постепенно.
Остеофиты пяточной кости , патология, которую нельзя игнорировать, она приносит множество болезненных ощущений и требует лечения. При появлении симптомов болезни нужно обратиться к доктору как можно раньше, чтобы избежать осложнений.
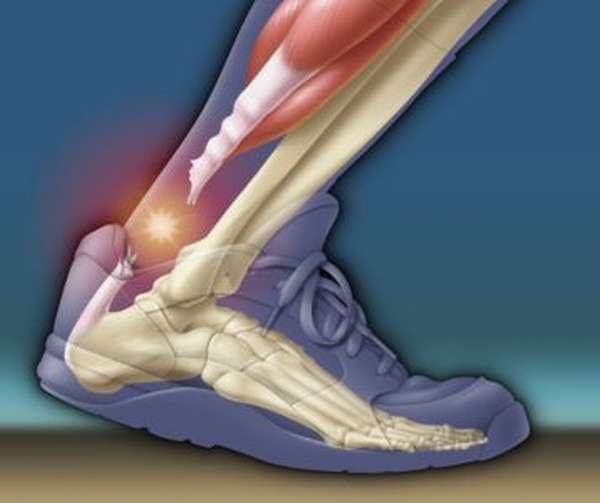
Тендопатия, или тендинит дегенеративный процесс в ахилловом, пяточном, сухожилии. Он связан с тканевым травмированием или воспалением. После сорока лет может возникнуть вследствие снижения эластичности соединяющей ткани.
Часто встречается у тех, кто испытывает постоянные физические нагрузки. Вовремя обратившись к врачу, можно оперативно восстановить пострадавшие ткани. Если должного лечения с профилактикой не будет, возможно появление хронического тендинита.
Анатомия
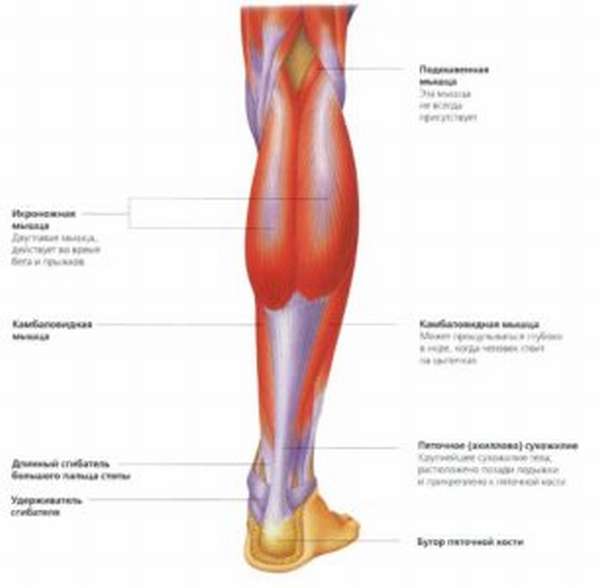
Пяточное, или ахиллово, сухожилие – одно из прочнейших в человеческом теле. Верхняя его часть подходит к точке слияния мышц – камбаловидной и икроножной. Нижняя – крепится к задней стороне бугра пятки.
Оно, вкупе с икроножной мышцей, отвечает за подъем пятки и опускание передней стороны стопы при подъеме и опускании ноги. Значительность и неравномерность нагрузки достигается в случае:
- подъемов вверх,
- спусков вниз,
- бега по наклонной, неровной линии,
- некорректного подбора обуви.
Все это, вкупе с перегрузками, приводит к травмам. Равномерность распределения нагрузки может успешно укрепить и адаптировать сухожильную ткань. Иначе прочность может снизиться, ведя к дистрофическим переменам.
Всевозможные нарушения ухудшают обмен веществ, высушивают соединяющую ткань. В связи с неважным выводом продукции обмена скапливаются соли. Эластичность и растяжимость снижаются. Результат – тендопатия ахиллова сухожилия.
Причины
Из-за перегрузок тендинит ахиллова сухожилия способен появиться у спортсменов и просто физически подготовленных людей. Это объясняется тем, что ткани, не отдыхая, не имеют возможности для расслабления и восстановления.
Функционируя нормально, данное сухожилие может для осуществления амортизации растягиваться на пять процентов от собственного размера. Но с возрастом эта его способность снижается. Нагружая мышцы, не размяв и не разогрев их, можно повредить волокна, получить микроразрывы.
Плоскостопие с заваливанием стопы внутрь (гиперпронацией) излишне напрягает и даже повреждает сухожилия. А при деформации Хаглундана пятки неподалеку от точки крепления формируется костный нарост вроде пузыря. Он растягивает сухожилие. Возможно осложнение в виде воспаления сумки. Подтолкнуть к развитию процесса могут также инфекции: особенно хронические и острые.
Воспаление ахилловых сухожилий бывает иногда и из-за использования неподходящей обуви. Особенно часто это случается у активно тренирующихся людей. В зоне риска также находятся женщины, весь день ходящие на высоких каблуках. Переходя в конце дня на плоскую подошву, они ощущают боли. Дело в том, что в течение долгого времени сухожилия были укорочены. Адаптироваться для растяжения им уже сложно. Интересно почитать воспаление сухожилий стопы.
Симптомы

Тендинит ахиллова сухожилия, в первую очередь, проявляет себя болью в поврежденной области. Чаще она возникает и постепенно снижается при нагрузках. Во время отдыха она совсем проходит, однако пальпация выявляет дискомфорт. Во время ходьбы ощущения обостряются. Дело в том, что микроразрывы в покое затягиваются, а при усилиях опять возникают. Если болезнь хроническая, ощущения возрастают равномерно, в течение недель и даже месяцев.
Основные признаки воспаления ахиллова сухожилия таковы:
- усиление при движении по лестницам, наклонным плоскостям,
- трудно сгибать стопу (тыльно),
- обострения при упражнениях, невзирая на разогрев и растяжение,
- уплотнение с отеком, возникающие иногда чуть выше точки, где соединяются кость со связками,
- трудно или нет возможности вставать на мыски,
- покрасневшая кожа в пострадавшей области,
- напряженная икроножная мышца,
- иногда – поскрипывание в голеностопе при нажатии или движении.
Формы заболевания
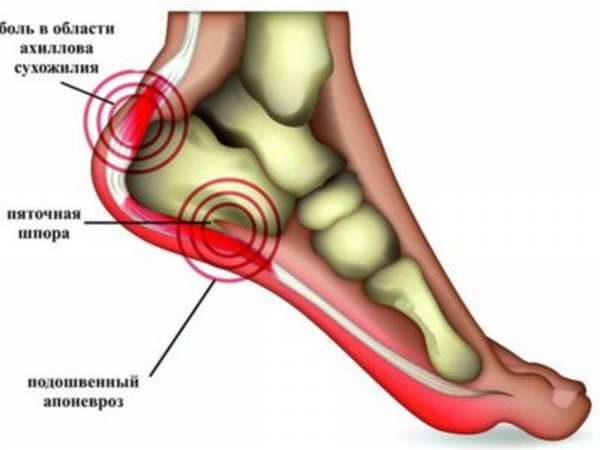
Тендинит ахиллова сухожилия имеет три основных вида. При энтезопатии оно воспаляется (с дегенерацией) там, где крепится к кости. Временами при этой форме тендинита развивается обызвествление или пяточная шпора.
Перитендинит ахиллова сухожилия – воспалительный процесс в тканях, которые его окружают. Изредка при этом наблюдается дегенерация тканей. Собственно, тендинит – это повреждение с воспалением без вовлечения близлежащих областей.
Все эти заболевания ахиллова сухожилия стартуют схожим образом – с боли и стресса. Если вовремя не начать лечиться, боль иногда проходит, но затем возвращается и становится хронической, вплоть до абсолютного разрыва сухожилия.
Диагностика
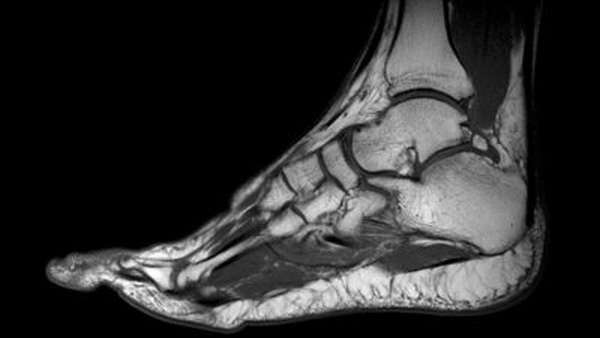
Прежде чем диагностировать воспаление ахиллова сухожилия, специалист беседует с пострадавшим и собирает анамнез. Выслушивает жалобы на боли чуть выше зоны крепления сухожильной ткани к кости. Сама эта область отекает.
Далее специалист пальпирует, определяя локализацию неприятных ощущений. Если стопа движется, то при этом заболевании боль слегка смещается, поскольку мышцы с сухожилиями растягиваются. При перитендините ткань воспалена по всей длине, и боли от движения не смещаются.
Делается также проба Томпсона. Пациента кладут на живот так, чтобы стопы свешивались. Если есть разрыв, подошва стопы не может согнуться, когда сдавливают икроножную мышцу. В ином случае пробу считают отрицательной.
На рентгене можно посмотреть, есть ли воспаление с дегенеративными переменами. Главное условие – наличие кальцинозных очагов, выглядящих на картинке подобно расширенной тени. Энтезопатия сопровождается возникновением кальцификатов перед точкой связи кости с сухожилием. Если обызвествления нет, то эта методика не поможет.
Вместо или плюс к рентгенографии делают магнитно-резонансную томографию, помогающую увидеть воспаления и дегенерации. При первых наблюдается скопление жидкости без увеличения мягких тканей. В таком случае болезнь протекает в острой форме. Если видно, что сухожилие утолщено, значит на месте тканей появился рубец, и риск разрыва возрос многократно.
УЗИ, эхография, определяет насколько сократилось сухожилие, изменилась его структура. Врач отслеживает, куда направлена волна звука. Важно, чтобы она не пересеклась по косому диаметру с сухожилием.
Если заболевание возникло из-за ревматизма или инфекции, в лаборатории анализируют кровь – на ревмопробы и в общем.
Лечение
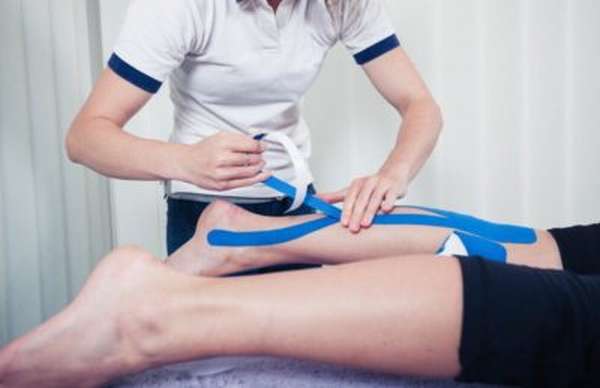
Если боль в данной области возникает однократно, физическую активность нужно прервать, дав ногам отдых. Все нагрузки после этого снимаются. Чтобы убрать кожную гиперемию и отек, три-четыре раза в день на десять минут прикладывают лед. Снижению боли способствует и наложение эластичного бинта.
Если же все меры приняты, а боль не прошла и даже усиливается во время нагрузок, это может означать воспаление ахиллова сухожилия. В этом случае нужно обращаться к врачу и начинать лечиться.

Лечение тендинита ахиллова сухожилия стартует с приведенных выше тугих повязок и ледяных компрессов. Ноге нужно на пару суток обеспечить абсолютный покой и приподнятое положение. Так снизится риск возникновения гематом и являющихся их следствием рубцов.
Пострадавшую ногу иммобилизуют для снижения нагрузок. Например, используют тейпы – особые спортивные ленты, которые фиксируют суставы с мышцами, сокращая их растяжения. Также частично или целиком отсекают движения ортезами, фиксирующими конечность под прямым углом. Их используют на время ночного сна, иногда даже круглосуточно.
Также для иммобилизации используют костыли и накладывают:
- гипс,
- шину,
- бинт.
Следует пересмотреть образ жизни: снизить любые физические нагрузки и сменить повседневную обувь. Выбирают удобные модели на умеренном каблуке. Подошва плоская почти столь же вредна в данном случае, как и шпильки.

Лечение тендинита ахиллова сухожилия подразумевает и препараты. Если обнаружено воспаление, назначают антибиотики. Чтобы снять боль на ночь, делают внутримышечные уколы или компрессы, в которые в равных объемах входят:
- Новокаин,
- Дексаметазон,
- Анальгин.
Нестероидные средства против воспалений применяют в течение максимум полутора недель. Далее они мешают сухожилиям восстанавливаться. Из самых популярных выделяются:
- Нимесил,
- Ибупрофен,
- Наклофен.
Их не рекомендуют страдающим астмой, болезнями печени и почек.
При бурсите и прочих болезнях ахиллова сухожилия лечение проводят в виде инъекций – уколы делают очень осторожно. Сканируя пострадавшую зону ультразвуком вводят глюкокортикоиды:
- Дипроспан,
- Кеналог,
- Гидрокортизон,
- Метилпреднизалон и так далее.
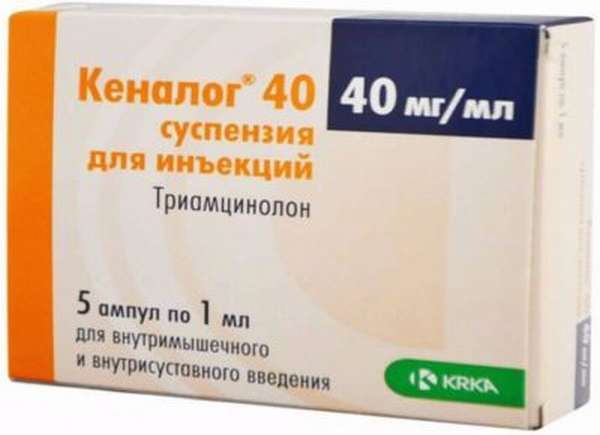
Они снижают воспаление, тормозя активность ферментов, которые разрушают ткани. Стероиды ни в коем случае не вводят в сухожилие или туда, где оно крепится к кости. Иначе оно может разорваться, и заживление надолго отложится.
Показаны физиотерапевтические процедуры:
- ультрафиолетом,
- ультразвуком,
- магнитами,
- ударными волнами,
- лазером.
Делают аппликации грязью и парафином, а также электрофорез с Лидазой. Кроме того, в район сухожилия вводят при помощи ультразвука разные составы:
- Долобене гель,
- Вольтарен,
- Солкосерил.
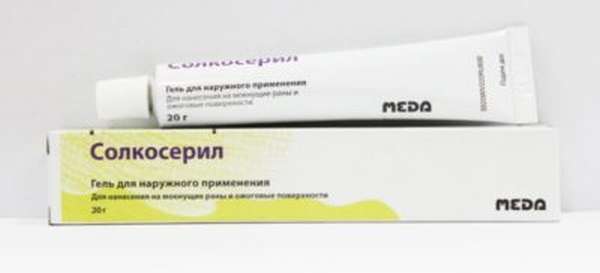
Они способствуют разбиванию образующейся в поврежденной области рубцовой ткани.
Когда болевой синдром снят, показаны массаж для укрепления и растяжения сухожилий, а также ЛФК для усиления мышц.
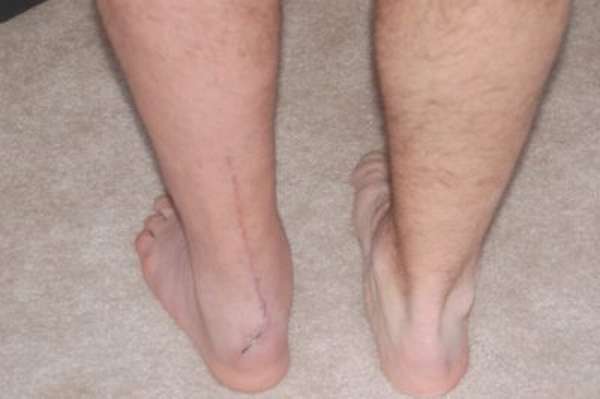
Вмешательство хирургов показано, если консервативное лечение не дает эффекта в течение полугода, и при этом обнаружен разрыв, или на МРТ видны дегенеративные очаги в виде кист – тендиноз. Врачи обнажают сухожилие, разрезав голенную поверхность сзади. Далее они иссекают поврежденные ткани вблизи сухожилия, а также утолщенные области.
Если вырезать пришлось больше половины сухожилия, на место удаленных областей вставляют сухожилие из подошвенной мышцы. Чтобы ткани сухожилия не натягивались, когда разрезы зашиваются, спереди их немного ослабляют. Так они смогут смыкаться сзади.
Если оперируют энтезопатию, разрезают сбоку, чтобы иссекать сухожильную сумку. При деформации Хаглунда остеотомом удаляется костный нарост, давящий на точку, где крепится сухожилие.
После операции больной полтора месяца пользуется ортезом типа сапога. Ступать на ногу можно уже через две-три недели. После окончательного снятия ортеза в течение нескольких месяцев проводят реабилитацию.

При тендините ахиллова сухожилия, помимо прочего, проводится лечебная физкультура – комплекс. Задача ЛФК – облегчение состояния тканей, растяжение сухожилия и снижение нагрузки на него.
Рекомендуют ходить в удобной обуви. Необходимо мягко перекатывать к носку от пятки, не выворачивая его наружу. После операции нагрузки усиливают постепенно. Также советуют:
- полуприседать на носках,
- бегать после растяжения и разогрева,
- приседать, стоя на степ-платформе пятками,
- подниматься и спускаться, стоя на той же платформе носками.
Врачи обязательно порекомендуют дополнительные упражнения для лечения ахиллова сухожилия в домашних условиях.
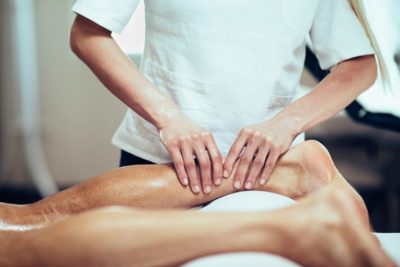
Массаж при тендините ахиллова сухожилия показан параллельно с гимнастикой. Он улучшает обращение крови и лимфы, нормализуя питание всех тканей. Выполняют его поэтапно:
- поглаживают пострадавшее место,
- растирают полукругом и по спирали большими пальцами с подушечками остальных,
- разминают область во всех направлениях,
- поглаживают также большими пальцами с подушечками остальных.
Делается массаж медленно в течение примерно четверти часа.
Профилактика
Чтобы снизить риск появления заболевания, важно тренироваться в удобной, качественной обуви. Если появится боль, прерывайтесь на отдых. Для повседневного ношения обувь также должна быть удобной. Тем, кто любит высокие каблуки, лучше хотя бы иногда давать сухожилию передышку.
Всякую физическую нагрузку на сухожилие надо развивать постепенно. Перед ней важно разминаться, чтобы растянуть и разогреть мышцы с сухожилиями. Желательно выполнять время от времени тренировки на их укрепление.
Здравствуйте, уже полгода мучаюсь с проблемой в названии и болями особенно с утра в ахилле. Стоит начать с того, что мой вес где-то год назад был 230кг, сейчас 190кг. Но я такой с детства, да и при весе 187кг, когда я проходил военкомат таких проблем не было. Обызвествление крепления ахиллова сухожилия я так понял.
Началось всё с того, что я пошел в спортзал и стал часто туда ходить. Сразу скажу, что в спортзале никак это место не нагружаю и болит исключительно от стоять на ногах либо ходить. Раньше эти боли давали о себе знать после похода в магазин и проходили за 2-3 дня полностью. Сейчас, так как я хожу в спортзал 2-3 раза в неделю, то ноги не успевают восстановится и продолжают болеть и боль накапливается. Конечно же я ходил к врачам, даже трем разным. Первые два сказали мазать мазями и желчью. Третий, слава богу, назначил рентген и последующую физиотерапию в виде облучения волнами. К сожалению забыл название. Физиотерапию я эту прошел, она не помогла, возможно улучшила на 10%, но не более. Мази соотвественно тоже просто обезболивают слегка.
Невозможность ежедневной продолжительной ходьбы достаточно сильно мешает моему похудению в целом, да и в жизни.
Причем самая большая боль происходит с утра, то есть я встаю и достаточно больно даже идти. Потом в течении часа она проходит до слегка ноющей. Во время самой ходьбы ничего не болит, болит на следующий день. Боль накапливается, если ходить каждый день. Проходит за 2-3 дня полностью.
Мой главный вопрос конечно, как это исправить. Я понимаю, что посыпятся вопросы в духе "худей", но это во-первых тяжело худеть без движения куда-либо в достаточно количестве, во-вторых слишком долгий процесс, да и не сказать, что это прям решение вопроса. Есть куча людей с весом 180+ у которых таких проблем нету. Да и у меня с таким весом их не было. Так что, я думаю что есть какие-то способы решения. Опять же, если решение в том, чтобы ходить-ходить-ходить и разрабатывать, я буду, мне не тяжело, просто я боюсь до конца испортить всё нагрузкой. Но врач сказал, что это не решение, возможно он не прав.
P.S. Уточняю, болит не пятка, а тянуть на себя мысок и болит сзади ноги.

![]()

Я ещё в протоколе указываю размеры шпор, чтобы примерно представлять себе масштаб песца. Хотя прямой зависимости степени клинических проявлений от размера нет. Больше интересует структура. Обычно острую боль даёт т.н. "Свежая" шпора (со слов наших хирургов, ещё ее называю растущая), короче, пока место обызвествления ещё не покрыто толстым шлемом соединительной ткани, прилежащая часть сухожилия не адаптировалась и пытается работать как раньше, от этого травмируется, воспаляется и даёт болевой синдром. Ни обувь, ни стельки, ни ортопед тут не помогут. Как многие тут рекомендовали - пить НПВС и ждать. Ну это все со слов наших хирургов, так то я рентгенолог.
Спасибо, но шпоры это же пятка снизу, нет? И обычно больно ходить. Мне не больно ходить, мне больно ногу на себя тянуть.
Шпора бывает подошвенная (обызвествление подошвенного апоневроза в месте прикрепления к пяточной кости) и задняя (обызвествление ахиллова сухожилия в месте прикрепления к пяточной кости). Первая больше реагирует на давление, хотя и в покое бывает резкая болезненность, вторая реагирует на движение, работу ахилла и в покое, также, может болеть себе.
Спасибо. Буду знать. В покое у меня ничего не болит. Болит в районе ахилла, когда тяну мысок на себя, либо если сесть "на корточки". С утра сразу после пробуждения может быть дискомфортно ходить. В течении часа всё нормально.
Но при нажатии чуть выше пятки существенная боль в определенной точке маленькой, а так же я пару раз ударялся этим местом и потом оно болит очень прилично дней 5, еле еле обувь одеваю. Не могу ногу просунуть и хромаю.
Тренер говорит, что само "привыкнет". Но не понятно стоит ли мне больше ходить, чтобы привыкло или не стоит. Не хочу сделать хуже.
Пока пропью курс НПВС. Есть ли смысл от магнитной физиотерапии? Я так понимаю они так же просто направлены на снятие воспаления.
Можно какие-то ваши контакты?
Смысл есть всегда. Раньше ещё рентгеном лечили прицельно, а теперь нельзя стало людей облучать. Люди постарше говорят - хорошо помогало. Удачи. А списаться можно и тут, в коментах
Хорошо, схожу. Я уже проходил физио радио-волновую я так понимаю. Но что-то эффекта не заметил. Сказали прийти позже на магнитную, которая якобы покруче.
Удачи вам. Однажды это проходит. Наши врачи снижать нагрузки не рекомендуют - типа легче не станет
Спасибо пока пропью НПВП посмотрим.
Сегодня так же лечат рентген-терапией. Да, эффект хороший. В вашем случае тоже можно попробовать рентген-терапию
Такие аппараты в онкологических диспансерах есть.
Пил 3 курса индометацина с перерывами, вроде прошло. Было больно идти после сна или долгого бездействия, потом расхаживались и становилось норм идти.
Болело с год, с каждым курсом индометацина (да это противовоспалительное) становилось чуть легче и в итоге через некоторое время прошло. Хз что это было, скорее всего возрастное, тоже физ нагрузки были. Но проходило месяцев 7, не быстро
И подскажите дозировку, которую пили вы в день.
Я по инструкции пил курс, 30 таблеток что ли по 2 в день, не помню, там написано в таблетках. Аллергий и побочек не заметил никаких. Перерыв где-то недели 2-3 делал, не загонялся особо. Пока год не лечил - весь год болели при чем всё сильнее и сильнее. Никакие мази не помогали вообще. Главное то что в спокойном состоянии лежа там или сидя вообще не болели, болели только при ходьбе итд.
Ну там 4 недели по 2-3 в день. Я так понимаю вы пили 1 коробку в течении месяца. Ну и месяц перерыв предположим. Я купил уже. Значит пропью коробку. Дальше по ситуации.
У вас так же болело районе Ахилла после бездействия? Правильно понимаю?
Какие перерывы между курсами? Как быстро всё возвращалось после курса? Спасибо за ответы. Думаю у вас привыкли ноги и у меня привыкнет, как мне тренер сказал.
Я добавил Всё о медицине сообщество.
Больно на себя тянуть. Пятка не болит. Болит Ахилл. Болит тянуть на себя мысок в районе ахилла.
200 к весу писдец просто полный.
Я вас не знаю и вы мне не друг. Ваше сообщение можно ограничить было последними двумя предложениями, хоть это и будет очевидным давно известным фактом. Но вы решили поумничать и пофантазировать о том, что я кого-то там обвиняю, что я считаю, что это гормоны, а так же уже сделать вывод, кто и насколько виноват.
Сходите к ортопеду. Возможно идёт неправильная нагрузка на стопу, он вам посоветует обувь и ортопедические стельки.
Узнаю про ортопеда. Но ни один врач к нему не посылал. Да и на рентгене нету же таких проблем.
Погуглите, каких только ортопедических болезней не бывает. Что нашёл навскидку про причины боли в Ахилесовом сухожилии:
Плоскостопие, косолапость относятся к недостаткам формирования стопы врожденного характера, вследствие которых пострадавший подвергается сложности при передвижении. Потому развивается не только воспаление, а просматривается устойчивая отечность ноги, ощущения болезненности при передвижении, стремительная усталость в ногах.
Если носить неверно выбранную обувь, это неблагоприятным образом отразится на состоянии стопы и способно спровоцировать развитие воспаления. Большая угроза исходит от хождения на шпильке. При ходьбе в такой обуви ахиллово сухожилие медленно становится короче, поскольку ему не требуется вытягиваться для передвижения на ровной подошве. Проблема может затянуться так, что когда девушка переходит на кроссовки, возникает дискомфорт в передвижении. Это и ведет к формированию воспаления.
Врожденного нету, ну и шпильки я тоже не ношу. Я конечно спрошу потом, у хирурга. Но думаю где-то бы такое всплыло. В конце концов зайду в ортопедический салон, там бесплатно делают. У меня у девушки приличное плоскостопие, я как бы многое об этом знаю.
Погуглила - куча информации. Читайте, изучайте - и к ортопеду для точного диагноза!
От него будет зависеть лечение.
Добрый день. На рентгене поставили такой же диагноз + пяточная шпора. В итоге к ортопеду не посылали (сходила сама и ничего он толком не сказал. спрашивала про стельки - сказал, что стельки не выход, по сути потерянные 2 часа времени) Хирург сказал мазать кетаролом и пить немесил + артрофоон. Все. Вам можно еще физиотерапию (она сразу не помогает, но позднее эффект все же есть), мне она просто противопоказана в виду онкологии. Так же были проблемы другого характера с ногами и послали к невропатологу, который выписал уколы сустагард, на фоне данных уколов прошли резкие боли в ахилле. Проконсультируйтесь с врачом по поводу этого.
Это ортопедическая проблема, а не хирургическая.
(Стельки в любом случае нужны, стопа будет фиксироваться, и наверняка у вас, как минимум, плоскостопие. Но стельки тоже разные, поэтому нужен точный диагноз).
Надо больше извести!
Прошу прощения, но причем тут потянутая связка? Я не потянул её.
И? Что вам сказали? Я пока начал пить НПВП.
Я немогу понять, как можно было себя запустить до 200 кг. Хорошо, что ваши ноги ещё ходят. У вас точно есть лимфостаз, это и стало причиной болей. Из-за отека страдают икроножные мышцы. Надеюсь у вас ещё не началась фибредема. Необходимо обратится к сосудистому хирургу (ангиохирург, флеболог или лимфолог). К сожалению запущенная болезнь практически не поддаётся лечению. Удачи вам, выздоравливайте.
Ну пенять на других с таким же весом вообще не вариант, у всех организмы разные. Сдать анализы общие хотя бы, искать хирурга/ортопеда, тренера, который составит упражнения так, чтоб не задействовать эту область.
Ну раньше, и? Сегодня человек здоров, а завтра бац и инфаркт или еще какая напасть. Уровень кальция сдавали?
Кажется эндокринолог скоро назначил уровень кальция. А так вроде не сдавал и ни один врач не рекомендовал.
Гепатит у кошек
Кто сталкивался с гепатитом у кошек?
Не знаете, можно ли держать больную кошку вместе со здоровой?
Ветеринар нам очень расплывчато ответил, вроде можно, но не стоит..
Заранее благодарю!
![]()
Вот и я заболела. Но это не повод лечить. (ответ на пост: "Чем-то заболела")
Вроде тоже все симптомы на лицо. Слабость дикая, сонливость, кашляю, без ингалятора дышать тяжело. Пока не прокашляюсь все свистит. Потом какое то время тишина, без хрипов. Кроме высокой температуры. Не было ее. Держится 37.2-37.5. Недели полторы назад очень сильно заболел левый бок. Как будто мне ребра поломали. Сидеть-лежать больно, чихнуть кашлянуть-невозможно. Аж взвоешь. Спать хочу жутко, а не лечь никак. 2-е суток без сна. Решилась вколоть диклофенак(межреберная невралгия?). Нифига. Кеторол-ноль реакции. Плюнула, замахнула 100гр водки, может хоть усну. Нет. Больно. Вздохнуть больно. Врачей вызывать неохота - у них и так работы по самое не хочу, и не факт что ковид, высокая температура должна быть вроде как.
Но тут муж психанул, надоело ему слушать мои подвывания, вызвал скорую. Если бы не эта боль, не разрешила бы. Приехали упакованные, ковидные. Осмотр в машине. Пишут анамнез. Уточняю, что у меня хроническая обструктивная болезнь легких(ХОБЛ), бронхоэктатическая болезнь(БЭБ). Хроник короче я, с двумя операциями на легком. Сижу, за бок держусь, а у самой от боли, аж в глазах темнеет, пошевелилась называется. Соображаю с большим трудом. На всякий случай говорю, не падала, не ушибалась, не били(понимаю, что от меня выхлоп после водки) муж в жизни на меня руки не поднимал. Жесткое дыхание, единичные хрипы. Везем! Привезли. в травму. Снимок в норме(целая я, кто бы сомневался!). Врач-травматолог спрашивает, зачем тебя сюда привезли?! А я знаю? Сама в шоке. "Гуляй Вася!". Выхожу в коридор. Полумрак ночной травматологии, никого нет, врачей скорой нет, охраны нет. Тут я понимаю, что у меня и телефона нет. Сижу жду. Выполз охранник. Иии. требует покинуть помещение. Ну в общем-то я его понимаю, все правильно. Но куда я, если, извиняюсь, ни вздохнуть, ни. Прошу охранника позвонить мужу, чтобы забрал. Тот вызывает старшего смены. Он меня тоже выгонять. Я говорю, куда я среди ночи?! Позвоните мужу, он меня заберет, я с радостью удалюсь отсюда! Угрожает: "полицию вызову!" Вызывай. Мне уже все пофигу, слезы наворачиваются и от боли, и от обиды, и от безысходности. Приезжает ППС. Объясняю: скорая привезла, непонятно почему сюда и уехала, телефона нет, охрана помочь отказывается, бок болит, сама не доберусь(до дома пешком мин 40-50), спасите-помогите. Увезли в отделение недалеко от дома, вызвали мужа. Из участка он меня и забрал.
Вот так вот. Уезжала на скорой, а вернулась домой из полиции. Ковид-не ковид?! Еще спрашивала врачей нужна ли моя КТ-шка осенняя? Не знаю, может они так запарились, но слышала, что хроников увозят сразу в больничку.
Температура держится, бок болит, правда меньше, кашель никуда не делся, скорую вызывать уже не рискую. Откроются специалисты, сама к терапевту, а главное к пульмонологу потопаю. С учетом того что последние 2 года стабильно весна-осень я в больнице с пневмонией, может это она, родимая(правда смущает, что мокрота не "грязная"). Или обострение хрони. Лишь бы не с ковидом. Полтора месяца дома сидела. Всего раз 6 в магазин ходила. И с собачками погулять. Да и муж тоже. 4 мес после инфаркта (оба в категории риска, так что строго изоляцию соблюдали). И такая вот история вышла.
Обидно, что за год это уже второй случай со мной при определении диагноза. Сначала терапевт с пеной у рта(у нее 25 лет стаж) доказывала что у меня ОРВИ. И только моя настойчивость и действительно опыт пульмонолога помогли - она сразу меня отправила в больницу с двусторонней пневмонией. И вот теперь. Не смотря на явные признаки заболевания легких и уверения в отсутствии травмы, меня отправили по лесом погулять.
Читайте также:


