Лазер при переломе ноги
Травматическое повреждение связок – травматизация связок в результате их перерастяжения при избыточной осевой или угловой нагрузке.
Сеансы лазерной терапии назначаются для ускорения регенераторных процессов, устранение воспалительных и микроциркуляторных нарушений в зоне повреждения.
Особенно актуально применение факторов НИЛИ при лечении связок за счет их анатомически обусловленного дефицитного кровоснабжения, вследствие чего регенерация поврежденных связок значительно отстает от аналогичных показателей других тканей, имеющих более богатую васкуляризацию.
Лазерная терапия выполняется путем регулярного облучения зоны повреждения. Для потенцирования эффектов в зоне прямого лазерного облучения зоны поражения производится облучение сосудисто-нервного пучка, корреспондирующего зону поражения, а также надсосудистое облучение крови в проекции локтевой ямки для повышения общего энергетического рейтинга организма.
Продолжительность курса лазерной терапии до 14 процедур. Возможно проведение 2-го лечебного курса через 2-3 недели такой же длительности.
Травматические повреждения мягких тканей (раны, ушибы)
Раны - различные механические повреждения тканей, сопровождающиеся повреждением целостности кожных или слизистых покровов.
Длительно незаживающие раны являются большой проблемой. Такое патологии характеризуются нарушением допустимых сроков заживления раневых поверхностей. В данном случае НИЛТ может выступить в качестве наиболее оптимального вида терапии.
Главная задача лазерной терапии - стимуляция регенераторных процессов, профилактика развития осложнений (келоидных рубцов), активации противовоспалительного эффекта, пролиферации и эпителизации раны.
Основной зоной воздействия является зона раневого повреждения. При наличии гнойно-воспалительных явлений прямое лазерное облучение предпочтительно производить светом лазеров, излучающих в красном спектральном диапазоне в связи с тем, что свет красного спектрального диапазона имеют бактериостатические свойства.
В случае отсутствия гнойно-воспалительных осложнений режим воздействия избирается в зависимости от ведущего синдрома: при наличии отека и болевого синдрома выполняется воздействие с увеличенным значением частоты и мощности; для стимуляции регенераторных процессов производится низкоэнергетическое воздействие.
Для потенцирования локальных терапевтических эффектов в ране дополнительно производится воздействие на сосудисто-нервный пучок, корреспондирующий пораженную зону, экстравазальное воздействие на область локтевых сосудов и облучение проекционной зоны тимуса.
Продолжительность курса лазерной терапии до 12 процедур. Необходимость выполнения повторного курса терапии определяется результатами проведенного курса терапии. Допустимый интервал между лечебными курсами – 2-3 недели.
Ушибы мягких тканей – механические повреждения мягких тканей без нарушения целостности кожи. В задачи лазерной терапии входит устранение отека, болевого синдрома и микроциркуляторных нарушений в зоне поражения.
На завершающих этапах лечения, по мере устранения отека и болевого синдрома лазерная терапия выполняется для оптимизации микроциркуляторной гемодинамики с выбором менее интенсивного режима НИЛИ.
Продолжительность курсовой терапии определяется степенью клинического улучшения.
Перелом - нарушение анатомической целости кости вследствие травматического повреждения.
Цель лазерной терапии - устранение воспалительных явлений, отека и боли в зоне травмы, ускорение репаративных процессов и, на заключительных этапах лечения – оптимизация консолидации перелома.
Основной областью воздействия является зона перелома. При этом предпочтительно воздействие производить через окошко, специально выполненное в гипсовой повязке. Облучение зоны перелома через гипсовую повязку возможно с использованием лазеров, излучающих в ИК спектре. Следует в этом случае использовать максимальные значения мощности.
В восстановительный период, после снятия гипсовой повязки воздействие на область перелома может производиться с целью переконсолидации костной мозоли (при массивной костной мозоли).
При отсутствии отклонений в зоне консолидированного перелома рекомендуется выполнение короткого (5-7 сеансов) курса лечения на группы мышц пораженной конечности для ускорения их реституции. Воздействие производится в сканирующем контактном режиме.
Миозиты – воспалительное заболевание мышц, вызванное травмой или переохлаждением. Миозиты могут стать следствием компрессии нервно-сосудистых пучков, а также источником новых миозитов в других мышцах. Лазерная терапия направлена на устранение микроциркуляторных и воспалительных явлений в пораженной мышце и уравнивание мышечного тонуса между болевыми участками и участками компенсаторной мышечной активности.
Лечебные мероприятия включают воздействие на болевую зону по контактной сканирующей методике, сканирующее воздействие по периферийной зоне мышцы и облучение зон прикрепления мышцы к апофизам.
Продолжительность курса терапии до 10 процедур. Необходимость повторного лечения определяется по результатам текущего курса.
Фибромиалгический синдром – группа заболеваний, характеризующаяся появлением в мышцах болезненных уплотнений, участков фиброза, обусловленных сопутствующими заболеваниями опорно-двигательной системы, травматическими повреждениями мышц или же хроническим переутомлением пораженной мышцы.
Лазерная терапия направлена на ликвидацию участка фиброза, болевого синдрома и связанных с ними моторных, микроциркуляторных и метаболических нарушений.
В список лечебных мероприятий входит воздействие на область болевой зоны, определяемой на основании пальпации, облучение мышцы вне зоны поражения по сканирующей методике, контактное стабильное воздействие в местах прикрепления пораженной мышцы.
Продолжительность курса терапии до 12 процедур; также существует необходимость проведения повторного лечебного курса через 3-4 недели продолжительностью 8-10 процедур.
Реабилитация после травмы мышцы.
Целью лазерной терапии является ускорение репаративных процессов в зоне поражения, восстановление мышечной активности в зоне поражения, оптимизация микроциркуляторной гемодинамики, профилактика склеротических (фибромиалгических) процессов.
Лазерная терапия заболевания включает контактное стабильное облучение зоны травматического повреждения мышцы, контактное стабильное воздействие в участках прикрепления мышцы, облучение периферического сосудисто-нервного пучка, корреспондирующего пораженную зону, облучение крови в проекции локтевых сосудов.
Продолжительность курса терапии 12-14 процедур. Необходимость повторного лечебного курса определяется результатами лечения.
Реабилитация после травматического повреждения связок.
Целью лазерной терапии аппаратами типа является ускорение репаративных процессов в зоне повреждения, профилактика развития контрактур.
Основным видом воздействия является планомерное облучение зоны поражения. Дополнительно выполняется экстравазальное облучение локтевых сосудов и сосудисто-нервного пучка, корреспондирующего пораженную зону.
Продолжительность курсовой терапии не менее 12 процедур. Необходимость повторного лечения определяется по результатам лечения.
Главная → Терапия → Лазеротерапия при переломах
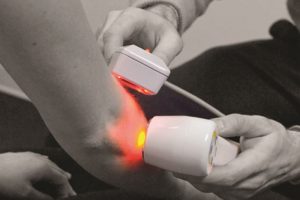
Перелом – нарушение целостности кости вследствие травмы, падения, ДТП, промышленной или природной катастрофы.
Признаки перелома
В результате непомерной нагрузки на кость происходит ее деформация, или, попросту говоря, перелом. Распознать его можно по ряду признаков:
- подвижность кости;
- хруст при травме (крепитация);
- болевой синдром;
- отек травмированного места;
- внешняя деформация;
- при открытых переломах – обломки кости в ране.
Кроме того, у больного проступает нездоровая бледность, учащается сердцебиение, наблюдаются скачки артериального давления, в особо тяжелых случаях спутанность сознания и обморок.
Методы диагностики переломов
При переломе могут отсутствовать один или несколько признаков, в этом случае пациента, после визуального осмотра, отправляют на рентгенографию или ультразвуковое исследование кости. Окончательный диагноз выставляют по их результатам.
Возможные осложнения
Не долеченный или вовремя не диагностированный перелом может стать причиной развития гангрены, остеомиелита, закупорки вен или паралича. Именно по этой причине необходима своевременная диагностика и лечение.
Лечение переломов
Лечение оперативное или консервативное осуществляют только в травмпункте или травматологическом отделении больницы. При неосложненных переломах накладывают гипсовую повязку или лангету, в некоторых случаях делают это под местной анестезией. При отягощенных переломах пострадавший нуждается в госпитализации. При переломах со смещением или компрессионных переломах уместно скелетное вытяжение. Если зафиксировать кость при помощи гипсовой повязки не представляется возможным, например, при переломе шейки бедра, то в ход идут различные металлоконструкции:
- внутренние: пластины, винты, штифты, скобы, спицы и т.д.;
- и внешние: компрессионно-дистракционные аппараты. Наибольшую популярность получил аппарат Елизарова.
В качестве дополнения к оперативной и стационарнойтерапиииспользуют лечебную физкультуру, массаж и различное физиотерапевтическое лечение:
- на первых этапах УВЧ, ультразвук и индуктотермию. Эти процедуры проводят для снятия боли, уменьшения отечности и восстановления кровообращения;
- на втором этапе применяют электростимуляцию мышц, электрофорез, ультрафиолетовое облучение и фонофорез;
- для ускорения процесса сращивания костей применяют лазерную терапию.
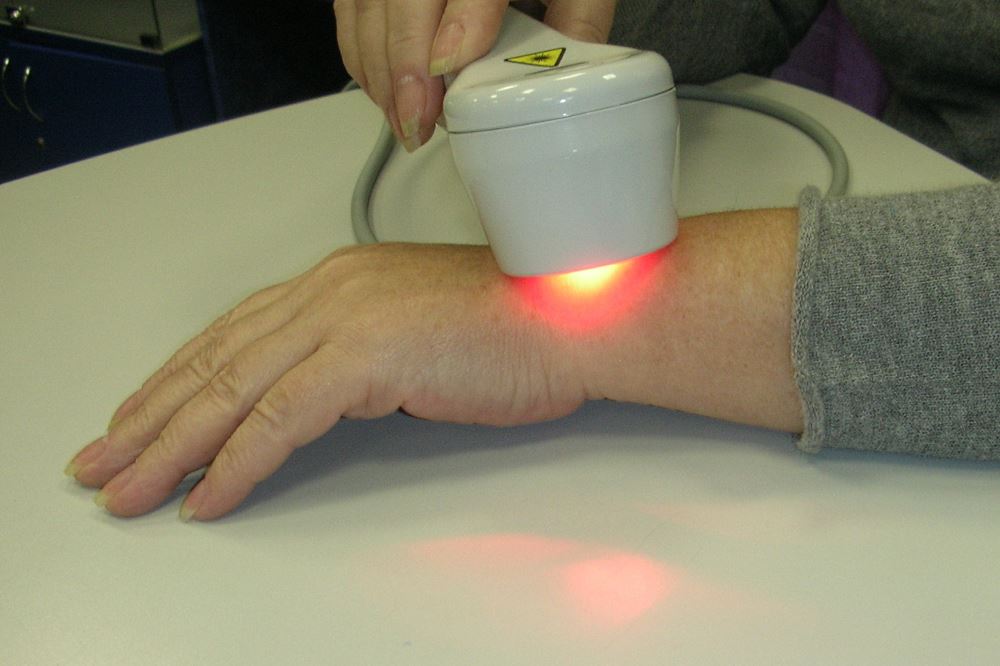
Лазер – оптическое устройство, испускающее поток высокоорганизованного в пространстве и времени электромагнитного излучения одного цвета. Лечебный эффект лазера кроется в уникальной длине волны, благодаря которой инфракрасный луч лазера проникает в глубины организма. Движущуюся по сосудам кровь лазер побуждает интенсивнее поставлять в клетки питательные вещества и кислород. В зависимости от длины волны лазер может использоваться в терапии для ускорения обмена веществ, что позволяет увеличить скорость регенерации тканей, снять воспаление и боль, уменьшить отеки. Благодаря направленности луча лазеротерапия действует именно на тот участок, на который он нацелен. Длина волны позволяет лучу проникнуть глубже по сравнению магнитной терапией и воздействовать на те ткани, которые недоступны магнитному полю.
Противопоказания к лазерной терапии
Несмотря на эффективность физиотерапевтического лечения при переломах, в некоторых случаях терапия противопоказана:
- лихорадка и сильно повышенная температура;
- открытая форма туберкулеза легких;
- остеомиелит или сепсис, развившиеся как осложнение после сложного перелома;
- злокачественное новообразование;
- нарушение свертываемости крови или патологии в работе органов кроветворения;
- беременность;
- период грудного вскармливания; детский возраст.
Перед процедурой лазеротерапии пациент обязательно должен предупредить врача о наличие пластин, спиц, винтов, скоб, спиц, кардиостимуляторов и прочих инородных включений в теле.
После перелома нужно прежде всего восстановить целостность поврежденной кости. С этой целью используются методы вытяжения, иммобилизации и хирургическое вмешательство. Но не меньшее значение имеет возвращение подвижности, иннервации, трофики травмированной конечности. Медицина располагает множеством методик, направленных на реабилитацию после переломов, и одной из наиболее значимых является физиотерапия.
Фото 1. Физиотерапия - эффективный способ лечения травм. Источник: Flickr (Ace Physio).
Что такое физиотерапия
Так называется один из разделов клинической медицины, изучающий и применяющий для лечения природные факторы. О целебном влиянии тепла, воды, света, воздуха, магнитного поля на организм известно очень давно, а научный подход позволил эффективно использовать их в современной медицинской практике.
Значение применения физиопроцедур при переломе
Значимость физиотерапевтических процедур на этапах лечения и реабилитации после переломов переоценить трудно. В составе комплексной терапии они способствуют выздоровлению и возвращению трудоспособности, облегчают состояние пациента. Основные задачи физиолечения:
- профилактика атрофии мышц и формирования контрактур;
- уменьшение отечности;
- устранение болевого синдрома;
- улучшение микроциркуляции и, соответственно, питания тканей;
- предотвращение инфекционно-воспалительных процессов при открытых переломах.
Правильно подобранный комплекс процедур не только способствует выздоровлению, но и позволяет снизить медикаментозную нагрузку на организм.
Принципы применения физиотерапии
В каждой сфере медицины очень важен грамотный подход к использованию имеющихся средств терапии. Соблюдение основных принципов физиолечения делает его эффективным и безопасным:
- Назначение процедур в соответствии со стадиями процесса регенерации костной ткани. Для каждого этапа существуют собственные методы.
- Коррекция видов и объемов терапии по мере заживления. Требования к физиотерапевтическому воздействию со временем меняются.
- Регулярность означает прохождение полного курса, поскольку эффект наступает после определенного количества сеансов.
- Индивидуальный подход. Каждая травма имеет свои особенности, обязательно также учитывать состояние и возраст пациента.
- Комбинирование нескольких методов усиливает положительное влияние физиотерапии.
Это важно! Немалое значение в применении методов физиотерапии имеет дисциплинированность и ответственность самого пациента. Самовольное прерывание назначенного курса или нерегулярное посещение процедур снижают эффективность терапии.
Три этапа физиотерапии при переломах
Выбор конкретных способов физиолечения напрямую зависит от стадии регенерации костной ткани. Для каждой из них предусмотрены определенные процедуры, дающие максимальный эффект именно на этом этапе.
В первые 2-3 суток наряду с травматическим воспалением идет процесс аккумуляции нужных для восстановления микроэлементов в месте повреждения.
Далее на протяжении 3 или 4 недель формируется костная мозоль, хрящевая ткань, восстанавливаются нервы и сосуды.
На третьей стадии, которая длится от 25 до 40 дней, кость обретает прочность за счёт накопления кальция и уже может выдерживать привычные нагрузки.
Завершающий этап – полное восстановление костной структуры и резорбция ненужных остатков тканей.
В эти несколько дней физиолечение направлено на уменьшение болезненных ощущений, стимулирование оттока жидкости от поврежденной области, при открытом переломе – дезинфекцию раны и профилактику воспаления.
Уже на вторые сутки показаны ежедневные 15-минутные сеансы. Воздействие высокочастотного электромагнитного поля способствует расширению сосудов кровеносной системы. За счет этого активизируется кровоток, уменьшаются отеки, снижается интенсивность болевых ощущений.
Под влиянием постоянного и переменного магнитного поля в костях ускоряется минеральный обмен, что ускоряет срастание отломков. Кроме того, стимулируется рост клеток костной ткани. Обычно назначается от 10 до 15 процедур, при этом наличие металлических креплений (после остеосинтеза) или гипсовой повязки препятствием для терапии не являются.
Курс лечения предполагает 10 или 15 сеансов, во время которых накладываются электроды. Подаваемые на область поражения ритмические импульсы активизируют микроциркуляцию, благодаря чему спадает отек. В результате уменьшается также и болевой синдром.
Данная процедура предназначена для обезболивания после перелома. Электрическое поле способствует глубокому проникновению в ткани растворов новокаина либо лидокаина, устраняя болевые ощущения. Требуется провести 10-15 процедур продолжительностью около 20 минут. на это время по обе стороны от травмированного участка конечности накладываются 2 линии электродов.
Так называется прибор, генерирующий инфракрасное излучение. Под его воздействием прогреваются глубоко лежащие ткани. Тепло способствует активизации обменных процессов, кровотока, расширению сосудов. Гематомы и отеки быстро рассасываются, улучшается кровообращение.
Физиопроцедуры в этом периоде лечения направлены, прежде всего, на ускорение заживления перелома за счет образования костной мозоли. Вторая цель – профилактика мышечной атрофии и сохранение подвижности суставов.
На этом этапе кинетическое действие электрического поля используется для введения в область поражения необходимого для формирования костной ткани кальция. Он находится в самой активной химической форме ионов. Для достижения нужного эффекта на обе конечности накладывается по одному электроду с действующим веществом. Эта процедура компенсирует нехватку кальция и ускоряет образование костной мозоли.
Во время массажных сеансов снимается мышечный спазм, благодаря чему мышечные волокна не атрофируются. Улучшается также кровообращение и питание тканей. Поскольку сама область перелома зафиксирована гипсом, массируются прилегающие открытые участки конечности.
Общее субэритемное ультрафиолетовое облучение применяется для расширения мелких сосудов. Используется в минимальных дозах, согревает, оказывает эритемное воздействие местно. Активизация микроциркуляции способствует питанию тканей необходимыми микроэлементами, насыщает кислородом.
Разночастотные интерференционные токи тоже направлены на улучшение кровообращения в мелких сосудах. Если на первом этапе лечения физиотерапевтическими методами они применялись для устранения отека, то теперь целью является улучшение циркуляции крови в капиллярах для питания тканей.
К этому времени кость уже полностью срастается за счет сформированной костной мозоли. После снятия иммобилизирующей гипсовой повязки нужно восстановить двигательные функции конечности в полном объеме. Именно это является главной задачей физиотерапии на данном этапе. Наряду с упражнениями для разработки суставов и мышц применяются два метода.
Отек образуется не только после травмы, как следствие инфильтрации тканей, но и в период ношения гипсовой повязки. После снятия гипса воздействие ультразвуком ускоряет лимфодренаж, активизирует кровообращение. Кроме того, активизируется процесс образования новых капилляров в области повреждения.
Фото 2. Использовать аппараты для физиотерапии нужно только под надзором специалиста. Источник: Flickr (Kenneth Uzquiano).
Противопоказания к проведению физиопроцедур
Физиотерапия основана на принципах лечения природными факторами, но на ее использование тоже накладываются определенные ограничения. Чтобы назначить те или иные процедуры, врачу требуется тщательно изучить анамнез пациента, выявив возможные противопоказания. Также должно учитываться состояние больного, его возраст. Нельзя применять физиолечение после переломов в следующих случаях:
- тяжелое состояние;
- лихорадка, гипертермия (повышение температуры);
- легочный туберкулез в открытой форме;
- выраженная недостаточность печени или почек;
- злокачественные образования;
- инфекционные осложнения перелома (остеомиелит, сепсис).
Обратите внимание! Относительными противопоказаниями являются беременность, лактация, наличие металлических эндопротезов, кардиостимуляторов (о них нужно обязательно сообщать перед назначением курса физиотерапии).
Лицам с нарушениями свертываемости крови (гемофилией) некоторые процедуры категорически запрещены.
Кроме того, важно знать, что не все виды физиолечения разрешены детям младшего возраста.
Эффективность физиотерапии при переломах
Физиолечение применяется для ускорения восстановительных процессов не один десяток лет в комплексе с медикаментозной терапией и ЛФК.
Эффективность метода доказана давно, а в последнее время его роль в лечении переломов постоянно увеличивается.
Не принося вреда организму, физиопроцедуры способствуют регенерации и срастанию костей, улучшают трофику тканей. При этом медикаментозная нагрузка на организм существенно снижается.
Артроз коленного сустава справедливо называют бичом нашего времени. Особенно часто встречается эта патология у женщин старше 40 лет. Лазеротерапия при артрозе коленного сустава считается эффективным лечебным методом, помогающим избавиться от серьезных осложнений этого недуга.
На чем же основано мнение об эффективности лазеротерапии при воспалении коленного сустава, в чем его преимущества и существуют ли противопоказания для лечения лазером?
Чем опасен артроз коленного сустава

Помочь тогда сможет лишь операция по эндопротезированию, что не всегда возможно в связи с дороговизной и массой противопоказаний к ней. Поэтому важнее всего при артрозе колена поддерживающее лечение, позволяющее остановить процесс разрушения хряща.
Медикаментозная терапия при любом виде артроза имеет множество побочных эффектов и противопоказаний.
Особенно это относится к нестероидным противовоспалительным препаратам (НПВП), используемых при любых суставных болях (ибупрофен, диклофенак, нимесулид и др.) При многих заболеваниях использование НПВП вообще противопоказано (патологии почек, печени, желудка). Метод лазеротерапии при артрозе коленного сустава имеет максимум положительных результатов и минимум противопоказаний.
Квитэссенция воздействия лазера при артрозе

Лазеротерапия позволяет воздействовать только на участок патологии, не затрагивая здоровые ткани. Современные лазерные устройства способны работать в разных режимах (импульсный, модулированный), воздействуя различными длинами и ритмами волн (БИО режим и др.).
Методики лазеротерапии также абсолютно разные: с применением лазера на определенном расстоянии (дистантная методика) или непосредственно на кожу (контактная). Лечебное воздействие лазера зависит от множества параметров: плотности светового пучка, длины волны, времени воздействия. При прохождении через ткани идет рассеивание светового луча, его поглощение тканями и передача к месту патологии.
При лечении артрозов используется низкоинтенсивный лазер, делящийся на красный (с проникновением на 1-2 мм вглубь тканей) и инфракрасный (с проникновением на 80 мм в мягкие ткани и на 25 мм в толщу кости).
Эффективнее всего используют лазер при заболеваниях, связанных с:
- Воспалительными процессами;
- Болевыми проявлениями;
- Нарушенной микроциркуляцией;
- Необходимостью стимуляции восстановления разрушенных тканей.

Все вышеперечисленные преимущества лечения лазером являются находкой при артрозе коленного сустава.
Плюсы лазерной терапии
В медицине используют лазер практически во всех областях: от хирургии (для лечения переломов, ожогов, тромбофлебитов) до спортивной реабилитологии (для восстановления после перегрузок и травм) и косметологии (при процедурах лазерной шлифовки кожи). Трудно найти другой метод лечения, имеющий столько же достоинств, сколько имеет метод лазеротерапии.
- Безопасности и безболезненности процедур;
- Отсутствия побочных эффектов;
- Возможности совмещения с другими методами лечения;
- Минимума абсолютных противопоказаний;
- Ускоренного темпа выздоровления.
Доказано, что опасность получения какой-либо дозы радиации при использовании лазера отсутствует: для здоровья человека лазерный свет не опаснее обычной лампочки. Зато его эффективность при лечении артроза может потеснить многие методы борьбы с этой патологии.
Противопоказания
Лазеротерапия отличается от других методов лечения тем, что имеет минимальное количество абсолютных противопоказаний.
К таким противопоказаниями к лечению лазером относят случаи:
- Индивидуальной непереносимости;
- Заболеваний крови (анемии, нарушения свертываемости);
- Беременности в первом триместре;
- Заболеваний щитовидной железы;
- Отрытой формы туберкулеза.



Большинство других патологий являются относительными противопоказаниями для лазерной терапии. Такими противопоказаниями могут являться нарушения типа:
- Сердечно-сосудистых;
- Почек и печени (в т.ч. и тяжелых);
- Расстройств мозгового кровообращения;
- Туберкулеза в хронической стадии;
- Онкопатологий.
Относительные противопоказания обычно временные. Впоследствии врач может посчитать их допустимыми для лазеротерапии.
Польза лазеротерапии при артрозе
Лечение лазером при артрозах трудно заменить другим видом терапии. При различных воспалениях суставов используются свойства лазера:
- Достижения обезболивающего, противовоспалительного и иммуностимулирующего эффекта;
- Активизации клеточного метаболизма и микроциркуляции крови;
- Анестезирующего эффекта для нервных окончаний и обезболивания;
- Стимуляции восстановительных процессов в поврежденных тканях.
Преимуществами метода лазеротерапии при лечении артроза коленного сустава является его способность:
- Снятия воспаления с первых сеансов использования;
- Усиления кровотока и очищения места патологии от пораженных клеток;
- Ускорения клеточного метаболизма и стимуляции регенерации в месте поражения;
- Исключения риска инфицирования тканей при процедуре;
- Сохранения лечебного эффекта после окончания курса лечения;
- Сохранения подвижности сустава (при использовании на ранних стадиях).

Лазер при гонартрозе
На самом деле этот недуг сопровождается дегенеративными процессами с избыточным разрастанием костной ткани сустава в виде шипов. В итоге гонартроз приводит к нарушению эластичности суставного хряща и потере его амортизационных свойств с постепенным размягчением и разрушением.
Это хроническое заболевание обычно поражает внутреннюю часть коленного сустава и часто встречается в пожилом возрасте или у пациентов с чрезмерной нагрузкой на коленный сустав (у профессиональных спортсменов или тяжело работавших людей).
Это заболевание имеет три стадии:
- 1 стадии характерны быстрая утомляемость и ощущение дискомфорта в суставе;
- 2 стадии типичны суставные боли даже после незначительной нагрузки;
- 3 стадия сопровождается уже болями в коленях в состоянии покоя, ей также сопутствует деформация сустава с риском полной обездвиженности.
Особенно печально то, что гонартроз в запущенной стадии приводит больного к полной неподвижности и необходимости эндопротезирования. Насколько же эффективна лазеротерапия при данной патологии и как лечить гонартроз лазером?
Лазер при гонартрозе используется особенно успешно. Инфракрасные или ультрафиолетовые лучи при проникновении в больной сустав стимулируют активность его клеток к восстановлению. Благодаря разрастанию нового слоя клеток формируется защитный слой вокруг пораженного сустава, что снижает боль, восстанавливает суставную подвижность и предупреждает прогрессирование недуга.
Лазеротерапия при гонартрозе ускоряет регенеративные процессы в суставном хряще и усиливает эффект от лечения другими традиционными методами (использования медикаментов, мануальной терапии, грязелечения и др.) Особым достоинством лазеротерапии при гонартрозе является сохранение эффекта от лечения на продолжении месяца после окончания процедур.

Как происходит лечение лазером
Лазерная терапия при артрозе проводится врачом-физиотерапевтом в стационаре или амбулаторно. Обычно для лечения используют инфракрасный лазер с глубоким проникновении его луча (на 2,5 сантиметра в костные структуры и на 6-8 сантиметров вглубь мягких тканей).
Обычно артроз лечится курсами лазеротерапии от 7 до 15 процедур, с длительностью 10-15 минут. Допускается такое лечение ежедневно или через день. Иногда врач на первых порах может назначить большие перерывы между процедурами (2 процедуры в неделю) для облегчения симптомов обострения артроза.
При лечении артроза коленных суставов обычно используются лазерные установки типа Алмаг-01, ДЭНАС или Орион-5.
В последнее время используются новые технологии лазеротерапии – например, применение холодных лазерных лучей. При этом луч лазера передает импульсную волну без прогревания тканей. Такая современная методика лазеротерапии особенно эффективна в момент обострения хронических воспалений, так как позволяет быстро снять боль, отечность и стимулировать восстановление пораженного хряща.
Еще одним прогрессивным методом лазеротерапии при артрозе колена служит применение лазерного массажера. Этот метод совмещает использование методов массажных роликов с одновременным воздействием холодного лазера.

Сочетание лазера с другими видами лечения
Лечение артроза лазером хорошо сочетается с другими методами терапии (магнитотерапии, лекарственного фотофореза, ультразвука, массажа). При этом важно, чтобы между лечением лазером и другими видами физиотерапии прошло не менее получаса.
Существуют также недопустимые для сочетания с лазером методы физиотерапии (теплолечение, электросон, индуктотермия и др.) В любом случае схема и методика лечения артроза коленного сустава разрабатывается врачом с учетом индивидуальных особенностей пациента.
Лечение лазером артроза коленных суставов помогает существенно улучшить состояние пациентов, нередко спасая их от обездвиженности. Особенно эффективна лазеротерапия при артрозе больным в самом начале заболевания, когда этот метод позволяет им полностью избавиться от всех проявлений и последствий воспаления коленного сустава.
Читайте также:


