Костный анкилоз голеностопного сустава мсэ

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
- Как выявить
- Признаки
- Диагностика
- Как избавиться

Анкилоз голеностопного сустава — это заболевание, для которого характерно полное отсутствие подвижности сустава в результате воспалительного процесса или повреждения. При этом стопа может быть зафиксирована как в функционально выгодном, так и в невыгодном положении, что сильно мешает самостоятельному передвижению.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Патология бывает костной или фиброзной, а также болезненной или полностью безболезненной.
Первое, что нужно сделать для диагностики – уложить пациента на кушетку так, чтобы его голени были прижаты к поверхности стола как можно сильнее. Затем стопу, которая начинает свисать или которая находится под подозрением на анкилоз, обхватывают правой рукой и начинают производить сгибающие и разгибающие движения.
При этом голеностоп иногда полностью остается неподвижным, то есть согнуть или разогнуть ногу не получится. Если же анкилоз пока не полный, тогда пациент будет испытывать довольно сильную боль.
Основной признак этой болезни – неподвижность сустава. Именно это позволяет быстро поставить правильный диагноз и назначить лечение.
Другие симптомы принято считать второстепенными, и они будут зависеть от того, как был зафиксирован поражённый сустав. Причём, если анкилоз фиброзный, тогда болевые ощущения становятся довольно значительными при качании ноги из стороны в сторону. При костном варианте болевые ощущения полностью отсутствуют.
На начальной стадии анкилоз вполне можно спутать с контрактурой. Обусловлено это тем, что оба эти заболевания имеют похожие симптомы, да и прогрессируют они довольно быстро. Несмотря на некоторую схожесть, причины этих болезней различны. Так, контрактура возникает при развитии рубцовой ткани внутри суставной сумки, а анкилоз – процесс, который начинается во время воспаления, и при этом пациент не получил необходимое лечение.
Такими воспалительными процессами могут быть артриты или артрозы. К другим причинам следует отнести длительное пребывание конечности в загипсованном состоянии либо при развитии гнойного процесса, развившегося внутри суставной полости.
Всё это приводит к тому, что фиброзная ткань начинает разрастаться, что приводит к полной неподвижности конечности в этом месте. Чаще всего такое состояние характерно для пожилых людей, в молодости же это довольно редкое явление.
Анкилоз голеностопного сустава, который по МКБ 10 будет шифроваться как M24.6 — патология, которая довольно просто диагностируется уже при первичном осмотре. В процессе обследования также проводится измерение угла движений, которые могут быть выполнены голеностопом.
По результатам этих исследований выявляют порочное и функционально удобное положение конечности. Также диагностика включает в себя рентгенографию, а при тяжёлых диагностических случаях это может быть и МРТ- исследование.
Обычно этого вполне хватает для того, чтобы поставить правильный диагноз и назначать лечение.

Лечение бывает как консервативным, так и оперативным. Если стопа находится в функционально выгодном положении, то есть человек может передвигаться без особых проблем, тогда операция не является обязательной.
В этом случае основной целью будет защита голеностопа от возможных перегрузок, что проводится с помощью лечебной физкультуры. Также пациенты с этим диагнозом должны научиться правильно ходить. При необходимости следует использовать костыли или трость.
Лечение желательно начинать с самых первых симптомов. Только тогда можно избежать серьёзных осложнений, которые могут возникнуть в опорно-двигательном аппарате. Такие осложнения могут быть настолько серьёзными, что есть риск даже получить инвалидность.
Если анкилоз голеностопного сустава перешёл в хроническую форму, а также пациент практически не может самостоятельно передвигаться, тогда может понадобиться операция. При запущенных формах иногда требуется полная замена сустава.
Если есть возможность сохранить сам сустав, тогда проводится его рассечение, а его поверхности покрываются специальным материалом, который обеспечивает нормальное движение.
- Воздействие и преимущества озонотерапии при остеохондрозе
- Проявления и диагностирование дегенеративного стеноза позвоночного канала
- Проявления и терапия люмбалгии поясничного отдела позвоночника
- Лечение спондилеза пояснично крестцового отдела позвоночника
- Проявления и терапия теносиновита коленного сустава
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
07 июня 2019
- Вопрос по лечению невралгии плеча
Может ли протрузия быть причиной таких симптомов?
Вопрос по смешиванию лекарств в одном шприце
Боль в крестце после прыжка в воду
Войти через uID
Деформирующий артроз — самое распространенное хроническое заболевание суставов, характеризующееся дегенерацией суставного хряща, дистрофическими нарушениями в эпифизах сочленяющихся костей, компенсаторным краевым новообразованием костной ткани и изменением суставных поверхностей костей со снижением или утратой функции пораженного сустава. В процесс вовлекаются и окружающие сустав ткани.
Артрозы разделяют на первичные и вторичные . Первичный, или генуинный, деформирующий артроз возникает вследствие чрезмерной механической или функциональной перегрузки здорового хряща с последующей его дегенерацией и деструкцией. К первичному остеоартрозу относится идиопатический остеоартроз у лиц молодого возраста, инволютивный остеоартроз у пожилых людей. Вторичный артроз развивается в результате дегенеративного поражения уже предварительно измененного суставного хряща под влиянием внешних или внутренних факторов, способствующих изменению физико-химических свойств хряща или нарушающих нормальное соотношение суставных поверхностей, что приводит к неправильному распределению нагрузки на них. Вторичные артрозы развиваются при нарушении обмена, при травмах, на фоне врожденной дисплазии, после воспалительных процессов в суставе. Таким образом, по этиологии различают идиопатический, диспластический, посттравматический и воспалительный деформирующий артроз.
Из указанных этиологических форм особого внимания заслуживает прогностически наиболее неблагоприятная группа больных с деформирующим артрозом посттравматической этиологии. Развитие клинических проявлений и морфологических изменений, характерных для деформирующего артроза, отмечается уже в первый год после травмы, а у значительного большинство больных в срок до 3 лет эти изменения достигают выраженной степени. В связи с быстрым прогрессированием дегенеративно-дистрофического процесса компенсаторно-приспособительные реакции у больных этой группы не успевают в достаточной мере развиться и менее устойчивы. Недостаточная эффективность компенсаторных механизмов приводит у больных с посттравматическим артрозом к более выраженным нарушениям статико-динамической функции.
Больные, страдающие остеоартрозом, предъявляют жалобы на ноющие или грызущие боли в пораженном суставе, усиливающиеся при переходе от покоя к движениям, после нагрузки, при падении атмосферного давления, а также при пребывании в условиях пониженной температуры и повышенной влажности. По мере развития патологического процесса функция сустава снижается, появляется гипотрофия и снижение силы мышц бедра, формируется сгибательно-приводящая контрактура (при коксартрозе), в связи с этим возможно опорное укорочение конечности. Ограничение функции определяется анатомическими особенностями каждого сустава, локализацией и выраженностью костных краевых разрастаний и степенью дегенерации суставного хряща.
Для характеристики нарушения функции сустава уточняют следующие показатели: ограничение амплитуды движений, тип (сгибательная, разгибательная, приводящая) и степень выраженности контрактуры (незначительная, умеренная, выраженная и значительно выраженная), опорное укорочение конечности, гипотрофию мышц бедра и голени, рентгенологическую стадию процесса.
РЕНТГЕНОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ (по Н.С.Косинской) - только она используется в практике МСЭ.
I – незначительное ограничение движений, небольшое, неотчетливое, неравномерное сужение суставной щели, легкое заострение краев суставных поверхностей (начальные остеофиты); незначительные - ограничения подвижности в суставе и гипотрофия мышц конечности (иногда вообще без гипотрофии).
II – общее ограничение подвижности в суставе,более выраженное в определённых направлениях, грубый хруст при движениях, умеренная амиотрофия, выраженное сужение суставной щели в 2-3 раза по сравнению с нормой, значительные остеофиты, субхондральный остеосклероз и кистовидные просветления в эпифизах;умеренно выраженные гипотрофия мышц конечности и ограничение движений в суставе.
При костном анкилозе сустава - должен указываться диагноз не ДОА, а:"анкилоз сустава".
Иногда в случае анкилоза в суставе может выставляться диагноз ДОА IV ст. - но, строго говоря, это неправильно, если пользоваться классификацией экспертов МСЭ по Косинской (поскольку она 3-х-стадийная).
Нарушение функций суставов.
I степень — для плечевого и тазобедренного ограничение амплитуды движения не превышает 20-30°; длялоктевого,лучезапястного,коленного,голеностопного амплитуда сохраняется в пределах не менее 50° от функционально выгодного положения, для кисти в пределах 110-170°.
II степень — для плечевого и тазобедренного амплитуда движений не превышает 50°, для локтевого, лучезапястного, коленного, голеностопного — уменьшается до 45-20°.
III степень: сохранение амплитуды движений в пределах 15°, либо неподвижность суставов, анкилоз в функционально выгодном положении.
IV степень: суставы фиксированы в функционально невыгодном (подтянутом) положении.
Функциональные возможности больного (функциональные классы — ФК). I ФК — возможность выполнения всех повседневных обязанностей полностью, без посторонней помощи. II ФК — адекватная нормальная активность, невзирая на затруднения вследствие дискомфорта или ограниченной подвижности в одном или более суставах. III ФК — невозможность выполнения малого числа или ни одной из обычных обязанностей и самообслуживания. IV ФК — значительная или полная
нетрудоспособность, прикованность к постели или коляске, малое или полное отсутствие самообслуживания.
Понятие статико-динамической функции включает в себя оценку функции пораженного сустава и состояние компенсаторных процессов.
Механизмы компенсации при поражении нижних конечностей направлены на устранение укорочения конечности и улучшение се опорности, вызванных наличием различной степени выраженности контрактуры пораженного сустава, анатомическим или опорным укорочением конечности.
Клиническими показателями состояния компенсации является перекос и наклон таза, состояние поясничного отдела позвоночника, увеличение амплитуды подвижности в контралатеральном суставе и смежных суставах пораженной конечности, перенос нагрузки на здоровую конечность, формирование эквинусной установки стопы, гипотрофия мышц бедра и голени.
Рентгенологические показатели компенсации выражаются в склерозе костной ткани наиболее нагружаемых отделов сустава, в увеличении площади опорной поверхности, различной степени выраженности остеопороза сочленяющих костей и кистевидной перестройке, наличии дегенеративно-дистрофических поражений смежных суставов, поясничного отдела позвоночника и суставов контралатеральной конечности.
Выделяют 4 степени нарушения стато-динамической функции (СДФ) при ДОА.
1.Незначительное нарушение статико-динамической функции сопровождается незначительным нарушением функции пораженного сустава (амплитуда движений в суставе уменьшена не более чем на 10% от нормы). Боли ноющего характера в области пораженного сустава появляются после длительной ходьбы (3—5 км) или значительной становой нагрузки, исчезают после кратковременного отдыха, темп ходьбы более 90 шаг/мин. Рентгенологически определяется I стадия процесса. Срыва компенсаторных механизмов локомоторного аппарата нет.
2.Умеренное нарушение статико-динамической функции (СДФ) находится в пределах от (начальный этап умеренных нарушений):
жалобы на ноющие боли в области пораженного сустава, появляющиеся при ходьбе на расстояние 2 км и проходящие после отдыха, хромоту при ходьбе. Больные периодически пользуются при ходьбе дополнительной опорой—тростью. Количество шагов не превышает 150 при 100-метровой функциональной пробе, темп ходьбы 70—90 шаг/мин. Определяются умеренная артрогенная контрактура, опорное укорочение конечности не более 4 см; гипотрофия мышц бедра с уменьшением длины его окружности на 2 см; снижение мышечной силы на 40%. Рентгенологически выявляется I или II стадия деформирующего артроза пораженного сустава. Компенсаторные механизмы функции опоры и движения соответствуют стадии относительной компенсации.
Умереное нарушение СДФ (прогрессирующий этап умеренных нарушений) характеризуется жалобами на постоянные боли в пораженном суставе, выраженную хромоту при движении, стартовые боли. Без отдыха больной может пройти расстояние до 1 км, постоянно пользуясь дополнительной опорой — тростью. Количество шагов при 100-метровой функциональной пробе не превышает 180, темп ходьбы — 45—55 шаг/мин. Выявляются выраженная артрогенная контрактура, опорное укорочение — 4—6 см; гипотрофия мышц бедра с уменьшением длины его окружности на 3—5 см, голени — на 1—2 см; снижение мышечной силы от 40 до 70%. Рентгенологически выявляют II и III стадию процесса. Имеют место анатомо-функциональные изменения в крупных суставах нижних конечностей и поясничного отдела позвоночника без вторичных неврологических расстройств. Компенсаторные механизмы функции опоры и движения соответствуют стадии субкомпенсации.
3.Выраженное нарушение СДФ характеризуется постоянными интенсивными болями не только в пораженном суставе, но и в области контралатерального сустава и поясничного отдела позвоночника. Выявляется выраженная хромота при ходьбе на расстояние не более 0,5 км без отдыха. При ходьбе постоянно пользуются дополнительной опорой — тростью + костыль или два костыля. Количество шагов при 100-метровой функциональной пробе превышает 200, темп ходьбы составляет 25—35 шаг/мин. Артрогенная контрактура выражена значительно, опорное укорочение составляет 7 см и более, гипотрофия мышц бедра с уменьшением длины его окружности на 6 см и больше, голени — на 3 см и больше; снижение мышечной силы более 70%. Рентгенологически выявляется II-III,III стадия деформирующего артроза пораженного сустава, выраженное дегенеративно-дистрофическое поражение крупных суставов и позвоночника с вторичным стойким болевым и корешковым синдромом. Компенсаторные механизмы функции опоры и движения соответствуют стадии декомпенсации.
4.Значительно выраженное нарушение СДФ.
Практическая неспособность к самостоятельному передвижению (лежачие, постельные больные или способные с громадным трудом с посторонней помощью встать у кровати и сделать несколько считанных шагов - в пределах нескольких метров от кровати - с ходунками И помощью другого лица).
Выделяют три варианта течения заболевания , включая частоту и тяжесть обострения. При медленно прогрессирующем типе течения выраженные анатомо-функциональные изменения в суставе развиваются в срок 9 лет и более после возникновения патологического процесса — компенсированный тип без реактивного синовиита с редкими его обострениями; при прогрессирующем типе течения такие изменения развиваются в срок от 3 до 8 лет — субкомпенсированный тип с признаками вторичного реактивного синовиита и в сочетании с поражением сердечно-сосудистой системы (атеросклероз, гипертоническая болезнь). К быстро прогрессирующему типу течения остеоартроза относят такое течение, при котором выраженные анатомо-функциональные изменения развиваются в срок до 3 лет после возникновения заболевания — декомпенсированный тип с частым реактивным синовиитом в сочетании с сопутствующей патологией.
Обострение вызывается чаще провоцирующим фактором (переутомление, перегрузка сустава, переохлаждение, иногда в результате воздействия токсичных веществ или инфекции). Обострение синовиита клинически проявляется усилением болей, небольшой припухлостью, появлением выпота в суставе, повышением температуры кожи без изменения ее цвета. При пальпации обнаруживают болезненность по ходу щели сустава, в местах прикрепления сухожилий в области сустава, ограничение подвижности. Может быть увеличена СОЭ до 20—25 мм/ч. При пункции сустава получают прозрачную синовиальную жидкость, типичную для артроза с реактивным синовиитом.
При частоте обострения 1 раз в 1—2 года синовииты считают редкими, 2 раза в год — средней частоты и 3 раза и более в год — частыми. При длительности до 2 нед реактивный синовиит характеризуется как кратковременный, от 2 до 4 нед - средней продолжительности, при обострениях более 1 мес — как длительный.
Лечение деформирующего артроза . Хроническое и неуклонно прогрессирующее течение болезни обусловливает необходимость длительного, комплексного и систематического лечения. Целью лечения являются стабилизация процесса, предотвращение прогрессирования болезни, уменьшение боли и явлений вторичного реактивного синовиита, улучшение функции суставов. Преобладающее большинство больных нуждаются в консервативном лечении. Медикаментозное лечение остеоартроза направлено на улучшение метаболизма (биологические стимуляторы и хондропротекторы) и гемодинамики в суставных тканях. Физиотерапевтическое лечение включает УЗ, фонофорез, электрофорез, лазеротерапию, иглорефлексотерапию, массаж, ЛФК, рентгенотерапию. Показано ежегодное санаторно-курортное лечение (сероводородные, радоновые ванны, грязи).
При выраженном и значительно выраженном нарушении функции сустава (II-III,III стадия процесса), выраженном некупирующемся болевом синдроме определяют показания к оперативной коррекции имеющихся нарушений. К операциям, применяемым в настоящее время, относятся остеотомия (межвертельная, подвертельная), артропластика, эндопротезирование, артродез.
Критерии ВУТ. Средние сроки ВУТ при реактивном синовиите составляют 3 нед, при прорыве кисты и развитии реактивного артрита эти сроки могут удлиняться до 4—6 нед. При остеотомии бедра сроки ВУТ составляют 6—8 мес; при двустороннем тотальном эндопротезировании длительность ВУТ не должна превышать 2—3 мес с последующим направлением на МСЭ; листок нетрудоспособности выдают на период санаторно-курортного лечения как этапа комплексного лечения.
Показанные виды и условия труда: больным с остеоартрозом противопоказана работа, связанная со значительным и средней тяжести физическим напряжением (каменщик, бетонщик, лесоруб и др.), вынужденным положением тела или заданный темп работы (арматурщик, электрогазосварщик, рабочий конвейера и др.),тряской, вибрацией, пребыванием на высоте, длительной ходьбой, в неблагоприятных метеоусловиях (кузнец, литейщик, рыбак, рабочий зверобойных промыслов и др.), с постоянным пребыванием на ногах (штукатур-маляр, асфальтировщик, продавец, официант, парикмахер и др.), а также профессии с локальными нагрузками на нижние конечности в виде педалирования (водители, экскаваторщики, крановщики и т. п.).
Показания к направлению на МСЭ:
-быстро прогрессирующий тип течения остеоартроза (коксартроза, гонартроза),
-после радикального хирургического лечения - при условии сохранения не менее, чем умеренных функциональных нарушений, ведущих к ОЖД,
-при выраженном нарушении статико-динамической функции, -необходимость рационального трудоустройства со снижением квалификации или объема производственной деятельности, или при значительном ограничении возможности трудоустройства в связи с умеренным нарушением статико-динамической функции с признаками стойкого ОЖД.
Необходимый минимум обследования при направлении больных в бюро МСЭ:
клинический анализ крови, мочи;
флюорография органов грудной клетки; рентгенологическое исследование суставов;
консультация ортопеда-травматолога.
Критерии оценки ОЖД. Ограничение способности к самостоятельному передвижению и трудовой деятельности.
Стойкое незначительное нарушение статико-динамической функции при остеоартрозе I, II стадии одного сустава не приводит к ОЖД и не дает основания для установления группы инвалидности.
Стойкое умеренное нарушение статико-динамической функции:
-при коксартрозе III стадии с выраженным нарушением функции сустава или II стадии двух тазобедренных или коленных суставов с умеренным нарушением функции суставов
приводит к ограничению способности к передвижению и трудовой деятельности I степени, что обусловливает социальную недостаточность и дает основание для установления III группы инвалидности.
Стойкое выраженное нарушение статико-динамической функции: -при двустороннем коксартрозе II-IIIст. с выраженными контрактурами в них;
-при анкилозе тазобедренного, коленного или голеностопного сустава в функционально невыгодном положении;
-при коксартрозе или гонартрозе II-III,III стадии с укорочением конечности более 7 см (не компенсирующимся ортопедическими средствами) или хроническим рецидивирующим остеомиелитом костей другой конечности, или культей на любом уровне другой конечности;
-при деформирующем артрозе II-III,III стадии нескольких крупных суставов обеих конечностей;
-при двустороннем эндопротезировании - при условии выраженного нарушением СДФ;
приводит к ограничению способности к передвижению II степени, трудовой деятельности II степени и дает основание для установления II группы инвалидности.
Стойкое значительно выраженное нарушение статико-динамической функции:
- при двустороннем коксартрозе III стадии со значительно выраженной сгибательно-приводяшей контрактурой (симптом связанных, скрещенных ног); - двусторонних эндопротезах с резким нарушением функции и срывом компенсаторных механизмов локомоторного аппарата;
приводят к ОЖД III степени вследствие ограничения способности к передвижению III степени и нуждаемости в постоянной посторонней помощи.
Критерии групп инвалидности
Трудоспособными признают больных с коксартрозом с незначительным или умеренным нарушением статико-динамической функции при относительно благоприятном течении заболеваний (медленно прогрессирующее), занятых в профессиях умственного или физического труда, связанного с легким или умеренным физическим напряжением.
Инвалидами III группы следует признавать больных с умеренным нарушением статико-динамической функции, выполняющих работу, связанную со значительным физическим напряжением, постоянным пребыванием на ногах; больных с выраженным нарушением статико-динамической функции, работа которых связана с умеренным или значительным физическим напряжением, длительным пребыванием на ногах.
Инвалидами II группы следует признать больных со значительно выраженным нарушением статико-динамической функции в стадии декомпенсации; больных с неблагоприятным типом течения заболевания (быстро прогрессирующий тип с частыми, длительными или затянувшимися обострениями). Возможны рекомендации работ в специально созданных условиях с легким физическим напряжением, при котором энерготраты не превышают 9,24 кДж/мин (1-я категория труда), время нахождения в одной позе не более 25% рабочего времени, ходьба — не более 10% рабочего времени.
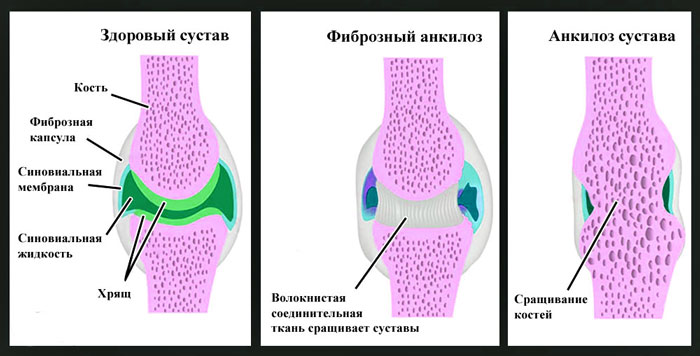
Анкилозом называется неподвижность сустава вследствие сращения суставных поверхностей.
В зависимости от характера ткани, которая развивается между суставными поверхностями, различают следующие анкилозы:
- костные (истинные);
- фиброзные (рубцовые);
- хрящевые (обычно врожденного характера).
В зависимости от распространенности процесса в суставе, анкилозы могут быть:
- полными;
- частичными.
В зависимости от расположения сращений, различают анкилозы:
- внутрисуставные (центральные) – сращение сочленяющихся суставных поверхностей между собой;
- внесуставные (периферические) – образование внесуставной костной перемычки между костями, которые образуют сустав.
Сращение суставных концов при анкилозе может носить следующий характер:
- врожденный (первичный);
- приобретенный (вторичный).
Положение, в котором зафиксирован сустав при анкилозе, может быть:
- функционально выгодным (удобным);
- функционально невыгодным (неудобным).
Наиболее частыми причинами анкилозов являются:
- острые или хронические инфекционные процессы в суставе;
- разрушение суставных концов при закрытых травмах и ранениях;
- инфицированные открытые раны;
- дегенеративно-атрофические процессы в суставе (артрозы);
- неправильное лечение переломов и травм (особенно внутрисуставных) с чересчур длительной иммобилизацией сустава;
- операционные вмешательства (резекция суставных концов костей).
При всех перечисленных процессах происходит разрушение хрящевого покрова суставных поверхностей костей грануляционной тканью, разъедающей хрящевую пластинку и организующей кровяные сгустки. Происходит метапластическая перестройка патологических продуктов в полости сустава, и он становится неподвижным. 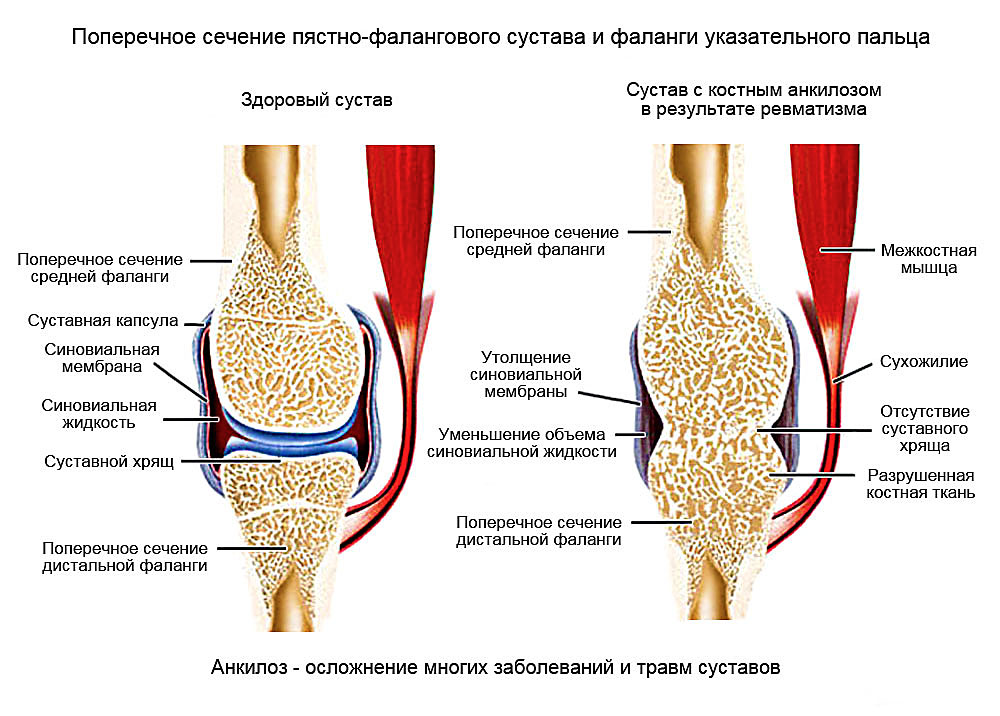
Способствует развитию процесса покой поврежденного сустава (например, при длительной его иммобилизации).
Особенно характерно возникновение анкилозов при повторяющихся повреждениях, закрытых переломах или ранениях, ушибах и травмах с кровоизлиянием внутрь тканей. Также способствуют формированию анкилозов наличие хронических инфекционных процессов в суставе и дегенеративных изменений (артроза). Открытые ранения могут инфицироваться, что приводит к длительному гнойному процессу, разрушению хрящевой ткани и разрастанию костной или фиброзной. Образуется костный и фиброзный анкилозы, соответственно.
Нередко новообразованная фиброзная ткань подвергается оссификации. Т.е. в ней начинают откладываться соли кальция, и со временем она начинает напоминать костную.
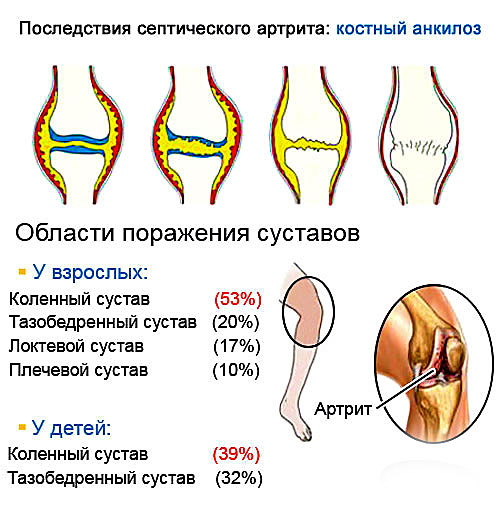
Наиболее часто анкилозы возникают при инфекционных артритах (гнойных, туберкулезных, гонорейных и других). При их возникновении происходит значительное разрушение аппарата сустава, что способствует возникновению анкилоза. Слипчивые формы артритов, встречающиеся при некоторых ревматических, инфекционных или токсических поражениях суставов, также могут привести к формированию анкилозов.
Очень часто анкилозирующие процессы возникают в суставах позвоночника. При этом происходит слияние тел позвонков или их отростков. Воспалительные заболевания челюсти (например, остеомиелит), некоторые инфекционные болезни (скарлатина и другие) могут приводить к возникновению анкилозов височно-нижнечелюстного сустава. Обычно процесс бывает односторонним, но примерно в 25% случаев встречается двустороннее поражение.
Врожденные (первичные) анкилозы могут возникать при дефектах формирования костной и/или хрящевой ткани во внутриутробном периоде. При этом ребенок рождается с фиброзно анкилозированными суставами. Такая патология сустава является разновидностью анкилоза и называется артрогрипозом. Врожденные костные анкилозы встречаются редко и часто являются проявлением генетической формы патологии.
При неврогенных артропатиях центрального происхождения никогда не возникает анкилозов.
Симптомы анкилоза
Главным симптомом анкилоза является отсутствие движений в суставе вследствие сращения его поверхностей. Причем в ходе образования анкилоза сустав может вначале стать тугоподвижным, а затем совсем теряет возможность двигаться.
Другими проявлениями могут быть:
- Нарушение основной функции сустава. В зависимости от характера пораженного сустава, это может быть нарушение походки или полное отсутствие возможности ходить (анкилозы в суставах нижних конечностей), осанки (анкилозы в суставах позвоночника), жевания и речи (анкилозы височно-нижнечелюстного сустава) и другие.
- Хронические боли, возникающие вследствие нарушения статики. Особенно их возникновение характерно для фиброзных форм анктилозов.
- Деформация сустава. Происходит изменение суставных поверхностей. Они могут стать выпуклыми, неровными, значительно утолщенными. Выглядит процесс эстетически неприятно, особенно если поражается височно-нижнечелюстной сустав (характерна асимметрия лица).
- Патология осанки – возникает при анкилозах суставов позвоночника, нижних конечностей.
- Атрофия мышц конечности происходит при длительно существующих анкилозах.
- Если анкилоз возник в период роста организма (в детском возрасте), то пораженная конечность может отставать в росте от здоровой (визуально – она меньше по размеру). При анкилозе височно-нижнечелюстного сустава может развиваться микрогения (недоразвитие нижней челюсти), боле выраженная на стороне поражения.
Симптомы анкилоза зависят от того, в каком положении сустав зафиксирован. Если оно функционально невыгодное (например, коленный сустав согнут под углом), то ходить человек не сможет. Если положение более выгодно функционально – сохраняется способность к некоторым движениям и возможность работать.
Фиброзные анкилозы отличаются от костных тем, что для них характерно возникновение хронических болей в суставе и сохранение некоторой способности к качательным движениям. При костных анкилозах обычно боли нет, а движения отсутствуют полностью.
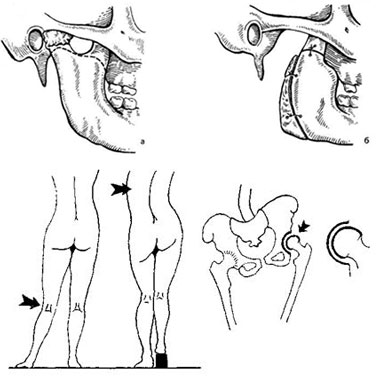
Различные виды анкилозов, в зависимости от их функциональной выгодности, могут быть представлены следующим образом:
- положение плеча в отведении – функционально выгодное, так как сохраняется функция приведения и отведения конечности;
- положение плеча в отведении – функционально невыгодно, при этом функция верхней конечности практически невозможна.
- положение под прямым углом – функционально выгодно;
- выпрямленное положение верхней конечности – функционально невыгодно, резкое нарушение функции конечности.
- умеренное тыльное сгибание кисти – функционально выгодно;
- анкилоз в ладонном отведении кисти – функция кисти резко нарушается.
- выпрямленное положение конечности с небольшим отведением – функционально выгодно;
- согнутое и приведенное положение – функционально невыгодно, больной вынужден пользоваться костылями.
- положение разгибания – функционально более выгодное;
- положение сгибания – резко нарушает функцию конечности, появляется необходимость пользоваться костылями.
- положение стопы под прямым углом – более выгодно;
- положение подошвенного сгибания – ведет к удлинению конечности и нарушению ходьбы.
Такое деление на функционально выгодные и невыгодные типы анкилозов – относительно. Все зависит от вида анкилоза, сопутствующей патологии и других факторов. При любых анкилозах функция будет значительно нарушена при сравнении со здоровым суставом, и будет нарушаться работоспособность больного.
При подозрении на анкилоз обращаются к травматологу или хирургу.
Целями диагностики является установление этиологии процесса и характера анкилоза (костный, фиброзный, хрящевой).
Предположить диагноз анкилоза обычно бывает не сложно, но часто возникают сложности в дифференцировке его от рубцовой контрактуры. Особенно это характерно для тех случаев, когда сохранен небольшой объем пассивных движений в суставе (обычно – качательные движения).
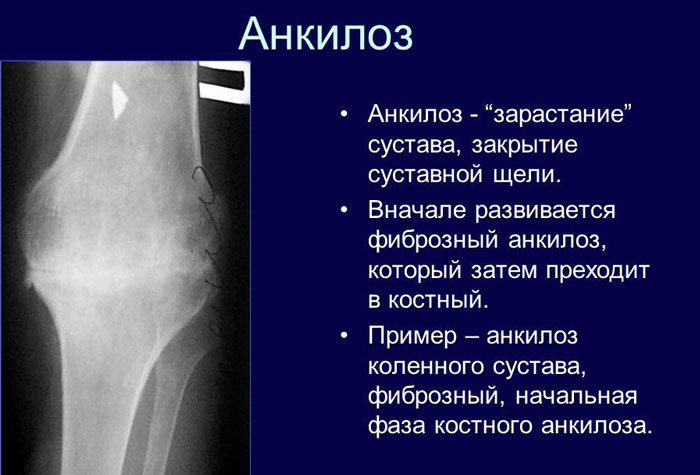
Рентгенологическое исследование – основной метод для дифференциальной диагностики между костным анкилозом и фиброзным, а также другими формами патологии. В ряде случаев оно помогает выявить причину, приведшую к возникновению анкилоза (например, воспалительный процесс в суставе).
Костный анкилоз на рентгене проявляется отсутствием суставной щели, переходом одной кости в другую, отсутствием видимых суставных поверхностей. Если анкилоз затрагивает не всю суставную поверхность, то он является неполным.
Фиброзный анкилоз рентгенологически выявляется на основании сужения суставной щели, изменения конфигурации (уплощения) суставных поверхностей.
Более информативными и современными методами для диагностики анкилозов являются компьютерная и магнитно-резонансная томография.
Вспомогательный характер носят данные лабораторных и других исследований, позволяющие подтвердить этиологию процесса (например, воспалительные изменения в крови при инфекционном артрите).
Лечение анкилоза
Основная цель терапии – максимальное восстановление функции сустава. Лечение должно быть полноценным и начинаться как можно раньше.
Терапия анкилозов может быть:
- оперативной (хирургическая коррекция);
- консервативной (медикаментозные средства, физиотерапевтические процедуры и другие методы).
Если в суставе есть воспалительный процесс, то его купирование выходит на первый план.
Хирургическое лечение в первую очередь проводится в тех случаях, когда сустав зафиксирован в функционально невыгодном положении.
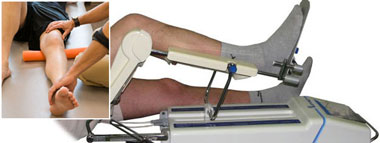
- редрессация – растяжение тканей или сдавление с последующим восстановлением их нормальной конфигурации;
- остеотомия – выпрямление конечности для придания ей более выгодного положения;
- артропластика – разъединение суставных поверхностей с формированием новых, между которыми помещаются прокладки из пластической ткани;
- эндопротезирование сустава – полная замена сустава на искусственный при тяжелых случаях анкилозов.
Противопоказаниями к хирургическому вмешательству являются опасность рецидива основного заболевания, полная атрофия мышц, обширные рубцовые изменения тканей. После купирования воспалительных явлений операция возможна не ранее чем через 6-8 месяцев при отсутствии других противопоказаний. В случае инфицирования послеоперационной раны (нагноения) анкилоз может возникнуть вновь.
- комплексное ортопедическое лечение;
- медикаментозная терапия (нестероидные противовоспалительные средства, антибактериальные и обезболивающие, а также другие препараты, которые часто вводятся внутрь сустава);
- физиотерапевтические процедуры (СМТ, УВЧ, электрофорез);
- лечебная физкультура (ритмическое напряжение мышц руки или ноги в гипсовой повязке);
- массаж;
- мануальная терапия.
При фиброзных анкилозах разрабатываются качательные движения на фоне использования обезболивающих препаратов.
В лечении важны сознательное и последовательное участие больного в процессе терапии, выполнение всех рекомендаций специалистов. Только в этом случае можно рассчитывать на максимальное восстановление функции сустава.
К мерам профилактики возникновения анкилоза относятся:
- рациональное лечение травм;
- применение способов иммобилизации, не нарушающих тонуса мышц, не затрудняющих кровоток и позволяющих ранние активные движения;
- лекарственная терапия, физиотерапевтические процедуры и лечебная гимнастика, направленные на разработку больного сустава и повышения тонуса мышц.
![]()
Своевременное и правильное использование современных методов лечения анкилоза позволяет добиться благоприятного исхода. Однако восстановление полного объема движений в пораженном суставе, особенно после воспалительных процессов, затруднительно.
Чтобы предотвратить развитие артроза в соседних суставах, больному с анкилозом рекомендованы регулярные занятия лечебной физкультурой, массаж, физиотерапевтические процедуры, санаторно-курортное лечение.
Читайте также: