Контрактура при гонартрозе коленного сустава
Контрактура коленного сустава — патология, для которой характерно уменьшение объема движений. У больного во время ходьбы не получается полноценно согнуть или разогнуть коленное сочленение. На начальной стадии развития контрактуры ограничение движение незначительно. При отсутствии врачебного вмешательства заболевание медленно, но уверенно прогрессирует, провоцируя анкилоз, или полную неподвижность сустава. Причины контрактуры разнообразны: травмирование, генетическая предрасположенность, дегенеративно-дистрофические патологии, например, остеоартроз. Нарушение функции сгибания и разгибания нередко происходит после длительной иммобилизации сочленения.
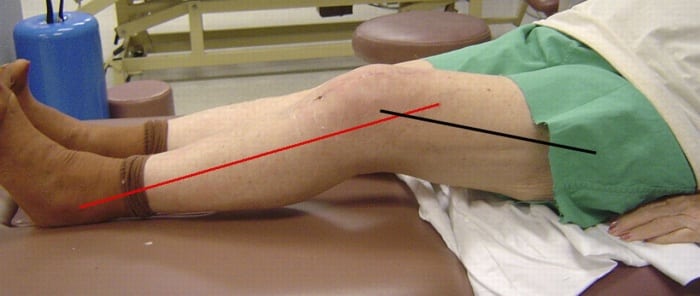
Основные симптомы контрактуры — болезненные ощущения различной интенсивности, внешняя деформация колена. Для диагностирования проводится ряд инструментальных исследований: рентгенологическое, артроскопическое, МРТ, КТ. В терапии используются консервативные методики, при застарелых контрактурах показано хирургическое вмешательство.
Классификация
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
В основе классификации контрактур лежат причины их развития. Ортопеды и травматологи выделяют две основные группы патологий. Причиной пассивных контрактур стали деструктивные изменения анатомических элементов, делающие невозможными полноценные движения в сочленении. А активные спровоцировали неврогенные нарушения, негативно влияющие на иннервацию, наиболее часто возникающие при параличах. Контрактуры также классифицируют с учетом их локализации:
- андрогенная — развивается в результате деформации суставов;
- миогенная — спровоцирована укорочением мышечных волокон;
- десмогенная — возникает при формировании рубцов на соединительных тканях;
- дерматогенная — вызвана образованием рубцов на эпидермисе;
- иммобилизационная — развивается в результате долгого ограничения подвижности.
Активные контрактуры также подразделяют в зависимости от спровоцировавших их негативных факторов:
- центральные неврогенные — возникают из-за травмирования или прогрессирования спинномозговых патологий или заболеваний головного мозга;
- психогенные провоцируют истерии — психические расстройства, сопровождаемые вегетативными, двигательными, функциональными и аффективными нарушениями;
- периферические — развиваются из-за повреждения периферических нервов. В свою очередь, среди них выделяют болевые, рефлекторные, ирритационные. Спровоцировать патологию может нарушение вегетативной нервной проводимости.
В травматологической и ортопедической практике выделяют контрактуры сгибательные, когда сочленение сводит в согнутом положении. При разгибательной контрактуре коленный сустав как бы застывает в разогнутой позиции.
Причины
При гонартрозе, или артрозе коленного сустава, происходят деструктивно-дегенеративные изменения хрящевых, костных и соединительнотканных структур. Также нарушается целостность поверхностей костей бедер и голени, провоцируя развитие контрактуры. При травмировании сочленения патологическое состояние может возникнуть по различным причинам:
- механическое повреждение колена нарушает его форму, приводит к образованию рубцов в связках, сухожилиях, мышцах;
- укорачивается четырехглавая мышца из-за долгого нахождения в разогнутом положении при лечении переломов с наложением гипсовых повязок;
- при длительной иммобилизации нередко развивается остеоартроз, для которого характерно разрушение гиалиновых хрящей.
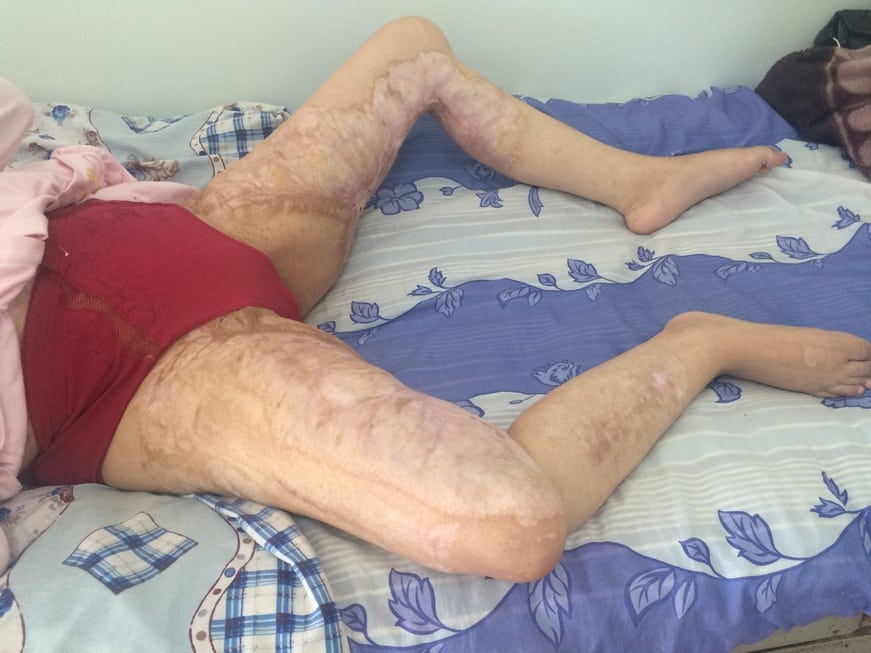
Контрактура становится осложнением гнойного артрита, который поражает суставную полость и расположенные рядом связки и сухожилия. При обширных ожогах формируются рубцы, стягивающие кожу и ограничивающие движения. Контрактуры нередко наблюдаются у пациентов с врожденными вывихами коленного сустава, гипоплазиями и аплазиями большеберцовых костей.
Клиническая картина
Ведущим признаком разгибательной или сгибательной контрактуры коленного сустава становится снижение амплитуды движений. По мере прогрессирования патологии сочленение деформируется все больше. Клиническую картину дополняют:
- отечность колена;
- невозможность полноценного упора на стопу;
- болезненные ощущения при ходьбе, а иногда и в состоянии покоя.
Нога может укорачиваться, принимать вынужденное (приспособленное) положение. Клинически контрактура проявляется вместе с особенностями симптоматики заболевания, ставшего ее причиной. При отсутствии медицинской помощи развивается остеоартроз со своими характерными признаками — утренней скованностью и припухлостью колена. Нередко для устранения дискомфортных ощущений больной принимает вынужденное положение, негативно отражающееся на его походке и осанке.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Интенсивные болезненные проявления контрактуры возникают при острой форме патологии. Для ее хронического течения, предшествующего анкилозу, характерно ослабление болей или их полное отсутствие.
Основные принципы консервативной терапии
В зависимости от стадии патологии лечение проводится в стационаре или в домашних условиях. Прием препаратов показан пациентам только для устранения болей. Обычно назначаются нестероидные противовоспалительные средства (НПВС) — Ибупрофен, Нимесулид, Кеторолак, Диклофенак, Мелоксикам. При слабых болезненных ощущениях врачи рекомендуют использовать мази и гели с НПВС:
- Фастум;
- Вольтарен;
- Артрозилен;
- Финалгель;
- Кеторол.
При сильном болевом синдроме НПВС применяются в инъекционных растворах, а при их неэффективности в терапевтическую схему включаются глюкокортикостероиды — Преднизолон, Гидрокортизон, Триамцинолон, Дипроспан. Лечение фармпрепаратами обязательно дополняется проведением физиопроцедур. Эффективно применение таких манипуляций:
- электрофорез. На коленный сустав накладывается ватный тампон, пропитанный растворами НПВС, хлорида кальция, анальгетиков, а сверху располагается металлическая пластина. Через нее пропускается электрический ток, под действием которого активные ингредиенты препаратов проникают в полость коленного сустава;
- ударно-волновая терапия. Метод основан на проникновении ударной волны, или высокоэнергетической вибрации, в поврежденный сустав. Она беспрепятственно проходит через мембраны здоровых клеток, не оказывая на них негативного воздействия. Когда ударная волна встречает на своем пути поврежденные клетки, она не способна пройти сквозь них. Возникает эффект кавитации — клетки, подвергшиеся деструктивным изменениям, разрушаются.
В лечении контрактуры коленного сустава используется методика бескровной коррекции положения ноги. Пациенту накладываются гипсовые повязки, сменяющиеся через определенные временные промежутки. При легкой степени контрактуры больным показано ношение жестких ортезов. В их конструкции предусмотрены крепежные элементы для регулирования степени фиксации. По мере увеличения объема движений в колене степень натяжения снижается.

В терапии неврогенных контрактур одновременно проводится лечение патологий, ставших причиной их возникновения. Пациентам со сгибательными контрактурами, вызванными параличами, ноги распрямляют за счет накладывания шин или использования приспособлений с утяжелителями. Устранить истерические контрактуры помогает длительный курсовой прием транквилизаторов, нейролептиков, антидепрессантов. При необходимости применяются специальные психотерапевтические методики.
Хирургическое вмешательство
Если проведение консервативного лечения на протяжении нескольких месяцев не дало ожидаемого результата, пациента готовят к операции. Она осуществляется с помощью открытого доступа или малоинвазивным методом — артроскопией. При проведении операции иссекаются фиброзные рубцы и удлиняются мышцы. Обязательно восстанавливаются и поврежденные суставные поверхности. Если диагностировано значительное разрушение структурных элементов колена, но целостность бедренных мышц сохранена, пациенту показано эндопротезирование. В период реабилитации для ускоренного восстановления тканей назначаются:
- прием НПВС для устранения болей;
- проведение лазеротерапии, магнитотерапии, УВЧ-терапии;
- бальнеологическое лечение (грязи, минеральные воды, аппликации с озокеритом и парафином), массаж, рефлексотерапия;
- ежедневные занятия лечебной физкультурой и гимнастикой.
Нередко применяется и артродез (фиксация сочленения в неподвижном состоянии) в функционально выгодной позиции. Если поврежденная конечность значительно укорачивается, то проводится удлиняющий артродез с обязательным включением остеотомии костей сочленения. В период реабилитации пациенту показано постепенное растяжение костных фрагментов.
Рецепты народной медицины
В лечении контрактуры коленного сустава народные средства эффективны только на начальной стадии патологии в сочетании с приемом препаратов и проведением физиопроцедур. Устранить дискомфортные ощущения и скованность движения можно с помощью ежедневных теплых ванн. Что лучше всего добавлять в воду:
- морскую соль — чистую или с экстрактами лекарственных растений;
- эфирные масла пихты, можжевельника, туи, сосны, чабреца, эвкалипта;
- бишофит — густой раствор с высоким содержанием хлорида магния.
Пациентам с контрактурами народные целители рекомендуют приготовить настойку из конского каштана. Для этого следует 20 плодов очистить и раздробить на мелкие кусочки. Всыпать их в емкость из темного стекла и залить 96% спиртом так, чтобы он полностью покрывал растительное сырье. Поставить посуду в теплое место и настаивать 1-2 месяца, периодически взбалтывая. Втирать фитосредство в сустав 2-3 раза в день, при необходимости разбавляя кипяченой водой.
При своевременном обращении к врачу при первых признаках нарушения функций колена прогноз на выздоровление вполне благоприятный. Застарелые контрактуры плохо поддаются коррекции консервативными методами. При серьезных рубцовых перерождениях тканей, осложненных остеоартрозом, требуется проведение хирургической операции.
Контрактура коленного сустава – это стойкое уменьшение объема движений в суставе. Возможно ограничение как сгибания, так и разгибания. Степень контрактуры может значительно различаться – от умеренного ограничения до практически полной неподвижности. Патология обычно сопровождается внешней деформацией и болевым синдромом различной степени выраженности. Для уточнения диагноза и выявления причины контрактуры может быть назначена рентгенография, КТ, МРТ, артроскопия и другие исследования. Лечение может быть как консервативным, так и оперативным.
МКБ-10
- Причины
- Классификация
- Симптомы контрактуры
- Диагностика
- Лечение контрактуры коленного сустава
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Контрактура коленного сустава (от лат. contractio – связываю) – стойкое ограничение движений, обусловленное травмой, врожденным пороком развития, воспалением, дегенеративно-дистрофическим процессом или продолжительной иммобилизацией. Является достаточно широко распространенной патологией, нередко становится причиной ограничения трудоспособности и выхода на инвалидность. Лечением контрактур занимаются травматологи-ортопеды.
Причины
Наиболее распространенными причинами развития контрактур коленного сустава являются травмы и дегенеративно-дистрофические процессы (гонартроз). При гонартрозе ограничение подвижности возникает в результате постепенно усугубляющихся изменений всех структур сустава, а также нарушения формы суставных поверхностей бедренной и большеберцовой кости. При травмах коленного сустава контрактура может образоваться в результате действия нескольких механизмов. Возможно непосредственное повреждение сустава с нарушением его формы и образованием рубцов в мягких тканях (при внутрисуставных переломах), укорочение четырехглавой мышцы вследствие длительного пребывания конечности в положении разгибания (при переломах бедра и переломах голени, фиксируемых гипсовой повязкой), а также изменение структуры суставного хряща из-за длительной неподвижности.
Установлено, что контрактура коленного сустава может развиться даже при иммобилизации в течение 3 недель. Каждую неделю иммобилизации сила мышц уменьшается на 20%. При этом за 6 недель жесткость суставной сумки увеличивается примерно в 10 раз. То есть, для совершения обычного движения больному приходится прилагать гораздо больше сил при том, что его мышцы существенно ослаблены. Профилактика иммобилизационных контрактур является одной из важнейших задач при переломах бедра и голени. Для того чтобы избежать негативных последствий длительной иммобилизации, в настоящее время все шире используют оперативные методы лечения (фиксацию пластинами, стержнями и аппаратами внешней фиксации) и назначают ранние занятия ЛФК.
Кроме того, ограничение подвижности коленного сустава может возникнуть вследствие гнойного артрита и обширных ожогов с образованием стягивающих кожу рубцов. Реже причиной ограничения движений становятся рубцы после глубоких рваных и рваноушибленных ран в области коленного сустава, на передней и задней поверхности бедра и на задней поверхности голени. В числе врожденных аномалий развития коленного сустава, при которых могут наблюдаться контрактуры, – врожденный вывих коленного сустава, гипоплазия и аплазия большеберцовой кости.
Классификация
В зависимости от причины возникновения выделяют две большие группы контрактур суставов: активные (неврогенные) и пассивные (структурные). Структурные контрактуры возникают при наличии чего-то, препятствующего движениям в суставе. Неврогенные контрактуры являются следствием нарушения иннервации и развиваются при параличах, парезах и некоторых психических заболеваниях.
В зависимости от локализации препятствия все структурные контрактуры подразделяются на:
- Артрогенные – при деформациях сустава.
- Миогенные – при укорочении мышц.
- Десмогенные – при образовании соединительнотканных рубцов.
- Дерматогенные – при образовании рубцов на коже.
- Иммобилизационные – при длительном ограничении подвижности.
С учетом причины возникновения неврогенные контрактуры делят на:
- Центральные неврогенные – обусловленные травмами и заболеваниями головного и спинного мозга.
- Психогенные – возникающие при истерии.
- Периферические – развивающиеся при повреждении периферических нервов. Могут быть болевыми, рефлекторными, ирритационно-паретическими либо являются следствием нарушений вегетативной иннервации.
Кроме того, в зависимости от типа ограничения движений в травматологии и ортопедии выделяют сгибательные (сустав сведен в положении сгибания) и разгибательные (сустав сведен в положении разгибания) контрактуры.
Симптомы контрактуры
Основным симптомом контрактуры коленного сустава является ограничение сгибания или разгибания. Как правило, имеется более или менее выраженная деформация сустава. Может наблюдаться один или несколько из следующих признаков: отек, нарушение опоры, боли в суставе, укорочение и вынужденное положение конечности. В остальном клиническая картина зависит от основного заболевания. При длительном существовании контрактуры обычно выявляются признаки артроза коленного сустава. Для оценки выраженности контрактуры производятся замеры объема активных и пассивных движений.
Диагностика
Диагноз контрактуры выставляется на основании внешнего осмотра. Для уточнения причины возникновения патологии врач выясняет анамнез заболевания и назначает рентгенографию коленного сустава. При подозрении на рубцовые изменения мягкотканных структур больного могут направить на артроскопию, КТ или МРТ коленного сустава. При подозрении на неврогенную контрактуру вследствие поражения периферических нервов, головного или спинного мозга показана консультация невролога или нейрохирурга. При истерических контрактурах необходима консультация психиатра или психотерапевта.
Лечение контрактуры коленного сустава
Лечение может быть как консервативным, так и оперативным и проводиться в условиях травмпункта, травматологического или ортопедического отделения. Основными методами консервативной терапии являются ЛФК, физиотерапия (электрофорез, ударно-волновая терапия), массаж, механотерапия и бескровное исправление положения конечности с использованием сменяемых гипсовых повязок и специальных фиксирующих устройств. При неэффективности консервативного лечения проводятся хирургические операции.
Оперативное вмешательство может осуществляться через открытый доступ или с использованием артроскопического оборудования. Целью операции является восстановление формы суставных поверхностей, удаление рубцовых тканей или удлинение мышц. При значительном разрушении суставных поверхностей и сохранности мышц бедра и голени выполняют эндопротезирование коленного сустава. В отдельных случаях оптимальным решением становится артродез сустава в функционально выгодном положении. В послеоперационном периоде назначают лечебную физкультуру. Для повышения тонуса мышц и улучшения кровоснабжения используют массаж и физиотерапевтические процедуры.
Эффективность лечения неврогенных контрактур в значительной степени зависит от успеха терапии основного заболевания. При сгибательных контрактурах, возникших вследствие церебрального или спинального паралича, для распрямления конечности накладывают шины или используют приспособления с грузами. При истерических контрактурах проводят психиатрическое лечение или применяют различные психотерапевтические методики.
Прогноз и профилактика
Прогноз в значительной степени зависит от основного заболевания, выраженности патологических изменений в суставе и окружающих тканях. Свежие иммобилизационные контрактуры при адекватном лечении и регулярных занятиях лечебной физкультурой, как правило, хорошо поддаются консервативной коррекции. При застарелых контрактурах любого генеза прогноз менее благоприятный, поскольку с течением времени изменения в суставе усугубляются, развивается рубцовое перерождение не только поврежденных, но и ранее здоровых тканей, возникают вторичные артрозы.

- Причины
- Симптоматика
- Диагностика
- Лечение
- Видео по теме
При стойком нарушении движения коленного сочленения говорят о контрактуре этого сустава. Контрактура – что это такое, отчего появляется и как ее правильно лечить?
Причины
Итак, контрактура коленного сустава – это симптом, при котором нарушается нормальная амплитуда движений, производимых человеком. Иными словами, человек не может полностью или частично согнуть или разогнуть левую или правую нижнюю конечность в колене. Сюда же относят и тугоподвижность сустава, при котором движение вроде как выполнить можно, но на это требуется приложить слишком много усилий, а сустав в это время сильно истирается и болит. Причинами такого состояния чаще всего являются следующие состояния.
Ревматоидный, туберкулезный и другие виды артритов наиболее часто становятся причиной ограничения подвижности колена. Поскольку воспаление очень часто поражает мягкие ткани, синовиальную капсулу, место крепления сухожилий, связочный аппарат, эти патологические процессы становятся источником хронически протекающих заболеваний:
- кальцификации сухожилий и мышечных волокон;
- гипертрофии и деформации синовиальной капсулы и прилегающих тканей;
- асимметрии длины ноги.
Это явление имеет дважды плохие последствия: с одной стороны, нарушения целостности тканей костей, связочного аппарата или синовиальной сумки почти всегда приводят к появлению воспалительного процесса при недостаточно хорошем кровообращении и других провоцирующих факторах, с другой -реабилитация после травмы предполагает длительное нахождение человека в гипсе или с минимумом движений на несколько недель.
Кстати, считается, что даже 20-дневная иммобилизация может привести к таким состояниям. Это ведет к атрофическим процессам в мышцах, ухудшается кровоток, функции всех структур и тканей частично утрачиваются. Они теряют свою эластичность и былую работоспособность. Эти процессы могут привести к:
- ослабеванию или излишнему растяжению других, смежных мышц и сухожилий;
- в некоторых мышцах возникает спазм, наблюдается их отвердение, за счет этого окружающие их структуры укорачиваются и затвердевают (десмогенная контрактура);
- рубцово-спаечным процессам в кожных и мышечных слоях (дерматогенная и диогенная контрактуры).
Речь идет об ожогах, рваных ранах, при которых заживление происходит крайне медленно и нередко ведет к рубцам (дерматогенная контрактура).
Это может быть следствием асептического некроза, гонартроза, хондромаляции надколенника, болезни Шляттера и других заболеваний, при которых происходит стойкая деформация или изменение структуры не по причине травм. Разгибательная и сгибательная контрактура коленного сустава: в этом случае может быть выражена стойкой тугоподвижностью или полной блокировкой сочленения. В дальнейшем это может привести к неправильной фиксации колена, что сложно лечить терапевтическими методами.
В этом случае происходит сложная травма, при котором наблюдается повреждение всех тканей колена, включая мягкие структуры, кости, хрящи и сухожилия. Нередко на этом месте начинается развиваться воспалительный процесс, имеющий название огнестрельная контрактура.
Также коленные контрактуры различают по видам:
- Активные, или неврогенными. Они в основном вызываются длительным тоническим напряжением мышц и связанным с этим нарушением движения коленного сустава. Если активные контрактуры коленного сустава принимают стойкий характер, то в суставе происходят необратимые деформации, в том числе и рубцово-дистрофические изменения, отчего этот вид переходит в разряд пассивных.
- Пассивные, или структурные. Они связаны с изменениями структуры тканей и анатомии коленного сустава. В подавляющем большинстве случаев данные ситуации являются посттравматическими.
Чем раньше патология будет выявлена, тем больше шансов на ее исправление без последствий. Это же правило касается и детей. Даже если диагноз поставлен ребенку, которому нет и месяца, таким маленьким пациентам тоже можно помочь, используя определенную терапию: она заключается в массаже и деликатных корректирующих движениях, направленных на исправление вывиха или подвывиха у малыша.
В последующем ребенку необходимо наложить шину или фиксирующую повязку. У таких маленьких пациентов сложно провести диагностику. Так, некоторые виды обследования – МРТ и КТ – детям невозможно провести из-за опасности введения наркоза.
Симптоматика
Главным клиническим проявлением контрактуры является нарушение сгибательной и разгибательной функции коленного сустава. Кроме этого, можно наблюдать следующие симптомы:
- неестественное выпячивание голени наружу;
- появление болезненных ощущений во время движения;
- нарушение ощущения опоры, амортизации;
- изменение походки;
- вынужденное положение ноги, при котором боль исчезает;
- появление деформаций в месте соединения суставных частей в колене;
- отечность мягких тканей в области коленного сочленения;
- визуальное укорочение больной нижней конечности (на последних степенях заболевания).
Если помимо контрактуры в сочленении протекает активный воспалительный процесс, то в мягких и хрящевых тканях может возникнуть абсцесс и, как следствие его – остеомиелит. В дальнейшем это может привести к полному отказу функции сустава и последующей инвалидности. Наиболее часто это случается при хронической форме контрактуры, когда процесс зашел глубоко в костные структуры.
Диагностика
По большей части она основана на инструментальном обследовании, среди которых: рентгенография, КТ или МРТ сочленения, а также диагностическая операция - артроскопия. Также специалист обязательно расспросит пациента относительно давности появления первых симптомов, травм в анамнезе, характере работы и иных данных, которые могут помочь выявить причину. Кроме того, обязателен осмотр больного колена.
По результатам диагностики лечащий врач может направить пациента к другим специалистам: невропатологу, психиатру, кардиологу.

Лечение
Традиционная терапия предполагает прием лекарственных препаратов, способствующих устранению основной причины заболевания. Так, при артрозе будут полезными противовоспалительные препараты, хондропротекторы, а также инъекции гиалуроновой кислоты. Очень часто лечение предполагает использование физиотерапии.
Здесь особенно полезными будут:
- Ударно-волновая терапия. Волны специальной частоты ускоряют кровоснабжение в больной зоне и тем самым способствуют ускорению регенерационных процессов.
- Электрофорез. Он поможет более быстрому и полному усвоению лечебных компонентов, используемых непосредственно на коленный сустав при этой процедуре. Препараты (мази, гели, крема) могут иметь обезболивающий, противовоспалительный, регенерирующий эффект.
- Тепловые процедуры. Сюда можно отнести как лечебные теплые ванны, так и парафинотерапию, при которой происходит длительный нагрев сочленения.
- Мануальная терапия. Массаж чуткими руками специалиста позволит убрать деформацию и восстановить правильную анатомию коленного сустава. Ключевое слово в этом предложении – специалист. Человек должен иметь специализированное образование и практику использования такого метода лечения.
Ей уделяется огромное значение при этом заболевании. Упражнения максимально простые, но очень важно правильно выполнять их технику:
Очень эффективной в этом вопросе считается механотерапия. При этом упражнения выполняются при помощи специальных приспособлений. Как правило, такая гимнастика проводится не в домашних условиях, а в специальных медицинских центрах. В целом разработка сустава может занять длительное время: от нескольких недель до нескольких месяцев. Результат зависит от стадии, в которой была начата терапия, а также от собственных возможностей организма пациента.
Оно проводится при низкой эффективности традиционных методов лечения, а также в случае выраженной деформации сочленения. Операция может проводиться как малоинвазивным методом – артроскопии, так и открытым методом. После артроскопии реабилитационный период протекает мягче и безболезненнее, чем при открытом вмешательстве в колено.
Что может сделать хирург во время операции: иссечь и удалить рубцовые участки, нормализовать форму суставных поверхностей, то есть пластику сустава, удлинить мышечные волокна. Если поражение сустава очень выражено, то пациенту может быть показана его замена (эндопротезирование). Реабилитационный период после эндопротезирования должен включать в себя физиотерапию, массаж и лечебную физкультуру (ЛФК), которые помогут быстрому восстановлению.
Контрактура колена – это состояние, при котором нормальное движение ногой становится невозможным. Соответственно, в самом худшем случае человек может стать инвалидом, и мечта об активной жизни уже навсегда будет для него закрыта. Чем раньше пациент попадет на прием к специалисту, тем больше шансов на эффективное лечение без последствий и осложнений.
Гонартроз коленного сустава – заболевание, симптомы и лечение которого характерны для людей старше 50 лет, чаще женщин, с повышенной массой тела и варикозным расширением вен.
Люди пожилого возраста нередко жалуются на дискомфорт в области колена, постоянную изматывающую боль. Причиной недуга считают отложение солей в суставах. Этот термин возник еще в советское время, но официальной медицине такое понятие неизвестно. Накопление в суставных структурах солей мочевой кислоты самостоятельного клинического значения не имеет.
Что это такое — гонартроз?
Второе название гонартроза – артроз коленного сустава. Это самый крупный и сложный сустав, характеризующийся высокой степени подвижностью, наиболее важный в скелете человека. Соединяет бедренную с большеберцовой костью, спереди располагается надколенник. Стабильное относительно друг друга положение костей обеспечивают связки. Внутри контактирующие поверхности покрыты плотным, гладким, упругим гиалиновым хрящом, обладающим идеальной скользкостью. Его толщина доходит до 6 мм. Это высокопрочная, устойчивая против сжатия и растяжения гелеобразная субстанция.
Функциональное назначение гиалинового хряща:
-
распределять давление прилегающих друг к другу поверхностей, нагрузку; обеспечивать точное совпадение соприкасающихся хрящевых поверхностей; выравнивать несоответствие; амортизировать толчки; уменьшать трение сочленений.
В действительности заболевание вызвано деградацией хряща, последующей деформацией костной ткани. Вследствие различных причин (механических и биологических), физико-химические свойства хряща меняются – он размягчается, покрывается неровностями, язвами, разделяется на отдельные волокна, истирается, становится неспособным выполнять свои функции, снижать силу трения при ходьбе. Процесс прогрессирует до полной гибели хрящевого покрытия костей, деформации сустава, искривления конечности. При этом гонартроз проявляется сильнейшими болями и ограничением двигательной активности. Патология невоспалительной природы, но регулярное трение костей способно спровоцировать процесс воспаления.
Причины гонартроза
Толчком к запуску патологического процесса могут послужить многие факторы, гонартроз – заболевание полиэтиологическое. Чаще всего болезнь вызывает целый комплекс причин. По механизму развития выделяют 2 вида гонартроза:
-
Первичный – точная причина возникновения не установлена, обычно он развивается у вполне здорового человека. Чаще всего связывают с возрастными изменениями, нарушением метаболизма, в этих случаях болевые симптомы наблюдаются со стороны обоих коленей, способны последовательно захватывать и другие суставы. Активная физическая нагрузка, занятие спортом – предрасполагающие факторы для одностороннего гонартроза колена. Вторичный – не связан с возрастом, сам по себе не возникает, обусловлен явными причинами, обычно является следствием других заболеваний. Двухсторонним не бывает, всегда затрагивает лишь один коленный сустав.
Источник вторичного заболевания колена может быть:
-
механическим – когда разные участки хряща подвергаются ежедневным травматическим инсультам или как результат одномоментной сильной травмы. Это чрезмерные перегрузки колена, плохо залеченные травмы, ушибы, переломы конечности, неудачное хирургическое вмешательство; биохимическим – проблемы с всасыванием и перераспределением фосфора и кальция, эндокринные сбои, нарушение обменных процессов, приводящее к недостаточной выработке хрящевой тканью суставов основных строительных компонентов хряща – глюкозамина и хондроитинсульфата, потере синовиальной жидкостью смазочных функций; молекулярными – врожденные аномалии строения, дисплазия, мутация генов, ответственных за синтез коллагена, наследственная слабость связочно-мышечного аппарата; морфологическими – новообразование, грыжа в области колена, перенесенные воспалительные процессы, гемофилия, инфекционные или системные патологии – суставные и сосудистые, ухудшающие кровоснабжение.
В группу риска – наиболее уязвимые к формированию артроза коленного сустава, входят также следующие категории людей:
-
лица, достигшие преклонного возраста; женщины с гормональными расстройствами – изменением гормонального фона при наступлении периода менопаузы, патологией эндокринной системы; больные, принимающие стероидные средства, с дефицитом микроэлементов в организме; оставившие без внимания и должного лечения легкую травму колена; пациенты с варикозной болезнью вен нижних конечностей; спортсмены, профессиональные танцоры, те, чья деятельность связана с систематическим поднятием тяжестей, выполнением резких движений в колене; люди, страдающие ожирением, плоскостопием, искривлением позвоночника, деформацией стоп, ведущие малоподвижный образ жизни, подвергающиеся переохлаждению.
В более молодом возрасте артроз коленного сустава развивается после травм, перенесенных артритов, кровоизлияния в полость сустава, постоянной избыточной нефизиологической нагрузки (у спортсменов, профессиональных артистов балета).
Симптомы гонартроза
Сама болезнь угрозы не представляет и на ранних стадиях поддается корректировке, но опасность гонартроза в том, что на начальных этапах он протекает бессимптомно. Выявить его непросто, к врачу часто обращаются уже с запущенной патологией.
Чтобы не допускать значительного разрушения хряща, следует насторожиться при появлении следующих симптомов:
Так проявляется начальная стадия, если процесс не остановить, то гонартроз будет прогрессировать и перейдет в хронический. Добавятся новые, более явные симптомы:
-
сохраняющаяся и неутихающая в течение длительного отдыха боль; непроизвольное, рефлекторное сокращение мышц, спазмирование; тугоподвижность (контрактура колена) – уменьшается размах и объем движения; постоянная припухлость сустава; заметные глазу внешние изменения колена – увеличение размера, деформирование, появление наростов, шишек; неспособность полностью согнуть ногу, хромота, утрата полноценной двигательной функции.
Со временем боли возникают уже при небольшой нагрузке, проходят после долгого отдыха, но малейшая ходьба или поднятие тяжестей моментально снова вызывают болевые ощущения. Человек с трудом передвигается, появляется хромота, возникает частичная контрактура мышц, окружающих сустав и объем движений ограничивается.
Контуры сустава на вид более грубые, при ощупывании на внутренней поверхности явная болезненность, при попытке подвигать надколенник чувствуется хруст. Такой же звук сопровождает все попытки движения.
В третьей стадии гонартроза коленного сустава боли беспокоят даже в покое, трудно найти удобное положение в постели, пациент реагирует на изменение погоды. Объем движений в суставе не более (а иногда и менее) 90 градусов. Такие люди ходят как будто вперевалку, ноги искривляются буквой О или Х. В тяжелых случаях трудно передвигаться без посторонней помощи.
Чем вызвано обострение гонартроза
Если вовремя не приступить к лечению или принимать недостаточно эффективные меры, то деструктивный процесс усиливается.
Развитие гонартроза вызвано действием многих факторов, результатом которых является:
-
ухудшение кровоснабжения; нарушение синтеза хрящевых клеток; потеря прочности, эластичности, изменение физико-химических свойств, истончение хрящевого покрытия, стирание его поверхностных слоев; рассасывание хрящевых пластинок; изменение структуры внеклеточного и костного матрикса; стирание и отшлифовка костных поверхностей в отсутствии хряща, утолщение костного слоя, приобретение вида слоновой кости; обильное разрастание костной ткани, дегенеративные изменения коленного сустава.
Степени заболевания
Гонартроз характеризуется медленным, но неуклонным развитием, нарастающими симптомами. Исходя из клинических признаков, выделяют несколько степеней (стадий) заболевания:
- Начальная степень – заметного ограничения подвижности не наблюдается, боли кратковременные, быстро проходящие, тонус мышц несколько снижен. Истончение хряща в виде неравномерного сужения суставной щели едва заметно на рентген снимке.
- Вторая – болевые ощущения возникают не только после значительной нагрузки, но и во время подъема и спуска по лестнице, колени чаще отекают, хрустят при движениях. К утру состояние улучшается. Скованность в суставе, образующаяся в период ночного отдыха, мешает нормальному движению, конечность нуждается в легкой разминке. Мышцы ослабевают, перестают выполнять свои функции.
- Третья степень – симптомы выражены максимально, сильная боль ощущается даже в покое, могут образовываться устойчивые отеки, локально повышаться температура, развивается гипотрофия мышц. Подвижность резко ограничивается, согнуть и разогнуть ногу становится невозможно, колено заклинивает, движение сопровождается острыми приступами боли, вплоть до невозможности двигаться и самостоятельно себя обслуживать.
Особенности диагностики
В случае гонартроза ранняя диагностика имеет особое значение, т.к. позволяет вовремя начать лечение и остановить прогрессирующий процесс разрушения хрящевой прослойки. Выявив какой-либо признак и заподозрив начало заболевания важно незамедлительно обратиться к терапевту. Он проведет визуальный осмотр, опросит, выслушает жалобы, динамику болевых симптомов, при подтверждении опасения выдаст направление на посещение специализированного врача – артролога, специалиста хирургического профиля, или ортопеда, занимающегося проблемами опорно-двигательного аппарата.
Врач узкой специальности использует свои методы диагностики, позволяющие подтвердить диагноз, установить степень гонартроза, назначить адекватное лечение. В их арсенале следующие способы исследования:
-
Визуальное определение – ощупывание, выявление деформации, изменение формы колена, угловые и линейные замеры костей, оценка степени подвижности соединения. Рентгенография – трехпроекционное исследование внутренней структуры сустава путем просвечивания и проецирование изображения на пленку. Выявляет деструкцию хряща, солевые отложения, повреждение костной структуры, разрастание костей. На первой стадии метод малоэффективен. На второй, снимок демонстрирует значительное, в 2-3 раза превышающее норму, сужение просвета сочленений, уплотнение костной ткани, патологические наросты на ее поверхности. Для 3 стадии характерны: полное отсутствие на рентгенограмме полосы просветления между окончаниями костей, деформация суставной поверхности, уплотнение, обширные новообразования, возникающие в результате разрастания костной ткани, плавающие в суставной полости осколки. Если же щель, напротив, расширена, значит, в полости сустава скапливается жидкость. Костные краевые разрастания (остеофиты) обычно бывают хорошо заметны на снимке. Ультразвуковое исследование – обнаруживает минимальные изменения, показано для диагностики ранних стадий гонартроза. Определяет толщину гиалинового слоя, однородность слоя, величину выпячивания мениска, размеры наростов. Начальный, не выявляемый рентгеном этап заболевания характеризуется толщиной слоя в 2 мм и более на фоне отсутствия нарушений в других суставах, утолщенной до 3-4 мм синовией, слегка заостренными краями костей. КТ, МРТ – прогрессивные, но дорогостоящие методы, посегментно, послойно исследуют и визуализируют все твердые структуры коленного сустава, МРТ дополнительно и мягкие ткани. Обнаружат даже зачатки патологического процесса, изменение цвета, гладкости хряща, появление шероховатости, начало истирания. Этот диагностический метод назначается при сомнении в диагнозе и для обнаружения гонартроза на ранней стадии. Артроскопия – хирургическая процедура, щадящая, не требует длительной реабилитации. Проводится с помощью специального оптического прибора, через разрез вводимого во внутрисуставное пространство, все детально осматривающего. Прибор способ осуществлять хирургические манипуляции, проводить прицельную биопсию для уточненных лабораторных исследований. Результаты, полученные этим методом, рассматриваются в совокупности с другими. Лабораторное исследование – к общему анализу и биохимии крови прибегают редко, т.к. при диагностировании гонартроза любой стадии они малоинформативны, показаны для выявления и оценки воспалительного процесса, исключения ревматизма.
Методики лечения
Лечение гонартроза всегда комплексное, сочетающее разные подходы, действующее одновременно в нескольких направлениях. Зависит от степени патологии, подбирается исключительно врачом после тщательной диагностики. Его главное назначение – приостановить разрушительный процесс, устранить болевой синдром, воспаление, способствовать регенерации тканей.
Лечение всегда длительное, проводится амбулаторно, при хирургическом вмешательстве – в стационаре. Включает следующие подходы:
-
медикаментозная терапия – предназначена преимущественно для устранения суставных болей и симптомов воспаления. Показаны противовоспалительные нестероидные препараты, при острых болях – стероидные. Для суставов – хондропротекторы, инъекции гиалуроновой кислоты; хирургическое лечение – практикуется на поздних стадиях, это эндопротезирование – замена сустава на искусственный протез проводится в отсутствии выбора, чтобы вернуть пациенту возможность передвигаться, допустимо при гонартрозе возникшем вследствие травмы; ортопедические наколенники, ортезы, трости – снимают часть нагрузки, согревают сустав; физиотерапевтические методы, санаторно-курортное лечение – назначается вне периода обострения, положительно воздействуют на организм лечебные грязи, холод ( криотерапия ), сауны, лечение лазером, электрофорез , массажи, прогулки на свежем воздухе.
Лечение народными средствами
Выбирая народные методы лечения необходимо учитывать, что самодельные средства могут помочь лишь при начальной степени гонартроза, все они требуют предварительного согласования с лечащим врачом. Их допустимо использовать в комплексном лечении, как вспомогательный компонент, устраняющий выраженный дискомфорт, улучшающий кровоснабжение, состояние хрящевой ткани. Если народное лекарство не помогает снять болевой синдром, остановить воспалительный процесс, то его следует признать неэффективным и отменить дальнейшее использование в период обострения болезненных симптомов.
Наиболее популярные рецепты:
-
просушенные и сложенные в емкость бархатистой стороной вниз листья лопуха залить кипятком, затем приложить их к смазанному растительным маслом больному колену, обмотать полиэтиленом и согревающей повязкой; перетертые в кашицу листья подорожника, мяты , крапивы смешать с медом, дать 2 ч настояться. Использовать перед сном, нанеся большой количество смеси на колено и обмотав сверху большим капустным листом. Применять ежедневно в течение месяца; в уваренный на водяной бане до полного растворения желатин добавить несколько капель алоэ, остудить 2-3 минуты, нанести на марлевую повязку и покрыть ею проблемное место. Носить аппликацию в течение часа, по несколько раз в день; настой из отваренных вместе с копытцами говяжьих ног выпивать перед приемом пищи по половине стакана; разведенную водой до сметанообразной консистенции голубую или красную глину нанести на кусок полотна 20 мм слоем, приложить компресс к колену, забинтовать, укрыть теплой повязкой. Выдерживать не менее 2 ч не резе 2-х раз в день.
Питание, физическая активность
Диета призвана обеспечить организму поставку важных для хряща питательных веществ и скорректировать вес тела при его излишке, чтобы уменьшить нагрузку на колени. Питание должно быть полноценным и сбалансированным, желательно тушеные или паровые.
Рекомендуется богатый коллагеном нежирный холодец или студень, включать в рацион больше:
-
белковых продуктов – мясо нежирных сортов, морепродукты, горох, фасоль, чечевицу, сыры и прочую молочную продукцию; растительных жиров; витаминосодержащих продуктов – орехи, бобы, яйца, овощи, фрукты, печеный картофель.
Одним из дополнительных, но важных методов лечения – физические упражнения. Их подбирает индивидуально медицинский работник, исходя из возраста, веса, сохранившихся активных движений. Цель лечебной гимнастики – разработать колено, увеличить подвижность сустава, восстановить его функции, сохранить физиологический мышечный тонус, усилить кровообращение, трофику. Занятия должны быть систематические, для начала непродолжительные, 10-ти минутные, с допустимой осевой, постепенно увеличивающейся нагрузкой. Довести до получасовых сеансов.
Каждое упражнение повторяется 5 раз – в первую тренировку, в дальнейшем – 8-10 раз. Самые простые, доступные всем в домашних условиях, но очень эффективные упражнения:
-
в расслабленном лежащем положении плавно и осторожно поднять вытянутую ногу на высоту 20 см от пола, удерживать как можно дольше, медленно вернуть на место; из того же положения в повторяющемся режиме поднимать распрямленную ногу и тут же опускать; лежа на правом боку отвести левую ногу немного вверх, согнуть в колене, выпрямить, потянуться пяткой и опустить, затем сменить ногу.
Тренажеры при гонартрозе
С целью профилактики раннего гонартроза, разработки пораженного колена, укрепления мышечного аппарата часто используют различные тренажеры. Наиболее распространенные:
-
Степпер – платформа с педалями разной конструкции, самый простой спортивный тренажер для проработки мышц ног, не оказывает давления на коленный сустав. Можно располагаться в положении сидя или лежа. Подходит для занятий низкой интенсивности. Эллиптический тренажер – гибрид беговой дорожки и степпера, имитирующего подъем по лестнице. Устройство позволяет шагать вперед и назад, описывая эллиптическую траекторию при движении, имитировать езду на велосипеде, скольжение на лыжах. Велотренажер – имитатор велосипеда, тренирует сгибательно-разгибательные движения. Может быть вертикальным или для занятий лежа, без седла и руля, магнитным, электромагнитным, с педалями, крутящимися назад, колодочным захватом диска. Для безопасности суставов важно выбирать модели, обеспечивающие равномерность нагрузки.
Инвалидность
1 и 2 степени болезни двигательная активность сохраняется, качество жизни значительно не ухудшается, инвалидность не назначают. Сам по себе диагноз основанием к назначению инвалидности не является. Ее получает пациент, чья деятельность ограничена физическими отклонениями в результате частичного или полного разрушения коленного сустава. Такое состояние наблюдается при последней стадии гонартроза, в этом случае врач выдает обходной лист, больной обходит указанных специалистов, документ подается на рассмотрение и специальная экспертная комиссия выносит решение о назначении 3 или 2 группы инвалидности. Единственное средство сохранить активную жизнь – ранняя диагностика гонартроза, грамотно назначенное лечение, соблюдение всех врачебных предписаний.
Обязательно обратитесь к врачу – ревматологу, если вы заметили боль в суставах при ходьбе, хруст в суставе.
Читайте также:


