Контрактура нижней челюсти анкилоз внчс

Ю И Вернадский Травматология и восстановительная хирургия

Рис 253 Схема оценки исходного статуса для восстановления ВНЧС (по В А. Маланчуку):
1) отсутствует головка челюсти, остальные элементы сустава имеются а — без патологических изменений в тканях cyt-idBd, б - с воспалительно-дистрофическими изменениями
2) отсутствует головка челюсти и внутрисуставной диск а — без патологических изменений, б—с воспалительно-дистрофическими изменениями в тканях.
3) отсугсгвуют все элементы сустава а — имеется ложный сусгав, б — имеются раневые поверхности кости
Рис 254 Способ создания ВНЧС из гиперпла-зированного угла нижней челюсти, перенесенного в область ВНЧС на мышечной ножке из крыловидной мышцы по В А Маланчуку, И Г Скворцовой (а с №1503763)

Рис 255 Способ восстановления височно-нижнечелюстного сустава аутосуставом стопы по В А. Маланчуку (а.с. №1426556)
1 -4 - этапы операции А - степень перемещения челюсти вперед. В - степень удлинения ветви челюсти

Глава 19 Контрактуры нижней челюсти и анкилозы височно-нижнечелюстных суставов
Артроиластика по методу В. А. Маланчука и соавторов
Она производится при костных и фиброзных анкилозах, сочетающихся или не сочетающихся с микрогенией В порядке дальнейшего развития экспериментальных исследований О Н. Stutevelleи Р РLanfranchi(1955) В А Ма-ланчуком с 1986 г в нашей клинике в качестве аутотрансплантата успешно используются 11,IIIили IV метатарзальная кость с плюсне-фаланго-вымсуставомУ 11 больных (из 28) потребовалось (вторым этапом) дополнительное удлинение тела челюсти
При фиброзных анкилозах первым этапом лечения удлиняли тело челюсти Детали планирования, осуществления операций по В А Малан-чуку представлены на рисунках 253-261 Микрохирургические методики разрабатывались и осуществлялись автором совместно с сотрудниками Киевского НИИ клинической и экспериментальной хирургии (Н Ф Дрюк, Ю С Лисай-чук, Л Н Павлюченко, А С Проелеев)

Рис 256 Способ лечения анкилоза ВНЧС и микрогении по В А. Маланчуку, И Г Скворцовой (ас №1556665) Удлинение мышц составляет 0 15-020 от их исходной длины, после механотерапии удлинение составляет 0 30 0 33 А -пооперационная длина жевательных мышц В — то же после операции С - удлинение мышц 1-3-этапы операции

Рис 257 Способ восстановления ВНЧС аутоплюснефалан-говым суставом (ПФС), перенесенным на микрососудистых анастомозах по В А Маланчуку (ас № 1595479) 1 -4 -этапы операции
Артропластика по методу клиники ЦНИИС
Сотрудники ЦНИИСа (В А Семкин, В М Безруков и соавт , 1996) предложили два варианта восстановления мыщелковых отростков нижней челюсти титановыми эндопротезамироссийского производства одни - только для замещения дефекта отростка, второй — всей ветви, угла и тела челюсти (после ее резекции) Хорошие ближайшие и отдаленные результаты (до 14 мес ) указывают на перспективность этих предложений.
Послеоперационное ведение больного
Больному необходимо обеспечить разностороннее, энергетически ценное и витаминизированное питание; в течение первых 2 недель после операции больного кормят жидкой пищей через трубку, одетую на носик поильника
После каждого приема пищи следует орошать полость рта из кружки Эсмарха или спринцовки раствором калия перманганата (1 1000) При этом
Ю. И Вернадский. Травматология и восстановительная хирургия
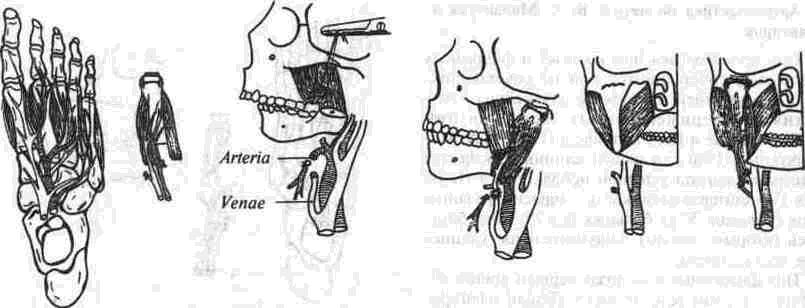
Рис. 258 Способ воссгановления нижней челюсти с одномоментным увеличением о&ьема жевательных мышц за счет перенесения межкостных и подошвенных мышц в одном блоке с метатарлальной костью (по В А Маланчуку, а с №1553069)

Рис 259. Способ одномоментного восстановления ветви и угла нижней челюсти (по В А. Маланчуку, Н. Ф Дрюку, Ю С Лисийчуку, а с №1708309) с помощью микрососудистого аутотрансплантата из костей стопы Используется 11 (или III, IV) метатарзально-фаланговый комплекс, из которого формируются ветвь и угол челюсти, временно фиксируются спицей Киршнера, проведенной через полость плюсно-фалангового сустава
нужно следить, чтобы повязка не промокала и не загрязнялась остатками пищи. Поэтому перед ирригацией больному одевают специальный легкий пластмассовый фартук, который должен плотно прилегать к основанию нижней губы. Если повязка промокла, ее немедленно снимают, а линию швов смазывают спиртом и закрывают стерильной повязкой.
При внеротовом вытяжении нижней челюсти за накостный зажим или продетый через подбородочный участок кости тяж из полиамидной нити необходимо ежедневно тщательно следить за швами у основания этого зажима или места выхода нити, чтобы не допустить проникновения инфекции в мягкие ткани и кость. Для этого ежедневно обрабатывают спиртом как сам стержень (нить), так и кожу вокруг него, после
чего основание стержня и швы около него закрывают полоской йодоформной марли, укрепляемой лейкопластырем.
Для профилактики остеомиелита в области остеотомированных концов ветви нижней челюсти на протяжении первых 6-7 дней после операции назначают антибиотики широкого спектра действия. Швы снимают на 7-й день после операции.
После простой односторонней остеотомии с интерпозицией мягкой прокладки активную механотерапию проводят с 5-го дня, после двусторонней — с 10-12-го, а спустя 20 дней после операции применяют как активную, так и пассивную (аппаратную) механотерапию. Ее применяют для того, чтобы добиться у больных не только максимального раскрывания рта, но и
Глава 19 Контрактуры нижней челюсти и анкилозы височно-нижнечелюстных суставов


Рис 260 Ребенок с двусторонним анкилозом ВНЧС и микрогенией, ранее дважды оперированный (созданы ложные суставы в среднем отделе ветвей челюсти, достигнуто открывание рта на 18 мм) А - до операции - двустороннего дистракционного удлинения тела челюсти на 21 и 22 мм Б - после операции по В А Маланчуку нормализованы профиль лица и условия для нормального дыхания (особенно во время сна на спине)
Рис 261 Тот же больной спустя год открывание рта стало возможным на 25 мм за счет улучшения функции мышц дна полости рта
смыкания зубов и губ Если уже в первые 2-3 недели после операции намечается открытый прикус, необходимо систематически на протяжении 30-40 суток устанавливать на ночь (по методу А А Лимберга) межчелюстную или под-
бородочно-пращевую тягу, фиксированную к головной шапочке, а также распорку между молярами-антагонистами (на стороне операции) В результате действия межчелюстной распорки и подбородочной пращи (или межчелюстной тяги) создается двуплечевой рычаг угол и ветвь нижней челюсти опускаются вниз, а ее подбородочный отдел смещается вверх
Для обеспечения постоянного разведения челюстей можно с успехом применять также метод Н Н Ежкина, который состоит в следующем между молярами устанавливают сложенную вдвое резиновую пластинку длиной 5 см и шириной 2 см Толщина пластинки должна равняться половине расстояния между верхними и нижними большими коренными зубами при максимально возможном опускании нижней челюсти Во избежание соскальзывания пластинки с зубов ее обертывают марлей и после этого вводят между коренными зубами изогнутой стороной кзади Такую пластинку больные носят круг лые сутки, извлекая ее лишь во время приема пищи и туалета полости рта В некоторых случаях, для увеличения степени разведения челюс тей, пластинки вводят с обеих сторон По мер
Ю И Вернадский Травматология и восстановительная хирургия

Рис 262 Аппарат ММСИ для пассивной механотерапии
сложенные вдвое или втрое резиновые трубки, резиновые или деревянные клинья, пластмассовые винты, а также специальные роторасши-рители
В нашей клинике с успехом используют аппарат ММСИ с двумя ложками, фиксированными к двум соединенным шарнирами стальным штангам (рис 262)
А. В Смирнов предложил аппарат, состоящий из двух шин или ортопедических (оттискных) ложек, заполненных слепочной массой К боковым поверхностям шин или ложек прикреплены две дугообразные пружины из стальной проволоки (диаметром около 2-3 мм), благодаря которым аппарат равномерно давит на верхний и
нижний зубные ряды, раздвигая при этом че люсти Ложки аппарата предварительно заполня ют стенсом, чтобы обеспечить достаточную жес ткость его фиксации на зубах
Динамику увеличения степени раскрывания рта необходимо документировать в миллиметрах, определяя с помощью специального треугольного измерителя (рис 263), который всякий раз нужно устанавливать перед одними и теми же зубами-антагонистами, полученные данные фиксируют в истории болезни, а дома — в тет ради
Функциональные и косметические результаты лечения анкилозов
Результаты лечения следует учитывать только по истечении достаточно продолжительного срока, так как около 50% рецидивов анкилоза возникает в течение первого года после операции; остальная их часть развивается значительно позже - на протяжении 2 и 3 лет. В некоторых случаях рецидивы анкилозов возникают через 3 года после операции и даже спустя 5-6 и более лет.
По имеющимся данным, рецидив анкилозов наблюдается в среднем у 28-33% больных Однако истинное число рецидивов анкилозов гораздо выше, так как следует учитывать и те случаи, которые авторам не удалось зафиксировать по техническим причинам, а также невыявленные случаи неполного сведения челюстей после операции (при котором больной более или менее удовлетворен степенью раскрывания рта)
Как показали данные клинических исследований, частота рецидивов анкилоза зависит от методики операции (уровня остеотомии, характера интерпонируемого материала, достигнутой

Рис 263. Контроль степени раскрывания рта после операции по поводу анкилоза при помощи треугольника-измерителя (а) и пальцев (б)
Глава 19 Контрактуры нижней челюсти и анкилозы височно-нижнечелюстных суставов
во время операций подвижности нижней челюсти), осложнений во время и после операции (разрывы слизистой оболочки полости рта, пролежни на ней, кровотечение, нагноение, гематомы и др.), правильности ведения послеоперационного периода с применением антибиотиков, вытяжения, механотерапии и др.
Рецидивирует анкилоз, как правило, в тех случаях, когда во время операции недостаточно мобилизировалась нижняя челюсть, т. е. рот открывался лишь на 1-2 см.
Высокий процент рецидивов отмечен после применения в качестве межкостной прокладки пластмассы (73%), всех слоев кожи или плацентарной оболочки, консервированных по методу Н. С. Харченко (66.6%), а также в тех случаях когда интерпозицию не производили вообще (50%) (В. Ф. Кузьменко, 1967).
После интерпозиции деэпидермизированного кожного лоскутапо методике Ю. И. Вернадского ближайших неудовлетворительных исходов не наблюдалось. Величина открывания рта, достигнутая во время операции и вскоре после нее (в течение 5 лет), сохранялась или, что наблюдалось чаще, постепенно увеличивалась на 0.3-0.5 см. В косметическом отношении этот метод операции также оказался более эффективным. Как правило, после операции больной мог открывать рот на 3-4 см.
Изучение же еще более отдаленных результатов лечения (спустя 8-15 лет) показало, что у некоторых больных (у 5 из 21) возник рецидив анкилоза, признаком которого однако, условно считалось открывание рта менее чем на 1.8 см. (Г. П. Бернадская, 1980). Причиной рецидива в этих случаях могли быть погрешности в технике артропластики, случайный разрыв слизистой оболочки полости рта, ин-фицирование раны (во время низведения ветви челюсти) и связанное с этим воспаление, ограничившее послеоперационную механотерапию, а также разрыв тканей и неизбежное кровоизлияние при редрессации тугоподвиж-ного сустава на стороне, противоположной операции.
После использования в качестве прокладки ксеногенной оболочки семенников быкарецидив анкилоза в отдаленные сроки после операции может быть обусловлен невозможностью установления распорки между челюстями из-за резко выраженной расшатанности молочных зубов либо развития флегмонозного процесса в зоне воспаления.
После артропластики с применением прокладки из склерокорнеальнойоболочки, а также распорки из аутогенноговенечного отросткав ближайшие 5 лет после операции рецидивов анкилозов не наблюдалось (наблюдение за больными продолжается).
Косметический эффект операции определяется по тому, насколько удалось придать подбородку правильное (срединное) положение, а также устранить асимметрию лица в околоушных областях.
Как указывалось выше, западение позади нижней челюсти, возникающее после выведения ее ветви вперед, можно заполнить деэпидермизи-рованным филатовским стеблем либо свободно пересаженным деэпидермизированным лоскутом кожи, полностью лишенной подкожной клетчатки; алло- или ксеногенным хрящом и т. д.
Иногда для устранения асимметрии лица прибегают к имплантации пластмассы, свободной пересадке подкожной клетчатки или хряща на здоровой стороне (для устранения уплощеннос-ти его нижнего отдела).
Осложнения делят на возникающие в процессе операции, вскоре после операции и в отдаленные сроки. Наиболее распространенным осложнением во время операцииявляется повреждение ветвей лицевого нерва и крупных сосудов. Особенно часто повреждение ветвей лицевого нерва наблюдается при доступе к височно-нижнечелюстному суставу через под-скуловой разрез (по А. Э. Рауэру) и при типичном подчелюстном доступе. Поэтому рекомендуем применять вышеописанный доступ по Г. П. Иоаннидису.
Во время скелетирования ветви нижней челюсти, остеотомии и разведения фрагментов кости возможно значительное кровотечение из-за ранения вен и артерий. Известны случаи сильного артериального кровотечения, для остановки которого приходилось прибегать к перевязке наружной сонной артерии либо к тугой тампонаде раневой поверхности и даже приостанавливать операцию.
В литературе описаны случаи ранения сосудов головного мозга соскользнувшим (во время остеотомии ветви) долотом, проникшим в полость черепа.
В раннем послеоперационном периоденаиболее частое осложнение - воспаление, нагноение в зоне операции (флегмона, абсцесс, остеомиелит), которое обычно связано с разрывом слизистой оболочки полости рта и инфицированием раны. Возможны также парезы или параличи краевой ветви нижней челюсти лицевого нерва и др.
После операций низведения и вытяжения перемещенной челюсти за накостный зажим (по А. А. Лимбергу) может возникнуть краевой остеомиелит нижней челюсти; после операции с интерпозицией клетчатки стебельчатого лоскута (по А. А. Лимбергу) — разрыв слизистой оболочки полости рта, значительное венозное крово-
Ю И Вернадский Травматология и восстановительная хирургия
течение, нагноение раны около накостного зажима, повреждение ствола лицевого нерва; после операций с закладкой биопластмассы (по Л М. Медведеву) — аллергическая реакция на чужеродный белок, возможен также временный парез краевой ветви нижней челюсти лицевого нерва.
Даже целенаправленная послеоперационная профилактика воспалений у больных путем применения антибиотиков не всегда успешна. Поэтому строжайшее соблюдение требований асептики и антисептики во время операции (в том числе и прежде всего - предупреждение перфорации слизистой оболочки рта) является зало
гом заживления ран первичным натяжением после устранения анкилозов ВНЧС.
Исходы артропластики зависят от возникших во время операции и вскоре после нее осложнений Применение мягкотканных прокладок не устраняет асимметрии лица, особенно при открытом рте. В связи с этим приходится применять различного рода протезы и шины (типа Ван-кевич, Вебера и т. д.), а также контурную пластику, в том числе базирующуюся на реконструкции ветвей и тела нижней челюсти.
Анкилоз — это стойкая деформация височно-нижнечелюстного сустава с ограничением или полной неподвижностью нижней челюсти вследствие фиброзного или костного сращения суставных поверхностей.
Термин анкилоз (от греч. ankylos — искривленный) не объясняет сущность заболевания височно-нижнечелюстного сустава. Впервые этот термин был применен к конечностям, согнутым под углом и неподвижным в суставе.
Анкилоз височно-нижнечелюстного сустава представляет исход различных заболеваний и повреждений сустава.
Наиболее частыми причинами анкилоза височно-нижнечелюстного сустава являются остеомиелит нижней челюсти, гнойное воспаление сустава, гнойный средний отит. Самое раннее повреждение височно-нижнечелюстного сустава с последующим развитием анкилоза возникает при наложении акушерских щипцов на головку плода при осложненных родах.
В более позднем возрастном периоде у детей и у взрослых повреждения височно-нижнечелюстного сустава возникают вследствие прямых ударов в область сустава или подбородка при столкновении на транспорте, при падении с высоты. В этих случаях страдают наиболее слабые звенья нижней челюсти — суставные отростки и суставная впадина. Переломы суставных отростков отличают значительные смещения отломков с кровоизлиянием в полость сустава.
Патологические изменения в височно-нижнечелюстном суставе локализируются в области разрушенных участков суставных поверхностей, где разрастаются грануляции, позднее превращающиеся в фиброзные спайки между лишенными хрящевого покрытия суставными поверхностями возникает фиброзный анкилоз височно-нижнечелюстного сустава.
С течением времени фиброзные спайки в суставе окостеневают, развивается стойкая неподвижность нижней челюсти — костный анкилоз височно-нижнечелюстного сустава.
Острое воспаление из сустава нередко распространяется на прилежащие к суставу костные и мягкие ткани, что приводит к развитию
Рубцовых и костных сращений между височной костью, ее скуловым отростком и всем верхним отделом нижней челюсти.
Двухсторонние анкилозы височно-нижнечелюстного сустава встречаются реже, чем односторонние и, как правило, являются следствием двухстороннего перелома суставных отростков нижней челюсти в детском возрасте, своевременно нераспознанных и рационально нелеченных, а также следствием сепсиса новорожденных.
Анкилозу височно-нижнечелюстного сустава, сформировавшемуся в период роста, сопутствует нарушение роста нижней челюсти в длину — микрогения.
Одностороннему анкилозу височно-нижнечелюстного сустава сопутствует односторонняя микрогения; при двухстороннем анкилозе формируется двухсторонняя микрогения. Развитие в периоде роста сочетания анкилоза височно-нижнечелюстного сустава и микрогении обусловлено тем, что эти два самостоятельных заболевания вызываются общими причинами.
Механические повреждения височно-нижнечелюстного сустава и гнойные артриты не только разрушают хрящевые поверхности, вызывая патологические сращения суставных поверхностей, но также поражают расположенные в головке суставного отростка зоны роста нижней челюсти в длину, что в свою очередь приводит к развитию микрогении. Эти два процесса протекают одновременно, вызывая разной степени поражения суставных поверхностей с образованием фиброзного или костного анкилоза височно-нижнечелюстного сустава, а также разной интенсивности недоразвитие нижней челюсти — микрогению.
Самым ранним и совершенно патогномоничным признаком развития внутрисуставных фиброзных спаек является полное отсутствие скользящих боковых движений нижней челюсти на стороне поражения — не вообще, а справа или слева, справа и слева (Лимберг А. А., 1971).
Исследование подвижности суставной головки нижней челюсти производят путем ощупывания ее пальцем непосредственно впереди от козелка уха или через переднюю стенку слухового прохода. При этом отведение нижней челюсти ограничивается приблизительно до 1 см между резцами и совершенно отсутствуют движения суставной головки вперед, а следовательно, и боковые движения переднего участка нижней челюсти в противоположную сторону (Лимберг А. А., 1939).
Нормальное открывание рта соответствует ширине трех средних пальцев человека, помещенных между зубными рядами на уровне резцов.
Следует иметь в виду, что измерение величины открывания рта только линейкой в миллиметрах, без сопоставления с шириной трех средних пальцев обследуемого, является неточным, так как у разных людей и в различном возрасте абсолютная величина открывания рта отличаются в значительной степени.
При одностороннем фиброзном анкилозе височно-нижнечелюстного сустава открывание рта уменьшается, первым признаком анкилоза является отсутствие боковых скользящих движений суставной головки в пораженном суставе, но сохраняются такие движения в противоположном здоровом суставе нижней челюсти.
Постановка диагноза определяется учетом анамнестических данных, планомерным обследованием больного, использованием рентгенографии.
Клинический пример. Мальчик, 7 лет, перенес гнойный артрит в первые дни жизни, на лечение поступил в возрасте 7 лет. Ограничение открывания рта, деформация левого височно-нижнечелюстного сустава и ветви нижней челюсти позволяют установить наличие фиброзного анкилоза левого височно-нижнечелюстного сустава и заподозрить сопутствующую анкилозу левостороннюю микрогению.
Одностороннее укорочение ветви и тела нижней челюсти при микрогении вызывает асимметрию лица, деформацию зубных дуг и прикуса. Укороченная больная сторона лица становится более выпуклой по сравнению с уплощенной и смещенной внутрь противоположной здоровой стороной, подбородок отклоняется от средней линии лица в сторону недоразвитой его половины.

Асимметрия лица в результате нарушения роста нижней челюсти в длину — левосторонняя микрогения, сопутствующая левостороннему фиброзному анкилозу височно-нижнечелюстного сустава. Левая ветвь нижней челюсти короче правой на 20 мм. Подбородок отклонен от средней линии на 15 мм влево
Вторичные нарушения формы зубных дуг при односторонней микрогении характеризуются:
- несимметричным сужением с западанием верхней челюсти на стороне, противоположной укорочению нижней челюсти;
- выступанием переднего отдела верхнечелюстной зубной дуги;
- укорочением альвеолярных отростков обеих челюстей на стороне поражения сустава с отклонением в язычную сторону боковых зубов нижней челюсти.
Цифровые показатели отставания в росте ветви и тела нижней челюсти можно установить, сопоставляя результаты измерения расстояния между соответствующими точками на обеих половинах лица.
Для определения длины ветви нижней челюсти измеряют расстояние между серединой козелка ушной раковины и краем нижней челюсти в области ее угла. Разница установленных величин длины ветви на здоровой и на недоразвитой стороне составляет величину укорочения ветви нижней челюсти в результате поражения центра роста, расположенного в головке суставного отростка.

Определение размеров нижней челюсти:
а — определение размеров тела нижней челюсти; б — определение размеров ветви и тела
Об укорочении ветвей нижней челюсти при двухсторонней микрогении, сопутствующей двухстороннему анкилозу височно-нижнечелюстного сустава, можно судить на основании известных соотношений между длиной ветви нижней челюсти и шириной пальцев кисти обследуемого.
Известно, что при нормальном развитии скелета лица и конечностей, длина ветви нижней челюсти соответствует ширине четырех пальцев кисти обследуемого.
Величину отклонения подбородка от средней линии лица определяют следующим образом: на уровне зрачков больного горизонтально устанавливают линейку, а от нее спускают перпендикуляр, пересекающий край нижней челюсти. Величина отклонения подбородка от средней линии лица составляет расстояние по горизонтали от перпендикуляра до середины отклоненного подбородка.
Следует иметь в виду, что нарушение формы челюстей и лица при односторонней микрогении может быть резко выражено, хотя анкилоз височно-нижнечелюстного сустава носит фиброзный характер.

Диагноз: левосторонняя микрогения и фиброзный анкилоз левого височно-нижнечелюстного сустава после гнойного артрита, перенесенного в первые дни жизни:
а — до лечения; б — после лечения
На рентгенограммах лицевого черепа и нижней челюсти видны резко выраженная асимметрия лица, деформация и укорочение нижней челюсти, подтверждающие два диагноза: левосторонняя микрогения и левосторонний анкилоз височно-нижнечелюстного сустава.

Деформация левого суставного отростка
При костном анкилозе височно-нижнечелюстного сустава наступает стойкая неподвижность нижней челюсти, сопутствующая микрогения может быть выражена в разной степени, особенно резко при двухсторонних поражениях зоны роста в головке суставного отростка нижней челюсти.
Клиническое наблюдение. Больная Б., 16 лет. В возрасте 3 лет перенесла воспалительный процесс в левой височной области. Рот закрылся через год после прекращения воспаления, сохранились качательные движения в правом височно-нижнечелюстном суставе.

Прикус у больной Б., 16 лет
Диагноз: костный анкилоз левого височно-нижнечелюстного сустава, левосторонняя микрогения нижнечелюстного сустава
У детей младшего возраста после длительно протекавшего гнойного среднего отита развиваются обширные костные разрастания, спаивающие проксимальный отдел ветви нижней челюсти с височной костью, возникает костный анкилоз височно-нижнечелюстного сустава.
Двухсторонний анкилоз может быть фиброзным или костным с обеих сторон, или костным с одной стороны и фиброзным — с другой, наступает стойкая неподвижность нижней челюсти.

Больной, 15 лет
Диагноз: двухсторонняя микрогения и анкилоз височно-нижнечелюстных суставов после сепсиса:
а — вид больного спереди; б — вид сбоку
Укорочение нижней челюсти при двухстороннем поражении ее зон роста может быть неодинаковым, в этих случаях подбородок не только западает назад, но и может быть отклонен от средней линии лица в сторону более укороченной ветви нижней челюсти.
Анкилоз височно-нижнечелюстного сустава необходимо дифференцировать со стойкими ограничениями подвижности нижней челюсти, причины возникновения которых не обусловлены патологическими процессами в самом суставе.
К таким процессам надлежит отнести следующие:
- воспалительные контрактуры жевательных мышц; они сопровождаются увеличением и болезненностью регионарных лимфатических узлов;
- оскольчатые переломы скуловой кости и скуловой дуги со смещением отломков, препятствующих движению венечного отростка нижней челюсти;
- внутрисуставные фиброзные и костные разрастания между бугром верхней челюсти и венечным отростком нижней челюсти;
- новообразования, особенно костные, расположенные в области скуловой дуги или ветви нижней челюсти;
- инородные металлические тела, внедрившиеся в крыловидно- челюстное пространство при ранениях и механических повреждениях;
- рубцы кожных покровов лица, подкожной жировой клетчатки и слизистой оболочки полости рта, особенно в задних ее отделах.
Перечисленные причины стойкого ограничения подвижности нижней челюсти — контрактуры нижней челюсти — характеризуются тем, что патологический процесс локализуется вне височно-нижнечелюстного сустава.
В связи с этим при контрактурах нижней челюсти отсутствуют характерные для анкилоза височно-нижнечелюстного сустава рентгенологические признаки:
- утолщение и укорочение суставного отростка;
- заращение суставной щели;
- нарушение роста нижней челюсти в длину на стороне поражения сустава.
Анкилоз височно-нижнечелюстного сустава представляет тяжелое страдание, нарушающее функцию питания.
Сопутствующая анкилозу височно-нижнечелюстного сустава микрогения искажает лицо больного, что угнетает его психику.
Лечение анкилоза височно-нижнечелюстного сустава и сопутствующей ему микрогении — хирургическое. Его цель — восстановление подвижности нижней челюсти, исправление формы лица и нарушений прикуса зубов. Эти задачи с успехом могут быть решены с использованием комплексных методов лечения.
"Заболевания, повреждения и опухоли челюстно-лицевой области"
под ред. А.К. Иорданишвили
Читайте также:


