Камне образование при подагре

Подагрический артрит является одним из основных проявлений подагры, которая обусловлена нарушением метаболизма пуриновых оснований.
Помимо хронического артрита, для подагры свойственно поражение почек.
Наиболее часто заболевание регистрировалось у мужчин в возрасте 40-50 лет и у женщин старше 60 лет (после менопаузы), при этом женщины болеют в 2-7 раз реже, чем мужчины.
Основные причины и формы заболевания ↑
Подагра может развиваться:
- первично — в результате наследственной предрасположенности в сочетании повышенного употребления пуринов с продуктами питания;
- вторично – гиперурикемия, возникшая в результате ряда заболеваний или приема некоторых лекарственных средств: новообразованиях, гемобластозах, сердечной недостаточности, болезнях почек, обменных и гормональных патологиях, применение диуретиков, цитостатиков и т.д.

Фото: подагра на большом пальце ноги
Суть заболевания заключается в нарушении метаболизма мочевой кислоты.
В результате этого в околосуставных тканях и самом суставе откладываются кристаллы уратов, которые вызывают артрит.
Так же отмечается чрезмерное образование уратных камней в лоханках и мочеточниках, и развитие интерстициального нефрита.

Фото: отложение уратов при подагре
Возможны три механизма повышения уратов в организме:
- увеличение их синтеза (метаболический);
- снижение их выведения с мочой (почечный);
- умеренное увеличение синтеза и снижение выведения (смешанный).
Все описанные выше механизмы нарушения метаболизма могут участвовать в развитии подагрического артрита.
Признаки и симптомы ↑
Поражение суставов при подагре происходит в виде подагрического артрита с острым течением (в большинстве случаев моноартрита) и развития хронического полиартрита.
Наряду с повреждением суставов происходит поражение почек:

Фото: уратные камни почек
Подагрический артрит в большинстве случаев проявляется в виде острой атаки среди полного здоровья.
Спровоцировать приступ могут:
- переохлаждение;
- длительная ходьба;
- травма;
- инфекции;
- злоупотребление мясной жирной пищей, алкоголем.
Заболевание начинается внезапно, чаще в ночное время и проявляется:
- резкими болями в плюснефаланговом суставе 1 пальца стопы, которые резко усиливаются при опускании конечности;
- на пике болей — лихорадкой до 38-39 градусов;
- отечностью и синевато-багровым цветом сустава.

Длительность атаки составляет от 3 до 10 дней.
При стихании воспалительного процесса боли исчезают, сустав восстанавливает свою функцию и приобретает здоровый внешний вид.
Со временем продолжительность периодов между приступами уменьшается, а продолжительность атак увеличивается.
В воспалительный процесс вовлекаются другие суставы, поэтому через несколько лет от начала заболевания пациенты отмечают деформацию (искривление) суставов, ограничение их подвижности.
Поражение коленного сустава, голеностопного сустава, тазобедренного сустава, суставов стопы наблюдается по истечение длительного времени.
Происходит их деформация, ограничивается подвижность, появляются подвывихи и контрактуры, движения сопровождаются грубым хрустом.
Изменение внешнего вида конечности наблюдается из-за костных разрастаний и узелковых отложений.

Фото: вид сустава большого пальца ноги при хронической подагре
При развитии подагрического артрита на верхних конечностях значительно усложняется дифференциальная диагностика с другими заболеваниями суставов: ревматоидного артрита, остеоартроза, подагры и т.д.

Фото: подагрический артрит пальцев рук
Пациенты утрачивают трудоспособность и способность к самостоятельному обслуживанию.
Диагностика ↑
При анализе крови отмечают:
- увеличение СОЭ;
- нейтрофильный лейкоцитоз;
- повышение содержания фибриногена и альфа-2-глобулина;
- появления С-реактивного белка.
Данные признаки появляются во время приступа и полностью исчезают после купирования атаки.

Для подагрического процесса наиболее характерны следующие диагностические критерии:
- гиперурикемия – повышение содержания в крови мочевой кислоты у мужчин более 0,42 ммоль/л и более 0,36 ммоль/л у женщин;
- наличие тофусов (подагрических узелков);
- наличие кристаллов уратов во внутрисуставной жидкости или околосуставных тканях;
- случаи острого артрита и сильных болей в анамнезе, которые начались внезапно и самостоятельно исчезли спустя 1-2 дня.
На рентгенограмме можно обнаружить изменения, которые развились в результате тяжелого течения болезни большой длительности при начале в молодом возрасте.
Наиболее типичные изменения на рентгенологическом снимке:

Фото: подагрический артрит на снимке
Как лечить подагрический артрит (подагру)? ↑
Терапия подагрического артрита преследует следующие цели:
- нормализация обмена пуринов в организме;
- купирование острого артрита;
- восстановление функции пораженных внутренних органов и лечение хронического подагрического полиартрита.
Нормализовать метаболизм можно с помощью:
- нормализации питания;
- длительного применения лекарственных средств, снижающих синтез уратов;
- устранения причин гиперурикемии.
Людям с избыточной массой тела необходимо похудеть, так как существует связь с избыточным весом, увеличением синтеза уратов и снижением их выведения почками.

У ряда пациентов с подагрическим артритом отмечается артериальная гипертензия.
Следует знать, что применение тиазидных мочегонных (группа препаратов для снижения давления) способствует повышению в организме количества мочевой кислоты. Содержание уратов увеличивается и при приеме ацетилсалициловой кислоты (аспирина).
Следовательно, приступ подагрического артрита может быть спровоцирован указанными препаратами.
Очень важно соблюдать особую диету:
- Полностью исключить алкоголь. При его приеме развивается гиперурикемия, так как конечный продукт обмена этилового спирта (молочная кислота) замедляет выведение солей мочевой кислоты почками.
- Ограничить употребление рыбы, мяса, бобовых.
- Принимать не менее 1,5 л жидкости в сутки.
В большинстве случаев нормализация питания оказывается достаточной для снижения урикемии и профилактики атак артрита.

Но некоторым пациентам необходимо назначать лекарства, нормализующие метаболизм и позволяющие избежать артериальной гипертензии, повреждения почек, мочекаменной болезни.
Для правильного назначения медикаментозного лечения необходимо знать механизм повышения урикемии.
При повышении синтеза мочевой кислоты антиподагрическое лечение предусматривает назначение антагонистов продукции пуринов, при нарушении их выведения – урикозурические средства.
Урикозурические препараты – антуран – увеличивают выведение мочевой кислоты за счет подавления её обратного всасывания в канальцах нефронов почек.

Во время лечения препаратами данной группы необходимо увеличить суточное употребление воды до 2-3 л.
Для уменьшения синтеза пуринов применяется аллопуринол.
Особенно показан препарат пациентам с урикемией более 0,6 ммоль/л; при наличии тофусов, почечной недостаточности и т.д.
Применение вышеуказанных препаратов возможно только после полного купирования явления острого артрита: на фоне затихающего воспаления их применение может спровоцировать серьезное обострение.

Перерыв в лечении приводит к повторному возникновению заболевания.
Также острый подагрический артрит лечится колхицином в дозе 0,5 мг.
Препарат применяется каждый час до уменьшения симптомов артрита. Общая суточная доза средства не должна превышать 8 мг.
Положительный эффект наступает в течение 24 часов.

Еще одна группа препаратов, применяемых для лечения подагрического артрита — противовоспалительные средства.
Наиболее эффективны в данном случае индометацин, нимесулид, вольтарен, которые необходимо принимать в максимальных дозах.
При нестерпимых болях применяются глюкокортикостероиды: используют внутрисуставное введение метипреда, депомедрола, кеналога, дипроспана.
Восстановление функции суставов при подагрическом артрите хронического течения достигается при помощи лечебной физкультуры и бальнеолечения.
В санаториях пациентам назначаются сульфидные и радиоактивные ванны, грязевые аппликации на больные суставы.
Для профилактики обострений в первую неделю санаторного лечения следует принимать противовоспалительные препараты.

Физиотерапия может применятся в острый период и после стихания явлений воспаления.
Хорошим аналгезирующим эффектом обладают КУФ-лучи и СУФ-лучи на больной сустав, иглорефлексотерапия.
Кроме того, применяют высокочастотную терапию на область пораженного сустава и на область надпочечников (для стимуляции синтеза противовоспалительных гормонов), фототерапию, лазеролечение.

Любители нетрадиционной медицины:
- применяют местно луковый отвар;
- прикладывают мелко нарезанные кусочки сала или кашицу из семян льна и активированного угля;
- делают компресс из рыбы;
- применяют йодную растирку и йодные ванночки;
- употребляют отвар череды и ванночки шалфея.
Прогноз для пациента ↑
Прогноз относительно благоприятный при соблюдении всех условий лечения.
Утрата функций сустава возможна только в редких случаях.
Прогноз становится неблагоприятным при развитии почечных осложнений.
Меры профилактики ↑
Профилактические меры в основном включают нормализацию питания и отказ от употребления алкогольных напитков.
Особенно эти условия касаются людей с отягощенной наследственностью
Часто задаваемые вопросы ↑
Спровоцировать обострение может погрешность в еде (употребление алкоголя, мяса, острой пищи, крепкого кофе или чая), травма сустава, длительная нагрузка на ноги.
Подагру лечат сразу несколько специалистов: терапевт, ревматолог, физиотерапевт, реабилитолог, врач-рефлексотерапевт.
При стойком нарушении функции суставов показана группа инвалидности.

Проявление патологии
Согласно медицинским данным, подагрическая почка чаще всего развивается у мужчин в возрасте от 35 лет, причем поражение этого органа проявляется в разных формах нефропатии:
- уратная почечнокаменная форма;
- интерстициальный нефрит;
- острая мочекислая форма.
У женщин болезнь почек с образованием камней и подагра встречаются чаще всего в периоде менопаузы. Болезнь, носящая наследственный характер, крайне редко может проявляться и у молодых юношей.
При хронической подагре изменение функции почек проявляется не сразу, лишь в анализах мочи иногда наблюдаются небольшие отклонения.
Причины заболевания
Изменения в почках возникают в результате увеличения в крови количества мочевой кислоты (от 0,325 ммоль/л) – гиперурикемии. Также нефропатия развивается в результате такого явления, как гиперурикозурия, при которой почки удаляют лишнюю мочевую кислоту, но имеется риск ее задержки внутри канальцев. Это приводит к сокращению ее экскреции почками и развитию гиперурикемии. Чаще такое явление наблюдается при первичной форме подагры, которая возникает из-за усиленного производства мочевой кислоты при нарушении обмена нуклеопротеидов и недостатке определенных ферментов.
Мочекаменная болезнь может развиваться и при вторичной форме подагры, причинами которой являются прием некоторых лекарственных препаратов, например, салицилатов, цитостатиков, тиазидовых диуретиков. Некоторые заболевания также могут приводить к поражению почек: миеломная болезнь, эритремия.
Чаще всего почечные камни образуются медленно, но возникают ситуации, например, при острой почечной недостаточности, когда мочевая кислота полностью блокирует канальцы.
Наиболее часто больные начинают обследовать почки уже при значительном их поражении, когда развиваются гломерулосклероз, гиперлипидемия, гипертензия.
Симптомы подагрической почки
На протяжении длительного периода нефропатия, являющаяся следствием подагры, проявляется в виде небольшой протеинурии и микрогематурии. Также в моче могут определяться цилиндры и лейкоциты. С нарастанием признаков почечной недостаточности начинают выявляться азотемия, снижение концентрационной функции почек, артериальная гипертензия.

Нефропатии далеко не всегда сопутствуют такие проявления подагры, как артриты, тофусы в суставах или ушных раковинах. Иногда гиперурикемия протекает бессимптомно. Наиболее часто развивается интерстициальный нефрит с протеинурией и прогрессированием почечной недостаточности. Этот процесс обусловлен отложениями уратов в трубках мозгового слоя и повреждением почечной паренхимы. По статистическим данным, у 20% больных подагрой образуются камни в почках.
Острое мочекислое поражение почек развивается в результате массивной гиперурикемии, иногда с образованием камней и песка. Этот процесс приводит к острой почечной недостаточности, к которой нередко присоединятся подагрический артрит и колики в почках. Чаще всего массивная гиперурикемия, связанная с чрезмерным производством мочевой кислоты, развивается у людей, страдающих лейкозом или лимфопролиферативными болезнями.
Медикаментозная терапия
Основные методы лечения поражения почек при подагре предполагают соблюдение диет и использование медикаментозных препаратов. Такую терапию можно проводить в периодах между обострениями подагры.
Пациенту назначаются мочегонные средства, которые предотвращают вторичное всасывание из канальцев ранее выделенных уратов. Также широко применяются уростатики, которые призваны задерживать производство мочевой кислоты. Наиболее эффективное действие оказывает аллопуринол, который ранее в медицине использовали для терапии опухолей, а потом стали с успехом применять при подагрической болезни. Под воздействием данного препарата камни постепенно уменьшаются. Лечение может быть очень длительным и нередко занимает несколько лет, в течение которых дозы и периодичность курсов аллопуринола должны регулироваться в зависимости от медицинских показателей.

При подагрической нефропатии нежелательно применять такие урикозурические препараты, как бенемид, антуран.
При возникновении воспалительных процессов пациент должен принимать антибиотики. Также дают положительный эффект препараты, в состав которых входят натуральные компоненты: уролесан, цистенал.
Если камень не уменьшается даже при использовании лекарственных средств, показана хирургическая операция.
При развивающейся хронической недостаточности работы почек применяется диета, которая соответствует стадии поражения почек. При возникновении приступов подагрического артрита используют нестероидные противовоспалительные средства (индометацин).
Питьевой режим и диеты
Важной мерой при использовании мочегонных средств является питьевой режим. Больной должен выпить более двух литров чистой воды в течение не только дня, но и ночи. Это помогает предотвращать отложение уратов в мочевыводящих путях.
Целью диетического питания при таком заболевании является ограничение употребления таких продуктов, которые повышают производство организмом мочевой кислоты. Следует исключить из рациона пиво и другие напитки с алкоголем, консервы из мяса и рыбы. При такой болезни лучше употреблять темное мясо. Молоко и яйца, сладости принимать в пищу разрешается, но в ограниченных количествах. Сладкое может легко спровоцировать развитие сахарного диабета при подагрическом заболевании.
Специалисты не рекомендуют включать в рацион щавель, редис, перец, шпинат. Соль также следует ограничить.
Народные способы
При подагрической болезни можно применять также средства народной медицины: настои хвоща полевого, клеверных листьев, кукурузных рыльцев. Хорошее действие оказывают отвары из брусники или толокнянки. Такие способы помогают расщеплять камневые образования в мочевыводящих путях и структурах почек.
Снизить повышенное количество мочевой кислоты помогает экстракт каштана. Можно делать отвары из коры, цветков или плодов. Столовую ложку этих компонентов заливают стаканом воды и держат на небольшом огне 15 минут. Принимать такой отвар лучше утром на голодный желудок по 20 капель.
Можно сделать и настойку из каштана. Для этого 2 ст.л. сырья заливаются 400 мл водки. После настаивания принимают по столовой ложке.

Для выведения избыточного количества мочевой кислоты из организма хорошо ежедневно выпивать стакан свежеприготовленного сока из яблок. Также желательно съедать каждый день обжаренные в масле кусочки яблок.
Большой популярностью в народе пользуется сок из картофеля, который содержит щелочные соли, связывающие мочевые ураты и выводящие их из организма.
Профилактические меры
Современными учеными доказано, что на развитие подагрической болезни немалое влияние оказывает стресс, при котором начинает вырабатываться мочевая кислота. Также стрессовые ситуации способны снижать в организме уровень пантотеновой кислоты, которая влияет на выведение мочевой кислоты.
Витамин Е оказывает большое влияние на клетки, отвечающие за выработку мочевой кислоты. Витамин С играет роль общеукрепляющего вещества, препятствующего развитию воспалительных процессов.
Пациентам с подагрической нефропатией нельзя принимать долгие тепловые процедуры, переедать. Также противопоказана жара. Не стоит забывать и о минеральной ощелачивающей воде, которая оказывает благоприятное действие на весь организм.
При имеющемся заболевании важно регулярно наблюдаться у специалистов и своевременно обследовать почки.
Другие осложнения
Согласно результатом исследования, подагрическое заболевание негативно влияет не только на почки, но и повышает риск приступов сердца у людей, которые ранее не имели проблем с сердечно-сосудистой системой. Также имеются случаи развития катаракты, осложнений в легких, возникновения неврологических проблем, проявляющихся в заметном снижении памяти и замедленности процессов мышления. Нередко поражаются суставы, хрящи и кости, что приводит к ограниченности движений и сильным болям.
На данный момент существуют эффективные методы лечения заболевания, связанного с повышенным содержанием в крови уратов натрия. Важно не только проходить регулярные осмотры у специалиста, но и точно следовать всем его рекомендациям, включающим курсовое лечение препаратами, а также соблюдение определенной диеты.

Подагра и мочекаменная болезнь, связанная с отложением солей мочевой кислоты — уратов, имеют важнейшую составляющую в лечении — диету.
Мочекаменная болезнь имеет различную природу. Аминокислотные камни — цистеиновые и ксантиновые имеют гинетическое происхождение и диетой корректироваться не могут. Оксалаты, фосфаты, корбанаты кальция, а также магниевые соли фосфорной кислоты специальным питанием тоже не устранить, но и в этих случаях диета все равно необходима.
А вот при уратных камнях и отложении мочевой кислоты в различных тканях организма (особенно суставах) — подагре, диета обязательна. При этом специалисты рекомендуют лечебную диету, медицинский стол №6.
Общим принципом диет при мочекаменной болезни является достаточное употребление воды. Процесс камнеобразования начинается при повышенной концентрации ионов в моче. Чем больше профильтруется с мочой воды, тем меньше будет эта концентрация. В идеале нужно выпивать 30 мл на килограмм веса воды в день, это — 2 -2,5 литра. При чем вода должна быть чистая питьевая, допускаются соки и морсы, но не чай, какао, пиво или вино.
Уратные камни по распространенности идут за оксалатами. Они образуются при нарушении обменных процессов пуринов — при избыточном содержании мочевой кислоты.
Пурины содержаться в большом количестве в мясе, особенно молодых животных (телятина, цыплята), субпродуктах, студнях, наваристых бульонах. Рекомендуется употреблять склонным к уратурии и подагре отварное мясо или рыбу не более трех раз в неделю.
Алкоголь резко влияет на пуриновый обмен, особенно пиво и красное вино. Необходимо снизит прием этих напитков или отказаться совсем.
А вот в овощах, крупах и молочных продуктах пуринов мало. Поэтому при гиперуратурии и подагре нужна молочно — растительная диета.
Мочевая кислота кристаллизуется в кислой среде, поэтому для ощелачивания мочи хорошо подойдут щелочные минеральные воды (Боржоми, Обуховская, Джермук), лимонный сок и цитратные смеси.
Из трав хорошо подойдут отвары корней лопуха и одуванчика, настой клевера, листьев черной смородины, цветков василька. Часто достаточно начать соблюдать диету, водный режим и употребление урологических трав, чтобы избавиться от урологических камней и проявлений подагры.
Состав:
молоко, молочные продукты;
хлеб белый и черный;
супы вегетарианские овощные, молочные и фруктовые;
все сладкие фрукты, варенье, соки фруктовые и ягодные;
морковь, картофель, сладкий перец, баклажаны, салат, огурцы.
Из приправ — лимон, уксус, лавровый лист.
Яйца — 1 яйцо 1 раз в день, мясо, рыба нежирная — 2-3 раза в неделю.
Количество поваренной соли снижают до 6-8 г; вводят в большом количестве жидкость (до 2-3 литров), добавляют витамины С и B1.
Исключаются:
пряные экстрактивные вещества;
мясные супы и отвары;
печень, почки, мозги;
жареное, копченое мясо, жареная рыба, рыбная уха, сало;
селедка, сардины, анчоусы, шпроты, кильки;
кофе, какао, шоколад;
Режим питания при диете №6:
4 раза в день, в промежутках и натощак — питье.
Скачать подробное описание и пример суточного меню Стол№5.

Стол N 1, 1А, 1Б Гастрит с повышенной кислотностью, язвенная болезнь желудка и 12-перстной кишки.
Стол N 2 Гастрит с пониженной кислотностью, энтериты, колиты.
Стол N 3 Хронические заболевания кишечника с запорами.
Стол N 4, 4Б, 4В Заболевания кишечника с поносами.
Стол N 5, 5А, 5П Заболевания печени и желчного пузыря.
Стол N 6 Подагра, мочекаменная болезнь (уратурия).
Стол N 7, 7А, 7Б, 7В Острый и хронический нефрит (пиелонефрит, гломеуронефрит).
Стол N 8 Ожирение.
Стол N 9 Сахарный диабет.
Стол N 10, 10А, 10И, 10С Заболевания сердечно-сосудистой системы.
Стол N 11 Туберкулез.
Стол N 12 Заболевания нервной системы.
Стол N 13 Острые инфекционные заболевания.
Стол N 14 Мочекаменная болезнь (фосфатурия).
Стол N 15 Различные заболевания, не требующие специальных лечебных диет, в период выздоровления.
Берегите кальций
Фосфатные камни бывают двух видов: фосфатно-кальциевые и смешанные (или струвиты), состоящие из магниево-аммонийных фосфатов и солей кальция.
Фосфатно-кальциевые камни образуются и растут при щелочной реакции мочи и повышенном выведение фосфата кальция с мочой. Это бывает при заболеваниях с повышенной кислотностью желудочного сока, при длительном приеме препаратов, снижающих кислотность, при нарушении работы почечных канальцев. Кроме того, такие камни часто формируются при нарушении функции паращитовидных желез и обмена витамина D.
Струвиты образуются при хроническом воспалении в мочевых путях Бактерии-возбудители (чаще всего протей, кишечная палочка и бактерии из рода Pseudomonas) синтезируют ферменты, расщепляющие мочевину с образованием аммиака, который является обязательным компонентом струвитов. При этом моча сильно защелачивается (рН >7,5) и создаются условия для выпадения кристаллов солей. Струвиты растут быстро, часто становятся коралловидными и требуют оперативного вмешательства.
• создать условия для закисления мочи;
• уменьшить выделение кальция с мочой.
При фосфатно-кальциевых камнях больным рекомендуются продукты, повышающие кислотность мочи, богатые витаминами А и D: мясо, рыба, печень, сало, хлеб, мучные изделия, сливочное и растительное масло, яйца (одно в день), некрепкий чай, кофе с небольшим количеством молока. Разрешаются овощи, бедные щелочными валентностями и кальцием (горох, фасоль, чечевица, брюссельская капуста, тыква), кислые ягоды и фрукты (брусника, клюква, красная смородина, кислые яблоки, айва). Молоко и молочные продукты, а также растительная пища, кроме названных продуктов, ограничиваются.
Надо иметь в виду, что длительные пищевые ограничения кальция могут нанести вред организму, поэтому на фоне основной диеты один раз в неделю в рацион включают молоко и молочные продукты. Таковы классические рекомендации диеты №14 при фосфатных камнях.
Однако ряд диетологов обращают внимание на то, что животный белок способствует повышенному выделению кальция с мочой. При этом он может высвобождаться из костной ткани, что приводит к ее разрежению. Кроме того, животный белок является источником фосфора. Поэтому существует другой подход к диетическому питанию при фосфатных камнях.
Основу рациона составляют блюда из цельнозерновых злаков (хлеб, проростки, хлопья из ржи, пшеницы, овса, настои на злаках) и нешлифованных круп (каши), семя льна, растительное масло, бедные оксалатами ягоды и фрукты (в том числе в виде компотов и морсов с медом или неочищенным сахаром), тыква, репа, бобовые, морковь, капуста (особенно квашеная). Сметана добавляется в небольших количествах только в готовую пищу. В день можно съедать 1 яйцо с желтком (при этом взбитые белки из 2-3 яиц можно использовать для приготовления блюд), рыба и морепродукты разрешены 2-3 раза в неделю. Потребление соли и животного жира ограничивается. Мне представляется, что в пожилом возрасте предпочтительнее придерживаться этого варианта диеты.
Регулярное включение в рацион клюквы, клюквенного морса и сока снижает частоту развития мочевой инфекции. Это важный продукт для больных, имеющих смешанные камни, а также находящихся в группе риска. Кроме того, им стоит обратить внимание на пряные травы, которые используют как приправу: тимьян, фенхель, тысячелистник, тмин. При регулярном употреблении они способны оказывать выраженное противомикробное действие. Нормальная работа желудка и кишечника служит залогом здоровья почек. Поэтому надо следить за тем, чтобы их работа не нарушалась.
К чему ведет чревоугодие
При подагре нарушается обмен пуриновых оснований и мочевой кислоты. Это происходит по разным причинам, в том числе под действием наследственных факторов. Большую роль в развитии болезни играют и пищевые предпочтения: употребление большого количества продуктов, богатых пуриновыми основаниями, особенно мяса и мясопродуктов. Кратчайший путь к подагре при наличии генетической предрасположенности - это чревоугодие: частые обильные застолья с жирной мясной пищей и алкоголем, в том числе с пивом. Попадая в организм человека, пуриновые основания расщепляются до мочевой кислоты. При ее избытке почки не могут вывести ее полностью, и содержание мочевой кислоты в крови резко повышается. Вследствие этого она накапливается в организме. Кристаллы самой кислоты и ее солей откладываются в тканях (чаще в суставах рук и ног), а в перенасыщенной солями моче образуются уратные камни.
Соблюдение диеты дает хороший результат в профилактике обострений и снижении темпов прогрессирования заболевания.
• снизить уровень содержания мочевой кислоты в крови;
• повысить выделение мочевой кислоты почками;
• уменьшить риск образования уратных камней в почках;
• снизить риск повышения концентрации щавелевой кислоты и ее солей (оксалатов) в моче для профилактики образования смешанных камней.
Для лечения вне обострения и профилактики приступов подагры рекомендуется диета № 6 по М.И.Певзнеру. Она подразумевает исключение из рациона продуктов, богатых пуриновыми основаниями и мочевой кислотой, и ограничение продуктов, являющихся источниками оксалатов. Эти же продукты закисляют мочу и создают условия для выпадения кристаллов уратов и оксалатов.
Запрещаются: печень, почки, мозги, язык, мясо молодых животных, консервы, копчености, жирная, соленая, копченая рыба, бульоны - мясные, рыбные, грибные, куриные, животный жир, бобовые, щавель, шпинат, цветная капуста, инжир, шоколад, какао, кофе, крепкий чай.
Очень важно, изменив рацион питания, сдвинуть реакцию мочи в щелочную сторону. Это приводит к повышению растворимости кристаллов мочевой кислоты и предупреждает прогрессирование мочекаменной болезни. С этой целью в питании увеличивают количество молочных продуктов, овощей и фруктов включают в него щелочные минеральные воды. Защелачиванию мочи способствуют соки из огурцов, кабачков, настой листьев липы.
Содержание пуриновых оснований в продуктах (в мг на 100 г)
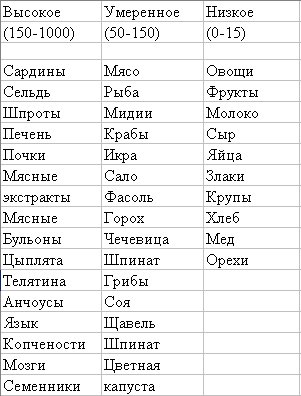
Особое внимание уделяется цитрусовым, в первую очередь лимонам. В определенной степени их можно расценивать как альтернативу цитратным смесям, которые обычно назначают для подщелачивания мочи и увеличения концентрации в ней цитратов. Считается, что регулярный прием 0,5 чашки свежевыжатого лимонного сока, разведенного водой и подслащенного медом, не только повышает выделение цитратов, но и уменьшает выделение кальция с мочой. Свежевыжатый апельсиновый сок также оказывает положительное действие на обмен цитратов, но не влияет на содержание кальция в моче и к тому же увеличивает количество оксалатов. Что же касается сока из грейпфрута, то у не которых больных он увеличивает риск образования камней.
Прежде всего, надо постараться определить состав камней. А пока происхождение камнем уточняется, соблюдать общие диетические рекомендации для всех видов мочекаменной болезни.
• Пить 1,5-3 л жидкости в день (вода, слабый чай, березовый сок, настой мелиссы, мяты, укропа, фенхеля). Избегать безалкогольных прохладительных напитков, содержащих много фосфорной кислоты, повышающей риск образования камней.
• Ограничить употребление соли и продуктов, содержащих ее в больших количествах.
Полезны овощи, фрукты и ягоды, богатые калием. Он оказывает выраженное мочегонное действие и тем самым благоприятствует выведению мочекислых соединений из организма. Фрукты и ягоды рекомендуется есть 2 раза в день, утром и вечером, за 40-60 минут до еды или через 2-3 часа после еды.
Для снижения насыщения мочи солями рекомендуется больше пить. Если нет противопоказаний со стороны сердечно-сосудистой системы, надо выпивать 2-2,5 л жидкости в день. При этом количество соли ограничивается до 5-7 г, чтобы избежать задержки жидкости в организме и снизить потребление натрия.
Ограничивают употребление тугоплавких животных жиров, богатых насыщенными жирными кислотами, так как установлена прямая взаимосвязь между их количеством в пище, возрастанием уровня мочевой кислоты в крови и уменьшением ее выделения с мочой. Нарушения обмена мочевой кислоты часто сопровождаются снижением чувствительности клеток к инсулину, поэтому рекомендуется меньше употреблять легкоусвояемых углеводов (продуктов из белой муки, сахара, сладостей). При избыточном весе это ограничение должно быть более жестким.
Режим питания дробный: 5-6 раз в день; в промежутках между приемами пищи и натощак надо обязательно пить хотя бы несколько глотков жидкости.
Мясо, птицу и рыбу предварительно отваривают: при варке до 50% содержащихся в продукте пуринов переходят в бульон. После отваривания из мяса, птицы, рыбы готовят разные блюда (тушат, запекают, жарят). В рацион мясные и рыбные блюда включают не чаще 2-3 раз в неделю. Порция мяса должна быть не более 100-150 г, рыбы - не более 170-200 г.
• Отказаться от пищевых концентратов (бульонные кубики, супы в пакетиках, соусы и т.д.), содержащих глутамат натрия, а также от других продуктов с избытком натрия.
• Исключить острые и жареные копчености, алкоголь.
• Ограничить потребление животных белков и жиров.
• Есть больше продуктов, содержащих калий и витамины (особенно группы B).
• Без совета врача не принимать препараты с повышенным содержанием кальция и витамина С.
При подагре следует обеспечить организм суточной нормой витаминов С (аскорбиновой кислотой), В1 (рибофлавином) и В3 (ннацином). Желательно получать эти витамины из натуральных продуктов.
Перед сном при подагре обязательно нужно выпивать стакан жидкости: некрепкий чай, чай с молоком или лимоном, кефир, отвар пшеничных отрубей, соки. Следует ограничить потребление продуктов, возбуждающих нервную систему (кофе, какао, крепкий чай, острые закуски, пряности и др.). Употребление спиртных напитков может провоцировать подагрические приступы, так как алкоголь ухудшает выведение почками мочевой кислоты.
При подагре полезно раз в неделю проводить разгрузочные дни - творожные, кефирные, молочные и фруктовые. В разгрузочные дни надо выпивать не менее 1,5-2 л жидкости. А вот голодание строго противопоказано. Оно приводит к резкому повышению содержания мочевой кислоты в крови и приступу подагры. Не меньший вред могут нанести высокобелковые диеты (мясо, рыба, сыр, молочные продукты, яйца), которые некоторые больные используют для борьбы с лишним весом.
В период обострения категорически запрещаются любые мясные и рыбные продукты. Основу диеты составляют молоко, молочнокислые продукты, кисели, компоты, овощные и фруктовые соки, некрепкий чай с молоком или лимоном, овощные супы, жидкие каши. В день надо пить до 2 л жидкости. Особенно полезны в такие дни щелочные минеральные воды.
Когда обострение затихает, можно включать в питание мясные блюда, но не чаще двух раз в неделю по 100-150 г отварного мяса. В остальные дни едят молочные продукты, яйца, крупы, картофель, овощи и фрукты. Такая диета назначается на 1-2 недели.
Читайте также:


