Какие делают операции при плоскостопии детям
Заболевания
Операции и манипуляции
Истории пациентов
Существует несколько основных систем классификаций плоскостопия по различным признакам.
По степени выраженности выделяют 3 основные степени. Степень плоскостопия оценивается рентгенологически. Снимки в прямой и боковой плоскостях выполняются с нагрузкой.
Степень поперечного плоскостопия оценивается по первому межплюсневому углу и углу отклонения большого пальца.
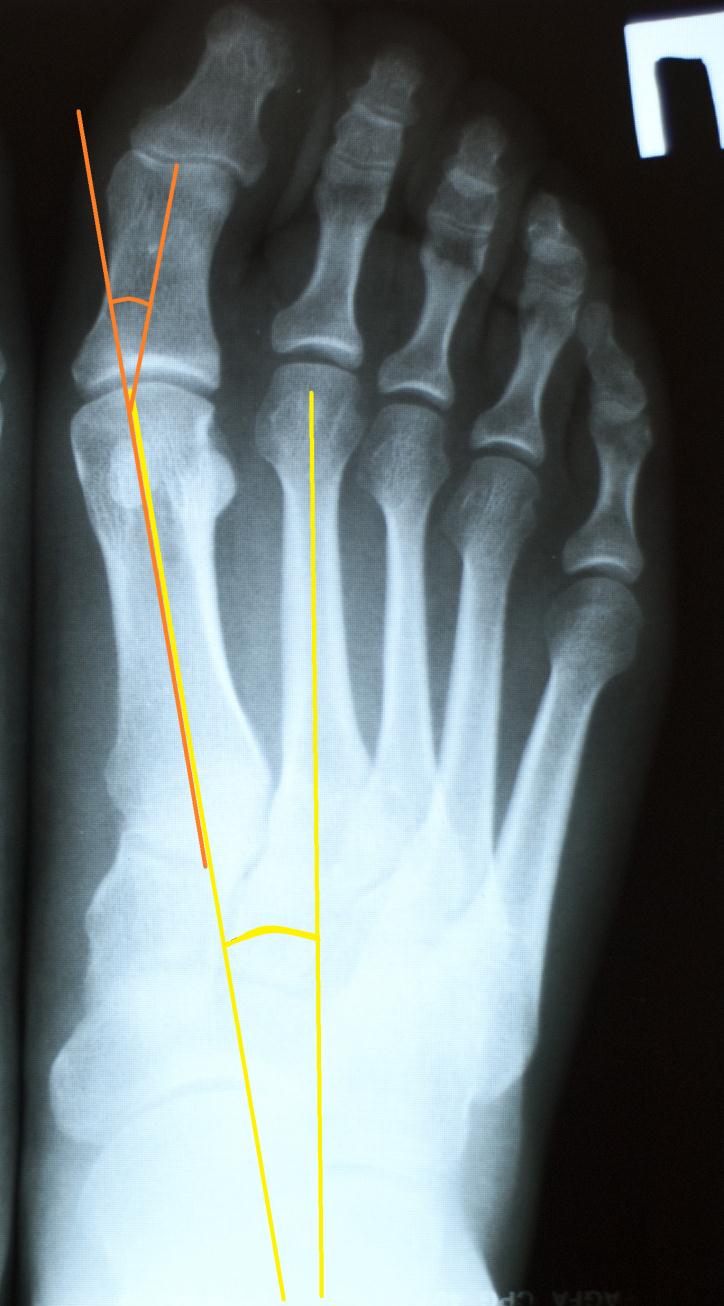
На данном изображении жёлтыми линиями образован 1 межплюсневый угол а оранжевыми угол отклонения большого пальца.
Поперечное плоскостопие по степеням.
Степень поперечного плоскостопия
1 межплюсневый угол
Угол отклонения большого пальца
Степень продольного плоскостопия оценивается по углу продольного свода стопы и высоте свода.
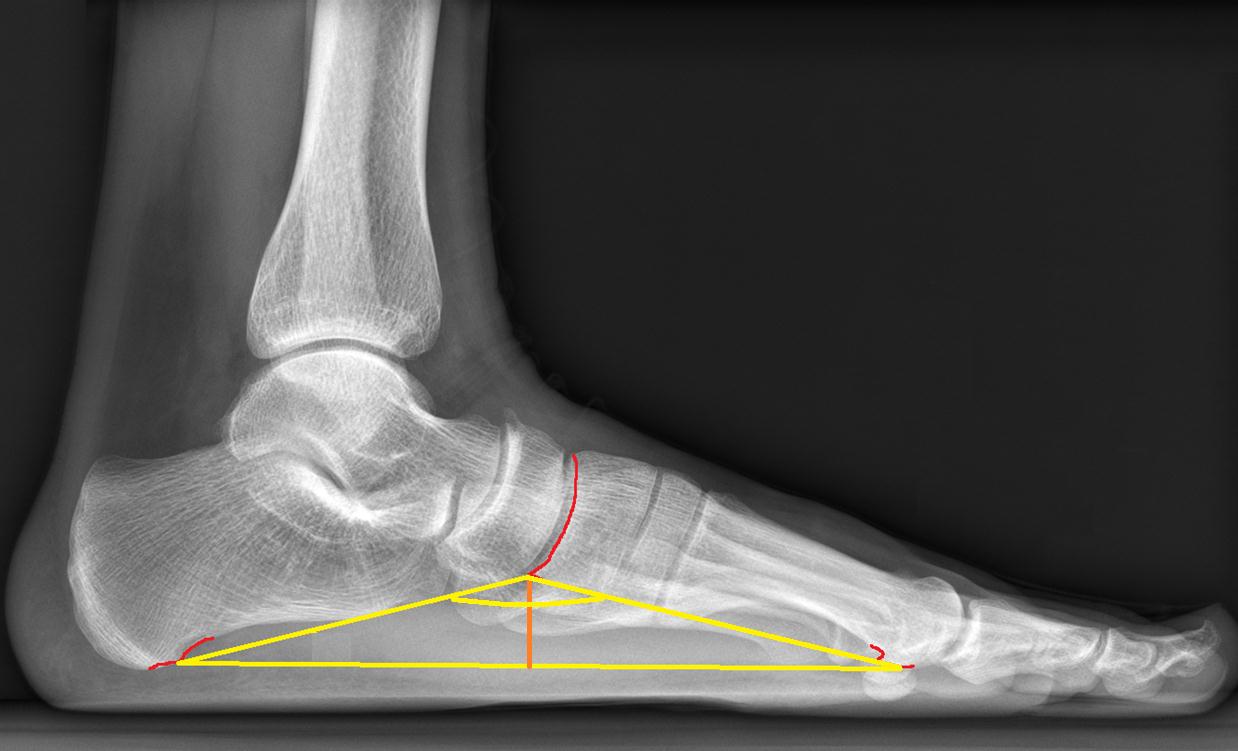
Продольное плоскостопие по степеням.
Степень продольного плоскостопия
Справедливости ради надо заметить, что данная рентгенологическая классификация применяется только в России, что вызвано главным образом ажиотажем вокруг вопросов связанных с военкоматом. В остальном мире данные углы учитываются, особенно при планировании оперативного лечения, но не образуют отдельной классификации, так как углы на рентгенограммах и степень выраженности клинической картины мало коррелируют.
По времени возникновения – выделяют врождённые (связанные с аномалиями развития) и приобретённые формы плоскостопия. К врождённым причинам относятся такие редкие и грубые формы как врождённая вертикальная таранная кость, пяточно-вальгусная стопа. К более частым (от 1 до 6% популяции) и менее грубым причинам врождённого плоскостопия относятся – пяточно-ладьевидный, пяточно-таранный и некоторые другие синостозы, добавочная ладьевидная кость. Аномалии этих костей приводит к неправильному распределению нагрузки в цикле ходьбы и перегрузке остальных стабилизаторов стопы. Картина плоскостопия в этом случае появляется к 8-15 годам, что связано с окостенением и переходом относительно эластичных синхондрозов в синостозы.
По тому, какой из сводов стопы в большей степени вовлечён в патологический процесс, выделяют продольное и поперечное плоскостопие. Продольное плоскостопие в большей степени связано с дисфункцией пяточно-ладьевидной, ладьевидно-клиновидной связок, подошвенных связок и подошвенной фасции. Поперечное плоскостопие связано с дисфункцией мышцы приводящей большой палец, межплюсневых связок. В большинстве случаев наблюдаются одновременно продольное и поперечное плоскостопие.
По клинической картине выделяют 2 основные формы плоскостопия – ригидная и эластичная. Эластичная форма проявляется только в положении стоя, и проходит при подъёме на мыски или в положении покоя. Ригидная форма сохраняется в покое.
В настоящее время считается вариантом нормы. Характеризуется снижением высоты срединного продольного свода в покое, при нагрузке отмечается вальгусное положение пяточной кости, отведение в среднем отделе стопы.
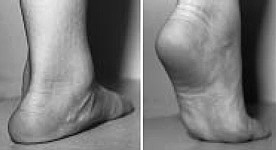
Крайне широко распространена (встречается у 20-25% популяции). Имеет генетическую природу, наблюдается в семьях. Часто сопровождается гипермобильным синдромом в других суставах. В большинстве случаев выраженность деформации уменьшается с возрастом.
Диагностика гипермобильной эластичной плосковальгусной стопы.
Чаще всего не вызывает болевой симптоматики у ребёнка. Боли могут локализоваться в области свода стопы и по тыльной поверхности в области среднего отдела.
При осмотре плоскостопие появляется только в положении стоя. Исчезает без осевой нагрузки и при ходьбе на мысках. Определяется вальгусная установка пятки, отведение переднего отдела стопы. Наблюдается полная амплитуда движений в подтаранном суставе. Вальгусное положение корректируется при стоянии на мысках. Необходимо оценивать длину ахиллова сухожилия и амплитуду тыльного сгибания стопы.
Рентгенография показана для исключения других причин плоскостопия, таких как вертикальная таранная кость, добавочная ладьевидная кость, пяточно-таранный и пяточно-ладьевидный синостозы. Рентгенография выполняется с осевой нагрузкой, при этом определяется открытый в подошвенную сторону угол Meary.
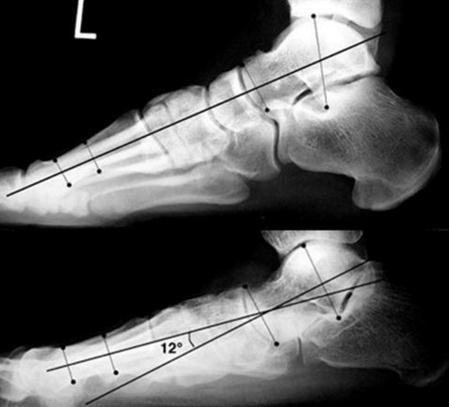
Консервативное лечение гипермобильной плосковальгусной стопы.
В большинстве случаев данное состояние протекает полностью бессимптомно. Свод стопы восстанавливается по мере взросления ребёнка. При появлении болей рекомендуется ношение ортопедических стелек и ортопедической обуви. При обнаружении укорочения ахиллова сухожилия рекомендованы упражнения по его растяжке.
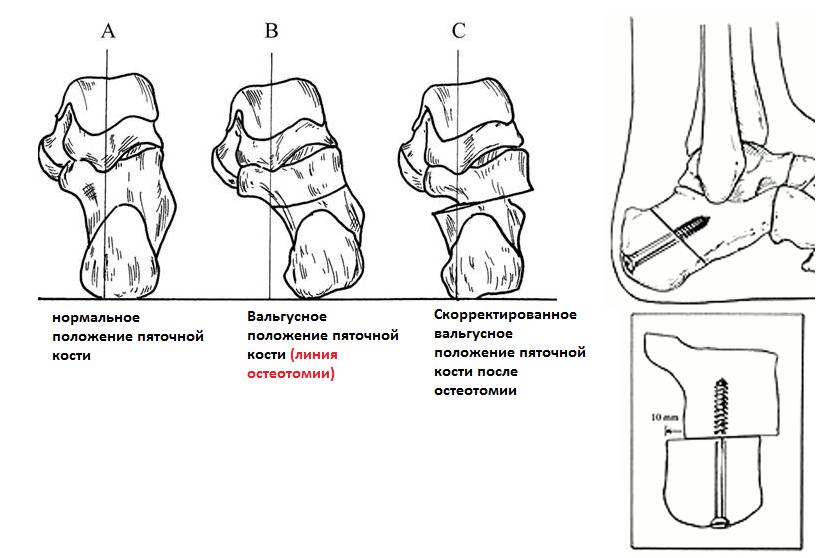
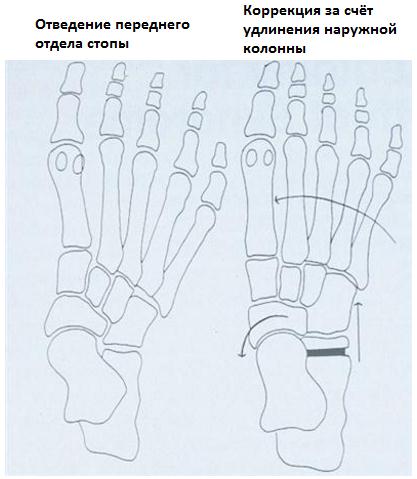
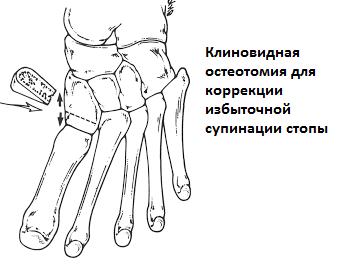
При неэффективности консервативных мер показано оперативное лечение. Если основная проблема заключается в укорочении ахиллова сухожилия выполняется его удлиняющая пластика. В редких случаях упорного болевого синдрома может потребоваться удлинняющая остеотомия пяточной кости (остеотомия Evans) для коррекции отведения переднего отдела стопы. Может потребоваться медиализирующая скользящая остеотомия пяточной кости для коррекции вальгусного положения заднего отдела стопы. При избыточной супинации может потребоваться подошвенная клиновидная остеотомия первой клиновидной кости.
Оперативное лечение гипермобильной плосковальгусной стопы.
Встречается значительно реже эластичной деформации. Причиной плоскостопия в данном случае является врождённая аномалия развития, приводящая к сращению между собой пяточной, таранной и ладьевидной костей. Наиболее часто встречается пяточно-ладьевидный синостоз, более редко встречается таранно-пяточный. Встречаются и более редкие формы с множественными синостозами.
Частота встречаемости 1-6% популяции. Большинство из них протекают бессимптомно и не требуют лечения. Симптомные синостозы проявляются ближе к скелетной зрелости, что связано с их обызвествлением, переходом из синхондроза в синостоз. Пяточно – ладьевидный синостоз начинает проявляться в возрасте 8-12 лет, таранно-пяточный в 12-15 лет.
Синостозы приводят к нарушению нормальной биомеханики стопы за счёт выключения подтаранного сустава, что приводит дисфункции связочного аппарата, уплощению свода, вальгусному положению заднего отдела стопы, спастичности малоберцовых мышц.
В возрасте 8-15 лет появляются боли в стопе и голени, усиливающиеся при физической нагрузке. Часто проявляется постоянными подворачиваниями стоп с повреждением связочного аппарата.
При осмотре определяется плоскостопие в положении покоя, не меняющееся с осевой нагрузкой.
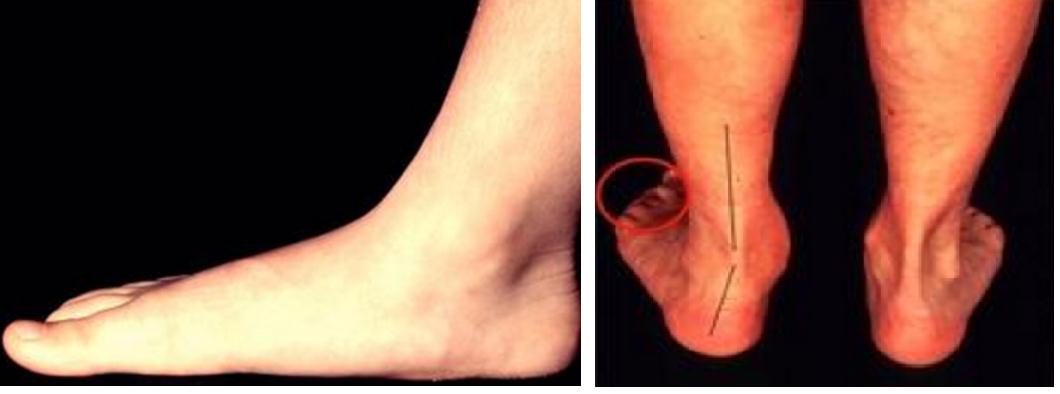
Вальгусное положение пяточной кости и отведение переднего отдела стопы также не устраняются в положении покоя. При оценке амплитуды движений определяется выраженное ограничение внутренней ротации стопы, тыльного сгибания стопы. Свод стопы не восстанавливается в положении на мысках.
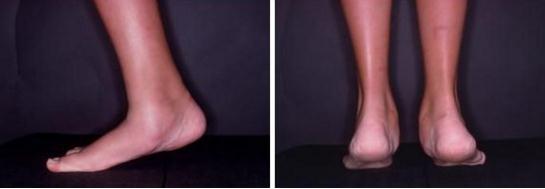
Для диагностики используются прямая, боковая, косая (45°) проекции, иногда используются проекции Harris. При этом обнаруживаются синхондрозы, синостозы и другие характерные изменения, такие как формирование крупного остеофита по тыльной поверхности таранной кости.
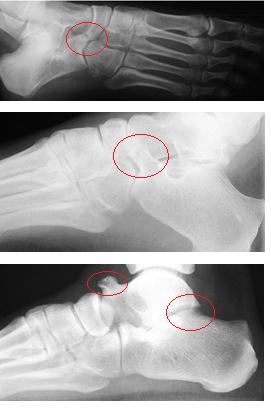
В случаях когда рентгенологическая картина неоднозначна и с целью предоперационного планирования рекомендовано выполнение КТ стопы.
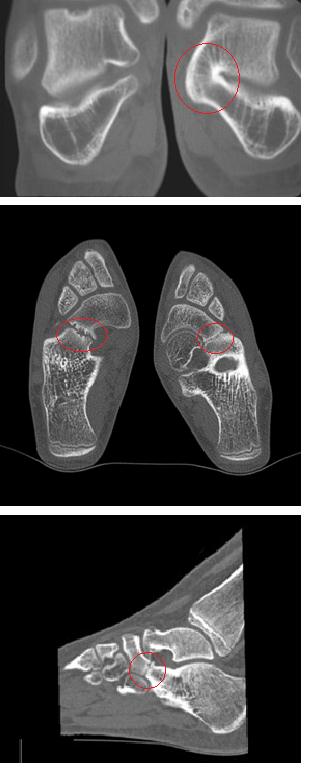
Большинство случаев протекает бессимптомно и не требует лечения. В случае обращения на ранней стадии появления симптомов рекомендуется период иммобилизации (6-8 недель) в гипсовой повязке или жёстком ортезе.
При неэффективности консервативного лечения показано оперативное вмешательство.
Хирургическое лечение заключается в иссечении синостоза с интерпозицией в его область жировой ткани или сухожилия короткого разгибателя пальцев.
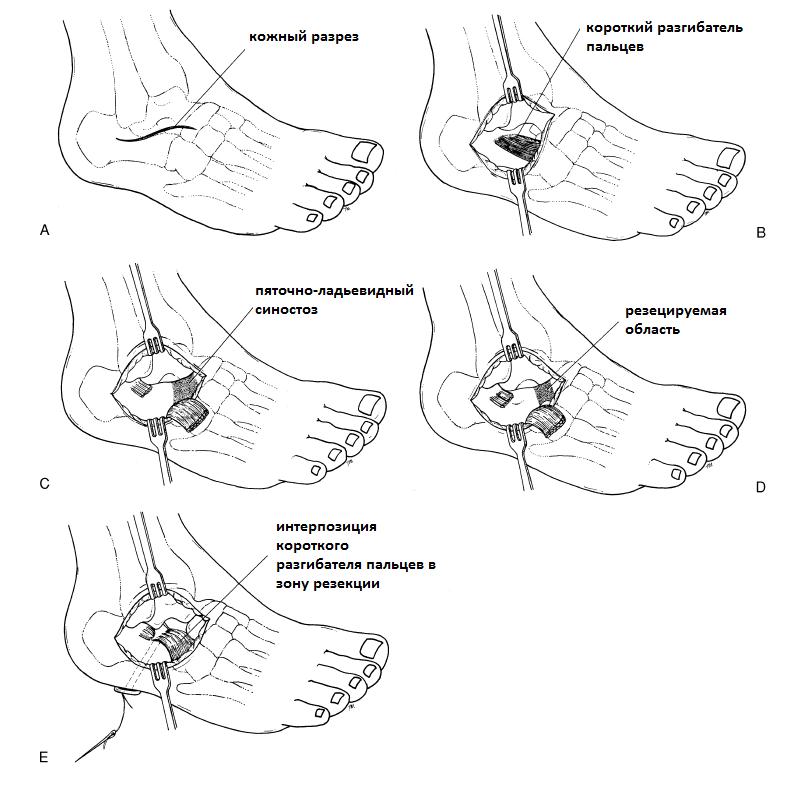
В случае выраженной вальгусной деформации рекомендовано выполнение артроэреза. Данные вмешательства эфективны в 80% случаев. После операции следует 3-недельный период иммобилизации в короткой гипсовой повязке.
В оставшихся 20% случаев боли сохраняются и могут потребовать выполнения тройного артродеза (таранно-пяточно-ладьевидного).

Никифоров Дмитрий Александрович
Специалист по хирургии стопы и голеностопного сустава.
Операция на плоской стопе занимает не более часа, но является единственно возможным методом лечения тяжелых степеней болезни.
Специфика и виды недуга

В норме стопа имеет два свода: продольный и поперечный. Их главная функция – поддержание равновесия и защита организма от ударов и потрясений при ходьбе.
Плоскостопие – это патология, при которой происходит деформация (изменение формы) рассматриваемой части ноги: она оседает, своды уплощаются и теряют свои амортизирующие (рессорные) свойства.
Причиной всему этому является слабость мышц и связок, которые больше не могут справляться с поддерживающей функцией.
- 1) начинают болеть ноги (даже при небольших нагрузках);
- 2) обувь стаптывается с внутренней стороны, изменяется походка (человек становится косолапым);
- 3) появляются отеки в лодыжках;
- 4) меняются размеры конечности;
- 5) беспокоит позвоночник;
- 6) образуются мозоли;
- 7) изменяется форма пальцев на ногах.
Заболевание в своем развитии проходит четыре стадии. Первые три характеризуются болевыми ощущениями, легкими видоизменениями, при четвертой происходит глубокая деформация стопы.
Сопутствующие болезни, которые могут развиться:

- пяточная шпора (костное разрастание, которое сдавливает мягкие ткани);
- неврома Мортона (опухоль в области 3-4 пальцев);
- вросший ноготь;
- сесамоидит (воспалительный процесс в сесамовидных костях, расположенных в сухожилиях);
- болезнь Дойчлендера (функциональная перестройка плюсны, в результате которой происходит перелом стопы);
- заболевание суставов (артроз);
- сколиоз (нарушение осанки);
- варикозное расширение вен.
Выделяют следующие виды заболевания:
- врожденное (встречается редко и бывает связано с внутриутробным недоразвитием);
- травматическое (возникает при переломах костей, повреждении тканей, окружающих стопу);
- паралитическое (развивается из-за перенесенного детского спинномозгового паралича (полиомиелита));
- рахитическое (страдают все кости и мышцы конечности);
- статическое (происходит из-за малой подвижности, сильной и продолжительной нагрузки на стопу, наследственности, ожирения, неправильно подобранной обуви);
- поперечное (кости плюсны расходятся в стороны, длина стопы уменьшается);
- продольное (подошва удлиняется, полностью становится на пол);
- комбинированное (преобразования затрагивают и поперечный, и продольный своды).
В каких случаях не обойтись без операции?

Во время болезни складываются ситуации, когда без операции на плоскостопии не обойтись.
При данной форме оперативное лечение плоскостопия применяется, если нужно корректировать свод стопы. В данном случае делают его пластику или вставляют титановый имплант. При сильно выраженной форме проводят пластику сухожилий.
Хирургического вмешательства можно избежать, если диагностируется I или II степень недуга. При III и IV стадиях пациентам проводится оперативная коррекция костей.
Цена на рассматриваемую операцию зависит от региона и варьируется от 60 до 100 тыс.руб.
Особенности процедуры

Операция по исправлению плоскостопия проходит в нескольких вариантах.
- Пластика сухожилий (при коррекции продольного свода).
- Коррекция сухожилий задних большеберцовых мышц, краевая подкожная тенотомия ахиллова сухожилия (проводится на одной ноге, на второй – только через год).
- При поперечном плоскостопии проводится операция на связках и сухожилиях.
- Изменение переднего и среднего отдела стопы.
Хирургия при плоской стопе имеет своей целью возвращение большого пальца в нормальное положение, удаление воспаления в области сухожилий, устранение патологии кости, наростов, нормализация сводов (путем удлинения или укорочения мышц и связок). Операция проводится при наличии шишек, неправильной форме плюсневых костей (когтеобразных или в виде молоточков), значительных воспалениях сухожилий (бурситах), при тяжелой форме заболевания.
В процессе оперирования разрезают плюснефаланговый сустав (над верхней частью), слабые связки закрепляют. Участки поврежденной стопы поддерживают с помощью пластин и винтов.
Для удаления наростов на костях применяется специальный метод — остеотомия. Его используют для лечения плоскостопия как у взрослых, так и у детей.
Во время хирургических манипуляций практикуют микровинты (чтобы зафиксировать кости, которые хорошо подходят для закрепления), а также артроэрез (процедура, при которой через маленький разрез вводится имплант, помогающий стопе обрести правильное положение).
Деформированные пальцы исправляют при помощи небольших проколов медицинскими борами. В данном случае не нужны перевязки и бинтование.
Реабилитационный период

Чем раньше проведено лечение плоскостопия, тем легче протекает послеоперационный период. Менее болезненным этот процесс является для детского и подросткового возраста.
Восстановительный этап после операции на плоскостопие (при тяжелой форме у взрослых) занимает достаточно продолжительный отрезок времени, а при легкой (у подростков) для этого может понадобиться от нескольких дней до одной недели.
Реабилитация включает в себя выполнение следующих рекомендаций:
- исключение сильных и длительных нагрузок на ноги (не менее 2 месяцев);
- ношение ортопедических стелек (подбираются индивидуально исключительно лечащим врачом);
- накладывание и ношение гипсовой повязки для фиксации костей стопы в правильном положении (носится в течение месяца);
- использование манжеты из резины в первые несколько недель (чтобы защитить кости от смещения);
- развивать подвижность пальцев;
- выполнять необходимый комплекс упражнений, которые будут способствовать укреплению мышц стопы.
Возможные осложнения
Как и лечение любого другого заболевания, операция на плоскостопии может иметь осложнения. В результате могут развиться патологии:
- срастание костей стопы;
- воспаление суставов (с образованием гноя);
- потеря чувствительности;
- кровотечения швов;
- ухудшение внешнего вида;
- появление мозолистых образований.
Профилактические меры

Предупреждение плоскостопия заключается в рекомендациях:
- чтобы избежать операции на плоскостопии, взрослым при продолжительном стоянии рекомендуется больше отдыхать сидя, переместив центр тяжести, регулярно проводить растирания и массаж, эффективными будут босоногие прогулки по гравию, песку, траве, ношение комфортной обуви;
- для детей нужно предпринимать предупредительные меры, не допускающие рахита, проведение гимнастических упражнений (ходьба на носках, на пятках поочередно, на обеих сторонах ног, прыжки, подъемы по канатным лестницам, плавание).
Операция на плоскостопие – относительно несложный процесс, но после процедуры некоторым пациентам понадобиться длительная и трудоемкая реабилитация (в зависимости от степени и вида заболевания).
Цена здоровья стопы — своевременно предпринятые профилактические меры. Они позволят избежать тяжелой патологии конечности и ее последствий.
Основная задача лечения плоскостопия – это нормализация свода стопы. При I степени заболевания это можно сделать без хирургического вмешательства. Зачастую исправить ситуацию удается с помощью коррекции образа жизни и ношения ортопедической обуви. Однако плоскостопие II-III степени можно вылечить лишь с помощью операции.
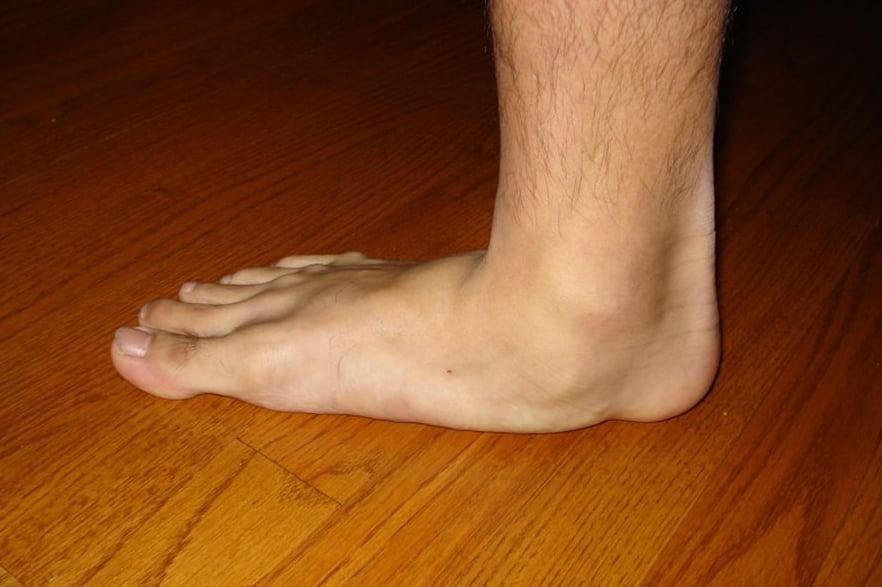
В ортопедии выделяют продольный и поперечный своды стопы. Первые располагаются вдоль ступни и поддерживаются мышечно-связочным аппаратом. Основную роль в укреплении этих сводов играет длинная подошвенная связка. Именно ее пластику чаще всего выполняют в случае развития продольного плоскостопия.
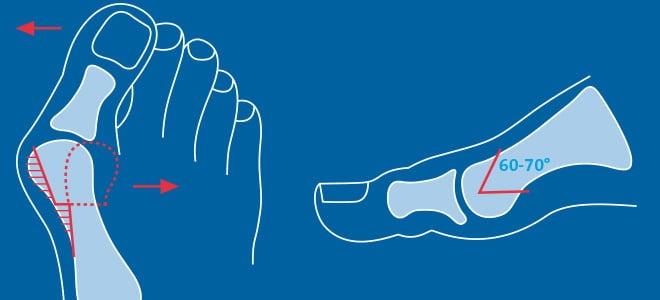
Поперечный свод стопы образован головками I-V плюсневых костей. В норме они образуют своеобразную арку. Поперечный свод поддерживается связками, сухожилиями и головкой мышцы, приводящей большой палец стопы. При нарушении мышечно-связочного баланса у человека возникает поперечное плоскостопие. Как правило, оно осложняется вальгусной деформацией I пальца стопы.
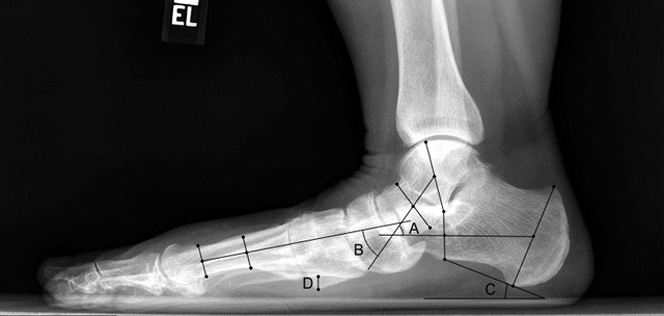
Рентген плоской стопы.
По статистике, Hallux Valgus разной степени выявляют у 100% пациентов с поперечным плоскостопием. Во время хирургического вмешательства врачам приходится одновременно устранять обе патологии.
Показания и цели хирургического лечения
Плоскостопие – это серьезное ортопедическое заболевание, ведущее к прогрессивному нарушению функций стопы. Оно вызывает сильные боли и трудности при ходьбе, доставляющие человеку немало страданий. Операция помогает устранить болезненные симптомы и вернуть ступням приятный внешний вид.
Основные принципы оперативного лечения плоскостопия:
- Дифференцированный подход, учет степени деформации и вариабельности анатомо-функционального строения стопы.
- Устранение всех компонентов плоскостопия и исключение их повторного появления в будущем.
- Прочное соединение костных структур с целью ранней активизации пациентов и восстановления подвижности пальцев.
- Обязательно сохранение всех точек опоры (пяточная кость, головки I и V плюсневой кости) при лечении разных видов плоскостопия.
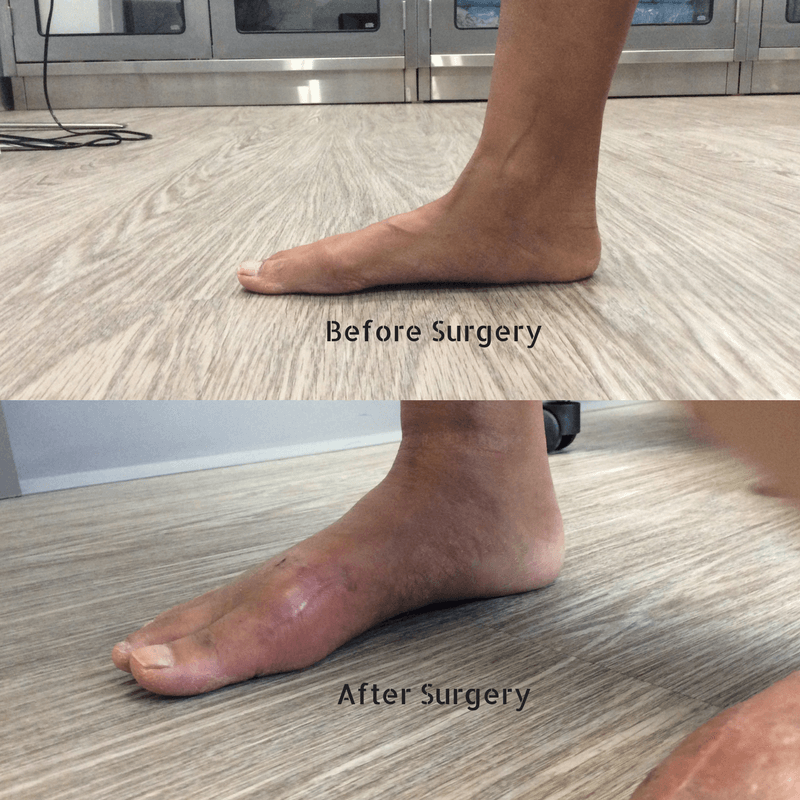
Фото до и после операции.
Отметим, что после операций на ступнях пациент не нуждается в ношении гипса и ходьбе с костылями. Уже на следующий день он может свободно вставать с постели, предварительно надев специальную обувь. В туфлях Барука больному необходимо ходить на протяжении нескольких недель после хирургического вмешательства.
Операция при плоскостопии позволяет быстро восстановить функции стопы. В большинстве случаев пациенты возвращаются к привычному образу жизни уже спустя 3 месяца.
Операция при продольном плоскостопии
Когда возникает необходимость коррекции продольного плоскостопия, врачи делают операции на внутренней и/или задней части стопы. При слабовыраженной деформации они выполняют пластику связок и сухожилий. В более тяжелых случаях им приходится делать операции на костях предплюсны.
Таблица 1. Особенности разных видов хирургических вмешательств.
Подтаранный артродез наиболее эффективен в возрасте 10-20 лет, когда стопы продолжают расти. Операция позволяет исправить плоскостопие I-II степени. При более тяжелых деформациях ее дополняют пластикой сухожилий и связок.
Факт! Лицам старше 30 лет артродез делать не рекомендуется из-за риска развития стойкого болевого синдрома.
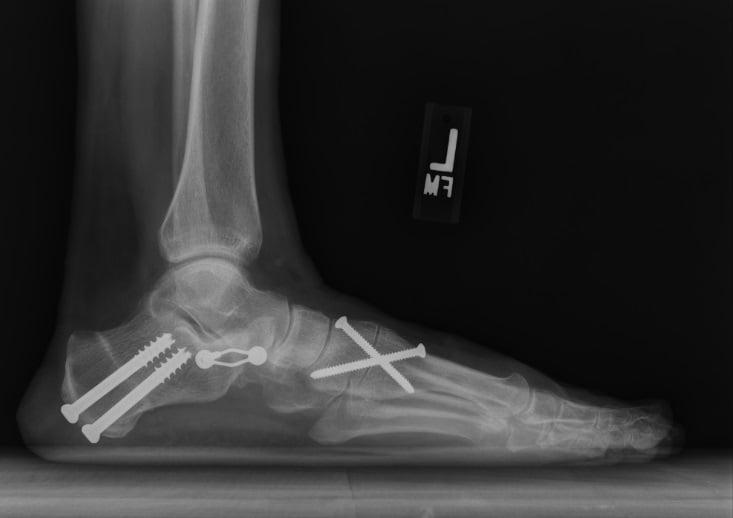
Медиализирующая остеотомия пяточной кости в сочетании с таранно-ладъевидным артродезом.
Не так давно ученые провели исследование и выяснили, какие методики наиболее эффективны в лечении продольного плоскостопия. Лучшим методом коррекции оказалась медиализирующая остеотомия пяточной кости в сочетании с таранно-ладъевидным артродезом. Она дает хороший клинический результат и редко приводит к осложнениям. В отличие от подтаранного артродеза, после такого лечения больному не требуется повторное хирургическое вмешательство.
Операции при поперечном плоскостопии
При данной патологии врачи выполняют хирургические вмешательства на переднем отделе стопы. Чаще всего они выполняют остеотомию (Chevron или Scarf) I плюсневой кости. При необходимости они дополняют ее пластикой мышц, связок, сухожилий. Подобная операция позволяет исправить не только поперечную, но и вальгусную деформацию стопы.
Довольно часто врачи обнаруживают у пациентов экзостозы (костные наросты) и молоткообразную деформацию II-V пальцев. Первые они удаляют методом Шеде, вторые исправляют с помощью резекции или остеотомии. Таким образом больным с поперечным плоскостопием одновременно могут выполнять сразу несколько хирургических вмешательств. Подобный подход позволяет качественно исправить имеющиеся дефекты.
Лечение комбинированного типа
Поперечно-продольное плоскостопие – это наиболее тяжелая форма заболевания. У человека деформируются сразу оба свода, а стопа становится абсолютно плоской. Лечить патологию довольно тяжело.
Цели операций при комбинированном плоскостопии:
- восстановление сводов стопы;
- надежная неподвижная фиксация костей;
- исправление деформаций I пальца;
- удаление экзостозов;
- коррекция молоткообразной деформации.
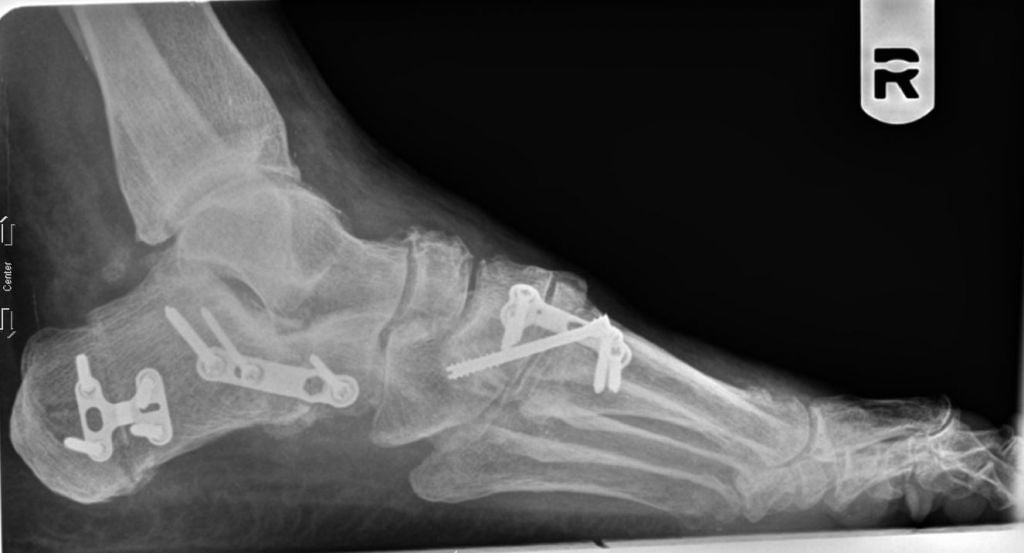
Операция продольно-поперечной деформации.
При поперечно-продольном плоскостопии человеку делают сразу несколько вмешательств. Например, больному одновременно выполняют операцию Шеде, остеотомию Scarf и артродезирование некоторых суставов плюсны. Как правило, врачи стараются сделать все за одно хирургическое вмешательство.
Восстановительный период после таких операций длится дольше, чем в остальных случаях. К счастью, пациентам не требуется гипс или костыли. В худшем случае им придется походить с фиксирующими спицами, которые снимут вместе со швами уже через 2 недели.
При тяжелом продольном плоскостопии человеку требуется пластика сухожилий задних большеберцовых мышц и краевая подкожная тенотомия ахиллова сухожилия. После такого хирургического вмешательства больному накладывают гипс, а ходить разрешают только с костылями.
Сколько стоит операция
В России цены на хирургическое лечение плоскостопия начинаются с 30 000 рублей. Отметим, что в сумму не включена стоимость предоперационного обследования, анестезии, расходных материалов и имплантов. Если же в ходе операции врачи делают сразу несколько манипуляций – лечение обойдется еще дороже. К примеру, минимальная стоимость SCARF-остеотомии в комбинации с подтаранным артродезом – 35 000 рублей.
Если посчитать, в сумме лечение за границей стоит ненамного дороже, чем в России. В Чехии за операцию и реабилитацию вы заплатите евро. В Германии – от 7 тысяч евро, в Израиле от 7 тысяч долларов (без реабилитации). Так что если вы хотите оперироваться в Европе – поезжайте в Чехию.
Многие люди сегодня страдают ортопедическими патологиями, но лишь единицам известно, до какого возраста можно вылечить плоскостопие и какие методы для этого можно использовать? Обычно терапия быстро помогает в начальной стадии заболевания, но если процесс сильно запущен, то остаётся только один выход: операция.

Опасность несвоевременного лечения
Многие родители интересуются, до скольки лет можно вылечить плоскостопие у ребенка. Как правило, патологию выявляют еще до того момента, как малыш делает первые шажочки. Плоскостопие у годовалого ребёнка не всегда является патологией, так как свод стопы формируется в течение первых трёх лет жизни, но опытный врач заметит неладное даже у такого малыша. Если не предпринимать никаких мер, последствия могут быть крайне печальными, так как стопы выполняют важнейшие для человеческого организма задачи: правильно распределяют нагрузку и выступают в роли амортизаторов, защищающих позвоночник и суставы от встряски.
Начинать лечить плоскостопие у детей можно в возрасте 2-3 лет или раньше. Терапия направлена на профилактику развития патологии, так как до пяти лет врачи обычно не ставят деткам диагноз плоскостопие, так как до этого момента своды ступней только формируются. Подробную информацию о развитии и лечении плоскостопия у детей 1-1,5 лет вы найдете на нашем сайте.
Когда начинают лечение детей?
До скольки лет можно вылечить плоскостопие, однозначно сказать нельзя, так как многое зависит от физиологии человека. Начинать терапию у детей рекомендуется, когда малыш встает на ноги. Заинтересовывайте ребенка, приучая ходить на пяточках, на носочках, на внешней или внутренней частях стопы. Малыш должен больше прыгать и бегать, так как подобная активность активизирует сухожилия и способствует формированию стоп.
Постепенно с взрослением ребенка ступни окостеневают, а к 12-15 лет процесс завершается. В связи с этим физиологическое плоскостопие у детей рекомендуется успеть излечить до 15-летнего возраста. В противном случае, лечение существенно усложнится.
О лечении взрослых
Намного сложнее вопрос до какого возраста можно исправить плоскостопие у взрослых людей? Как правило, начинают всегда с консервативной терапии в целях вернуть костям ступней нормальное физиологическое состояние. Для этого используются ортопедические стельки и обувь, а также ЛФК.
Когда лечить плоскостопие без операций поздно, ортопеды отправляют пациентов к хирургу. Хирургическое вмешательство позволяет вылечить плоскостопие в любом возрасте, а более подробно об операциях для устранения патологии мы рассказывали в одной из статей.
Не откорректировав стопы до 25-летнего возраста, боли станут постоянными и сильными. Вы не сможете пройти и 1-2 километров и вам будет трудно подобрать подходящую обувь. Примечательно, что женщины чаще страдают плоскостопием, чем мужчины, поэтому им особенно рекомендуется не тянуть с лечением.
Вам теперь известно, до скольки лет реально вылечить плоскостопие у ребенка или взрослого человека, и почему нельзя откладывать визит к ортопеду. Будьте ответственны и вам удастся избежать серьезных осложнений и неприятностей со здоровьем.

Травматолог-ортопед ,
врач высшей категории, доктор медицинских наук
Плоскостопие не вылечивается ни в каком возрасте, но важно следить за стопами с маленького возраста. До пяти лет диагноз плоскостопие, как правило, не ставится. После пяти лет при поставленном плоскостопии своевременное ношение стелек позволит не усугубить ситуацию. Например, если степень плоскостопия первая, чтобы она не стала второй или третей. Изготовленные индивидуальные стельки детям нужно носить постоянно, носить их с перерывами нет смысла. Менять стельки нужно каждые полгода. Также нужно делать каждый день гимнастику для стоп, необходимые упражнения подскажет ортопед, но хождение 5-7 минут в день на носках всем детям очень полезно. Ходить на носках нужно с небольшими перерывами на отдых.
Дети, растущие в городе, чаще страдают плоскостопием, чем дети из деревенской местности. Это связано с тем, что вне города дети гораздо больше ходят босиком по неровным поверхностям, а это развивает мышечный аппарат стопы. Поэтому рекомендую чаще вывозить детей и подростков за город и к морю, чтобы они имели возможность ходить босиком.
Кроме плоскостопия у детей могут быть другие отклонения в развитии стопы, например, вальгусная деформация стопы, при которой накладывается гипсовая повязка ребенку, а также дисплазия, косолапость и другие проблемы. Поэтому очень важно, чтобы врач-ортопед регулярно наблюдал ребенка в детском возрасте. Все это можно исправить и скорректировать, при условии, если сделать это вовремя. Но врач должен быть очень грамотным, так как он является участником формирования фундамента человека. А если фундамент заложен правильно, то и весь организм будет правильно развиваться.
Читайте также:


