Как вылечить костные наросты на ногах
Человеческое тело состоит из множества систем, каждая из которых выполняет свои определённые функции. Например, ноги держат на себе более шестидесяти суставов, которые позволяют вам стоять, прыгать, бегать и делать то, что нравится.
Но если гармоничная кооперация нарушается, то вас начинают беспокоить дискомфорт и боль. Шишка на ноге (вальгусная деформация) является ярким примером того, что происходит, когда части целого организма функционируют не так, как задумано природой.
Если вы думаете, что данная проблема касается только пожилых людей, то серьёзно ошибаетесь. Обозначенное заболевание чрезвычайно распространено среди молодых, активных людей и поражает как мужчин, так и женщин. Это одна из наиболее часто встречающихся болезней ног структурного характера. Большинство пациентов – люди, которые, как правило, большую часть работают на ногах. К сожалению, это положение тела влияет на частоту возникновения деформации стопы, а эффективней всего является раннее лечение. В этой статье мы опишем, какие патологические изменения происходят в суставах, объясним причины их возникновения, обозначим симптомы, а также подскажем, как народными средствами лечить косточки на ногах.
Что представляет собой вальгусная деформация
Вальгусная деформация первого пальца ноги — это отклонение большого пальца стопы в сторону, что изменяет физиологическое положение первого плюснефалангового сустава. В немедицинской среде такое состояние широко известно как шишка или косточка на большом пальце ноги. Названный недуг имеет структурный характер.

Вальгусная деформация большого пальца ноги
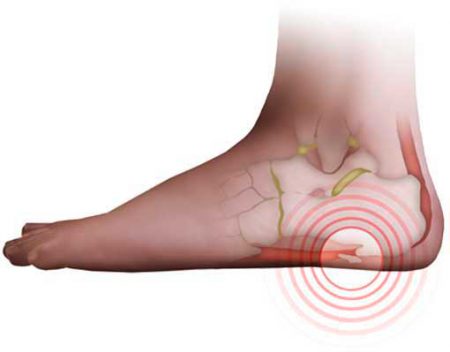
Попросту говоря, шишка на первом пальце ноги — это выступ сустава, где большой палец соединяется с ногой (сустав фаланги). Костный выступ образуется вследствие того, что первая длинная кость ступни, которая называется первой плюсневой, начинает отклоняться в одном направлении (медиально), в то время как большой палец – в противоположном направлении в сторону второго пальца. Давление на этот сустав заставляет кость и ткань вокруг неё увеличиваться и выступать в сторону, образуя нарост. При этой деформации новообразование может покраснеть и доставлять болезненные ощущения, а также вызывать трудности при ношении определённого типа обуви или даже нарушить походку. Причиной боли становится появление сумки, заполненной жидкостью, в верхней части сустава.
Также изгиб первого пальца может вызвать подвывих первого фалангового сустава. Как результат, он часто перекрывает собой соседний палец. Отклонение более 15° уже считается ненормальным: оно нарушает биомеханику стопы.
Существует похожее состояние, когда шишка растет у основания мизинца на стопе. В основном, симптоматика и лечение идентичны состоянию, когда нарост появляется на первом пальце.
Почему возникает
Рассмотрим, какие процессы происходят при движении, чтобы понять механизм возникновения деформации.

Мужчины к появлению косточек на ногах у больших пальцев склонны в десятки раз меньше, чем женщины
На нормальной, здоровой ноге масса тела распределяется равномерно по суставам и сухожилиям. Шишка у большого пальца ноги образуется тогда, когда это естественное распределение нарушается дисбалансом давления, тем самым вызывая нестабильность сустава большого пальца ноги и заставляя структурные компоненты сустава формировать выступ. Этот выступ выходит за пределы обычного контура вашей ноги.
Косточки на большом пальце ноги являются общеизвестным явлением. Это одна из наиболее широко распространённых проблем стопы у взрослых. 28,4% взрослых страдают от этой деформации кости, при этом она затрагивает 23% людей в возрасте от 18 до 65 лет и 35,7% взрослых старше 65 лет. У детей процент поражения и распространённости ниже, но увеличивается с возрастом.

Косточки на большом пальце ноги являются общеизвестным явлением
У причин появления косточки большого пальца множественный характер.
Существуют факторы риска, которые могут спровоцировать вальгусную деформацию большого пальца ноги:
- Обувь. Возникает тесная связь заболевания с ношением узкой, тугой обуви или изделий, имеющей высокий каблук. Но иногда состояние может развиться у людей, даже никогда не носивших такую обувь. При ювенильной вальгусной деформации большого пальца обувь вообще не имеет значения как фактор. Так же, как не у всех людей, которые предпочитают носить модели с высокими каблуками, вырастают косточки.
- Генетическая предрасположенность.
- Пол. Женщины более подвержены риску появления такой деформации, чем мужчины, по многим причинам.
- Аномалии стопы:
- плоскостопие;
- синдром гиперподвижности суставов;
- контрактура ахиллова сухожилия.

У причин появления косточки большого пальца множественный характер.
- Изменение положения сустава из-за таких заболеваний, как:
- инсульт;
- рассеянный склероз.
- Системные состояния, вызывающие слабость связок:
- синдром Марфана;
- псориатическая артропатия;
- ревматоидный артрит.
- Некоторые виды деятельности, усиливающие нагрузку на передний отдел стопы:
- балетные танцы;
- скалолазание.
В силу ряда особенностей эти занятия, естественно, вызывают повышенную нагрузку на стопы, но на данный момент нет статистически достоверных данных как в поддержку, так и для опровержения такого утверждения.
Также этому состоянию могут способствовать травмы и деформации, полученные при рождении, нервные и врождённые расстройства.
Поскольку факторы риска влияют на обе ноги, состояние обычно является двусторонним, хотя оно может быть более заметным на одной ноге, чем на другой.
Стадии и симптомы патологии
Различают 4 стадии развития этой патологии:
- 1-я стадия. На этой стадии палец смещается менее, чем на 20°. Болезнь характеризуется лишь неэстетическим видом.
- 2-я стадия. Смещение пальца на 20-30°. Косточка на этой стадии становится более заметной, появляется эпизодическая боль.
- 3-я стадия. На этой стадии происходит смещение сустава на 30-50°. Косточка увеличивается ещё больше, боль теперь беспокоит постоянно. Трудно подобрать обувь. Этот этап считается уже запущенным.
- 4-я стадия. Палец смещён более, чем на 50°. Присутствуют острые болевые ощущения. Суставы сильно искривляются, и стопа выглядит малопривлекательно.

Примочки для лечения косточек на ногах
Наиболее легко идентифицируемый симптом косточки на пальце ноги — это выпуклость, расположенная рядом с плюсневым суставом первого пальца на крае стопы. Кроме того, сустав покраснеет, опухнет и станет болеть. Затвердения на коже или мозоли часто развиваются на месте, где большой будет перекрывать второй палец. Косточка приводит к ограниченному движению пальца ноги и либо прерывистой, либо постоянной боли в этом районе.
Когда применяют домашние средства
Поскольку это структурная проблема выравнивания костей, она просто так не проходит. Обычно диагноз является клиническим, и проведение каких-либо анализов не требуется. Существуют другие потенциальные причины боли и припухлости в районе стопы, поэтому важно определить правильный диагноз перед началом лечения. Обычно для диагностики используют рентгеновский анализ, чтобы исключить другие возможные заболевания и определить стадию деформации косточки.

Лечение косточки большого пальца ноги народными средствами
Важно знать, что это состояние является прогрессирующим и нехирургические методы (консервативное лечение) лишь снимают симптоматику. Лечение домашними средствами косточек на ногах может быть эффективным вариантом, но это зависит от стадии деформации.
Нехирургические методы включают:
- мягкие обувные стельки;
- лекарственные препараты (анальгетики, в том числе, нестероидные противовоспалительные препараты);
- охлаждающие стельки;
- замена обуви на более удобную (свободную обувь на низком каблуке, которая обеспечивает достаточное пространство для пальцев ног и уменьшает давление на косточку).
Когда консервативное лечение оказывается неэффективным, единственным вариантом становится хирургическое вмешательство, особенно, если нарост мешает вашей повседневной деятельности или вызывает острую и частую боль.

Лечение косточек на ногах народными методами
Мы настоятельно рекомендуем обратиться сразу к врачу, если вы испытываете малейший дискомфорт или боль. Откладывая лечение, вы только ухудшаете свое состояние. Также может измениться походка и возможно возникновение боли в других суставах.
Но дело в том, что некоторые люди отдают предпочтение лечению народными средствами косточек на ногах, которые так же, как и традиционное консервативное лечение, эффективно облегчают симптомы. Если недуг достиг поздней стадии, то народная медицина помочь будет уже не в силах. Однако есть смысл прибегнуть к народной медицине для избавления от косточки на ногах, когда болезнь находится на начальной стадии. Это может приостановить прогрессирование недуга. Главное, чтобы вы помнили: такой способ не избавит вас от проблемы, а лишь поможет затормозить её прогрессирование, чтобы вы могли вовремя посетить доктора. Перед тем как лечить косточки на ногах народными средствами, обратите внимание на следующие рекомендации:
- зафиксируйте большой палец в физиологически нужном положении. Но это следует делать, только проконсультировавшись предварительно с ортопедом, который посоветует, как правильно выбрать ортопедические фиксаторы или подходящую удобную обувь, учитывая нарост на ноге;
- делайте лечебную зарядку, предварительно посоветовавшись с ортопедом. С помощью упражнений, укрепляющих стопы, можно восстановить дисбаланс мышц и устранить контрактуру сустава;
- ведите здоровый образ жизни и не переедайте. Затормозить развитие деформации сможет уменьшение нагрузки на ноги при снижении веса тела (если в этом есть необходимость);
- выполняйте массаж и используйте физиотерапию, чтобы восстановить нормальную биомеханику стопы.

Лечение косточки на большом пальце ноги в домашних условиях
Рецепты народных средств от косточек на ногах
Существует множество народных рецептов, например, мази, компрессы, ванночки и другие. Рассмотрим самые эффективные из них, получившие хорошие отзывы и помогающие убрать косточки на ногах.
Готовят компресс из йода с аспирином. Чтобы приготовить такое средство, нужно измельчить 5 таблеток ацетилсалициловой кислоты (по 0,5 г) и смешать их с 10 мл йода 3% концентрации. Обрабатывайте косточку на ночь и ложитесь спать в шерстяных носках.
Пользуется популярностью компресс из картофеля. Натереть сырой корнеплод небольших размеров. Полученную лечебную смесь нужно разместить на выпирающем месте стопы перед сном и зафиксировать до утра.

Рецепты из аптечных веществ и минеральных компонентов
Косточку можно обработать яичной мазью, которая поможет снять неприятные ощущения и уменьшит размеры косточки на ногах. Для её приготовления нужно сырое яйцо опустить в 7% раствор уксуса и поставить его в затемнённое нежаркое место на пару недель. Когда скорлупа растворится, содержимое вынимаем из кислоты, превращаем в однородную массу и размешиваем с 10 г скипидара и со столовой ложкой свиного смальца. Мазь готова.
Для приготовления используют глину красного цвета. Этот компресс имеет противовоспалительный эффек. Чтобы его изготовить, понадобится 1 стакан воды, в нем размешаем 50 г глины, большую ложку морской соли и 5-6 капелек скипидара. Полученный состав хорошенько размешаем и накладываем на стопу. Дождавшись затвердевания глины, компресс снимают и тщательно моют стопы.

Выступающая косточка на большом пальце ноги
Для лечения используют ванночки для ног с солью. Их готовят разными способами.
- В одном случае горсть любой соли (морской или обычной поваренной) разводят тёплой водой (приблизительно полведра). Солью лечат отёк и воспаление, а также покраснение кожи шишек на ногах.
- Второй вариант – ванночка, в которой растворяется йод и соль. В литре воды нужно развести две столовые ложки соли и 10 капель йода.
Также можно смешать в равных частях соль и снег. Эту смесь нужно наложить на выпирающий участок стоп и прикрыть её сверху чистой тканью или полотенцем. Смесь следует сразу снять, как только вы почувствуете, что кожа начинает гореть. После этого место необходимо обработать растительным маслом и укутать мягкой тканью.
100 грамм семян каштана хорошенько перемешивают с измельчённым чесноком в древесном спирте. Такой компресс оставляют на 20 мин.

Народные рецепты из каштана от косточки на большом пальце
Сухой промытый чернослив отваривают в молоке. Сразу же накладывают на деформированное место и держат, пока не остынет. Затем фрукт снова меняют на горячий. Продолжительность процедуры около 30 мин.
Луковицу перетирают до консистенции кашицы, заворачивают в кусок марли или ткани, накладывают на стопу и фиксируют. После этого поражённое место обрабатывают сеточкой из йода.
Деформированное место оборачивают листиками мать-и-мачехи и закрепляют их с помощью пищевой плёнки. Затем желательно либо укрыться одеялом, либо надеть тёплый носок.
Настой делается в пропорции 10/1: на 10 частей холодной воды нужно взять одну часть сухих цветочков сирени. Плотно закрывают и оставляют настаиваться в затемнённом не холодном местею

Настойка сирени. Лечит шишки на большом пальце
Смешивают 20 г мумие, 1 ч. ложку спиртовой настойки сабельника, 2 ч. ложки барсучьего жира. Средство наносят и держат приблизительно 5-6 часов в виде компресса.
- Настойка с цветками одуванчика на основе йода. Для её приготовления вам необходимо измельчить приблизительно 100 г хорошо просушенных цветков и залить их полностью йодом. Средство на протяжении 4 дней настаивают, предварительно поместив в тёмное место. Перед использованием настойки ноги следует хорошенько распарить, потом тщательно высушить их полотенцем. Затем наносят смесь на измененный участок. Делается эта процедура на ночь.
- Компресс на основе скипидара с листьями лопуха. Здесь всё просто: лопух протирают скипидаром и прикладывают его к проблемному участку.
- Прополис. На проблемную зону накладывают лепёшку из прополиса, которую надёжно фиксируют именно на воспалённом месте. Это средство нужно держать около 2 недель. Принимая ванну, лепешку снимают, а потом накладывают снова.
- Медово – горчичная мазь: в равных пропорциях смешивают порошок горчицы, мёд и морскую соль. Смесь накладывают на деформированное место и заворачивают пищевой плёнкой на 12 часов.

Настойка с цветками одуванчика на основе йода
Фиксаторы
Для терапии выпирающих косточек широко применяются разнообразные фиксаторы правильного расположения пальцев: шины, межпальцевые валики, силиконовые подушечки для стоп, бандажи, корректоры дневные и ночные. Такие средства требуют длительного ношения, назначаются строго врачом-ортопедом. Используя фиксаторы, возможно скорректировать косточку, плюсом такой терапии является отсутствие восстановительного периода и болезненности.
Профилактика
Для того чтобы избежать проблемы с деформацией косточки, нужно соблюдать всего несколько простых правил:
- следить за лишним весом: это ненужная нагрузка на ноги, поэтому важно следовать принципам здорового питания;
- выбирать только удобную качественную, обувь, чтобы она не сковывала стопы;
- больше двигаться: малоподвижность также может спровоцировать возникновение косточек на стопах;
- выполнять комплекс получасовой зарядки по утрам, разминать суставы, и ножки вас отблагодарят здоровьем на долгие годы.
Содержание этой статьи предназначено только для ознакомления с общей информацией. Перед применением любого из народных методов лечения необходимо обратиться за консультацией ортопеда.
Костно-хрящевой экзостоз или остеохондрома – это доброкачественная опухоль, которая образуется на костях скелета. Как видно из названия, эта опухоль образована костной и покрывающей ее хрящевой тканями.
У кого образуется экзостоз?
Наиболее часто заболевание встречается у детей и подростков обоих полов в возрасте от 8–10 до 25–27 лет. Но могут болеть и взрослые.
Чаще всего опухоль солитарная (единичная), реже встречаются множественные экзостозы. Последние часто имеют врожденное происхождение.
Остеохондрома по МКБ 10 имеет код D16 – доброкачественное новообразование костей и суставных хрящей.
Как образуется экзостоз?
Экзостоз встречается примерно у каждого десятого больного с опухолью кости. А среди доброкачественных новообразований костей 35–45% случаев приходится именно на экзостоз. Следовательно, это самая распространенная доброкачественная опухоль кости.
Как известно, кость в период своего развития во внутриутробном периоде может происходить из двух источников: соединительной ткани и хряща. При первом варианте образуются большинство костей черепа, нижняя челюсть и ключица. Остальные кости скелета имеют в своей основе хрящевую ткань, которая затем заменяется костной почти на всем ее протяжении.
Остеохондрома развивается в костях хрящевого происхождения. Наиболее часто она встречается на эпифизе (окончании) трубчатой кости, например, большеберцовой или бедренной. Гораздо реже она появляется на плоских костях – тазовых, лопатке, ребрах и т. д.
Отдельной темой обсуждения является развитие экзостозов в полости рта: небные, на месте удаленногозуба, суставных отростках нижней челюсти и т. д.
Причины развития экзостоза

Достоверные причины образования опухоли на сегодняшний день неизвестны. Многие исследователи сходятся во мнении, что множественные экзостозы являются следствием нарушений хондрогенеза, то есть образования хрящевой ткани во внутриутробном периоде. А единичные остеохондромы являются истинными опухолями скелета.
Тем не менее есть данные о возможных факторах риска, которые в той или иной степени могут провоцировать образование и рост опухоли. К ним относятся:
- Различные травмы надкостницы и хряща, например, ушиб.
- Инфекционные поражения (сифилис и другие инфекции).
- Заболевания эндокринной системы.
- Воздействие ионизирующего излучения.
- Наследственность.
Также выделяют еще другие, менее значимые, факторы, роль которых в образовании опухоли полностью еще не изучена.
Проявления остеохондромы
В большинстве случаев заболевание протекает бессимптомно. Чаще всего небольших размеров опухоль является случайной находкой при проведении рентгенологического исследования. В случае значительного роста, остеохондрома может вызывать болевые ощущения в пораженной области. В связи с этим больной вынужден обратиться к врачу.
Вторым важным симптомом является появление видимой опухоли при значительных ее размерах. Обнаружение образования также является поводом для обращения за медицинской помощью.
Ниже мы рассмотрим отдельные, наиболее распространенные, виды экзостозов и их характерные проявления.
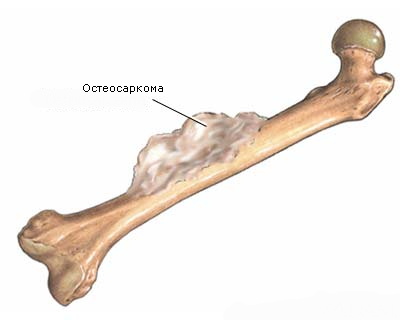
Длинные трубчатые кости являются самой частой локализацией остеохондромы. Обычно встречается у детей.
Наиболее часто поражаются бедренная, большеберцовая или плечевая кости. Как правило, длительное время опухоль ничем себя не проявляет. По мере роста остеохондромы появляются боли в ее проекции. Появление болевого синдрома связано со сдавлением растущей опухолью рядом расположенных мышц, связок, нервных пучков и других структур.
В запущенных случаях рост опухоли приводит к деформации конечности.
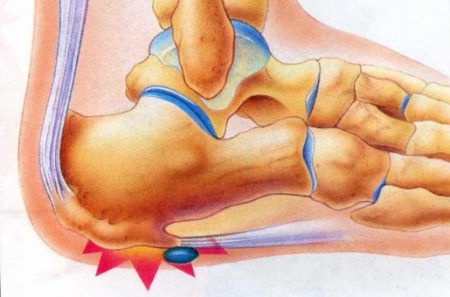
Поражение костей стопы происходит примерно в 10–12% случаев всех остеохондром. Чаще всего опухоль располагается на переднем или среднем отделе стопы. Гораздо реже экзостоз появляется на пяточной кости. Независимо от расположения костной опухоли, основными проявлениями заболевания будет боль в пораженной области и дискомфорт при ходьбе.
При поражении переднего отдела стопы в патологический процесс вовлекаются концевые фаланги пальцев ног. Также часто встречаются подногтевые экзостозы.
При образовании экзостоза на плюсневой кости она может укорачиваться. При этом стопа приобретает необычную форму, деформируется. В результате укорочения плюсневой кости соответствующий палец стопы визуально кажется короче остальных.
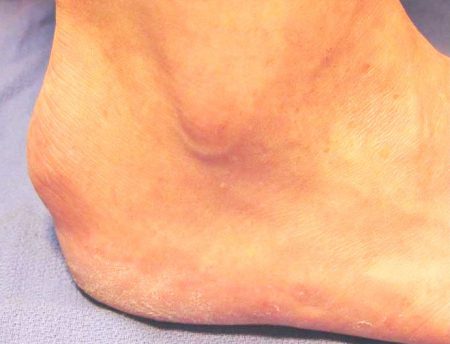
Выраженность проявлений заболевания зависит от формы и расположения экзостоза. Костные разрастания на пяточной кости могут иметь различную форму – линейную, грибовидную, шарообразную и др.
Первичный же экзостоз обычно носит наследственный характер. При этом экзостозы часто выявляются и в других костных структурах, в том числе и на соседней пяточной кости.
Проявлениями такой локализации экзостоза могут боли различной интенсивности, дискомфорт при ходьбе, отеки. Иногда может возникать нарушение чувствительности стопы при сдавлении костным разрастанием сосудисто-нервных пучков.
Такие разрастания на теле позвонка чаще всего появляются при остеохондрозе. Возникают они при трении костных структур тел позвонков друг о друга. Поэтому такой экзостоз образован только костным веществом без хрящевого компонента.
Костный экзостоз тела позвонка иначе называют остеофитом. Они обычно множественные и асполагаются по краям тел позвонков.
Краевые остеофиты тел позвонков чаще всего приводят к нарушению нормальной их подвижности. Экзостозы тел позвонков проявляются болями, хрустом при движениях и тугоподвижностью в пораженном отделе позвоночника. Также эти костные разрастания тел позвонков могут сдавливать важные сосуды и нервы, проходящие рядом с ними. При этом появляются характерные неврологические симптомы.
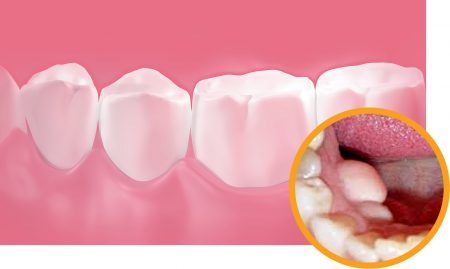
Костные разрастания в полости рта могут иметь различное местоположение. Соответственно, и возможные причины их происхождения также разные. Наиболее частыми локализациями экзостозов ротовой полости являются:
- Небные.
- На наружных и внутренних поверхностях нижней челюсти.
- На стенках альвеолярных отростков – анатомических образованиях нижней и верхней челюстей, несущих на себе зубы.
- На суставных поверхностях нижней челюсти.
Все экзостозы полости рта обычно растут медленно и в течение длительного времени не причиняют неудобств больному. Однако, по мере роста возникает давление образования на кости и зубы, а также травмирование слизистой оболочки полости рта. Это сопровождается болевыми ощущениями, иногда достаточно интенсивными.
Практически во всех случаях экзостоз полости рта представляет собой гладкий и твердый выступ под десной. Слизистая оболочка десны обычно не изменена. При больших размерах образования она может растягиваться и иметь сравнительно более бледную окраску.
Причиной появления экзостозов на стенках альвеолярных отростков чаще всего служит сложное удаление зуба. При этом происходит повреждение и смещение костной ткани и неправильное ее срастание.
При расположении разрастания в области суставного отростка нижней челюсти помимо болевого синдрома может наблюдаться асимметрия подбородочного отдела челюсти – смещение его в здоровую сторону. Это сопровождается ограничением открывания рта и нарушением прикуса зубов.
Особенности течения остеохондром у детей
Как уже указывалось выше, наиболее часто это заболевание встречается у детей и подростков. Это связано с периодами активного роста костей скелета в детском и подростковом возрасте. Первый пик роста возникает в возрасте 4–6 лет, а второй – в подростковом периоде. Следует отметить, что остеохондромы в возрасте до одного года, как правило, не встречаются.
Обычно остеохондромы прекращают свой рост в период окончания роста скелета. Если опухоль продолжает расти уже во взрослом возрасте, следует заподозрить ее малигнизацию (злокачественное перерождение).
Диагностика
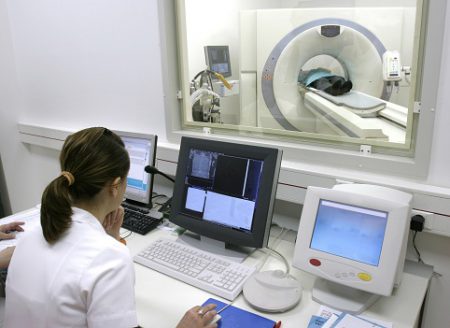
Для уточнения диагноза, а также в случаях расположения остеохондром в труднодоступных местах применяется рентгенологическое исследование. В наиболее сложных случаях используется компьютерная диагностика (КТ) и магнитно-ядерная томография (МРТ).
Лечение остеохондром
По статистике, часть остеохондром (от 2 до 10%) может перерождаться в злокачественную опухоль. Поэтому все они подлежат лечению.
Однако, по мнению некоторых ученых, небольшие бессимптомные остеохондромы в детском возрасте могут самостоятельно исчезать и без лечения. В этом случае необходимо регулярное наблюдение врача.
Учитывая вышесказанное, единственно правильным методом лечения остеохондром является хирургический – удаление костной опухоли.
Объем операции обычно заключается в удалении образования и части кости, из которой исходит опухоль (краевая резекция). В подавляющем большинстве случаев этого достаточно для полного выздоровления.
Достаточно часто, особенно в интернете, можно встретить рекомендации по лечению остеохондром народными средствами, физиопроцедурами и прочими методами. Перед началом любого такого лечения следует обсудить его с врачом.
Из народных средств широко применяются компрессы на область поражения. Наиболее распространенным составом является смесь барсучьего или медвежьего жира, мумие и настойки золотого уса или сабельника:
- Для этого необходимо взять по одной ложке настойки и жира, а также таблетку мумие, которую предварительно надо растолочь. Все перемешать, нанести на экзостоз, сверху прикрыть салфеткой. Компресс накрыть фольгой, закрепить лейкопластырем или бинтом.
- Внутрь принимают настой цветков бузины и плодов боярышника. Следует взять по три столовые ложки сырья (или заранее приготовленной смеси), залить тремя стаканами кипящей воды и настоять до полного остывания. Рекомендуется принимать по 1/3 стакана два-три раза в день.
Необходимо учитывать, что средства народной медицины не помогают полностью излечиться от экзостоза. Все же радикальным методом лечения остается только операция.
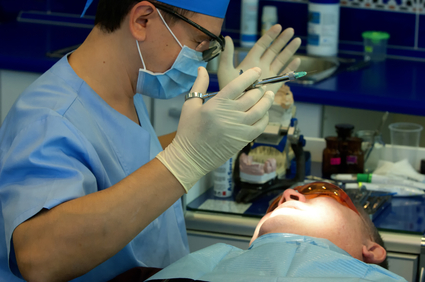
Экзостозы полости рта часто причиняют неудобства больному, а также являются значительной помехой для протезирования зубов. Мелкие образования иногда не удаляют, если они не производят дискомфорта.
Показания для удаления экзостозов полости рта:
- Значительные размеры и быстрый рост образований.
- Болевые ощущения из-за давления костного выступа на соседние зубы.
- Различные косметические дефекты.
- При подготовке к протезированию зубов.
Удаление экзостозов в полости рта обычно проводится под местной анестезией. Осложнений, как правило, не возникает.
Читайте также:


