Как выглядит вальгусная деформация стоп у ребенка
Если одновременно присутствует уплощение сводов, то тогда деформация стопы у ребенка называется плоско вальгусной. Девочки страдают таким отклонением чаще, чем мальчики. Это связано с особенностями строения таза. Чем он шире, тем сильнее выражено искривление ног.
Что вызывает?
Болезнь бывает врожденной и приобретенной. В первом случае вальгус вызывают пороки развития соединительной ткани, генетические, хромосомные аномалии плода. Патология начинается в матке, малыш рождается уже с ней.
Приобретенную вальгусную постановку стоп у ребенка вызывает чрезмерная нагрузка на ослабленный мышечно-связочный аппарат. Сюда относится ранняя постановка в вертикальное положение, раннее начало ходьбы. Особенно высоки риски, если малыш пухленький, имеет лишний вес.
Не стоит торопиться учить его ходить. Всему свое время. К опоре на ноги и началу ходьбы тело ребенка готово только к 10 –12 месяцам. Разные ходунки, прыгунки, вожжи могут принести вред, а не пользу.
Несформированные, неокрепшие связки, сухожилия, мышцы с ослабленным тонусом не способны удерживать ножки в правильном положении, поэтому под тяжестью веса тела стопы деформируются. Усугубляет ситуацию плохая координация, качающаяся походка малыша, когда для устойчивости он широко расставляет ножки.
Развитию патологии способствуют:
- недоношенность;
- дефицит кальция и витамина D;
- частые инфекционные болезни;
- ослабленный иммунитет;
- нарушения в нервной системе;
- травмы голени и стопы (переломы, вывихи, растяжения);
- эндокринные расстройства;
- неправильная обувь.
Как обнаружить?
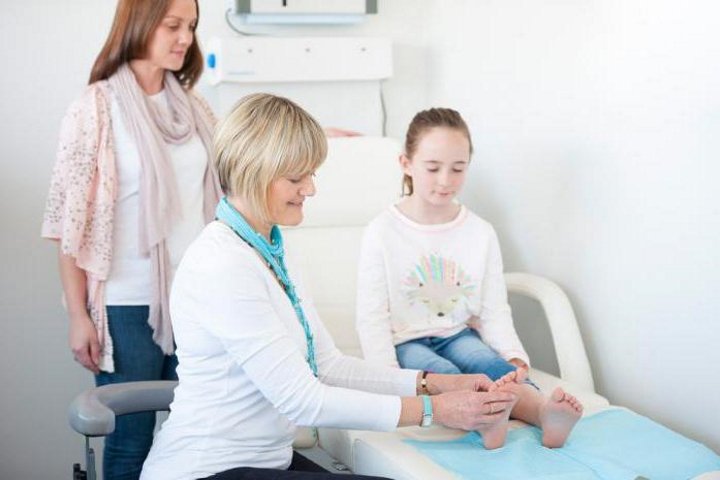
Признаки вальгусной стопы у ребенка проявляются к 1 году, когда малыш делает первые шаги. Чтобы проверить, есть ли деформация, измерьте расстояние между лодыжками в положении стоя при плотно прижатых друг к другу ногах. Если оно будет больше 5 см в возрасте до 4 лет, значит, у ребенка есть вальгусная стопа.
Кроме этого, характерны такие симптомы:
- жалобы на усталость и боль в ножках;
- отсутствие интереса к ходьбе, ребенок предпочитает перемещаться в коляске или на руках у родителей;
- опора на внутреннюю часть стопы в положении стоя;
- Х-образная установка ног (колени тесно соприкасаются друг с другом, лодыжки широко расставлены);
- стаптывание обуви с внутренней стороны.
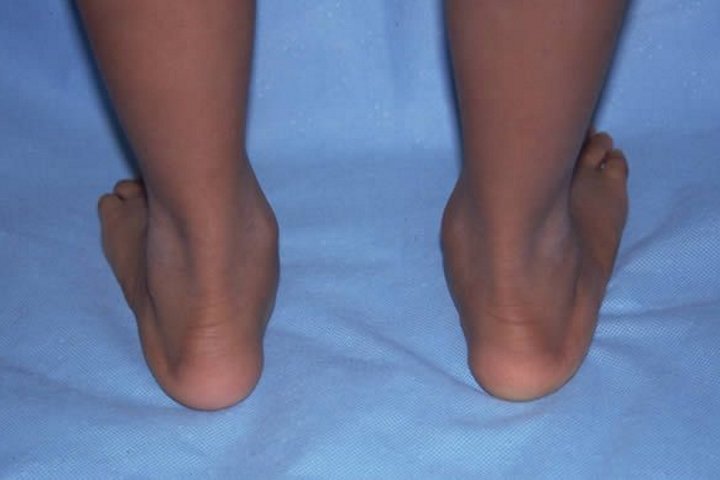
Как выглядит вальгусная стопа у ребенка, смотрите на фото ниже: 
Как лечить?
При подозрении на вальгусную деформацию стоп у детей обратитесь к детскому ортопеду. Для подтверждения диагноза необходимо тщательное обследование. Применяют осмотр, опрос, рентген, плантографию (компьютерный анализ деформации), подометрию (оценка распределения нагрузки).
Родителям нужно рассказать доктору свои наблюдения, опасения, подробно описать состояние ребенка. Для исключения патологий со стороны нервной системы показана консультация невролога.
Лечение вальгусной и плоско вальгусной стопы у ребенка зависит от возраста и степени тяжести изменений. Его цель – восстановление нормальной формы и функции ног, укрепление мышечного и связочного аппарата.
Что делать для коррекции вальгусной установки стоп у ребенка? Врачи назначают:
- ортопедические стельки, вкладыши;
- лечебный массаж;
- гимнастику, ЛФК;
- физиотерапию (электрофорез, магнитотерапия, электростимуляция мышц).
К новым методам лечения вальгусной деформации стопы у детей относится тейпирование.
На ранних стадиях хорошо помогают стельки, массаж, ЛФК для детей. Массаж при вальгусной деформации стопы у ребенка выполняет сертифицированный детский массажист. Его делают по всей длине ног, включая таз и поясничную зону.
Он нормализует тонус мышц, состояние соединительной ткани, улучшает кровоснабжение. Обычно рекомендуется курс из 10 – 15 сеансов, который повторяют каждые два месяца. Массажист может научить родителей правильной технике массажа для ребенка при вальгусной стопе, чтобы делать дома, подсказать видео с проработкой стоп.
Особое внимание при лечении вальгусной деформации стопы у детей уделяют обуви. Она должна быть специальной с жесткой фиксацией сбоку и сзади. Покупать ортопедические изделия на свой выбор нельзя, так как есть много разновидностей обуви и стелек.
При вальгусной стопе у вашего ребенка важно учитывать его особенности. Неправильный выбор усугубит состояние. Чтобы не ошибиться, нужно четко следовать указаниям врача.
Как делать ЛФК и гимнастику, можно найти в Youtube по видео.
При вальгусной деформации стопы у детей помогают упражнения:
- ходьба по неровной поверхности (галька, песок, специальные массажные коврики);
- подъем пальцами ног мелких предметов с пола;
- хождение на внешней боковой стороне стоп;
- захватывание и собирание пальцами ног кусочка ткани;
- ходьба вдоль узкой дорожки шириной 10 – 15 см, не выходя за ее пределы;
- сидение в позе по-турецки;
- подъем на носочки;
- приседание на полную стопу с зажатым между коленями мячом;
- езда на велосипеде;
- перекатывание мячика подошвами;
- плавание.
Какие именно упражнения подойдут ребенку, подбирает врач.
Успех коррекции зависит от настойчивости и поддержки родителей, так как часто дети не хотят делать упражнения, капризничают во время массажа.
В тяжелых случаях, когда ситуацию не удается исправить консервативными методами, рекомендуется операция. Наиболее подходящий возраст для хирургической коррекции вальгусной стопы у ребенка – 10 – 12 лет. Оперативное лечение, несмотря на травматичность позволяет совсем избавиться от проблемы.
Вальгусная деформация влияет на развитие опорно-двигательного аппарата. При отсутствии лечения приводит к тяжелым последствиям. Возможны изменения в голеностопных, коленных и тазобедренных суставах, развитие артроза, остеохондроза, искривление позвоночника.
Чтобы предупредить болезнь, периодически показывайте ребенка ортопеду или хирургу, позаботьтесь о хорошем питании, укрепляйте иммунитет, правильно покупайте обувь.

При вальгусной деформации стопа ребенка разворачивается наружу. Заболевание требует обязательного лечения, так как приводит к стаптыванию стопы и серьезным проблемам с позвоночником.
А теперь остановимся на этом подробнее.
Все суставы в организме человека расположены и скреплены между собой определенным образом благодаря связочно-мышечному аппарату. Это позволяет косточкам выдерживать нагрузку при ежедневном движении и более серьезных физических упражнениях. Одним из нарушений в развитии голеностопного сустава является вальгусная деформация. Так называется состояние, при котором стопа отклоняется наружу, из-за чего ноги ребенка приобретают вид буквы Х, а свод стопы становится плоским.
Такое положение сустава не является нормальным и требует обязательной коррекции. В противном случае, это приводит к преждевременному стиранию хряща, неправильному перераспределению нагрузки в теле, неуклюжей походке, повышенной утомляемости, боли в ногах и другим неприятным симптомам.
Патология обычно обнаруживается в раннем детском возрасте. При правильном подходе к лечению искривление может быть устранено.
Лечением заболевания занимаются детские травматологи и ортопеды.
Причины вальгусной деформации
Вальгусная деформация может быть:
- Врожденной. Причиной являются нарушения формирования костного аппарата в период внутриутробного развития. Визуально заметной патология становится при осмотре ребенка после его рождения.
- Приобретенной. Костно-мышечный аппарат ребенка сформировался правильно, однако в процессе развития возникли некоторые отклонения. О них родители знают немного позже, ближе к году ребенка, когда он пытается сделать первые самостоятельные шаги. Причиной такого состояния чаще является мышечная слабость. Гипотонию могут спровоцировать внутриутробные особенности развития, частые болезни ребенка в грудном возрасте, появление рахита или заболеваний с поражением нервно-мышечной системы. Вальгусную деформацию также приобретают дети с лишним весом из-за повышенной нагрузки на неокрепшие кости и связочный аппарат.
К приобретенным случаям также можно отнести вальгусную деформацию, которая возникла в результате травмы или как следствие других патологий опорно-двигательного аппарата (дисплазии или вывиха бедра).
Для предупреждения приобретенной вальгусной деформации врачи не рекомендуют рано ставить ребенка на ноги и способствовать раннему началу ходьбы. Очень важно подбирать правильную обувь, которая надежно фиксирует стопу и помогает ей развиваться в нужном положении.
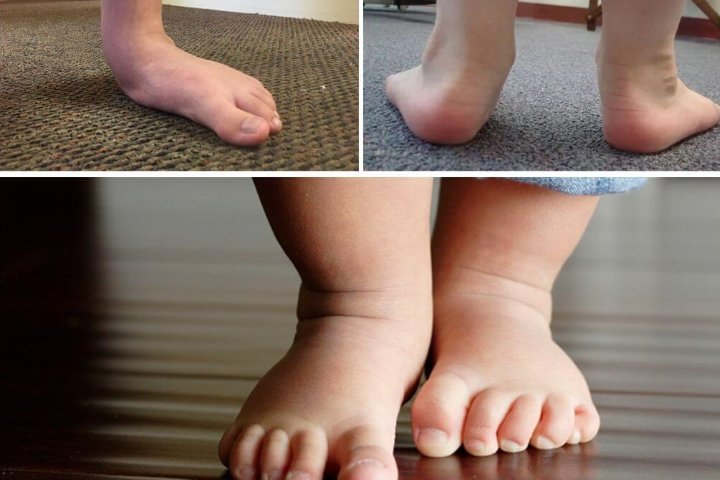
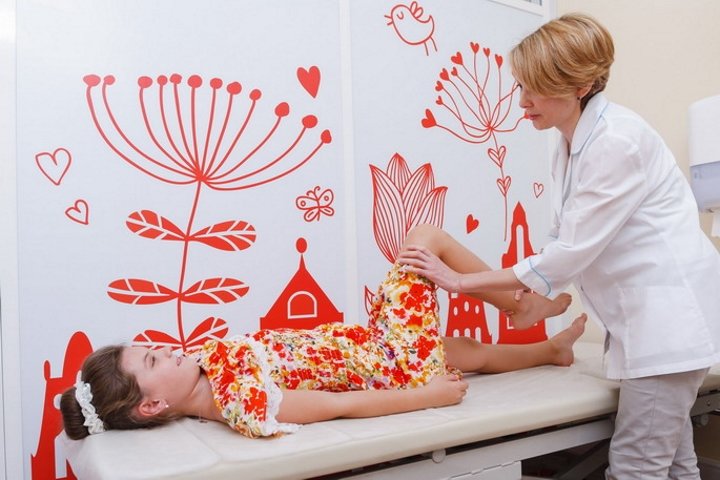
Как выглядит вальгусная стопа с фото
Наглядно вальгусная стопа изображена на картинке:
Патология не всегда выражена настолько сильно, что похожа на фотографию выше. Угол наклона стопы может быть разным, в зависимости от степени деформации.

На первых месяцах жизни нарушение в развитии сустава может обнаружить педиатр, после чего он направит ребенка к более узкому специалисту и порекомендует дополнительное обследование. В такой ситуации лечение может быть начато очень рано и развитие стопы удастся легко скорректировать.
В большинстве случаев, проблему замечают родители, когда ребенок начинает вставать на ноги, а затем делать первые шаги. Это происходит в возрасте 6-12 месяцев. Становится явно видно, что малыш наступает на стопу неправильно, перенося вес тела только на внутренний ее край. Если ситуация продолжается, стопа постепенно стаптывается внутрь, а нога приобретает Х-образную форму.
Кроме изменения формы ноги, родители могут заметить неуклюжую походку и шарканье по полу. Проблема отражается на активности малыша – он быстро устает во время активных игр, жалуется на боль в конечности, у него могут появляться судороги. Также признаком неправильного положения стопы служит неравномерное стаптывание обуви.
Диагностика
Первый, кто может заподозрить проблему – педиатр. К нему обращаются с жалобами родители или он видит нарушение в формировании стопы при плановом осмотре ребенка. После этого врач направляет пациента к детскому ортопеду, где проводят не только подробный осмотр, но и дополнительное обследование. Доктор обратит внимание на выворот пятки и пальцев стопы наружу, а также на смещение внутренней части.
Для постановки точного диагноза назначаются рентгенография, подометрия, компьютерная плантография. Эти методики исследования позволяют измерить различные параметры стоп и их положение относительно друг друга.
Дополнительно может потребоваться консультация детского невролога, который даст заключение о состоянии мышечного аппарата. Если причиной неправильной походки является гипертонус мышц, тактика лечения кардинально меняется.
Стадии развития
Патология прогрессирует постепенно, ускоряясь после того, как ребенок начал ходить. Стадии развития вальгусной деформации стоп:
- Первая – стопа ровно стоит на полу, однако угол отклонения голеностопного сустава заметен и составляет около 10°. На этом этапе патология легко устраняется и не приводит к опасным последствиям.
![]()
Вторая – угол отклонения от нормального положения увеличивается до 20°. Лечение потребует дольше времени, однако вернуть сустав в правильное положение возможно.- Третья – патология продолжает прогрессировать, угол отклонения составляет около 30°.
- Четвертая – считается тяжелой степенью, так как лечение может быть неэффективно. Избавиться от дефекта, в большинстве случаев, удается хирургическим путем.
Методика лечения
Корректировать положение стопы нужно обязательно. От этого зависит правильное распределение нагрузки на суставы, здоровье и целостность косточек голеностопа, осанка, походка, общий внешний вид и другое. Методы лечения подбираются, в зависимости от степени поражения. Врач может выбрать одну методику или использовать несколько в комплексе. Исправить положение стопы можно с помощью:
- упражнений;
- массажа;
- ортопедической обуви;
- хирургической операции.
Целью лечения является восстановление правильного положения стопы, а также укрепление связочного аппарата. В случае маленьких детей, на время лечения может потребоваться иммобилизация, которую обеспечивают гипсовыми повязками. В неподвижном положении, которое устанавливается доктором, стопа продолжает формироваться правильно и не подвергается нагрузкам.
Положительные результаты дает использование ножных ванн, массажа и методов физиотерапии. Хорошо влияет на весь костно-мышечный аппарат лечебное плавание.
Гимнастические упражнения
Упражнения проводят несколько раз в день:
- Ребенок должен тренироваться ходит по узкой дорожке шириной 10-15 см. В качестве нее может выступать какой-то коврик или нарисованная линия. За пределы дорожки выходить нельзя. Упражнение помогает тренировать мышцы стопы.
- Ходьба на наружном крае стопы в течение 1-2 минут. Такое упражнение часто проводят в детских садах для профилактики плоскостопия.
- Ходьба босиком по поверхностям с различным рельефом. Это можно делать летом на улице или зимой с помощью специального ортопедического коврика, который легко сшить самостоятельно. Поверхности должны отличаться по твердости и площади, например, песок, камушки, пуговицы, мягкая ткань.
- Тренировка захвата предметов пальцами ног и ступнями. Упражнение повышает тонус мышц, подвижность и ловкость суставов.
- Приседания. Упражнение выполняется на полную стопу, которая не отрывается от пола, когда ребенок опускается вниз.
Массаж
Техника массажа подбирается специалистом. Если у ребенка обнаружен гипертонус мышц, то массаж будет направлен на снятие такой зажатости. Если причина вальгусной деформации другая, то процедура будет носить, наоборот, общеукрепляющий характер, чтобы улучшить силу и функции связочного аппарата.
Массаж выполняется не только в области стопы, но также затрагивает мышцы спины и нижних конечностей. Процедура начинается с разогревающих движений, затем выполняются лечебные манипуляции, а заканчивается все легкой гимнастикой или короткими играми, чтобы ребенок не испытывал негатив от лечения.
- Ребенок ложится на живот, под голеностопный сустав подкладывают валик, чтобы снять напряжение мышц.
- Массируют мышцы спины поглаживающими и растирающими движениями.
- Специалист переходит на область поясницы и крестца, а затем поглаживает и растирает ягодичные мышцы.
- После ягодиц разминают область бедра и ямку под коленом.
- Растирают голень, воздействуют на все группы мышц в этой области. Допускаются легкие удары, вибрационные движения, поглаживания.
- Наибольшее внимание уделяется стопам. Их массируют вдоль и поперек, воздействуя на внутренние и внешние области, а также разминая каждый пальчик.
- Ребенка переворачивают на спину, под ахиллово сухожилие подкладывают валик. Растирающими движениями поднимаются от голеностопа до верхней поверхности бедра. Выполняют также вращательные движения стопами, захватывают мелкие игрушки, катают мяч.
Массаж должен обязательно доставлять удовольствие, иначе пациент начнет напрягаться и зажимать мышцы, что помешает положительному результату.
Оперативное вмешательство
Для лечения вальгусной деформации используется редко. Обычно врачи пытаются исправить патологию с помощью ортопедических приспособлений. Операция назначается в тяжелых случаях, когда другие методы неэффективны.
Прогноз и профилактика
Без правильного лечения вальгусная деформация приводит к плоскостопию, укорочению конечности, повышенной нагрузки на позвоночник. Со временем это провоцирует развитие сколиоза и остеохондроза, а также вызывает патологии в других суставах.
Эта проблема сочетает косметологические и медицинские сложности, а при отсутствии терапии делает пациента инвалидом в достаточно молодом возрасте.
Если заболевание обнаружено на ранних стадиях, прогноз благоприятный – стопу удается скорректировать в большинстве случаев.
Из профилактических мероприятий, которые помогут не допустить появления приобретенной вальгусной деформации, врачи советуют следующие:
- Исключение нагрузки на нижние конечности в грудном возрасте. Не нужно стимулировать ребенка делать первые шаги, так как это сразу добавляет нагрузку на позвоночник и суставы.
- Рекомендуется вести здоровый образ жизни, который положительно влияет на развитие костно-мышечного аппарата – уделять время закаливанию, прогулкам на свежем воздухе, гимнастике, массажу.
- Ребенок должен получать достаточное количество витамина D и микроэлементов.
- Своевременные профилактические осмотры врачей помогут не допустить серьезных нарушений в развитии ребенка.
- Для правильного формирования стопы нужно подбирать качественную обувь – из натуральных материалов, с плотным супинатором, с надежной фиксацией стопы сзади и по бокам.
Комаровский о вальгусной деформации
Основные рекомендации известного педиатра относительно вальгусной деформации и правильного развития стопы:
- Не торопите ребенка начинать ходить.
- Не затягивайте с лечением, если ортопед решил, что это необходимо.
- Носите правильную обувь с жестким задником, а летом гуляйте босиком по камушкам и песку.
- Давайте ребенку витамин D в достаточном количестве.
Каждый родитель хочет, чтобы его ребенок пошел как можно раньше. Однако из-за этого часто могут возникнуть патологии. Если вы заметили, что малышу сложнее передвигаться на ножках, часто за этим скрываются заболевания опорно-двигательной системы. Об этом мы и поговорим. В статье рассмотрим лечение вальгусной деформации стопы у ребенка, что это такое, что с этим делать и как действовать.
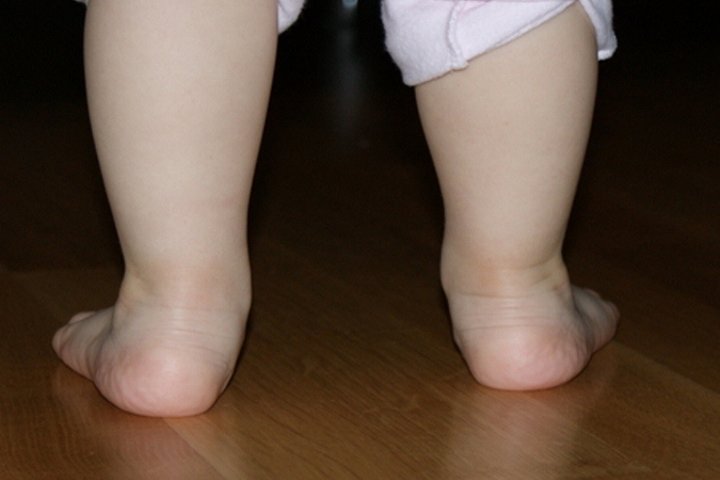
Определение
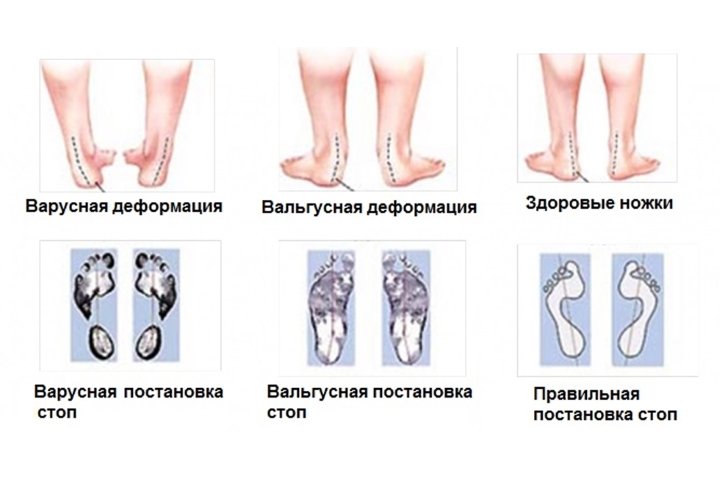
В медицинской науке этой патологией называют дефект сводов, при котором они располагаются в крестообразном состоянии в виде буквы Х. Ортопеды обнаруживают это, когда смотрят пятки и пальчики — они развернуты наружу. Если ноги поставить прямо и прижать друг к другу — расстояние между лодыжками будет более 4 сантиметров, коленки как будто смотрят в разные стороны. Это самая частая проблема, с которой приходят родители к врачам.
Его обнаруживают, когда учат ходить — то есть в возрасте до года. При ходьбе малыш опирается на внутреннюю часть — клиновидные кости. Сами шажки получаются неуверенными, а ребенок, еще не начав, часто капризничает и не хочет больше идти.
Развитие
Оно может появляться либо из-за неправильного внутриутробного развития, при тяжелой беременности и неудобном положении плода. При рождении они не будут заметны и проявляются спустя месяцы.
Иногда младенец может родиться без дефекта, но из-за недостатка витаминов, кальция, слабых костей, травм, ножки неправильно развиваются.
Если вам поставили диагноз вальгусная деформация стопы ноги, не бойтесь спрашивать у врача, это такое, у детей до года это легче вылечить.
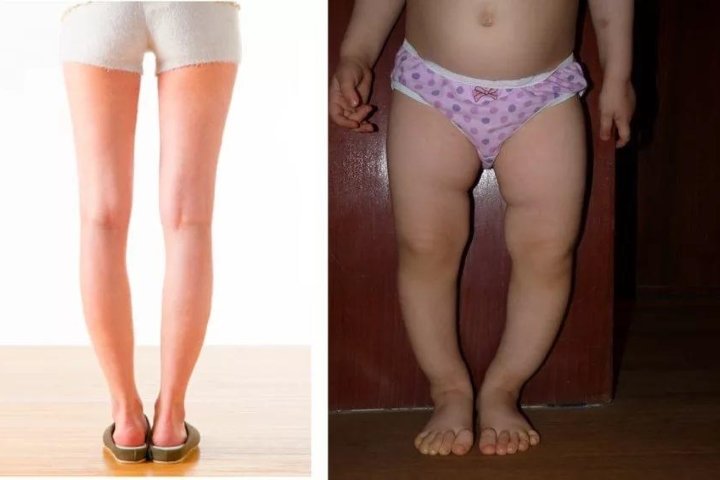
В определенных ситуациях основными виновниками становятся родители, которые соревнуются между собой, чьи дети пойдут первее. Из-за слабой опорно-двигательной системы и неразвитого позвоночника конечности получают повышенную нагрузку, а жировой мягкий слой стопы еще не готов к этому. Поэтому мы советуем подождать минимум 10 месяцев, прежде чем ставить малыша и учить ходить.
К приобретенным причинам относятся недоразвитости сухожилий и связок, уменьшенный мышечный тонус, недостаток питания. Дополнительно влияют:
- маленький вес из-за раннего рождения (недоношенности);
- чрезмерное кормление, которое провоцирует лишний вес младенца;
- неправильное питание;
- ДЦП;
- плоскостопие;
- диагностированный сахарный диабет;
- рахит;
- искривление конечностей и сколиоз;
- гипотрофия;
- полиомиелит;
- чрезмерное стремление родителей к раннему развитию;
- вывихи тазовой кости и бедра;
- неверно подобранная обувь или плохого качества;
- дисплазия;
- различные вирусные заболевания.
Генетическая предрасположенности обычно определяются в младенческий период или во время беременности. Самыми часто встречаемыми проблемами считаются качалка и вертикальный таран. Их поправить сложнее, тут требуется постоянное наблюдение хирурга-ортопеда и операции.
Основными индикаторами считается неуверенная походка, шаткость при хождении. Также доктора советуют обращать на судороги в ногах и особенно в икрах, припухлость после непродолжительной ходьбы. Подошва обуви будет сильнее изнашиваться во внутренней поверхности.
Для предотвращения дальнейшего развития подберите в нашем интернет-магазине сандалии или ботинки.

Степени развития
Существует 4 уровня патологии. Рассмотрим их подробнее.
- Угол отклонения не должен превышать пятнадцати градусов. Его проще всего поправить и врачам успешно удается это вылечить.
- Угол отклонения от пятнадцати до двадцати градусов. Ортопеды в этом случае назначают массаж, физиотерапию, упражнения с шариками. Проблема поддается терапии.
- Угол в пределах от двадцати до тридцати градусов. Эту степень лечить сложнее и дольше. Потребуется найти грамотного доктора, которому удастся скорректировать проблему. Без постоянных упражнений и помощи родителей ребенку не обойтись.
- Более тридцати градусов. Эту степень очень сложно поправить с помощью консервативного лечения. Направляют на хирургическую операцию.
Эти степени похожи на уровни дефекта плоскостопия, однако, данную проблему лечить сложнее.

Это является одним из проявлений заболевания. Нарушается анатомическая форма плюснефалангового сустава. Большой палец при этом смещается к другим, провоцируя их деформацию. Косточка выпирает наружу, образуя отечности и наросты, в будущем мозоли.
Иногда это возникает из-за неправильной обуви с узким носом, а также из-за артрита, полинейропатии, сахарного диабета, остеопороза. Для исправления потребуется правильная колодка, физиотерапия, массаж, гимнастика.
Удобные сандалии и ботинки есть в интернет-магазине Ортопанда — большой выбор с правильной пяткой и ортопедическими супинаторами.

Диагностика вальгуса стопы у ребенка в 1 и 2 года
Самостоятельно это определить достаточно сложно. Потребуется осмотр ортопеда. Он визуально смотрит своды, делает компьютерную плантографию, подометрию. Если доктор этого не проводит, а ограничивается только беглым осмотром, следует уточнить у другого врача, а также дополнительно проконсультироваться у невролога, который исключит другие проблемы.
По этиологии травматолог может выделить:
- статическое поражение — из-за неправильной осанки;
- структурное — из-за неудобного врожденного расположения таранной кости;
- компенсаторная — из-за короткого ахиллесового сухожилия и скошенных голеней;
- коррекционная патология — если у малыша не лечили косолапие;
- травматичная.

Стопа малыша формируется и поддается исправлению с 6 до 12 лет. Поэтому многие проблемы обнаруживаются и лечатся именно в этом возрасте.
Доктор Комаровский советует, чтобы терапия была направлена на укрепление связочного аппарата, формирования свода. Ортопед должен назначить массаж, лечебные ванны, магнитотерапию, плавание, электрофорез,лечебную физкультуру.
Только при отсутствии результата направляют на хирургическую операцию.
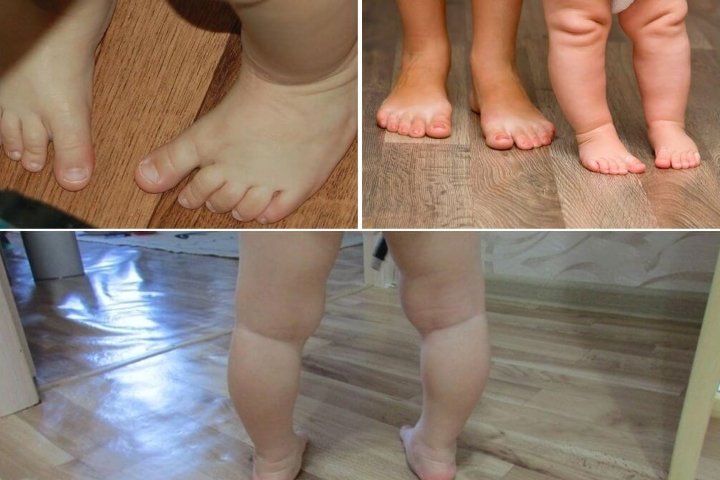
Для профилактики нужно ходить по гальке, траве, катать ногой мяч или скалку. Дополнительно рекомендуют заниматься спортом — велосипед, плавание, бег, обычная физкультура.
Если отказаться от посоветанной терапии, то гарантирована последующая инвалидность, проблемы с суставами, нарушение опорно-двигательной системы, истирание колен и дисков позвоночника.
Чем и как лечить — способы
Чтобы снять болевые ощущения и придать косточкам правильную анатомическую форму, следует исключить прогрессирующие болезни, например, ожирение и рахит, купить ортопедическую обувь, чаще идти босиком.
Рассмотрим, чем можно лечить:
- Бандаж — это шины, которые используют для постоянного или ночного ношения. Их делают из силикона или пластика. Накладка давит на выпирающую кость, снимает боль и облегчает ходьбу, предохраняет дальнейшее искривление.
- Синусоидально-модулированные токи. Для этого метода крепят электроды на голенях с помощью эластичных повязок. Безболезненный и безопасный заряд проходит по связкам, стимулируя нервные окончания.
- Тутор — обеспечивает суставу неподвижность. Есть безнагрузочные, которые надевают только во сне, и функциональные, рассчитанные на двигательную активность. Их изготавливают индивидуально по слепку свода.
- Ванночки с солью, йодом, хвоей, ромашкой.
- Массаж нижних конечностей — 10-20 сеансов, повторяющихся через месяц.
- Упражнения на пальцы — перекатывания, захват мелких предметов пальцами, ходьба на носочках.
- Ортопедические стельки и супинаторы.
Ортопеды назначают различные лекарства — уколы, мази, гель, таблетки при безоперационном устранении поражения, чтобы снять боль, напряжение. Чтобы устранить боль, врач выписывает препараты, например:
- Ибупрофен;
- Кетанов;
- Кеторол;
- Дексалгин;
- Пенталгин;
- Долобене.
Для снятия воспалительного процесса назначают нестероидные препараты, например, Флурбипрофен, Пироксикам, Кетопрофен, Амидопирин, Аспирин. Из гелей прописывают Диклофенак, Вольтарен, Вальгус-стоп.

Современная медицина предлагает несколько высокоэффективных безболезненных способов, которые помогают справиться без операции. Что это такое и какое лечение выберет из них врач зависит от причин и возраста вальгусной деформации стопы у детей до 1 года, 2, 3 лет. Рассмотрим их.
- Инфразвуковой метод. Отличается безболезненность и отсутствием побочных действий. Используется многократно. Инфразвуком воздействуют на косточку, разрушая наросты. Однако его нельзя использовать при онкологии и воспалениях.
- Лазер. При лазерной терапии нарост разрушается, боль проходит, восстанавливается кровообращение, устраняется воспаления. Противопоказания: онкология, сахарный диабет, наличие множества родинок.
- Лечебная грязь. Достаточно спорный метод, его еще называют народной медициной. Теплую массу при этом накладывают на вальгус.
- Ультразвук. Устраняет отеки, воспаление, нормализует кровообращение, но почти никак не влияет на кости. Противопоказание: аритмия, тромбы, нарушение нервной системы.
Эти способы редко назначают врачи в поликлиниках, однако, они также имеют место.

Чтобы повысить тонус суставов и закрепить эффект терапии, используется массажирование. Рассмотрим местное лечебное воздействие:
- укрепление голени, бедер,свода;
- повышение расслабление наружных мышц;
- ускорение кровотока;
- улучшение питание нижних конечностей;
- улучшение функционирования связочного аппарата;
- исправление дисбаланса напряжения;
- предотвращение боли и онемение;
- снятие отека и боли.
Для этого нужен опытный массажист. При вальгусе требуется стимуляция мышечных групп с внутренней стороны. Используют:
- поглаживание;
- растирание;
- разминание;
- поколаничание;
- пощипывание;
- рубление;
- похлопывание.
Действие массажа закрепляется лечебной гимнастикой, физиотерапевтическими процедурами, ношением стелек и фиксаторов. Дополнительно требуются упражнения для тренировки мышечно-связочного аппарата.
Хорошим массажером становится пупырчаты коврик с валиком, мячик, скалка.

Главное преимущество использование физиотерапевтических методов:
- уменьшение приема лекарств, что важно для детского возраста;
- простое применение;
- безопасность.
Подбором конкретного воздействия должен заниматься физиотерапевт совместно с ортопедом. Виды физиотерапии:
- компрессы, парафиновые аппликации;
- иглоукалывание в активных точках;
- насыщение тканей кислородом в барокамере;
- мануальная терапия;
- электромагнитное поле.
Стоит помнить, что до года большинство физиопроцедур противопоказаны. Ее назначают старшим детям.
- опухоли;
- болезни крови;
- индивидуальная повышенная чувствительность;
- перепады давления;
- гнойные поражения;
- нарушение психики.
Травматологи полагают, что есть эффект от физиовоздействия у детей до 6-7 лет, корректировать удается до 12-13. Дальше происходит закостевание.
В стандартный комплекс входят общие физические упражнения, укрепляющие непосредственно на стопы и расслабляющие.
Для детей от двух до четырех лет:
- ходьба по узкому бревну, дорожке;
- подъем на носки и опускание на полную ногу;
- поднятие мелких игрушек, предметов пальцами;
- прыжки на носках;
- катание на велосипеде.
Для пятилетнего ребенка и старше:
- шаги с опорой на наружный и внутренний край свода;
- прыжки с приседанием;
- сидение “по-турецки”;
- подъем и спуск по шведской стенке босиком;
- коврики с камушками, песком.
Дополнительно добавляем к велосипеду плавание.

Доктор Евгений Комаровский считает, что из-за неправильно подобранных босоножек проблем в первое время может и не быть, но в дальнейшем они обязательно появятся. С помощью качественной ортопедической обуви сохраняется результат от терапии и некоторые патологии корректируются. Натуральные материалы и правильные колодки вы найдете в интернет-магазине Ортопанда. С нашей продукцией вы сможете предотвратить развитие дефектов в дальнейшем.
В первые месяцы младенца лучше минимально одевать на малыша сандалики и ботиночки — пусть лучше будет босиком. Когда уже без нее не обойтись, выбирайте стельки с супинаторами, которые не дают стопе провалиться. Они жестко фиксируют по бокам и в районе пятки в нужном по анатомии положении.
Однако ортопеды рекомендуют, что для профилактики подбирать очень твердую обувь не следует. Достаточно того, чтобы она была по размеру, не на вырост, из натурального материала и без острого носа.

Оно требуется, когда нужно побороть осложнение, выпрямить палец, убрать другие деформации. Операция понадобится при 2-4 степени, прогрессирующей патологии с непрекращающимся болевым синдромом, плохо корректирующими проблемами опорно-двигательной системы.
Хирургическое вмешательство проводится бесплатно по полису ОМС по квотам. Направление дает либо ортопед, либо сам хирург-травматолог. Бояться этого не надо, потому что в большинстве случаев исправляют все на многие годы, и болезнь перестает прогрессировать.
Прогнозы и вероятность излечение
Чем раньше вы пойдете в поликлинику, тем быстрее и результативнее возможно исправить все проблемы. При диагностике в годик вероятность устранить дефект составляет почти сто процентов.
Если же неправильное развитие выявили поздно или отказались от лечения, гарантированы проблемы с позвоночником (сколиоз, остеохондроз), артриты, нарушение работы суставов. Вылечить все возможно только в детстве.

Важные советы при вальгусном искривлении пятки и стопы у ребенка в год, 2, 4 и 5 лет
Мы рассмотрели, что это такое вальгус стопы ног у детей, какое выбрать лечение и какие причины возникновение болезни. Для полного объяснения вы можете посмотреть видео ниже.
Читайте также:



