Как удалить спайку из коленного сустава
Частота вывихов коленного сустава составляет лишь 1–5% травм опорно–двигательного аппарата человека. Такие повреждения возникают в результате воздействия на колено сил высокой интенсивности, превышающих прочность сустава, и сопровождаются смещением голени в отношении бедренной кости. В 80% случаев полного излечения не происходит.

Основной симптом повреждения — деформация конечности за счет смещения голени на уровне коленного сустава. Нога укорочена. Надколенник может оставаться на привычном месте или смещаться. При пальпации обнаруживается нарушение привычных ориентиров сочленения — размеров и топографии суставной щели, расположения костных контуров большеберцовой и бедренной кости (мыщелков и краев суставных поверхностей). Активные движения в суставе невозможны или резко ограничены, пассивные вызывают боль. Со стороны, противоположной смещению, наблюдается ложная кожная борозда.

Выраженная дислокация голени возможна лишь при полном или частичном разрыве суставной капсулы и связок, мелких и крупных сосудов, что сопровождается развитием кровоизлияния в сустав — гемартроза. Поэтому область колена при вывихе отечна, мягкие ткани напряжены. Кожа над участком повреждения, в зависимости от калибра разорванного сосуда и количества излившейся крови, может оставаться неизмененной или приобретать багрово-синюшный цвет.
Смещение голени по отношению к бедренной кости не всегда стойкое — иногда оно может наблюдаться только в момент воздействия повреждающего фактора и компенсироваться после прекращения действия последнего за счет эластичности сумочно-связочного аппарата колена. Около 50% вывихов вправляются самопроизвольно сразу или в первые 3–10 минут после возникновения, когда еще не наступила травматическая контрактура мышц, фиксирующая голень в вывихнутом положении.

Симптомы в таком случае ограничиваются болью при движениях, отеком конечности, ограничением подвижности. Выявляется грубая явная нестабильность, которую можно определить при функциональном исследовании.
При смещении осей бедренной и большеберцовой кости в отношении друг друга более чем на 30° возникают повреждения внутрисуставных структур: сосудисто-нервного пучка, менисков, внутренних и наружных связок.

Травма подколенной артерии проявляется обширной гематомой, охлаждением конечности, синюшностью пальцев стопы.
Повреждение нервов имеет обширные проявления и зависит от вида травмированной структуры:
- Разрыв малоберцового нерва делает невозможным разгибание стопы и пальцев ног, исключает поворот стопы наружу — она свисает, выворачивается внутрь, ее пальцы согнуты в суставах. На наружной поверхности части голени и тыльной поверхности стопы наблюдаются чувствительные расстройства.
- Разрыв волокон большеберцового нерва приводит к невозможности сгибания стопы и исключению способности к повороту ее внутрь. Наблюдаются интенсивные боли в зоне иннервации.
- Подкожный нерв чаще всего при травме дает нарушение тактильной чувствительности.

Повреждение менисков всегда сопровождается гемартрозом и резкой болью. Иногда наблюдается блокировка сустава вследствие защемления отрывка хряща между сочленяющимися поверхностями.
Первая помощь нацелена на купирование болевого синдрома и предупреждение развития выраженного воспаления. Вправить вывих, если это не произошло самостоятельно, могут только люди, имеющие соответствующие знания и навыки.

После травмы в первую очередь необходимо обеспечить конечности покой. Для этого используются специальные или импровизированные шины, с помощью которых обездвиживают колено и два близлежащих сустава. При самостоятельно вправившемся вывихе допускается наложение тугой повязки на сустав, покрывающей также 1/3 бедра и голени.
К месту травмы прикладывают холод — пакеты со льдом или грелки с холодной водой. Не допускается наложение льда или грелок непосредственно на кожу из-за риска развития обморожений. Предварительно участок травмы покрывают влажным полотенцем. Длительность воздействия — 20–30 минут с перерывом на 45 минут в первый день после вывиха и по 20 минут каждые 2 часа в последующем.
Показана фиксация конечности в приподнятом положении для уменьшения кровоподтеков и воспаления.

С целью устранения боли рекомендован прием Индометацина, Диклофенака, Кетопрофена, Парацетамола.
Больной должен быть доставлен в больницу для обследования. Решение по поводу того, к какому врачу обратиться, в первую очередь зависит от характера травмы и ее последствий после прекращения действия повреждающего фактора.
При сохранении функции сустава и отсутствии деформации конечности целесообразно обратиться в травмпункт по месту жительства, при стойкой деформации ноги больного доставляют в отделение неотложной помощи с дальнейшим направлением к профильным специалистам (травматологу, хирургу, сосудистому хирургу, неврологу).
Не существует единых алгоритмов относительно первоочередности врачебных мероприятий. Каждый случай рассматривается индивидуально, в зависимости от характера повреждения, и что делать в той или иной ситуации, решает врач.
Подвывихи и легкие вывихи, самостоятельно вправившиеся до поступления в медицинское учреждение, требуют изучения на предмет разрывов связок, сосудов, нервов, капсулы и менисков. Если таких повреждений не обнаружено, производится фиксация конечности с помощью гипсовой повязки на 1–3 недели с последующей реабилитацией. В таких случаях разрешено домашнее лечение.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Вправление стойких вывихов проводится врачом–травматологом. Разрывы связок, сосудов и других компонентов сустава требуют реконструктивных оперативных вмешательств. После операции конечность фиксируется либо гипсовыми повязками, либо специальными аппаратами. Параллельно проводится курс физиотерапевтического лечения и статических упражнений. Длительность иммобилизации — 6–8 недель.
Восстановление длительное и в зависимости от тяжести травмы может продолжаться 1–2 года и более. Пациенты, перенесшие повреждение легкой степени тяжести, без разрывов сосудистых и нервных путей колена, могут проходить реабилитацию в домашних условиях после получения необходимых методических указаний и с контрольными посещениями лечащего врача. Нагрузка на конечность разрешена через 2–3 недели: сначала с использованием усиленных шарнирными элементами бандажей, а в дальнейшем — с фиксацией колена повязками из эластичных бинтов.
Больные, требовавшие на этапе лечения хирургического вмешательства по причине травмы сосудов или нервов, спустя 2 месяца после операции подлежат тщательному осмотру на предмет двигательных дисфункций. Если через 8 недель послеоперационного периода амплитуда сгибания составляет менее 90°, пациенту проводится артроскопия для исключения наличия спаек в суставе и их удаление при обнаружении.

До восстановления полной амплитуды движений, в первую очередь до достижения полноценного разгибания, больному запрещено подкладывать под колено валики и подушки с целью придания комфортного положения конечности. В противном случае разовьется сгибательная контрактура.
Реабилитационные меры начинают в кратчайшие сроки после операции. Под адекватным обезболиванием проводится:
- разработка объема пассивных движений;
- выполняются упражнения для восстановления и поддержания мышечного тонуса;
- устраняется отек.
Первые активные движения в суставе проводятся под контролем методиста ЛФК. По достижении положительных результатов от лечебной гимнастики дальнейшая функциональная реабилитация может проходить в домашних условиях.
Ходьба с опорой на поврежденную ногу разрешена с 4–5-й, а в тяжелых случаях — с 6–7-й недели восстановления. Сначала пациенту рекомендовано использование дополнительных опор (тростей, костылей) с постепенным переходом на дозированную нагрузку конечности.
Последствия вывиха колена зависят от тяжести и вида повреждения, сопутствующих поражений сосудисто-нервных образований, мягких тканей. Прогноз также определяется направлением смещения голени.
При незначительной травме, без разрыва сосудов и нервов, основное осложнение — нестабильность в суставе, сопровождающаяся в дальнейшем хроническими подвывихами даже от несильных воздействий.

Вывихи с травмой нервных волокон заканчиваются частичным или полным двигательным параличом либо восстановлением функции и чувствительности конечности в разных объемах.
Сосудистая травма, дающая признаки ишемии концевых отделов конечности (голени и стопы), при отсутствии лечения в 80% случаев приводит к отсроченной ампутации. Проведенная пластика сосуда, однако, не всегда способствует полному восстановлению, и в 1/3 случаев больные имеют различной степени выраженности трофические нарушения.
Разрывы мягкотканных компонентов сустава (менисков, капсулы, внутрисуставных связок) или коленной чашечки часто заканчиваются образованием спаек, ограничивающих движения или проявляющихся болевыми ощущениями.
Вывих коленного сочленения — одна из самых тяжелых травм нижних конечностей, сопровождающаяся длительной реабилитацией и потенциально способная привести к инвалидности. Комплексное всестороннее обследование даже при незначительном повреждении позволяет предупредить развитие тяжелых осложнений и сохранить качество жизни больного на высоком уровне.
Игорь Петрович Власов
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
В практике врача встречаются состояния, при которых с целью диагностики или лечения различных патологий показана пункция коленного сустава. Суть манипуляции состоит в проколе иглой кожи, введении ее в полость сустава. Таким образом, становится возможно удалить кровь, скопившуюся при синовите жидкость из сустава, ввести лекарства. У человека, сталкивающегося с вмешательством впервые, возникает опасение перед проведением, появляются вопросы по технике выполнения, и показаниям.
Для того чтобы выполнить прокол должны быть показания, связанные с диагностикой или проведением лечения. Врач может применить метод с диагностическими целями, когда остальные методики установить предполагаемое заболевание не дали четкого представления о диагнозе. Пункция позволяет сделать забор жидкости из суставной полости с целью проведения анализа, подготовить колено для проведения рентгенологического исследования.
Показанием с целью диагностики являются состояния:

С лечебными целями процедура показана при:
- Проводится пункция коленного сустава в тех случаях, когда лечение можно провести только при помощи этого вмешательства. Часто в такой ситуации, применяемые мази, таблетки не показали своей эффективности. Введенное в полость сустава лекарство позволяет воздействовать на причину.
- Также пункция показана, когда есть скопление гноя или синовит коленного сустава при котором проводится удаление жидкости при помощи шприца.
- Проводится вмешательство после получения человеком травмы, с целью удаления крови, жидкости, гнойного содержимого. Вмешательство ускоряет процесс выздоровления.
- Выраженный деформирующий артроз является показанием к введению в полость сустава гормонов. Показан метод при неэффективности остальных, после такого лечения практически всегда проводится замена суставов протезами.
- Когда в суставе был гной, то пункция позволяет не только его удалить, но и ввести в полость раствор антибиотиков.
- В суставную полость могут вводиться препараты, ускоряющие процесс восстановления хряща.
- Еще одним показанием является такое состояние, как киста Бейкера. При сильно больших размерах или нарушении функции сустава проводится пункция кисты Бейкера.
- Проводится процедура при некоторых патологиях для введения анестетика в полость сустава.
- Показанием служит наполнение суставной полости воздухом с целью разрушения спаек.
Как и при любом вмешательстве для пункции есть свои противопоказания, их нужно учитывать перед проведением вмешательства. Вопрос этот можно решить совместно с врачом, а если есть острая необходимость в выполнении процедуры, то риск должен быть оправдан. Так, сустава пункция противопоказана при изменении кожи сыпью, наличии раневой поверхности в месте предполагаемого проведения процедуры, при псориатическом поражении.

Еще одним ограничением является эндокринная патология. Исключением является только невозможность лечения или его неэффективность. Противопоказана методика при нарушенной свертываемости крови, процедура может быть проведена только после подготовки с использованием препаратов.
Задача стоит в том, чтобы выполнить все правильно, с соблюдением правил асептики и антисептики в условии специально отведенного помещения, поскольку синовиальная оболочка сустава является чувствительной к попаданию инфекции. Предусматривает техника выполнения проведение процедуры в горизонтальном положении после проведения анестезии. Под коленом размещается валик, позволяющий достичь расслабления.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Кожа обрабатывается раствором спирта в концентрации 70% и 5% раствором йода. В место предполагаемого прокола, которое расположено в проекции верхнего заворота, сбоку от наружного края надколенника вводится анестетик, за счет которого достигается местная анестезия. Для прокола выбирается игла с широким просветом, чтобы не забилась частичками крови или гноя. Для пункции кисты Беккера методика предусматривает прокол образования в области подколенной ямки.
Также техника выполнения предусматривает сдвиг кожи с целью намеренного искривления канала, после удаления иглы он станет неровным, что предотвратит попадание инфекционных агентов. После прокола игла должна как бы провалиться в полость сустава, значит, все сделано правильно, в подобном случае ее движение прекращается. Если этого чувства нет, то, возможно, на ее пути есть сочленение, которое препятствует продвижению.

Глубина ввода составляет от 1 до 3 сантиметров, после чего можно проводить откачку суставной жидкости, которой характеризуется синовит коленного сустава, крови, гноя, вводить контраст или лекарство. Для откачки лучше использовать шприц объемом 20 миллилитров. После завершения процедуры игла удаляется, место прокола заклеивается стерильной повязкой. После удаления крови врач делает давящую повязку на колено.
При правильном выполнении манипуляции осложнений ждать не приходится. Есть вероятность развития аллергии на лекарства, в том числе, которыми лечат синовит коленного сустава. Проявление их может быть разным и требует определенного лечения. В точке проведения диагностического или лечебного прокола может поменяться цвет кожи, появиться кровоизлияние.
Неправильное выполнение приведет к инфицированию полости сустава, повреждению ткани хряща, разрыва капсулы сустава. Большинство специалистов сходится во мнении, что с каждой повторной манипуляцией риск осложнений увеличивается.
Проводится суставная пункция с диагностическими или лечебными целями. В некоторых спорных ситуациях подобное вмешательство является наиболее эффективным методом решения проблем. Чтобы предотвратить возможные осложнения процедура проводится врачом, в условиях строгого выполнения правил асептики и антисептики. Есть много мнений о пользе или вреде пункции, но лучше довериться совету профессионала, только специалист поможет расставить все точки в подобном вопросе.
2017-03-25
Иногда к уже привычной хронической боли в колене, или к синякам, полученным при случайном падении, может добавиться новый пугающий симптом: вся коленная область вдруг распухает и краснеет. Обычно подобные признаки в костях конечностей свидетельствуют о вывихах или переломах, но в случае с коленом все несколько иначе. Коленный сустав находится в защитной сумке, изнутри высланной эпителием, вырабатывающем специальную жидкость, своего рода смазку для суставной пары костей колена. Воспаление этого внутреннего эпителия (синовиальной оболочки) приводит к тому, что собирается жидкость в коленном суставе. Такое явление называется синовитом.
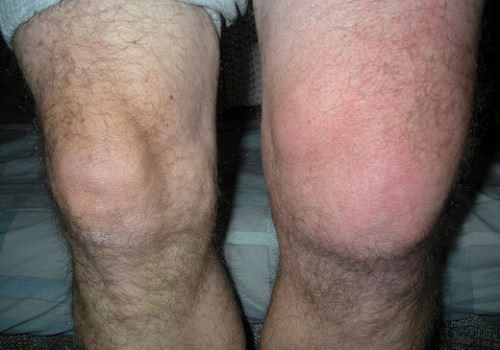
Почему скапливается жидкость в коленном суставе?
Жидкость в колене — это признак травматического, либо инфекционно-воспалительного поражения синовиальной оболочки суставной сумки.
Почему образуется ее избыток?
Вызвать скопление жидкости в коленном суставе могут такие причины:
- травма колена, полученная при падении или резком движении;
- проникающая рана;
- деформирующий гонартроз;
- различные виды артрита и полиартрита;
- периартрит (мягкотканное суставное воспаление).
Механическая травма обыкновенно связана:
- с ушибом и растяжением мягких тканей, в том числе и самой суставной сумки;
- надрывом синовиальной оболочки;
- повреждением связки или мениска, при котором фрагменты этих компонентов ранят саму оболочку.
В синовиальном слое начинается постравматическое воспаление, чаще не в гнойной, асептической форме, в результате чего в колене и появляется лишняя жидкость. Это — благоприятная форма посттравматического серозного синовита.
Повреждение в виде открытой глубокой раны колена опасней из-за прямой инфекционной инфильтрации, в результате чего в полости сустава не только собирается жидкость, но и образуются гнойно-геморрагические примеси в ней. Такая ситуация требует немедленного выкачивания скопившейся жидкости.
Однако и при закрытой травме возможно наличие гноя и крови в внутри синовиальной жидкости, например, при полном разрыве связки.
Синовит, причиной которого являются артроз/артрит, бурсит, в основном протекает в хронической (сглаженной) асептической форме, с острыми периодами рецидива. При этом обычно не требуется срочного отсасывания гнойного экссудата из сустава, за исключением инфекционного, ревматоидного артрита, остеомиелита и других гнойных остеопатий.
Жидкость в коленном суставе: симптомы
Каковы признаки того, что в колене начала скапливаться лишняя вода?
Если в суставе скопилась жидкость, это легко определяется наружной и инструментальной диагностикой:
- Больное колено заметно округляется, отек равномерно распределяется вокруг него.
- Отечность не бугристая, а ровная и гладкая, кожа на колене натянута и блестит.
- При ходьбе или пальпации коленной чашечки, чувствуется боль. Колено с трудом сгибается.
- При надрыве синовиальной оболочки возможно попадание жидкости из коленной передней области в заднюю: скопившуюся в задней складке суставной сумки синовию может выдавать шарик в задней подколенной ямке, имеющий такое медицинское название, как киста Бейкера.
- Рентген или УЗИ показывают темный рисунок и расширение суставной капсулы.
Что делать, если все эти признаки наблюдаются совместно с ухудшением самочувствия (повышением температуры, тошнотой, головной болью)? Такие общие симптомы свидетельствуют о начавшейся интоксикации, поэтому нужно немедленно откачать жидкость из коленного сустава — произвести пункцию, и дальше отправить экссудат на лабораторный анализ.
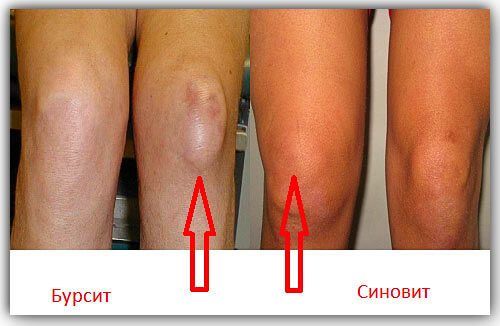
Избыточное образование синовиальной жидкости может происходить не только в самой большой суставной сумке, окружающей колено, но и во множестве бурс (отдельных влагалищах мышечных сухожилий). Эти бурсы являются своего рода прокладками между сухожилиями, костями и мышцами. Они также покрыты изнутри тонким синовиальным слоем, производящим синовию, поэтому многие врачи нередко диагностируют избыточное скопление жидкости в сухожильных сумках тоже как синовит. Но правильнее называть эту патологию бурситом. Собравшаяся в бурсах жидкость дает совсем иную клиническую картину:
Отечность расположена не строго вокруг колена, а виде локального выступающего бугра: его топология определяется положением бурсы, в которой накапливается жидкость. С учетом того, что основных бурс, расположенных возле надколенника, подколенной и икроножной мышцы, большеберцовой кости, четырехглавой мышцы , насчитывается порядка десяти, топографическая карта бурсита получается весьма разбросанной.
Далеко не каждая сумка дает ясную визуальную картину:
- Внешнее проявление, в виде четкого образования над коленной чашечкой, наблюдается при воспалении поверхностных (подкожной и подфасциальной) сумок — препателлярном бурсите.
- Округлая безболезненная припухлость выше колена обычно появляется при воспалении сумки четырехглавой мышцы — супрапателлярном бурсите.
- Малозаметное образование ниже коленной чашечки возле выступа большеберцовой кости, которое при надавливании уходит вглубь колена, относится к бурситу собственной связки надколенника (инфрапателлярному).
Гемартроз при бурсите случается редко, в основном при проникающих повреждениях сухожилий.
Бурсит также может привести к образованию кисты Бейкера, но в отличие от классического синовита суставной сумки, при бурсите она располагается ниже подколенной ямки. При прорыве кисты жидкость, которая в ней накапливалась, может попасть в подкожный икроножный слой и вызвать опухание икры ноги.
На фото: Различие между синовитом и бурситом.
Как убрать из колена лишнюю жидкость
Припухлость колена может произойти из-за простого падения. В этом случае она вряд ли связана с избытком синовии. Причина отека здесь ушиб, и он быстро пройдет после нехитрого холодного компресса.
Длительно не проходящая, нарастающая отечность говорит о том, что скорее всего стала собираться жидкость в коленном суставе. Причины и лечение синовита тесно переплетены между собой, а сама болезнь может принимать коварные, многообразные формы. Некоторые из них опасны для жизни, так как могут привести к сепсису. Поэтому нужно наблюдать и лечить синовит только у врача.
При гнойно-геморрагической форме синовита в качестве первых действий нужно:
- произвести откачивание жидкости из коленного сустава;
- промыть суставную полость;
- произвести иммобилизацию колена при помощи шины.
Это минимум необходимого лечения.
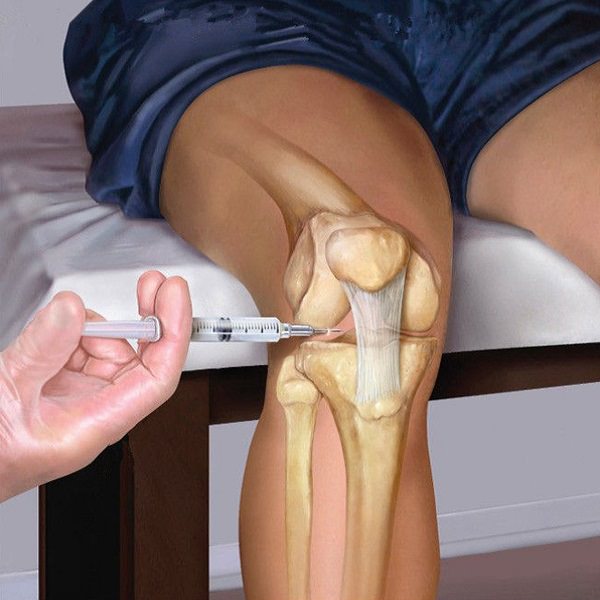
Пункцию сустава выполняет лечащий врач или хирург как простым способом, при помощи дренажа — трубочки с иглой, вставляемой в углубление ниже надколенника, так и при помощи артроскопии: диагностико-операционного метода.
Артроскоп с видеокамерой позволяет в мелких деталях рассмотреть, что произошло в суставе, и нет ли каких повреждений в хрящах, связках/менисках и оторванных фрагментов.
На основании такой стремительной диагностики, врач может принять решения:
После того, как выкачали собравшуюся жидкость, ее подвергают визуальному осмотру и лабораторному исследованию, позволяющему определить характер синовита и как лечить патологию:
- При асептической форме синовия должна быть прозрачной как вода, слегка желтоватого цвета.
- Гнойно-геморрагическая форма изменяет прозрачность и цвет: жидкость становится мутной, красно-коричневой.
- Наличие крупных сгустков крови — симптом недавнего кровоизлияния в сустав (гемартроза).
- Белковые массы (фибрин) — признак артритного или ревматоидного синовита.
- Если природа синовита дегенеративно-суставная, жидкость в коленном суставе содержит много хондроцитов, в ней даже могут обнаруживаться отдельные кусочки хряща.
При гнойном септическом синовите или подозрении на инфицирование коленного сустава проводится бактериологический анализ синовиальной жидкости.
Медикаментозное лечение ведется, в зависимости от формы синовита и его этиологии, на основании результатов лабораторного исследования:
- При септической форме проводится антибактериальная терапия. Антибиотики подбираются на основании лабораторных тестов на резистентность бактерий. Обычно назначаются цефалоспорины, макролиды, препараты тетрациклиновой группы, либо сульфаниламиды.
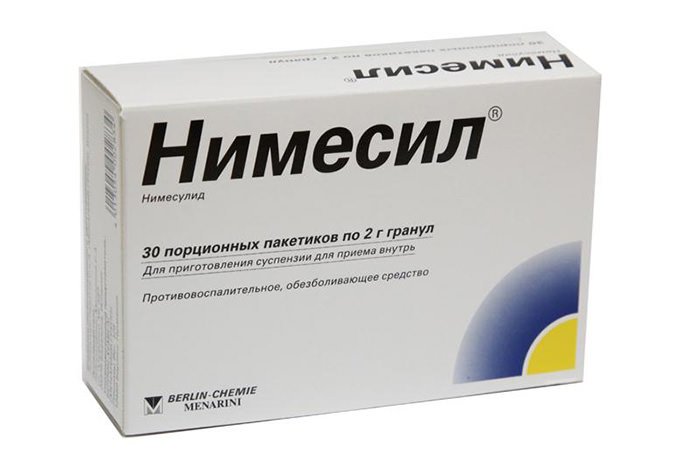
- Воспалительный болевой процесс убирают при помощи НПВС (нимесил, индометацин, диклофенак ).
- При очень большом отеке избавиться от жидкости можно при помощи ГКС (глюкокортикостероидных средств).
- Эффективен в подострый период, когда нет температуры и других симптомов интоксикации, электрофорез с гидрокортизоном.
Артроз обычно сопровождается хроническим синовитом. На синовиальную оболочку постоянно оказывает давление избыток жидкости, из-за чего она постепенно дистрофирует, становясь все тоньше и тоньше. Ее клетки перестают вырабатывать гиалуроновую кислоту, смазывающие хрящи.
Поэтому при хроническом синовите необходимо поддерживать состав синовиальной жидкости, особенно при позднем артрозе, при помощи инъекций гиалуроновой кислоты.
Улучшить питание сустав и его мягких тканей возможно при помощи препаратов-стимуляторов кровообращения, например, гепарина.
Применение гепарина при синовите, отягченном гемартрозом, категорически запрещено на первом этапе лечения.
Если консервативные способы не приводят к улучшению, то приходится прибегать к частичной или полной синовэктомии, то есть удалению синовиальной оболочки.
Народным способом можно лечить только хронический асептический синовит, и то не в остром периоде.
Прикладывание горячих компрессов на колено, если в нем инфекционный процесс или скопление гноя, чревато быстрым распространением инфекции по крови и развитием сепсиса.
Несколько простых народных рецептов
- Уменьшить боль и воспаление может обычный солевой раствор, которым смачивают толстый слой марли и накладывают на ночь.
- Тертый картофель слегка подогреть и выложить на льняную/хлопчатобумажную ткань, а затем на колено, закрепив компресс бинтом.
- Измельчить траву окопник, смешав ее со свиным салом — получится отличная домашняя противовоспалительная мазь.
- Промытые листья капусты или лопуха подержать несколько минут над паром, затем прибинтовать их к колену.
- Улучшить кровообращение в колене могут компрессы, пропитанные отваром цветов каштана или аптечной желчью.
Чтобы жидкость в коленном суставе не скапливалась, занимайтесь спортом, подолгу не засиживайтесь на одном месте, оберегайте колени от травмы при помощи наколенников, когда катаетесь на лыжах, коньках или велосипеде. Также важно долечивать до конца все болезни, которые могут привести к артриту, принимать меры при первых же признаках артроза, используя хондропротекторы и полноценно питаясь.





(138 оценок, среднее: 4,70 из 5)
Читайте также:







