Как сделать пункцию коленного сустава в домашних условиях
Из этой статьи вы узнаете: что такое пункция коленного сустава, ее виды, техника проведения, точки доступа к колену. Показания к процедуре, ее результативность, возможные последствия.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Пункция колена – малоинвазивная (то есть с минимальным вмешательством) оперативная процедура, в ходе которой из суставной капсулы извлекают содержимое с диагностической или лечебной целью. Пункцию производят без разреза тканей, через прокол (поэтому ее и называют малоинвазивной процедурой). Иногда лечение и диагностику совмещают, например, при травматическом синовите (воспаление синовиальной оболочки сустава в результате травмы).

Лечебную пункцию выполняют при скоплении в суставной капсуле или околосуставных сумках лишнего выпота (жидкости):
- после травмы (например, при кровоизлиянии в суставную полость – гемартрозе);
- в результате острого и хронического воспаления (причинами могут быть артрит – воспаление сустава, синовит – воспаление его синовиальной оболочки, бурсит – воспаление околосуставных сумок).
Диагностическая пункция проводится для уточнения диагноза.
- Снизить давление в капсуле.
- Проанализировать выпот.
- Ввести медикаменты прямо в полость сустава.
Пункция – почти безболезненная процедура. Перед ней в область прокола вводят обезболивающие препараты (Новокаин, Лидокаин), поэтому пациент не ощущает дискомфорта при введении иглы и извлечении выпота.

Обезболивающий препарат Новокаин
Это несложное оперативное вмешательство, которое проводят в стерильных условиях с соблюдением всех правил асептики (предохранения от заражения при операции, при лечении ран) и антисептики (профилактики попадания инфекции в полость сустава).
Однако процедуру нельзя назвать абсолютно безопасной, поскольку есть риск:
- повреждения хрящей, кровеносных сосудов, синовиальной сумки – при неправильном введении иглы в полость сустава;
- нагноения – при несоблюдении правил обработки ран или при использовании нестерильных инструментов, материалов.
На пункцию направляют ревматологи. Вмешательство могут назначить и выполнить врачи – травматологи, хирурги, ортопеды.
Три вида пункции колена
Получить уточняющие исследования
Облегчить состояние пациента, ввести лекарственные препараты в полость сустава
Улучшить состояние пациента и взять материал для анализа
Лечебная пункция помогает:
- быстро снизить давление в капсуле;
- восстановить функции сустава;
- предотвратить последствия (смещение суставных поверхностей);
- ввести в полость лекарственные средства (антисептики, обезболивающие; средства, меняющие состав синовиальной жидкости, кислород).

Введение лекарственного препарата в колено
С помощью диагностической пункции коленного сустава можно:
- Определить характер накопившейся в суставе жидкости – выпота (какой он: серозный – прозрачный; геморрагический – с примесью крови; фибринозный – с белковыми нитями и ворсинками; гнойный – плотный, образующийся в результате гибели бактерий и защитных клеток).
- Выявить причины воспаления – возбудителей, клетки, свидетельствующие о наличии ревматоидных болезней, другие признаки, указывающие на патологию.
- Уточнить диагноз.
- Определить чувствительность инфекционных возбудителей к антибиотикам.
- Проанализировать другой биологический материал – часть синовиальной оболочки, хряща.
- Ввести в сустав контрастные вещества для других диагностических исследований (контрастной рентгенографии).
Когда назначают пункцию, а когда нет
В каких случаях назначают пункцию? Выпот (лишнюю жидкость) из капсулы и сумок извлекают при всех заболеваниях, которые протекают с воспалением синовиальной оболочки сустава и чрезмерной выработкой синовиальной жидкости:
- при острых синовитах (воспаление синовиальной оболочки суставов);
- при бурситах (воспаление околосуставных сумок);
- при артритах (воспаление суставов);
- при обострении артрозов (хроническое заболевание, медленно разрушающее суставы);
- при внутрисуставных кровоизлияниях (гемартрозе);
- при кисте Бейкера (полостное образование в подколенной ямке, наполненное жидкостью);
- при остеохондрите или болезни Кенига (омертвении и отслоении ограниченного участка суставного хряща).
Обезболивающую пункцию делают перед закрытым вправлением вывиха коленного сустава.
Иногда, если после первой пункции выпот в сумке или капсуле сустава собирается снова, его извлекают повторно. Процедуру можно повторить на 2–3 сутки. Допустимое число манипуляций – от 2 до 4 раз.
Пункцию не назначают, если:
- в полости сустава скапливается не более 25 мл выпота (такое количество постепенно рассасывается самостоятельно);
- после 3–4 пункций жидкость продолжает собираться (это означает, что данный метод лечения неэффективен).
Этапы проведения: подготовка, выбор точки доступа, обезболивание
Перед пункцией (если это не срочная процедура) пациента подготавливают, отменяя антикоагулянты (препараты, разжижающие кровь). Врач выясняет, нет ли у человека аллергии на местные обезболивающие средства (Новокаин, Лидокаин).
Процедура состоит из 5 этапов:
- Хирург выбирает точку доступа.
- Делает обезболивающий укол.
- Извлекает содержимое полости сустава.
- Вводит в нее лекарственный препарат.
- Извлекает иглу, делает перевязку.
Точка доступа – область введения иглы, из которой легче всего попасть в полость сустава. Ее выбирают, исходя из:
- симптомов заболевания;
- целей пункции (в каком месте синовиальной оболочки скапливается выпот, откуда нужно взять биологический материал).
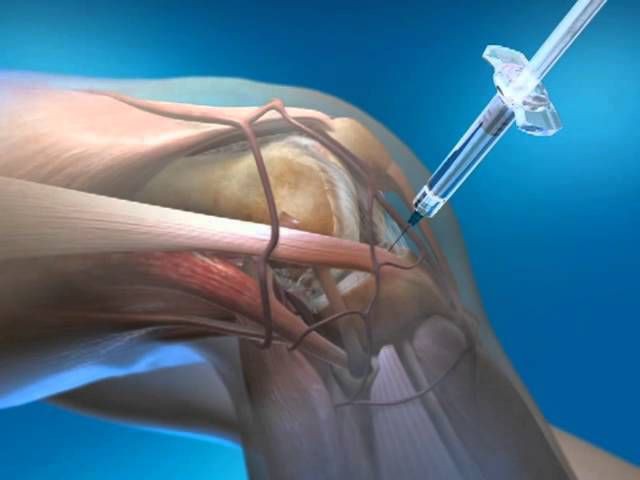
Иглу вводят в щель между задней поверхностью коленной чашечки и мыщелками бедренной кости, техника пункции коленного сустава зависит от выбранной точки доступа (введение иглы сверху вниз, снизу вверх).

А) точки пункций коленного сустава; Б) техника пункции. Нажмите на фото для увеличения
Виды пункции с разными точками проникновения в сустав:
- Стандартная пункция. Прокол делают в наружном или внутреннем углу сверху от надколенника, иглу вводят сверху вниз.
![]()
Пункция выполняется во внутреннем или наружном квадранте, на поперечный палец выше края надколенника - Пункция верхнего заворота. Заворот – это карман или складка синовиальной оболочки, расположенный в месте ее прикрепления к костям сустава.
Верхний расположен сверху, и, чтобы извлечь из него жидкость, прокол делают по бокам от головки четырехглавой мышцы бедра (с внутренней или наружной стороны, сверху вниз). 
Пункция верхнего заворота коленного сустава
Верхний заворот легко определяется при надавливании на коленную чашечку снизу – выпот перемещается вверх, выпирает над поверхностью сустава.
Пункция нижних заворотов. Чтобы извлечь выпот из нижних карманов или заворотов синовиальной оболочки, проколы делают в наружном или внутреннем углу снизу от наколенника (направление иглы – снизу вверх).
Нижние завороты определяют, надавливая на колено сверху.

Пункция нижних заворотов колена
Для местного инфильтрационного обезболивания обычно используют Лидокаин и Новокаин.
Техника выполнения
Пункцию выполняют в стерильных условиях манипуляционного кабинета или операционной:

Техники выполнения лечебной и диагностической пункции абсолютно одинаковые. Разница только в том, что при диагностической:
- берут меньше выпота;
- не вводят лекарство в полость коленного сустава.
Рекомендации после проведения вмешательства
После лечебной пункции пациент чаще остается в стационаре:
- на ногу накладывают тугую, давящую повязку;
- каждые 2–3 дня проверяют, не накопилась ли в полости жидкость;
- ногу обездвиживают на срок от 5 до 7 дней (рекомендуют не сгибать и не разгибать).
Метод позволяет достичь изначально желаемого результата в 65–70 % случаев.
После диагностической пункции достаточно полежать 30 минут и можно отправляться домой. Основные рекомендации – принимать обезболивающие препараты (Кетанов, Нимесил) при появлении неприятных ощущений и не нагружать сустав в первые 3–4 дня.
Как узнать результаты пункции
Лечащий врач сообщает пациенту результаты проведения пункции. В фирменном бланке лаборатории, выполнившей анализ, дается и расшифровывается перечень показателей, ради которых производили процедуру:
- Характеристики вязкости (уменьшается при воспалительных артритах).
- Цвет (жидкость краснеет при гемартрозе).
- pH синовиальной жидкости (показатель кислотности жидкостей организма, в норме колеблется в пределах от 7,35 до 7,45) – может резко падать и повышаться при воспалительных процессах.
- Результаты микроскопии и исследования на чувствительность к антибиотикам – позволяют назначить наиболее эффективное лечение при инфекционных процессах.
На основании этих и других показателей врач делает заключение, определяет дальнейший алгоритм лечения и обследований.
Противопоказания к процедуре, возможные осложнения
Процедура противопоказана больным:
- с заболеваниями кожи (дерматитом, псориазом);
- с воспалением мягких тканей (абсцессом, флегмоной, гнойным воспалением подкожной клетчатки);
- с гнойными ранами в области коленного сустава.

Нажмите на фото для увеличения
Пациентам с нарушениями свертываемости крови процедуру производят после введения коагулянтов (препараты, благодаря которым кровотечение останавливается быстрее, например, Тромбин, Этамзилат).
Пункция – довольно простая малоинвазивная процедура. По сути, это всего лишь прокол, однако и после нее изредка (в 5 % случаев) могут появиться осложнения:
- гнойные инфекции, вызванные несоблюдением правил обработки инструментов, использованием нестерильного материала и другими нарушениями правил обеззараживания;
- повреждения сосудов, хрящей, синовиальной оболочки.
Какие побочные реакции могут возникнуть после проведения процедуры:
- Гематома, синяк в месте введения иглы (из-за повреждения кровеносного сосуда).
- Аллергические реакции на препараты (для обезболивания, для лечения).
Первоисточники информации, научные материалы по теме
- Вконтакте
- Одноклассники
- Мой мир
![]()
Лечение жидкости в колене![]()
Пункция кисты Бейкера коленного сустава![]()
Синовиальная киста подколенной ямки
Пункция сустава – ценный диагностический и лечебный метод, широко используемый в травматологии и ревматологии.

Это хирургическая манипуляция, при которой игла вводится в суставную полость для забора или откачивания жидкости, введения лекарств.
Наряду с рентгенографией и магнитно-резонансной томографией пункция коленного сустава позволяет получить более полное представление о природе заболевания, возбудителе инфекции, составе суставной жидкости.
Когда пунктируется коленный сустав?
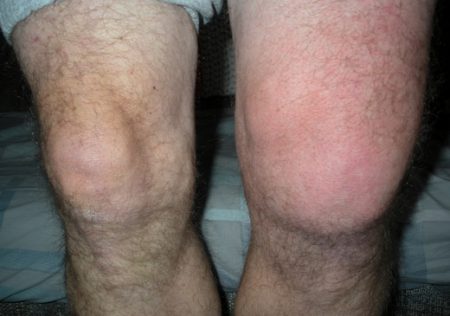
Коленный сустав пунктируется при воспалительных и дегенеративных заболеваниях, при накоплении в нем жидкости, при туберкулезном и опухолевом процессе, реактивном артрите, ревматологических болезнях.
В зависимости от причины и лечебной необходимости выделяют следующие виды пункций:
- Эвакуационная. При этом сочленение освобождается от скопившейся там патологической жидкости.
- Диагностическая. Из суставной полости извлекается небольшое количество жидкости для исследования.
- Лечебная. Сочленение пунктируется, чтоб ввести внутрь лекарство. Используется при неэффективности обычного лечения и тяжелых формах заболевания. Для внутрисуставного введения обычно применяют противовоспалительные гормональные препараты – кортикостероиды.
Пункция коленного сустава требует хорошего знания анатомии этой области тела человека.
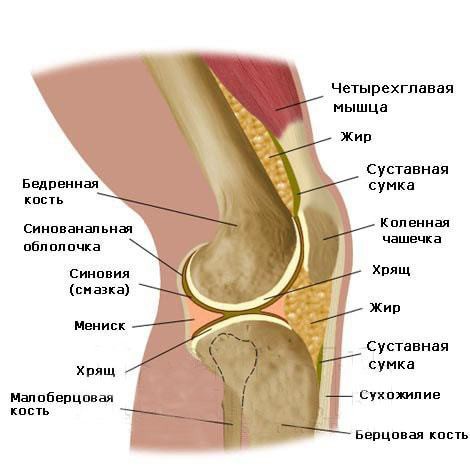
Строение коленного сочленения
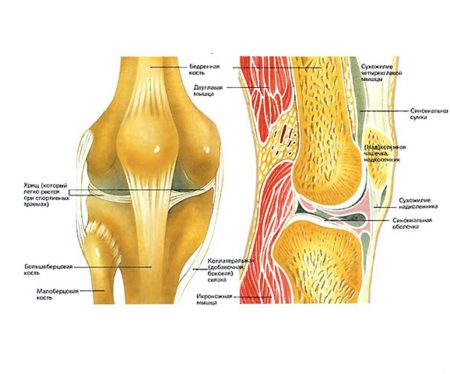
Нижняя часть бедренной кости соприкасается с верхней частью большеберцовой при помощи выступов – мыщелков. Для того чтобы суставные поверхности соответствовали друг другу, между ними расположены плотные хрящевые прослойки – мениски. Спереди коленное сочленение ограничено надколенником – самой подвижной его частью. Способность надколенника смещаться в разных направлениях широко используется при пунктировании.
Изнутри полость выстлана так называемой синовиальной оболочкой, которая образует складки и многочисленные завороты.
При заболеваниях и травмах колена именно в заворотах оболочки скапливается воспалительная жидкость или кровь.
Точки пунктирования коленного сочленения
В зависимости от целей пунктирования, наличия или отсутствия большого количества внутрисуставной жидкости проводить эту манипуляцию можно при помощи разных доступов.
Используются следующие варианты, или точки пунктирования:
- Стандартный доступ. В этом случае игла вводится с внутренней или наружной стороны верхнего полюса надколенника.
- Доступ к верхнему завороту коленного сустава. Он осуществляется через прокол с наружной или внутренней стороны головки четырехглавой мышцы бедра.
- Доступ к нижним заворотам проводится через наиболее выступающую их часть с наружной или внутренней стороны – в зависимости от накопления жидкости.
Техника проведения пункции
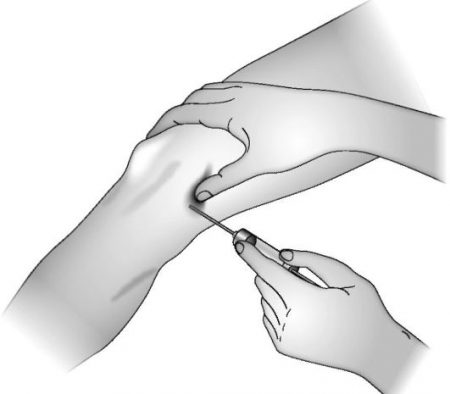
Существуют стандартные требования к технике выполнения пункции коленного сочленения.
Поскольку это хирургическая операция, обязательной будет обработка кожи антисептическим средством (спиртовым раствором йода, затем этиловым спиртом). Процедура проводится под местной анестезией.
При проведении манипуляции пациент лежит на спине с валиком под коленями.
При стандартной пункции пальцами определяется щель между мыщелком бедра и задней поверхностью надколенника. Через нее в полость сустава вводится стандартная игла длиной 4–5 см. Сигналом остановки для хирурга служит ощущение провала в пустоту, резкое прекращение сопротивления тканей. Это обозначает, что игла находится в суставной полости.
Иногда игла может упереться в кость. В этом случае необходимо отсоединить ее от шприца и, немного оттянув, перемещать до тех пор, пока она не окажется в полости сочленения.
Пунктирование верхнего заворота проводится, если в коленном суставе скопилось много жидкости. Именно тогда становится отчетливо виден заворот.
При надавливании рукой снизу на колено патологическая жидкость перемещается в его верхнюю часть, где и проводится пункция через четырехглавую мышцу бедра.
В этой ситуации, напротив, жидкость оттесняется книзу путем надавливания рукой на верхнюю часть сустава. Определяется наиболее выступающая часть заворота, и вводится игла в направлении сверху вниз и вглубь, к суставной полости.
Обезболивание
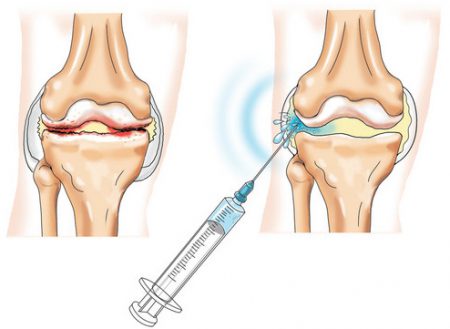
При проведении манипуляции для обезболивания применяется инфильтрационная анестезия. Это обозначает, что анестезирующее вещество пропитывает – инфильтрирует – все ткани по пути к суставу.
Вначале обезболивается кожа, поскольку она обладает самой высокой чувствительностью. Для этого внутрь нее под углом вкалывается тонкая игла и медленно вводится лекарственное средство. При правильно выполненной инъекции кожа в этом месте становится похожа на лимонную корочку.
Далее иглу проводят по направлению к капсуле сочленения, продолжая непрерывно вводить раствор в ткани.
Достигнув сочленения, иглу меняют на более толстую – пункционную, если нужно взять немного жидкости для исследования или откачать (эвакуировать) большое количество.
В том случае, если пункция лечебная, меняется только шприц с лекарством, игла остается той же.
Для инфильтрационной анестезии обычно используют:
- раствор новокаина, 1 или 2%;
- раствор лидокаина, 1%.
Лекарство для анестезии подбирается, учитывая индивидуальную переносимость во избежание опасных для жизни аллергических реакций.
В каких случаях пункция противопоказана?
Противопоказаниями к выполнению пункции являются:
- Уже известная аллергическая реакция на анестетик или вводимое лекарственное вещество.
- Заболевания кожи и мягких тканей в области предполагаемой манипуляции.
- Заболевания свертывающей системы крови. Особенно это касается такой опасной болезни, как гемофилия – из-за риска развития кровотечения.
К относительным противопоказаниям относятся эндокринные заболевания – например, сахарный диабет, особенно в случае внутрисуставного введения гормональных веществ.
Осложнения манипуляции

В редких случаях пунктирование коленного сочленения может осложниться присоединением инфекции. Происходит это при несоблюдении правил асептики и проявляется развитием гнойного артрита.
При нарушенной свертываемости крови у пациента выполнение пункции грозит ему серьезным кровотечением.
В большинстве случаев выполнение пункции коленного сустава безопасно для пациента и оправданно диагностической и лечебной эффективностью.
Наверно каждый больной, страдающий от гонартроза, гонита, травм коленного сустава, слышал о такой малоприятной и пугающей процедуре, как пункция, суть которой заключается в глубоком проникновении специальной длинной толстой иглы в самую сокровенную полость сустава. Впечатляющие размеры иголки порождают сомнения в необходимости проведения этого врачебного мероприятия и страхи — не больно ли, не опасно ли это? Сразу хочется успокоить всех мнительных и обеспокоенных: нет, это не больно, ведь предварительно проводится подготовительная местная инфильтрационная анестезия. Это также не опасно, если пункция коленного сустава выполняется опытным врачом, знающим досконально анатомию колена, а у самого больного отсутствуют противопоказания. Но давайте по порядку. Итак, для чего вообще нужна пункция коленного сустава (ПКС)?
Пункция коленного сустава — что это такое?
Пункция коленного сустава — это дежурная врачебная несложная операция, выполняемая амбулаторно, при которой врач вводит иглу во внутрь суставной капсулы или сумки в оперативных, диагностических либо лечебных целях.
А цели у ПКС следующие:
- Произвести эвакуацию скопившейся в полости колена, заворотах суставной капсулы или сумках жидкости. Показания:
- травмы внутрисуставных связок с кровоизлиянием (гемартрозом);
- периартрит колена, затрагивающий его капсулу (синовит);
- воспаления сумок КС (бурсит).
- Исследовать при помощи лабораторного анализа экссудат, забор которого осуществлен. Показания:
- инфекционный, ревматоидный, гнойный артрит;
- деформирующий остеоартроз;
- острый, хронический, гнойных синовит и др. заболевания.
- Произвести внутрисуставную инъекцию:
- чаще всего при лечении синовита, вызывающего гидрартроз, используют кортикостероиды (дексаметазон, преднизолон и др.);
- на поздней стадии гонартроза, при подтверждении объединенного состава синовии, назначаются препараты гиалуроновой кислоты.
Основные элементы сустава колена:
- верхний эпифиз головки бедра;
- нижний эпифиз большеберцовой кости;
- два мениска-амортизатора (латеральный и медиальной);
- надколенник;
- суставная капсула;
- три внутрисуставные связки и семь внесуставных (две коллатеральные и пять передних и задних связок надколенника).
Основные мышцы колена:
- четырехглавая мышца (ЧГМ) и портняжная (принимают участие в сгибании колена);
- двуглавая, полусухожильная и полуперепончатая (разгибают колено);
- приводящие мышцы (большая и тонкая).
Подробно о строении колена — в статье Анатомия коленного сустава.
Даже и этот коротенький ракурс дает представление о том, что колено до предела напичкано связками и мышцами, а строение капсулы, благодаря своим заворотам, необходимым для поступления питающих веществ из синовии во все части КС, сложно.
В связи с этим, практикующий пункции ортопед должен знать все точки входа для пункционной иглы и хорошо разбираться в топографии самой капсулы и ее карманах.
В основном известны три главные точки для проведения пунктирования:
- Стандартная — расположена в верхней области надколенника: входить иглой нужно с латеральной или медиальной стороны.
- Область верхнего заворота капсулы: вход иглой осуществляют в области головки ЧГМ, с ее внутренней стороны.
- Область нижних заворотов: прокол делают в месте наибольшего выступания заворота, то есть там, где скопилось больше всего жидкости.
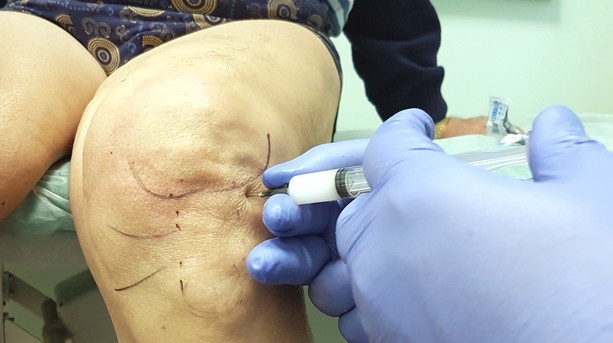
- ПКС производится в положении лежа на спине, под колени больного подкладывается валик:
- Для пункции подготавливают две иглы:
- одна тонкая аспирационная длиной до 5 см для проведения предваряющей местной анестезии;
- другая более мощная — непосредственно для ПКС.
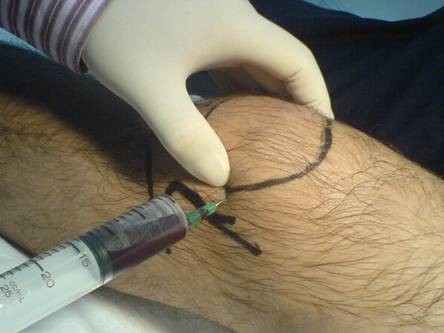
- Перед пунктированием поверхность колена дезинфицируют р-ром йода и этилового спирта.
- В шприц вставляют тонкую иглу и набирают в шприц 1 — 2% - й р — р новокаина (лидокаина).
- Врач пальпирует суставную щель между мыщелками бедренной кости и надколенником, либо определяет местонахождение верхнего или нижнего заворота:
- для определения положения верхнего заворота нужно надавить на колено снизу;
- для определения нижней точки входа на колено надавливает наоборот вверху.
- Далее иглу вводят в выбранную точку под углом и начинают медленно производить инфильтрацию, вводя анестетик, и одновременно осторожно продвигая иглу вглубь. Поверхность кожи при правильно проводимой анестезии становится похожа на лимонную корочку (это значит, что лекарство проникло в кожу).
- Продвижение вперед прекращают, когда перестает ощущаться препятствие, и игла следует дальше абсолютно свободно: это значит, что она находится в центре капсулы или в ее кармане.
- На этом этапе производят замену аспирационный тонкой иглы на пункционную и производят вначале эвакуацию жидкости, если в этом есть необходимость.
- Последующие процедуры (промывка полости антисептиками, введение лекарств) производятся при игле, оставленной внутри КС: из нее просто вынимается шприц, который наполняют необходимым медицинским препаратом.
- После проведения всех манипуляций шприц вынимают, а место введения иглы заклеивают пластырем.
- Если жидкость в колене продолжает интенсивно скапливаться, то может быть назначена повторная пункция.
- В некоторых случаях (при гнойном синовите, сильном кровотечение после травм, прямом инфицировании коленного сустава), в суставную полость РА несколько дней вставляют силиконовую или полихлорвиниловую дренажную трубку для ее постоянного освобождения от гноя и периодической промывке.
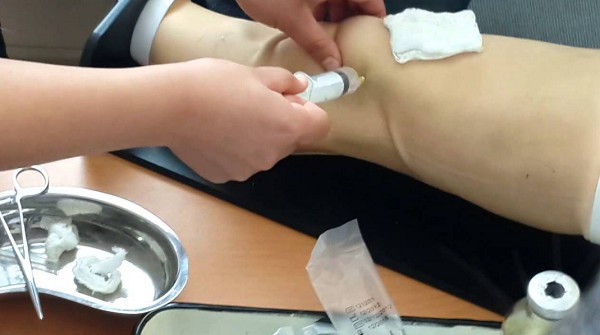
ПКС сочетают с другой медикаментозной терапией (приемом антибиотиков, супрессантов, обезболивающих противовоспалительных средств и т. д), назначенной после анализа синовиальной жидкости и постановки диагноза.
- Аллергия на анестетики (новокаин, лидокаин и их производные). Это общее противопоказание, которое существуют при любой операции, требующей местную анестезию, например, такой распространенной, как удаление зуба. Врач перед проведением ПКС обязан спросить у больного о наличии аллергии, а если пациент затрудняется вспомнить, то провести пробу.
- Гнойные высыпания, нарывы, абсцессы на кожной поверхности вблизи точек входа. В этом случае возникает угроза попадания инфекции в суставную коленную полость.
- Гемофилия и другие заболевания, связанные с нарушением свертываемости крови: сама по себе пункция уже повреждает кожный покров, а при гемофилии опасны даже пустяковые царапины. Кроме того, всегда есть потенциальная возможность повреждения иглой кровеносного сосуда.
- Относительными противопоказаниями для проведения ПКС могут стать также такие болезни, как сахарный диабет или гормональные нарушения.
Осложнения после этой несложной операции обычно редки, и происходят в следующих случаях:
- В сустав при пунктировании попала инфекция.
- После откачки гнойного экссудата не была тщательно промыта антисептиком полость сустава.
Но чаще всего пункция коленного сустава вполне безопасна.
Пункция сустава – это его прокол, который может осуществляться с целью удаления крови, промывания суставной полости или введения лекарственных средств. Процедура может выполняться врачами разных специализаций, но обязательно в асептических условиях, с обработкой кожи антисептиками и желательно с адекватным обезболиванием. Манипуляция выполняется в чистой перевязочной или малой операционной. Госпитализация пациента обычно не требуется.
Пункция сустава – это его прокол, который может осуществляться с целью удаления крови, промывания суставной полости или введения лекарственных средств. Процедура может выполняться врачами разных специализаций, но обязательно в асептических условиях, с обработкой кожи антисептиками и желательно с адекватным обезболиванием. Манипуляция выполняется в чистой перевязочной или малой операционной. Госпитализация пациента обычно не требуется.
- Недорого прием травматолога-ортопеда, к.м.н. от 4000 рублей
- Срочно Быстрая запись на прием в день обращения
- Близко 12 минут от метро Фонвизинская и Улица Милашенкова
- Удобно Индивидуальный прием по предварительной записи
Показания
Для пункции коленного сустава показания могут быть разными. Процедура проводится с лечебной или диагностической целью. Диагностические пункции суставов выполняются для того, чтобы:
определить характер накапливающейся внутри колена жидкости (кровь, воспалительный экссудат);
подтвердить факт наличия гемартроза или выпота;
взять материал для последующего исследования (определение кристаллов уратов говорит о подагре, посев внутрисуставной жидкости помогает выявить возбудителей инфекционных заболеваний);
определить причину увеличение объема сустава.
Процедура выполняется и с целью лечения некоторых заболеваний. Для выполнения пункции сустава показания могут быть следующими:
гемартроз – процедура выполняется для удаления крови из суставной полости;
воспалительные процессы (реактивные, аутоиммунные артриты, псориаз, подагра), при которых внутри колена скапливается жидкость;
необходимость введения медицинских препаратов (глюкокортикоидов при сильном воспалении, гиалуроновой кислоты, богатой тромбоцитами плазмы).
Если осуществляется пункция жидкости из колена, перед этим доктор клиническими и инструментальными методами пытается установить сам факт её присутствия. Клиническими показаниями для осуществления прокола с целью удаления крови или экссудата считаются:
увеличение окружности колена на 2 см и более;
определение свободной жидкости внутри сустава по данным МРТ или других инструментальных исследований.

Как делают?
Перед тем как берут пункцию из коленного сустава проводится обработка кожи антисептиками. Обычно это делают три раза. Первый раз кожу обрабатывают йодсодержащим препаратом. Затем ещё дважды выполняют обработку 70% этиловым спиртом. Он смывает остатки йода, тем самым снижая риск воспаления суставной капсулы.
Затем врач проводит обезболивание. Если игла имеет небольшой диаметр, а пациент не слишком остро реагирует на боль, возможно проведение пункции коленного сустава и без анестезии. Если она выполняется, то для обезболивания врач использует растворы лидокаина, прокаина или других местных анестетиков. Он вводит их в кожу, подкожную клетчатку и суставную сумку за 5 минут до проведения пункции колена.
Врач вводит иглу, ощущая при этом сопротивление тканей. Когда это сопротивление резко ослабевает, это означает, что он проник в суставную полость. После этого доктор выполняет необходимые манипуляции. Если это диагностическая пункция коленного сустава, он берет жидкость для последующего исследования:
одна капля сразу наносится на предметное стекло, если исследование будет проведено немедленно;
доктор может помещать экссудат в пробирку и отправлять в лабораторию для цитологического исследования, которое должно быть выполнено в сроки, не превышающие 4 часов с момента пункции;
для микробиологического исследования часто материал отправляют в лабораторию непосредственно в шприце, при помощи которого была осуществлена пункция сустава.
Если манипуляция проводится с лечебной целью, после взятия анализов может осуществляться введение препаратов внутрь сустава. Это могут быть местные анестетики для обезболивания после травмы, глюкокортикоиды, гиалуронат. Препараты вводятся медленно. После извлечения иглы кожу протирают спиртом и заклеивают пластырем.

Анестезия
Процедура неприятная, но сильной боли не вызывает, так как делают пункцию коленного сустава с использованием инфильтрационной анестезии. Самым болезненным участком считается капсула. В эту зону препарат для обезболивания вводят в первую очередь. Если же говорить о чувствительности кожи, то она выше на медиальной поверхности колена, поэтому лучше делать прокол с наружной стороны.
Принципы обезболивания:
1. Анестетик вводится медленно, по мере продвижения иглы вглубь тканей. Очень важно ввести первую порцию непосредственно под кожу. Это нужно не только для уменьшения боли, но и для снижения риска инфицирования сустава. В процессе прокола внутрь иглы попадает кожа, которая не является стерильной даже после антисептической обработки. Введение анестетика позволяет выдавить эти ткани из иглы под кожу. Таким образом, эти фрагменты не попадают внутрь сустава.
2. У некоторых пациентов бывает аллергия на местноанестезирующие средства. Для них препаратом выбора является лидокаин. Он реже провоцирует аллергические реакции.
3. После забора местного анестетика из ампулы иглу меняют. Это снижает риск инфекционных осложнений пункции колена.
5. Местный анестетик набирают в шприц только после обработки кожи антисептиками. Это связано с тем, что они не убивают микробов на коже мгновенно. Должно пройти не меньше 1 минуты. Пока доктор набирает препарат в шприц, кожа продолжает обеззараживаться.

Бывают ли осложнения?
Некоторые пациенты интересуются, сколько раз можно делать пункцию коленного сустава, чтобы это не привело к развитию осложнений. Некоторые риски действительно присутствуют. Каждая процедура связана с определенной вероятностью инфицирования. Встречаются и другие осложнения:
повреждение хрящевой ткани иглой;
аллергия на анестетики;
побочные эффекты введенных в сустав глюкокортикоидов;
внутрисуставное кровотечение и формирование гематомы.
Риск осложнений зависит от того, как часто делают пункцию коленного сустава. Чем чаще её выполняют, тем вероятность нежелательных реакций и симптомов выше. Поэтому врач всегда стремится проводить процедуру как можно реже. Она выполняется, только если во введении иглы в суставную полость действительно есть необходимость.
Тем не менее, строгих ограничений, как часто можно делать пункцию коленного сустава, нет. Процедура выполняется каждый раз, когда она необходима. С диагностической целью она обычно проводится однократно. Если врач при помощи пункции откачивает жидкость, то процедура проводится при её повторном накоплении. В случае введения препаратов частота уколов в колено определяется особенностями применения того или иного лекарственного средства.
Чтобы снизить риск осложнений, лучше лечиться в хорошей клинике. Многое зависит от квалификации врача, точности соблюдения протоколов и рекомендаций выполнения процедуры. Иногда цена пункции коленного сустава у авторитетного врача выше, чем у молодого и неопытного ортопеда-травматолога. Но обращение в хорошую клинику несомненно имеет преимущества: это адекватное обезболивание, идеальное соблюдение правил асептики и антисептики, правильная техника пункции, при которой врач не занесет инфекцию, не повредит хрящи внутри колена и не спровоцирует кровотечение.
Читайте также:






