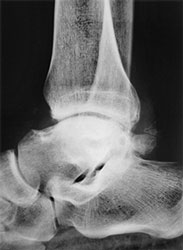
Как избавиться от остеофитов в голеностопном суставе
Голеностопный сустав – один из важнейших суставов в человеческом организме. Сочленение дает подвижность, маневренность при ходьбе, помогает рациональному распределению веса тела на стопу. Без него невозможен становится бег, а также многие другие движения.
Область голеностопного сустава поражается остеофитами часто. Это сочленение находится на втором месте по развитию костных разрастаний после локтевой области.
Что это такое
Остеофит – слово, непонятное большинству пациентов. На самом деле ничего сложного тут нет. Остеофиты – патологические разрастания костной ткани там, где в норме она отсутствует. Самостоятельной болезнью подобное состояние не является, однако сопровождает многие недуги опорно-двигательного аппарата. По сути это компенсаторная реакция надкостницы на какие-либо неблагоприятные воздействия на суставное сочленение либо результат переломов.
Наросты могут иметь различную форму, размеры. В течение длительного времени из-за небольших размеров они не доставляют пациенту неудобств, однако со временем дают о себе знать. Часто принимают форму шипов, крючков.
Процесс формирования остеофитов выглядит следующим образом:
- костные структуры голеностопа лишаются суставной жидкости, или ее становится недостаточно для нормальной работы;
- усиливается трение, поверхности начинают разрушаться;
- постепенно в местах особо активного трения появляются компенсаторные окостенения, отличающиеся по формам и размерам от того, что нужно;
- костный нарост формируется полноценно.
Остеофит, это не заболевание, а результат перенесенной травмы либо другой патологии.
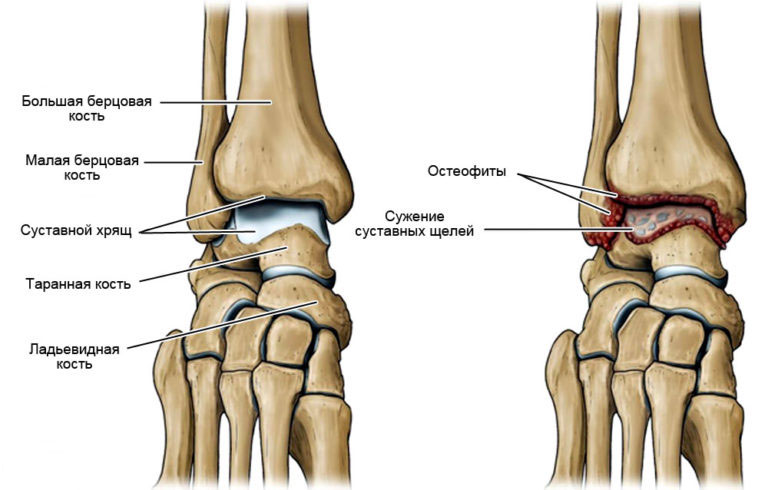
Почему появляются остеофиты
В развитии остеофитов голеностопного сустава играет роль целый ряд факторов. Они появляются из-за:
- частых бытовых, профессиональных травм и микротравм области голеностопа;
- после переломов и повреждений связочного аппарата голеностопа;
- воспалительных процессов, вызванных неблагоприятным воздействием на сустав;
- системные и другие заболевания (дегенеративно-дистрофические).
Разновидности и наиболее частая локализация
Выделяется 4 основных вида этих образований.
- Посттравматический
В основном поражает нижнюю часть опорно-двигательного аппарата, но также способен вовлекать область локтя, запястья. Объясняется это тем, что именно эти зоны чаще всего травмируются даже в повседневной жизни, не связанной с большим спортом. Важно помнить, что повреждение кости – не обязательный фактор образования нароста. Достаточно бывает простого разрыва надкостницы.
- Периостальный
Развиваются в том случае, если в области голеностопного сустава постоянно идет воспалительный процесс. Предсказать, какие именно участки подвергнутся окостенению, и как будет развиваться процесс в целом в этом случае невозможно.
- Дегенеративно-дистрофические
Чаще всего является следствием развития артроза. Сопровождается нарушением подвижности в области стопы.
- Массивные остеофиты
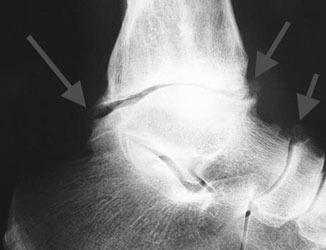
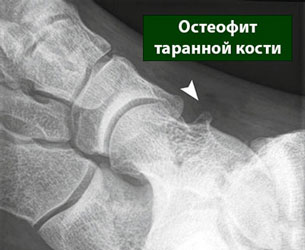
а. массивные остеофиты. б. остеофит таранной кости
Объемные разрастания, способные менять даже конфигурацию сочленения – это в основном следствие воздействия на организм патологий опухолевого характера.
Дополнительно существует классификация остеофитов с опорой на клеточную структуру. Выделяют:
- губчатые дефекты, формирующиеся из губчатых костных тканей;
- метапластические дефекты, являющиеся следствием нарушения костной структуры;
- компактные, формирующиеся из наружного слоя кости, поражающие в основном область стоп, пальцы;
- хрящевые, появляющиеся при чрезмерных нагрузках взамен хрящевых тканей.
Локализоваться наросты могут на любом суставе человеческого тела. Чаще всего страдают локтевой сустав, область колена, тазобедренное сочленение, позвоночный столб, голеностоп.
Жалобы пациента
Остеофиты – коварная патология. Они в течение длительного промежутка времени ничем о себе не напоминают. Только тогда, когда они достигнут значительных размеров, появятся первые симптомы.
Пациент будет предъявлять следующие жалобы:
- появление боли в пораженной зоне, которая может усиливаться при движении, резких неконтролируемых действиях типа кашля или чихания, при занимании неудобной позы;
- негативными изменениями в подвижности пораженного голеностопа;
- появлением хруста, скрипа в пораженном суставе;
- началом воспалительного процесса в окружающих тканях из-за их повреждения;
- отечностью проблемной зоны, ее припухлостью.
Игнорирование патологических изменений ведет к постепенному, но неуклонному усугублению симптомов. Со временем человек может даже стать инвалидом, если вовремя не поставить диагноз и не начать терапию.
Как поставить диагноз
Процесс диагностического поиска всегда начинается с беседы с пациентом. В ходе нее уточняют беспокоящие жалобы, спрашивают об их интенсивности, интересуются, были ли какие-либо травмы в прошлом. Также на приеме обязательно проводится осмотр пораженной зоны. Доктор не игнорирует изменение конфигурации сустава, отмечает наличие отечности, признаков покраснения и другие негативные изменения.
Значительную роль в диагностике костных дефектов играют инструментальные методики.
- Рентгенография. Основной вариант диагностики. Позволяет увидеть характерные неанатомические выросты, имеющие вид шипов, крючков.
![]()
а. рентгенограмма голеностопа. - КТ. Метод, позволяющие понять, какую структуру имеют остеофиты. Также помогает в обнаружении патологии на начальной стадии, когда рентгенологической картины может быть недостаточно для постановки диагноза.
- МРТ. Используется в диагностике остеофитов голеностопного сустава, исключая спорные случаи.
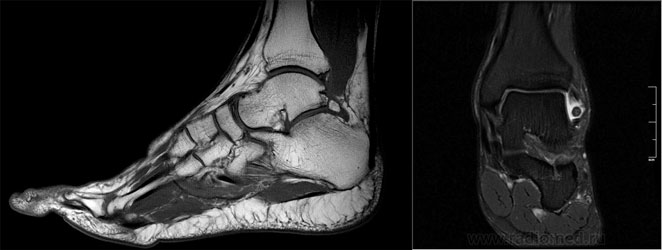
б. МРТ голеностопного сустава.
Способы лечения
Лечение остеофитов – непростая задача, при которой нужно устранять не только сами симптомы, но и воздействовать на причину, если ее удалось установить. Именно комплексный подход к терапии является залогом того, что пациенты выздоравливают.
На ранних стадиях развития патологии, когда симптомы еще отсутствуют или выражены слабо, применяют консервативные методы лечения. Консервативная терапия обычно состоит из:
- приема лекарственных средств, которые способны защитить суставы и хрящи от разрушения (группа хондропротекторов);
- применения местных медикаментов, способных купировать симптомы болезни (противовоспалительные препараты, обезболивающие);
- подбора рекомендаций относительно режима отдыха и физической нагрузки, лечебной физкультуры;
- подбора методик физиотерапевтического воздействия на проблемные области;
- массажного воздействия;
- использования приспособлений ортопедического типа для правильной фиксации голеностопного сустава.
В каждом случае доктор в индивидуальном порядке оценивает показания и противопоказания к использованию медикаментов, физиотерапии и ЛФК. Индивидуальный подход к каждому пациенту, обратившемуся за помощью – еще один важный пункт в работе нашей клиники.
Рекомендацию делать операцию получают только те пациенты, у которых консервативные способы лечения не дали значительного эффекта. Также операция показана пациентам с выраженными костными дефектами, которые нельзя скорректировать, используя консервативные средства воздействия.
Самая малоинвазивная операция, выполняемая напри остеофитах – это артроскопия. Используя специальное оборудование, доктор выполняет небольшой надрез, вводит через него артроскоп в полость сустава, дающий обзор оперируемой зоны с помощью маленькой видеокамеры, после чего удаляет костные разрастания.
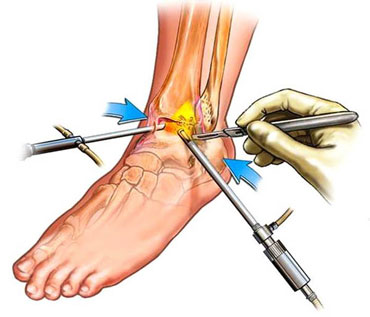
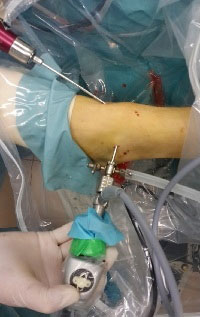
Принципы восстановления после операции
После операции по удалению остеофитов с помощью артроскопии (либо открытыми способами) требуется реабилитационный период. Он значительно короче, чем во время реабилитации после открытых операций, но пренебрегать им нельзя. Рекомендации, в принципе, довольно стандартные. нужно:
- в первую неделю ограничить физические нагрузки на прооперированную конечность;
- медикаменты для купирования болевого синдрома и уменьшения отека;
- облегчать послеоперационный дискомфорт можно с помощью прикладывания холода на непродолжительные отрезки времени;
- нужно использовать компрессионное белье, которое избавит от отеков, поможет смягчению болевого синдрома;
- в период отдыха ногу рекомендуется держать выше уровня сердца;
- нужно, ориентируясь на врачебные рекомендации, возвращаться к активной жизни, увеличивая нагрузку постепенно, без резких скачков.
В нашей клинике пациенты могут пройти все этапы лечения: артроскопию либо открытую операцию, дооперационную, и постоперационную. Это важно для полноценного и быстрого восстановления, которое не может пройти идеально без медицинского контроля.
Остеофиты – неприятная патология, способная снизить качество жизни любого человека. Часто они сопровождают развитие других проблем опорно-двигательного аппарата, игнорирование которых способно привести даже к инвалидизации!
Появление признаков патологии – повод посетить доктора для диагностики и выбора терапии! Не игнорируйте первые симптомы болезни!
По частоте встречаемости остеофитов, вызывающих жалобы, голеностопный сустав занимает второе место после локтевого.
Чаще всего остеофиты – дегенеративные изменения на фоне повторных прямых или непрямых травм. Причиной образования остеофитов большеберцовой кости у футболистов нередко служит прямая травма передних отделов голеностопного сустава при подошвенном сгибании. В группе риска находятся также спортсмены, подверженные травмам при форсированном тыльном сгибании или скручивании стопы (метатели копья, прыгуны в высоту, прыгуны в длину).
Основные симптомы таковы: боль в передних отделах голеностопного сустава и ограничение тыльного сгибания. Остеофиты на медиальной или латеральной лодыжке могут вызывать боль соответственно с медиальной или латеральной стороны сустава.
В зоне остеофитов отмечается болезненность капсулы сустава, вызванная реактивным синовитом. Крупные остеофиты можно пропальпировать. Форсированное тыльное сгибание болезненно из-за ущемления синовиальной оболочки или капсулы сустава между большеберцовым остеофитом и таранной костью, либо между остеофитами большеберцовой и таранной костей. При пальпации передней капсулы во время тыльного сгибания боль усиливается.
Размер остеофитов в передних отделах таранной и большеберцовой костей может быть оценен при рентгенографии в боковой проекции. Значительно сложнее обнаружить медиальные или латеральные остеофиты, а особенно остеофиты таранной кости.
В норме угол между передним краем большеберцовой кости и шейкой таранной кости при рентгенографии в боковой проекции составляет 60° (таранно-большеберцовый угол). Угол меньше 60° свидетельствует о наличии остеофитов на таранной или большеберцовой костях.
Если выявить остеофиты не удаётся, для сравнения следует выполнить рентгенографию голеностопного сустава противоположной стороны, чтобы точнее определить таранно-большеберцовый угол.
Scranton и McDermott разработали следующую классификацию таранно-большеберцовых остеофитов:
1 степень – синовиальный импиджмент (костная реакция с образованием остеофитов размером до 3 мм на передней поверхности большеберцовой кости).
2 степень – остеофиты на переднем крае большеберцовой кости размером более 3 мм без остеофитов на таранной кости.
3 степень – крупные фрагментированные или нефрагментированные остеофиты передней большеберцовой кости в сочетании с остеофитами шейки таранной кости, часто фрагментированными.
4 степень – деформация передней области голеностопного сустава в результате остеоартроза. При рентгенографии определяются дегенеративные изменения в медиальных, латеральных или задних отделах сустава.
При МРТ можно точно оценить размеры малых и средних остеофитов. Остеофиты передних отделов голеностопного сустава могут быть выявлены и при рентгенографии. МРТ позволяет обнаружить и оценить остеофиты в переднемедиальном, переднелатеральном и заднем отделах голеностопного сустава.
Артроскопические данные
При артроскопии остеофиты выглядят значительно крупнее, чем на рентгенограммах. Типичные места формирования остеофитов:
- Передний край большеберцовой кости (чаще всего).
Размеры остеофитов на переднем крае дистального сегмента большеберцовой кости варьируют от малых (несколько мм) до крупных обширных экзостозов, затрудняющих исследование таранно-большеберцового сустава.
Такие остеофиты часто вызывают реактивный синовит передней капсулы. Обычно для определения величины остеофита необходима частичная синовэктомия. Нестабильные остеофиты могут вести себя как фиксированные внутрисуставные тела, периодически вызывая блокады голеностопного сустава.
При обнаружении остеофита большеберцовой кости любой локализации необходимо осмотреть переднюю область голеностопного сустава при его максимальном тыльном сгибании. Остеофиты даже небольших размеров могут соударяться с таранной костью, вызывая появление трещин или глубоких повреждений хряща на прилегающей суставной поверхности. На поздних стадиях заболевания выявляются вторичные остеофиты таранной кости.
- Остеофиты таранной кости.
Остеофиты таранной кости чаще всего возникают на её медиальной и латеральной поверхности и обычно сопутствуют остеофитам переднего края большеберцовой кости. Их размер варьирует от нескольких миллиметров до обширных экзостозов, которые создают механическое препятствие для тыльного сгибания. Обычно для адекватной оценки этих остеофитов необходима частичная синовэктомия.
- Медиальная лодыжка.
Остеофиты медиальной лодыжки, встречающиеся реже, чем остеофиты передней поверхности голеностопного сустава, могут, тем не менее, препятствовать артроскопической визуализации переднемедиальных отделов. Для их оценки обычно необходима частичная синовэктомия.
- Латеральная лодыжка.
Остеофиты латеральной лодыжки встречаются относительно редко. В этой области значительно чаще наблюдаются рубцовые процессы.
- Задний край большеберцовой кости.
Остеофиты данной области часто сопутствуют остеофитам переднего края большеберцовой кости. Остеофиты этой локализации обычно не диагностируются вследствие того, что задние отделы большеберцовой кости во время артроскопии осматриваются редко.
При выраженном дегенеративном процессе голеностопного сустава, помимо остеофитов наблюдаются глубокие повреждения и генерализованный реактивный синовит.
Лечение остиофитов
Предпочтительным методом лечения изолированных симптоматичных остеофитов является артроскопическая резекция. У пациентов с клиническими и/или рентгенологическими признаками выраженных дегенеративных изменений к оценке показаний для выполнения резекции следует подходить особенно тщательно. Возможно повторное образование остеофитов в течение нескольких месяцев после операции, вероятность рецидива зависит от уровня физической активности пациента.
Удаление остеофитов часто выполняется как дополнительное вмешательство (при устранении остеохондрального дефекта таранной кости).
Цель лечения необходимо объяснить пациенту до операции. У пациентов с жалобами на интенсивные боли основной целью лечения является облегчение или устранение боли. Целью лечения пациентов с ограничением движения является увеличение объёма движений. Пациенту следует сообщить о возможности повторного образования остеофитов.
Остеофиты задней поверхности большеберцовой кости редко вызывают ограничение движений, поэтому их следует удалять только при наличии определённых клинических симптомов. Резекция остеофитов задней поверхности большеберцовой кости, кроме того, является технически сложной.
В течение 2-4 дней разрешена частичная нагрузка (50% от массы тела) с постепенным достижением полной нагрузки в зависимости от болевых ощущений. Для увеличения объёма движений рекомендуется поэтапное растяжение задней суставной капсулы при дозированных нагрузках на сустав.

Что такое остеофиты, знают немногие, а между тем эти вредоносные новообразования являются спутниками таких серьезных заболеваний опорно-двигательного аппарата, как артрит, артроз , спондилез и печально известная пяточная шпора. До недавнего времени считалось, что справиться с данной проблемой можно исключительно хирургическим путем. Однако уже сейчас есть средства, способные не просто освободить человека от этих губительных оков, но и заставить их работать на благо организма.
Что такое остеофиты?
Остеофиты – новообразования на поверхности костей или в полости суставов. Это физиологическая аномалия, поскольку кости по своей природе способны лишь обновляться и восстанавливаться после повреждений, а растут они исключительно по мере взросления человека. Соответственно последствиями такого незапланированного роста становится ограничение подвижности, а также характерная болевая симптоматика.
Снаружи остеофиты обычно проявляются в виде заметных утолщений, а на рентгеновских снимках выглядят еще более устрашающе, имея форму шипов или крюков. Впрочем, к тому моменту, когда человек обращается за медицинской помощью, консервативные методы лечения оказываются уже малоэффективны, и может потребоваться хирургическое вмешательство.
В лучшем случае это может быть относительно безобидная пяточная шпора. И совсем другое дело, когда остеофиты образуются на позвоночнике, либо еще хуже – внутри суставной капсулы. В последнем случае операция производится только в том случае, когда хрящевая ткань практически полностью замещается костной, и надежды спасти здоровый сустав уже не осталось.
Как классифицируют остеофиты?
Остеофиты классифицируют по нескольким основным критериям:
- по причине образования,
- по форме,
- по месту расположения,
- по строению.
Поскольку причины образования остеофитов до сих пор вызывают споры в научных кругах, выделяют еще один уровень классификации. Бывают такие виды наростов:
- посттравматические;
- эндокринные (вызваны нарушением обменных процессов);
- периостальные (образующиеся вследствие воспалительного процесса в надкостнице);
- дегенеративно-дистрофические (предположительно образуются по причине развития артроза суставов верхних и нижних конечностей);
- массивные (формируются по вине злокачественных опухолей и метастазов в костях).
Остеофиты могут быть самых причудливых: от уже описанных шипов и крючьев до гребней. При этом множественные наросты способны коренным образом изменить форму позвоночного столба, однако подобная метаморфоза является вынужденной защитной реакцией организма
Чаще всего остеофиты образуются в области шейного, грудного и поясничного отдела позвоночника, а также в тазобедренных, локтевых и коленных суставах. Также весьма распространены костные наросты в области голеностопного сустава и пяточной кости. Последние в обиходной речи именуются пяточными шпорами. Реже костные наросты формируются на ребрах и ключице.
По строению остеофиты делятся на:
- костные компактные (образуются на поверхности костей);
- костные губчатые (формируются из губчатых костей области запястий, плюсны, грудины и позвоночника);
- костно-хрящевые (разрастаются в полости крупных суставов, где постепенно замещают собой хрящевую ткань);
- метапластические (образуются вследствие нарушения регенеративных свойств костей, а также по вине серьезных травм или инфекций).
Почему образуются остеофиты?
Дать однозначный ответ на вопрос, почему образуются остеофиты, довольно сложно. Среди причин, которые могут способствовать их появлению, обычно принято называть:
- спортивные, бытовые и производственные перегрузки организма;
- разного рода травмы: переломы , разрывы связок и другие;
- нарушение обменных процессов в организме;
- хронические заболевания органов опорно-двигательной системы (например, плоскостопие);
- избыточный вес;
- сидячий образ жизни, ухудшающий питание костей и суставов;
- эндокринные заболевания;
- онкологические заболевания, дающие метастазы в костную ткань;
- генетическая предрасположенность.
Защитники или разрушители – чем в действительности являются остеофиты?
На основе вышеперечисленных факторов риска ученые выдвигают несколько теорий о происхождении костных новообразований. Согласно одной из них остеофиты являются некой защитной реакцией организма на серьезные травмы или патологические процессы. В частности это аргументируется тем, что так называемая пяточная шпора очень часто образуется вследствие воспалительно-дегенеративного процесса в ахиллесовом сухожилии. Чтобы минимизировать нагрузку на поврежденную связку и защитить травмированную область организм запускает процесс образование толстого хряща. Последний со временем обызвествляется, образуя остеофиты.
Как бы парадоксально это не звучало, но дарованная человеку природой гибкость является биологической аномалией. Поэтому за возможность ходить прямо мы расплачиваемся многочисленными заболеваниями позвоночника. С годами межпозвоночные диски истончаются, и организм вынужден включать защитные механизмы, чтобы не допустить повреждения нервных окончаний.
В этой связи остеофиты, образующиеся в позвоночнике, выполняют роль маленьких, но очень цепких якорей, помогая держать спину в строго вертикальном положении. Неудивительно, что ближе к 60-70 годам остеофиты в позвоночнике есть почти у каждого. Это помогает избежать радикулита и других серьезных патологий, однако согнуться, как молодости, уже не получится.
Схожие функции, по мнению сторонников данной теории, остеофиты выполняют и внутри сустава. Как известно, при серьезном износе хрящевой ткани, который наблюдается при артрозе, возникает угроза последующей деструкции костей. Остановить этот губительный для суставов процесс организм пытается путем замещения разрушенных хрящей новообразованной костной тканью . То есть, остеофиты в данном случае выполняют роль пресловутой палки в колесе – ограничивают подвижность поврежденного сустава, тем самым предотвращая его полное разрушение.
Так это или нет в действительности – сказать однозначно нельзя. Однако даже те, кто считают остеофиты не врагами, а защитниками организма, вынуждены признать: пусть угрозы жизни эти новообразования и не представляют, однако качество ее снижают в разы.
Согласно другой, не менее популярной теории, остеофиты являются побочными продуктами ухудшенного метаболизма. В частности, при нарушении обмена кальция соли этого минерала откладываются в крови, мягких тканях и полости суставов, со временем трансформируясь в различные образования. Так, в крови появляются атеросклеротические бляшки, в почках – камни, а в суставах – остеофиты. Последние, предположительно, и являются виновниками разрушения суставного аппарата.
Пытаясь избавиться от невостребованного костями кальция , организм вынужден задействовать дополнительные маршруты для его вывода, в том числе, соединительные ткани. Так, балластный кальций проникает в сустав, провоцируя сначала развитие воспалительного процесса (артрита), а впоследствии разрушение хряща (артроза).
Как выявить остеофиты?
Выявить остеофиты на ранних этапах без специального исследования очень непросто. Как правило, характерная симптоматика начинает проявляться, когда костные наросты достигают уже достаточно больших размеров, вызывая определенный дискомфорт.
Заподозрить наличие остеофитов можно по следующим признакам:
- боли в пояснице при сгибании-разгибании,
- онемение нижних конечностей (когда остеофиты начинают сдавливать спинной мозг),
- нарушение мочеиспускания и деятельности органов желудочно-кишечного тракта (по той же причине),
- невозможность принять правильную осанку,
- нарушение подвижности сустава,
- боль при сгибании конечности,
- боль в стопе, возникающая при длительной ходьбе или стоянии,
- невозможность опереться на полную стопу из-за боли в пятке.
При наличии остеофитов в области шейного отдела позвоночника могут наблюдаться следующие симптомы:
- боль и скованность в шее при повороте головы,
- головокружение,
- шум или звон в ушах,
- тупая боль в затылке, переходящая на руки,
- ухудшение зрения.
В клинических условиях остеофиты выявляются с помощью рентгеновских снимков, компьютерной томографии или магнитно-резонансной терапии. Для составления более полной картины зачастую применяется сразу несколько видов исследований. Это помогает определить размер и местоположение вредоносного образования, а также состояние окружающих его тканей.
Профилактика остеофитов
Профилактика остеофитов заключается в соблюдении следующих важных правил.
- Вести активный образ жизни. Умеренные, но регулярные физические нагрузки – надежное оружие в борьбе с остеофитами.
- Правильно и своевременно питаться, обогащая свой рацион необходимыми витаминами и минералами.
- Отказаться от вредных привычек. Курение, злоупотребление алкоголем или прием наркотических средств нарушают естественное течение обменных процессов.
- Контролировать свой вес.
- Следить за осанкой.
- Спать на ортопедических матрацах.
- Тем, кто в силу своей профессии вынужден вести сидячий образ жизни, настоятельно рекомендуется каждый час разминать шею и спину. Кроме того, необходимо время от времени устраивать легкую зарядку, чтобы привести мышцы в тонус.
Лечение остеофитов
Лечение остеофитов может осуществляться как консервативными, так операционными методами. Хирургическое вмешательство, хотя и считается единственной эффективной мерой избавления от костных аномалий, применяется гораздо реже. Так остеофиты позвоночника удаляют в тех случаях, когда они представляют реальную угрозу целостности спинного мозга.
Пяточные шпоры срезают, когда медикаментозное лечение оказывается бессильно, и пациент уже не может полостью опираться на стопу. И, наконец, остеофиты в хрящевой ткани удаляют, как правило, при эндопротезировании, когда отслуживший свое сустав заменяют искусственным.
Консервативное лечение остеофитов заключается в устранении болевых симптомов, снятии воспаления и предотвращении разрастания вредоносных образований. Для этих целей применяют обезболивающие и противовоспалительные средства, а также хондропротекторы, призванные восстановить целостность поврежденных хрящевых тканей. Медикаментозное лечение остеофитов проводится курсами и, чаще всего, в течение всей жизни пациента.
Для купирования болей при пяточных шпорах иногда также применяется гормональная терапия. Впрочем, данный метод сейчас используется довольно редко. Доказано, что прием подобных препаратов повышает риск разрыва ахиллесова сухожилия. Не говоря уже о множестве серьезных побочных эффектов , возникающих при таком лечении.
Еще более сомнительным представляется терапия кальцийсодержащими средствами. Как уже говорилось выше, именно нарушение обмена кальция многие современные исследователи считают ключевым фактором, провоцирующим возникновение остеофитов. Поэтому дополнительное потребление кальция способно лишь усугубить состояние больного.
Помимо вышеперечисленных средств для лечения остеофитов также применяются ЛФК, мануальная и ультразвуковая терапия, массаж, электрофорез, иглоукалывание и ряд других физиотерапевтических методов. Они помогают устранить болевые симптомы, снять отеки и воспаления, а также восстановить кровоток в поврежденных тканях.
Отдельно следует рассказать о нетрадиционных средствах лечения остеофитов. Многие из них, например, хвойные ванны, компрессы из яблочного уксуса с медом или отвар из ягод боярышника для внутреннего приема действительно способны уменьшить болевую симптоматику и убрать отеки. Однако устранить костные новообразования таким образом невозможно.
Можно ли избавиться от остеофитов без операции?
Можно ли избавиться от остеофитов без операции? Над этой непростой задачей ученые всего мира бьются уже многие годы. В настоящее время для этих целей применяется ударно-волновая терапия, с помощью которой также дробят камни в почках. Под ее воздействием вредоносные новообразования размягчаются, и тем самым создаются условия для их дальнейшей утилизации.
Однако нужно понимать, что процесс этот осуществляется далеко не сразу. На полное избавление от остеофитов могут уйти многие месяцы. Плюс ко всему требуется восстановить механизмы перераспределения освобожденного кальция, чтобы он вновь не осел в организме мертвым грузом.
Надежным средством для достижения этих целей является натуральный препарат Остео-Вит D3, в состав которого входит трутневый гомогенат – природный анаболик и регулятор обменных процессов. Прием данной биодобавки поможет скорректировать естественный гормональный фон организма и помочь кальцию из крови, суставов и мягких тканей добраться до единственно верного пункта назначения – костной ткани.
К тому же нельзя забывать, что остеофиты – это патология хронического характера, устранение которой еще не гарантирует защиты от ее повторного появления. В этой связи профилактические меры столь же важны, как и терапевтические процедуры. Если говорить непосредственно о пяточной шпоре, то здесь специалисты рекомендуют уделять внимание укреплению связочного аппарата. А достичь этого можно путем обеспечения соединительных тканей необходимыми питательными веществами.
Для дополнительной поддержки суставов можно также порекомендовать природный хондропротектор Одуванчик П, способствующий восстановлению хрящевой ткани путем стимуляции роста ее главных производителей – клеток хондроцитов. Принимать данную биодобавку лучше в комплексе с препаратом Дигидрокверцетин Плюс, улучшающим кровоснабжение и питание органов опорно-двигательного аппарата.
Читайте также: