Ивантеевское шоссе дом 3 хирургическое отделение коленных суставов киста
Киста Бейкера (подколенная киста)
Подколенная киста или киста Бейкера представляет собой мягкое, безболезненное образование, заполненное жидкостью и располагающееся в подколенной ямке. Киста Бейкера или подколенная киста чаще всего встречается у пациентов перенесших травму колена или страдающих артрозом коленного сустава.
Коленный сустав формируют бедренная кость, берцовые кости и надколенник. Чтобы кости свободно, а главное безболезненно двигались друг относительно друга, их суставные концы покрыты специальным суставным хрящом. Коленный сустав окружает плотная капсула, которая похожа на своеобразный водонепроницаемый мешок, внутри которого образуется особая синовиальная жидкость.
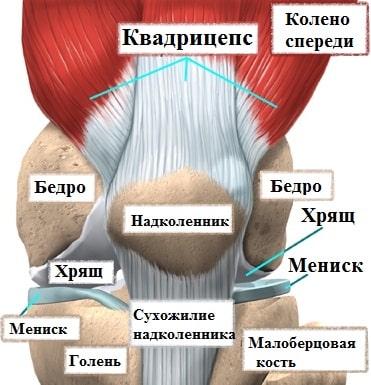
Синовиальная жидкость омывает полость сустав, смазывает, питает и увлажняет суставной хрящ, тем самым облегчая скольжение костей в суставе. При различных ревматоидных заболеваниях, остеоартрозе, а также после травм, количество жидкости, вырабатываемой внутри сустава увеличивается.
Избыточный объем синовиальной жидкости продавливает слабую заднюю капсулу сустава в подколенной области, и со временем формируется киста Бейкера. Можно сказать, что киста Бейкера — это не что иное, как выпячивание задней стенки капсулы сустава.
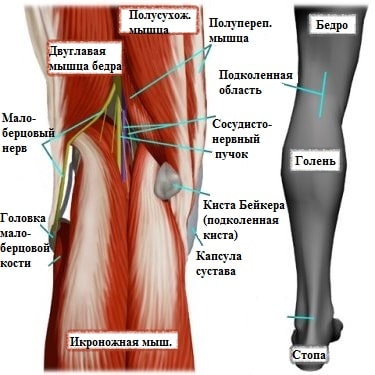
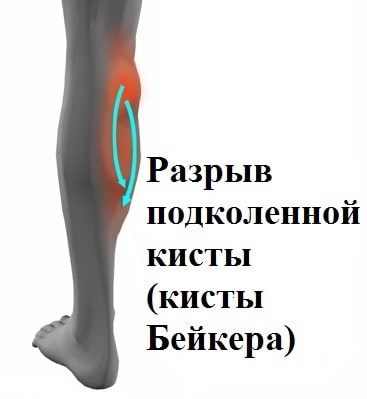
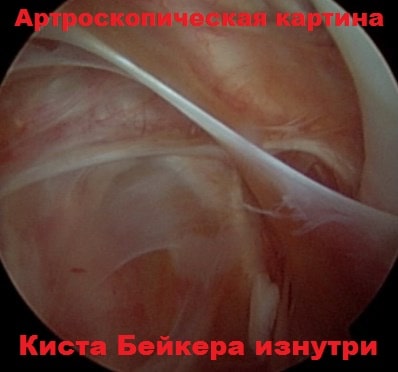
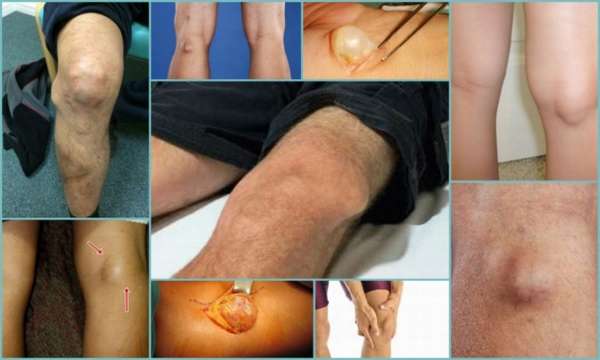
Клинически это проявляется мягким образованием по задней поверхности коленного сустава в подколенной ямке. Впервые данное образование под коленом описал врач Бейкер, поэтому оно в последствие получило его имя.
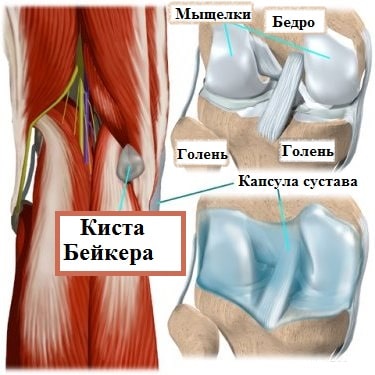
Киста Бейкера это чаще всего не самостоятельное заболевание, а проявление остеоартроза. При остеоартрозе сустав воспаляется, продуцируется большое количество внутрисуставной жидкости, что и приводит к выпячиванию задней стенки сустава с образованием кисты Бейкера. Редко киста Бейкера может быть следствием травмы коленного сустава, в результате которой повреждается или ослабляется его капсула.
Кисты Бейкера маленького размера чаще всего не вызывают какого-либо дискомфорта и неудобств у пациентов. В некоторых случаях кисты могут проявляться небольшой тянущей болью и отеком под коленом после долгой ходьбы. Но чаще причиной этой боли является артроз колена, а не сама киста Бейкера. При кистах большого размера возможно ограничение сгибания в колене, особенно у худощавых пациентов.
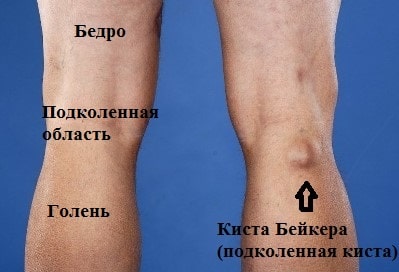
Некоторых пациентов наличие большой кисты Бейкера в подколенной области не устраивает с косметической точки зрения, что также может стать причиной обращения к врачу и решению вопроса о ее удалении.
В утреннее время киста Бейкера, как правило, меньше по размерам. После нагрузки в конце дня объем кисты увеличивается.
При некоторых условиях киста может лопнуть, и ее содержимое растекается в области икроножной мышцы. Разрыв кисты Бейкера сопровождается значительной болью и отеком, что иногда врачи ошибочно расценивают как тромбоз вен голени.
Диагноз устанавливается на основании осмотра пациента и данных инструментальных методов обследования.
При осмотре врач изучит Ваш коленный сустава, проведет ряд клинических тестов, оценит рентгенограммы на предмет наличия артрозных изменений.
Крупные кисты хорошо определяются при пальпации под кожей. Ваш врач может также назначить УЗИ коленного сустава, которое является достаточно информативным при кисте Бейкера.
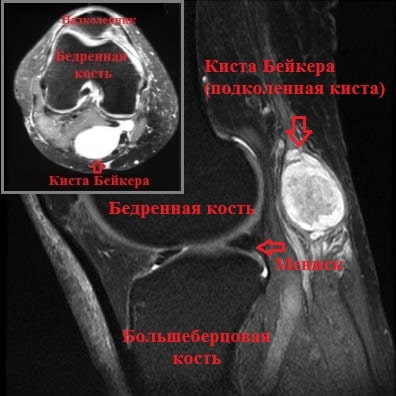
Однако наиболее современным и точным методом обследования коленного сустава в общем и кисты Бейкера в частности является МРТ. На МРТ можно оценить размер кисты, ее точную локализацию, а также оценить плотность ее содержимого.
Лечение кисты Бейкера может быть консервативным (то есть без операции) и хирургическим.
Консервативное лечение, как правило, направлено на уменьшение болевого и отечного синдрома при артрозе. Оправданным является применение хонропротекторов, а также препаратов гиалуроновой кислоты вводимых внутрь сустава для уменьшения скорости прогрессирования артроза.
Иногда производится пункция кисты с помощью шприца, удаления жидкости из нее с последующим введением специальных гормональных препаратов. Однако после подобного лечения отмечается значительная частота рецидивов буквально через несколько месяцев. К тому же гормональные препараты хоть и снижают кратковременно боль и отек в суставе, в дальнейшем значительно разрушают и так уже поврежденный при артрозе хрящ.
В прошлом, а иногда и сейчас, применяются открытые операции, при которых производится большой разрез в области подколенной ямки, киста выделяется и удаляется, а капсула ушивается.
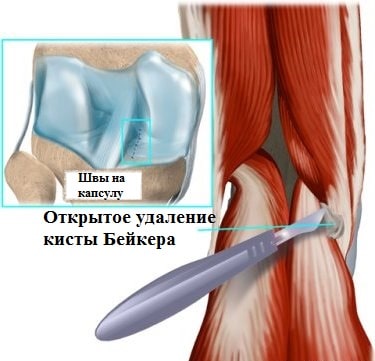
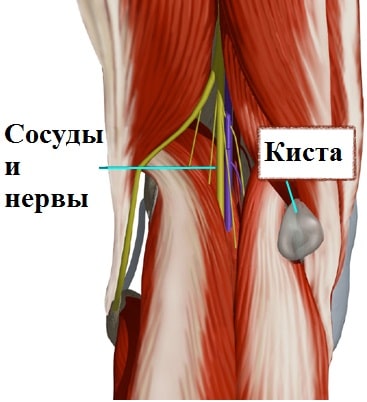
Подобные операции достаточно травматичны, рана в области подколенной ямки долго заживает, а оставшийся рубец в области сустава доставляет неприятные ощущения пациенту еще длительное время. К тому же нередки рецидивы кисты при таком лечении, также стоит отметить, что в непосредственной близости от кисты находятся важные нервы и сосуды нижней конечности, которые есть риск повредить во время операции.
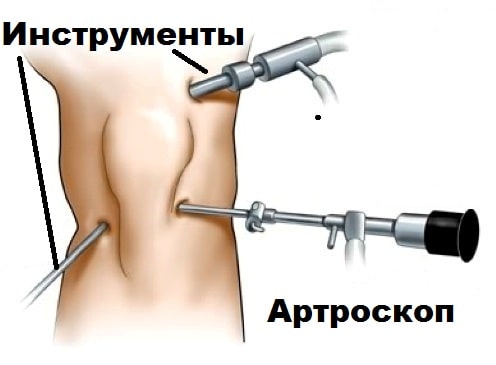
В настоящее время в нашей клинике проводятся малоинвазивные операции по удалению кисты Бейкера артроскопически, то есть без разрезов через небольшие проколы.
Во время операции мы имеем возможность санировать поврежденный артрозом сустав, обработать поврежденные хрящи и мениски, а также удалить свободные внутрисуставные тела.
Вторым этапом мы входим видеокамерой в кисту Бейкера из полости сустава и с помощью специальных инструментов иссекаем ее изнутри. Тем самым уменьшается риск повреждения сосудов и нервов в области кисты, и достигается отличный косметический результат. Времени на реабилитацию после подобных малоинвазивных артроскопических вмешательств требуется значительно меньше, чем после открытых операций.
В нашей клинике мы давно и с успехом применяем малоинвазивные артроскопические методы лечения травм и заболеваний коленного сустава.
Операции проводятся на современном медицинском оборудовании с применением качественных расходных материалов зарубежного производства. Врачи нашей клиники постоянно повышают свой профессиональный уровень в Германии и Израиле, участвует в конференциях и мастер-классах в России и за рубежом.
Удаление кисты Бейкера необходимо не всегда. Врач должен осмотреть и провести клинические исследования, прежде чем принять решение. Рассмотрим, когда проводится операция кисты Бейкера коленного сустава и правила поведения в реабилитационный период.
Показания к лечению кисты
Киста Бейкера коленного сустава небольшого размера обычно не причиняет пациенту боли и дискомфорта. Поэтому врачи рекомендуют продолжить наблюдение за новообразованием.
Главным фактором, предполагающим проведение операции, являются размеры кисты Бейкера коленного сустава. Когда новообразование увеличивается, оно начинает пережимать кровеносные сосуды, питающие нижнюю часть конечности. Сдавливаются нервные окончания, что приводит к снижению или полной потере чувствительности.
Значительное увеличение кисты способно привести к ее разрыву, что вызывает обострение болей и осложнения. Это может привести к неприятным последствиям в виде тромбофлебита и других нарушений.
Оперативное лечение кисты Бейкера в подколенном пространстве проводится при наличии следующих показаний:
- Неэффективность консервативных методов терапии,
- Быстрый рост новообразования,
- Разрыв кисты,
- Размеры более 10 см в диаметре,
- Сильная болезненность под коленом,
- Наличие в составе жидкости кисты омертвевших участков тканей,
- Сдавливание окружающих тканей.
Противопоказания к вмешательствам
Выполнять прокол кисты или полноценное хирургическое лечение противопоказано при наличии:
- Беременности на любом сроке,
- Высокой температуры,
- Гипертонического криза,
- Простуды,
- Диабета,
- Герпетической инфекции в области коленного сустава.
Если обнаружены противопоказания, операция не проводится. Ее откладывают до устранения всех противопоказаний.
Проведение пункции
Пункция кисты – прокол с помощью специальной иглы. Выполняется отсасывание излившейся синовиальной жидкости. Разрезов не проводится.
Пункция кисты – не является операцией, этот процесс называется хирургической процедурой.
Пункция кисты Бейкера проводится, если новообразование небольшого размера. После удаления жидкости в полость вводят гормоны для санации.
Отзывы о пункции кисты Бейкера показывают, что процедура имеет существенные недостатки. Часто требуется повторное проведение, так как проблема быстро возвращается.
Мне была проведена пункция кисты. Первые 4 месяца восстановилась активность коленного сустава, и прошли боли. Однако позже опухоль снова начала расти, и пришлось снова обращаться за медицинской помощью.
Хирургическое лечение
Операция по удалению кисты Бейкера коленного сустава проводится двумя способами:
- Артроскопическое вмешательство,
- Классическое иссечение.
Преимущество артроскопического удаления в невысоких рисках и отсутствии кровопотери. Реабилитационный период проходит быстрее, так как целостность соседних тканей не нарушаются.
Продолжительность операции около 30 минут. Проходит следующим образом:
- Через 2 точечных разреза вводится артроскоп,
- Через камеру врач видит происходящее внутри,
- Откачивается жидкость,
- Скальпелем иссекается новообразование.
После операции устанавливаются дренажные трубочки. Носить их нужно трое суток. В этот же день пациент может отправиться домой. В течение 5 суток ногу нужно обездвижить.
Швы снимают через неделю. Реабилитация включает курс физиотерапии, леченый массаж и использование народных средств.
После удаления образования выписка проводится через 7-10 дней. Полная реабилитация при строгом соблюдении всех назначению врача происходит к концу второй недели.
Классическое удаление кисты Беккера под коленом требует выполнение разреза на задней стороне ноги. В зависимости от диаметра новообразования длина надреза может быть разной. Операция проводится в определенной последовательности:
- Анестезия. Обычно достаточно местного обезболивания, но иногда применяется эпидуральный метод, при лечении детей проводится общий наркоз,
- Выполняется разрез, длина которого соответствует размеру кисты (4-15 см),
- Пережатие канала кисты,
- Удаление новообразования,
- Ушивка пережатого участка,
- Санация полости.
Чтобы оставшаяся жидкость могла выводиться из полости коленного сустава, ставятся дренажные трубки. Врач накладывает тугую повязку.
Швы снимают через 2 недели. В этот период важно соблюдать полный покой, чтобы они не разошлись. Обычно остаются шрамы, размеры которых не превышают 3 см в длину.
Цена классической операции по удалению кисты Бейкера составляет 50 000 рублей. Но экономить на здоровье не стоит. Последствия болезни могут быть необратимыми.
При наличии страховых полисов хирургическое вмешательство проводится бесплатно. Оплатить придется только диагностические процедуры.
Год назад мне была проведена операция классическим методом. Восстановление заняло больше месяца. Теперь могу свободно двигаться, прошли отеки. Болезнь не возвращается, последствий не ощущаю.
Александр, 42 года, Ростов.
Метод лазерной коагуляции
Это сравнительно новая методика по удалению кисты Бейкера, но она уже активно применяется во многих клиниках страны. Воздействие лазером более щадящее, чем скальпелем. Благодаря этому период восстановления происходит быстрее, а послеоперационных осложнений меньше.
Процедура проводится так:
- Откачивается синовиальная жидкость,
- В полость кисты вводится световод,
- С помощью пучка лазерного света остатки жидкости прогреваются,
- Внутренний слой кисты и соустье склеиваются.
Правила послеоперационного восстановления
Независимо от типа операции на суставе по удалению кисты, пациенты находятся в стационаре всего несколько часов. Чтобы не возникло патологических осложнений, необходимо строго соблюдать постельный режим в течение первых 5 суток после вмешательства.
Вставать и перемещаться по комнате можно, но делать это необходимо только с использованием костылей, трости или ходунков. Любые нагрузки на ногу противопоказаны.
Начинать немного наступать на конечность, на которой была проведена операция можно только через 5 дней. Если швы наложены на 2 недели, весь этот период важно соблюдать щадящий режим и по возможности не покидать дом.
Для восстановления врач назначит комплекс лекарственных препаратов. Важно правильно и регулярно их принимать. Обычно это противовоспалительные и обезболивающие средства. Могут быть рекомендованы противомикробные и антибактериальные препараты, если был риск инфицирования тканей для предотвращения гнойно-воспалительного процесса.
Если отечность не спадает, нужно обратиться к врачу для дополнительного исследования кровеносных сосудов. Тугую повязку следует носить в течение месяца после операции. Лечебную физкультуру проводят после двух суток с момента операции.
Киста Бейкера после проведения операции больше не появляется. Если пациент будет следовать всем правилам реабилитации, очень скоро двигательная активность коленного сустава полностью восстановится, а самочувствие полностью нормализуется.
Основное направление деятельности отделения – реконструктивные хирургические вмешательства с помощью наиболее современных технологий. Такие операции проводятся только взрослым при проблемах с суставами и конечностями.
При работе с больными, сотрудники отделения травматологии и ортопедии используют только проверенные методы и способы, некоторые из них разработали сами специалисты больницы.
Для максимально эффективного результата применяются компьютерные методы диагностики. Они гарантируют стопроцентную точность диагностики и способствуют в лечении.
В случае необходимости проведения артроскопических, реконструктивных, высокотехнологичных операций используются импланты и материалы высокого качества от иностранных производителей. После всех видов лечения обязательно предусматривается процесс реабилитации.
Специалисты нашего отделения имеют многолетний стаж работы, а также проходили практику в лучших мировых клиниках и медицинских центрах. Благодаря их опыту, все наши пациенты полностью излечивают свои болезни, несмотря на их сложность и возраст самих больных. Возраст самой пожилой пациентки отделения – 107 лет, но мы надеемся, что это не вершина нашего труда.
Отделение медицинской реабилитации. Реабилитация
Реабилитация – восстановление функционирования организма вследствие хирургического вмешательства или заболевания. Подразумевает одновременную работу специалистов разных направлений: психологии, терапии, физиологии, социальной и трудовой деятельности.
Сильный акцент делается на физическое восстановление организма. Но оно заключается не только в упражнениях и нагрузках на мышцы, а лечебные физические занятия. Для больных подбирается специальный комплекс нагрузок, который в результате даст максимально эффективный результат. Они ни в коем случае не должны вызывать дискомфорт или болевые ощущения.
В нашем центре лечебная реабилитация проводиться с помощью разных методов и технологий.
- Бассейн длиной около 15 метров. Предназначен как для групповых занятий, так и для индивидуальных. Для пациентов с ограниченной подвижностью оборудован специальный подъемник.
- Зал лечебной физической культуры – также предназначен для занятий больших групп и отдельных пациентов, обустроен комфортными местами для каждого больного, тренажерами для работы мышц и суставов.
- Зал для кардиологических нагрузок – отделение предназначено для пациентов с сердечно сосудистыми нарушениями.
- Отдельный зал с Girotonic – помещение с тренажером, который дает нагрузку на все группы мышц.
- Artromot – зал с данным тренажером, который необходим при заболеваниях тазобедренного и коленных суставов.
Отделение медицинской реабилитации
Отделение медицинской реабилитации оборудовано двумя спортивными залами, современными тренажерами и большим бассейном для лечебной физкультуры. В дополнительных корпусах есть еще четыре зала для занятий. Физическую культуру для пациентов реабилитационного отделения проводят специалисты высокого уровня, которые работают в данной области уже больше десяти лет.
В своей работе отделение медицинской реабилитации плотно сотрудничает со стационарным отделением и поликлиникой. Реабилитация в отделении проводится для клиентов с такими проблемами:
- Нарушения неврологического плана (нарушения работы позвонка, остеохондроз, закупорка кровеносных сосудов, вен и другие);
- Нарушения работы дыхательной системы (пневмония, бронхиальная астма, воспаление легких и много дополнительных заболеваний);
- Проблемы сердечнососудистого плана (ишемия, гипертония);
- Болезни желудочно-кишечного тракта (язва, гастрит, колит и т.д.);
- Болезни, которые требуют операционного вмешательства (венозные вмешательства, хирургия на органах малого таза и кишечника и т.д.);
- Гинекологические болезни (цистит, удаление маточной части, яичников и остальные);
- Нарушения работы тазобедренной части (эндопротезирование, оперирование коленного сустава, остеосинтеза конечностей).
Чтобы оценить состояние организма и мышечной части пациента, ему предлагают комплекс пробных упражнений: бег по помещению, поднимание и спуск по ступенькам, короткие марши и другие. Они помогают составить индивидуальный, наиболее оптимальный комплекс занятий для каждого больного.

- Информация о Центре
- История ЦИТО
- ЦИТО сегодня
- Руководство
- Информация для пациентов
- Законодательство о медицине
- Документы и лицензии
- Медицинский туризм
- СМИ о нас
- Вакансии
- Новости
- Для благотворителей и партнеров
- Отделения
- Услуги и цены
- Врачи ЦИТО
- Наука
- Диссертационный совет Д208.112.02
- Члены диссертационного совета Д208.112.02
- Диссертационный совет Д208.112.01(Архив)
- Конкурсы на замещение научных должностей
- Статьи
- Журнал
- Клинические рекомендации
- Академия ЦИТО
- Образование
- Сведения об образовательной организации
- Документы. Приказы по учреждению
- Законодательные и нормативные правовые акты
- ПРИЁМНАЯ КАМПАНИЯ-2020
- Кафедра травматологии и ортопедии
- Дополнительное профессиональное образование
- Требования к государственной итоговой аттестации
- Бально-рейтинговая система оценки знаний ординаторов
- Телемедицина
- Для врачей
- Для пациентов
- Центры компетенций
- Центр инфекционной патологии
- Центр онкологической ортопедии
- Отзывы и вопросы
- Контакты
Травматолого-ортопедическое отделение №15
Травматолого-ортопедическое отделение №15
Опорно-двигательный аппарат человека - это сложная биомеханическая система. Это ОРГАН ДВИЖЕНИЯ с динамично связанными между собой многообразными костями, суставами, связками, мышцами. Работа каждого звена зависит от кровоснабжения, иннервации. Все звенья опорно-двигательного аппарата выполняя специализированную работу служат единой цели. И эта цель - передвижение в пространстве. Движение - есть жизнь, жизнь - есть движение!
И именно эту цель ставит перед собой 15 травматолого-ортопедическое отделение!
Наша цель - восстановление движения, улучшение качества жизни пациента. Максимальное сохранение собственных тканей и суставов.
Отделение специализируется на выполнении высокотехнологических операций на крупных суставах при их травмах, последствиях травм и заболеваниях. Костно-пластические и реконструктивные операции с использованием современных методик реконструкции дефектов и деформаций.
Тотальное, одномыщелковое и ревизионное эндопротезирование суставов.
Артроскопические и другие методики современного малоинвазивного лечение травм и заболеваний крупных суставов. Современные методы остеосинтеза переломов с применением малоинвазивных технологий и методик компьютерного моделирования и навигации. Лечение последствий травм опорно-двигательного аппарата.
Отдельного внимания заслуживают пациенты с последствиями политравмы, где борясь за жизнь пациента, лечение повреждений стопы и голеностопного сустава уходят на второй план. Несмотря на блестяще проведенные операции, сохранившие жизнь пациенту, без восстановления голеностопного сустава и стопы, без радости ходьбы, невозможно говорить о полном восстановлении пациента после перенесенной травмы.
Перечень медицинских услуг, оказываемых в рамках ВМП
Спектр медицинской помощи 15-го травматолого-ортопедического отделения включает современные методы лечения от малоинвазивной хирургии с максимальным сохранением здоровых тканей при ранних стадиях остеоартроза различной этиологии до оперативных вмешательств при сложных случаях, поздних стадиях заболевания.
Восстановительно-реконструктивные оперативные вмешательства:
- Реконструктивные операции на голеностопном суставе, стопе,
- Эндопротезирование голеностопного сустава
- Тотальное эндопротезирование тазобедренного сустава
- Тотальное/одномыщелковое эндопротезирование коленного сустава
- Эндопротезирование голеностопного сустава
- Корригирующие остеотомии суставов и при околосуставных деформациях
- Артроскопическая пластика ПКС (передней крестообразной связки);
- Артроскопическая пластика ЗКС (задней крестообразной связки);
- Артроскопическая резекция и шов мениска;
- Артроскопическая санация, моделирующая коаблация (аблация) внутрисуставных структур;
- Артроскопическая мозаичная аутохондропластика при травматических дефектах и на последних стадиях болезни Кёнига;
- Артроскопическая туннелизация и микрофрактурирование локальных хрящевых дефектов;
- Стабилизация надколенника при привычном вывихе и травматических повреждениях медиального удерживается надколенника;
- Транспозиция бугристости надколенника;
- Артроскопическая стабилизация плечевого сустава;
- Артроскопический шов ротаторной манжеты;
- Артроскопический тенодез бицепса плечевого сустава;
- Артроскопическая субакромиальная декомпрессия;
- Артроскопический артролиз коленного сустава;
- Оперативное и консервативное лечение хронических поражений синовиальный оболочки коленного сустава (синовит, киста Бейкера и т.п.);
- Артроскопическое удаление внутрисуставных, в т.ч. хондромных тел.;
- Диагностическая артроскопия коленного, плечевого и голеностопного суставов;
- Пункция, дренирование полостей и кист в области коленного сустава;
- Пункция суставов с введением лекарственных препаратов;
- PRP - терапия (лечение плазмой);
- SVF - терапия (лечение стволовыми клетками).
Хирургическое лечение патологий голеностопного сустава и стопы:
- Посттравматические деформации стопы и голени;
- Перелом лодыжки (наружной внутренней);
- Перелом таранной кости;
- Перелом плюсневых костей
- Перелом ладьевидной кости;
- Перелом плюсневой кости;
- Перелом пяточной кости;
- Поло-варусные деформации стоп;
- Плоско-вальгусные деформации стоп;
- Артроз голеностопного сустава (артродез подтаранного и голеностопного сустава);
- Вальгус и варус артрозы голеностопного сустава;
- Рассекающий остеохондрит голеностопного сустава (болезнь Диаса);
- Передний большеберцово-таранный импиджмент;
- Задний большеберцово-таранный импиджмент (синдром триагулярной кости);
- Разрыв Ахиллова сухожилия(острый, застарелый);
- Повреждение связок голеностопного сустава;
- Hallux Limitus et Rigidus;
- Hallux Valgus- и varus- деформация первого пальца стопы;
- Болезнь Келлера I и II;
- Болезнь Хаглунда;
- Когтеобразные и молоткообразные деформации пальцев стоп;
- Неврома Мортона;
- Нейропатии, болезненные невромы.
При себе необходимо иметь на госпитализацию:
1. Группа крови, Rh-фактор, Kell-антиген (в НМИЦ ТО им Н.Н. Приорова)
2. Анализ крови на гепатиты А.В.С, ВИЧ, RW. NB! В случае обнаружения положительного результата анализов на вирусы гепатита В,С, необходима консультация инфекциониста для заключения о возможности нахождения в стационаре общего профиля и отсутствии противопоказаний к операции.
3. Флюорография или рентгеноскопия грудной клетки (заключение)/ Заключение действительно в течении 3 месяцев.
4. УЗАС вен нижних конечностей – при обнаружении патологии – заключение ангиохирурга о возможности выполнения операции и рекомендации по применению антикоагулянтов
5. Консультация эндокринолога (при наличии показаний с рекомендациями)
7. КТ (по показаниям)
8. Консультация стоматологом, гинекологом (женщины).
9. Эхо-КГ (старше 50 лет, а так же пациентам с инфарктом миокарда, нарушениями сердечного ритма в анамнезе).
11. При имеющемся хроническом сопутствующем заболевании - заключение специалиста об отсутствии противопоказаний для оперативного лечения
12. У пациентов с сахарным диабетом необходимо: консультация эндокринолога.
Пункты с №1 по № 12 действительны 3 месяца.
12. Общий анализ крови +тромбоциты
13. Общий анализ мочи
14. Биохимический анализ крови (общий белок, мочевина, креатинин, билирубин, АЛТ, АСТ, щелочная фосфотаза, электролиты, глюкоза)
15. Коагулограмма (АЧТВ, МНО, фибриноген), ВСК, ВК
16. Показатель гликированного гемоглобина у пациентов с сахарным диабетом.
Пункты № 13 по № 17 действительны 14 дней.
17. Выписки из больниц
18. Выписка из амбулаторной карты
19. Направление на госпитализацию № 057
20. Справка об инвалидности (при наличии)
21. Паспорт, полис медицинского страхования, (для протезирования карточка гос. пенсионного страхования)
22. Предметы личной гигиены
23. Личные вещи (полотенца, халат, тапочки)
24. Эластичные бинты х2 по 5 метров
26. Лекарственные препараты, принимаемые по поводу сопутствующих заболеваний.
Артроскопия — это современный метод диагностики и проведения операций на суставах, который отличается высокой эффективностью, точностью манипуляция и малоинвазивностью.
Операция проводится через небольшие проколы размером до 0,5 см с использованием артроскопа (разновидность эндоскопа) — специального устройства диаметром 4,2 мм с камерой и осветителем. Прибор позволяет врачу с высокой точностью обследовать все отделы сустава и провести необходимые лечебные манипуляции, практически не травмируя ткани.
Преимущества
По сравнению с традиционным хирургическим методом атроскопия имеет ряд преимуществ:
- малоинвазивность (минимальное вмешательство в организм);
- сниженный болевой синдром после операции;
- более короткая реабилитация;
- необходимый срок пребывания в стационаре составляет в среднем 1-2 дня;
- низкая травматичность и вероятность возникновения осложнений;
- высокая точность манипуляций;
- высокая эффективность.
Показания
Артроскопию назначают при травмах и различных заболеваниях суставов. Используется как в лечебных, так и исключительно в диагностических целях. Метод широко применяется во время подготовки к операциям, а также после — для оценки эффективности лечения.
- разрыв мениска;
- блокада;
- вывих надколенника;
- синовит в хронической форме;
- 1-2 степень деформирующего артроза;
- разрыв передней и задней крестообразной связки;
- хондроматоз.
- нестабильность сустава;
- плечелопаточный периартроз;
- 1-2 степень деформирующего артроза;
- разрыв манжеты;
- отрыв двуглавой мышцы плеча в зоне сухожилия;
- хондроматоз.
Противопоказания
Противопоказаний к проведению артроскопии достаточно мало, но их обязательно нужно учитывать:
- инфекционные и воспалительные заболевания;
- острые заболевания печени, почек;
- патологии сердечно-сосудистой системы;
- нарушения дыхания;
- нарушения свертываемости крови.
Подготовка к операции
Предоперационная подготовка включает в себя осмотр врачом травматологом-ортопедом, проведение магнитно-резонансной томографии (МРТ) и рентгена. Также необходимо пройти стандартное предоперационное обследование:
- лабораторная диагностика (21 анализ: общий анализ крови, биохимический анализ крови, анализ на инфекционную группу, общий анализ мочи и др.).
- электрокардиография (ЭКГ);
- флюорография;
- консультация анестезиолога;
- консультация терапевта.
Как проходит операция
Для улучшения визуализации в сустав вводится физиологический раствор. Затем врач делает несколько микроразрезов, в один из которых вводится артроскоп, а в другой — специальный хирургический инструмент. Благодаря артроскопу врач видит на мониторе структуру сустава и все патологические изменения, проводя необходимые манипуляции, опираясь на изображение. Таким образом можно зафиксировать связки при их разрыве, удалить отмершие ткани, иссечь остеофиты, осуществить резекцию синовиальной камеры, удалить спайки и т.д. Операция длится от 30 минут до 2 часов.
Реабилитация
После операции пациент остается под наблюдением в стационаре 1-2 дня. Некоторое время необходимо носить специальный бандаж. Полное восстановление в среднем занимает 3 недели, что намного меньше, чем в случае с традиционной операцией. Для ускорения реабилитации может потребоваться лимфодренаж, массаж, физиотерапия, мышечная гимнастика и прочее.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online - администратор свяжется с Вами для подтверждения записи.
Ведущие врачи
Гиниятов Анвар Ринатович

Дунайский пр., 47

Учуров Игорь Федорович

пр. Ударников, 19

Белоусов Евгений Иванович

пр. Ударников, 19

Жулябин Анатолий Викторович

Дунайский пр., 47

Карпушин Андрей Александрович
Доктор медицинских наук

Дунайский пр., 47

Колядин Максим Александрович

Дунайский пр., 47
Попов Евгений Сергеевич

Выборгское шоссе, 17-1

Старостин Алексей Николаевич

пр. Ударников, 19

Данилкин Алексей Валерьевич

пр. Ударников, 19

Карапетян Сергей Вазгенович

Дунайский пр., 47

Митин Андрей Викторович

пр. Ударников, 19

Гарифулин Марат Сагитович

Дунайский пр., 47

Гребенюк Михаил Викторович

пр. Ударников, 19, Выборгское шоссе, 17-1

Енина Екатерина Владимировна

Дунайский пр., 47

Урбанович Сергей Иванович

ул. Маршала Захарова, 20

Борисова Ольга Михайловна

Дунайский пр., 47

Дергулев Игорь Олегович

Дунайский пр., 47

Егоров Александр Анатольевич

пр. Ударников, 19, Выборгское шоссе, 17-1

Кикаев Адлан Олхозурович

ул. Маршала Захарова, 20

Кустиков Антон Александрович

ул. Маршала Захарова, 20
Панфилов Артем Игоревич

ул. Маршала Захарова, 20

Петров Артем Викторович

Дунайский пр., 47, ул. Маршала Захарова, 20

Синев Антон Львович

Выборгское шоссе, 17-1
Адреса




- Хирургия
- О центре
- Врачи
- Лицензии
- Операционный блок
- Стационар
- Отзывы
- Контакты
- Цены
- Наши ресурсы
- Многопрофильный центр СМ-Клиника
- Педиатрическое отделение
- Центр пластической хирургии
- Хирургическое отделение
- Центр вакансий
- СМ-Клиника г. Москва
- Версия для слабовидящих
- Общая информация
- О холдинге
- Юридическая информация
- Карта сайта
- Статьи
- Контакты
-
e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Читайте также:




