Интермиттирующее течение при подагре
Клиническая картина при подагре складывается из поражений суставов и подагрических висцеропатий.
Началом подагры считают первый приступ подагрического артрита, хотя нередко до этого типичного клинического проявления данного заболевания может наблюдаться асимптоматическая гиперурикемия или развиваться одна или несколько почечных колик, обусловленных уратным нефролитиазом.
Поражение суставов является основным клиническим проявлением подагры. Оно может проявляться острым подагрическим артритом, интермиттирующим артритом или хроническим артритом с отложением параартикулярных тофусов.
Таким образом, можно выделить следующие стадии (периоды) в течении заболевания:
- Преморбидный период (асимптоматическая гиперурикемия), который характеризуется повышением уровня мочевой кислоты в крови без каких-либо клинических симптомов подагры.
- Острый подагрический артрит.
- Интермиттирующий (рецидивирующий) артрит.
- Хронический подагрический артрит.
- Хроническая тофусная подагра.
Известно классическое описание типичного приступа подагры (Wyngaarten J. [et al.], 1976):
«Жертва идет в кровать и засыпает в хорошем здравии. Около двух часов ночи она просыпается от боли в большом пальце стопы, реже в пятке или голеностопном суставе. Эта боль подобна той, что бывает при вывихе сустава. Другая часть больных сравнивает боль с ощущением холодной воды, льющейся на сустав. Затем следует озноб и ощущение дрожи с невысокой температурой. Боль, которая вначале умеренная, постепенно становится интенсивной. По мере нарастания боли усиливаются озноб и дрожь. Через некоторое время наступает пик атаки, вовлекаются кости и связки плюсны и предплюсны. Теперь это невероятное напряжение связок и ощущение, что последние рвутся на части. Это уже грызущая боль.
Так что изысканный и жизнерадостный человек, пораженный болезнью, сбит с ног, он не может одеть отягчающую ночную одежду, не может ходить по комнате, все ему действует на нервы.
Ночь проходит в мучениях, без сна, больной постоянно меняет положение, что ведет к непрестанной боли в суставах и ухудшению разразившегося приступа.
Более чем у половины больных первая атака начинается с моноартрита I плюснефалангового сустава, но со временем этот сустав страдает у 90 % больных подагрой. Часто поражаются также голеностопный, коленный, лучезапястный, суставы кисти и др.
В настоящее время наблюдаются некоторые особенности клинического течения подагры, в частности первого приступа. Они заключаются как в атипичной локализации артрита (локтевые и голеностопные суставы), так и в характере течения в виде острого или подострого полиартрита.
В первые годы болезни поражение суставов протекает по типу острого артрита с полным обратным развитием всех суставных проявлений и восстановлением функций суставов.
При остром подагрическом приступе в течение нескольких часов пораженный сустав припухает, кожа над ним краснеет, становится горячей, натянутой, блестящей. Больной ощущает легкий озноб, возможно повышение температуры тела до фебрильной. Болевой синдром настолько интенсивен, что часто не купируется анальгетиками. Боль усиливается даже от легкого прикосновения к воспаленной поверхности сустава. Наступает ограничение подвижности в пораженном суставе. К утру интенсивность боли заметно ослабевает.
Продолжительность острой атаки может быть различной и зависит от ее тяжести.
Атака средней тяжести заканчивается в течение двух дней, при более тяжелой форме болевой синдром достигает пика за несколько часов и на этом уровне может сохраняться 3 дня, а затем медленно уменьшается в течение 7-10 дней. Для полного купирования тяжелой атаки может потребоваться несколько недель. У значительного числа больных вторая атака наблюдается в течение следующих 1-2 лет. С годами частота приступов увеличивается, они становятся более продолжительными, но менее острыми. При каждом повторном приступе, как правило, в патологический процесс вовлекаются новые суставы.
Провоцировать новый приступ подагры могут употребление алкоголя или большого количества продуктов, содержащих в высоких концентрациях пуриновые основания, а также нервно-психическое напряжение, физическое переутомление, острые респираторные вирусные инфекции (ОРВИ), переохлаждение, травмы, ушибы, прием лекарственных средств, способствующих развитию гиперурикемии.
Более половины больных указывают на характерные ощущения, которые предшествуют острому приступу подагры.
В продромальный период могут наблюдаться психоэмоциональные расстройства (ухудшение настроения вплоть до депрессии, беспокойство, чувство страха, явления повышенной возбудимости, нервозность и др.), возможны диспептические нарушения (потеря аппетита, гиперсаливация, обложенность языка, отрыжка, боли и тяжесть в эпигастрии, неустойчивый стул). У части больных в качестве предвестников могут быть чувство разбитости и ломоты в теле, быстрая утомляемость, дизурические расстройства, боли в области сердца, повышение артериального давления. Многие из перечисленных симптомов и синдромов отмечаются и в период острого приступа.
Можно выделить атипичные формы подагры:
- ревматоидоподобная - симметричные артриты проксимальных межфаланговых суставов кистей;
- периартритическая - локализация процесса в сухожилиях и бурсах при интактных суставах;
- псевдофлегмонозная - моноартрит с ярким воспалением околосуставных тканей, лихорадка.
Интермиттирующая подагра характеризуется возникновением повторных приступов острого подагрического артрита и наличием бессимптомных (светлых) промежутков. Болевой синдром выражен в меньшей степени, чем при остром подагрическом артрите. У больных выявляются тугоподвижность суставов, легкий артикулярный хруст и дефигурация за счет пролиферативных изменений в мягких тканях суставов. Частое повторение приступов с вовлечением многих суставов является прогностически неблагоприятным.
Поражение суставов при интермиттирующем подагрическом артрите характеризуется полным обратным развитием всех суставных проявлений и восстановлением функций суставов в межприступном периоде.
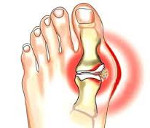
Подагра – ревматическая патология, вызванная отложением кристаллов солей мочевой кислоты – уратов в суставах, затем в почках. Клиника подагры характеризуется рецидивирующими и прогрессирующими приступами артрита с интенсивными болями и формированием тофусов – подагрических узелков, приводящих к деформации суставов. В дальнейшем поражаются почки, может развиться мочекаменная болезнь и почечная недостаточность. Для диагностики подагры производят исследование синовиальной жидкости на наличие уратов, рентгенисследование пораженных суставов. Лечение подагры направлено на купирование воспаления (НПВС, глюкокортикоиды), снижение уровня мочевой кислоты в крови, нормализацию питания.
МКБ-10
- Классификация подагры
- Симптомы подагры
- Осложнения подагры
- Диагностика подагры
- Лечение подагры
- Прогноз и профилактика подагры
- Цены на лечение
Общие сведения
В основе патогенеза подагры лежат метаболические расстройства, вызванные нарушением регуляции обмена пуринов в организме и ведущие к накоплению мочевой кислоты и ее производных - кислых уратных солей. Увеличенная концентрация мочевой кислоты (гиперурикемия) в плазме крови и отложение уратов является следствием их повышенного синтеза и уменьшения выделения с мочой. Уратные микрокристаллы накапливаются в суставных полостях с развитием подагрического воспаления, а также в почках, вызывая подагрическую нефропатию. Подагра обычно поражает пациентов после 40 лет, при этом у мужчин она выявляется в 20 раз чаще, чем у женщин.

Классификация подагры
В клинике подагры различаются почечная, метаболическая и смешанная формы. Почечная форма подагры характеризуется снижением экскреции мочевой кислоты, метаболическая – излишками ее образования; смешанная форма сочетает умеренные нарушения синтеза и удаления из организма мочевой кислоты.
В зависимости от причин, ведущих к развитию заболевания, подагра может быть первичной либо вторичной. Первичная подагра нередко бывает обусловлена генетическими дефектами и гипофункцией ферментов, участвующих в обмене пуринов и выведении мочевых солей. К факторам развития подагры относится избыточный и однообразный характер питания, повышенное потребление мясной пищи и алкоголя, малоактивный образ жизни. Вторичная подагра является следствием других заболеваний - патологии почек с нарушением их функций, заболеваний крови (лейкозов, лимфомы, полицитемии), псориаза, лекарственной терапии цитостатиками, салуретиками и др. препаратами.
Клиническая классификация выделяет семь форм течения подагры: типичный (классический) приступ острого подагрического артрита, полиартрит по инфекционно-аллергическому типу, подострый, ревматоидоподобный, псевдофлегмонозный, периартритический и малосимптомный варианты.
Симптомы подагры
В клинике подагры различают 3 фазы: преморбидную, интермиттирующую и хроническую.
Преморбидная фаза характеризуется бессимптомной урикемией и еще не является подагрой. На лабораторном уровне гиперурикемия выявляется у 8-14% взрослых. Интермиттирующая фаза подагры характеризуется эпизодами приступов острого артрита, чередующимися с бессимптомными периодами. К проявлениям хронической формы подагры относится образование подагрических узелков (тофусов), хроническое течение подагрического артрита, внесуставные проявления в виде поражения почек (в 50-70% клинических случаев).
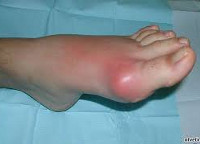
Классический приступ острого подагрического артрита развивается у 50-80% пациентов. Типично внезапное начало, чаще в ночные часы. Первичный приступ подагры нередко бывает спровоцирован алкоголем, жирной пищей, травмой, переохлаждением. Приступ подагры характеризуется резчайшими болями в области плюснефалангового сустава 1-го пальца стопы, фебрильным синдромом, опуханием сустава, блеском и гиперемией кожи над ним, нарушением функции сустава. Через 3-10 суток приступ подагры стихает с исчезновением всех признаков и нормализацией функций. Повторная подагрическая атака может развиться спустя несколько месяцев и даже лет, однако с каждым разом промежутки между приступами укорачиваются. У мужчин первичный приступ подагры чаще протекает по типу моноартрита с поражением суставов стопы, у женщин – олиго- и полиартрита с вовлечением суставов кисти.
Полиартрит по инфекционно-аллергическому типу при подагре развивается у 5% пациентов. Такая форма течения подагры характеризуется мигрирующими болями во множественных суставах, быстрым регрессом признаков воспаления, как и в случае клиники инфекционно-аллергического полиартрита. Для подострого варианта течения подагры характерны типичная локализация боли в первом плюснефаланговом суставе и умеренно выраженные признаки поражения. При подострой подагре у молодых пациентов возможно развитие моно- или олигоартрита средних и крупных суставов.
Ревматоидноподобная форма подагры отличается первичной заинтересованностью суставов рук в виде моно- или олигоартрита. При псевдофлегмонозном типе подагры наблюдаются моноартриты различной локализации с воспалением сустава и парасуставных тканей, лихорадка. По клинике данный вариант напоминает течение флегмоны либо острого артрита. Малосимптомный вариант течения подагры характеризуется слабо выраженной, стертой симптоматикой – небольшой болью, слабой гиперемией кожи в зоне поражения.
Для периартритической формы подагры свойственно поражение бурс и сухожилий (чаще пяточных) при сохранных суставах. В дальнейшем присоединяются явления хронического подагрического полиартрита с поражением суставов ног, их дефигурацией и скованностью; деформации суставных тканей, костные разрастания; контрактуры, хруст в коленных и голеностопных суставах, неполные вывихи пальцев. На этом фоне продолжаются атаки подагры с возможным развитием подагрического статуса – не стихающего обострения артрита с хроническим воспалением парасуставных тканей за счет их инфильтрации солями. В результате тяжелых приступов подагры пациенты теряют трудоспособность и двигательную активность.
При длительном анамнезе подагры (дольше 5-6 лет) и гиперурикемии высокой степени появляются специфические признаки - тофусы или подагрические узелки, представляющие собой скопление кристаллов уратов в мягких тканей. Излюбленными участками локализации тофусов служат ушные раковины, подкожная клетчатка предплечий, локтей, пальцев рук, стоп, голеней, бедер. Во время приступов подагры тофусы могут вскрываться с выходом наружу беловатого отделяемого.
Осложнения подагры
Гиперурикемия и накапливание уратных солей при подагре приводит к их отложению в почках с развитием нефропатии; подагрического нефрита, характеризующегося протеинурией, микрогематурией, цилиндрурией; артериальной гипертензией с последующим переходом в хроническую почечную недостаточность.
У 40 % пациентов отмечается развитие мочекаменной болезни с почечными коликами на высоте приступа подагры, осложнениями в форме пиелонефрита.
Диагностика подагры
Пациентам с подозрением на подагру рекомендована консультация ревматолога и уролога. Общий анализ крови вне подагрической атаки не изменен; в период приступа отмечается нейтрофильный сдвиг лейкоцитарной формулы влево, нарастание СОЭ. Биохимическое исследование крови при обострении подагры выявляет увеличение мочевой кислоты, фибрина, серомукоида, сиаловых кислот, гаптоглобина, γ- и α2- глобулинов.
По рентгенографии суставов характерные изменения выявляются при хроническом подагрическом полиартрите. Рентгенологическая картина обнаруживает наличие остеопороза, на фоне которого определяются очаги просветления в области эпифизов и суставов размером до 2- 3 см ; при глубокой запущенности процесса - разрушение костных эпифизов с их замещением скоплением уратных масс. Специфические признаки подагры на рентгенограммах определяются по истечении 5 лет от манифестации заболевания.
Для взятия суставной жидкости проводят пункцию сустава. Микроскопический анализ синовиальной жидкости при подагре показывает наличие в ней микрокристаллов урата натрия. При исследовании материала, полученного при биопсии тофусов, обнаруживаются кристаллы мочевой кислоты. Во время УЗИ почек определяются уратные конкременты.
Диагностическими маркерами подагры являются:
- микрокристаллические ураты в синовиальной жидкости;
- лабораторно подтвержденные тофусы с отложением кристаллических уратов;
- наличие не менее шести из перечисленных далее признаков: присутствие в анамнезе более одной острой атаки артрита; максимальные признаки воспаления сустава в острой фазе; покраснение кожи над воспаленным суставом; моноартикулярный тип поражения; боль и припухлость I плюсне-фалангового сустава с одной стороны; односторонний характер поражения свода стопы; тофусоподобные узелки; асимметричная припухлость сустава; гиперурикемия; рентгенологически определяемые субкортикальные кисты без эрозии; отсутствие роста микрофлоры при бакпосеве суставной жидкости.
Лечение подагры
Основным принципом терапии подагры является контроль содержания мочевой кислоты путем подавления ее продукции и ускорения выведения из организма. Назначается диета, исключающая потребление рыбных и мясных бульонов, мяса животных, почек, печени, легких, алкоголя. В рационе питания вводится ограничение на бобовые и овощные культуры (фасоль, горох, бобы, шпинат, щавель, редис, баклажаны, спаржу, цветную капусту), грибы, икру, некоторые виды рыбы (сардины, балтийскую сельдь и др.). При подагре потребность в калориях удовлетворяется за счет углеводистой пищи, поэтому пациентам следует контролировать свой вес. В умеренных количествах разрешается употреблять в пищу яйца, крупы, нежирную рыбу, баранину, говядину. При подагре требуется ограничение солевой нагрузки и прием достаточного объема жидкости (до 3-х литров в сутки).
Медикаментозный подход к терапии подагры направлен на купирование острых подагрических атак, их предотвращение в дальнейшем, предупреждение отложения уратов в суставах и почках. Для купирования приступов подагры используются НПВП (индометацин), растительные алкалоиды (колхицин), местные мази и гели. В качестве антирецидивной терапии при подагре назначается колхицин в малых дозах или антигиперурикемические препараты. Целью лечения подагры является понижение концентрации мочевой кислоты в крови в 2 раза ниже нормы, требуемое для растворения уратных кристаллов. Для активизации выведения мочевой кислоты производится назначение урикозурических препаратов - пробенецида, сульфинпиразона, азапропазона, бензбромарона. К средствам, ингибирующим продукцию мочевой кислоты, относятся аллопуринол.
При атипичной форме подагры, протекающей со скоплением внутрисуставного выпота, производится его пункционная эвакуация. Проведение сеансов экстракорпоральной гемокоррекции направлено на снижение концентрации мочевой кислоты и уратных солей, подавление воспаления и снижение дозировки принимаемых препаратов. Физиотерапевтическое и курортное лечение при подагре проводится в ремиссионной стадии. Проведение УФО области заинтересованного сустава в острую фазу в ряде случаев помогает прекратить начавшийся приступ подагры.
Прогноз и профилактика подагры
Своевременное распознавание и начало рационального лечения дает прогностически благоприятные результаты. Факторами, усугубляющими прогноз подагры, являются молодой (до 30 лет) возраст, сочетание мочекаменной болезни и инфекций мочевыделительного тракта, отягощенный соматический анамнез (сахарный диабет, артериальная гипертензия), прогрессирование нефропатии.
Необходимость профилактики подагры следует учитывать при проведении химиотерапии, а также у пациентов с угрозой распада и некроза опухоли. С первого дня курса химиотерапевтического лечения необходимо назначение гипоурикемических препаратов (аллопуринола). Профилактика новых обострений подагры зависит от соблюдения водно-солевого режима, диеты, контроля массы тела. При наличии родственников, страдающих подагрой, другим членам семьи рекомендуется следить за уровнем мочевой кислоты.
Подагра представляет собой хроническое заболевание обменного характера, которое возникает из-за нарушения метаболизма мочевой кислоты. Как следствие – отложение ее солей (уратов) в различных суставах, почках и коже. Чаще страдают мужчины старше 40 лет, но в последнее время стали нередки случаи подагры среди женщин.

У многих людей увеличение концентрации мочевой кислоты в организме может ничем не проявляться (так называемая бессимптомная гиперурикемия). Ее могут выявить совершенно случайно в биохимическом анализе крови при прохождении медосмотров.
Однако, постоянная и длительная гиперурикемия неизбежно приведет к тканевым поражениям из-за отложения солей. Важно то, что она сама является фактором риска возникновения патологии сердца и сосудов. Поэтому выявив повышенное содержание мочевой кислоты в крови, необходимо обратиться к врачу для своевременной коррекции метаболических нарушений. Это позволит провести профилактику не только подагры, а и других обменных процессов.
Симптомы
Клинические проявления заболевания зависят от течения заболевания. Подагра может быть острой, подострой и хронической. Интенсивность симптомов определяется именно остротой воспалительного процесса, а при длительном существовании болезни присоединяется поражение других органов (почек, сердечно-сосудистой системы).
Как правило, подагра начинается с острого приступа артрита. Чаще всего при этом поражается первый плюсне-фаланговый сустав на стопе. Пациенты помнят день и время возникновения первого приступа, поскольку он заставляет их забыть обо всех остальных делах.
Характерна сильная боль, покраснение, отечность и повышение кожной температуры в области сустава большого пальца ноги. Возникая ночью, подагрическая атака не дает заснуть, даже легкое прикосновение к коже ноги усиливает боль. Провоцировать приступ могут:
- Употребление алкогольных напитков и продуктов с высокой концентрацией пуринов.
- Травмы сустава, ушибы.
- Острые респираторные инфекции.
- Физическое и нервное переутомление.
- Переохлаждение.
- Прием некоторых лекарств.
Приступ артрита через несколько дней может пройти и без приема лекарств. Никаких нарушений в суставах не наблюдается.
Подострая (интермиттирующая) подагра

Если атаки артрита возобновляются после недлительных светлых промежутков, то можно говорить об интермиттирующей подагре. Боли при этом беспокоят меньше, но характерны деформация пораженных суставов и нарушение движений в них. Если наступает межприступный период, то все симптомы исчезают, а суставные функции полностью восстанавливаются.
В случае хронизации процесса наблюдается неполное исчезновение симптомов в период между приступами. Длительный воспалительный процесс может охватывать многие суставы (голеностопные, коленные, локтевые, кистей рук) с развитием полиартрита. Происходит их деформация и нарушение функции.
Хроническое течение подагрического артрита сопровождается отложением уратов во многих тканях (тофусы) и вовлечением в патологический процесс внутренних органов.
Необходимо очень серьезно отнестись к болезни, поскольку при длительном течении нередки случаи инфарктов и смерти от сердечно-сосудистой патологии.
Лечение
Лечить подагру необходимо с учетом формы заболевания и ее клинических проявлений. Существуют методы терапии, которые можно использовать при остром приступе или обострении хронического артрита, а есть средства, применяемые пациентами постоянно. Кроме того, обязательным будет соблюдение общих принципов лечения заболевания.
Терапия должна воздействовать на все возможные звенья патологического процесса и состоять из комплекса методов:
- Диета.
- Медикаментозное лечение.
- Физиотерапия.
- Бальнеотерапия.
- Нетрадиционные средства.
Назначить те или иные методы лечения может только врач! Применение определенных средств без учета показаний может быть не только неэффективно, но и опасно.

Большое значение отводится лечебному питанию при подагре. Поскольку существуют определенные продукты, провоцирующие приступы артрита, то исключение их из рациона является строго обязательным.
Нельзя употреблять в пищу наваристые бульоны, копчености и консервы, жирное мясо и рыбу, печень, почки и язык.
Нежелательны бобовые, щавель, шоколад, крепкие кофе и чай. Такие продукты содержат много пуринов – веществ, которые метаболизируются с образованием мочевой кислоты. Ограничение поступления в организм таких веществ – необходимая составляющего любого лечения подагры.
Использование лекарственных препаратов при подагре должно быть четко дифференцированным. Существуют препараты, назначение которых необходимо только при обострении воспалительного процесса, а есть те, что применяются в качестве базисной терапии для снижения уровня мочевой кислоты в крови. Поэтому терапия заболевания состоит из купирования острых приступов и поддерживающего лечения.
Основной целью терапии острого артрита является снятие боли, воспаления и отека в суставах. Поскольку симптомы подагры довольно неприятны, то основным требованием к препаратам будет скорость наступления эффекта и его выраженность.
В настоящее время для этого применяют:
- Колхицин.
- Нестероидные противовоспалительные препараты.
- Гормоны (глюкокортикоиды).
Использование этих средств должно быть кратковременным, поскольку при длительном курсе высок риск побочных эффектов. В любом случае схемы и курс лечения назначает врач с учетом всех противопоказаний.
При любом течении болезни совершенно необходимым будет использование препаратов, ускоряющих выведение и замедляющих синтез мочевой кислоты. Основные средства от подагры из этой группы – аллопуринол и бензобромарон. Их прием должен быть длительным и осуществляться под контролем биохимического состава крови и с периодическим врачебным осмотром.
Также лечить болезнь можно мазями из противовоспалительных препаратов и димексида, которые накладываются на пораженные суставы ног.

Более эффективно лечить подагрический артрит можно при сочетании лекарств с физическими методами воздействия. Они оказывают дополнительный обезболивающий и противовоспалительный эффекты, способствуют более быстрому стиханию остроты процесса. При этом используют:
- Электрофорез лекарств.
- УФ облучение.
- Магнитотерапию.
- Лечение лазером.
- Парафинотерапию.
- Грязелечение.
- Бальнеотерапию.
Лечить подагру с применением отдельных компонентов физиотерапии можно и дома: использовать лечебные грязи, принимать солевые и йодо-бромные ванны, парить ноги в лекарственных растворах.
Не теряют актуальности при лечении подагры в домашних условиях народные методы. Фитотерапевты рекомендуют применение лекарственных трав и других природных компонентов. Существует множество рецептов, как можно лечить подагру:
- Настой брусники, травы вереска, листьев березы.
- Настой смеси зверобоя, липы, бузины, ромашки.
- Настойка из смеси агавы, чеснока, стручкового перца и коровьего костного мозга со скипидаром, камфорным маслом и барсучьим салом.
- Настойка листьев или цветков сирени, корней шиповника, травы цикория.
- Отвары из ромашки, лаврового листа, корней шиповника, еловых шишек.
Также рекомендуют ставить компрессы при подагре из животного жира, применять растирание ног настойкой на мертвых пчелах, делать уксусно-йодные примочки с цветками календулы, использовать мази из меда, активированного угля.
При стихании воспаления смело можно использовать лечебные ванны и парить ноги. Это позволяет ускорить кровообращение и доставку питательных веществ, окажет согревающий и противовоспалительный эффект.
Широко применяют ванны из настоя шалфея, ромашки. Можно также парить ноги с отваром овсяной соломы, хозяйственным мылом и солью, йодом.
В лечении подагры нужно использовать только безопасные и эффективные методики. Правильный комплекс терапии может подобрать только врач, не лечите подагру препаратами и народными средствами самостоятельно!
Бесплатные дни первичного приёма для льготных категорий граждан в субботу и воскресенье.
При необходимости курса лечения от 35 000 руб. действует скидка 10% при полной единовременной оплате курса лечения.
Для льготных категорий граждан скидка 5% на все услуги клиники.
*Скидки и акции не суммируются.
Подагра
Симптомы
- острая приступообразная боль в суставах и околосуставных частях;
- ноющие боли в суставах в ночное время суток (в состоянии покоя);
- общая слабость;
- кожный зуд;
- покраснение кожи вокруг пораженного участка;
- повышенная чувствительность сустава;
- выраженный отек;
- кожа над пораженным суставом горячая на ощупь;
- повышенное потоотделение;
- озноб;
- повышенная температура и артериальное давление;
- потеря аппетита;
- приступы тошноты;
- чувство недомогания;
- расстройства ЖКТ.

Подагра носит грозный характер и если не акцентировать внимание на симптоматику, или заниматься самолечением патологии, то можно довести ситуацию до крайней стадии. Когда воспалительный процесс охватывает околосуставные ткани, развивается стойкая деформация суставов, нарушается их подвижность, вплоть до полной недееспособности. Негативное влияние подагры сказывается не только на физическом состоянии пациента, но и на эмоциональном фоне. Многие пациенты отмечают, что приступы носят сильнейший болевой синдром, не сравнимый не с одним болевым ощущением за всю свою жизнь.
Классификация подагры
Заболевание данного типа обусловлено унаследованными генетическими дефектами в обменных процессах мочевой кислоты, которые участвуют в процессе утилизации и выведении солей из организма. К причинам, спровоцировавшим приступ первичной подагры можно отнести: ожирение, алкоголизм, малоподвижный образ жизни, вредные привычки, употребление большого количества пищи с высоким содержанием пуриновых оснований.
Вторичный тип заболевания характеризуется развитием подагры на фоне заболеваний почек, опухолевидных процессов, псориаза, заболеваний крови, на фоне приема некоторых лекарственных препаратов (мочегонных, противоопухолевых и других).
Виды подагры
– данный вид подагры характеризуется скоплением солей мочевой кислоты в одном суставе. В 60% случаях подагра охватывает большой палец ноги.
– редкая форма подагры, которая встречается всего в 15-20% случаев, при которой воспаляются сразу несколько суставов. Полиартикулярная подагра чаще всего встречается у людей преклонного возраста, поражая стопы, колени, запястья, руки или голеностопные суставы одновременно.
Стадии развития подагры
1. Преморбидная стадия
Начальный этап зарождения подагры, анализ крови может показать повышенное содержание мочевой кислоты, при этом никаких симптомов не наблюдается. Иногда может простреливать в области почек. Этот этап может протекать не один год без выраженных симптомов, а дать о себе знать уже на более поздней стадии. Все зависит от индивидуальных особенностей и количества потребляемых продуктов с высоким содержанием пуриновых соединений.
2. Интермиттирующая стадия
Этот этап заболевания проявляется в виде чередования первой (преморбидной) стадии, которая протекает бессимптомно, и приступов обострения. Для данной стадии подагры характерны приступы резких болевых ощущений, в основном в ночное время суток. Продолжительность приступа боли может колеблется от 2 до 7 дней. В течение всего периода обострения боль не стихает, пораженный участок опухает и краснеет, до места поражения не дотронуться, приступ может сопровождаться температурой. Приступ сходит на нет также внезапно, как и начинается.
3. Запущенная стадия
Эта стадия самая опасная, так как количество накопленной мочевой кислоты в организме достигает максимума и почки уже не справляются с ее выведением. Отмечается появление тофусов – узелки различного диаметра, образующиеся в результате большого скопления кристаллов солей, локализующиеся в мягких тканях около суставов. На коже, на ушных раковинах, на внутренних органах начинают появляться бляшки. При запущенном состоянии образуются свищи.

Группа риска
- Мужчины после 40 и женщины после климакса.
- Лица, употребляющие субпродукты (консервы), жирные продукты животного происхождения.
- Люди с генетической предрасположенностью. Будьте осторожны, если кто-то из родственников страдал этой болезнью.
- Пациенты, страдающие ожирением.
- Злоупотребляющие алкоголем.
Симптомы заболевания
- Острая боль возникает внезапно, чаще ночью или рано утром.
- Наблюдается отек и покраснение сустава (может нескольких сразу).
- Чаще всего поражаются суставы большого пальца стопы, реже коленный сустав, суставы рук.
- Интенсивная боль, даже легкое прикосновение к суставу может быть невыносимо болезненным.
- Ограничение подвижности сустава.
Чем опасна подагра
Без адекватного лечения подагра быстро прогрессирует, особенно у пациентов зрелого и преклонного возраста. Без соответствующей терапии возможны серьезные осложнения.
Подагрический артрит
Мочевая кислота, в виде кристаллов (тофусы) откладывается во всех частях тела. Когда такие отложения застревают в суставах или околосуставных тканях, происходит сильное воспаление. Оно и приводит к сильным болям и лихорадке
Мочекаменная болезнь
Кристаллы, возникающие при подагре, часто образуются в почках. Они становятся главной причиной почечной недостаточности и в итоге приводят к смерти больного
При подагре камни в почках могут образовываться на всех стадиях развития болезни, исключая первую
Стадии заболевания
Бессимптомная гиперурикемия
Как и следует из названия, протекает без симптомов. Но в это время в организме накапливается мочевая кислота. Заканчивается этот период первыми приступами подагры
Острый подагрический артрит
Первый приступ подагры. Происходит он из-за резкого скачка уровня мочевой кислоты в организме пациента. Как правило обострение происходит ночью. В течение суток приступ нарастает и проходит только через несколько дней
Межкритический период
Это временной отрезок между обострениями подагрического артрита. Боль в этот период обычно отсутствует, но сустав при этом продолжает разрушаться. Этот промежуток считается самым подходящим для эффективного лечения подагры
Хронические подагрические отложения в суставах
Появляются при высоком содержании мочевой кислоты в крови, которое сохраняется на протяжении нескольких лет. В это время подагрические приступы становятся сильнее, а промежутки между ними короче.
Развитие болезни приводит к тому, что люди в итоге не могут передвигаться без помощи костылей или инвалидного кресла
Методы лечения подагры
После прохождения полного курса и восстановления нормального уровня мочевой кислоты, пациент даже может позволить себе некоторое отхождение от прописанной диеты.
Диета на период лечения:
Исключить употребление жирных продуктов животного происхождения, субпродуктов (консервов, колбас), газированных напитков, алкоголя.
Необходимо употребление достаточного количества воды и продуктов растительного происхождения.
Медикаментозная терапия при подагре направлена на снижение уровня мочевой кислоты в организме пациента, купирование острого воспалительного процесса и снятие боли.
- Инновационные препараты, направленные на снижение мочевой кислоты в крови пациента.
- Лекарственные средства европейских разработок, способствующие рассасыванию кристаллов в организме (тофусов).
- Специализированные лекарства, снимающие воспаление и восстанавливающие ткани.
- Лазеротерапия.
- Озонотерапия.
- Рефлексотерапия.
- Прописанные доктором физические нагрузки.
Советы от врача
- Не подвергайте больной сустав нагрузкам. Необходимо периодически фиксировать его в приподнятом положении и прикладывать лед на 15-30 минут 2-3 раза в день, пока боль не утихнет.
- Исключите аспирин. Он может вызывать скачки уровня мочевой кислоты в крови и усиливать приступы.
- Регулярно измеряйте уровень мочевой кислоты — он не должен превышать 60 мг/л.
- Делайте зарядку. Каждый день не менее получаса посвящайте физкультуре.
- Пейте не менее двух литров чистой воды в день.
- Сдайте анализ крови на определение уровня важнейших минералов и витаминов.
- При необходимости дополните рацион хорошим витаминно-минеральным комплексом. Особенно важно для больных подагрой обеспечить себя витамином C.
- Исключите газированные напитки и порошковые соки с фруктозой.
- Исключите алкоголь.
- Пересмотрите свой рацион в пользу овощей, фруктов и круп.
- Употребляйте не более 120 граммов животного белка в день, избегайте субпродуктов и жирных колбас.
После нашего курса лечения уйдет боль, вернется былая подвижность, а при соблюдении рекомендаций врача вы сможете навсегда забыть о подагре.
Запишитесь на прием
Факт №18 – Видеонаблюдение для вашей безопасности
Читайте также:


