Хондропатия коленного сустава что это такое и как лечить
Хондромаляция коленного сустава — распространенная болезнь опорно-двигательной системы. На нее приходится 10-19% случаев всех дегенеративно-дистрофических заболеваний коленного сустава. Патология чаще встречается у молодых людей.

При хондромаляции обычно страдает пателлофеморальное сочленение. Вначале у больного разрушается хрящ, покрывающий заднюю поверхность надколенника. В дальнейшем в патологический процесс распространяется на другие части коленного сустава, приводя к развитию остеоартроза.
Насколько эффективна консервативная терапия
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Заболевание чаще всего развивается у спортсменов и лиц, выполняющих тяжелую работу. Поэтому при хондромаляции нужно откорректировать режим тренировок и ограничить физические нагрузки. Но это далеко не всегда помогает победить болезнь.
Основным фактором, провоцирующим развитие хондромаляции, является нестабильность надколенника. Она приводит к его гипермобильности и травматизации суставных хрящей. Логично, что фиксация надколенника в нужном положении замедляет разрушение хрящевой ткани, помогая избежать развития артроза.
Мероприятия, помогающие стабилизировать надколенник:
- регулярное выполнение упражнений, укрепляющих четырехглавую и медиальную широкую мышцы бедра;
- тугое эластическое бинтование коленного сустава;
- фиксация надколенника с помощью бандажа или ортопедического аппарата.
Перечисленных мероприятий достаточно для облегчения болей в колене, которые появляются при хондромаляции. Однако они не помогают затормозить дегенеративные процессы, которые происходят в хрящах, и заболевание постепенно прогрессирует.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Таблица 1. Препараты для лечения хондромаляции коленного сустава.
Хирургические методы лечения
Оперативное вмешательство обычно требуется людям с хондромаляцией коленного сустава 2-3 степени. Его основная цель – стабилизация надколенника с фиксацией в биомеханически правильном положении.
Виды операций, которые выполняют при хондромаляции:
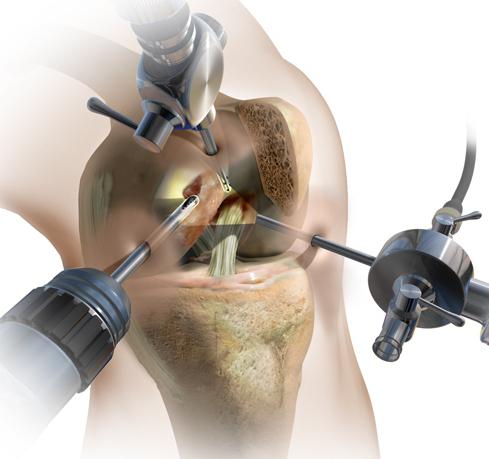
- лечебно-диагностическая артроскопия. Позволяет увидеть дегенеративные изменения хрящей и установить стадию болезни. В ходе манипуляции врачи могут удалять фрагменты разрушенной хрящевой ткани и промывать полость сустава. При необходимости хирурги мобилизируют наружный край надколенника, тем самым восстанавливая его подвижность и функции пателлофеморального сочленения;
![]()
- мобилизация надколенника путем миофасциотомии и артролиза. В ходе операции врачи вскрывают полость сустава и удаляют имеющиеся там фиброзные спайки. Вместе с этим хирурги рассекают часть мышц и сухожилий, мешающих физиологическим движениям надколенника. Все это помогает восстановить нормальную биомеханику коленного сустава;
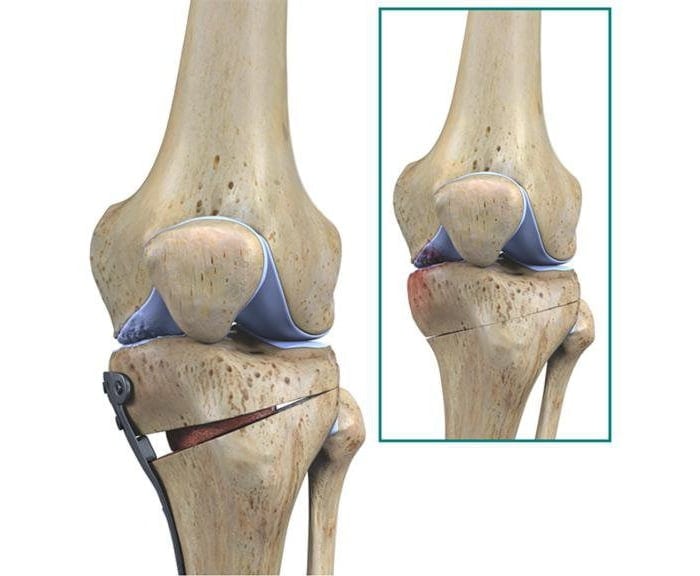
- корригирующие остеотомии. Используются при хондромаляции 2-3 степени и артрозе коленного сустава, которые сопровождаются нарушением оси нижней конечности. Суть остеотомий заключается в иссечении небольших фрагментов бедренной или большеберцовой костей. Это позволяет убрать контрактуры и восстановить подвижность колена. Остеотомию могут делать открытым или закрытым (артроскопическим) способом;
![]()
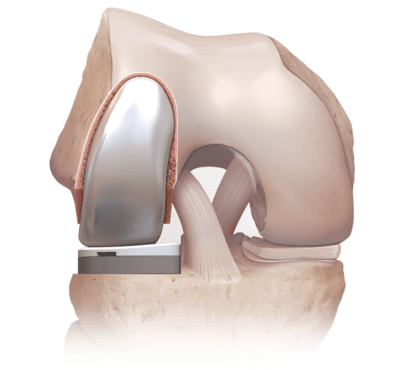
- частичное эндопротезирование. Выполняют, если развился массивный остеоартроз пателлофеморального сочленения. В ходе операции врачи заменяют разрушенную часть сустава искусственным протезом. Такое хирургическое вмешательство — более радикальное, но эффективное.
![]()
Артроскопическое лечение все чаще сочетают с внутрисуставным введением препаратов гиалуроновой кислоты. Подобная тактика нивелирует негативное влияние промывной жидкости на состояние хрящей. Гиалуроновая кислота восстанавливает нормальный состав и структуру синовиальной жидкости, препятствуя дегенерации хрящевой ткани.
Целесообразность промывания суставной полости в ходе артроскопии все еще вызывает споры среди врачей. А вот диагностическая ценность артроскопического исследования ни у кого не вызывает сомнений. Сегодня манипуляция — часть подготовки к хирургическому вмешательству.
Возможности восстановления хрящевой ткани
Поскольку при хондромаляции у человека страдают суставные хрящи, их восстановление является перспективным методом лечения болезни. С этой целью в медицине используют методики клеточной инженерии. Их суть заключается в культивации собственных хондроцитов человека с их дальнейшей имплантацией под надкостницу. Такое лечение показано молодым пациентам с небольшими (2-4 см 2 ) дефектами хрящевой выстилки сустава.
Ученые работают над созданием искусственных хрящей, которые можно было бы имплантировать пациентам путем артроскопии. Но существующие на данный момент методики несовершенны, из-за чего их пока что не внедряют в клиническую практику.
Для восстановления хрящевой ткани используют препараты из группы хондропротекторов. Эти лекарства действуют медленно и не всегда оправдывают ожидания пациентов.
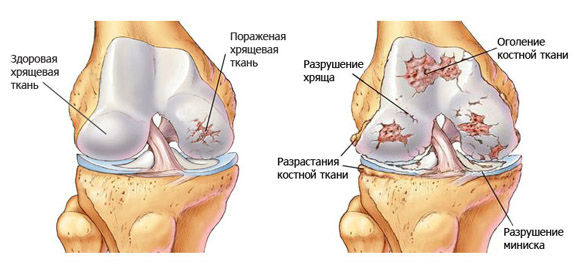
Хондропатией коленного сустава называется патология, развивающаяся из-за нарушения питания хрящевых и костных тканей и их дальнейшего асептического некроза. Существует несколько видов этого заболевания, но причины их возникновения пока окончательно не выяснены. Клинически хондропатия колена проявляется суставными болями, усиливающимися при ходьбе, ограничением движений. Лечение чаще консервативное, но при тяжелом течении патологии пациентам показано хирургическое вмешательство.
Описание заболевания
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Хондропатия начинает развиваться в детском или подростковом возрасте, поражая трубчатые кости ног, хрящевые ткани. Для нее характерно доброкачественное хроническое течение. Патология хорошо поддается лечению, редко становится причиной осложнений со стороны опорно-двигательной системы.
Деструктивные изменения в колене возникают из-за нарушения процессов метаболизма на фоне ухудшения кровообращения. Возникает дефицит питательных веществ, что приводит к разрушению той части кости, которая подвергается наибольшим статическим и динамическим нагрузкам. Деструктивный процесс протекает в несколько этапов:
Всего хондропатия длится около 3 лет. Но только в редких случаях происходит полноценная регенерация костных тканей при отсутствии медицинской помощи — обычно выявляется более или менее выраженная остаточная деформация. А при своевременном диагностировании патологии и проведении лечения удается полностью восстановить кость, формирующую коленный сустав.
Основные виды
Чаще всего коленные суставы поражаются болезнью Осгуда-Шлаттера и хондропатией надколенника. От вида патологии зависит не только выраженность клинических проявлений, но и терапевтическая тактика. Несмотря на схожесть патогенеза, заболевания разнятся длительностью течения и локализацией поврежденных участков кости.
Это хондропатия бугристости большеберцовой кости, которая развивается у детей 12-15 лет, преимущественно у мальчиков. На начальном этапе патологии в области колена наблюдается небольшая припухлость. Затем ребенок ощущает боль, усиливающуюся при движении, особенно при подъеме или спуске по лестнице. Она возникает также при опоре на колено, сгибании или разгибании сустава. Но в целом коленное сочленение функционирует нормально, не происходит какого-либо ограничения движений. Болезнь Осгуда-Шлаттера хорошо поддается консервативному лечению, проходит без последствий.
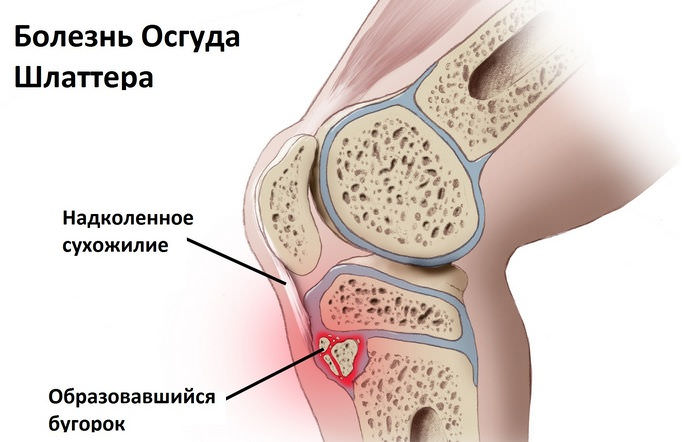
Заболевание также чаще всего диагностируется у мальчиков 10-14 лет. Хондропатия надколенника развивается в области крепления сухожилий к коленной чашечке, препятствуя поступлению питательных веществ из синовиальной жидкости к хрящевым тканям. Ведущие симптомы патологии — спонтанные боли, выраженность которых повышается при движении или при пальпации коленной чашечки. Если в полости сустава накапливается выпот, то кожа над ним разглаживается, краснеет, становится горячей на ощупь. Длительность течения этого вида хондропатии — несколько месяцев. Интенсивность болевого синдрома постепенно снижается, а затем происходит полное восстановление поврежденных структур.
Причины патологии
Этиология хондропатии коленного сустава не установлена. Наиболее часто заболевание диагностируется у подростков мужского пола, активно занимающихся спортом. Поэтому травматологи предполагают, что толчком к развитию хондропатии становятся избыточные физические нагрузки на пока еще окончательно не сформировавшиеся костные и хрящевые ткани, связочно-сухожильный аппарат. Патология возникает далеко не у всех детей, посещающих спортивные тренировки. Врачи выделяют несколько факторов, провоцирующих поражение коленного сустава:
- повышение и снижение функциональной активности гипофиза, щитовидной железы, надпочечников;
- метаболические расстройства;
- нарушение кровообращения в области колена;
- недостаток в питании микроэлементов, водо- или жирорастворимых витаминов;
- длительное нахождение на ногах.
Выдвигаются версии о генетической предрасположенности к развитию хондропатии, но пока доказательной базы у таких теорий нет.
Симптоматика болезни
У каждого вида хондропатии колена есть свои специфические признаки, часто помогающие диагностировать патологию при первом посещении врача. Но существуют общие клинические проявления, схожие с симптомами многих заболеваний опорно-двигательного аппарата:
- хруст, щелчки, потрескивание при сгибании или разгибании колена;
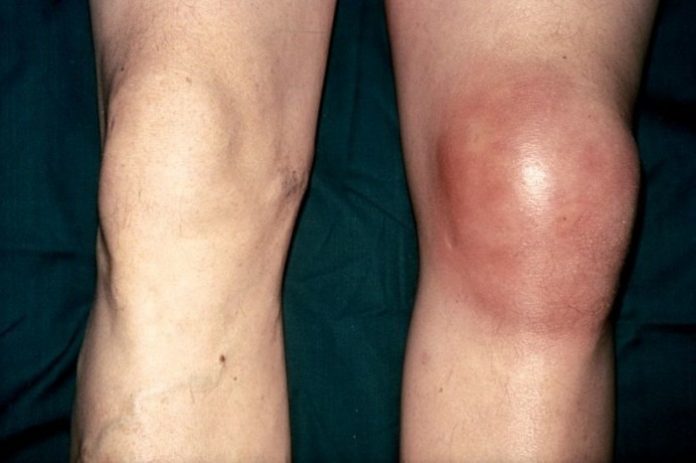
- отечность, гиперемия из-за переполнения кровью сосудов, повышение местной температуры;
- дискомфортные ощущения, а затем болезненность при движении.
Подросток начинает заметно прихрамывать, старается не делать полный упор на стопу, чтобы минимизировать боль. Также возможно ослабление мышц с дальнейшей атрофией, укорочение ноги на несколько сантиметров. При накоплении экссудата в полости сустава и развитии воспалительного процесса происходит ухудшение самочувствия, вплоть до диспепсических расстройств. Изменяется психоэмоциональное состояние больного. Он становится вялым, апатичным, сонливым или, наоборот, раздражительным, вспыльчивым.
Методы диагностики
Диагноз выставляется на основании жалоб пациентов, анамнеза, результатов внешнего осмотра, инструментальных исследований. Обязательно назначаются общеклинические анализы крови и мочи для оценки состояния здоровья. Проводится ряд функциональных тестов, позволяющих определить объем движений в коленном суставе, мышечную силу. Наиболее информативны такие инструментальные исследования:
- рентгенография. На полученных изображениях хорошо заметно уменьшение высоты кости, чередование темных и светлых фрагментов в области пораженных костных тканей, изменение размеров суставной щели;
- МРТ или КТ. С помощью томографии выявляются повреждения соединительнотканных структур, деструкция гиалинового хряща, оценивается кровообращение в области колена.
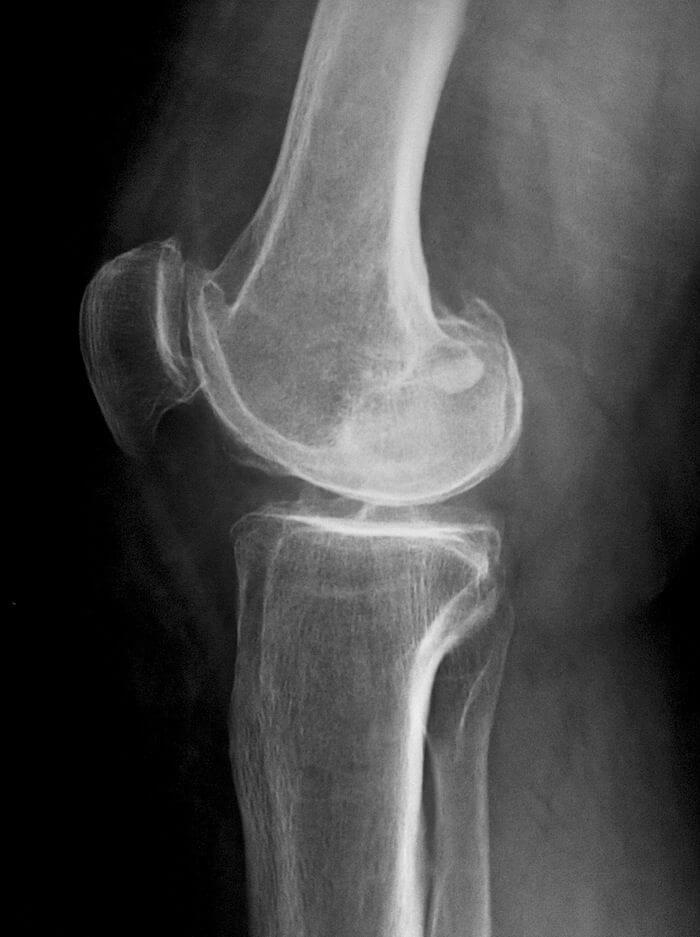
На начальном этапе развития хондропатии используется УЗИ. При необходимости к диагностированию могут привлекаться врачи узких специализаций — невролог, эндокринолог, ортопед.
Эффективные способы лечения
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Хондропатия коленного сустава хорошо поддается консервативной терапии. Хирургическое вмешательство показано обычно при развившихся осложнениях, например, сильной деформации кости. Пациентам рекомендовано ношение ортезов, фиксирующих суставных структуры, предупреждающие их смещение или повреждение. В некоторых случаях может быть наложена гипсовая лангетка.
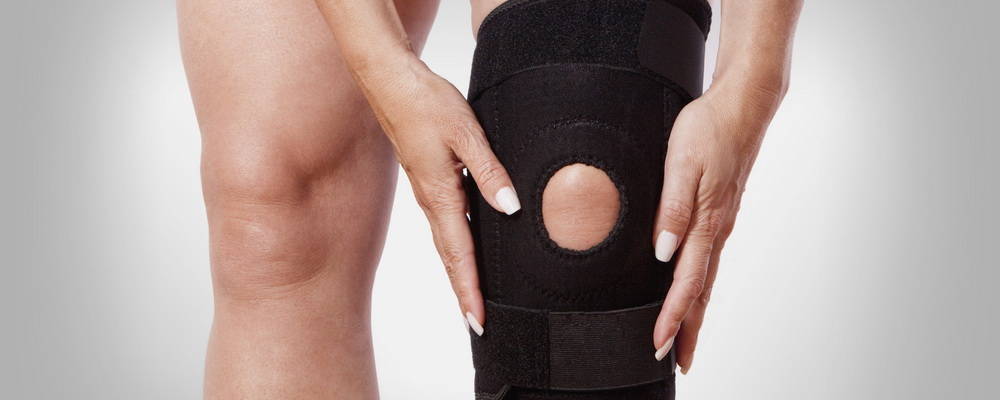
Для устранения болей пациентам назначаются нестероидные противовоспалительные средства. При хондропатии колена они выражены несильно, поэтому используются препараты в форме таблеток, мазей — Нимесулид, Целекоксиб, Кеторол, Фастум, Вольтарен. Так как патология в большинстве случаев поражает детей и подростков, то врач рассчитывает суточные и разовые дозировки с учетом возраста, веса, перечисленных в аннотации противопоказаний.
| Препараты, применяемые для лечения хондропатии коленного сустава | Наименования лекарственных средств | Терапевтическое действие препаратов |
| Системные хондропротекторы | Терафлекс, Структум, Артра, Хондроксид, Алфлутоп, Дона, Хондрогард | Хондропротекторы частично восстанавливают поврежденные хрящевые и костные ткани, улучшают состояние связочно-сухожильного аппарата |
| Препараты с витаминами группы B | Комбилипен, Мильгамма, Нейробион, Нейромультивит, Пентовит | Лекарственные средства усиливают кровоток и улучшают работу нервно-мышечной и сердечно-сосудистой систем |
| Сбалансированные комплексы витаминов и микроэлементов | Мультивит, Витрум, Мультитабс, Центрум, Семевит, Супрадин, Компливит | Препараты оказывают общеукрепляющее, тонизирующее действие, восполняют запасы биоактивных веществ, улучшают работу всех систем жизнедеятельности |

Боли в коленном суставе слабой и средней выраженности, характерные для хондропатий, можно устранить проведением физиотерапевтических процедур. Оздоравливающие мероприятия также стимулируют кровоснабжение хрящей и костей, предупреждают распространение патологического процесса на здоровые ткани. Особенно хорошо зарекомендовали себя в терапии хондропатий следующие физиопроцедуры:
- УВЧ-терапия;
- магнитотерапия;
- лазеротерапия;
- ударно-волновая терапия;
- гальванические токи.
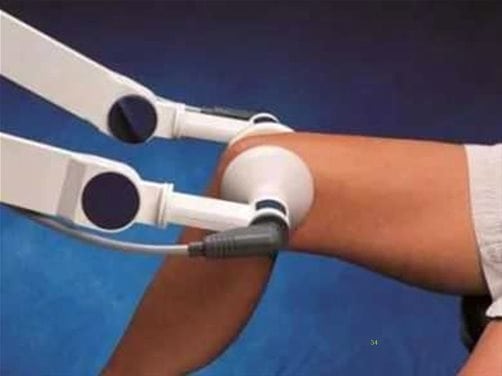
Практикуется наложение на колено аппликаций с озокеритом или парафином. Под воздействием тепла ускоряются регенерация поврежденных структур, выведение шлаков, токсинов, вредных солей. На этапе реабилитации применяется электрофорез или ультрафонофорез с хондропротекторами, витаминами группы B, раствором хлорида кальция.
Так как именно активные спортивные тренировки часто приводят к развитию хондропатий, то врачи рекомендуют пациентам снизить физические нагрузки. Во время терапии следует предпочесть плавание, лечебную физкультуру, гимнастику. Ежедневные занятия помогают укрепить мышечно-сухожильный аппарат колена, не подвергая нагрузкам кости и хрящи.
Допускается выполнение изометрических упражнений для сохранения силовых показателей и мышечной массы. Врачи ЛФК после изучения результатов диагностики нередко позволяют тренировки со штангой или гантелями, но не в положении стоя. А вот пробежки находятся под категорическим запретом. Впоследствии после окончательного выздоровления подросток может вернуться к бегу, футболу, баскетболу.
Неэффективность консервативной терапии на протяжении нескольких месяцев становится показанием для хирургического вмешательства. Артроскопические операции, проведенные малоинвазивным способом, позволяют восстановить разрушенные кости и хрящи, избежав при этом сильного повреждения соединительнотканных структур. Хирург вводит инструменты через небольшие проколы или надрезы кожи над коленом. Манипуляции осуществляются миниатюрными артроскопическими инструментами, а ход операции визуализируется на мониторе.
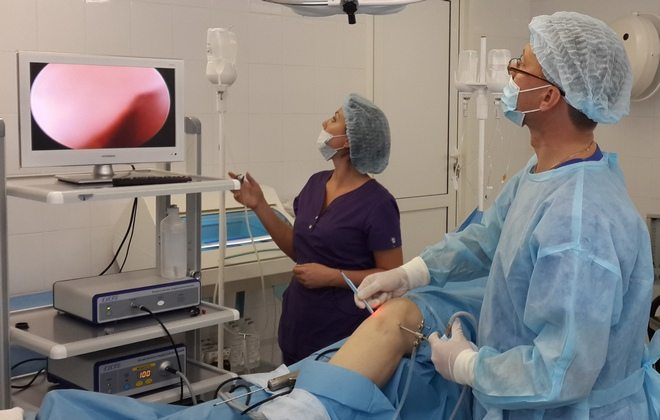
После хирургического малоинвазивного вмешательства пациент ненадолго остается в отделении под присмотром медицинского персонала. Спустя несколько дней он выписывается для дальнейшей реабилитации. На этапе восстановления показаны массажные, физиотерапевтические процедуры, ЛФК.
Средства, изготовленные по рецептам народной медицины, в терапии хондропатий использовать нецелесообразно. Во-первых, они не содержат ингредиентов, способных предотвратить деформацию хрящевых и костных тканей. Во-вторых, народные средства содержат компоненты, часто провоцирующие развитие местных или системных аллергических реакций. В-третьих, большинство лекарственных растений запрещено использовать в лечении детей и подростков.
Когда необходимо обратиться к врачу
Если комплексная терапия начинается на начальной стадии любой хондропатии, то она длится недолго и всегда приводит к полному выздоровлению пациента. Поэтому необходимо обратиться к врачу за медицинской помощью при первых признаках поражения коленного сустава.
Родителям следует насторожиться при участившихся жалобах ребенка на боль после спортивной тренировки или продолжительной ходьбы. Сигналом для обращения к врачу становятся также отечность колена, покраснение кожи, даже легкое прихрамывание.
Возможные последствия, прогноз
При отсутствии лечения хрящевые и костные структуры колена восстанавливаются, но нередко наблюдается их деформация. Впоследствии это может стать причиной развития остеоартроза — прогрессирующего дистрофического изменения сустава, с трудом поддающегося консервативной терапии, приводящего к инвалидизации. При своевременно проведенной терапии прогноз на полное выздоровление благоприятный.
Меры профилактики
Так как причины развития хондропатии пока не установлены, то нет каких-либо специфических мер для ее профилактики. Врачи рекомендуют избегать травмоопасных ситуаций, чрезмерных физических нагрузок, не находиться длительное время на ногах. Из рациона нужно исключить жареные, копченые, жирные продукты. В ежедневном меню должны присутствовать свежие овощи и фрукты, постное мясо, творог, кефир, варенец. Это позволит нормализовать массу тела, восполнить запасы витаминов и микроэлементов.
Хондропатия коленного сустава (или остеохондропатия) – процесс дистрофии хрящевых тканей коленного сустава, сопровождающийся болью и нарушением функции. Возникает в результате снижения трофики (питания) хрящевой ткани. Наиболее частая локализация патологии – нижние конечности.
- Этиология
- Особенности болевого синдрома
- Диагностика
- Основные виды хондропатий коленного сустава
- Болезнь Осгуда Шлаттера
- Хондропатия надколенника
- Лечение
- Профилактика
Этиология

Назвать однозначно определенную причину хондропатии не представляется возможным. Чаще это либо одна из множества причин, либо сочетание факторов. Наиболее часто развитие заболевания обусловлено следующими предполагаемыми причинами:
- Хронические перегрузки хряща коленного сустава, например, при занятиях спортом, определенных видах профессиональной деятельности.
- Врожденные аномалии строения костной ткани.
- Травмы ног с нарушением хряща.
- Неудобная в ношении обувь.
- Наследственные факторы, способствующие развитию болезни.
- Слабость бедренных мышц, удерживающих сустав в стабильном состоянии.
- Физиологические возрастные изменения или нарушения, связанные с артритом у пожилых пациентов.
- Женский пол – широкий таз обуславливает изменение направления нагрузки на колено в сторону усиления;
- Нарушение трофики по ряду причин
О том, что такое остеофиты, можно узнать тут.
Важно! Хондропатия надколенника может возникать у пациентов разного возраста. Однако основные категории, угрожаемые по развитию хондропатии – дети и подростки, у которых костно-мышечная система находится в стадии усиленного роста.
Особенности болевого синдрома
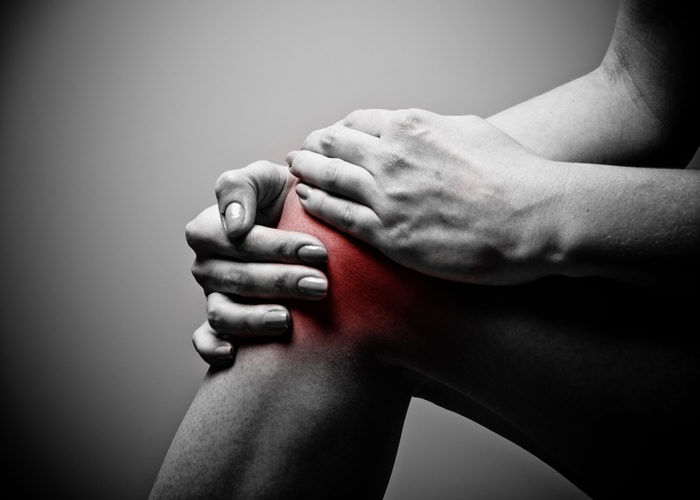
Боль часто возникает после длительного нахождения в положении сидя. Пациенты, которые длительно находятся за рулем автомобиля, могут жаловаться на то, что боль становится сильнее при нажатии на педали. Катание на лыжах, подъем в гору или спуск становятся невозможными вследствие ярко выраженного болевого синдрома. Пациент может жаловаться на ограничение или даже невозможность совершать привычные движения – ходьбу, приседания.
Факт! Если человек постоянно занимается видами спорта, связанными с перманентной нагрузкой на коленные суставы, риск возникновения хондропатии колена резко возрастает. Это может произойти при занятии теннисом, баскетболом, футболом.
Диагностика

При осмотре и проведении диагностических исследований врач выявит следующие признаки патологии:
- Отечность пораженной области.
- Нестабильность надколенника или всего коленного сустава при пальпации.
- Внешнее изменение мышц, обусловленное атрофией.
- Звук при движениях в суставе. Это может быть хруст, скрип.
- Истирание хряща, обнажение костной ткани на рентгенограмме.
- Патологические изменения хрящевой ткани, обнаруживаемые при проведении артроскопии и МРТ.
В запущенных ситуациях при отсутствии лечения происходит тотальная дегенерация хряща. Возможно развитие артроза.
Основные виды хондропатий коленного сустава
Наиболее часто диагностируются два вида хондропатий, для каждого из них характерна своя клиническая картина.
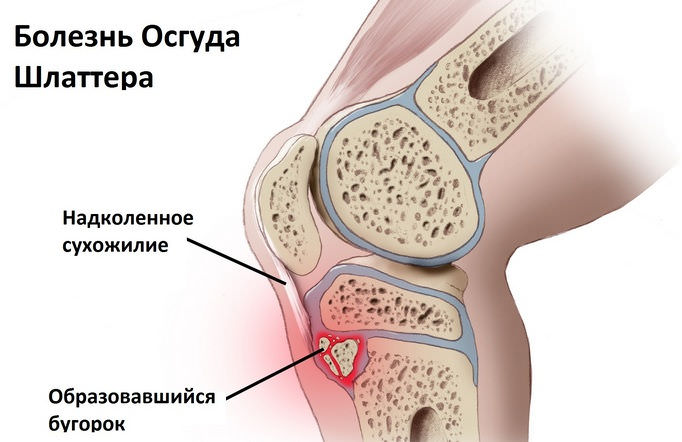
Состояние поражает область бугристости большеберцовой кости. Локализация этого образования – под коленной чашечкой. В соответствующей области происходит постепенное отмирание (некроз) тканей.
После физиологической остановки костного роста болезнь может исчезнуть. Однако пренебрегать походом к врачу при этом состоянии не следует. Неконтролируемое течение остеохондропатии колена может привести к снижению подвижности сустава, атрофии мышц и полной неподвижности конечности.
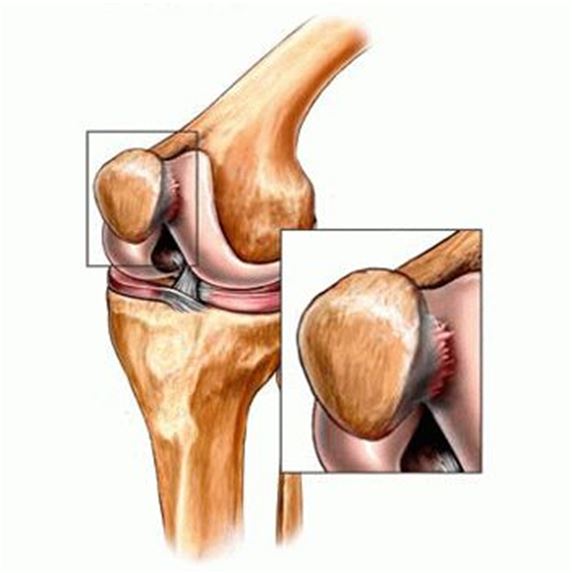
Возникают изменения патологического характера хряща на задней поверхности коленной чашечки. Хрящ в этом месте имеет самую большую толщину, и поэтому потребности его в питании увеличены по сравнению с остальными хрящами. При нагрузке на коленную чашечку и, соответственно, давлении, снабжение хряща питательными веществами нарушается. А поскольку его трофика происходит посредством внутрисуставной жидкости, а не с помощью кровеносных сосудов – при нарушении обмена суставной среды ткань хряща подвергается дегенерации.
Бедренные мышцы отвечают на дистрофию внутреннего слоя коленной чашечки перераспределением нагрузки на сустав. Финальным этапом является нарушение функции коленного сустава, меняется координация движений, коленные рефлексы. В передней части колена возникают боли.
Также рекомендуется прочесть другую статью про аппарат Артромот.
Чаще течение этих болезней благоприятное. Однако нельзя исключать отрыв прикрепляемых к костям связок, который необходимо устранять хирургическим путем.
Лечение
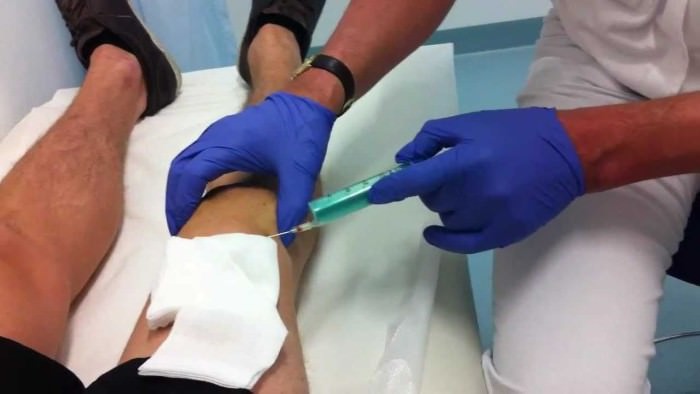
Методы лечения традиционно подразделяются на медикаментозные и хирургические. К медикаментозным способам устранения хондропатии относятся следующие:
- Укрепление хрящей с помощью хондропротекторов, к которым относятся гиалуроновая кислота, хондроитинсульфат.
- Инъекции анестетиков местно при сильном болевом синдроме.
Хирургические методы лечения применяются реже. Основным показанием для них будет выраженная деформация коленного сустава с нарушением функции.
Профилактика
После уменьшения болевого синдрома можно начать заниматься плаванием. При водных процедурах нагрузка на все суставы плавно уменьшается, происходит гармоничное развитие мышечного каркаса. Возможны прогулки на велосипеде, скандинавская ходьба (со специальными палками).
Пациент может вести подвижный образ жизни с низкой нагрузкой на колени: исключить прыжки, особенно на одной ноге, подъемы по лестнице, приседания. Ношение бандажа поможет создать коленному суставу дополнительную защиту. Женщинам рекомендуется заменить обувь на высоком каблуке на более комфортную, на плоской подошве.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Разрушения хрящевой поверхности коленного сустава обычно связывают с дегенеративным дистрофическим процессом (артрозом). Однако артроз — не единственная болезнь, пожирающая хрящи: помимо нее, в ортопедии диагностируют хондромаляцию и хондропатию. Хондропатия встречается сравнительно редко, а вот хондромаляция надколенника — довольно распространенное явление, которое не всегда вовремя замечается.
Хондромаляция коленного сустава: что это такое
Хондромаляцией называют механические повреждения хряща, происходящие из-за травмы или трения суставных поверхностей в результате движения.
Причинами здесь могут быть:
- постоянные физические нагрузки;
- анатомические особенности костно-мышечной системы колена;
- врожденные пороки развития.
При повреждении хряща в результате травмы часть его сминается и отслаивается, хрящевая поверхность в отдельных местах вздувается. Питание хряща при этом нарушается, и в нем начинается дистрофия: гиалиновый слой теряет свою гладкость и блеск; хрящ становится ломким, и однажды отслоившийся участок отрывается. Когда происходит отрыв слоя, в капсуле сустава образуется свободное тело или, как называют его ортопеды, суставная мышь. Наличие такого непрошенного гостя проявляется:
- в щелканье и хрусте;
- затрудненных движениях коленного сустава;
- внезапно возникшем ограничении (блокировке).
Чаше всего из-за травмы в колене страдает:
- медиальный мыщелок бедра;
- реже — нижняя область надколенника;
- и совсем редко — латеральный мыщелок бедренной кости.
Стирание хрящевого слоя мыщелков может происходить также из-за разрыва коллатеральных связок, соединяющих бедро и берцовые кости, при попадании тканей связки между суставными поверхностями.
Хондромаляция медиального мыщелка происходит часто по вине медиального мениска, смещенного из-за травмы.
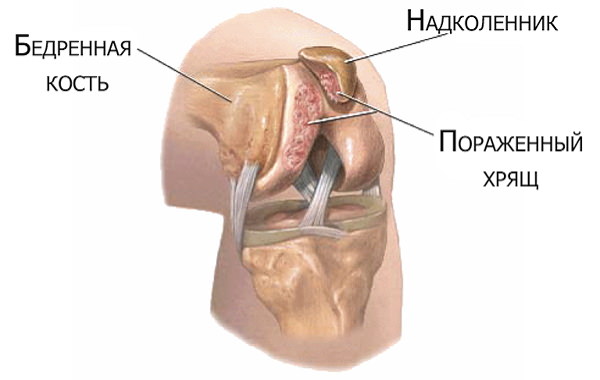
Хондромаляция надколенника
Разрушение хряща, устилающего внутреннюю суставную поверхность коленной чашечки, происходит чаще всего по причинам:
- врожденного, привычного или застарелого вывиха колена;
- слабости мышечно-связочного аппарата;
- анатомических врожденных дефектов ног: нарушения соосности бедра и голени, переразгибание колена.
Врожденный вывих колена- редкое явление, диагностируемое чаще у девочек. Он сочетается с другими костными деформациями и смещениями, особенно с врожденным вывихом бедра. В большинстве случаев при врожденном вывихе колена происходит переднее смещение голени, которая передней частью вначале упирается в суставное сочленение надколенника бедра. Постепенно смещение увеличивается, пока голень полностью не покидает суставное пространство.
Обычно производится операция по вправлению коленного сустава сразу после рождения ребенка, однако при неудачной операции могут произойти патологические изменения мышечно-связочных структур (например, растяжение четырехглавой мышцы, переднее смещение сгибателей голени), приводящие затем к привычным вывихам и подвывихам, которые могут стать хроническим явлением на протяжении всей жизни. И как последствие, от постоянного трения коленной чашечки о мыщелки бедра, при выходе из углубления и возвращения в него, развивается хондромаляция надколенника.
К привычному вывиху надколенника приводят также:
- слабость связок надколенника;
- резкие сокращения четырехглавой мышцы;
- укороченное сухожилие четырехглавой мышцы;
- мышечная атрофия.
Анатомически правильный наружный угол между бедром и голенью во фронтальной проекции составляет 174˚, в боковой — 5˚-10˚.
- Увеличение этого угла приводит к Х-образной кривизне ног (вальгусной деформации, gene valgum) и к смещению чашечки к наружному латеральному мениску.
- Вырождение угла, переход его во внутренний угол образует О-образную кривизну (варусную деформацию, gene varum).
- Переразгибание (рекурвация) происходит если наружный угол между бедром и голенью в боковой проекции превышает 10.
Всего различают четыре степени хондромаляции:
- Первая степень: начальная деформация, вздутие гиалинового слоя, видимых очагов разрушения нет.
- Вторая степень: на поверхности хрящей есть небольшие поверхностные разрушения, не более одного см.
- Третья степень: глубокие щели на хряще толщиной свыше одного см, не доходящие до субхондральной кости.
- Четвертая степень: полностью сквозная щель, обнажающая нижнюю кость.
- При первой степени повреждения хряща боль в колене не ощущается, и симптомов может не быть вообще никаких, кроме периодически возникающего и быстро проходящего синовита.
- При хондромаляции надколенника 2 степени может раздаваться хруст в коленной чашечке при сгибании/разгибании. Возможны слабые эпизодические боли и увеличение отечности.
- Хондромаляция надколенника 3 степени проявляется в выраженных ограничениях движений: они сопровождаются болезненным хрустом. Коленная чашечка может ныть в состоянии покоя, при надавливании на нее боль возрастает. Наличие боли при второй -третьей степени — необязательное явление, так как в самом хряще нет нервов. Болезненные симптомы могут объясняться воспалением близлежащих мягких тканей, вызванных синовитом, который часто сопровождают хондромаляцию от первой до последней степени. Синовит может усугубляться гемартрозом — кровотечением при разрыве внутрисуставных связок.
- При хрящевых повреждениях 4 степени наступают явные приступы сильной боли, так как процесс доходит до кости под верхним слоем. В этом периоде возможны симптомы:
- резкое усиление боли в момент сгибания/разгибания и при пальпации;
- ограниченность движений;
- блокировка сустава оторванным волокном хряща;
- впоследствии наступает деформация из-за утолщения субхондральной кости.
Восстановить поврежденный хрящ консервативным способом на этой стадии уже невозможно.
Фактически, налицо соответствие по симптоматике поздней хондромаляции третьей-четвертой стадии деформирующего артроза.
Как лечить механические повреждения хряща
Лечение хондромаляции коленного сустава заключается в устранении причины, вызывающей хроническое повреждение хряща:
- При посттравматической хондромаляции нужно санировать полость сустава, чтобы убрать из нее все лишнее: избыток жидкости и инородные тела.
- Устранить травмы менисков и связок.
- Вправить вывих или подвывих коленного сустава.
- После устранения причин, колено необходимо иммобилизовать при помощи ортеза на три-четыре недели.
Упражнения на реабилитацию выполняются уже на следующий день после наложения ортеза. Кроме этого, проводятся:
Обезболивание при помощи НПВС в острый период.
В период восстановления:
- физиотерапия;
- массаж;
- домашнее лечение с применением раздражающих, согревающих компрессов, хвойных, солевых ванн.
Лечение хондромаляции надколенника касается, в основном, терапии вывихов.
- При раннем привычном вывихе, вызванном мышечно-связочными растяжениями, проводится консервативное лечение: после иммобилизации колена ортезом или тутором начинается комплекс ЛФК на укрепление четырехглавой и боковой мышц и процедуры по восстановлению нормальной работы сустава, снятию мышечно-связочный контрактур, приведенные выше.
- Поздний привычный вывих, не поддающийся консервативному лечению, устраняют при помощи пластической операции, увеличивающей тягу наколенника с наружной стороны и прикрепляющей его над медиальным мыщелком бедра.
- Устранение застарелого вывиха ведется методом постепенного выравнивания.
Врожденные пороки (вальгусные/варусные деформации, рекурвации), приводящие к хронической хондромаляции коленной чашечки, устраняются методом компрессионной дистракции или корригирующей остеотомии, что достаточно сложно и не всегда оправдано.
Что такое остеохондропатии коленного сустава
Хондромаляцию порой называют остеохондропатией, что не совсем верно.
Остеохондропатии тоже связаны с разрушением хряща, но природа разрушения иная: она не связана непосредственно с механическими разрушениями или трением. На участке хряща по непонятным причинам начинает происходить омертвение — асептический некроз. Привести к такому состоянию могут многочисленные травмы суставов, иногда операции по эндопротезированию: они служат только поводом, но настоящие истоки этого процесса находятся в глубине, на молекулярном и генетическом уровне.
Хондропатия коленного сустава обычно проявляется:
- в некрозе дистальных участков эпифиза суставной кости (болезни Кенига);
- некрозе медианного бугра большеберцовой кости (болезнь Остуда -Шляггера).
При болезни Кенига на отдельном участке сустава образуется остеонекрозная зона, которая на поздней стадии отторгается вглубь сустава. Симптомы прогрессируют от небольшой боли при пальпации мыщелковых поверхностей с выпотами в суставную полость до резкой болезненности и блокировки сустава. На рентгене прослеживается светлый участок.
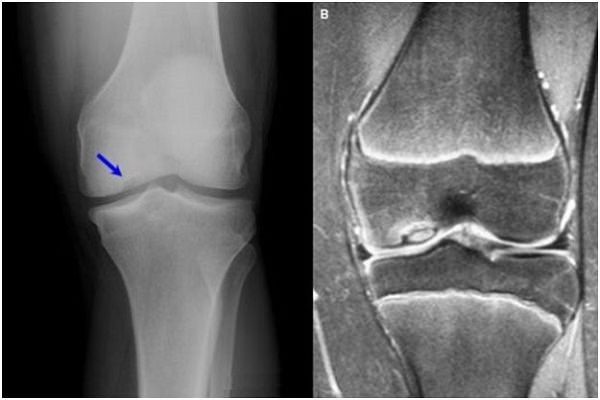
Лечебная методика консервативная и хирургическая:
- При консервативном лечении колено обездвиживается повязкой или ортезом, проводится физиотерапия (электрофорез, парафиновые и озокеритовые аппликации; ЛФК, массаж).
- При одном их хирургических способах пораженный участок удаляется и заменяется искусственным материалом.
Болезнь Осгуда-Шляттера диагностируется в основном у мальчиков — спортсменов, учеников балетных училищ. Она связана с постоянным перенапряжением передней связки наколенника, который крепится к бугру большеберцовой кости, приводящему к деформации метафиза.
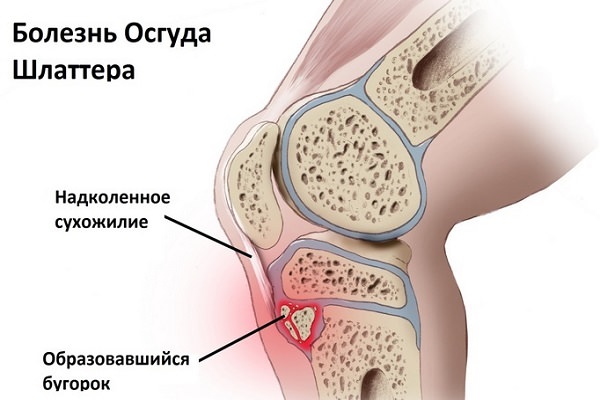
Симптомы, возникающие при этом:
- бугристость большеберцовой кости увеличивается;
- появляется боль при движении;
- мучительные боли в положении стоя на коленях;
- инфрапателлярный бурсит (жидкость собирается в глубокой сумке под коленной чашечкой).
Боли при болезни Осгуда-Шлаттера могут не проходить в течении нескольких месяцев.
- главное — соблюдение режима покоя;
- иммобилизация колена;
- исключение резких движений;
- физиотерапия.
Хондропатия надколенника (болезнь Ларсена — Юханссона или болезнь Левена) — это дистрофия с последующим разрастанием хряща и образованием свободных хондром- обломков этих разрастаний в суставной полости. Происходит из-за частых повторяющихся травм или из-за однократной травмы (реже).
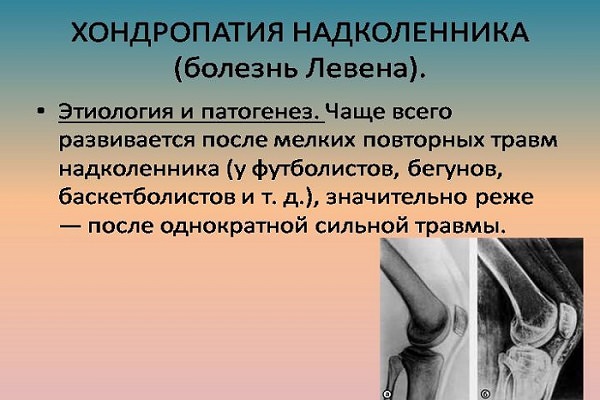
Симптомы хондропатии надколенника:
- боль при спуске и подъеме на лестнице;
- при образовании хондромы — резкое усиление боли в момент совершения движения;
- блокировка сустава;
- хронический синовит из-за непрекращающегося механического раздражения синовиальной оболочки.
Впоследствии в колене развивается артроз.
Лечение хондропатии надколенника преимущественно консервативное:
- НПВС при сильной боли;
- инъекции дексаметазоном или гидрокортизоном в суставную полость при отеках;
- при дистрофии синовиальной оболочки — инъекции гиалуроновой кислоты.
Хирургическое лечение заключается:
- в иссечении участков разрастаний на поверхности хряща;
- удалении хондром из суставной полости;
- пластике хряща надколенника.
Один из известных методов — пателлопластика, при которой весь хрящевой слой коленной чашечки удаляется и заменяется прокладкой, вырезанной из инфрапателлярного жирового слоя, находящегося под капсулой сустава.
Профилактика хондромаляции и остеохондропатии колена
Устранить такие заболевания порой очень трудно, а порой невозможно. Плохо то, что на ранних стадиях отсутствуют явные симптомы, а на поздней уже проблемно исправить все дефекты. Поэтому важно не допустить их возникновения и дальнейшего развития. Что необходимо в первую очередь делать:
- Укреплять свой мышечно-связочный аппарат: это ликвидирует одну из причин хондромаляции надколенника — привычные вывихи.
- Не работать на износ на тренировках: нагрузки должны быть дозированными, наращивание их должно происходить постепенно.
- Вовремя лечить все травмы колена, и даже те, что кажутся пустяковыми: например, подвывихи, которые спортсмены вправляют себе сами на ходу.
- Сбалансировать питание с тем, чтобы кости и хрящи получали все необходимые микроэлементы и витамины.





(96 оценок, среднее: 4,90 из 5)
Читайте также: