Хирургическая анатомия голеностопного сустава
Голеностопный сустав является опорной точкой скелета нижней конечности человека. Именно на это сочленение падает вес тела при ходьбе, беге, занятиях спортом. В отличие от коленного сустава, стопа выдерживает нагрузки не движением, а весом, что сказывается на особенностях её анатомии. Строение голеностопа и других отделов стопы играет важную клиническую роль.
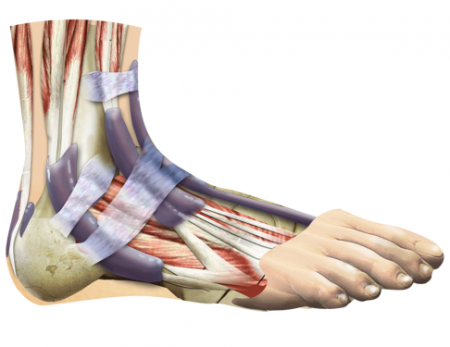
Анатомия стопы
Прежде чем говорить о строении различных отделов стопы, следует упомянуть, что в этом отделе ноги органично взаимодействуют кости, связочные структуры и мышечные элементы.
В свою очередь, костный скелет стопы разделен на предплюсну, плюсну и фаланги пальцев. Кости предплюсны сочленяются с элементами голени в голеностопном суставе.
Одной из самых крупных костей предплюсны является таранная кость. На верхней поверхности имеется выступ, называемый блоком. Этот элемент с каждой стороны соединяется с малоберцовой и большеберцовой костями.
В боковых отделах сочленения имеются костные выросты – лодыжки. Внутренняя является отделом большеберцовой кости, а наружная – малоберцовой. Каждая суставная поверхность костей выстлана гиалиновым хрящом, который выполняет питательную и амортизирующую функции. Сочленение является:
- По строению – сложным (участвуют более двух костей).
- По форме – блоковидным.
- По объему движения – двуосным.
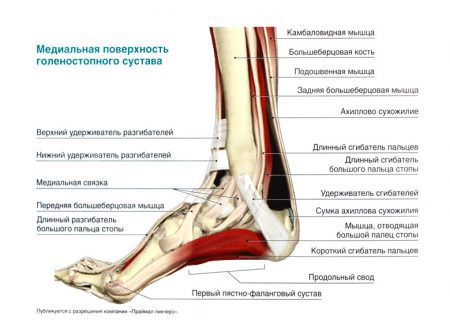
Удержание костных структур между собой, защита, ограничение движений в суставе возможны благодаря наличию связок голеностопного сустава. Описание этих структур стоит начать с того, что они делятся в анатомии на 3 группы. К первой категории относятся волокна, соединяющие кости голени человека между собой:
- Межкостная связка – нижний отдел мембраны, натянутой по всей длине голени между её костями.
- Задняя нижняя связка – элемент, препятствующий внутреннему повороту костей голени.
- Передняя нижняя малоберцовая связка. Волокна этой структуры направляются от большеберцовой кости к наружной лодыжке и позволяют удерживать стопу от наружного поворота.
- Поперечная связка – небольшой волокнистый элемент, обеспечивающий фиксацию стопы от поворота внутрь.
Кроме перечисленных функций волокон, они обеспечивают надежное прикрепление хрупкой малоберцовой кости к мощной большеберцовой. Второй группой связок являются наружные боковые волокна:
- Передняя таранно-малоберцовая
- Задняя таранно-малоберцовая.
- Пяточно-малоберцовая.
Наконец, третьей группой волокон являются внутренние боковые связки:
- Большеберцово-ладьевидная.
- Большеберцово-пяточная.
- Передняя большеберцово-таранная.
- Задняя большеберцово-таранная.
Аналогично анатомии предыдущей категории волокон, эти связки начинаются на внутренней лодыжке и удерживают от смещения кости предплюсны.
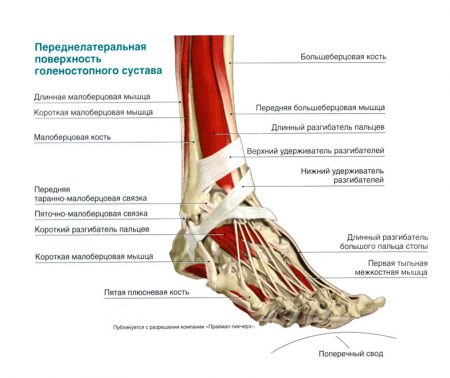
Движения в сочленении, дополнительная фиксация элементов достигаются посредством мышечных элементов, окружающих голеностоп. Каждая мышца имеет определенную точку крепления на стопе и собственное назначение, однако объединить структуры в группы можно по преобладающей функции.
К мышцам, участвующим в сгибании, относятся задняя большеберцовая, подошвенная, трехглавая, длинные сгибатели большого пальца и других пальцев стопы. За разгибание отвечают передняя большеберцовая, длинный разгибатель большого пальца, длинный разгибатель других пальцев.
Третьей группой мышц являются пронаторы – эти волокна вращают голеностоп внутрь к средней линии. Ими являются короткая и длинная малоберцовые мышцы. Их антагонисты (супинаторы): длинный разгибатель большого пальца, передняя малоберцовая мышца.
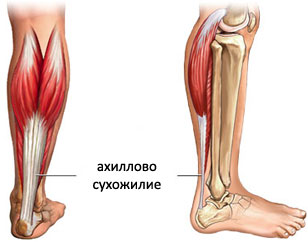
Голеностопный сустав в заднем отделе укрепляется самым крупным в организме человека ахилловым сухожилием. Образование формируется при слиянии икроножной и камбаловидной мышц в нижнем отделе голени.
Натянутое между мышечными брюшками и пяточным бугром мощное сухожилие играет важнейшую роль при движениях.
Важным клиническим моментом является возможность разрывов и растяжений этой структуры. В этом случае врач травматолог должен проводить комплексное лечение для восстановления функции.
Работа мышц, восстановление элементов после нагрузки и травмы, обмен веществ в суставе возможен благодаря особенной анатомии кровеносной сети, окружающей соединение. Устройство артерий голеностопа подобно схеме кровоснабжения коленного сочленения.
Передние и задние большеберцовые и малоберцовые артерии разветвляются в области наружной и внутренней лодыжек и охватывают сустав со всех сторон. Благодаря такому устройству артериальной сети возможно полноценное функционирование анатомической области.
Венозная кровь оттекает от этой области по внутренней и наружной сетям, которые формируют важные образования: подкожные и большеберцовые внутренние вены.
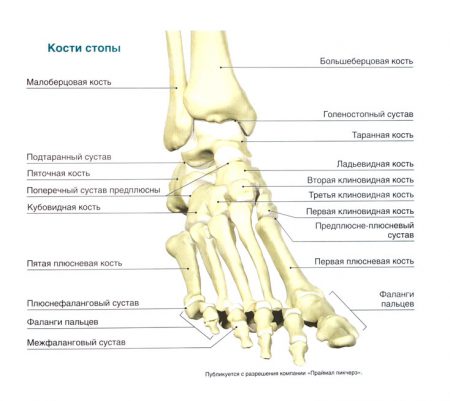
Голеностопный сустав объединяет кости стопы с голенью, но между собой небольшие фрагменты нижнего отдела конечности также соединены небольшими сочленениями:
- Пяточная и таранная кости человека участвуют в формировании подтаранного сустава. Вместе с таранно-пяточно-ладьевидным сочленением он объединяет кости предплюсны – заднего отдела стопы. Благодаря этим элементам объем вращения увеличивается до 50 градусов.
- Кости предплюсны соединяются со средней частью скелета стопы предплюсне-плюсневыми суставами. Эти элементы укреплены длинной подошвенной связкой – важнейшей волокнистой структурой, которая формирует продольный свод и препятствует развитию плоскостопия.
- Пять плюсневых косточек и основания базальных фаланг пальцев соединяются плюсне-фаланговыми суставами. А внутри каждого пальца имеется два межфаланговых сустава, объединяющих небольшие кости между собой. Каждый из них укреплен по бокам коллатеральными связками.
Эта непростая анатомия стопы человека позволяет ей сохранять баланс между подвижностью и функцией опоры, что очень важно для прямохождения человека.
Функции
Строение голеностопного сустава прежде всего направлено на достижение нужной для ходьбы подвижности. Благодаря слаженной работе мышц в суставе возможны движения в двух плоскостях. Во фронтальной оси голеностоп человека совершает сгибание и разгибание. В вертикальной плоскости возможно вращение: внутрь и в небольшом объеме наружу.
Кроме двигательной функции голеностопный сустав имеет опорное значение.
Кроме того, благодаря мягким тканям этой области осуществляется амортизация движений, сохраняющая костные структуры в целости.
Диагностика

В таком сложном элементе опорно-двигательного аппарата, как голеностоп могут происходить различные патологические процессы. Чтобы обнаружить дефект, визуализировать его, правильно поставить достоверный диагноз, существуют различные методы диагностики:
- Рентгенография. Самый экономичный и доступный способ исследования. В нескольких проекциях делаются снимки голеностопа, на которых можно обнаружить перелом, вывих, опухоль и другие процессы.
- УЗИ. На современном этапе диагностики используется редко, так как в отличие от коленного сустава, полость голеностопа небольшая. Однако метод хорош экономичностью, быстротой проведения, отсутствием вредного воздействия на ткани. Можно обнаружить скопление крови и отек в суставной сумке, инородные тела, визуализировать связки. Описание хода процедуры, увиденных результатов даёт врач функциональной диагностики.
- Компьютерная томография. КТ применяется для оценки состояния костной системы сустава. При переломах, новообразованиях, артрозе эта методика является наиболее ценной в диагностическом плане.
- Магнитно-резонансная томография. Как и при исследовании коленного сустава, эта процедура лучше любой другой укажет на состояние суставных хрящей, связок, ахиллова сухожилия. Методика дорогостоящая, но максимально информативная.
- Атроскопия. Малоинвазивная, низкотравматичная процедура, которая включает введение в капсулу камеры. Врач может своими глазами осмотреть внутреннюю поверхность сумки и определить очаг патологии.
Инструментальные методы дополняются результатами врачебного осмотра и лабораторных анализов, на основании совокупности данных специалист выносит диагноз.
Патология голеностопного сочленения
К сожалению, даже такой прочный элемент, как голеностопный сустав склонен к развитию болезней и травматизации. Самыми частыми заболеваниями голеностопа являются:
- Остеоартроз.
- Артрит.
- Травмы.
- Разрывы ахиллова сухожилия.
Как заподозрить заболевания? Что делать в первую очередь и какому специалисту нужно обращаться? Нужно разобраться в каждой из перечисленных болезней.
Голеностопный сустав часто подвергается развитию деформирующего артроза. При этой патологии из-за частого напряжения, травматизации, недостатка кальция возникает дистрофия костей и хрящевых структур. Со временем на костях начинают формироваться выросты – остеофиты, которые нарушают объем движений.
Патология проявляется болями механического характера. Это значит, что симптомы нарастают к вечеру, усиливаются после нагрузки и ослабевают в покое. Утренняя скованность кратковременная или отсутствует. Наблюдается постепенное снижение подвижности в голеностопном суставе.
С такими симптомами нужно обращаться к врачу терапевту. При необходимости, развитии осложнений врач назначит консультацию с другим специалистом.
После диагностики пациенту будет порекомендована медикаментозная коррекция, физиопроцедуры, лечебные упражнения. Важно соблюдать требования врача, чтобы не допустить деформаций, требующих оперативного вмешательства.
Воспаление сочленения может встречаться при попадании в полость инфекции или развитии ревматоидного артрита. Голеностопный сустав может воспаляться также вследствие отложения солей мочевой кислоты при подагре. Это бывает даже чаще, чем подагрическая атака коленного сустава.
Патология проявляет себя болями в суставе во второй половине ночи и утром. От движения боль ослабевает. Симптомы купируются приемом противовоспалительных средств (Ибупрофен, Найз, Диклофенак), а также после использования мазей и гелей на область голеностопа. Также можно заподозрить болезнь по одновременному поражению коленного сустава и сочленений кисти.
Заболеваниями занимаются врачи ревматологи, которые назначают базисные средства для устранения причины болезни. При каждом заболевании имеются свои препараты, которые призваны остановить прогрессирование воспаления.
Для устранения симптомов назначается терапия, сходная с лечением артроза. Она включает спектр физиометодик и медикаментозных средств.
Важно отличить от других причин инфекционный артрит. Обычно он проявляется яркой симптоматикой с интенсивными болями и отечным синдромом. В полости сочленения скапливается гной. Лечение проводится антибиотиками, необходим постельный режим, часто требуется госпитализация пациента.

При прямой травматизации голеностопного сустава в спорте, при дорожно-транспортных происшествиях, на производстве могут повреждаться различные ткани сочленения. Повреждение вызывает перелом костей, разрыв связок, нарушение целостности сухожилий.
Общими симптомами будут: боль после получения травмы, отек, снижение подвижности, невозможность встать на поврежденную конечность.
После получения травмы голеностопа нужно приложить к месту травмы лёд, обеспечить покой для конечности, затем обратиться в травмпункт. Врач травматолог после осмотра и проведения диагностических исследований назначит комплекс лечебных мероприятий.
Терапия чаще всего включает иммобилизацию (обездвиживание конечности ниже коленного сустава), назначение противовоспалительных, обезболивающих средств. Иногда для устранения патологии требуется оперативное вмешательство, которое может выполняться классическим путем или с помощью артроскопии.
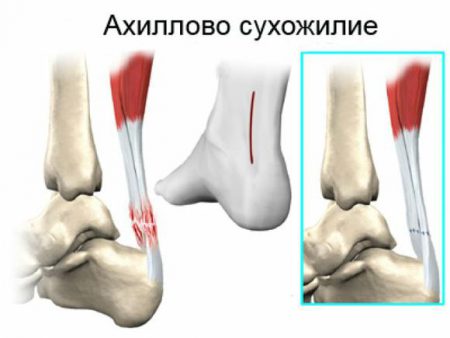
Во время спортивных нагрузок, при падении на ногу, прямом ударе по задней поверхности голеностопа может произойти полный разрыв ахиллова сухожилия. В этом случае пациент не может встать на носки, разогнуть стопу. В области повреждения формируется отек, скапливается кровь. Движения в суставе крайне болезненны для пострадавшего человека.
Врач-травматолог с большой вероятностью порекомендует оперативное лечение. Консервативная терапия возможна, однако при полном разрыве сухожилия малоэффективна.
Лодыжки берцовых охватывают боковые поверхности блока таранной кости. Последняя образует сочленение кпереди с ладьевидной костью.
книзу - с пяточной костью. Суставная щель проецируется: спереди - по линии, соединяющей основания лодыжек; сзади - при подошвенном
сгибании на уровне верхнего края пяточной кости, при тыльном сгибании этот край отходит. Синдесмоз берцовых костей подкрепляется
передней и задней межбсрцовыми связками. Дельтовидная связка - от медиальной лодыжки веерообразно к ладьевидной, таранной и
пяточной костям. От латеральной лодыжки отходят три связки: к переднему и заднему краю таралной кости и к пяточной. К сумке
голеностопного сустава прилежат: спереди - сухожилия разгибателей, сзади - длинный сгибатель большого пальца.
Кровоснабжение из всех трех артерий голени: передней и задней большеберцовых и малобсрцовой.
Иннервируется: снаружи - n.suralis, медиально - n.saphenus, спереди - n.peroneus profundus.
Пути распространения затеков: на голень - через лодыжечный канал в глубокое и поверхностное фасциальные пространства (реже в
переднее и наружнее); на стопу - тыл стопы, срединное КФП, межметатарзальные костные промежутки, медиальные и латеральные КФП.
22. Передняя артротомия плечевого сустава. Тоиографо-анатомнческая основа и техника операции.
Передняя артротомия по Лангенбеку плечевого сустава. Положение на здоровом боку.
Техника. Разрез кожи от передней поверхности акромиального отростка лопатки вниз на 6-8 см по переднему краю дельтовидной мышцы. Рассекают фасцию и тупым методом раздвигают дельтообразную мышцу по ходу ее волокон. Обнажают капсулу сустава и влагалище сухожилия длинной головки m.bicipitis brachii. По зонду рассекают влагалище и оттягивают сухожилие в сторону. Медиально от него рассекают капсулу. Перед сечением опорожняют сустав пункцией. Вскрывают полость, удаляют содержимое и делают необходимые манипуляции. Сустав дренируют рези новы ми полосками, редкие швы на капсулу, мышцы и кожу. Иммобилизация конечности гипсовой повязкой с отведением плеча на 70-80° и отклонением его вперед на 30°.
23. Артротомия коленного сустава при гнойных поражениях. Топографо-анатомическое обоснование разрезов и техника операции
Колено слегка сгибают, делают 2 вертикальных разреза по бокам надколенника, проникающих в полость сустава. Разрезы начинают на 4-5 с*
выше надколенника и до tuberositas tibiae. Крючком надколенник оттягивают кпереди и полость обрабатывают марлевым тампоном, ставят
резиновые дренажи. Для предупреждения закрытия и обеспечения оттока из раны, подшивают края раны к капсуле. Для дренирования задни:
заворотов - контрактура по медиальному краю подколенной ямки. Под капсулу - корнцанг до выпячивания кожи у сухожилия
m.semitendinosus. Над выпячиванием - разрез скальпелем. Конечность - на шину Белера или накладывают гипсовую повязку.
Удаление менисков коленного сустава. Короткий косой разрез книзу и медиально от надколенника. Нога согнута и уложена, чтобы голень свисала за столом. Разрез кожи, ПЖК, фасции, retinaculum patellae и фиброзную капсулу сустава. Синовиальную оболочку приподнимают пинцетами и рассекают между ними. Тупыми крючками растягивают рану и обнажают мениск. Кохером захватывают передний рог мениска и отсекают его. Оттягивают кзади боковую связку и скальпелем отделяют от него мениск. Оттягивают голень кпереди и отсекают мениск сзади.
24. Общая техника и виды ампутаций на конечностях. Анатомо-физиологическое обоснование оперативных приемов при
пересечении мягких тканей, обработке костей, сосудов, нервов.
Ампутация - операция отсечения дистальной части органа или конечности. Экзартикуляция - ампутация на уровне сустава.
По срокам и показаниям (по Н.НБурденко): первичная (в порядке первой медицинской помощи - удаление явно нежизнеспособной
конечности), вторичная (с целью устранения очага интоксикации и инфекции, угрожающих жизни больного), реампутации (при порочных
культях, не отвечающим требованиям протезирования).
Первичная ампутация проводится в первые 24 часа после травмы, представляет собой расширенную обработку раны.
Вторичные ампутации проводят после 7-8 дней, после того как другие методы лечения не дали положительных результатов.
По форме рассечения: циркулярные (одномоментные - кожу и ПЖК оттягивают проксимально, гильотинные - без оттягивания,
двухмоментные, трехмоментные), лоскутные (голень и предплечье), овальные.
По способу обработки культи: периостальный (надкостницу рассекают и отодвигают от уровня распила), апериостальный (удаление
надкостницы на 3-5 мм от распила), костнопластический по Пирогову (нижняя треть голени - лоскут пяточной кости), по Гритти-
Шимановскому (к бедренной кости - надколенник), по Сабанееву (к бедренной кости - бугристость болъшеберцовой кости), по Виру (к
опилу костей голени - пластинка с передней поверхности большеберцовой кости).
Общая техника. Наркоз\анестезия, разрез кожи и фасции, разрез мягких тканей, распил кости. Кожа: лоскуты 1\3 окружности - передний,
задний. Мышцы пересекаются ровно, сшивание мышц- антагонистов. Перевязка крупных и мелких сосудов. Нервы (перевязка с
раздавливанием или подворачиванием, склерозирование, высокое усечение). Если нет противопоказаний (заболевания сосудов, анаэробная
инфекция, злокачественные опухоли), ампутации проводят под жгутом.
25. Анатомо-фпзиологнческое обоснование и техника трехмоментной конусо-круговой ампутации бедра по способу Н.И.Пирогова.
Инструментарии.
Рассекают кожу, подкожной клетчатки и поверхностной фасции (первый момент); затем по краю сократи вшей кож и рассекают поверхностно расположенные мышцы, имеющие собственные фасциальные футляры и в силу этого способные при разрезе сокращаться на значительное расстояние (второй момент). Наконец, рассекают глубоко расположенные мышцы, прикрепляющиеся на кости и неспособные сократиться ш большое расстояние (третий момент). Этот метод позволяет скрыть распил бедренной или плечевой кости в глубине конуса мягких тканей: после распила кости по краю сократившихся мышц, дистальнее которых находятся поверхностные мышцы, прикрытые собственной фасцией подкожной клетчаткой и кожей. При таком способе рубец кожи располагается на концевой поверхности культи. Недостаток: двукратное пересечение седалищного нерва.
Инструментарий.Общехирургическяй + специапьный: ампутационные ножи, резекционный нож Бергмана, пилы дуговая и проволочная, острые костные ложечки Фолькмана и Брунса, распаторы прямой и изогнуты, долота и остеотом, ретрактор, лезвие для усечения нервов, кусачки Пистона и Люэра, фиксационные щипцы Фарабефа и Олье.
26. Ампутация голени лоскутным способом. Анатомо-фнзиолотческое обоснование техники выкраивания лоскутов, обработки
нервов и костей. Инструментарии.
Выкраивают передний кожно-подкожно-фасциапьный лоскут, по ширине равный фронтальному диаметру голени, а по длине - 2\3 передне-заднего диаметра голени на уровне ампутации. Длина заднего лоскута - 1\3 диаметра или половина длины переднего лоскута. На сократимость кожи добавляют 3-4 см. Фасцию при выкраивании отсекают от краев и передней поверхности большеберцовой кости. У основания отторгнутых лоскутов рассекают мышцы голени. Обоюдоострым ампутационным ножом рассекают межкостную мембрану и мышцы, прикрепляющиеся к соответствующим поверхностям берцовых костей. При помощи lintenium bifissum отводят и защищают мышцы Производят распил голени: распил большеберцовой кости начинают с косого запила на ее переднем крае под углом до 30°; затем, перепилив кость на треть, пилу ставят поперек на 3 см дистальнее начала запила и перепиливают кость на расстоянии 3-4 мм от рассеченной надкостницы. Малоберцовую кость перепиливают пилой Джильи выше по сравнению с большеберцовой на 0,5 см у взрослых и 2-3 см - у детей. Перевязывают передние и задние большеберцовые сосуды; лигатуру с прошиванием накладывают на малоберцовые сосуды. Усекают болыиеберцовый и малоберцовый нервы, а также подкожный икроножный нерв, лежащий с малой модкожной веной в фасциальномканале заднего лоскута. Культю послойно зашивают: кетгут - на фасцию, шелк - на кожу. Ногу иммобилизуютв полусогнутом положении. Инструментарий.Общехирургический + специальный: ампутационные ножи, резекционный нож Бергмана, листовая пила, пила Джильи, острые костные ложечки Фолькмана и Брунса, распаторы прямой и изогнуты, долота и остеотом, лезвие для усечения нервов, кусачки Листона и Люэра, фиксационные щипцы Фарабефа и Олье.
27. Костно-пласгичсская ампутация голени по способу Н.И.Пирогова. Техника и анатомическая основа операции. Инструментарий. Роль отечественных ученых в разработке костно-пластических ампутаций (Н.И.Пирогов, Ю.Шнманоиский, И.Сабанев и др.).
Стремяобразный разрез от лодыжки до лодыжки через все слои. Концы разреза соединяют на тыле стопы на 2 см дистальнее проекции суставной щели голеностопного сустава. Сильно оттянув стопу, вскрывают капсулу голеностопного сустава. Ножом в суставе, двигаясь внутрь, рассекают малоберцово-пяточную и малоберцовые таранные связки, дельтовидную связку (осторожно: задняя большебсрцовая артерия. ). Вскрывают сустав, рассекают заднюю стенку его сумки. Распил пяточной кости ведут наискось, заводя дуговую пилу к задней поверхности пяточной кости и направляя ее книзу кпереди. Освобождают от мягких тканей нижнюю треть Голени, распил которой тоже -наискось: больше сзади, а спереди пилу ставят на границу хряща. СНП защищают пластинчатым крючком. Перевязывают сосуды (передние большеберцовые и подошвенные), усекают нервы (малоберцовые и подошвенные). Трансплантат пяточной кости подводят к голени и фиксируют четырьмя швами, которые проводят через надкостницу и мягкие ткани. Используют кетгутовые костные швы (костной иглой), иногда применяют гвоздь, фиксируя пяточную кость к большеберцовой (это не прикол :-)). Культю послойно зашивают: кетгут - на апоневроз, шелк - на кожу.
Образуется опороспособная культя без бурситов. Ахиллово сухожилие напряжения не испытывает. Этот способ является наилучшим для создания опорной культи при ампутации нижней конечности, особен но, когда для укрытия костной культи используются участки, привычные к опорной функции. По Пирогову к опилу костей подшивают лоскут пяточной кости; при ампутации бедра по Шимановскому-спиливают хрящевую часть надколенника и подшивают к опилу бедренной кости; по Сабанееву - бугристость большеберцовой кости; по Виру к костям голени - пластинку с передней поверхности большеберцовой кости.
28. Атипичные ампутации.
Суть: ампутация проводится по принципу ПХО при травматичных отрывах конечности (минно-взрывные раны). Лоскуты расположены нетипично, поэтому пользуются тем, что есть.
Порядок выполнения. 1) Пересечение мягких тканей, иссекают некротизированную ткань. 2) Перепиливание кости и ее обработка (апериостально, периостально и т.д.). 3) Остановка кровотечения магистральных сосудов - перевязка кетгутом. 4) Обработка нервов (усечение производят выше на 4 см. По способу Мшанского: выше на 1 см до эпиневрия и накладывают несколько швов - пока нерв будет обходить швы, рубец уже сформируется). 5) Рана не зашивается. Накладывается повязка. Если в течение 2-3 дней все нормально, нет воспаления - накладывают отсроченные швы.
29. Ампутация на пальцах кисти. Особенности техники и анатомо-физиологическое обоснование операции.
Основное правило - максимальная длина культи. Ампутация ногтевой фаланги: проводниковая анестезия по Оберст-Лукашевичу. В боковую поверхность пальца вводят 10-15 мл 1% р-ра новокаина и проксимальнее вколов накладывают резиновый жгутик. Скальпелем выкраивают ладонный лоскут, чтобы укрыть культю, кожу тыла рассекают в поперечном направлении. Пилой Джильи спиливают д и стальную часть костной фаланги. В ладонном лоскуте перевязывают пальцевые артерии и распускают жгут. На рану накладывают три шелковых шва. Кисть фиксируют шиной в функционально выгодном положении легкого сгибания.
30. Анатомическая основа и техника операции вычленения пальцев кисти. Особенности вычленения 1, П и У пальцев кисти.
Экзартикуляцию проводят лоскутными методами с расположением рубцов на нерабочей поверхности.
Экзартикуляция пальца с лоскутом в форме ракетки: местная анестезия 0,5% новокаина в межпальцевые складки по обе стороны удаляемого
пальца и под кожу тыла и ладонной поверхности проксимальнее пястно-фал актового сустава. Можно по Браун у-У сольце вой (новокаин в
межпальцевые промежутки на границе их средней и прокисмальной трети. Кожу рассекают в форме ракетки: продольный разрез на тыле -
через межпальцевую складку на другую боковую поверхность - возврат к началу. Дистальнее головки пястной кости рассекают сухожилие
разгибателя и поперечно вскрывают сустав. Зажимом Кохера захватывают пресеченную капсулу. Палец оттягивают и, вращая то в одну, то в
другую сторону, изогнутыми ножницами разрезают капсулу на тыльной, боковых и ладонной поверхностях. Пересекают сухожилия
сгибателей и мягкие ткани на ладонной поверхности. В ладонном крае лоскутов перевязывают пальцевые артерии. Над головкой сшивают
сухожилия сгибателей и разгибателя.
Экзартикуляция по Люппи: круговой разрез по ладонно-пальцевой складке. На тыле несколько проксимальнее головки пястной кости
продольный разрез до кругового. 2 прямоугольных лоскута отсепаровывают и далее как обычно.
Экзартикуляция П и V пальцев по Фарабефу: образуют боковые лоскуты - для П на ладонио-лучевой, для V - на ладонно-локтевой
поверхности. На II пальце разрез от тыльной стороны от уровня пястно-фалангового сустава ведут дистально дугообразно к середине длины
лучевого края основной фаланги - кверху к середине локтевого края и, не доходя до межпальцевой складки, поворачивают к началу. На V
пальце все так же, но в обратной последовательности.
Экзартикуляция I пальца по Мальгеню: необходимо сохранить сесамовидные косточки, к которым прикрепляются сухожилия коротких
мышц. Основную фалангу очерчивают эллипсовидным разрезом: проксимальный край у основания проксимальной фаланги на тыле,
дистальный у межфалангового сустава на ладонной поверхности. С тыла ножом проникают в сустав и расчленяют его. Выйдя на ладонную
поверхность, нож направляют дистально, отделяя от кости мягкие ткани с предней стенкой сумки сустава и сухожилия. Головку укрывают
Образован мыщелками бедренной кости и большеберцовой кости. Суставные поверхности углублены менисками M и Л. С наружными
краями менисков сращена капсула, а их передние и задние отделы сращены с большеберцовой костью. Передние отделы M и Л сращены с
lig.transversum genus, задний отдел Л соединяется с крестообразной связкой за счет lig.menisci lateralis posterius. Lig.cruciata genius - проходят
по правилу перекрещенных пальцев (средний над указательным) на своей стороне. Задние отделы этих связок непокрыты сумкой. Полость
сустава делится на бедренно-менисковый и большеберцово-менисковый отделы.
Завороты. Спереди сверху - верхние медиальный, латеральный и передний; спереди внизу - передние нижние медиальный и латеральный;
сзади два верхних (м и л) и два нижних (м и л). Переход синовиальной оболочки на боковые поверхности мыщелков бедра - верхние и
нижние М и Л боковые завороты.
Связки. Lig.collaterale fibulare - м\у латеральным надмыщелком и головкой fibulae, с капсулой не связана. Lig.collaterale tibiale - м\у от
медиального надмыщелка бедра к margo infraglenoidale tibiae - сращена с капсулой и M. Lig.popliteum obliquum - от сухожилия
m.semimembranosus к латеральному надмыщелку бедра.
Bursa suprapatellaris - 85% сообщается с верхним передним заворотом. Bursa subpopliteus - сообщается с суставом и 20% - с полостью
межберцового сустава. Bursae subtendinea m.gastrocnemii medialis и bursa m.semimembranosum - 50% сообщаются с полостью сустава.
Пути распространения затеков. Из подколенной ямки: в заднее ложе бедра и далее в пространство под БЯМ - по ходу седалищного нерва; в
приводящий канал и бедренный треугольник - по ходу сосудов бедра; в глубокое пространство задней области голени - по ходу
подколенных сосудов и n.tibialis.
21. Хирургическая анатомия голеностопного сустава. Пути распространения параартикулярных гнойных затеков.
Лодыжки берцовых охватывают боковые поверхности блока таранной кости. Последняя образует сочленение кпереди с ладьевидной костью.
книзу - с пяточной костью. Суставная щель проецируется: спереди - по линии, соединяющей основания лодыжек; сзади - при подошвенном
сгибании на уровне верхнего края пяточной кости, при тыльном сгибании этот край отходит. Синдесмоз берцовых костей подкрепляется
передней и задней межбсрцовыми связками. Дельтовидная связка - от медиальной лодыжки веерообразно к ладьевидной, таранной и
пяточной костям. От латеральной лодыжки отходят три связки: к переднему и заднему краю таралной кости и к пяточной. К сумке
голеностопного сустава прилежат: спереди - сухожилия разгибателей, сзади - длинный сгибатель большого пальца.
Кровоснабжение из всех трех артерий голени: передней и задней большеберцовых и малобсрцовой.
Иннервируется: снаружи - n.suralis, медиально - n.saphenus, спереди - n.peroneus profundus.
Пути распространения затеков: на голень - через лодыжечный канал в глубокое и поверхностное фасциальные пространства (реже в
переднее и наружнее); на стопу - тыл стопы, срединное КФП, межметатарзальные костные промежутки, медиальные и латеральные КФП.
22. Передняя артротомия плечевого сустава. Тоиографо-анатомнческая основа и техника операции. Передняя артротомия по Лангенбеку плечевого сустава. Положение на здоровом боку.
Техника. Разрез кожи от передней поверхности акромиального отростка лопатки вниз на 6-8 см по переднему краю дельтовидной мышцы. Рассекают фасцию и тупым методом раздвигают дельтообразную мышцу по ходу ее волокон. Обнажают капсулу сустава и влагалище сухожилия длинной головки m.bicipitis brachii. По зонду рассекают влагалище и оттягивают сухожилие в сторону. Медиально от него рассекают капсулу. Перед сечением опорожняют сустав пункцией. Вскрывают полость, удаляют содержимое и делают необходимые манипуляции. Сустав дренируют рези новы ми полосками, редкие швы на капсулу, мышцы и кожу. Иммобилизация конечности гипсовой повязкой с отведением плеча на 70-80° и отклонением его вперед на 30°.
23. Артротомия коленного сустава при гнойных поражениях. Топографо-анатомическое обоснование разрезов и техника операции Колено слегка сгибают, делают 2 вертикальных разреза по бокам надколенника, проникающих в полость сустава. Разрезы начинают на 4-5 с* выше надколенника и до tuberositas tibiae. Крючком надколенник оттягивают кпереди и полость обрабатывают марлевым тампоном, ставят резиновые дренажи. Для предупреждения закрытия и обеспечения оттока из раны, подшивают края раны к капсуле. Для дренирования задни: заворотов - контрактура по медиальному краю подколенной ямки. Под капсулу - корнцанг до выпячивания кожи у сухожилия m.semitendinosus. Над выпячиванием - разрез скальпелем. Конечность - на шину Белера или накладывают гипсовую повязку.
Удаление менисков коленного сустава. Короткий косой разрез книзу и медиально от надколенника. Нога согнута и уложена, чтобы голень свисала за столом. Разрез кожи, ПЖК, фасции, retinaculum patellae и фиброзную капсулу сустава. Синовиальную оболочку приподнимают пинцетами и рассекают между ними. Тупыми крючками растягивают рану и обнажают мениск. Кохером захватывают передний рог мениска и отсекают его. Оттягивают кзади боковую связку и скальпелем отделяют от него мениск. Оттягивают голень кпереди и отсекают мениск сзади.
24. Общая техника и виды ампутаций на конечностях. Анатомо-физиологическое обоснование оперативных приемов при пересечении мягких тканей, обработке костей, сосудов, нервов.
Ампутация - операция отсечения дистальной части органа или конечности. Экзартикуляция - ампутация на уровне сустава.
По срокам и показаниям (по Н.НБурденко): первичная (в порядке первой медицинской помощи - удаление явно нежизнеспособной
конечности), вторичная (с целью устранения очага интоксикации и инфекции, угрожающих жизни больного), реампутации (при порочных
культях, не отвечающим требованиям протезирования).
Первичная ампутация проводится в первые 24 часа после травмы, представляет собой расширенную обработку раны.
Вторичные ампутации проводят после 7-8 дней, после того как другие методы лечения не дали положительных результатов.
По форме рассечения: циркулярные (одномоментные - кожу и ПЖК оттягивают проксимально, гильотинные - без оттягивания,
двухмоментные, трехмоментные), лоскутные (голень и предплечье), овальные.
По способу обработки культи: периостальный (надкостницу рассекают и отодвигают от уровня распила), апериостальный (удаление
надкостницы на 3-5 мм от распила), костнопластический по Пирогову (нижняя треть голени - лоскут пяточной кости), по Гритти-
Шимановскому (к бедренной кости - надколенник), по Сабанееву (к бедренной кости - бугристость болъшеберцовой кости), по Виру (к
опилу костей голени - пластинка с передней поверхности большеберцовой кости).
Общая техника. Наркоз\анестезия, разрез кожи и фасции, разрез мягких тканей, распил кости. Кожа: лоскуты 1\3 окружности - передний,
задний. Мышцы пересекаются ровно, сшивание мышц- антагонистов. Перевязка крупных и мелких сосудов. Нервы (перевязка с
раздавливанием или подворачиванием, склерозирование, высокое усечение). Если нет противопоказаний (заболевания сосудов, анаэробная
инфекция, злокачественные опухоли), ампутации проводят под жгутом.
Читайте также:


