Гомеопатия от поперечного плоскостопия
Одним из наиболее частых ортопедических нарушений, при котором деформируется стопа, является плоскостопие.
Механизм развития плоскостопия
Наша стопа состоит из 26 костей, и включает в себя следующие отделы:
Предплюсна – участвует в формировании голеностопного сустава, и состоит из 7 костей небольшого размера.
Плюсна – состоит из 5 трубчатых костей, по числу пальцев.
Пальцы – 5 пальцев состоят из 14 костных фаланг (каждый палец включает 3 фаланги за исключением первого, большого, который состоит из 2 фаланг).
Наряду с костями эти отделы включают в себя мышцы и сухожилия. Наша стопа не является плоской. Она рельефная. Рельеф стопы сформирован на протяжении длительного эволюционного периода, по мере того как осанка человека выровнялась, и он начал передвигаться на нижних конечностях.
Благодаря рельефу стопа соприкасается с горизонтальной поверхностью не всей своей площадью, а лишь тремя точками: пяточным бугром, и головками I и V плюсневых костей. Если соединить эти точки, образуется треугольник, на который и осуществляется опора всей массой тела.
Такое строение стопы сопровождается целым рядом позитивных моментов:
- Амортизация всей стопы, смягчение ударов при движении,
- Балансировка центра тяжести всего тела,
- Удобное передвижение по неровной поверхности,
- Снижение мышечной нагрузки при передвижении,
- Более высокая результативность мышечной работы при передвижении,
- Снижение нагрузки на вышележащие отделы опорно-двигательного аппарата: на мышцы, кости и суставы нижних конечностей и позвоночника.
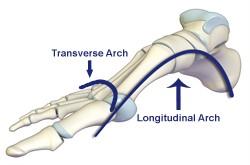
Свод – это структурный элемент стопы, обеспечивающий ее рельефность. Тыльная часть свода формирует подъем стопы, а подошвенная – это та часть, которая не соприкасается с землей при стоянии и при передвижении.
Если быть точным, то свод не один – их несколько. В стопе выделяют один поперечный и пять продольных сводов. Продольные своды идут через соответствующие плюсневые кости. Поперечный свод проходит через основания плюсневых костей, а также через кубовидную и клиновидную кости предплюсны.
Все кости, образующие стопные своды, фиксируются мышцами и связками. Причем связки обеспечивают статическую, относительно жесткую фиксацию, а мышцы – динамическую фиксацию, степень которой во многом зависит от мышечного тонуса.
Плоскостопие характеризуется снижением высоты сводов стопы. В зависимости от того, какие своды претерпевают структурные изменения, различают поперечное и продольное плоскостопие.
При поперечном плоскостопии высота свода или арки, образованной головками пяти плюсневых костей, снижается. Из-за этого нагрузка идет не на крайние точки, находящиеся возле головок I и V плюсневых костей, а на головки всех костей. При этом плюсневые кости и соответствующие им пальцы веерообразно расходятся в стороны, и передний отдел стопы становится распластанным. Длина стопы уменьшается, а ее ширина – наоборот, увеличивается.
На долю продольного плоскостопия приходится всего лишь 20% случаев этого заболевания. При продольном плоскостопии из-за снижения высоты продольных сводов практически вся стопа соприкасается с нижележащей поверхностью. Вследствие этого размер стопы увеличивается в длине и уменьшается в ширине. Иногда поперечное плоскостопие сочетаются с продольным. В этих случаях говорят о комбинированном плоскостопии.
В зависимости от причин выделяют врожденное и приобретенное плоскостопие. Врожденное, как следует из названия, формируется еще до рождения, и обусловлено структурными нарушениями стопы. Впрочем, в раннем детстве у всех малышей в той или иной степени имеются признаки плоскостопия. Поэтому диагноз врожденного плоскостопия целесообразно ставить не раньше, чем в 5-6 лет, когда стопа уже сформирована, а стопные мышцы находятся в тонусе.
Приобретенное плоскостопие обусловлено несколькими факторами, в связи с чем выделяют несколько видов этой патологии:
Наследственно. Не путать с врожденным. Здесь деформация стопы обусловлена слабостью мышц и несостоятельностью соединительной ткани, из которой состоит пяточный апоневроз и связки. Эти нарушения передаются по наследству. При этом плоскостопие не обязательно формируется в детстве. Оно может возникать в более позднее возрасте.
Рахитическое. Из-за дефицита кальция в организме снижается плотность костной ткани. Кости, образующие стопу, становятся менее прочными, и легче деформируются.
Паралитическое. Обусловлено снижением тонуса мышц при тяжелых заболеваниях ЦНС (полиомиелит, мозговые инсульты).
Травматическое. Возникает вследствие механического повреждения при травмах голеностопного сустава, костей предплюсны и плюсны.
Статическое. В основе этого вида лежит слабость мышц и связок голени и стопы, которые фиксируют своды. Статическое плоскостопие обусловлено целым рядом факторов:
- Избыточный вес. Чем больше масса, тем сильнее нагрузка на своды.
- Малоподвижный образ жизни, при котором снижается тонус мышечный тонус.
- Возрастные изменения, которые также сопровождаются снижением мышечного тонуса.
- Профессии, связанные с длительным пребыванием в вертикальном положении. Продавцы, операторы станков, и другие лица по роду деятельности вынужденные стоять по 7-8 часов в день, рискуют заболеть плоскостопием.
- Неправильно подобранная обувь. При ношении узкой, тесной обуви на высоких каблуках страдает биомеханика стопы, повышается нагрузка на поперечный свод.
Иногда в основе плоскостопия лежат несколько вышеперечисленных факторов. Но бывает и так, что установить причину плоскостопия у конкретного пациента затруднительно.
Поперечное плоскостопие чаще всего развивается в 16-25 лет, а продольное заявляет о себе несколько позже, в 35-50 лет. Женщины страдают примерно в 4 раза чаще, чем мужчины. Такая разница обусловлена более слабыми мышцами и связками стопы и у женского пола. Вторая причина – ношение обуви с зауженным носком на высоких каблуках.
Типичные признаки плоскостопия:
- Боль в стопе,
- Отечность стопы,
- Болезненность и повышение тонуса икроножных мышц,
- Снижение переносимости физической нагрузки, затруднения бега, прыжков, пешего передвижения на большие расстояния, синдром хронической усталости ног,
- Косолапость – характерное положение стопы, при котором она подворачивается внутрь и ограничивается ее подвижность в голеностопном суставе,
- Изменение походки – туловище наклонено, ноги широко расставлены и чуть согнуты в коленных и в тазобедренных суставах, носки разведены, во время движения делаются широкие взмахи руками.
В дальнейшем на фоне плоскостопия формируются вторичные стопные деформации. Из-за отклонения кнаружи фаланги 1 пальца развивается его вальгусная деформация, проявляющаяся характерной косточкой или шишкой у его основания. Вальгусной деформации часто сопутствует вросший ноготь I пальца. Негативные изменения довольно часто развиваются и в соседних пальцах. При поперечном плоскостопии возрастает нагрузка на II-III пальцы. По этой причине они сгибаются в плюснефаланговых суставах и отводятся назад.
При отведении назад проступают головки плюсневых костей, образующих сустав. Такая деформация пальцев именуется молоткообразной. Ограничивается подвижность деформированных пальцев (контрактура пальцев с топы). При продольном плоскостопии из-за увеличения длины стопы повышается нагрузка на подошвенную фасцию. Впоследствии развивается плантарный фасциит – воспаление этой фасции. Воспалительный очаг формируется в месте прикрепления подошвенной фасции к пяточной кости, и принимает характер пяточной шпоры.
Но патологические изменения при плоскостопии не ограничиваются одними лишь стопами. Смещение центра тяжести, изменение осанки и походки приводит к дистрофическим и дегенеративным изменениям позвоночнике и в суставах нижних конечностей. Развивается остеохондроз позвоночника, коленный и тазобедренный артроз. Эти изменения проявляются суставными и поясничными болями, ограничением движений в позвоночнике и в суставах, атрофией мышц голеней и бедер. Иногда из-за распространенного остеохондроза пациенты жалуются на головную боль и головокружение. Особенно тяжело протекает плоскостопие у беременных. У этих женщин из-за возросшей массы тела при растущем плоде увеличивается нагрузка на стопы. Из-за этого может увеличиваться степень имеющегося плоскостопия.
Степени плоскостопия определяются по ряду объективных признаков. Это жалобы, выраженность деформации стопы, а также наличие осложнений. В этой связи выделяют 3 степени этого заболевания:
- Ослабление связочного аппарата. Видимая деформация стопы отсутствует. Появляется боль в стопе при длительной ходьбе. Боль исчезает после отдыха. Небольшие изменения походки.
- Боль становится постоянной и более интенсивной, распространяется со стопы на всю голень, и не исчезает после отдыха. Появляется косолапость. Видимое уплощение подошвенной поверхности стопы.
- Сильная боль и выраженное уплощение стопы. Молоткообразная деформация II-III пальцев, вальгусное отклонение I пальца. Патологические изменения в суставах нижних конечностей и в позвоночнике. Трудности в передвижении даже на небольшие расстояния.
Степень плоскостопия также определяют по числовым параметрам. И здесь классификация имеет свои особенности.
При продольном плоскостопии оценивают угол продольного свода, образованный костями предплюсны и плюсны. В норме он равен 125 0 -130 0 . Второй параметр – это высота свода, перпендикуляр, опущенный из вершины этого угла на горизонтальную поверхность. В норме высота свода должна быть более 35 мм. Различают 3 степени продольного плоскостопия:
- Угол – 131 0 -140 0 , высота – 25-35 мм
- Угол – 141 0 -155 0 , высота – 17-24 мм
- Угол более 156 0 , высота менее 1,7 мм.
Поперечное плоскостопие также оценивается по двум параметрам. Первый – это угол между I и II плюсневыми костями, величина которого в норме менее 9 0 . Второй – это угол между осью I пальца и осью I плюсневой кости. В норме он должен быть менее 14 0 . При поперечном плоскостопии, когда стопа становится распластанной, эти углы увеличиваются. В зависимости от увеличения углов выделяют 4 степени поперечного плоскостопия:
- Угол между плюсневыми костями – 10 0 -12 0 , отклонение 1 пальца – 15 0 -200,
- Соответственно 13 0 -15 0 и 21 0 -30 0 ,
- 16 0 -20 0 и 31 0 -40 0 ,
- Более 20 0 и более 41 0 .
Чем больше степень плоскостопия, тем сильнее боль, отек и двигательные нарушения.
Существует ряд признаков, на основании которых можно заподозрить плоскостопие:
- Изменилась походка и осанка,
- Трудно присесть на корточки, легче полностью наклониться вперед,
- Старая обувь вдруг становится тесной,
- Быстро стирается внутренняя часть каблука на обуви,
- Появились кожные уплотнения (натоптыши) на подошве у основания первого пальца.
Определить самостоятельно плоскостопие можно с помощью одного нехитрого теста.
Для этого смазывают подошвы каким-либо красящим или жирным веществом, оставляющим следы. Затем нужно стать ровно и без нагрузки на лист бумаги. После этого оценивают получившиеся отпечатки.
Для этого проводят линию, параллельную подошвенной вырезке, от пальцев к пятке. В самом глубоком месте вырезки опускают перпендикуляр из этой линии. Если на долю отпечатка приходится половина и более длины этого перпендикуляра, то есть плоскостопие, если меньше половины, то плоскостопия нет.
Аналогичные данные можно получить в ходе подометрии. Этот метод исследования проводится на специальном приборе – подометре. В ходе подометрии определяются основные размеры стопы (длина, ширина, высота), а также подометрический индекс – процентное соотношение высоты стопы к ее длине. Современные ортопедические центры оснащены сенсорными приборами с программным обеспечением, которые автоматически определяют и рассчитывают все необходимее параметры, и выдают заключение.
Другой диагностический метод – это подография. С помощью подографии можно оценить биомеханику шага и основные динамические характеристики передвижения. Для этого обследуемый передвигается по металлической дорожке в специальной обуви, снабженной датчиками. Для диагностики плоскостопия обязательно проводят рентгенографию стопы в двух проекциях – прямой и боковой. По полученным рентгенограммам не только диагностируют плоскостопие, но и определяют его степень.
Лечение плоскостопия направлено на восстановление исходной конфигурации стопы, на укрепление стопных мышц и связок, и на устранение сопутствующих процессов воспаления и дегенерации в стопных суставах.
С этой целью показан массаж, физиотерапевтические процедуры (электрофорез, парафин, озокерит, ударно-волновая терапия), а также упражнения лечебной физкультуры.
Пациенты, страдающие плоскостопием, должны постоянно носить ортопедическую обувь, снабженную стельками-супинаторами. Эти стельки предназначены для того чтобы максимально восстановить рельефность стопы. При деформации стопы полезны занятия в плавательном бассейне, ходьба на лыжах, передвижение по неровной поверхности с опорой на наружный край стопы.
А вот от прыжков, тяжелой атлетики, гиревого и конькобежного спорта, хоккея при плоскостопии лучше отказаться.
При всех этих видах спорта деформированная стопа подвергается большой нагрузке. Хотя бывают и исключения из общего правила. Известный в прошлом заслуженный мастер спорта СССР В. Ященко страдал плоскостопием. Но это не помешало ему стать чемпионом мира по прыжкам в высоту.
Массаж, физиотерапия, занятия лечебной физкультурой и спортом противопоказаны в тех случаях, когда плоскостопие сопровождается воспалением с сильной болью и отеком. В этих случаях показано наружное использование гелей и мазей с нестероидными противовоспалительными средствами.
К хирургическому лечению плоскостопия прибегают в тяжелых ситуациях, когда консервативное лечение не эффективно, и плоскостопие III-IV степени сопровождается постоянными болями, вторичными стопными деформациями, и осложнениями со стороны других отделов опорно-двигательного аппарата. В этих случаях прибегают к различным видам пластики костей, мышц и связок стопы.
Прежде всего, нужно правильно подбирать обувь. Такая обувь должна быть по размеру, изготовленной из качественной кожи. Женщинам не рекомендуется постоянно носить туфли с зауженными носками и каблуком выше 4 см. У детской обуви каблук должен быть не выше 1,5 см. С учетом роста детской ножки такая обувь должна подбираться с запасом на 1-1,5 см. Малышам, которые еще не научились ходить, обувь с жесткой подошвой лучше вообще не надевать. Детям рекомендуется ходить босиком (разумеется, с соблюдением должной гигиены).
Взрослым следует избегать длительных физических нагрузок, особенно статического характера, связанных с длительным неподвижным стоянием. При неизбежности таких нагрузок необходим продолжительный отдых с массажем или самомассажем стоп, а также ношение обуви с супинаторами. Важно выработать правильную походку. Нежелательно при ходьбе разводить носки в стороны – при этом создается повышенная нагрузка на внутренний край стопы.
Лечение проводится длительно – долгие годы, и даже десятки лет. Но даже при этом нет четкой гарантии полного избавления от плоскостопия. Хотя описаны случаи, когда молодым людям с помощью интенсивных упражнений, направленных на укрепление мышц и связок, удавалось излечиться от этого недуга менее чем за 1 год.
Из-за плоскостопия возможны некоторые ограничения в выборе профессии или службы в армии. Лица с продольным или поперечным плоскостопием III-IV степени, а также с плоскостопием II степени с сильными болями, артрозом суставов стопы и контрактурами стопных пальцев признаются ограниченно годными. Это значит, что в обычной жизни их освобождают от службы в армии, и могут призывать только в военное время в нестроевые вспомогательные службы.
Плоскостопие – болезнь цивилизации. По данным Всемирной организации Здравоохранения большая часть населения страдает плоскостопием. Причем жители развитых стран страдают больше, чем граждане третьего мира, заболевание прогрессирует от 4% (Индия) до 70% (Европа), из них 90% страдают женщины.
Плоскостопие – это изменения формы стопы, характеризующееся опущением её продольного и/или поперечного свода и сопровождающееся потерей амортизационных функций.

- Классификация плоскостопия
- Степени плоскостопия
- Причины возникновения
- Симптомы
- Осложнения плоскостопия
- Наши методы лечения
- Профилактика
- Детское плоскостопие
- Статистический опрос жителей Одинцовского района
 | ✓ Опыт и квалификация специалистов |
| ✓ Индивидуальный подход и безопасные методы | |
| ✓ Контроль качества в процессе лечения | |
| ✓ Успешные результаты |
Наши цены
Травматология-ортопедия
Наши специалисты
В клинике работают 9 специалистов с высшим образованием, в совершенстве владеющие несколькими методиками лечения профильных заболеваний. Именно поэтому мы в 98% случаев приходим к безоперационному лечению, которое приносит, безусловно, положительные результаты.
Специалисты нашей клиники не только подтверждают свои навыки и умения, но и расширяют их за счёт непрерывного обучения.
Расписание приёма
ФИО Врача
Пн
Вт
Ср
Чт
Пт
Сб
Вс
Запишитесь на приём
к специалисту нашей клиники:
Классификация плоскостопия
- продольное;
- поперечное;
- комбинированное.

Степени плоскостопия


Причины появления
Специалисты делят причины на группы:
- снижения мышечного тонуса;
- ношение неправильной обуви;
- ожирение;
- беременность;
- тяжёлая физическая работа, связанная с нагрузкой на ноги;
- спортивные нагрузки;
- некачественное питание;
- неправильно подобранные диеты или длительное голодание.
- заболевания спинного мозга;
- рахит;
- полиомиелит;
- инсульты;
- сахарный диабет.
- последствия переломов стопы и голеностопного сустава;
- растяжения стопы;
- травмы мягких тканей;
- родовые травмы.
- наследственная предрасположенность;
- пороки развития плода;
- аномалии развития костей и мышц стопы.
Симптомы
Симптомы плоскостопия разделяют на стадии:
Быстрый износ обуви. Стаптывание внутреннего края подошвы в области пятки свидетельствует о развитии болезни. Одновременное стачивание всей внутренней поверхности подошвы говорит о запущенной форме плоскостопия. Если у Вас подобные симптомы, стоит задуматься о здоровье ваших ног.
Осложнения плоскостопия
Не будем говорить об эстетическом виде стопы и отказе в ношении понравившейся Вам обуви, будем говорить обо всём организме.
Стопа – фундамент опорно-двигательного аппарата!
Все мы знаем закон притяжения. Если рассматривать организм согласно этому закону, то можно сделать вывод: нарушение функций в опорно-двигательной системе, хоть одного из звеньев, влечёт к дисгармонии во всём организме.
Алгоритм к чему приводит плоскостопие: ПЛОСКОСТОПИЕ – БОЛИ В ОБЛАСТИ СТОПЫ – БОЛИ В КОЛЕНЕ – БОЛИ В ОБЛАСТИ ТАЗА – БОЛИ В ОБЛАСТИ ПОЗВОНОЧНИКА – ГОЛОВНЫЕ БОЛИ.

Деформация стопы запускает процесс развития многих заболеваний:
Наши методы лечения
Мы используем новейшие системы диагностики и эффективные безоперационные методики лечения плоскостопия. Полностью избавиться от симптомов и остановить дальнейшее развитие заболевания можно лишь при комплексном подходе к лечению.

На первом приёме врач проводит визуальную оценку осанки и походки, далее проводит 6 функциональных тестов, с помощью стабилометрической платформы выявляет наличие изменений со стороны опорно-двигательного аппарата. При необходимости врач назначает рентгенологическое исследование. После полного диагностического мероприятия составляет индивидуальную схему лечения, изготавливает ортезы.
Во время лечения схема может изменяться.
Наша задача помочь организму запустить, ускорить процессы естественного восстановления. Лечение заболевания завершается при снятии нагрузки на позвоночник, восстановлении обменных процессов, кровоснабжения.
Хирургическое вмешательство – крайняя мера, требуется только в 5-10% случаев, если болезнь запущена или заметно прогрессирует. В случае необходимости, мы сотрудничаем с ведущими клиниками России и зарубежья, даём направления на консультативный приём к оперирующему ортопеду-травматологу.
Результаты
 | ✓ Снятие болевого симптома |
| ✓ Восстановление функций опорно-двигательного аппарата | |
| ✓ Формирование оптимальной походки и красивой осанки |
В Клинике "АДАНАЯ", специализирующейся на лечении заболеваний позвоночника и суставов, работает команда профильных специалистов по лечению плоскостопия. Более 7 лет мы успешно восстанавливаем здоровье наших пациентов, возвращая им свободу и радость движения без боли. Лечение в клинике даёт положительные результаты в 98% случаев, что подтверждается отзывами о наших специалистах.
Мы не оставляем вас наедине с болезнью. Мы лечим руками и сердцем.
Профилактика
Врачи клиники "АДАНАЯ" рекомендуют:
- Не переохлаждаться
- Сбалансировать рацион питания
- Снизить нагрузку на суставы
- Физически не перегружаться
- Носить ортопедическую обувь или близкую к ней
- При необходимости носить индивидуальные ортопедические стельки
- Не носить нестандартную обувь

Рекомендации по форме обуви:
- Чтобы Вас не беспокоили боли в спине, носите туфли без каблуков с амортизирующей подошвой.
- Чтоб не образовывались мозоли и костные наросты, носите обувь с широким каблуком.
- Если обувь будет мягкой и пальцам будет просторно, у вас исчезнут натоптыши.
- Обувь с открытыми пальцами поможет избежать неприятности с вросшим ногтем.
- Молоткообразное искривление пальцев ног или загиб пальцев книзу, требует ношение просторной обуви с широким каблуком и специальными стельками.
ПРАВИЛЬНАЯ ФОРМА ОБУВИ:

Детское плоскостопие
Отдельная тема для беспокойства родителей – это детское плоскостопие. Особенно важно заботиться о стопах в первые годы жизни ребёнка, от этого зависит его будущее здоровье.

Все дети рождаются с плоскими стопами. У детей на подошве сильно развита подкожная клетчатка, заполняющая своды стопы, что нередко приводит к диагностическим ошибкам. Детская стопа коротка, широка, сужена в пяточной области, пальцы расходятся – это норма. Своды стопы формируются с началом хождения и лишь к 7-9 годам приобретают рельеф, характерный для нормальной стопы взрослого человека.
Вследствие эластичности мышечно-связочного аппарата, объем движений детской стопы больше, поэтому она менее приспособлена к физическим и статистическим нагрузкам. Стопы быстро утомляются и легко подвергаются деформации.
От таких факторов, как скачки роста, прибавка в весе, уровень физической активности, генетические особенности, зависит какая форма стоп и ног будет у вашего ребёнка.
Как только малыш начал ходить, необходимо дать его ножкам надёжную опору, а стопам – упругую поддержку. Эту задачу и выполняют детские ортопедические стельки. Они не только помогают ребёнку лучше держать равновесие, но и защищать от целого ряда заболеваний опорно-двигательного аппарата, а также предотвращают развитие плоскостопия.


Велико значение для профилактики плоскостопия правильно подобранной обуви. Родители должны помнить и о том, что нога у ребёнка имеет свойство расти, поэтому каждые 3-4 месяца необходимо менять обувь.
Детям нужна обувь по ноге, на небольшом каблуке высотой 5-8 мм, с упругой стелькой, крепким, жестким задником, для удержания пятки в правильном положении.
Тесная обувь, как и узкая, ограничивает движения в суставах, почти полностью исключает подвижность пальцев, приводит их к искривлению, врастанию ногтей, нарушает кровоснабжение и потоотделение. Ноги быстро замерзают, холодные стопы — причина простудных, урологических и гинекологических заболеваний.
Широкая, низкая или свободная обувь, приводит к смещению стопы при движении, в результате чего возможны в голеностопном суставе подвывихи, нарушается походка.
Особенно это важно для часто болеющих, ослабленных детей с признаками рахита.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ СО СПЕЦИАЛИСТОМ.
На человеческие стопы приходится колоссальная нагрузка. Каждый день человек совершает в среднем от 6 до 20 тысяч шагов. Сводчатая форма стопы амортизирует ударную нагрузку. Кости и мышцы стоп образуют по два свода — продольный и поперечный. По разным причинам один либо оба свода уплощаются с возрастом, развивается плоскостопие. Встает вопрос — как лечить плоскостопие у взрослых?
Можно ли вылечить плоскостопие у взрослых
Плоскостопие — это изменение стопы из-за деформаций, вызванных уплощением сводов и уменьшением амортизации. Человек узнает, что у него поперечное плоскостопие или продольное только при возникновении проблемы с ногами.
Например, искривляются пальцы, растет шишка у большого пальца, стопа делается более широкой, появляются натоптыши или стержневые мозоли. Стопы также могут болеть и отекать. Случается привычный вывих голени либо болят колени. Начиная заниматься одной из проблем с ногами, пациент узнает, что причина в поперечном или продольном плоскостопии.
◐ Поперечное плоскостопие проявляется распластанностью переднего отдела, искривлением пальцев. Последствием его также являются натоптыши. Поперечному плоскостопию подвержены в 20 раз больше женщины. Распластанность из-за поперечного плоскостопия приводит к проседанию поперечного свода.
◑ Далее образуются натоптыши на подошве и стержневые мозоли. Пальцы деформируются. Особенно это относится к большому пальцу (вальгусная косточка), второму и третьему пальцу.
◐ Второй и третий палец приподнимаюся и скрючиваются. Таким образом образуется молоткообразная или когтеобразная патология.
◑ Опорные точки стопы при поперечном плоскостопии изменяются. Поэтому стопа в передней части делается шире. Обувь подобрать становится не просто. Потому что пальцы искривлены.
◐ Помимо этой проблемы также начинаются боли у основания пальцев. Этот симптом также говорит о поперечном плоскостопии.
◑ Поперечное плоскостопие по отпечатку стопы диагностировать не возможно. Визуального осмотра стоп будет достаточно.
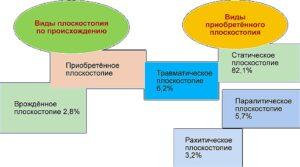
По схеме видно, что плоскостопие может образоваться по разным причинам. Плоскостопие помимо продольного и поперечного делится на фиксированное и нефиксированное.
Фиксированное плоскостопие — когда при нагрузке на ногу степень уплощения сводов не меняется.
Нефиксированное плоскостопие — с увеличением нагрузки на ногу высота сводов уменьшается.
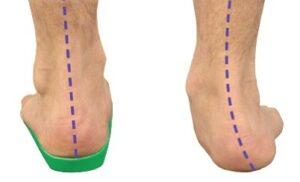
Отличие плоской стопы от здоровой выглядит по отпечаткам таким образом. Слева стопа с третьей степенью плоскостопия. В центре — первой, второй степенью. Последний отпечаток— здоровая стопа.

Плоскостопие продольное выражается уплощением внутреннего свода. Как раз отпечаток стопы с продольным плоскостопием мы видим выше.
Завал ноги вовнутрь имеет место лишь при сильной степени. Тогда у человека наблюдается Х-образная установка ног. При умеренном плоскостопии уже чувствуется и усталость, и боль в ногах. Возможны проблемы с коленным суставом и поясничным отделом.
Плоско-вальгусная стопа — это уплощение продольного свода с завалом вовнутрь. То есть отклонением от центральной оси.
Рискуют получить плоскостопие такие группы людей:
● Длительно стоящие на работе
● Любительницы высоких каблуков
● Ведущие сидячий образ жизни
● После травм ног
Последствия плоскостопия
Так как стопы является основной нижней нашей опорой, то патология стоп ведет к ряду проблем. Если стопа стоит физиологически не правильно, то нарушается по восходящей оси выше и установка голеностопного сустава. Далее страдает колено, позвоночник вплоть до шейного отдела.
Так казалось бы всего лишь плоскостопие приводит к неприятным последствиям. Поэтому не стоит игнорировать эту проблему у себя.
◍ Мозоли
◍ Неврома
◍ Шпора пяточная
◍ Натоптыши
◍ Боль
◍ Артроз
◍ Воспаление
◍ Повреждение менисков
◍ Бурсит
◍ Нестабильность сустава
◍ Боль поясницы
◍ Искривление позвоночника
◍ Грыжи
◍ Остеохондроз
◍ Радикулит
◍ Коксартроз
Ортезы и бандажи для стоп
В зависимости от патологии стоп стелек и полустелек бывает не достаточно для исправления деформаций. Тогда врач советует воспользоваться бандажом средней фиксации. Ортез с более выраженной поддержкой рекомендуется уже при переломах, разрывах связок.
Бандажи для стопы нужны для:
◐ Компенсации недостающей опоры
◐ Снижения давления на отдельные участки
Какие изделия выполняют функцию ортезирования для стоп? То есть направлены на компенсацию недостаточности любого отдела стопы. К ним относятся:
◉ Пелоты, супинаторы, подпяточники
◉ Защитные и корригирующие приспособления
Каркасные стельки
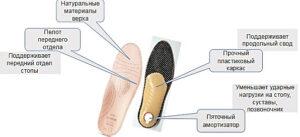
Лечебные каркасные стельки подходят при ряде проблем и заболеваний:
◑ Поперечном и продольном нефиксированном плоскостопии
◑ Хроническом заболевании вен
◑ Проблемы с позвоночником
Подходит в обувь с каблуком ниже 4-х сантиметров. Вариантом каркасных стелек являются полустельки. Функции выполняют аналогичные. Но удобнее в открытой обуви и надо их приклеивать к обуви.
Бескаркасные стельки
Ортопедические бескаркасные стельки подойдут пожилым людям и тем, у кого сильно изменены пальцы. Имеют выраженный поперечный супинатор. Который правильно распределяет нагрузку.
Подходят к использованию в обуви с любой высотой каблука. Потому что основа стельки гибкая. Единственный минус бескаркасных стелек — это отсутствие пяточного амортизатора.
К мягким стелькам относятся и силиконовые стельки. Они рекомендуются для диабетиков и людям с чувствительными стопами. Стельки имеют два супинатора. При артрите также показаны к ношению.
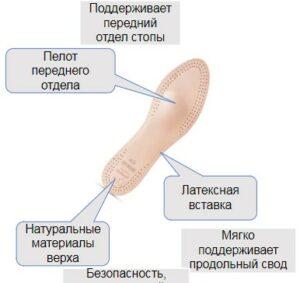
Ортопедическая обувь при плоскостопии
В отдельных случаях ортопедических стелек недостаточно. Например, когда требуется удобство для деформированных ног. При выросшей косточки у большого пальца, деформированных пальцах. Человеку приходится подбирать широкую обувь или на пару размеров больше собственного.
В таком случае с проблемой справиться ортопедическая обувь. В которой имеется расширенный мыс и эластичные вставки в области пальцев. Помимо этого ортопедическая обувь имеет другие удобные элементы.
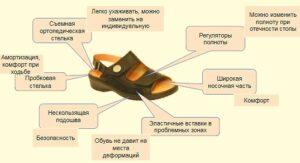
Людям с плоскостопием 1-2 степени рекомендуется ортопедическая обувь для комплексного решения проблемы. Также и здоровым людям, кто ведет активный образ жизни и имеющим высокие нагрузки на ноги.
Приспособления при плоскостопии
Ортопедические вкладыши-пелоты предназначены для лечения поперечного плоскостопия у взрослых. Если пациент с проблемной ногой отказывается носить стельки, полустельки, обувь целесообразно рекомендовать пелоты.
Обувь на высоких каблуках будет более удобной, если использовать вкладыши под передний отдел стопы.
Кроме пелотов используют корригирующие приспособления для лечения вальгусной косточки ночные и дневные. На ночь надевается ортез, оказывающий жесткое давление на большой палец. Который отводит палец и постепенно исправляет деформацию. Днем дополняет эффект ночного лечения межпальцевая вставка.
Вставка из силикона подойдет при перекрещивании пальцев, потертостях кожи, мозолях. Мягкий материал комфортен для кожи.
Комплексный подход в лечении плоскостопия состоит из ношения бурсопротекторов, пелотов, стелек, обуви. У взрослых людей можно приостановить развитие патологии стоп практически всегда. У 60 % из них деформации можно исправить. Поэтому пользоваться ортопедическими изделиями нужно обязательно.
Читайте также:


