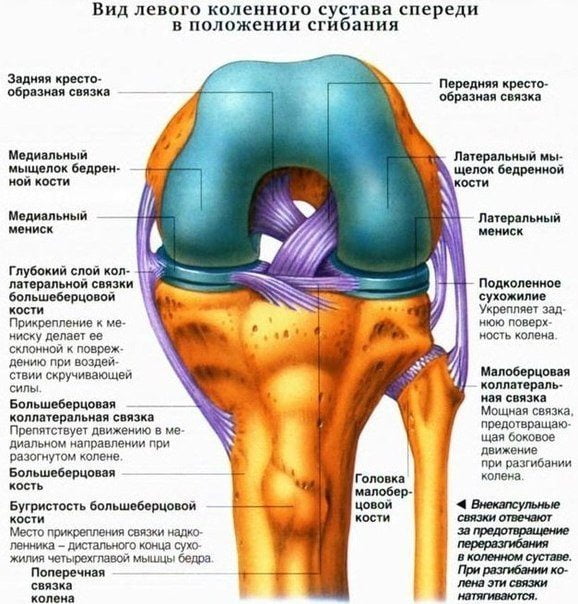
Гипермобильность менисков коленных суставов
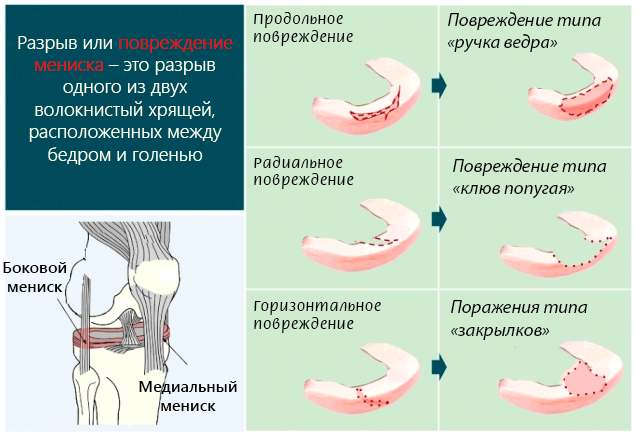
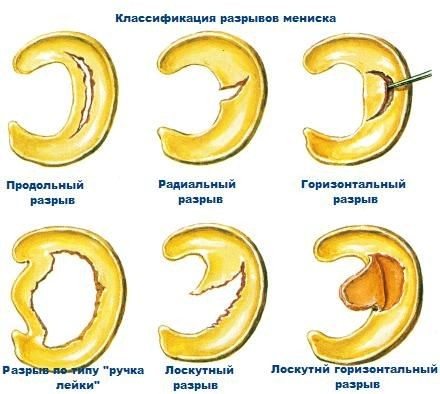
Дегенеративное изменение – это нарушение нормального строения мениска, приводящее к частичной или полной потере его функций. Причиной патологии могут быть травмы, активные занятия спортом, тяжелая физическая работа или чрезмерная нагрузка на коленный сустав. Дегенеративные процессы в менисках могут быть следствием естественного старения организма.
Дегенеративные изменения коленных суставов – частое явление среди пожилых людей, спортсменов и лиц с избыточной массой тела. В процесс обычно вовлекаются хрящи, связки, мениски, синовиальная оболочка. В тяжелых случаях повреждаются суставные поверхности костей, формирующих коленный сустав.
Причины дегенерации менисков
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Развитие дегенеративных процессов в менисках может быть спровоцировано их частой травматизацией, смещением, нарушением кровоснабжения и/или питания. Чаще всего патология развивается на фоне хронических воспалительных и дегенеративно-деструктивных заболеваний суставов. Также причиной могут быть травматические повреждения колена.
Гонартроз
Деформирующий остеоартроз — наиболее распространенное заболевание опорно-двигательной системы. Патология развивается преимущественно у людей старше 50 лет. Среди лиц в возрасте более 60 лет ее выявляют в 97% случаев. Коленные суставы поражаются у 70-80% больных с остеоартрозом.

Для гонартроза характерны дегенеративно-дистрофические изменения практически всех структур коленного сустава. Мениски повреждаются из-за плохого кровоснабжения, нехватки питательных веществ в синовиальной жидкости и постоянной травматизации полуразрушенными хрящами.
Факторы, способствующие развитию гонартроза:
- избыточная масса тела;
- тяжелая физическая работа;
- гормональные и метаболические расстройства;
- постменопаузальный период;
- перенесенные в прошлом операции на колене;
- воспалительные заболевания суставов;
- остеопороз.
Деформирующий гонартроз может всего за несколько лет привести к стойкой потере трудоспособности и инвалидности. Согласно статистике, подобное случается у 25% заболевших на протяжении 5 лет с момента появления первых симптомов патологии. Ранняя диагностика и своевременное лечение помогают избежать нежелательных последствий.
Дегенерацию менисков выявляют у 27% пациентов с деформирующим гонартрозом І степени. На более поздних — 2, 3 стадиях — патология развивается практически у всех больных.
Травмы
Частая травматизация или любое повреждение мениска может привести к развитию дегенеративных процессов в нем. Провоцирующим фактором может стать резкое движение или неудачный поворот голенью. При травмах чаще всего поражается медиальный мениск, расположенный с внутренней стороны сустава. Это обусловлено особенностями его строения и локализации, не позволяющими ему избежать защемления мыщелками бедренной кости.
Посттравматические дегенерации менисков более характерны для спортсменов, работников тяжелого физического труда и людей, ведущих чрезмерно активный образ жизни. Патологию могут выявлять в любом возрасте.
Не путайте дегенерацию с травматическими разрывами, надрывами, отрывами и т. д. Для первых характерно длительное, медленно прогрессирующее течение с дальнейшим развитием осложнений. Вторые возникают остро вследствие травмы.
Дегенеративно измененные мениски рвутся с особой легкостью. Но травматические повреждения сами нередко становятся причиной дегенеративных изменений. Две эти патологии взаимосвязаны и нередко развиваются параллельно.
Другие заболевания
Причиной дистрофии менисков может быть ревматоидный или подагрический артрит, бруцеллез, туберкулез, иерсиниоз. Развитие патологии также могут спровоцировать гипотиреоз, системные васкулиты и некоторые болезни соединительной ткани (склеродермия, системная красная волчанка и т. д.).
Дегенеративно-дистрофические изменения менисков, возникающие на фоне других заболеваний, принято называть менископатиями.
Классификация дегенеративных изменений
Патологию дифференцируют по локализации очагов дегенерации. Они могут находиться как в теле, так и в передних или задних рогах. Чаще всего дегенеративные изменения выявляют в заднем роге медиального мениска. Это обусловлено особенностями его строения и расположения.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В зависимости от выраженности патологических изменений выделяют 4 стадии дегенерации. Обнаружить и идентифицировать их можно только с помощью магнитно-резонансной томографии (МРТ).
Классификация по Stoller:
- 0 степень – характеризуется отсутствием патологических изменений;
- І степень – в толще мениска заметны очаговые изменения, не достигающие его краев;
- ІІ степень – наличие линейного очага деструкции, не доходящего до краев мениска;
- ІІІ степень – патология доходит до одного из краев, что приводит к надрыву.
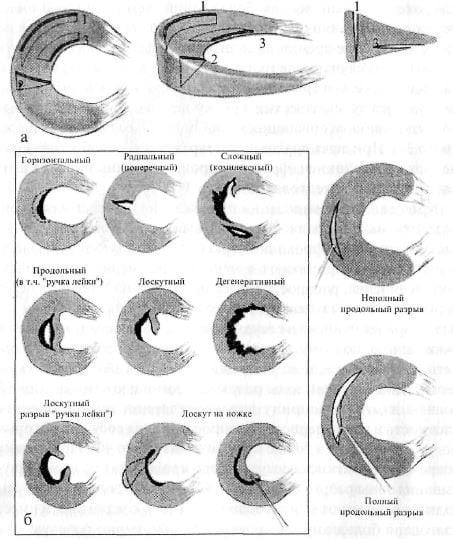
Об истинном разрыве мениска можно говорить, если выявлена ІІІ степень дегенерации по Stoller.
Таблица 1. Наиболее частые последствия дегенеративных изменений
| Патология | Описание | Симптомы |
| Разрыв | Характеризуется нарушением целостности мениска в области тела, переднего или заднего рога | Сильная боль в колене, мешающая больному нормально ходить. При повреждении заднего рога человеку становится трудно сгибать ногу, переднего – разгибать |
| Отрыв | Патологически измененный мениск или его фрагмент полностью отрывается от места своего крепления | Образовавшаяся в результате отрыва суставная мышь мигрирует по синовиальной полости, нередко вызывая блокаду коленного сустава. У человека появляются сильные боли и ограничение подвижности колена |
| Гипермобильность | Проявляется аномальной подвижностью обоих менисков вследствие разрыва связывающей их поперечной связки колена | Ноющие боли в колене, усиливающиеся при ходьбе, беге, приседании, спуске по лестнице и другой физической активности |
| Киста | Для патологии характерно образование в хряще мениска заполненной жидкостью полости | Может длительное время протекать бессимптомно. При разрыве кисты в колене обычно появляется резкая боль |
Разрывы менисков бывают травматическими и дегенеративными. Появлению последних обычно предшествуют ноющие боли, скованность и дискомфорт в колене на протяжении нескольких месяцев или даже лет.
К чему приводит дегенерация менисков
Мениски — важные структуры коленного сустава. Они играют огромную роль в распределении нагрузки и обеспечении нужной стабильности колена. Именно благодаря им коленный сустав может нормально работать и функционировать. Их дегенерация приводит к болям, неустойчивости и нарушению подвижности нижней конечности. Коленный сустав становится расшатанным, а его функционирование постепенно нарушается.
При появлении осложнений (разрывов, отрывов и т. д.) у человека возникают боли, дискомфорт и чувство нестабильности в суставе. Неприятные ощущения усиливаются при спуске по лестнице и приседании. Некоторые больные жалуются на появление характерных щелчков, хруста и чувства перемещения инородного тела в колене при движениях.
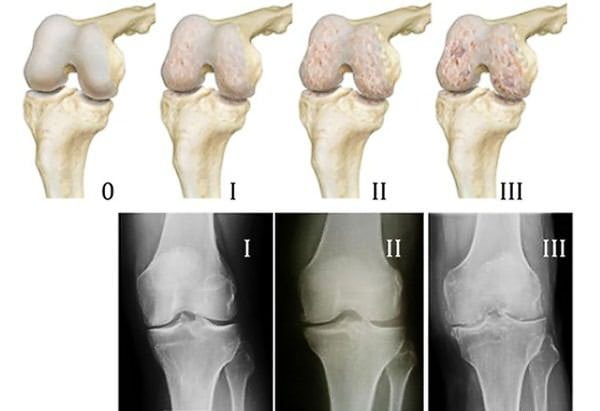
Повреждения и деформации менисков способствуют появлению дегенеративно-дистрофических процессов в других структурах сустава. В результате у человека развивается деформирующий остеоартроз.
Методы диагностики
Наиболее простой метод диагностики патологии — рентгенография коленных суставов в 2-х проекциях. Но она информативна лишь на последних стадиях деформирующего остеоартроза. Саму дегенерацию на рентгенограммах увидеть нельзя, а можно лишь заподозрить её по наличию косвенных признаков.
Современные методы диагностики дегенеративных изменений менисков коленного сустава:
- УЗИ. Является неинвазивным и высокоинформативным методом исследования, позволяющим увидеть практически все структуры коленного сустава (связки, сухожилия, хрящи менисков, гиалиновые хрящи). Преимущество ультразвуковой диагностики — отсутствие лучевой нагрузки на организм;
- МРТ. Современный метод, позволяющий выявить дегенерацию менисков и другие патологические изменения в коленном суставе на самых ранних стадиях. Магнитно-резонансная томография широко используется для диагностики деформирующего артроза;
- артроскопия. Инвазивный метод исследования, позволяющий осмотреть полость коленного сустава изнутри. Применяется в основном при тяжелых травмах колена. В 70% случаев диагностическая артроскопия превращается в лечебную. Во время такой операции врачи под визуальным контролем устраняют разрывы и другие опасные последствия травмы.
Лечение
Чтобы замедлить развитие дегенеративных процессов, больным назначают кортикостероиды, хондропротекторы, препараты гиалуроновой кислоты и средства, восстанавливающие нормальный состав синовиальной жидкости. Наиболее эффективно их внутрисуставное введение. Для локальной инъекционной терапии (ЛИТ) чаще всего используют Дипроспан, Кеналог, Алфлутоп, Нолтрекс, Цель-Т и некоторые другие средства.

При дегенеративных изменениях медиального или латерального мениска, сопровождающихся разрывом, больному требуется хирургическое вмешательство. Операцию выполняют методом артроскопии.
Проявления у детей и подростков
В детском возрасте патология чаще всего является следствием дисплазии – неправильного формирования коленного сустава в период внутриутробного развития. Малыш рождается с дефектами строения костей, хрящей, мышц и связок. Все это впоследствии вызывает развитие дегенеративных изменений в менисках.
В отличие от взрослых у детей при травмах чаще повреждается латеральный мениск. Блокады коленного сустава в детском и подростковом возрасте случаются редко.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
В статье представлен обзор методов диагностики, лечения синдрома гипермобильности суставов, которые можно применять в амбулаторной практике с учетом приоритетных проблем пациента.
The article presents an overview of the methods of diagnosis, treatment joint hypermobility syndrome, which can be used in ambulatory practice based on the priority problems of the patient.
Гипермобильность суставов (ГМС) — это состояние, при котором амплитуда движений в суставах превышает норму [13]. Если избыточная подвижность суставов сочетается с мышечно-суставными симптомами, это говорят о синдроме гипермобильности суставов (СГМС).
Характерными проявлениями являются мышечно-суставной болевой синдром, рецидивирующие подвывихи, вывихи суставов. С возрастом, несмотря на то, что гипермобильность уменьшается, многие симптомы сохраняются и в некоторых случаях усугубляются [12]. Существует гипотеза о том, что боль является результатом микротравматизации мягких тканей или перегрузки гипермобильного сустава. Самыми уязвимыми структурами являются ахиллово сухожилие, голеностопный сустав, вращательная манжета плеча, латеральные и медиальные надмыщелки, поясничный и шейный отделы позвоночника [10, 13].
Пациенты с синдромом гипермобильности суставов избегают различные виды физической активности из-за страха усиления боли и повреждений суставов, что связано с неправильным стереотипом движений. Это приводит к нарушениям биомеханики мышечно-скелетной системы, детренированности, снижению тонуса мышц [14].
Внесуставные проявления включают чрезмерную растяжимость, ранимость кожи, дисфункцию вегетативной нервной системы, варикозное расширение вен, склонность к образованию гематом, урогенитальный пролапс, синдром Рейно, невропатии, фибромиалгию, низкую плотность кости, тревожность и панические состояния, депрессию [1, 5, 7].
Синдром гипермобильности суставов при своевременной диагностике и правильной тактике лечения имеет благоприятный прогноз. Однако плохая выявляемость гипермобильности суставов и, как следствие, отсутствие необходимого лечения приводит к тому, что боль становится хронической. Рецидивирующие микротравматизации при гипермобильности суставов приводят со временем к воспалительным и дистрофическим изменениям в суставах с инвалидизирующими последствиями [11, 18].
Для установления синдрома гипермобильности суставов используются Брайтонские критерии, представленные в табл. 3 [19].
Для каждого пациента выделяют приоритетные проблемы, ставят ближайшие и отдаленные цели лечения. Весь процесс восстановительного лечения может состоять из различных подходов, в зависимости от преобладающих симптомов (рис. 1).
В случае неосложненного течения, когда основным синдромом является мышечно-суставная боль умеренной интенсивности, основу лечебных мероприятий составляет лечебная физкультура, коррекция образа жизни с обучением правильной модели движений и рациональная психотерапия [6, 20].
Основной частью лечения пациентов с синдромом гипермобильности суставов является укрепление мышц, окружающих проблемные суставы. В первую очередь необходима тренировка трапециевидных мышц, поперечных мышц живота, мышц бедра. В случае если боль связана с движением, то пациентам рекомендуется выполнять статическое напряжение мышц с минимальным движением в суставах (изометрические нагрузки). Если мышечно-суставная боль связана с гиподинамией и длительными статическими позами, то показано сочетание изометрических и изокинетических видов нагрузок, когда напряжение мышц осуществляется с движением в суставах. С целью улучшения проприоцептивного чувства следует использовать ортезирование, гимнастический мяч и балансирующую доску. Во время выполнения этих упражнений для улучшения контроля над движениями желательно использовать зеркала. Занятия в бассейне позволяют укрепить все основные группы мышц с одновременным снятием осевой нагрузки с суставов и позвоночника. Все перечисленные выше виды тренировок направлены на увеличение мышечной силы, а не объема мышц. Ключевую роль имеет увеличение тонуса мышц и нейромышечной координации [6, 20].
Комплекс упражнений также должен включать аэробные нагрузки, направленные на тренировку кардиореспираторной системы. Подходящей нагрузкой является ходьба начиная с 10–15 минут и постепенным увеличением дистанции и скорости движения. Частота аэробных нагрузок должна составлять 3–4 раза в неделю. Клинически установлено, что ежедневные тренировки небольшой интенсивности эффективны для пациентов с синдромом гипермобильности суставов [17]. Частота сердечных сокращений (ЧСС), достигаемая во время нагрузки, рассчитывается по формуле ЧСС = (220 – возраст) × 0,6. У пациентов с синдромом гипермобильности суставов более интенсивные тренировки могут привести к утомлению и, как результат, ослаблению динамического нейромышечного контроля, травмам и боли. Кроме того, ходьба улучшает проприоцепцию, осанку, стабилизирует суставы, испытывающие основную нагрузку [16].
Формирование корректной модели движений заключается в акцентировании внимания пациента на участках мышечно-суставной системы, уязвимых при физических нагрузках. Лицам с гипермобильностью суставов следует не допускать избыточного переразгибания суставов при выполнении различных движений, подъеме и переносе тяжестей. Существуют некорректные позы, которые могут спровоцировать или усилить мышечно-суставной болевой синдром: 1) положение сидя с фиксацией гиперкифозом грудного отдела позвоночника к опоре (рис. 2А); 2) положение сидя с вытянутыми ногами без поддержки коленных суставов (рис. 2Б); 3) положение сидя с опорой на латеральный край стопы (рис. 2В); 4) поза сидя с повернутыми под ягодицы ногами (рис. 2Г); 5) сидя по-турецки (рис. 2Д); 6) положение стоя с переразгибанием коленных суставов и усилением лордоза поясничного отдела позвоночника (рис. 2Е); 7) положение кисти во время сна (рис. 2Ж); 8) положение кисти при подъеме груза (рис. 2З) [9].
Повседневная активность, такая как проведение ремонта, садоводческие работы, копка, уборка пылесосом, может быть причиной появления боли. В течение дня полезны регулярные перерывы с выполнением мягких круговых движений в суставах и потягиваний, чередование разных видов физической активности, коррекция осанки. Во время покупок следует ограничивать вес сумок и равномерно распределять нагрузку на обе руки. В длительных поездках на транспорте полезна разминка в виде простых движений в суставах или ходьбы по салону поезда, самолета [20].
В повседневную активность рекомендуется включить плавание, а также такие разновидности гимнастики, как пилатес, тай-цзи, цигун, различные виды йоги, танцы. Любой вид физической активности должен доставлять удовольствие, не вызывать боли и быть адекватным для каждого пациента [20].
Пациентам с синдромом гипермобильности суставов не рекомендуются интенсивные тренировки с избыточной нагрузкой на связки и сухожилия, контактные виды спорта [18].
Дополнительно в программу лечения включается мануальная терапия, массаж с применением щадящей техники, так как кожа у этих пациентов может быть легко ранима [12].
Боль на фоне повышенного уровня тревоги может сопровождаться кинезифобией, что приводит к детренированности мышц [18]. В этом случае в программу лечения необходимо включить рациональную психотерапию, которая представляет собой беседу с пациентом о механизмах возникновения мышечно-суставной боли и ее доброкачественном течении при правильном выполнении физических упражнений и повседневных нагрузок.
В случае осложненного течения, которое проявляется острой болью, вывихами, подвывихами, тендинитами, бурситами, проводится стандартное лечение [20]. Для купирования острой боли показаны нестероидные противовоспалительные препараты внутрь и/или наружно, электромиостимуляция мышц, окружающих проблемные. При периартикулярных поражениях (тендиниты, энтезопатии, бурситы, туннельные синдромы) необходимо выяснить возможный провоцирующий фактор (неудобная обувь, избыточная нагрузка и т. д.) и исключить его. При грубой ортопедической патологии (рецидивирующие подвывихи, спондилолистез, hallux valgus, патология менисков) необходима консультация хирургов. Лечение пациентов с синдромом гипермобильности суставов старшего возраста с клиническими и рентгенологическими признаками полиостеоартроза по существу мало отличается от общепринятой терапии остеоартроза, включая применение хондропротекторов [1].
С учетом приоритетных проблем пациента с синдромом гипермобильности суставов нами была разработана программа курации [2, 3] (рис. 2), с помощью которой врач в амбулаторных условиях может провести эффективное лечение пациентов с синдромом гипермобильности суставов.
Таким образом, курация пациентов с синдромом гипермобильности суставов — это длительный многокомпонентный процесс, требующий терпения, знаний и умений общепрактикующего врача.
Литература
- Беленький А. Г. Лечение гипермобильного синдрома // Русский мед. журн. 2005. № 24, т. 12. С. 1602-1606.
- Викторова И. А., Киселева Д. С., Коншу Н. В. Лечение больных с синдромом гипермобильности суставов // Сибирский мед. журн. 2011. № 1. С. 167–170.
- Викторова И. А. и др. Особенности ведения пациентов с синдромом гипермобильности // Мед. вест. Северного Кавказа. 2008. № 2 (10). С. 108–112.
- Викторова И. А., Киселева Д. С., Коншу Н. В. Диагностика гипермобильности суставов в амбулаторной практике // Российские медицинские вести. 2011. Т. XVI, № 1. С. 76–83.
- Насонова В. А. Международная декада, посвященная костно-суставным нарушениям // Русский мед. журн. 2000. № 2. C. 369–372.
- Шостак Н. А., Правдюк Н. Г., Магомедов Д. Н. Гипермобильный синдром: клиника, диагностика, подходы к терапии // Русский мед. журн. 2009. Т. 17, № 4. С. 288–290.
- Aktas I., Ofluoglu D., Albay T. The relationship between hypermobility and carpal tunnel syndrome // Abstracts of the 13 th European Congress of Clinical Neurophysiology. 2008. P. 131.
- Corben T., Lewis J. S., Petty N. J. Contribution of lumbar spine and hip movement during the palms to floor test in individuals with diagnosed hypermobility syndrome // Physiotherapy Theory and Practice. 2008. № 24 (1). P. 1–12.
- Ferrell W. R., Tennant N., Sturrock R. D. Amelioration of symptoms by enhancement of proprioception in patients with joint hypermobility syndrome // Arthritis & Rheumatism. 2004. № 10. P. 3323–3328.
- Ferrell W. R. Musculoskeletal reflex function in the joint hypermobility syndrome // Arthritis & Rheumatism. 2007. Vol. 57, № 7. P. 1329–1333.
- Gedalia A., Press J. Joint hypermobility and musculoskeletal pain // J. Rheum. 1998. № 25. P. 1031–1032.
- Gerley-Green S. Living with the hypermobility syndrome // Rheum. 2001. № 40. Р. 487–489.
- Grahame R. Joint hypermobility syndrome pain // Curr Pain Headache Rep. 2009. № 13. P. 427–433.
- Hakim A., Grahame R. Joint hypermobility // Best Practice & Research Clinical Rheumatology. 2003. Vol. 17, № 6. P. 989-10-04.
- Hakim A., Grahame R. A simple questionnaire to detect hypermobility: and adjunct to the assessment of patients with diffuse musculoskeletal pain // International J. of Clinical Practice. 2003. № 57 (3). P. 163–166.
- Hall H. G., Ferrell W. R., Sturrock R. D. The effect of the hypermobility syndrome on knee joint proprioception // B. J. Rheum. 1995. № 34. P. 121–125.
- O’Sullivan P. B. Lumbar segmental instability: clinical presentation and specific stabilizing exercise management // Manual Therapy. 2000. № 5. P. 2–12.
- Roussel N. A. Altered lumbopelvic movement control but not generalized joint hypermobility is associated with increased injury in dancers. A prospective study // Manual Therapy. 2009. № 14. P. 630–635.
- Simmonds J. V., Keer R. J. Hypermobility and hypermobility syndrome // Manual Therapy. 2007. № 12. P. 298–309.
- Simmonds J. V., Keer R. J. Hypermobility and hypermobility syndrome, part 2: assessment of hypermobility syndrom // Manual Therapy. 2008. № 13. P. 20–21.
И. А. Викторова* , 1 , доктор медицинских наук, профессор
Д. С. Киселева*, кандидат медицинских наук
Г. М. Кульниязова**, доктор медицинских наук, профессор
* ГБОУ ВПО ОмГМА МЗ РФ, Омск
** ЗКГМУ им. М. Оспанова, Актобе, Казахстан
Из этой статьи вы узнаете о гипермобильности суставов – что это такое, причины и механизм развития данного синдрома. Опасно ли это состояние у взрослых и детей, когда нужно лечение, а когда нет.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Синдромом гипермобильности суставов (сокращенно – синдромом ГМС) называют аномальную подвижность суставов, которая появляется из-за чрезмерной слабости окружающей их соединительной ткани (связок, сухожилий, суставной капсулы).
- наследственное нарушение структуры коллагена (белка, который отвечает за эластичность тканей);
- ряд заболеваний соединительной ткани.
Коллагеновые волокна приобретают способность сильно растягиваться, в результате соединительные ткани, окружающие сустав (синовиальная оболочка, связки, сухожилия), которые должны его укреплять и до определенной степени ограничивать (предохранять от чрезмерных разгибаний), не справляются полноценно с этой задачей. Движения в суставах становятся аномально свободными, например, при желании человек может пассивно (другой рукой) отводить большой палец кисти к предплечью, касаться ладонями пола, стоя на выпрямленных ногах и т. д.

1) Пассивное разгибание мизинца кисти более 90 градусов; 2) Пассивное прижатие большого пальца кисти к внутренней стороне предплечья; 3) Переразгибание в локтевом суставе более 10 градусов; 4) Переразгибание в коленном суставе более 10 градусов; 5) Наклон туловища вперед с касанием ладонями пола при прямых ногах
У детей синдром ГМС установить сложнее, чем у взрослых, из-за повышенной эластичности соединительной ткани. Со временем, по мере взросления, детская разболтанность (гиперподвижность) суставов уменьшается или исчезает совсем (это отличает его от взрослого ГМС).
Патологический диагноз устанавливают, если к синдрому присоединяются другие симптомы: боль в суставах, мышцах, в конечностях, спазмы, воспаление (тендиниты, бурситы) и другие проявления.

Воспаление бурсы и сухожилия
У 90 % людей с синдромом ГМС не возникает никаких болезненных ощущений, данный синдром устанавливают случайно или вообще не диагностируют (из-за того, что при обращении по поводу болей в суставах специалисты привыкли оценивать недостаток подвижности суставов, а не их гиперподвижность). Поэтому его считают доброкачественным процессом, который не всегда нужно лечить (к тому же, полностью избавиться от патологической слабости соединительной ткани невозможно).
ГМС не опасен, но у людей с повышенной гипермобильностью сильно увеличивается вероятность травмировать суставы (хронические вывихи, подвывихи, частые переломы), а впоследствии синдром может стать причиной осложнений – артритов (посттравматического воспаления) и остеоартрозов (разрушения сустава).
Обратиться с проблемой нужно к врачу-ревматологу.
Общая характеристика состояния гипермобильности суставов
Гипермобильность, которая является следствием патологической слабости соединительной ткани, иногда путают с искусственной гиперподвижностью суставов. У людей, профессионально занимающихся спортом, танцами или ведущих активный образ жизни (альпинисты, например), такое состояние связок – результат длительных тренировок, направленных на растяжение, а не синдром гипермобильности суставов.
Существует преходящая (проходящая) подвижность суставов:
ГМС встречается у 20 % населения. С сопутствующими проявлениями (боли в суставах, мышцах) – у 1 мужчины и 3 женщин из 1000.
В 80 % случаев первые жалобы появляются в подростковом возрасте (мышечные и суставные боли после нагрузок, начиная с 14 лет), но не исключено появление симптомов в любом возрасте. Чаще от чрезмерной (аномальной) слабости соединительной ткани страдают колени (в 60–70 %).
Чрезмерная растяжимость тканей имеет неприятную сторону – со временем ее структурные элементы (коллагеновые волокна) истончаются и рвутся. Это приводит к быстрому изнашиванию связок, менисков и сухожилий, появлению внесуставных рубцов, растяжек на коже. Активные физические нагрузки, направленные на растяжение, ухудшают состояние тканей, могут стать причиной осложнений (вывихи, разрывы, травмы).

Гипермобильность может стать причиной вывиха коленного сустава. Нажмите на фото для увеличения
Причины данного состояния
Основная причина появления синдрома – структурные изменения коллагена (слабость), болезни соединительной ткани.
Болезни и патологии, которые сопровождаются гипермобильностью:
- врожденные недостатки формирования скелета (дисплазия тазобедренного сустава, косолапость);
- наследственные патологии соединительной ткани (синдром Вильямса, Марфана);
- хромосомные нарушения (синдром Дауна);
- врожденные недостатки мышечного тонуса (миотония);
- недостатки обмена веществ (гомоцистинурия);
- полиомиелит;
- системные болезни (ювенильный ревматоидный артрит).

Основной фактор риска, увеличивающий вероятность появления гипермобильного синдрома, – наследственность (структурная слабость коллагена передается от родителей к детям в 50 % случаев).
Симптомы
ГМС часто протекает бессимптомно (90 % случаев), поэтому, если пациент не предъявляет жалоб, синдром рассматривают как особенность возраста (у детей до 14 лет) или физиологического строения организма.
В остальных случаях гипермобильность суставов у детей и взрослых проявляется на фоне чрезмерных или непривычных физических нагрузок (у детей этому способствуют спортивные тренировки, занятия танцами), незначительных травм (растяжение).
- колен;
- лодыжек;
- груди;
- спины и поясницы (у женщин в 2 раза чаще);
- суставов пальцев на руках;
- одного из тазобедренных суставов (у детей).
Неприятные ощущения усиливаются при перемене погоды, на фоне менструального цикла и перепадов эмоционального состояния. Иногда боль становится хронической, сопровождается воспалением капсулы сустава (синовитом после физических нагрузок или травм) или околосуставных тканей (бурсит, тендинит).

Человек с гипермобильными суставами быстро устает, старается ограничивать собственную активность, так как любая нагрузка может стать причиной появления боли, вывиха, растяжения, травмы.
К болям в мышцах и суставах могут присоединяться внесуставные проявления, обусловленные слабостью соединительной ткани: боль в груди, варикоз, головные боли, шум в ушах, ухудшение зрения.
Периодические или постоянные боли во всех или одном из суставов (артралгия)
Порок сердца (нарушение работы митрального клапана), боль в груди
Боль в мышцах (миалгия)
Паховые, послеоперационные, пупочные грыжи (растяжение оболочек органов, выпячивание стенок)
Воспаление капсулы сустава (синовит)
Стрии, рубцы (травмы кожи из-за повышенной растяжимости)
Воспаление других околосуставных тканей (бурсит, тендинит, эпикондилит)
Варикоз (расширение и воспаление вен)
Подвывихи и вывихи (смещение суставных поверхностей относительно друг друга)
Опущение, смещение внутренних органов (матки, прямой кишки, желудка)

Возможные осложнения
Осложнения гипермобильного синдрома можно поделить на 2 группы:
- Острые, возникающие после травм.
- Хронические, которые появляются спустя несколько месяцев (около трех месяцев) и протекают почти бессимптомно.
Вывихи и подвывихи
Тендиниты, тендовагиниты, бурситы, эпикондилиты, синовиты (поражение околосуставных тканей)
Сколиоз (искривление, деформация позвоночного столба)
Остеоартроз (разрушение одного или нескольких суставов)
Посттравматические артриты (воспаление суставов)
Формирование недостатков опорно-двигательного аппарата (плоскостопие)
Задержка в физическом развитии у детей (отставание в росте, созревании)
Диагностика
Существует несколько диагностических тестов, которые позволяют установить сложный диагноз. Один из них – метод Бейтона (или шкала в 9 баллов). Согласно тесту, человек с нормальной, физиологической подвижностью суставов получает от 0 до 4 баллов. У всех, кто выходит за эти рамки (от 4 до 9 баллов), можно заподозрить синдром гипермобильности суставов.
По Бейтону человек должен выполнить несколько движений:
- пассивно разогнуть мизинец (помогая другой рукой) более чем на 90 градусов;
- так же пассивно прижать большой палец кисти к предплечью;
- разогнуть локоть больше чем на 10 градусов от физиологической нормы;
- разогнуть колено таким же образом;
- наклониться вперед и коснуться пола ладонями, стоя на прямых ногах.
Диагноз устанавливают по результатам теста Бейтона в сочетании с некоторыми из признаков:
- суставные и мышечные боли в течение 3 (и больше) месяцев;
- сопутствующие синовиты и другие воспаления околосуставных тканей;
- совокупность особенностей строения (высокий, костлявый человек с длинными конечностями и пальцами);
- близорукость;
- растяжки и рубцы на коже;
- порок сердца, варикоз, грыжи;
- наличие близких родственников со слабостью соединительной ткани.
Подтвердить синдром можно с помощью анализов, которые помогают определить его причину:
- Ревматоидный фактор (иммуноглобулины – особые белки, количество которых увеличивается при ревматоидных заболеваниях).
- Титры антинуклеарных антител (иммуноглобулины, количество которых возрастает при аутоиммунном заболевании, например, ревматоидном артрите).
- Скорость оседания эритроцитов, количество лейкоцитов и С-реактивный белок (возрастают при любом воспалительном процессе в организме).
- Анализ пунктата (выпота, жидкости из воспаленной капсулы) позволяет определить, насколько изменилась синовиальная оболочка.
Методы лечения, когда оно нужно
Вылечить гипермобильность полностью невозможно, да и терапия нужна не всегда. Если синдром протекает бессимптомно, нужды в лечении нет, все меры должны быть направлены на профилактику опасных осложнений (вывихов, переломов).
Положительного результата добиваются комплексом специальных изометрических упражнений, укрепляющих околосуставные мышцы (напряжение мышц при полной неподвижности сустава).
Такие же методы физиотерапии применяют при умеренных и сильных болях в суставах и мышцах. Дополнительно:
- корректируют деформации скелета (плоскостопие), подбирая ортопедическую обувь, стельки;
- рекомендуют защищать сустав ортезами (эластичный фиксатор);
- ограничивать физические нагрузки.
При сильных болях рекомендуют:
- принимать анальгетики (Парацетамол);
- делать компрессы с прогревающими мазями (если нет синовита и другого воспаления околосуставных тканей), лечебными грязями;
- принимать витамины и вещества, стимулирующие синтез коллагена (комбинацию витаминов группы В, С, Д, хондроитина сульфат);
- физиопроцедуры (парафинотерапию, лазеротерапию).

Лазеротерапия
В исключительных случаях в околосуставные ткани вводят глюкокортикостероиды (Метилпреднизолон).
Прогноз
Возникновение синдрома тесно связано с наследственностью, в 50 % случаев он появляется у детей, чьи родители имели гипермобильность суставов. Синдром диагностируют у 20 % людей, женщины страдают чаще мужчин (в 2–3 раза). Только у небольшой части пациентов синдром сочетается с выраженными проявлениями (у 1 мужчины и 3 женщин из 1000) и требует помощи специалиста-ревматолога.
Вылечить ГМС невозможно, однако возможные осложнения можно предотвратить, регулярно выполняя комплекс изометрических упражнений, защищая суставы ортезами при нагрузках.
Первоисточники информации, научные материалы по теме
- Вконтакте
- Одноклассники
- Мой мир
![]()
Лечение разрыва заднего рога медиального мениска коленного сустава![]()
Латеральный эпикондилит![]()
Полный обзор суставной мыши – артремфита: симптомы и лечение
Читайте также:





