Гипермобильность коленных суставов симптомы
Синдром гипермобильности суставов (ГМС) — нередкая причина обращения за медицинской помощью пациентов в любом возрасте. Клинические проявления СГМС многообразны и могут имитировать другие, более известные заболевания суставов. В связи с недостаточным
Среди многих предложенных способов измерения объема движений в суставах общее признание получил метод Бейтона, представляющий собой девятибалльную шкалу, оценивающую способность обследуемого выполнить пять движений (четыре парных для конечностей и одно для туловища и тазобедренных суставов). Бейтон предложил упрощенную модификацию ранее известного метода Carter и Wilkinson (1964). Движения представлены на рис. 1.
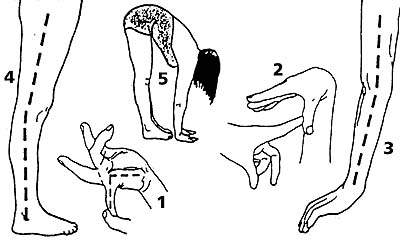 |
| Рисунок 1. Изменение объема движений 1. Пассивное разгибание мизинца кисти более 90°. 2. Пассивное прижатие большого пальца кисти к внутренней стороне предплечья. 3. Переразгибание в локтевом суставе более 10°. 4. Переразгибание в коленном суставе более 10°. 5. Передний наклон туловища с касанием ладонями пола при прямых ногах. |
Приобретенная избыточная подвижность суставов наблюдается у балетных танцоров, спортсменов и музыкантов. Длительные повторные упражнения приводят к растяжению связок и капсулы отдельных суставов. В этом случае имеет место локальная гипермобильность сустава (суставов). Хотя очевидно, что в процессе профессионального отбора (танцы, спорт) лица, изначально отличающиеся конституциональной гибкостью, имеют явное преимущество, фактор тренированности несомненно имеет место. Изменения в гибкости суставов наблюдаются также при ряде патологических и физиологических состояний (акромегалия, гиперпаратиреоидизм, беременность). Генерализованная ГМС является характерным признаком ряда наследственных заболеваний соединительной ткани, включающих синдром Марфана, несовершенный остеогенез, синдром Элерса–Данлоса. Это редкие заболевания. На практике врачу гораздо чаще приходится иметь дело с пациентами с изолированной ГМС, не связанной с тренировками и в ряде случаев сочетающейся с другими признаками слабости соединительно-тканных структур. Почти всегда удается установить семейный характер наблюдаемой ГМС и сопутствующей патологии, что свидетельствует о генетической природе наблюдаемого явления.
Последние, так называемые Брайтоновские критерии синдрома доброкачественной ГМС (1998) представлены в таблице. В данных критериях придается значение и внесуставным проявлениям слабости соединительно-тканных структур, что позволяет говорить о синдроме ГМС и у лиц с нормальным объемом движений в суставах (как правило, имеются в виду лица старшего возраста).
Клиника СГМС многообразна и включает как суставные, так и внесуставные проявления, в общих чертах отраженные в упомянутых Брайтоновских критериях синдрома ГМС.
Существенную помощь в диагностике оказывает внимательный сбор анамнеза. Характерным фактом в истории жизни пациента является его особая чувствительность к физическим нагрузкам и склонность к частым травмам (растяжения, подвывихи суставов в прошлом), что позволяет думать о несостоятельности соединительной ткани. Выявляемый методом Бейтона избыточный объем движений в суставах дополняет собственно клинические формы проявления СГМС.
Суставные проявления
Внесуставные проявления. Данные признаки закономерны, так как основной структурный белок коллаген, первично участвующий в описываемой патологии, также присутствует в других опорных тканях (фасции, дерма, стенка сосудов).
Учитывая широкое распространение конституциональной ГМС в популяции, особенно среди молодежи, было бы ошибочным объяснять все суставные проблемы у данной категории лиц только гипермобильностью. Наличие ГМС отнюдь не исключает возможности развития у них любого другого ревматического заболевания, которым они подвержены с такой же вероятностью, как и лица с нормальным объемом движений в суставах.
Таким образом, диагноз синдрома ГМС становится обоснованным, когда исключены другие ревматические заболевания, а имеющиеся симптомы соответствуют клиническим признакам синдрома, логично дополняемым выявлением избыточной подвижности суставов и/или других маркеров генерализованного вовлечения соединительной ткани.
При упорных болях в одном или нескольких суставах используют эластичные ортезы (наколенники и т. п.). Очень важна своевременная коррекция выявляемого плоскостопия. При этом от врача требуются элементарные подологические знания — форма и жесткость стелек определяется индивидуально, от этого во многом зависит успешность лечения. Нередко удается справиться с упорными артралгиями коленных суставов единственно этим способом.
Медикаментозная терапия применима как симптоматическое лечение при артралгиях. Так как боли при синдроме ГМС в основном имеют невоспалительную природу, то нередко можно видеть полное отсутствие эффекта от применения нестероидных противовоспалительных препаратов.
В этом случае большего результата можно добиться приемом анальгетиков (парацетамол, трамадол). Внутрисуставное введение кортикостероидов при отсутствии признаков синовита абсолютно неэффективно.
При периартикулярных поражениях (тендиниты, энтезопатии, бурситы, туннельные синдромы) тактика лечения практически не отличается от таковой у обычных пациентов. В умеренно выраженных случаях это мази с нестероидными противовоспалительными препаратами в виде аппликаций или компрессов; в более упорных — локальное введение малых доз глюкокортикостероидов, не обладающих местнодегенеративным действием (суспензия кристаллов метилпреднизолона, бетаметазона). Нужно отметить, что эффективность локальной терапии кортикостероидами в большой степени зависит от правильности постановки топического диагноза и техники выполнения самой процедуры.
ГМС — распространенный ревматический синдром, не являющийся прогностически опасным, но вызывающий серьезные диагностические проблемы на практике. Пациент с предполагаемым синдромом ГМС требует от врача внимания к малозаметным деталям при сборе анамнеза и осмотре; необходимы знания и опыт в умении определить, насколько характер жалоб соответствует выявляемой необычной подвижности суставов. Лечение синдрома ГМС также имеет свою специфику и отличается от традиционной терапии других пациентов с заболеваниями суставов
Из этой статьи вы узнаете о гипермобильности суставов – что это такое, причины и механизм развития данного синдрома. Опасно ли это состояние у взрослых и детей, когда нужно лечение, а когда нет.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Синдромом гипермобильности суставов (сокращенно – синдромом ГМС) называют аномальную подвижность суставов, которая появляется из-за чрезмерной слабости окружающей их соединительной ткани (связок, сухожилий, суставной капсулы).
- наследственное нарушение структуры коллагена (белка, который отвечает за эластичность тканей);
- ряд заболеваний соединительной ткани.
Коллагеновые волокна приобретают способность сильно растягиваться, в результате соединительные ткани, окружающие сустав (синовиальная оболочка, связки, сухожилия), которые должны его укреплять и до определенной степени ограничивать (предохранять от чрезмерных разгибаний), не справляются полноценно с этой задачей. Движения в суставах становятся аномально свободными, например, при желании человек может пассивно (другой рукой) отводить большой палец кисти к предплечью, касаться ладонями пола, стоя на выпрямленных ногах и т. д.

1) Пассивное разгибание мизинца кисти более 90 градусов; 2) Пассивное прижатие большого пальца кисти к внутренней стороне предплечья; 3) Переразгибание в локтевом суставе более 10 градусов; 4) Переразгибание в коленном суставе более 10 градусов; 5) Наклон туловища вперед с касанием ладонями пола при прямых ногах
У детей синдром ГМС установить сложнее, чем у взрослых, из-за повышенной эластичности соединительной ткани. Со временем, по мере взросления, детская разболтанность (гиперподвижность) суставов уменьшается или исчезает совсем (это отличает его от взрослого ГМС).
Патологический диагноз устанавливают, если к синдрому присоединяются другие симптомы: боль в суставах, мышцах, в конечностях, спазмы, воспаление (тендиниты, бурситы) и другие проявления.

Воспаление бурсы и сухожилия
У 90 % людей с синдромом ГМС не возникает никаких болезненных ощущений, данный синдром устанавливают случайно или вообще не диагностируют (из-за того, что при обращении по поводу болей в суставах специалисты привыкли оценивать недостаток подвижности суставов, а не их гиперподвижность). Поэтому его считают доброкачественным процессом, который не всегда нужно лечить (к тому же, полностью избавиться от патологической слабости соединительной ткани невозможно).
ГМС не опасен, но у людей с повышенной гипермобильностью сильно увеличивается вероятность травмировать суставы (хронические вывихи, подвывихи, частые переломы), а впоследствии синдром может стать причиной осложнений – артритов (посттравматического воспаления) и остеоартрозов (разрушения сустава).
Обратиться с проблемой нужно к врачу-ревматологу.
Общая характеристика состояния гипермобильности суставов
Гипермобильность, которая является следствием патологической слабости соединительной ткани, иногда путают с искусственной гиперподвижностью суставов. У людей, профессионально занимающихся спортом, танцами или ведущих активный образ жизни (альпинисты, например), такое состояние связок – результат длительных тренировок, направленных на растяжение, а не синдром гипермобильности суставов.
Существует преходящая (проходящая) подвижность суставов:
ГМС встречается у 20 % населения. С сопутствующими проявлениями (боли в суставах, мышцах) – у 1 мужчины и 3 женщин из 1000.
В 80 % случаев первые жалобы появляются в подростковом возрасте (мышечные и суставные боли после нагрузок, начиная с 14 лет), но не исключено появление симптомов в любом возрасте. Чаще от чрезмерной (аномальной) слабости соединительной ткани страдают колени (в 60–70 %).
Чрезмерная растяжимость тканей имеет неприятную сторону – со временем ее структурные элементы (коллагеновые волокна) истончаются и рвутся. Это приводит к быстрому изнашиванию связок, менисков и сухожилий, появлению внесуставных рубцов, растяжек на коже. Активные физические нагрузки, направленные на растяжение, ухудшают состояние тканей, могут стать причиной осложнений (вывихи, разрывы, травмы).

Гипермобильность может стать причиной вывиха коленного сустава. Нажмите на фото для увеличения
Причины данного состояния
Основная причина появления синдрома – структурные изменения коллагена (слабость), болезни соединительной ткани.
Болезни и патологии, которые сопровождаются гипермобильностью:
- врожденные недостатки формирования скелета (дисплазия тазобедренного сустава, косолапость);
- наследственные патологии соединительной ткани (синдром Вильямса, Марфана);
- хромосомные нарушения (синдром Дауна);
- врожденные недостатки мышечного тонуса (миотония);
- недостатки обмена веществ (гомоцистинурия);
- полиомиелит;
- системные болезни (ювенильный ревматоидный артрит).

Основной фактор риска, увеличивающий вероятность появления гипермобильного синдрома, – наследственность (структурная слабость коллагена передается от родителей к детям в 50 % случаев).
Симптомы
ГМС часто протекает бессимптомно (90 % случаев), поэтому, если пациент не предъявляет жалоб, синдром рассматривают как особенность возраста (у детей до 14 лет) или физиологического строения организма.
В остальных случаях гипермобильность суставов у детей и взрослых проявляется на фоне чрезмерных или непривычных физических нагрузок (у детей этому способствуют спортивные тренировки, занятия танцами), незначительных травм (растяжение).
- колен;
- лодыжек;
- груди;
- спины и поясницы (у женщин в 2 раза чаще);
- суставов пальцев на руках;
- одного из тазобедренных суставов (у детей).
Неприятные ощущения усиливаются при перемене погоды, на фоне менструального цикла и перепадов эмоционального состояния. Иногда боль становится хронической, сопровождается воспалением капсулы сустава (синовитом после физических нагрузок или травм) или околосуставных тканей (бурсит, тендинит).

Человек с гипермобильными суставами быстро устает, старается ограничивать собственную активность, так как любая нагрузка может стать причиной появления боли, вывиха, растяжения, травмы.
К болям в мышцах и суставах могут присоединяться внесуставные проявления, обусловленные слабостью соединительной ткани: боль в груди, варикоз, головные боли, шум в ушах, ухудшение зрения.
Периодические или постоянные боли во всех или одном из суставов (артралгия)
Порок сердца (нарушение работы митрального клапана), боль в груди
Боль в мышцах (миалгия)
Паховые, послеоперационные, пупочные грыжи (растяжение оболочек органов, выпячивание стенок)
Воспаление капсулы сустава (синовит)
Стрии, рубцы (травмы кожи из-за повышенной растяжимости)
Воспаление других околосуставных тканей (бурсит, тендинит, эпикондилит)
Варикоз (расширение и воспаление вен)
Подвывихи и вывихи (смещение суставных поверхностей относительно друг друга)
Опущение, смещение внутренних органов (матки, прямой кишки, желудка)

Возможные осложнения
Осложнения гипермобильного синдрома можно поделить на 2 группы:
- Острые, возникающие после травм.
- Хронические, которые появляются спустя несколько месяцев (около трех месяцев) и протекают почти бессимптомно.
Вывихи и подвывихи
Тендиниты, тендовагиниты, бурситы, эпикондилиты, синовиты (поражение околосуставных тканей)
Сколиоз (искривление, деформация позвоночного столба)
Остеоартроз (разрушение одного или нескольких суставов)
Посттравматические артриты (воспаление суставов)
Формирование недостатков опорно-двигательного аппарата (плоскостопие)
Задержка в физическом развитии у детей (отставание в росте, созревании)
Диагностика
Существует несколько диагностических тестов, которые позволяют установить сложный диагноз. Один из них – метод Бейтона (или шкала в 9 баллов). Согласно тесту, человек с нормальной, физиологической подвижностью суставов получает от 0 до 4 баллов. У всех, кто выходит за эти рамки (от 4 до 9 баллов), можно заподозрить синдром гипермобильности суставов.
По Бейтону человек должен выполнить несколько движений:
- пассивно разогнуть мизинец (помогая другой рукой) более чем на 90 градусов;
- так же пассивно прижать большой палец кисти к предплечью;
- разогнуть локоть больше чем на 10 градусов от физиологической нормы;
- разогнуть колено таким же образом;
- наклониться вперед и коснуться пола ладонями, стоя на прямых ногах.
Диагноз устанавливают по результатам теста Бейтона в сочетании с некоторыми из признаков:
- суставные и мышечные боли в течение 3 (и больше) месяцев;
- сопутствующие синовиты и другие воспаления околосуставных тканей;
- совокупность особенностей строения (высокий, костлявый человек с длинными конечностями и пальцами);
- близорукость;
- растяжки и рубцы на коже;
- порок сердца, варикоз, грыжи;
- наличие близких родственников со слабостью соединительной ткани.
Подтвердить синдром можно с помощью анализов, которые помогают определить его причину:
- Ревматоидный фактор (иммуноглобулины – особые белки, количество которых увеличивается при ревматоидных заболеваниях).
- Титры антинуклеарных антител (иммуноглобулины, количество которых возрастает при аутоиммунном заболевании, например, ревматоидном артрите).
- Скорость оседания эритроцитов, количество лейкоцитов и С-реактивный белок (возрастают при любом воспалительном процессе в организме).
- Анализ пунктата (выпота, жидкости из воспаленной капсулы) позволяет определить, насколько изменилась синовиальная оболочка.
Методы лечения, когда оно нужно
Вылечить гипермобильность полностью невозможно, да и терапия нужна не всегда. Если синдром протекает бессимптомно, нужды в лечении нет, все меры должны быть направлены на профилактику опасных осложнений (вывихов, переломов).
Положительного результата добиваются комплексом специальных изометрических упражнений, укрепляющих околосуставные мышцы (напряжение мышц при полной неподвижности сустава).
Такие же методы физиотерапии применяют при умеренных и сильных болях в суставах и мышцах. Дополнительно:
- корректируют деформации скелета (плоскостопие), подбирая ортопедическую обувь, стельки;
- рекомендуют защищать сустав ортезами (эластичный фиксатор);
- ограничивать физические нагрузки.
При сильных болях рекомендуют:
- принимать анальгетики (Парацетамол);
- делать компрессы с прогревающими мазями (если нет синовита и другого воспаления околосуставных тканей), лечебными грязями;
- принимать витамины и вещества, стимулирующие синтез коллагена (комбинацию витаминов группы В, С, Д, хондроитина сульфат);
- физиопроцедуры (парафинотерапию, лазеротерапию).

Лазеротерапия
В исключительных случаях в околосуставные ткани вводят глюкокортикостероиды (Метилпреднизолон).
Прогноз
Возникновение синдрома тесно связано с наследственностью, в 50 % случаев он появляется у детей, чьи родители имели гипермобильность суставов. Синдром диагностируют у 20 % людей, женщины страдают чаще мужчин (в 2–3 раза). Только у небольшой части пациентов синдром сочетается с выраженными проявлениями (у 1 мужчины и 3 женщин из 1000) и требует помощи специалиста-ревматолога.
Вылечить ГМС невозможно, однако возможные осложнения можно предотвратить, регулярно выполняя комплекс изометрических упражнений, защищая суставы ортезами при нагрузках.
Первоисточники информации, научные материалы по теме
- Вконтакте
- Одноклассники
- Мой мир
![]()
Лечение разрыва заднего рога медиального мениска коленного сустава![]()
Латеральный эпикондилит![]()
Полный обзор суставной мыши – артремфита: симптомы и лечение

Синдром гипермобильности суставов – это заболевание, при котором наблюдается избыточная подвижность, сочетающаяся с патологическими симптомами со стороны опорно-двигательного аппарата. Обычно пациентов беспокоят суставные и мышечные боли. Возможны синовиты, бурситы, энтезопатии, повторные подвывихи, ранние артрозы, другие проявления. Диагноз выставляется на основании анамнеза, данных клинического осмотра. Для исключения иных заболеваний назначаются лабораторные и инструментальные исследования. Лечение включает медикаментозную терапию, ЛФК, коррекцию режима дня и двигательной активности.
МКБ-10

- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение синдрома гипермобильности суставов
- Немедикаментозные методики
- Медикаментозные методы
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Синдром гипермобильности суставов (СГС) – патологическое состояние, которое следует отличать от асимптомной гипермобильности суставов (ГС), не сопровождающейся клиническими проявлениями. Распространенность СГС в популяции составляет около 4%. Женщины болеют чаще мужчин (5,6% и 1,9% соответственно). У 65% у пациентов имеются близкие родственники, страдающие тем же заболеванием, что свидетельствует о наследственной природе патологии. СГС ассоциируется с повышенным риском развития остеоартроза и других болезней костно-мышечной системы.

Причины
Генерализованная гипермобильность суставов – широко распространенное состояние. По данным исследователей, увеличение объема движений по сравнению со среднестатистической нормой выявляется у 6,9-31,5% жителей планеты, чаще – у женщин, уроженцев Азии, Африки, Ближнего Востока. В основе избыточной подвижности лежат мутации генов, отвечающих за формирование коллагена и тенаскина Х, которые входят в состав связок, сухожилий и суставных капсул.
Данная индивидуальная особенность передается по наследству, преимущественно по женской линии. Это нарушение – дисплазия соединительной ткани (ДСТ) потенцируется влиянием множества генов, при этом имеет значение уникальное сочетание аллелей обоих родителей, что объясняет значительную вариабельность проявлений ГС, неопределенную вероятность развития СГС, а также наличие или отсутствие симптомов соединительнотканной недостаточности со стороны других органов и систем.
Патогенез
Изменение структуры соединительной ткани приводит к снижению ее прочности и, как следствие – к повышению вероятности микротравм при физических нагрузках. Наряду с повторными микротравмами имеет значение снижение порога болевой чувствительности и наличие ортопедических аномалий, которые часто выявляются у больных с ДСТ – плоскостопия, дисплазии тазобедренных суставов, спондилолистеза, сколиоза.
Определенную роль играют вегетососудистые расстройства, которые также часто сопутствуют ДСТ. Все перечисленное обуславливает появление болей в мышцах и суставах на фоне физической активности. С возрастом проявления СГС усугубляются, потому что к врожденным аномалиям добавляются приобретенные патологические изменения – менископатии, энтезопатии, тендиниты, остеохондроз, развивающиеся на фоне базовых нарушений строения ОДС, повторных микротравм.
Симптомы
Первые симптомы обычно появляются в молодом возрасте. Больные предъявляют жалобы на мышечно-суставные боли после умеренной физической активности или незначительной травмы. Как правило, наибольшая интенсивность болей отмечается в голеностопных и коленных суставах. Признаки воспаления отсутствуют. Рецидивирующий характер боли вынуждает пациентов ограничивать двигательную активность, что ведет к детренированности, повышенной вероятности травматизации при физической нагрузке.
На фоне детренированности появляются мышечная слабость, повышенная утомляемость. Иногда после травм развиваются острые синовиты, типичными особенностями которых являются невоспалительный характер выпота и быстрое купирование симптоматики. Нередко беспокоят боли в спине. Интенсивность болевого синдрома может существенно варьироваться – от незначительных или умеренных болевых ощущений до упорных болей, существенно ограничивающих физические возможности пациента.
Поскольку СГС развивается на фоне врожденных нарушений синтеза белков, входящих в состав кожи, стенок сосудов, внутренних органов, у многих пациентов выявляются внесуставные проявления патологии. Типичными признаками являются чрезмерно растяжимая тонкая кожа, раннее развитие варикоза, появление синяков после незначительных травм. У некоторых больных обнаруживаются пролапс митрального клапана, опущение матки, почек, прямой кишки, грыжевые выпячивания различных локализаций.
Осложнения
У пациентов с СГС могут возникать повторные подвывихи суставов. Со временем боль начинает беспокоить даже при отсутствии значимых нагрузок, что связано с формированием менископатий, энтезопатий, бурситов, туннельных синдромов, других патологий. Отмечается повышенная вероятность раннего остеоартроза и остеохондроза. При манифестации вторичных поражений связочно-суставных структур жалобы видоизменяются, соответствуют клиническим проявлениям того или иного заболевания.
Наличие вегетативных нарушений, нередко выявляющихся при дисплазии соединительной ткани, утяжеляет течение болезни. На фоне постоянных артралгий, миалгий и дорсалгий, сочетающихся с обмороками, кардиалгиями, сердцебиением, ощущением нехватки воздуха, другими признаками вегетативной дисфункции, развиваются невротические расстройства.
Диагностика
Синдром гипермобильности суставов диагностируют врачи-ортопеды или ревматологи. Для выявления повышенной подвижности применяют так называемый счет Бейтона – совокупность признаков, которые обнаруживаются при проведении простых тестов, не требующих дополнительного оборудования:
- Переразгибание мизинца. Выпрямленный мизинец отклоняется к тыльной стороне кисти до образования угла 90 градусов.
- ПриведениеIпальца. Удерживая большой палец другой рукой, его можно подвести вплотную к предплечью.
- Переразгибание локтевого сустава. Предплечье отклоняется в сторону плеча до 10 и более градусов.
- Переразгибание коленного сустава. Угол между бедром и голенью составляет 10 или более градусов.
- Повышенная гибкость позвоночника. В положении стоя пациент может полностью положить ладони на пол, не сгибая колени.
За первые четыре положительных признака начисляется по 1 баллу с каждой стороны, за пятый – 1 балл. Наибольшее возможное количество баллов – 9. Используя результаты теста и данные анамнеза, выявляют СГС на основе определенных диагностических критериев:
1. Большие критерии:
- 4 и более балла по шкале Бейтона;
- жалобы на боли в 4 или более суставах на протяжении 3 или более месяцев.
2. Малые критерии:
- 1-3 балла по счету Бейтона для молодых пациентов и 0-2 балла для людей старше 50 лет;
- артралгии в 1-3 суставах или люмбалгии в течение 3 и более месяцев, спондилез, спондилолистез;
- наличие в анамнезе вывихов более чем в 1 суставе или повторных вывихов сустава;
- поражение околосуставных тканей: бурсит, тендинит, энтезопатия, эпикондилит и др.;
- высокий рост, худощавость, арахнодактилия, длинные ноги;
- изменения кожи: атрофии, чрезмерная растяжимость, стрии и т. д.;
- миопия либо нависающие веки;
- варикоз нижних конечностей, опущение внутренних органов, грыжи.
Для постановки диагноза необходимо 2 больших признака, 1 большой и 2 малых признака либо 4 малых признака. План обследования при подозрении на СГС определяется жалобами больных, может включать рентгенографию, КТ, МРТ различных сегментов, другие визуализационные методики. Для исключения ревматических болезней выполняют соответствующие лабораторные исследования.
Гипермобильность суставов, сочетающаяся с симптоматикой со стороны артикулярных, периартикулярных и мышечных тканей встречается при ряде других заболеваний, что обуславливает важность дифференциальной диагностики. В первую очередь СГС различают с синдромами Марфана и Элерса-Данлоса. В ряде случаев может потребоваться дифференцировка с синдромом Луиса-Дитца, несовершенным остеогенезом, иными патологиями.
Лечение синдрома гипермобильности суставов
Лечение СГС длительное, осуществляется в амбулаторных условиях. Центральное место в плане терапевтических мероприятий занимает коррекция образа жизни и режима физической активности. По показаниям немедикаментозные методы лечения дополняют лекарственной терапией.
При применении физиологических способов нормализации состояния больных важны комплексный подход и раннее начало лечения. Особое значение немедикаментозные методы имеют в терапии пациентов младше 20 лет, у которых нередко удается существенно уменьшить проявления СГС в течение дальнейшей жизни. Рекомендуются:
- Оптимальный режим дня. Включает достаточное количество сна, чередование периодов работы и отдыха, регулярное полноценное питание. Важной частью режима является ежедневная умеренная физическая активность для профилактики детренированности.
- Коррекция двигательных стереотипов. Предусматривает отработку правильной техники движений. Осуществляется врачами ЛФК. Направлена на исключение нефизиологических нагрузок, предупреждение перегрузок, повторной травматизации.
- Кинезиотерапия. Разрабатываются комплексы статических и динамических упражнений для укрепления мышц в проблемных зонах. Комплексы ЛФК выполняются вначале со специалистом, затем – индивидуально в домашних условиях, по показаниям дополняются остеопатией, миофасциальным релизингом, механотерапией.
- Фиксация. Производится индивидуальный подбор ортезов. В ходе подбора учитываются уровень активности пациента, локализация болевого синдрома, выраженность изменений в различных анатомических зонах.
- Физиотерапия. Назначается в период обострений. Направлена на ликвидацию болевого синдрома, стимуляцию восстановления тканей. Применяются лекарственный электрофорез, лазеротерапия, магнитотерапия, другие методики.
В большинстве случаев для устранения болевого синдрома достаточно немедикаментозных мероприятий в сочетании с использованием местных средств (гелей, мазей) с отвлекающим и противовоспалительным эффектами. При недостаточной результативности показаны:
- Стимуляторы белкового обмена. В перечень рекомендованных средств входят кальцитонин, аскорбиновая кислота, никотиновая кислота, витамины группы В, минеральные комплексы, другие препараты, способствующие активизации образования коллагена, обеспечению баланса окислительно-восстановительных процессов.
- Корректоры обмена глюкозаминогликанов. Применяются медикаменты из группы хондропротекторов – глюкозамина сульфат, хондроитина сульфат и др.
- Стабилизаторы минерального обмена. Используются средства, содержащие различные формы витамина Д (эргокальциферол, альфакальцидол и аналоги), препараты кальция.
- Корректоры биоэнергетического состояния. Назначаются лекарства, в состав которых входят фосфолипиды и полиненасыщенные жирные кислоты (лецитин), рибоксин, мельдоний, незаменимые аминокислоты.
Медикаментозную терапию проводят несколько раз в год курсами продолжительностью около 2 месяцев с интервалом между курсами не менее 2-3 месяцев. Обычно курс включает по одному препарату из каждой группы. В начале следующего курса средства заменяют. Прием лекарств чередуют с физиотерапией. НПВС при синдроме гипермобильности суставов применять не рекомендуют из-за незначительной выраженности воспаления и возможного негативного влияния медикаментов на состояние соединительной ткани.
Прогноз
Прогноз благоприятный. При соблюдении рекомендованного режима активности, выработке правильных двигательных стереотипов большинство больных ведет обычный образ жизни, полностью сохраняет трудоспособность. В отдельных случаях возможно тяжелое течение с повторными эпизодами нетрудоспособности, необходимостью индивидуальной адаптации, иногда – вынужденной сменой профессии.
Профилактика
Первичная профилактика не разработана из-за врожденного характера патологии. Вторичные профилактические меры включают раннее выявление и регулярное наблюдение пациентов с гипермобильностью суставов, индивидуальный подбор физических нагрузок, профориентацию, разъяснение особенностей течения болезни для предупреждения невротических расстройств, создания настроя на необходимость коррекции в течение всей жизни.
Читайте также:





