Физическая реабилитация при продольном плоскостопии
Понятие о физической реабилитации
Симптомы и последствия
Физическая реабилитация при плоскостопии
Лечение. Лечебная гимнастика
Введение
Нормальная стопа человека имеет два свода - продольный и поперечный, обеспечивающие её рессорность, т.е. способность амортизировать сотрясение тела при ходьбе, беге, прыжках и повышающие выносливость к осевой нагрузке. Уменьшение высоты сводов стопы носит название “плоскостопие". При плоскостопии одновременно с уменьшением высоты сводов происходит скручивание стоп, поэтому осевая нагрузка приходится на уплощённый внутренний свод. Рессорность стопы при этом резко снижается. При уплощении свода стопы происходит натяжение связок и подошвенного нерва, что вызывает боли при ходьбе.
Наиболее ранние признаки плоскостопия - ноющая боль в стопе, мышцах голени, бедра, в пояснице. К вечеру может появиться отёк стопы, исчезающий за ночь. В дальнейшем стопа деформируется, удлиняется и расширяется в средней части. При тяжёлых степенях плоскостопия значительно изменяется походка: становиться неуклюжей, скованной. Плоскостопие развивается чаще в детстве, когда нагрузка на стопу не соответствует выносливости её мышц.
В целях профилактики необходимо в детском возрасте выполнять специальные упражнения, направленные на укрепление мышц и связочного аппарата стопы. Особенно полезна ходьба босиком.
Понятие о физической реабилитации
Понятие "физическая реабилитация" было введено Ю.М. Николаевым и В.М. Выдриным в 1974 г. В последние годы утвердился термин "двигательная реабилитация", так как он более четко определяет специфику данного явления. Содержание двигательной реабилитации заключается в восстановлении или компенсации временно утраченных или сниженных физических способностей с применением адекватных физических упражнений.
Физическая реабилитация - составная часть медицинской, социальной и профессиональной реабилитации, система мероприятий по восстановлению или компенсации физических возможностей и интеллектуальных способностей, повышению функционального состояния организма, улучшению физических качеств, психоэмоциональной устойчивости и адаптационных резервов организма человека средствами и методами физической культуры, элементов спорта и спортивной подготовки, массажа, физиотерапии и природных факторов. Или короче: физическая реабилитация - это составная часть медицинской и социально-трудовой реабилитации, использующая средства и методы физической культуры, массаж и физические факторы
Физическую реабилитацию следует рассматривать как лечебно-педагогический и воспитательный процесс или, правильнее сказать, образовательный процесс. Основным средством физической реабилитации являются физические упражнения и элементы спорта, а применение их - всегда педагогический, образовательный процесс. Качество его зависит от того, насколько методист овладел педагогическим мастерством и знаниями. Поэтому все законы и правила общей педагогики, а также теории и методики физической культуры чрезвычайно важны в деятельности реабилитатора (реабилитолога) - специалиста по физической реабилитации. Он должен быть прежде всего хорошим педагогом - специалистом по физическому образованию, физической культуре и в то же время обладать глубокими знаниями сущности патологических процессов и болезней, с которыми ему приходится встречаться у своих пациентов. Он обязан уметь определять, какие методы и средства окажут общее воздействие на организм, а какие - местное, локальное или, лучше сказать, специфическое, дифференцированное. В "Докладе совещания ВОЗ" (Женева, 1973) подчеркивается; что целью лечения больного является не только сохранение его жизни, но и способности к независимому существованию. Отсюда следует целенаправленный характер всей системы реабилитации в интересах прежде всего самого больного, его близких и всего общества. В настоящее время реабилитация заняла прочное место среди ведущих медико-социальных направлений, разрабатываемых во всем мире. Научные исследования воздействия средств реабилитации отчетливо показали, что при правильно разработанной ее программе к активной жизни можно возвращать 50% тяжелобольных.
Виды плоскостопия
Различают врожденное плоскостопие и приобретенное. Врожденное встречается довольно редко.
В зависимости от этиологии различают пять видов плоской стопы:
Врожденное плоскостопие может возникнуть, как результат недоразвития мышц, отсутствия малоберцовой кости, других пороков развития. Встречается не часто (примерно 11% всех врожденных деформаций стопы). Но в целом наследственный фактор играет большую роль. Если отец или мать страдают плоскостопием, нужно заранее готовиться, что та же "история" будет и у ребенка. Способствовать деформации стопы может рахит.
Так же врожденное плоскостопие может возникнуть на фоне врожденной недостаточности соединительной ткани. При этом помимо плоскостопия обнаруживаются и другие признаки недостаточности соединительной ткани - близорукость, дополнительная хорда в сердце, перегиб желчного пузыря и др.
У взрослых часто бывает статическое плоскостопие, связанное с чрезмерной нагрузкой на ноги.
Самый распространенный вид плоскостопия - статический, он возникает у детей, потому что их мышцы по природе еще слабы и порой не выдерживают нагрузки.
Причины заболевания
Факторы развития плоскостопия:
Долгое стояние на ногах. Люди, профессия у которых предполагает длительное стояние на ногах - парикмахеры, продавцы, станочники, находятся в группе риска по приобретению плоскостопия.
Необходимо сказать, что женщины страдают плоскостопием в 4 раза чаще мужчин. При беременности вес женщины за короткое время увеличивается примерно на 10 кг. В это же время вырабатывается гормон релаксин, который расслабляет связки.
Плохо подобранная обувь. Для правильного формирования свода стопы нужна постоянная тренировка мышц и связок стопы. Заставляют работать мышцы и связки ходьба по жесткой траве, камням, песку. Без нагрузки мышцы стоп слабеют (как и любые мышцы без работы) и не поддерживают стопу в приподнятом состоянии. В результате чего возникает плоскостопие.
Ходьба на высоких каблуках. В обуви на высоких каблуках и с острыми носами женщина опирается не на всю стопу, а лишь на головки плюсневых костей. Вскоре стопа перестанет сопротивляться этому насилию и также приспособится к красивым туфелькам - станет как ласты, а пальцам можно выписывать направление на операционный стол.
Чтобы ребенок не приобрел плоскостопие, нужно тщательно подбирать обувь, которую он будет носить. Ребенок не должен донашивать чужую обувь: разношенная колодка чужой обуви неправильно распределяет нагрузку на ступни. Детская обувь должна быть с небольшим каблучком, жестким задником и мягким супинатором - компенсируя отсутствие шишек и камней под ногами, он обеспечивает правильное формирование стопы.
Параличи и парезы мышц нижних конечностей, осложнения после травматических повреждений, нарушение кальциево-фосфорного обмена, рахит.
Гиповитаминоз D: кости становятся мягкими, слабеет костно-мышечный аппарат. Плоскостопие в данном случае нередко сочетается с другими костными изменениями, характерными для рахита.
Полиомиелит благодаря вакцинации стал редким виновником плоскостопия - стопа деформируется чаще в результате паралича большеберцовой мышцы.
Группе риска по этому заболеванию, необходима консультация подиатриста.
Симптомы и последствия
Тест для простого теста на плоскостопие понадобятся две вещи - жирный крем и листок бумаги. Смажьте кремом подошву ноги и наступите на бумагу. Стойте ровно, опираясь на всю стопу, иначе результат может быть ошибочным. Теперь внимательно рассмотрите свой след. В норме по внутреннему краю стопы идет выемка (отпечатка здесь нет), которая посередине занимает больше половины стопы. Если этой выемки нет вовсе или она узкая (половина стопы и меньше) - у вас плоскостопие.
Нужно иметь в виду, что до 4 лет ставить ребенку диагноз "плоскостопие" просто несерьезно. У малышей на ножках есть физиологичная жировая подушка, и если сделать отпечаток такой стопы (плантографию), то можно увидеть вроде бы уплощение, которое плоскостопием на самом деле не является. Еще одна причина, по которой ошибочно ставят диагноз, - Х-образные ноги. Стопа в этом случае кажется плоской, но если ногу поставить строго вертикально, то отпечаток получится нормальный. Вот почему, если диагноз ставит не ортопед, а, скажем, хирург или врач лечебной физкультуры, болезнь может быть обнаружена там, где ее нет.
А вот начиная лет с 5-6, сами родители вполне могут заметить какие-то неправильности у своего ребенка. Косолапость, отклонения стоп наружу или вовнутрь при ходьбе или стоянии могут свидетельствовать о плоскостопии. Обследуйте ботиночки ребенка - не изнашиваются ли они по внутренней стороне подошвы и каблука.
В более старшем возрасте ребенок сам выразит свои жалобы, по которым можно заподозрить плоскостопие, - при ходьбе быстро утомляются ноги, появляется боль в икроножных мышцах, на подошве в области свода стопы.
Иногда боль распространяется с подошвы через лодыжку до бедра, создавая картину ишиаса. При выраженном плоскостопии стопа меняет свою форму.
Признаки, которые могут быть проявлениями плоскостопия.
При плоскостопии наблюдается отсутствие амортизирующих свойств стопы, что является причиной быстрого утомления при ходьбе, болей в стопах, бедрах, голени, поясничном отделе.
Под, плоскостопием понимают деформацию стопы, заключающуюся в уменьшении высоты продольных сводов в сочетании с пронацией пятки и супинационной контрактурой переднего отдела стопы. Иногда плоскостопие сочетается с валь-гусным положением стопы (рис. 24) и называется плосковаль-гусной стопой. При плоскостопии одновременно с уменьшением сводов происходит скручивание стоп, в связи с чем основная нагрузка приходится на уплощенный внутренний свод. Рессорные свойства стопы при этом резко снижаются. Различают продольное и поперечное плоскостопие. Данная патология наблюдается в равной степени как у лиц сидячих профессий, так и у выполняющих работу стоя, однако последние жалуются на боли в стопах в 2 раза чаще, чем лица сидячих профессий.
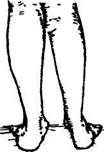
Рис. 24. Вальгусное положение стоп
В случае прогрессирования продольного плоскостопия длина стоп увеличивается в основном вследствие опускания продольного свода, а при развитии поперечного плоскостопия длина стоп уменьшается за счет веерообразного расхождения плюсневых костей и отклонения первого пальца кнаружи Плоскостопие находится в прямой зависимости от массы тела: чем больше масса и, следовательно, нагрузка на стопы, тем более
выражено продольное плоскостопие. Данная патология имеет место в основном у женщин. Продольное плоскостопие встречается чаще всего в возрасте от 16 до 25 лет, а поперечное — в 35-50.
По происхождению плоскостопия различают врожденную плоскуюстопу, травматическую, паралитическую, рахитическую и статическую.
Врожденное плоскостопие установить раньше 5—6-летнего возраста не легко, так как у всех детей моложе этого возраста определяются все элементы плоской стопы, однако приблизительно в 3 % всех случаев плоскостопия плоская стопа бывает врожденной.
Травматическое плоскостопие — вследствие перелома лодыжек, пяточной кости, предплюсневых костей.
Паралитическая плоская стопа — результат паралича подошвенных мышц стопы и мышц, начинающихся на голени (последствия полиомиелита).
Рахитическое плоскостопие обусловлено нагрузкой тела на ослабленные кости стопы.
Статическое плоскостопие, встречающееся наиболее часто (82,1%), возникает вследствие слабости мышц голени и стопы, связочного аппарата и костей. К внутренним причинам, способствующим развитию деформации стоп, относится также наследственно-конституциональное предрасположение, к внешним — перегрузка стоп, связанная с профессией, ведением домашнего хозяйства, ношением нерациональной обуви. Причины развития статического плоскостопия могут быть различны: увеличение массы тела, работа в стоячем положении, уменьшение силы мышц при физиологическом старении, отсутствие тренировки у лиц сидячих профессий и т.д. Плоскостопие при внешнем осмотре можно определить в тяжелых запущенных случаях, когда имеется уже вальгусное положение пятки. Для более точного определения плоской стопы существует ряд методов, например метод Фридлянда (подометрический): измеряют циркулем высоту стопы, т.е. расстояние от пола до верхней поверхности ладьевидной кости, которая хорошо прощупывается приблизительно на один палец кпереди от голеностопного сустава. Величину расхождения ножек циркуля определяют по измерительной линейке, после чего измеряют дли-
ну стопы: расстояние от кончика первого пальца до задней округлости пятки, выражают обе величины в миллиметрах, умножают высоту стопы на 100 и полученную цифру делят на длину стопы. Полученная величина является искомым подо-метрическим индексом. Индекс нормального свода колеблется в пределах от 31 до 29. Индекс от 29 до 27 указывает на пониженный свод стопы, ниже 25 — на значительное плоскостопие.
Однако точнее установить степень плоскостопия можно, зная величину высоты свода от пола до мягких тканей свода стопы, для чего применяют плантографию — получение отпечатков стоп с помощью нанесенных на подошву красящих веществ: раствора синьки, голландской сажи, танина и др. (рис. 25).
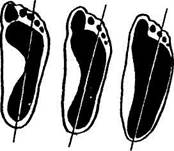
Рис. 25. Плантограмма:
а — при нормальной стопе; б — при плоскостопии I степени; в — при плоскостопии II степени
Для статического плоскостопия характерны определенные болевые участки:
— на подошве, в центре свода и у внутреннего края пятки;
— на тыле стопы и в ее центральной части, между ладье
видной и таранной костями;
— под внутренней и наружной лодыжками;
— между головками предплюсневых костей;
— в мышцах голени вследствие перегрузки;
— в коленном и тазобедренном суставах;
— в бедре из-за перенапряжения широкой фасции;
— в области поясницы на почве компенсаторно усиленного
лордоза.
Боли усиливаются к вечеру после длительного пребывания на ногах и ослабевают после отдыха. Нередко стопы становятся пастозными, в области наружной лодыжки появляется отечность.
Для выраженногоплоскостопия типичны следующие признаки: стопа удлинена и расширена в средней части, продольный свод опущен, стопа пронирована и ладьевидная кость обрисовывается сквозь кожу на медиальном крае стопы. Походка неуклюжая, носки сильно разведены в стороны.
Поперечно-распластанная стопа и отклонение первого пальца кнаружи.В происхождении поперечного плоскостопия, кроме мышц стопы и межкостной фасции, основную роль играет подошвенный апоневроз, поэтому поперечную распластанность стопы следует считать проявлением недостаточности связочного аппарата: Поперечная распластанность стопы у взрослых должна рассматриваться как необратимая деформация, так как до сих пор неизвестны средства, эффективно восстанавливающее функцию связочного аппарата, подверженного статической нагрузке.
Клиническая картина.Основным симптомом при отклонении первого пальца кнаружи являются боли, особенно при ношении обуви, возникающие в головке первой плюсневой кости вследствие давления. Типично наличие бурситов у головки первой плюсневой кости, характеризующихся покраснением и припухлостью, часто с наличием синовиальной жидкости. При поперечном плоскостопии и отклонении первого пальца кнаружи лечение может быть консервативным и оперативным. Консервативное лечение сводится к ношению ортопедической обуви различных конструкций. В более легких случаях (первая степень) можно подкладывать валик ниже расположения натоп-тышей.
Лечение и реабилитация.Основной задачей является исправление деформации стоп, укрепление мышц стопы и голени. Под исправлением деформации стоп понимается уменьшение имеющегося уплощения сводов, пронированного положения пяток и супинационной контрактуры переднего отдела стопы.
Специальные упражнения для мышц голени и стопы в начале лечебного курса рекомендуется выполнять и лежа и сидя. Исключаются нерациональные положения стоя, особенно с развернутыми стопами, когда сила тяжести приходится на внутренний свод стопы. Упражнения следует чередовать с обще-развивающими для всех мышечных групп и с упражнениями на расслабление. Общеразвивающие упражнения имеют особенно большое значение, так как плоскостопие развивается у людей физически ослабленных.
Основной период лечебного курса направлен на достижение коррекции положения стопы и закрепления его. С этой целью используют упражнения для большеберцовых мышц и сгибателей пальцев с увеличивающейся общей нагрузкой, сопротивлением, с постепенно увеличивающейся статической нагрузкой на стопы (с учетом достигнутой коррекции), упражнения с предметами (захват пальцами стоп шариков, карандашей и их перекладывание, катание подошвами ног палки и т.п.). Для закрепления коррекции используются упражнения в специальных видах ходьбы — на носках, на пятках, на наружном своде стоп, с параллельной постановкой стоп. Для усиления их корригирующего эффекта применяют специальные приспособления —- ребристые доски, скошенные поверхности и т.п. Все специальные упражнения проводятся в сочетании с упражнениями, направленными на воспитание правильной осанки, об-щеразвивающими упражнениями и в соответствии с возрастными особенностями занимающихся.
Важным элементом лечения и реабилитации является использование физиотерапевтических процедур (теплые ванны, лампа Соллюкс, локальное отрицательное давление и др.) и массажа стоп и в целом нижних конечностей. Сложные деформации требуют изготовления и ношения ортопедической обуви или оперативного лечения.
Благоприятный результат лечения проявляется в уменьшении или исчезновении неприятных ощущений и болей при длительном стоянии и ходьбе, нормализации походки и в восстановлении правильного положения стоп.
Физические упражнения, рекомендуемые при плоскостопии(по Т.А. Фонаревой, 198ф.
В исходном положении лежа на спине:
1. Поочередно и вместе оттягивать носки стоп с одновремен
ным их супинированием.
2. Поочередно и одновременно приподнимать пятки от опоры
(пальцы касаются опоры).
3. Ноги согнуть в коленях, бедра разведены, стопы соприка
саются друг с другом подошвенной поверхностью. Отведе
ние — приведение пяток с упором на пальцы стоп.
4. Скользящие движения стопой одной ноги по голени дру
гой, охватывая ее. То же другой ногой.
В исходном положении сидя:
5. Ноги согнуть в коленях, стопы параллельны, приподнимать
пятки вместе и поочередно.
6. Производить тыльное сгибание стоп поочередно.
7. Приподнимать пятку одной ноги с одновременным тыль
ным сгибанием стопы другой ноги.
8. Положив ногу на колено другой ноги, проделывать круго
вые движения стопы в обе стороны. То же другой ногой.
9. Захватывать пальцами стоп мелкие предметы и перекла
дывать их.
10. Сидя по-турецки, подогнуть пальцы стоп, наклоняя туло
вище вперед, встать, опираясь на боковую поверхность стоп.
В исходном положении стоя:
11. Стопы параллельны, на ширине ступни, руки на пояс:
а) подниматься на носки двух ног и попеременно; б) при
поднимать пальцы стоп с опорой на пятки обеих ног и по
переменно; в) перекат с пяток на носки и обратно.
12. Полуприседание и приседание на носках, руки в стороны,
вверх, вперед.
13. Стопы параллельны, переход в положение стоя на наруж
ных сводах стопы; поочередное поднимание пяток, не от
рывая пальцев от пола, ходьба на месте.
14. Стоя на гимнастической палке (палка поперек стоп), стопы
, параллельно. Полуприседания и приседания в сочетании с
15. Стоя на рейке гимнастической стенки, хват руками на уровне
груди, полуприседания и приседания.
16. Стоя на набивном мяче.Приседания в сочетании с движениями рук.
Упражнения в ходьбе:на носках, на наружных сводах стоп, с поворотом стоп на носках с полусогнутыми коленями, на носках, высоко поднимая колени и выдвигая ноги вперед за счет сгибания пальцев, по ребристой доске, по скошенной поверхности (пятки к вершине), по наклонной плоскости на носках (вверх и вниз).
В связи с большими трудностями лечения и реабилитации больных с плоскостопием чрезвычайно важна профилактика развития плоскостопия. В младшем возрасте детям необходимы специальные упражнения, направленные на укрепление мышц и суставно-связочного аппарата. Весьма полезна ходьба босиком по неровной почве, по песку, т.е. естественная тренировка мышц голени, когда активно поддерживается свод стопы — так называемый рефлекс щажения. Необходимо вырабатывать правильную походку — избегать разведения носков при ходьбе. Большую роль в предупреждении деформаций стопы играет удобная обувь, подобранная строго по ноге. Медиальный край ботинка должен быть прямым, чтобы не отводить кнаружи первый палец, носок просторным. Высота каблука должна быть 3—4 см, а подметка — из упругого материала. Противопоказано носить обувь с плоской подошвой, мягкую и валяную. При начинающемся плоскостопии, кроме того, необходимо уменьшить нагрузки на свод стопы при стоянии и ходьбе, вкладывая в обувь супинаторы (специальные стельки с возвышением свода стопы и поднятием внутреннего края стопы, изготовленные из пробки, пластмассы и др.). Важным профилактическим средством являются занятия ЛФК, задача которых — общее укрепление организма, повышение силы и выносливости мышц нижних конечностей, повышение общей работоспособности и сопротивляемости по отношению к неблагоприятным факторам внешней среды.
Профилактика возникновения и прогрессирования плоскостопия необходима и для взрослых, для них также важно правильно ходить, избегая разведения носков. Лицам, профессия которых связана с длительным стоянием, рекомендуется следить за параллельной установкой стоп, время от времени давая отдых, или опираясь на наружные края. В конце рабочего дня рекомендуются теплые ванны с последующим массажем свода
стопы и супинирующих мышц. Большое значение имеют специальные приемы: ходьба босиком по неровной поверхности, по песку, ходьба на цыпочках, прыжки, игры (волейбол, баскетбол и т.п.).
Плоскостопие – деформация стопы заключающаяся в уменьшении высоты продольных сводов, в сочетании с пронацией пятки и супинационной контрактурой переднего отдела стопы. Иногда плоскостопие сочетается с валыусным положением стопы, которое характеризуется отклонением пятки кнаружи. Такое сочетание называется плосковальгусной стопой. При плоскостопии одновременно с уменьшением сводов происходит скручивание стопы; в связи с этим основная нагрузка приходится на уплощенный внутренний свод, и рессорная функция стопы резко снижается. Чаще встречается у женщин.Различают продольное и поперечное плоскостопие. В случае прогрессирования продольного плоскостопия длина стопы увеличивается — в основном вследствие понижения ее продольного свода. При развитии поперечного плоскостопия длина стопы уменьшается — за счет веерообразного расхождения плюсневых костей и отклонения первого пальца кнаружи. врожденное плоскостопие, травматическое, паралитическое, рахитическое и статическое. Диагноз врожденного плоскостопия ставится в возрасте 5-6 лет. Встречается в 10% случаев от всех видов. Травматичесоке – развивается из за переломов, паралитическое – паралич подвижных костей стопы, рахитическое – обусловлено нагрузкой тела на мягкие кости стопы. В 80% - следствие слабости мышц в голени, стопе, связочного аппарата – стопы.
Внешние факторы - -перегрузка стоп, -нерациональное ношение обуви, - неправильное питание.
Боль в голени, в коленном и тазобедренном суставе, боль в пояснице. Боли услилваются вечером после длительного нахождения на ногах. Различают стадии продольного плоскостопия:
-уплощение продольного внутреннего свода, постановка пятки в норме
-значительная деформация, удлиннение стопя, вальгусная постановка пятки
-большие пальцы разворачиваются кнраужи, пальцы имеют веерообразную форму. В 80% у женщин отклонение 1го пальца и боли.
Исправление деформации стопы, укрепление мышц стопы и голени, укрепление мышц спины. Ходьба на пятках, на носках, на внешней стороне стопы, ходьба по свежескошенной траве, теплому песку, поднимание и перенос различных предметов, сгибание, разгибание вращение стопы, массаж голениэ Для маленьких детей – обувь с супенаторами и каблучком.
Врожденный вывих бедра
У 5 детей на 1000, чаще у девочек, поражается тазобедренный сустав. Недоразвитие всех составляющих элементов т-б сустава. Вертлужная впадина неглубокая, головка бедра небольших размеров (окостенение ее происходит медленно), недоразвитие капсулы связочного аппарата сустава и мышц приводит к смещению головки бедра кверху и кзади. С появлением у ребенка навыков вставания и ходьбы увеличивается нагрузка на сустав, что приводит к еще большим изменениям сустава. Ограничение подвижности в т-б суставе с 1х дней жизни. Диагноз ставится после года жизни ребенка. Лечение начинается в роддоме в течении 2х месяцев. Основное лечение – лфк.
Профилактика и устранение контрактуры приводящих мышц бедра. Ходьба с правильной установкой стопы, поперечное сгибание и разгибание стоп, сгибание разгибание т-б суставов.
Немедикаментозное лечение заболеваний ядра ОДА(опорно – двигательного аппарата)
- Ушиб мышц – повреждения мягких тканей в месте прикрепления мышц к кости. Лечение – массаж льдом в сочетании с ванной темп 50-60
С 3го дня массаж классический+ упражнения на тренажерах.
- ушиб надкостницы – массаж льдом, аппликация льдом, после парафиновая аппликация темп 50-60 гидрокинезотерапия 10-15 мин 2 недели
- растяжение мышц – частичный разрыв мышечных волокон вблизи перехода мышцы в сухожилие.
Наложение гипсовой лонгеты 3-5 дней илииспользование эластичного бинта. Массаж льдом+ парафиновая аппликация. Гидрокинезотерапия 10-15 мин 2 недели
- растяжение связочного аппарата позвоночника. Наиболее часто повреждаются связки задней поверхности позвоночника в месте прикрепления, в результате форсированного чрезмерного сгибания позвоночника. При чрезмерном разгибании позвоночника обычно повреждается передняя связка.
- Растяжение связрк чаще всего 7-8 грудн. Позвон. , 1-4 поясн. Позвон. Массаж льдом, электрофарез, парафиновые аппликации на область травмы. Лфк с 5го дня.
- Рсатяжение сумочно-связочного аппарата суставов. Встречается часто. Разрыв наиболее коротких коллогеновых волокон или растяжение капсул связок и надрыв в месте прикрепления кости. Наиб часто в коленном, голеностопных суставах.
Массаж льдом, ванна 36-38, парафиновая аппликация 50-55,Ю мази.
Голеностопных суставов – отек боль нарушение кровообращения, гидропроцедуры противопаказаны.
Наложение повязок с гелями.
Локтевой сустав – тепловые процедуры противопоказаны, огранич подвижности в суставе, массаж льдом. Лфк в изотоническом режиме на тренажерах, мазевые повязки.
- Гемоартроз – кровоизлияние в полость сустава. Возникает вследствие повреждения суставов при травме. Чаще в коленном суставе. Характеристика - сглаженность контура сустава. Увеличение в объеме сустава, боль, ограничение и болезненность движенй. Массаж льдом, аппликации лаьдом, парафиновые аппликации, растирание мазями.
- Гематома – кровоизлияние и скопление крови в тканях, мышцах, подкожной клетчатке, полостях. Возникает при повреждении сосудов. При этом на месте закрытой травмы образуется отек тканей. Массаж льдом, аппликация льдом, тугая повязка, массаж льдом 1 час после травмы.
- травматический бурсид – развивается после одного ушиба или небольшой повторной равмы околосуставной слизистой сумки. В результате чего в ней скапливается слизистый выпад с кровью. Частые обострения . УФО, парафиновые аппликации 45-55, мази.
- Вывих – стойкое смещение суставных концов костей с повреждением суставной капсулы. Контуры сустава изменены, сглажены. Массаж льдом, анальгетики, вправление сустава, наложение гипса, лфк в изотоническом режиме.
- Вывих плеча – возникает от незначительного физического усилия, повторной травмы вправление, массаж льдом, массаж плеча э/стимуляция лфк в изотоническом режимеисключаются отжимания, упоры.
- Минисциты – внутрисуставное поражение колена. Почти всегда сочетается с повреждением всех элементов сустава. Сопровождается кровоизлиянием в сусав, Болезненность в суставн. Щели, ощущение распирания, блокада сустава. Боль на повороте голени, небольшая сгибательная контрактура затруднение при спуске с лестницы. Физ. Методы при первичной травме, частичное повреждение минисков. Электрофарез, парафиновые аппликации массаж, электростимуляция мышц бедра. Полный разрыв – оперативное вмешательство.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
- Add to friends
- RSS
Ортопедическая реабилитация
Плоскосто́пие — изменение формы стопы, характеризующееся опущением её продольного и поперечного сводов.
Различают первоначальное поперечное и продольное плоскостопие, возможно сочетание обеих форм. Поперечное плоскостопие в сочетании с другими деформациями составляет 55,23 %, продольное плоскостопие в сочетании с другими деформациями стоп — 29,3 %.
Виды плоскостопия
При поперечном плоскостопии уплощается поперечный свод стопы, её передний отдел опирается на головки всех пяти плюсневых костей, длина стоп уменьшается за счет веерообразного расхождения плюсневых костей, отклонения I пальца наружу и молотко-образной деформации среднего пальца. При продольном плоскостопии уплощён продольный свод и стопа соприкасается с полом почти всей площадью подошвы, длина стоп увеличивается.
Плоскостопие находится в прямой зависимости от массы тела: чем больше масса и, следовательно, нагрузка на стопы, тем более выражено продольное плоскостопие. Данная патология имеет место в основном у женщин. Продольное плоскостопие встречается чаще всего в возрасте 16—25 лет, поперечное — в 35—50 лет. По происхождению плоскостопия различают врожденную плоскую стопу, травматическую, паралитическую и статическую. Врожденное плоскостопие установить раньше 5—6-летнего возраста нелегко, так как у всех детей моложе этого возраста определяются все элементы плоской стопы. Однако приблизительно в 3 % всех случаев плоскостопия плоская стопа бывает врожденной.
Травматическое плоскостопие — последствие перелома лодыжек, пяточной кости, предплюсневых костей. Паралитическая плоская стопа — результат паралича подошвенных мышц стопы и мышц, начинающихся на голени (последствие Полиомиелита).
Рахитическое плоскостопие обусловлено нагрузкой тела на ослабленные кости стопы.
Статическое плоскостопие (встречающееся наиболее часто 82,1 %) возникает вследствие слабости мышц голени и стопы, связочного аппарата и костей. Причины развития статического плоскостопия могут быть различны — увеличение массы тела, работа в стоячем положении, уменьшение силы мышц при физиологическом старении, отсутствие тренировки у лиц сидячих профессий и т. д. К внутренним причинам, способствующим развитию деформаций стоп, относится также наследственное предрасположение, к внешним причинам — перегрузка стоп, связанная с профессией (женщина с нормальным строением стопы, 7—8 часов проводящая за прилавком или в ткацком цехе, может со временем приобрести это заболевание), ведением домашнего хозяйства, ношение нерациональной обуви (узкой, неудобной).
Основные симптомы продольного плоскостопия — боль в стопе, изменение её очертаний.
В целях медицинской экспертизы плоскостопия решающее значение имеют рентгеновские снимки обеих стоп в прямой и боковой проекции, выполненные под нагрузкой (пациент стоит).
Для экспертизы степени выраженности поперечного производится анализ полученных рентгенограмм.
На рентгеновских снимках в прямой проекции для определения степени поперечного плоскостопия проводятся три прямые линии, соответствующие продольным осям I—II плюсневых костей и основной фаланге первого пальца. Ими формируется
- При I степени деформации угол между I—II плюсневыми костями составляет 10 — 12 гра-дусов, а угол отклонения первого пальца — 15 — 20 градусов;
- при II степени эти углы соответственно увеличиваются до 15 и 30 градусов;
- при III степени — до 20 и 40 градусов, а при IV степени — превышают 20 и 40 градусов.
Для определения степени выраженности продольного плоскостопия выполняется рентгенография стоп в боковой проекции. На снимке проводятся три линии образующие треугольник тупым углом направленным вверх.
Первая линия — проводится горизонтально, через точку на подошвенной поверхности бугра пяточной кости, и точку на головке 1 плюсневой кости ;
Вторая линия проводится от точки касания 1-ой линии с пяточным бугром к нижней точке суставной щели ладьевидно-клиновидного сустава;
Третья линия проводится от точки касания 1-ой линии с головкой 1 плюсневой кости той же точке что и вторая линия.
В норме угол продольного свода стопы равен 125—130°, высота свода >35 мм. Различают 3 степени продольного плоскостопия.
- 1 степень — угол свода равен 131—140°, высота свода 35 — 25 мм, деформации костей стопы нет.
- 2 степень — угол свода равен 141—155°, высота свода 24 — 17 мм, могут быть признаки деформирующего артроза таранно-ладьевидного сустава.
- 3 степень — угол свода равен >155°, высота
Читайте также:


