Фиксированные деформации стопы что это такое

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Искривление пальцев на ногах на начальной стадии может показаться пустяком, но при прогрессировании дефекта наверняка возникнут серьезные проблемы, связанные с ходьбой. Данную патологию не следует запускать. При своевременном лечении можно обойтись консервативными способами лечения, в то время как игнорирование патологии приведет к необходимости оперативного вмешательства.

Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Искривление пальцев на ноге представляет собой деформацию суставов или костной ткани, изменяющую конфигурацию и направление пальцев. Хотя такие дефекты скрыты от глаз посторонних людей и практически не производят неприятного впечатления, патология вызывает множество проблем. При передвижении человека возникают огромные нагрузки, которые в конечном итоге концентрируются в точках опоры, т.е. ступнях нижних конечностей. Пальцы играют свою очень важную роль, любая аномалия в их расположении ведет к неравномерности нагрузок, что вызывает различные суставные заболевания. Возникают трудности с выбором обуви, а походка приобретает неестественность и неуклюжесть.

Искривляться пальцы могут по разным причинам, как экзогенного, так и эндогенного характера. Деформация может зарождаться еще в период внутриутробного развития плода, тогда она обнаруживается уже в младенческом возрасте. Но может иметь и приобретенную этиологию, причем с развитием как у детей, так и у взрослых людей. Конечно, вероятность искривления пальцев ног значительно выше в детском возрасте, когда формирование костной ткани еще продолжается.
Многие люди, имеющие рассматриваемый дефект стопы, достаточно халатно относятся к проблеме, стараясь как-то приспособиться к ситуации. Естественно, они не обращаются к врачу, а это может привести к серьезным осложнениям.
Можно отметить следующие последствия запущенной патологии:

- деформация всей стопы, ведущая к хромоте;
- остеортроз;
- хронические мозоли и натоптыши;
- суставные болезни (артрит, артроз);
- плоскостопие.
На развитие патологии влияет много факторов, что и обуславливает появление искривлений разного типа. Можно выделить следующие основные разновидности деформации пальцев на ноге:
![]()
Искривление фаланг молоткообразной формы. В этом случае пальцы постоянно располагаются в согнутом положении. Различаются 2 варианта аномалии. Это фиксированная деформация, когда разогнуть пальцы руками не удается, а еще нефиксированный тип, при котором они поддаются ручному разгибанию, но затем возвращаются в прежнее состояние. Молоткообразная форма чаще всего развивается как искривление второго пальца, но иногда затрагивает и третий.- Искривление фаланг когтеобразного типа. При данной деформации пальцы приобретают характерную форму, напоминающую коготь у животных.
- Перекрещивающая деформация. Искривление протекает разнонаправленно, что заставляет соседние пальцы перекрещиваться (один из них оказывается сверху другого).
- Деформация большого пальца ноги вальгусного типа. В зоне плюснефалангового сустава образуется так называемая косточка, которая выпячивается, мешает при ходьбе и причиняет постоянную боль. В результате прогрессирования патологии может развиться воспалительная реакция в суставе. Характерный признак заболевания — изменение направления, отклонение большого пальца стопы кнаружи.
- Деформация Тейлора. При данной патологии страдает мизинец стопы (пятый палец). Характеризуется она формированием нароста (шишечки) на кости.

Приобретенная деформация пальцев ног обуславливается внешними факторами, связанными с чрезмерными нагрузками (компрессией), трением, травмами. Искривление может провоцироваться и некоторыми болезнями.
Наиболее распространенной причиной патологии считается обувь. Тесная, жесткая обувь способна существенно повлиять на процесс деформации. Особо следует выделить тот случай, когда ее размер меньше нормы. Стягивающие туфли при длительном их ношении создают значительную компрессию, нарушают кровоснабжение, защемляет нервные волокна. Опасны и излишне высокие каблуки, которые увеличивают нагрузки на ступню, особенно на пальцы. Искривление большого пальца наиболее часто вызывается обувью не по размеру. А более распространенное заболевание у женщин объясняется тягой к модельной обуви.

В группу повышенного риска следует отнести танцоров, балерин, гимнастов. Танцы на носочках вызывают чрезмерные нагрузки на пальцы, что постепенно приводит к их деформации. Неправильная походка также способна вызвать нежелательный процесс. Провоцирующие факторы усугубляет возраст человека. Статистика показывает, что кривой палец ступни обнаруживается в возрасте 16-30 лет не более чем у 2,5-3% людей, а уже в период 35-55 лет составляет 8-10%. У пожилых людей частота патологии увеличивается до 17-18%. Важную роль играют различные травмы стопы.

Врожденные аномалии существенно повышают риск деформаций суставов пальцев и костных тканей. К характерным порокам можно отнести:
- плоскостопие или высоко расположенный свод ступни;
- более длинный палец;
- аномальное расположение связок;
- чрезмерно узкая стопа.
Ряд заболеваний (так называемые ассоциированные) способны приводить к биомеханической суставной неустойчивости, в т.ч. к нарушениям нервно-мышечного характера. Такие изменения постепенно ведут к деформациям суставов и костных тканей.
Особо выделяются следующие болезни:
- артриты (особенно, полиартрит);
- подагра;
- ревматизм;
- псориатическая артропатия;
- рассеянный склероз;
- целебральный паралич;
- болезнь Шарот;
- синдромы Марфана и Дауна;
- бурсит.

Лечение искривления пальцев необходимо на ранних стадиях, не дожидаясь опасных суставных осложнений. Как лечить патологию — это вопрос, который решается с учетом ее типа, степени деформации, наличия осложняющих факторов. В качестве важного осложняющего элемента следует рассматривать присоединение к процессу воспалительной реакции в суставах.
Лечение патологии может осуществляться консервативными и оперативными методиками. Консервативное лечение включает медикаментозную терапию, физиотерапевтическое воздействие, лечебную гимнастику и массаж, специальные ортопедические мероприятия.

Задачей медикаментозного воздействия в основном является симптоматическая терапия, а именно устранения болевого синдрома, воспалительной реакции, отечности, а также нормализация обменных процессов и кровоснабжения суставов. Наиболее часто назначаются противовоспалительные средства нестероидного типа, которые одновременно обладают обезболивающей способностью. При осложнениях могут использоваться гормональные кортикостероиды. Последние иногда вводятся непосредственно в очаги поражения на ступне. К таким препаратам относят Кеналог, Гидрокортизон, Дипроспан. Если деформация обусловлена патологией внутренних органов, то лечение направляется против основной болезни. В этом случае привлекаются ревматологи и эндокринологи.
Ортопедические мероприятия позволяют разгрузить больные суставы и исключить риск травмирования. Задача решается с помощью специальной обуви и различных приспособлений. На ранней стадии положительный результат достигается ношением обычной, но мягкой и широкой обуви.

Для исправления дефектов пальцев применяются ортопедические приспособления:
- специальные стельки;
- супинаторы;
- корректоры.
При изгибах пальцев могут устанавливаться лонгеты, гребешки, колпачки, кольца. Такие элементы фиксируют пораженные фаланги в правильном положении, что тормозит развитие дальнейшего процесса. Подбор обуви, тип и размер приспособлений производится врачом и носит строго индивидуальный характер.
Полностью устранить дефект пальцев можно только оперативным способом. Хирургическое вмешательство осуществляется с учетом типа деформации. Наиболее характерны следующие операции:

- экзостэктомия (подразумевает удаление пораженного участка головки плюсневой кости);
- остеотомия (удаление небольшого элемента фаланги или плюсневой кости);
- резекционная артропластика, которая основывается на удалении концевого участка плюсневой кости;
- резекция и замена мягких тканей, окружающих пораженный сустав;
- артродез (обеспечение искусственной суставной неподвижности);
- установка имплантатов;
- дистальная остеотомия, т.е. уменьшение угла между костями за счет разрезания дистального края и перемещения его в латеральный участок;
- удаление бурсита большого пальца ступни.
После операции проводятся реабилитационные мероприятия. Полное восстановление нормального состояния пальцев происходит только через 5-7 недель после операции.
Искривление пальцев на ноге встречается достаточно часто, шутить с этой патологией не рекомендуется. Отсутствие лечение может привести к серьезным суставным проблемам, а в конечном итоге и к ограничению подвижности.
При выраженных признаках деформации необходимо обратиться к врачу, который и определит схему лечения.
Екатерина Юрьевна Ермакова
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы

Многие из нас воспринимают как нечто само собой разумеющееся чувство усталости и дискомфорта в ногах к концу рабочего дня или после продолжительной прогулки. А ведь это - достаточно тревожный сигнал, учитывая, что с нарушений функций стоп начинаются многие заболевания опорно-двигательного аппарата. Помочь в этом случае под силу правильно подобранным ортопедическим стелькам: вас перестанут беспокоить проблемы с венами, дискомфорт при ходьбе, боли в суставах и спине, при ношении как рациональной обуви, так и модельной обуви на каблуках.
Чтобы определить, какие ортопедические стельки подойдут в каждом конкретном случае, перечислим, какие основные функции они выполняют. Итак, ортопедические стельки:
- Поддерживают своды стопы, рационально распределяют нагрузку на ее поверхность.
- Обеспечивают плавность и симметричность ходьбы.
- Устраняют болезненность при наличии рубцов, натоптышей, пяточной шпоры.
- Снижают ударную нагрузку при ходьбе на позвоночник и суставы ног.
- Компенсируют нарушенные вследствие фиксированных деформаций функции стопы.
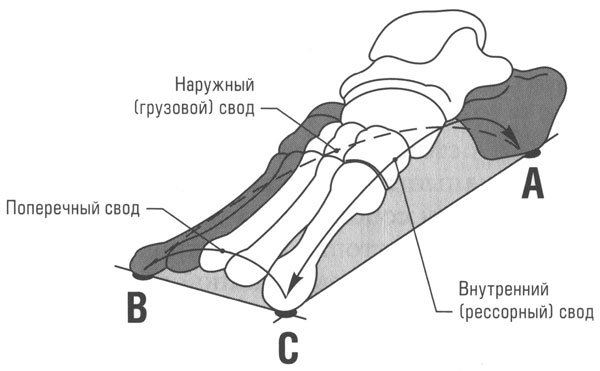
Рассмотрим самые распространенные заболевания стоп и рекомендации по подбору ортопедических стелек в каждом из этих случаев.
1. Профилактика плоскостопия, статическая недостаточность стоп
При ряде негативных факторов стопа здорового человека может деформироваться, а своды ее уплощаться. К таким факторам относится: лишний вес, беременность, возрастные изменения, работа, связанная с длительным пребыванием на ногах (парикмахеры, врачи, продавцы) и др.
Статическая недостаточность стоп проявляется такими симптомами как повышенная утомляемость и боли в ногах, при этом внешних выраженных изменений стоп нет.
Для предотвращения прогрессирования плоскостопия и снижения утомляемости ног выбирайте бескаркасные стельки с минимальным валиком и минимальной выкладкой продольных сводов.
2. Продольное плоскостопие
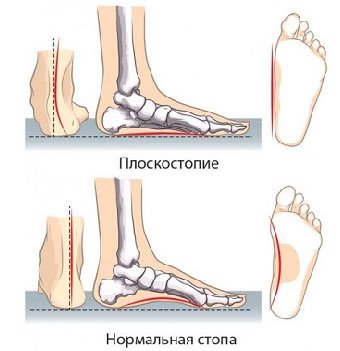
Этот вид плоскостопия проявляется уплощением продольного свода стопы таким образом, что ступня соприкасается с полом не только наружным краем, но практически всей поверхностью (степень уплощения легко оценить по оставленному на мокрой поверхности следу). Вы также можете отметить, что стопа немного увеличилась в размере и вам уже становится тесен привычный размер обуви.
Хотя причиной продольного плоскостопия может быть и врожденная патология, а также травма стопы или голени, чаще всего это заболевание обусловлено слабостью связочного и мышечного аппаратов стоп.
Функция стелек при продольном плоскостопии - выравнивание свода стопы, снятия болевого синдрома и утомляемости, улучшения кровообращения ног, снижения нагрузки на суставы. Подойдут каркасные стельки с возвышением на внутренней стороне, изменяющим положение голеностопного сустава и поддерживающим продольный свод. Метатарзальный валик (специальное возвышение в центральной части стельки для разгрузки поперечного свода стопы) может быть минимальным или отсутствовать.
3. Поперечное плоскостопие
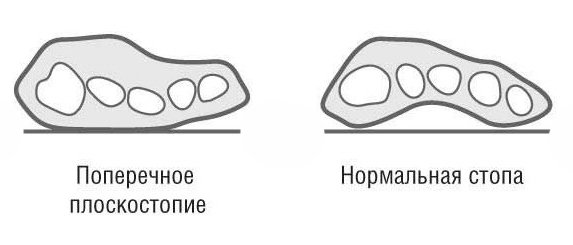
Передний отдел стопы при ходьбе испытывает максимальную нагрузку (особенно в момент отрыва ноги от земли), поэтому неудивительно, что поперечное плоскостопие является самым распространенным (около 58% от всех видов плоскостопия). Это заболевание характеризуется распластыванием переднего отдела стопы, его расширением.
Стелька при поперечном плоскостопии поддерживает и разгружает поперечный свод стопы, обязательный ее элемент - выраженный метатарзальный валик.
4. Комбинированное плоскостопие
Так как своды стопы анатомически и функционально связаны, поперечное плоскостопие, как правило, влечет за собой деформацию и продольного свода. В результате возникает комбинированное плоскостопие.
Стельки при комбинированном плоскостопии должны одновременно и поддерживать продольный свод стопы, и создавать естественную опору для плюсневых костей. Для этих целей подходят каркасные стельки с выраженным метатарзальным валиком.
5. Фиксированное плоскостопие
Фиксированные деформация стопы возникают при необратимых изменениях в области суставов, мышц и связок стопы, стопа при этом утрачивает способность менять свою форму.
Стельки при фиксированном плоскостопии служат для компенсации нарушенных функций стопы. Это мягкие стельки без каркаса и метатарзального валика.
6. Косточка на ноге (Hallux Valgus)
Для профилактики заболевания и при его наличии рекомендуется носить те же модели стелек, что и при поперечном плоскостопии, а также использовать корректоры стопы.
7. Пяточная шпора
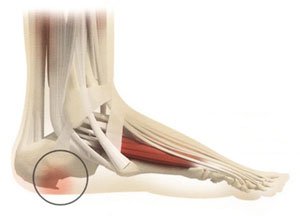
При этом заболевании происходит разрастание костного выступа на пяточной кости, вследствие нарушенного обмена веществ или чрезмерных нагрузок на стопу. Этот шипообразный выступ раздражает мягкие ткани при ходьбе и вызывает воспаление и боль.
Цель ортопедических стелек - снять болевой синдром, выведя из опоры область пяточного бугра и сняв нагрузку с подошвенного апоневроза.
Для этого применяют каркасные стельки с метатарзальным валиком и отверстием в области пятки. Допустимо, хотя и менее эффективно, использование подпяточников.
8. Диабетическая стопа
Цель ортопедических стелек - исключить возможность травмирования стопы, предотвратить трение и давление на ногу, находящуюся в обуви. Для этого выбирают мягкие стельки из многослойного материала с невыраженным рельефом и щадящей поддержкой продольных сводов стопы. Использование метатарзальных валиков в стельках при диабете исключено с целью избежать возникновения зон локального давления.
При подборе ортопедических стелек обязательно учитывайте вид обуви, в которой собираетесь их использовать. Для спортивных кроссовок и туфель на каблуке подойдут разные модели стелек. В идеале лучше иметь несколько пар для разной обуви.
Ассортимент ортопедических стелек Orto и Orto Professional включает модели для всех распространенных видов деформаций стопы, рассчитанные на различные виды обуви.
Приведем таблицу моделей стелек и полустелек Orto, на которую вы можете ориентироваться при самостоятельном подборе данных ортопедических изделий.
Обратите внимание, что привыкание к ортопедическим стелькам занимает определенное время, как правило, неделю. В это время может наблюдаться легкий дискомфорт при их ношении, не переходящий, однако, в болевой синдром. Критерием правильности подбора ортопедических стелек является полное исчезновение дискомфорта после нескольких дней ношения, а также ослабление или полное исчезновение симптомов заболевания стоп.
Искривления стопы могут быть спровоцированы различными заболеваниями, травмами или нагрузками на ноги. Кроме вальгусного нарушения, о котором мы подробно писали в этой рубрике, существуют и другие деформации, которые заслуживают не меньшего внимания. О самых распространенных из них читайте в этой публикации.

Причины и факторы риска
Деформации суставов и костей стопы бывают связаны с внешними или внутренними факторами. К первым относятся нагрузки на ноги, травмы (переломы, вывихи, подвывихи, растяжения связок и прочее), глубокие ожоги. Во вторую группу входят:
- болезни опорно-двигательного аппарата (бурсит, разные виды артрита, деформирующий артроз, рахит, подагра и др.);
- заболевания других органов, так или иначе влияющие на состояние костно-мышечной системы.
К распространенным факторам риска относят избыточный вес, особенности профессии, малоподвижный образ жизни, неполноценное питание. Незначительная часть деформаций является врожденной, т. е. обусловлена нарушениями внутриутробного развития.
Искривления стопы имеют разные коды в МКБ-10 (Международной классификации болезней), например, Q66 – врожденные деформации, M21 и M21.1 – приобретенные вальгусные и варусные соответственно, Q72 – укорочение стопы.

Виды деформаций
Итак, рассмотрим самые известные типы искривлений стопы, их причины, симптомы и особенности.
Другое название этой деформации – эквиноварусная. Она относится к наиболее распространенным нарушениям развития костно-мышечной системы (до 38%). У новорожденных мальчиков диагностируется вдвое чаще, нежели у девочек. Стопы при косолапости обычно поражаются с двух сторон. Пальцы при этом поворачиваются вовнутрь, а внешний край ступни кнаружи.
Причины врожденного косолапия:
- неправильное расположение плода в матке;
- токсический фактор (прием беременной женщиной наркотиков, спиртных напитков, некоторых лекарств, курение);
- аномальное формирование связок и мышц, приводящее к структурному искривлению стопы;
- также существует и теория наследственной предрасположенности.
Косолапость бывает приобретенной, а причины ее таковы:
- сильные ожоги голеней и ступней;
- паралич;
- болезни, нарушающие рост костей;
- злокачественные или доброкачественные опухоли;
- патологии костной ткани (остеомиелит и др.).
Кроме этого, деформирование может возникать, если кости неправильно срастаются после перелома голеностопной области. О неврогенной косолапости у детей говорят, если искривление становится следствием повреждения спинного или головного мозга во время родов.
Внимание: при сложных формах косолапости ребенку можно оформить инвалидность. Выписать направление на ее получение должен врач-ортопед по месту жительства.
После осмотра у педиатра, хирурга, глазного врача, отоларинголога, а также сдачи лабораторных анализов собранные документы нужно предоставить главврачу поликлиники. Он заверяет их, после чего необходимо записаться на прием в МСЭК, где и принимают окончательное решение о присвоении ребенку инвалидности.

При плоскостопии уменьшается высота сводов стопы. Это сочетается с поворотом пятки внутрь (пронация), а переднего отдела кнаружи (супинация). Этот вид деформации чаще бывает приобретенным, реже врожденным. В последнем случае причина кроется во внутриутробных нарушениях структуры стопы или слабости связок и мышц.

Ребята! Мы запустили авторское сообщество на тему здоровья, фитнеса и долголетия.
Давай вместе построим экосистему, которая заставит нас развиваться, несмотря ни на что!
Вступай, если тебе не безразлично твое здоровье!
Приобретенное плоскостопие делится на:
По этиологии деформация бывает:
- врожденная;
- рахитическая;
- паралитическая (из-за парализации мышц, поддерживающих свод стопы);
- травматическая;
- статическая (возникает из-за перегрузки ног, например, при лишнем весе или стоячей работе).
Кстати: при развитом поперечном плоскостопии длина стопы становится меньше, а при продольном, наоборот, больше.
В детском возрасте до 4 лет умеренное уплощение стопы рассматривается как физиологическая норма, поскольку свод ступни не сформирован. Поперечное плоскостопие чаще выявляется в возрасте после 35 лет, а продольное – от 16 до 25 лет. В основном такая деформация стопы встречается у женщин, особенно с избыточным весом.

- поперечный свод стопы расширяется;
- сбоку мизинца или со стороны подошвы под ним образуется мозоль;
- наблюдается отечность, боль и покраснение стопы в пораженной области;
- фаланга мизинца отклонена кнаружи;
- мягкие ткани вокруг плюснефалангового сустава утолщаются.
Данная деформация противоположна плоскостопию. При полой стопе увеличивается высота ее арочного свода. Основные причины – это патологии нервно-мышечного аппарата и травмы. По наследству деформация передается крайне редко. Сопровождается искривлением пальцев и появлением мозолей и натоптышей.
Истинный механизм формирования полой стопы не установлен. Многие ученые склоняются к тому, что основную роль играет изменение мышечного тонуса – его увеличение в одной зоне и уменьшение в другой. Также замечено, что полая стопа часто сопровождает следующие заболевания:
- полиомиелит;
- ДЦП;
- менингит;
- полинейропатию;
- менингоэнцефалит;
- глубокие ожоги на стопе;
- неправильное срастание таранной и пяточной костей после перелома;
- мышечную дистрофию.
Признаки полой стопы – внешнее искривление, боль в ногах и быстрая их усталость при ходьбе. В крайне редких случаях такая деформация является физиологической особенностью, которая передается генетически и при этом не сопровождается никакими симптомами.

Основные причины вальгусной деформации:
- любовь к высоким каблукам;
- ношение тесной обуви;
- ревматоидный артрит;
- подагра;
- деформирующий артроз;
- бурсит большого пальца стопы;
- высокие нагрузки на ноги (профессиональные занятия спортом, лишний вес, особенности труда);
- плоскостопие.
Кроме отклонения большого пальца встречается вальгусная деформация всей стопы. Она характеризуется смещением стопы относительно центральной оси внутрь. Подробнее о вальгусной установке читайте в этой статье.
Важно: если вальгус сочетается в плоскостопием, то говорят о плосковальгусной деформации. Этот тип нарушения без лечения приводит к проблемам с позвоночником и другими суставами, что особенно опасно в детском возрасте.

Ревматоидный артрит требует систематического и длительного, чаще всего пожизненного лечения. Вылечить полностью болезнь невозможно, терапия направлена на увеличение ремиссии или замедление воспалительного процесса.
Молоткообразное искривление пальцев бывает вызвано деформирующим артрозом в сочетании с плоскостопием. Травмы причиной такой деформации становятся редко. Факторами риска также выступают сахарный диабет, псориаз, множественный склероз.
Восстановление без операции
Исправить деформацию стопы без хирургического вмешательства можно лишь на ранних стадиях. Схему лечения выбирает врач-ортопед после тщательной диагностики и установления точной причины искривления.
Специальные упражнения ЛФК и массаж улучшают кровоснабжение стоп и обмен веществ в них, способствуют нормализации мышечного тонуса, помогают восстановлению связок после травм, снижают болевые ощущения в ногах, ускоряют лимфодренаж.
Внимание: массаж и гимнастика противопоказаны при воспалении в стадии обострения, инфекциях, выраженном болевом синдроме, поражениях кожи. Начинают курс сеансов или занятий по назначению врача.
Техника массажа зависит от причины и особенностей деформации. Общие приемы, которые применяются в ходе процедуры, – это поглаживание, растирание, разминание, вибрация и похлопывание. Вместе с массажем стопы часто массируют и другие области – голеностопный сустав, голень, колени и даже спину.

Упражнения ЛФК также различны и определяются видом искривления. Например, при вальгусной установке полезно ходить на внешней стороне стопы, а при варусной – на внутренней. Комплекс упражнений в каждом конкретном случае составляет лечащий врач или специалист по лечебной гимнастике.
Средства ортопедии – важнейшая составляющая в лечении деформаций стопы. Корригирующая обувь и специальные стельки, различные ортезы, шины и фиксаторы удерживают суставы и кости в правильном положении, способствуя постепенному исправлению кривизны. Вот какие приспособления используются чаще всего:
Специльная обувь и корректоры для фиксирования стопы нужно подбирать индивидуально под руководством доктора.

Физиопроцедуры в комплексном лечении деформаций стопы используют в разных целях – обезболивающих, противовоспалительных, трофостимулирующих, миостимулирующих и других в зависимости от вида искривления и его причины.
При плоскостопии доктор может назначить электрофорез анальгетиков, электростимуляцию, высокочастотную магнитотерапию на область надпочечников, инфракрасное облучение. Полезны скипидарные ванночки для ног. Для миостимуляции показаны амплипульстерапия, диадинамотерапия.
На заметку: при вальгусной и варусной деформации популярны электростимуляция плантарной мышцы, ударно-волновая терапия, теплые аппликации на стопы с парафином или озокеритом.
При ревматоидном артрите для уменьшения воспаления назначают ультрафонофорез с Гидрокортизоном, низкоинтенсивную УВЧ-терапию, для обезболивания – электрофорез с анальгетиками, СУФ-облучение. Также полезны йодобромные, сероводородные, радоновые ванны. В иммуносупрессивных целях (для подавления агрессии иммунитета) применяют инфракрасное лазеро-лечение, ванны с азотом, электрофорез с иммуносупрессантами.
При деформирующем остеоартрозе для стимуляции трофики (питания тканей) и остановки разрушения хряща используются дарсонвализация, диадинамические токи, интерференцтерапия. Магнитотерапия назначается для ускорения регенерации суставов. Благотворное воздействие оказывают лечебные ванны – радоновые, сероводородные, грязевые.
Помогают ли народные методы?
Нетрадиционная медицина не способна вылечить стопу, если она начала деформироваться. Терапия всегда должна быть основана на тщательной диагностике и борьбе с причиной искривления официальными методами. Народные средства можно использовать как дополнение к основному лечению для облегчения симптоматики.
Хирургическое лечение
К оперативному исправлению фиксированных (устойчивых) деформаций стопы прибегают на поздних стадиях и в сложных случаях искривления, когда вышерассмотренные методы не приносят результата. Есть много хирургических методик:
- При косолапости операция проводится, начиная с двухлетнего возраста ребенка, и заключается в пластике апоневрозов, связок и сухожилий.
- При вальгусной и варусной деформации прибегают к остеотомии, резекции плюсневой кости, замене сустава на имплант или другим методам.
- Для коррекции плоскостопия и полой стопы выполняют пересадку сухожилий, рассечение фасции подошвы или частичную резекцию костей.
Реабилитация после хирургического вмешательства предусматривает ношение гипсовой повязки или других фиксирующих средств. После их снятия (через 3-6 месяцев после операции) ускорить восстановление помогают массаж, упражнения ЛФК, физиопроцедуры.
Полезное видео
Заключение
Деформации стопы бывают связаны с разными причинами – болезнями, травмами, нагрузками на ноги, могут быть врожденными и приобретенными. Лечение любого искривления должно быть начато как можно раньше. Это поможет сохранить функциональность стопы, избежать операции и инвалидности.
Читайте также:








