Фиксация вывиха стопы спицами
Виды травмы
Ход смещения головки бедренной кости при повреждении определяет его тип:
- Задневерхний, или подвздошный, — диафизарное смещение происходит кзади от подвздошного крыла, пальпаторно кость определяется под ягодичными мышцами.
- Задненижний, или седалищный, — диафиз бедра локализуется возле седалищной кости.
- Передневерхний, или надлонный, — суставная поверхность прощупывается кнаружи от артерии бедра, в области паховой складки.
- Передненижний, или запирательный, — головка выпирает рядом с лонным гребнем, кнутри от бедренной артерии.
- Центральный вывих — смещение головки в полость малого таза вследствие повреждения дна вертлужной впадины.
- Врожденный — вывих, полученный либо в результате внутриутробного патологического процесса, либо вследствие травмирующего воздействия при прохождении ребенка через родовые пути.
Формы заболевания
Определить тип недуга может только врач-ортопед. Поэтому при первых признаках недомогания важно вовремя обратиться за медицинской помощью.
Различают следующие виды патологии:
- Предвывих. Диагностируется в грудном возрасте, являясь чаще врожденным заболеванием. При своевременном лечении постепенно состояние сустава нормализуется, но иногда формируется подвывих.
- Подвывих характеризуется наличием небольшого смещения сочленений относительно вертлужной впадины. При грамотном лечении в детском возрасте соединение полностью восстанавливается и в дальнейшем без проблем осуществляет свои функции.
- Вывих регистрируется при полном выходе головки бедра из вертлужной впадины. В зависимости от выраженности сдвига смещение может быть полным и неполным.
- Тендинит тазобедренного сустава симптомы и лечение
Вывих тазобедренного сочленения у взрослых считается наиболее тяжелой формой недуга, поскольку при этом возможен перелом кости.
Характерные симптомы
Симптомы травмы могут носить как специфический, так и общий для всех типов характер. К общим симптомам травматического вывиха относят:
- Острую боль сразу после воздействия травмирующего фактора.
- Изменение конфигурации сустава, ограничение подвижности.
- Вынужденное положение травмированной ноги.
- Попытка движения в суставе сопровождается пружинящим сопротивлением.
- Отек, гематома в месте травмы.
Признаки, характеризующие каждый отдельный вид повреждения:
- Подвздошный и седалищный — поворот колена кнутри, выпирание в ягодичной области, западение — в паховой, невозможность выпрямления ноги из-за боли и сокращения мышц, укорочение ноги.
- Надлонный и запирательный — нога согнута в коленном суставе, удлинена, колено повернуто наружу. Наблюдается уплощение ягодичной области, выпирание — паховой.
Симптомы врожденного вывиха:
- Щелчок при флексии и тракции бедра малыша.
- Гипокинезия.
- Асимметрия кожных складок.
- Различия в длине ножек ребенка.
Вывих пальца
При вывихе пальца нужно зафиксировать его повязкой, предварительно сняв с поврежденной кисти все стесняющие предметы. Для уменьшения отека можно приложить холод и немедленно отправиться в медпункт, при этом держа руку в приподнятом положении. Для того чтобы установить степень повреждения, делают рентгеноскопию.
Вправление вывиха пальца происходит под местной анестезией, поскольку эта процедура очень болезненна. Врач берет за конец поврежденного пальца и четким движением направляет его вдоль остальных. Щелчок указывает на то, что палец стал на место. Также появляется подвижность сустава. Затем палец фиксируется лонгетой, которую снимают через 2 – 3 недели.
В том случае, если есть перелом или разрыв сухожилий, проводится операция.
Первая помощь
При травме ТБС рекомендуется следовать описанному ниже алгоритму:
- Обеспечить конечности пострадавшего двигательный покой, уложив его на твердую ровную поверхность.
- Не делать попыток самостоятельного вправления.
- Обездвижить конечность при помощи имеющихся под рукой средств.
- Дать анальгетик (Кеторолак, Ибупрофен) с целью предотвращения болевого шока.
- Приложить холодный компресс к месту травмирования.
- Вызвать скорую либо самому обеспечить транспортировку больного в травматологический стационар.
Вывих стопы
При вывихе стопы ногу необходимо зафиксировать с помощью подручных средств, дать пациенту обезболивающее и отправить его в травмпункт. На пораженный участок можно приложить холод, для того чтобы немного снять болевые ощущения.
Вас заинтересует… Симптомы и лечение вывиха пальца на руке При вывихе голеностопного сустава нога может сместиться внутрь, наружу, назад, вперед или вверх. Чистые травматические повреждения стопы, при которых нет перелома обеих или одной лодыжки, встречаются достаточно редко.
При переднем вывихе пациента укладывают на стол, помощник сгибает больному ногу в колене и удерживает ее на весу. Врач выравнивает стопу и прямым надавливанием спереди назад ставит ее в нужное положение.
Задневнутренние вывихи вправляют в том же положении. Придают стопе положение крайнего приведения, затем надавливают с внутренней части наружу. В это время помощник прижимает нижний отдел голени внутрь.
Лечебные мероприятия
Бедренный вывих лечится в стационаре, в отделении травматологии и ортопедии.
Перед началом терапевтических процедур нужно провести инструментальные методы диагностики, например, рентген сустава в двух проекциях с целью определения степени повреждения. Магнитно-резонансную или компьютерную томографию ортопед назначает, только если есть сомнения в точности диагноза.
В зависимости от сложности повреждения лечебные мероприятия могут различаться.
Неосложненный свежий вывих предполагает вправление в условиях оборудованной операционной под наркозом. Обязательно введение миорелаксирующих препаратов, т.к. сустав окружают мощные бедренные и ягодичные мышцы.
Используются два метода сопоставления суставных поверхностей: Джанелидзе и Кохера.
Запирательный и оба вида задних вывихов, при условии, что они произошли недавно, вправляются методом Джанелидзе, состоящим из этапов:
- После наступления глубокого медикаментозного сна, больного укладывают на операционный стол животом вниз.
- Конечность свободно свисает сбоку.
- Помощник травматолога надавливает на крестец пострадавшего, обеспечивая фиксацию.
- Нога врача подкладывается под согнутое колено пациента, после чего производится сильное надавливание с одновременным поворотом конечности пациента наружу.
- Вправление сопровождается характерным щелчком.
Способ Кохера используется при застарелых и свежих надлонных вывихах. Использование метода Джанелидзе для вправления надлонного вывиха может привести к перелому шейки бедра.
Этапы метода Кохера:
- Пострадавший укладывается на операционный стол.
- Ассистент фиксирует руками таз больного.
- Травматолог производит сгибание конечности в тазобедренном и коленном суставе.
- Нога тянется вверх и поворачивается вовнутрь.
- Сопоставление суставных поверхностей сопровождается щелчком.
За вправлением бедра следует его фиксация гипсовой повязкой и наложение скелетного вытяжения.
Осложненные травмы, стойкий болевой синдром, сохраняющийся после вправления, и отсутствие результата от консервативного метода требуют хирургического вмешательства.
- открытое сопоставление головки бедренной кости и вертлужной ямки после удаления поврежденных мягких тканей. Сопровождается фиксацией сустава спицами и наложением гипсовой повязки;
- остеотомия — изменение формы тазовых костей, влияющих на положение сустава;
- замена поврежденного сустава эндопротезом при обширных травмах.
Отдельного упоминания заслуживает врожденный вывих, лечение которого также может носить и консервативный и хирургический характер. Однако первый метод является предпочтительным.
Чтобы консервативное вправления бедра у новорожденного стало возможным, необходимо начинать лечебные мероприятия уже с первых дней жизни. Накладываются специальные шины, в которых ножки ребенка согнуты в тазобедренных и коленных суставах под прямым углом. Вправление должно проводиться медленно, щадяще. Окончание лечения приходится на момент совмещения вертлужной ямки с суставной поверхностью головки бедра.
Классификация
В травматологии разделяют такие типы травмы бедра:
Вывих тазобедренного сустава у детей может быть врожденным. Это отдельная категория. Причиной такого дефекта является дисплазия — нарушение нормального развития суставов у плода. В свою очередь врожденный вывих делит на три типа:
- неправильная форма суставной впадины, шейки и головки бедра;
- подвывих головки бедра;
- вывих бедра.
Узнайте, о том что такое дисплазия ТБС и как ее лечить, в этой статье.
Устаревший вывих также имеет свою классификацию:
- свежий — до 3 дней;
- несвежий — до 3 недель;
- устаревший — более 3 недель.
Вправление вывиха бедра устаревшего типа составляет некоторые трудности. В некоторых случаях необходимо хирургическое вмешательство.
Реабилитация и восстановление
После снятия 3–4-недельного скелетного вытяжения, во время которого уже рекомендуется начинать восстановительные мероприятия, пациент на протяжении еще 10 недель должен ходить с использованием опоры — костылей. В это же время начинается массаж, ЛФК и физиотерапия.
Лечебная физкультура назначается еще во время пребывания пациента в стационаре. В ЛФК входит 3 этапа:
- Начинают с легких упражнений, призванных улучшить трофику тканей.
- На втором этапе упражнения становятся более интенсивными, нацелены на восстановление подвижности в ноге.
- Третий этап включает комплексы, направленные на возвращение конечности к полноценному функционированию.
Объем терапевтических мероприятий и время, которое необходимо для полного восстановления после повреждения, определяют длительность санаторно-курортного и физиолечения.
Разновидности физиолечения: токи ультравысокой частоты, магнитотерапия и другие тепловые процедуры. К санаторно–курортным методам относят грязелечение и бальнеотерапию.
Сайт про ноги
Современная мода такова, что исключает наличие как.
Проблема отечных ног беспокоит многих людей, хотя .
Для многих людей боль в ногах, к сожалению, не явл.
Массаж — древнейшая техника, которая позволяет про.
Далеко не каждый из нас понимает насколько важно з.
Стопа представляет собой отдельный орган, состоящий из множества мелких и крупных косточек, соединенных между собой сложными суставами.

Определения и классификация
Вывих стопы – нарушение физиологического сопоставления суставных поверхностей в любом из ее суставов. При этом возникает нарушение нормального трения с потерей функции стопы, как отдельной анатомо-функциональной единицы. Теоретически, возникновение вывиха возможно на любом уровне из рассмотренных сочленений. Но в силу того, что некоторые суставы укреплены мощными связками и закрыты другими костями, их повреждения случаются крайне редко.
Во время вывиха стопы происходит выход подвижного элемента из суставной впадины. При этом происходит разрыв капсулы сустава, связок и мягких тканей.
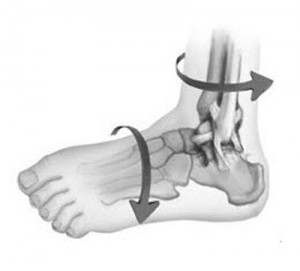
Возможные вывихи стопы
В классификации вывихов стопы различают такие виды:
По величине несовпадения суставных поверхностей:
- Полный – абсолютное несоответствие;
- Подвывих – частичное несовпадение;
По анатомическому признаку бывают вывихи:
- Голеностопного сустава;
- Подтаранный вывих;
- Шопарова сустава;
- Сочленения Лисфранка;
- Плюсне-фаланговые;
- Межфаланговые вывихи;
По наличию сопутствующих повреждений:
- Изолированные вывихи;
- Сочетанные, или переломовывихи. При этом происходит повреждение лодыжек, разрыв межберцового синдесмоза, перелом таранной кости или других костей стопы.
Строение
Глобально ее можно разделить на:
- Таранную и пяточную кость, соединенных подтаранными суставами. Они составляют ее верхне-задний отдел;
- Передняя часть представлена мелкими костями предплюсны, соединенные между собой суставом Шопара;
- Плюсневая часть образована одноименными костями и соединена, с одной стороны с предплюсневыми, посредством Лисфранкова сустава, а с другой – с фалангами пальцев, через пястно-фаланговыеисуставы;
- Пальцы стопы с межфаланговыми суставами.
В функциональном отношении, так много костей и суставов в структуре стопы необходимо для обеспечения амортизации при ходьбе, что значительно уменьшает нагрузку на остальные элементы опорно-двигательного аппарата.
Клиническая картина
На видео рассказано что нужно делать при вывихе:
Общими для всех видов являются наличие травмы, боль в стопе, нарушение ходьбы и опоры, отек, пальпаторная болезненность в области поражения, деформация конечности. Но данные симптомы отличаются при разных видах вывихов, что требует отдельного их рассмотрения с определением их специфичности. Для подтверждения диагноза проводят рентгенографию голеностопного сустава и стопы в двух проекциях, что является достаточно информативным методом.
Изолированные повреждения подобного рода не возможны. Они всегда сочетаются с другими видами травм.
- Вывих стопы вперед. Сопровождается разрывом межберцового синдесмоза с расхождением берцовой вилки сустава.
- Задний вывих может осложняться переломом задней лодыжки и межберцового сочленения;
- Боковые вывихи и подвывихи. Сопровождаются переломами лодыжек.
Возникновение таких повреждений возможно при внутреннем, наружном подворачивании стопы, форсированном травматическом переразгибании, ротации или прямом ударе по висящей стопе. Симптомы типичные и не вызывают затруднений при постановке диагноза.
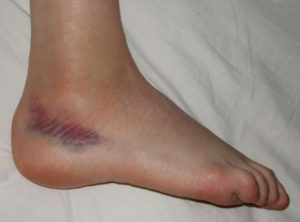
Вывих стопы с отёком
Возникают при ударе пятками в положении тыльного сгибания стопы, или падении тяжелого предмета на ногу. Встречаются редко и сочетаются с переломами таранной кости. Клинические особенности – пальпаторная болезненность в области ахилова сухожилия и впереди от пяточной кости на подошвенной поверхности. Данный вид травм коварный развитием трофических расстройств и плохим условиями его ликвидации. В верификации диагноза помогает рентгенография.
Встречается крайне редко, особенно в изолированном виде. Это объясняется наличием внутрисуставной плотной связки, которая прочно удерживает межпредплюсневое сочленение. Такого рода вывихи чаще носят частичный характер, и сопровождают переломы предплюсневых костей, что возможно при отдавливании стопы тяжелыми предметами, или колесами автомобиля.
Также, как и предыдущие вывихи встречаются не часто. Механизм травмы, клиническая картина и диагностика не отличается от других видов вывихов мелких суставов стопы. Изолированные повреждения не возможны.
Данный вид повреждений встречается чаще предыдущих. Патогенетической основой для их развития служит большой размер межсуставной щели при отсутствии фиксирующего околосуставного аппарата. Особенно часто, их возникновение при сопутствующей патологии в виде сахарного диабета. Развившаяся на этом фоне остеоартропатия не выдерживает даже самых незначительных травм стопы. Одним положительным моментом при данной патологии, выступает легкость лечения и диагностики.
Лечение
На видео показано как нужно накладывать повязку при вывихах:
Наличие вывиха стопы на любом уровне, требует его вправления. Технические приемы данной манипуляции требуют от специалиста тонких навыков и умений, которые приходят с опытом. Важна каждая мелочь, ведь чем меньше выражен вывих, тем сложнее его ликвидация. Это, в большей степени, касается подвывихов стопы и подтаранных повреждений.
Этапы вправления вывиха стопы:
- Адекватное обезболивание. Используют регионарную и общую анестезию. Преимущество стоит отдать внутривенному наркозу, так как при этом происходит полное расслабление мышц, что может обеспечить адекватное вправление. При наличии противопоказаний выполняется регионарная, или спинальная анестезия.
- Непосредственное вправление. Зависит от вида и локализации вывиха. При поражении голеностопного сустава выполняют тракцию стопы с ее перемещением в нормальное положение, относительно берцовых костей. Таким же образом вправляются вывихи дистальной локализации. Основное правило – фиксация проксимального отдела с манипулированием дистальным.
- Фиксация вправленного вывиха. Применяется иммобилизация гипсовой, или скотчкастовой повязкой, которая накладывается от пальцев стопы до средней трети голени. Сроки иммобилизации составляют 8-10 недель
Если вывих любого отдела стопы сопровождается открытыми переломами костей со смещением отломков, таким больным рекомендуется выполнение операций с открытой репозицией и фиксацией специальными приспособлениями (пластинами, винтами, спицами). При разрыве межберцового синдесмоза, его целостность восстанавливается соответствующими винтами.
Реабилитационные мероприятия
Применяются методы ЛФК, физиотерапии, гимнастики для максимально быстрого восстановления функции и профилактики контрактур. В восстановительном периоде применяют мази на противовоспалительной основе (диклак гель, долобене, дип-рилиф гель).
На видео человек получает травму стопы спрыгнув с моста в воду:
Первая медицинская помощь
При первом признаке травмы стопы пострадавшему необходимо оказание первой помощи. Первым делом делается обезболивание (парацетамол, аналгин, кетанов), местное применение холода и иммобилизация вывихнутой стопы шинами, или подручными средствами. Главное – зафиксировать сустав и транспортировать пациента в ближайший травмпункт.
Довольно просто травмировать ногу, например, подвернув ее, можно получить вывих стопы. Такому виду травмы в большей степени подвержены женщины, носящие обувь на высоком каблуке. Очень часто можно вывихнуть ступню в зимний период, поскользнувшись на льду.
Часто вывих ступни может совмещаться с растяжением или разрывом связок, мышц и даже переломом костей. Для того чтоб начать правильное лечение, сразу после получения травмы нужно пройти обследование у травматолога.

Анатомия ступни и виды вывихов
Ступня человека состоит из 26 костей, сама же стопа состоит из трех отделов:
- предплюсневого;
- плюсневого;
- фалангового.
В предплюсневом отделе находятся таранная, пяточная, кубовидная, ладьевидная, и три клиновидных кости. Эти кости соединяются с плюсневым отделом, состоящим из пяти костей, а те с фалангами. У пальцев стопы по три кости, кроме большого пальца, состоящего из двух костей, которые образуют сегменты пальцев. Голеностопный сустав имеет большеберцовую, малоберцовую и таранную кость.
Таким образом, травма может представлять собой вывих:
- предплюсны;
- плюсны;
- голеностопа;
- пальцев.
Если человек подвернул ногу в области голеностопного сустава, то может быть таранный или подтаранный вывих стопы. Эти два вида могут быть наружным вывихом, внутренним, задним, передним и верхним.
Клиническая картина
Нельзя начать эффективное лечение без определения вида травмы, что невозможно, если не знать симптомы вывиха стопы:
- наличие хруста или щелчка при получении травмы;
- возникновение болезненных ощущений, которые усиливаются при попытках движения ногой;
- ограничение подвижности травмированного сустава;
- появление увеличивающегося отека;
- гиперемия тела;
- возникновение подкожных кровоизлияний (гематом, синяков).
Все эти симптомы могут быть признаком более серьезного повреждения, например, перелома. Потому, если подвернулась нога, нужно с помощью рентгеновского снимка убедиться в целостности костей.
Осложнения и последствия
Если случился вывих стопы, лечение должно начаться как можно скорее, иначе данная травма может перейти в хроническую форму. При повреждениях, которые происходят во время вывиха, суставы частично или полностью теряют свою функциональность. Изменения происходят и в суставной сумке, содержащей синовиальную жидкость. Кровоизлияние, которое случается при ее разрыве приводит к образованию гематомы.
При неправильном лечении, рано наложенном теплом компрессе или прогревании в месте травмы может возникнуть воспалительный процесс, а подкожный экссудат может загноиться. Если к вывиху присоединится инфекция, это может стать причиной таких заболеваний, как вторичный артрит или артроз, вылечить которые очень проблематично.
Первая помощь
Получив травму, человек сразу начинает думать, что делать при вывихе стопы до поездки в травматологический пункт. Ведь первая помощь при вывихе стопы влияет на дальнейшее восстановление двигательной функции конечности.

Для того чтобы защититься от осложнений и последствий травмы, подвернув ногу или пальцы, необходимо предпринять следующие действия:
- Обеспечить покой травмированной ноге, положив ее на возвышенность (подушку или валик из вещей).
- Сделать холодный компресс на месте травмы. Для этого подойдет лед, завернутый в полотенце, пакет замороженных продуктов или даже пачка молока из холодильника. Это предотвратит появление кровоподтека, а отек тканей будет не такой сильный. Нельзя прикладывать холод непосредственно на голую кожу, так можно обморозить ткани.
- Наложить в область травмированного сустава специальную шину. Если такой нет в наличии, можно воспользоваться подручными материалами, например, палкой или куском твердой пластмассы. Импровизированная шина плотно привязывается бинтом или любым другим материалом. Необходимо следить, чтобы в месте травмы не нарушалось кровообращение. Если нога стала холодной и бледной, шину необходимо ослабить.
- При возникновении сильной болезненности в месте вывиха, нужно дать пострадавшему любой обезболивающий препарат, за исключением аспирина, так как он оказывает влияние на функцию свертываемости крови и может стать причиной появления обширной гематомы.
- Доставить человека в травматологический пункт на личном авто или вызвать скорую помощь. При вывихе ступни нельзя добираться до больницы общественным транспортом.
Ни в коем случае нельзя пытаться самостоятельно вправлять вывихнутый сустав, этим должен заниматься только доктор.
Если вовремя и правильно оказать первую помощь травмированному человеку, то лечение вывиха стопы будет эффективнее, а выздоровление наступит гораздо быстрее.
Диагностика и лечение
После оказания доврачебной помощи и ожидая приезда скорой, травмированный человек размышляет, как ему в больнице будут лечить вывих. Сразу по приезду в травматологический пункт, доктор осмотрит место травмы, аккуратно прощупает его и направит пациента на рентгенологическое исследование. На снимке хорошо видны все кости и это позволяет убедиться в отсутствии трещин и переломов. Однако рентген не показывает связки, потому дополнительно может быть назначено прохождение компьютерной томографии, на которой будет видно состояние связочного аппарата.
Если в процессе травмы один из суставов вышел из своего места, то врач делает местную анестезию, после чего вправляет сустав на место. После этого на сустав накладывается гипсовая повязка или лангет, который обеспечит неподвижность стопы, пациенту прописываются обезболивающие препараты и лекарства, предотвращающие появление отека. После того как гипс будет снят, лечение вывихов продолжается с помощью физиологических процедур (массаж, УВЧ, электрофорез и др.), а также выполнения специальных физических упражнений.
Лечение дома
После того как доктор разрешит, можно начать домашнее лечение. Каждый день по несколько раз нужно делать холодный компресс на область вывиха. Это поможет снять отек и покраснение, а также уменьшит боль. На протяжении всего лечения необходимо фиксировать стопу эластичным бинтом, но следить, чтоб он не нарушал кровообращение в травмированной конечности.
Народные методы
Рецепты из народной медицины десятилетиями подтверждают свою эффективность. Для того чтобы выздоровление наступило быстрее, можно воспользоваться некоторыми из них:
- Чеснок измельчается и заливается яблочным уксусом. Полученная смесь настаивается неделю, после чего ежедневно втирается в стопу.
- Хорошим эффектом обладают теплые ванночки с морской солью, йодом и ромашкой.
Профилактические меры
Иногда человек начинает понимать всю серьезность вывиха стопы, только столкнувшись с ним, в то время как меры предосторожности должны приниматься всегда. Чтобы не столкнуться с такой травмой, необходимо:
- не спешить во время ходьбы в обуви на каблуках;
- зимой не носить обувь, имеющую скользкую подошву;
- спускаясь по ступенькам, смотреть вниз и держаться за перила, не перескакивать через несколько ступенек;
- не прыгать с высоты без специальной физической подготовки и умения группироваться.
Ну и самое основное — гордая осанка и высоко поднятый подбородок, это, конечно, хорошо, но для того, чтобы впоследствии не задумываться, как лечить вывих, нужно всегда смотреть под ноги.
Вывих области стопы представляет собой смещение костных элементов из своего нормального положения внутри сустава. С учетом скелетного строения стопы затрагивается фаланговый (пальцы ноги), плюсневый (свод, основа стопы) или предплюсневый (область пятки) отдел. Также на стопу прямо влияют повреждения голеностопа, который соединяет ее с берцовой костью. Зачастую вывихи сопровождаются дополнительными факторами: растяжение или разрыв связок, мышц, реже – перелом костей стопы.
Вывих стопы – это травма в некотором смысле универсальная. Ей подвержены люди разного пола и возраста. Большей опасности подвергаются люди в возрасте, с заболеваниями костной ткани, сильно ослабленным иммунитетом, а также обладательницы обуви на высоком каблуке.
Повреждения в стопе лишают человека подвижности, ограничивают его жизненные возможности. Благодаря опорной и амортизирующей роли стоп человеческий скелет может фиксировать, а также комфортно менять положение при движении.
Вывих в районе стопы происходит, когда человек неудачно подворачивает ногу на тренировке, при ходьбе или беге, а также вследствие аварий, падений, удара стопой о твердую поверхность.
Интересно почитать вывих ноги в районе щиколотки.
Симптомы травмы
Определить наличие повреждения нетрудно, гораздо сложнее правильно идентифицировать тип травмы, отличить вывих от растяжения, ушиба, перелома. Окончательные выводы относительно травмы делает только врач.
- Основные, наиболее ярко выраженные симптомы вывиха стопы – это интенсивная боль, переходящая в онемение, а также сильное опухание сустава. Иногда дополнительно проявляются гематомы или синюшность вокруг сустава.
- При вывихе стопы сустав приобретает деформированный вид, костные элементы смещаются в неанатомичных направлениях, что заметно внешне.
- Опора на пострадавшую ногу невозможна, вызывает нестерпимую боль. Повреждение обеих конечностей приводит к лишению человека способности передвигаться.
Классификация вывихов стопы
Выделять типы травмы принято, исходя из степени тяжести, механизма получения повреждения, осложненности, степени давности.
- Полный вывих связан с четким расхождением суставных оконечностей костей. При этом происходит разрыв связок, иногда наблюдается кровотечение, открытый перелом. Неполный тип травмы диагностируется в случае частичного смещения суставных компонентов, сопровождается растяжением мышц, связок.
- То, каким именно образом была вывихнута нога, предопределит такие типы повреждений, как наружный или внутренний, передний или задний (выдвижение или заламывание стопы), а также верхний (задирание стопы к голени) вывихи.
- Осложненными считаются травмы, сопровождаемые нарушением целостности кровеносных сосудов, нервных путей, костей, мышц. Такие вывихи несут большие риски.
- Поскольку не всегда травма идентифицируется, наряду с полученными недавно (до трех дней назад) встречаются несвежие, а также застарелые (полученные более трех недель назад) вывихи.
Ниже подробно отражена типология повреждений по конкретному месту повреждения.

Наиболее серьезный, опасный, а также распространенный тип повреждения. Сопровождается переломом лодыжки, разрывом связок. Признаки вывиха стопы в голеностопном суставе соответствуют общей симптоматике травм ступней такого типа. Разница состоит в локализации проявлений.
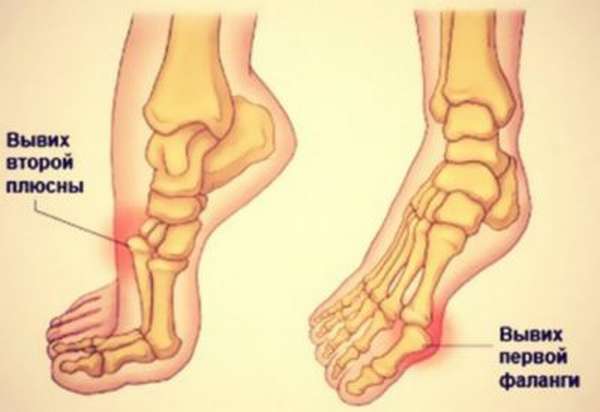
Спровоцировать такое повреждение способен резкий, сильный поворот стопы. Относится к суставу Шоппара, средней части стопы. Нога внешне выглядит искривленной, стопа перестает быть плоской, моментально отекает. Из-за повреждения сосудов травма часто вызывает развитие гангрены, особенно если врачебная помощь не оказывается своевременно.
Повреждается сустав Лисфранка. Это самое редкое из всех описываемых повреждений. Происходит оно при активном механическом воздействии, когда сустав выкручивается в одну из четырех сторон. Такое встречается преимущественно у спортсменов. Обычно имеет место подвывих стопы кнаружи.
Внешне травма плюсневых костей стопы обнаруживается по ее явному нездоровому расширению и кажущемуся укорачиванию.
Каждый из пальцев ноги может быть травмирован в суставе. Также встречаются многократные травмы, когда повреждено сразу несколько фаланг. Причины связаны с ударом или падением на пальцы ног. При этом отекает дистальная область ноги. Это повреждение типично для балетных танцоров, спортсменов. Читайте также вывих пальца на ноге.
Лечение
Степень тяжести повреждения предопределяет возникшие риски. Без медицинского образования адекватно оценить их проблематично. Однако некоторые действия предпринимаются прямо на месте, поскольку первая помощь – это шаг к улучшению прогноза последующего лечения, а также восстановления после травмы.
- При первом подозрении на вывихи стопы поврежденный участок подлежит иммобилизации и фиксации. Последняя осуществляется с применением подручных либо специальных средств.
- К месту травмирования прикладывают холод (держать до 15 минут), конечность приподнимают над уровнем тела человека.
- Нестерпимую боль помогают купировать анальгетики. Они вводятся внутримышечно либо принимаются как таблетки.
- Вправлением костей заниматься самостоятельно нельзя. Это делает квалифицированный врач в условиях медицинского учреждения. Именно поэтому пострадавшего доставляют к травматологу или в травмпункт как можно быстрее. Также снятие с пострадавшей ноги обуви, одежды, ее движение нецелесообразны.
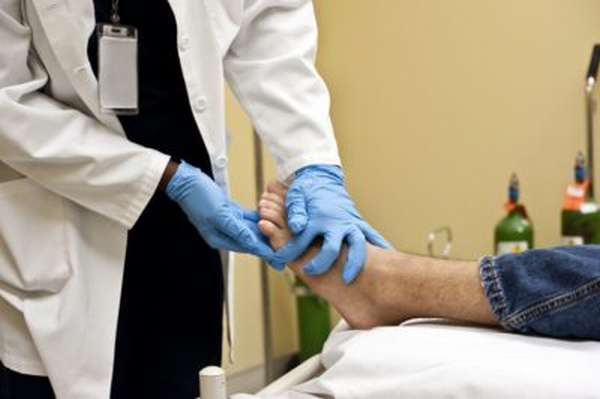
Перед назначением лечения врач проводит лабораторную диагностику. Благодаря ей удается точно установить, имеет ли место вывих или другой тип травмы. Диагностика традиционно сводится к рентгеновской съемке в нескольких позициях, реже медики обращаются к МРТ или компьютерному томографу.
Само лечение подразделяется на консервативное и оперативное.
Первый вариант подходит для несложных травм (неполный вывих), сводясь к вправлению сустава и последующему приданию стопе покоя на длительный срок (около двух месяцев). Больному дают анестезию, затем медики вручную или за счет скелетного вытяжения возвращают костные элементы к нормальному положению внутри суставной полости (репозиция закрытого типа). Для обездвиживания подходит гипсовый лангет.
Операции проводятся под местной анестезией, если вывих диагностирован как серьезный. В ходе операции репозиция костных частей осуществляется при помощи штифтов, спиц, пластин. Затем врач накладывает гипс. Носить иммобилизационную повязку пациенту придется от двух месяцев и более.
Неизбежным является применение лекарственных средств. Назначаются мази, компрессы, противовоспалительные гели, а также пероральные медикаменты.
Восстановление после вывиха является важнейшим этапом. Именно оно гарантирует полное возращение подвижности сустава, когда человек получает возможность вновь вести привычный образ жизни, заниматься обычными делами.

После вывиха показана лечебная гимнастика (известная также как ЛФК), к ней добавляется массаж (не ранее, чем через день после репозиции), дополнением служит физиотерапия (парафины, УВЧ, элктрофорез, магнитотерапия, ванночки).
Пациентам рекомендовано питание, ориентированное на сбалансированность рациона, доминирование продуктов с кальцием. Свою роль сыграет целенаправленный прием качественных витаминов. Методы народной медицины также имеют место, однако их применение подлежит согласованию с медицинским специалистом.
Общая длительность реабилитации зависит от скорости восстановления организма, что прямо предопределено сложностью травмы. Обобщенно говорят о периоде от трех месяцев до полугода.
Чтобы избежать повторения травмы, медики часто предлагают использовать специальную ортопедическую обувь с супинаторами.
Меры предосторожности
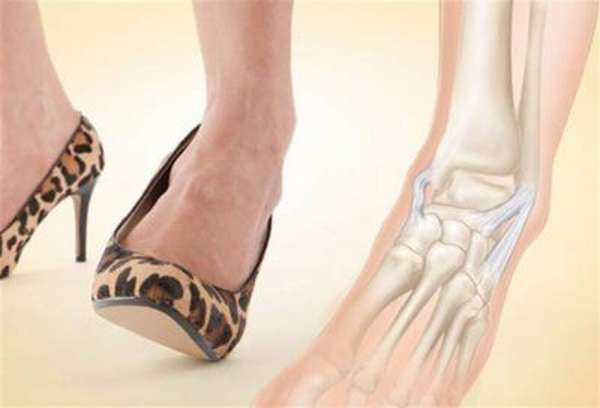
Чтобы избежать повреждений костных элементов внутри суставов голени, специалисты предлагают соблюдать несколько простых рекомендаций:
- избегать резких движений на неровной поверхности, на каблуках, при занятиях спортом, прочей активности,
- в зимнее время использовать обувь на нескользкой подошве,
- аккуратно перемещаться по лестницам,
- укреплять суставы и мышцы стопы.
Читайте также:


