Эндопротезирование коленного сустава в 1 градской больнице
Заведующий отделением: Небелас Роман Петрович, врач-травматолог-ортопед.

На самом высоком уровне проводится оперативное лечение по следующим направлениям:
- Эндопротезирование крупных суставов (тазобедренного, коленного, плечевого, голеностопного)
- Остеосинтез при переломах различной локализации и сложности
- Реконструктивные операции при плоскостопии, Hallux valgus и других деформациях стоп
- Применение малоинвазивных и эндоскопических технологий
- Корригирующие остеотомии
- Малоинвазивная и артроскопическая хирургия повреждения суставов
- Реконструктивно-пластические операции и хирургия повреждения мышц и сухожилий
- Оказание экстренной помощи при травмах
Специалисты клиники владеют самыми современными технологиями оперативного лечения.
Также к Вашим услугам возможность прохождения реабилитации после перенесённых операций.
Ещё не так давно проблемы с крупными суставами нижних конечностей, такие как артроз, дисплазия или системные заболевания, такие как ревматоидный артрит или системная красная волчанка, а также некоторые специфические заболевания (асептический некроз головки бедренной кости) и последствия травм являлись практически неразрешимой проблемой и становились непреодолимым препятствием для нормальной, полной активности и позитивных впечатлений жизни.
Лечение, конечно, проводилось. Однако доступные тогда методы не решали главной задачи — полностью восстановить нарушенную подвижность, навсегда избавиться от хромоты и боли, вернуться к нормальной жизни.
Сегодня эти задачи решает эндопротезирование суставов, которое представляет собой высокотехнологичную операцию, при которой вместо поражённых суставов пациенту устанавливаются эндопротезы — долговечные и полностью совместимые с тканями организма искусственные суставы. На долгие годы и десятилетия человек забывает о боли. Ему не нужно постоянно пить лекарства и ходить на лечебные процедуры, ведь сустава, доставляющего страдания, больше нет.
Современные эндопротезы надежны, долговечны и не вызывают негативного воздействия на организм за счет так называемой биологической и механической совместимости. Применяемые в них материалы обеспечивают нормальное функционирование искусственного сустава, как Вашего собственного.
Эндопротез сконструирован таким образом, чтобы обеспечивать нормальную функцию сустава, то есть предоставлять возможность свободных и безболезненных движений с достаточной амплитудой. Этому требованию, в принципе, отвечают практически все современные эндопротезы.
Необходимость замены пораженного сустава возникает когда перспективы улучшения его состояния отсутствуют и нарушение его функции затрудняет привычный Вам ритм жизни (затруднения при выполнении своих рабочих обязанностей и повседневных дел, занятий спортом и т.п.).
Основными показаниями к эндопротезированию являются:
- Коксартроз (деформирующий артроз тазобедренного сустава)
- Гонартроз (деформирующий артроз коленного сустава)
- Асептический некроз головки бедренной кости
- Ложный сустав шейки бедренной кости
- Поражение суставов при системных заболеваниях (ревматоидный артрит, системная красная волчанка и т.п.)
- Дисплазия тазобедренного сустава
В отделениях НМХЦ операции эндопротезирования выполняются ежедневно. Наши специалисты обладают достаточными навыками и опытом выполнения этих высокотехнологичных операций. Ежегодно около 2500 пациентов проходят через руки наших специалистов и после лечения возвращаются к нормальной жизни. Мы применяем современные, качественные эндопротезы надёжных производителей с мировым именем. Наши специалисты всегда подберут подходящий именно вам эндопротез, который обеспечит полное восстановление нарушенных функций и прослужит долгие годы.
Конечно же, иногда выполнение эндопротезирования невозможно.
Противопоказаниями к операции могут быть, например:
- Недавно перенесённый инфаркт миокарда или инсульт
- Острые инфекционные заболевания
- Почечная недостаточность высокой степени
- Декомпенсированный сахарный диабет
- Высокая активность системного заболевания (например, ревматоидного артрита)
- Наличие открытых трофических язв или ран, а также гнойничковых поражениях кожи в области операции
Для того, чтобы обезопасить пациента от возможных осложнений, перед операцией проводят комплексное обследование, направленное на выявление возможных противопоказаний. Вопрос о возможности операции всегда решается индивидуально и при очном осмотре пациента.
Остеосинтез, произведенный через миниинвазивный доступ, позволяет уменьшить болевой синдром в послеоперационном периоде, ускорить заживление мягких и костной тканей, уменьшить вероятность послеоперационных осложнений (воспаление и нагноение в области перелома).
Стабильный остеосинтез, применяемый в нашей клинике, с использованием современных пластин с угловой стабильностью, блокируемых штифтов обеспечивает надежную фиксацию отломков, что позволяет в ранний послеоперационный период активизировать пациентов, улучшить функциональные результаты лечения, сократить сроки пребывания в стационаре и нетрудоспособности.
Применяемые методы оперативного лечения являются золотым стандартом во всем мире выполнения оперативных вмешательств, при повреждениях конечностей.
Современные подходы к хирургической коррекции деформации стоп детально учитывают все тонкости возникновения и развития заболевания. Периодически встречающееся мнение о бесполезности хирургического лечения — следствие применения несовершенных методик, не учитывающих особенности формирования деформации и ненадлежащего применения тех или иных приемов без учета индивидуальных особенностей стопы у конкретного пациента. Страх перед хирургическим лечением обусловлен еще и тем, что применение некоторых методик предполагало длительный и мучительный послеоперационный период, в ходе которого необходимо было носить громоздкие гипсовые повязки и длительно ограничивать нормальную ходьбу.
Для поддержания фрагментов костей в нужном положении применяются современные фиксирующие устройства — винты и специальные скобы. Кроме достаточной для предотвращения нежелательных смещений фиксации, эти конструкции, как правило, не требуют удаления и их наличие не вызывает каких-либо негативных последствий для пациента.
Грамотное применение современных методик и технологий позволяет значительно облегчить нашим пациентам послеоперационный период. В большинстве случаев уже на следующий день возможна ходьба, при этом достаточно пользоваться специальной обувью без гипсовых повязок.
Остеотомия — операция, которая направлена на улучшение функции сустава за счет устранения деформации суставов путем искусственного перелома или рассечения кости с последующей фиксацией. Главной целью остеотомии является не только восстановление опороспособности, но и уменьшение нагрузки на суставные поверхности и замедление дегенеративно-дистрофического процесса, происходящего в суставе при артрозе.
Как правило, остеотомию проводят в тех случаях, когда другие методы хирургического лечения не могут устранить болезненные ощущения и восстановить функцию сустава. Кроме того, остеотомия показана тем пациентам, кому, по каким-либо причинам, невозможно провести тотальную артропластику (эндопротезирование сустава). Чаще всего остеотомию проводят на костях конечностей.
Также остеотомию применяют для исправления врожденной и приобретенной деформации костей, неправильного положения конечностей при различных патологиях и заболеваниях, костных сращениях в суставах.
Остеотомия проводится, как правило, под регионарной или общей анестезией. Во время операции происходит распиливание (рассечение) костей с последующей их фиксацией в новом положении при помощи различных приспособлений (пластины, костные трансплантанты, специальные аппараты). Это помогает равномерно распределить статическую и динамическую нагрузку на суставную поверхность, нормализовать внутрикостное давление, устранить венозный застой и, как следствие, значительно уменьшить болевой синдром и замедлить развитие артроза.
Остеотомия может быть открытой и закрытой. Закрытая остеотомия проводится через небольшие разрезы она является менее травматичной и эстетически более правильной, чем остеотомия открытая, при которой оперативный доступ осуществляется через 10-12-сантиметровый разрез. Закрытую остеотомию применить можно далеко не всегда. Также различают полную и неполную остеотомии.
В зависимости от цели операции, остеотомия может быть корригирующей, и остеотомией для создания опоры. Как правило, остеотомию, направленную на восстановление опорной функции, применяют по редким показаниям при переломах бедренной кости. Корригирующие остеотомии используют как для исправления деформации кости, так и для устранения деформации и улучшения функций сустава.
В некоторых случаях, при наличии дополнительных повреждений, остеотомию объединяют и с другими хирургическими вмешательствами.
Остеотомия является прекрасным средством лечения на ранних стадиях развития артроза, при которых еще не произошло полного разрушения сустава. Как правило, при своевременном проведении остеотомии, эффект может сохраняться в течение длительного времени.
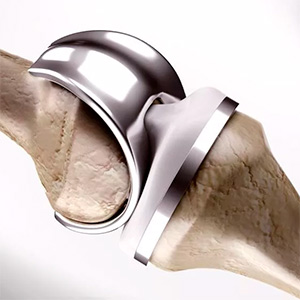
В нашей клинике существует три системы обеспечения населения эндопротезами в рамках программы ВМП: бесплатное лечение москвичей по квотам Департамента здравоохранения г. Москвы, бесплатное лечение москвичей и жителей других регионом России по полюсу ОМС и коммерческое (платное) оказание помощи иностранным гражданам (в отдельных случаях, по желанию пациентов, возможно лечение в коммерческом отделении стационара с улучшенными условиями пребывания).


- Опытные хирурги-ортопеды, прошедшие стажировку в ведущих клиниках Европы и США
- Новейшие медицинские технологии, современный дизайн
- Три операционных зала, спроектированные в соответствии с мировыми требованиями и оснащенные хирургическим оборудованием последнего поколения
- Высокотехнологичные, малотравматичные операции на верхних и нижних конечностях и позвоночнике
- Уникальные хирургические методики, разработанные в наших отделениях
- Высокоэффективный курс медицинской реабилитации, который проводится с 5-7 дня после операции в 1, 2 и 3 филиалах г. Москвы
- Современные технологии, применяемые в наших отделениях, позволяют сократить сроки пребывания после малоинвазивных операций до 2-4 дней с дальнейшим наблюдением в условиях дневного стационара или поликлиники
- Комфортабельные одно-, двух-, пятиместные палаты, оснащенные современным ортопедическим оборудованием
- Наши сроки наблюдения больных после эндопротезирования крупных суставов 15 лет
- В наших отделениях выполнено более 4000 операций эндопротезирования крупных суставов; в 2015г. – 215 операций, в 2016 г. – 276.
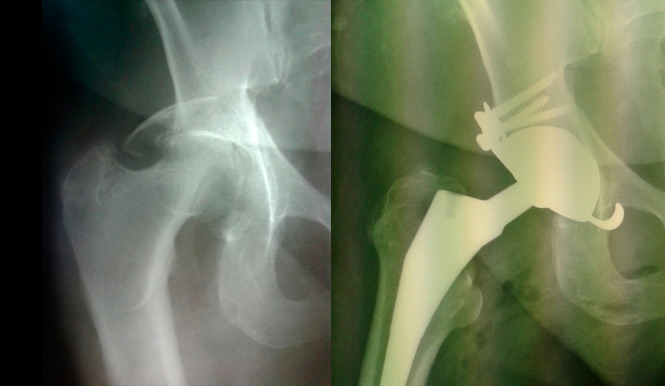
Заболевание и травма тазобедренного сустава представляет большую проблему в связи с высоким процентом инвалидности и вовлечением в процесс молодых и активных пациентов.
Общепризнанным и самым эффективным лечением на сегодняшний день является эндопротезирование тазобедренного сустава. В настоящее время ежегодно в мире выполняется 1 500 000 операций по замене сустава на искусственный.
Длительная жизнеспособность эндопротеза обеспечивается высокой износостойкостью материалов при трении и прочностью при механическом (циклическом) нагружении. Практические результаты свидетельствуют о том, что эндопротезы способны работать в организме человека 25 лет и более. У активных пациентов эндопротезы выходят из строя в более ранние сроки за счет износа вкладыша.

- 1 стадия — характеризуется болями в тазобедренном суставе, отдающими в коленный сустав, внутреннюю поверхность бедра и паховую область, больной хромает, имеется кажущееся укорочение конечности, отведение и приведение в хорошем объёме. Отмечается некоторая атрофия ягодичных мышц и мышц бедра. Рентгенологически отмечается небольшая костная атрофия, остеосклероз, уменьшение суставной щели до 4-х мм, появление мелких остеофитов.
- 2 стадия — характеризуется постоянными болями, значительным ограничением движений, прогрессирующим укорочением конечности, выраженной хромотой. Ротационные движения отсутствуют. Ограничено разгибание в тазобедренном суставе, имеется атрофия ягодичных мышц, изменяется походка. Рентгенологически определяются выраженные остеофиты, деформация головки бедра, сужение суставной щели до 2-4 мм, склероз и кистообразные полости, как в головке, так и в вертлужной впадине. Характерной чертой 2 стадии являются периодические обострения болей, вынуждающие больного сохранять постельный режим или временами прибегать к костылям.
- 3 стадия — постоянные боли, значительное укорочение конечности, тугоподвижность сустава в состоянии приведения бедра, усложняющие физиологические отправления, из-за болевого синдрома имеется значительная потеря трудоспособности и затруднения в самообслуживании. Рентгенологически определяются выраженные морфологические изменения.

— заболевания сердечно-с осудистой, легочной системы и некоторые другие хро нические заболевания (язвенная болезнь желудка, неспецифический язвенный колит и др.) в стадии декомпенсации,
— наличие не санированных очагов гнойной инфекции в организме (тонзиллиты, кариозные зубы, хронические гаймориты и отиты, гнойничковые заболевания кожи),
— психические или нейромышечные расстройства, которые повышают риск послеоперационных осложнений,
— активная или латентная инфекция в области сустава,
— незавершенный остеогенез у молодого пациента,
— острые заболевания сосудов нижних конечностей (тромбофлебит, тромбоз)
— ожирение III-IV степени,
— онкологические заболевания,
— сомнения больного в необходимости эндопротезирования и не готовность его к плану послеоперационной реабилитации.
На российском рынке сегодня конкурируют несколько иностранных фирм-производителей эндопротезов из США, Швейцарии, Германии, Великобритании, Китая, России, которые предлагают огромное количество различных моделей и систем для эндопротезирования.
Все эти фирмы и их продукт вполне конкурентоспособны между собой и, по большому счету, различаются только лишь в сервисе и дизайне.
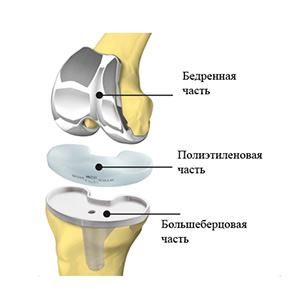
Современные эндопротезы суставов выполняются разъемными и состоят из ацетабулярного компонента (чашки), бедренного компонента (ножки), головки протеза, и полиэтиленового вкладыша.
Все компоненты выполняются из сплавов стали или титана, наиболее адаптированных к тканям человека. Риск воспалительных осложнений на компоненты эндопротеза по данным российсой и зарубежной литературы составляет 0,5-1,5%. Головка эндопротеза может быть стальной или керамической, с посадкой на конусную шейку ножки.
Принципиально все эндопротезы суставов делятся по типу фиксации протеза в кости на три больших класса: эндопротезы с безцементной и цементной фиксацией и их комбинации. Безцементные протезы в своей конструкции предназначены для молодых пациентов, остальным больным возможны различные варианты цементной и комбинированной фиксации.
Для выполнения данного типа операций требуется операционная 1 степени чистоты, что обеспечивается не во всех стационарах. Наш стационар гарантирует соответствие этим требованиям.Длительность операции от 1 до 3 часов.
1. Интенсивная терапия: и нфузионная терапия; г емотрансфузии; п лазмотрансфузии, а нтикоагулянтная терапия (ксарелто или прадакса в таблетках).
2. Системная антибиотикотерапия в течение 3-5 дней.
3. ЛФК и обучение ходьбе при помощи костылей со 2-х суток после операции.
4. Местное лечение раны (перевязки после удаления дренажей на 2-е сутки) 1 раз в 2 дня. Снятие швов на 12 сутки.
5. Выписка из стационара на 7-12 день для продолжения реабилитационного лечения в филиалах №1, 2 или 3 г. Москвы.
6. Контрольная рентгенография через 2 месяца с врачебной консультацией в стационаре (далее 1 раз в год).
Платные услуги в ГКБ им. Виноградова
• оперативное лечение переломов, травм сухожилий и связок;
• оперативное лечение врождённых и приобретённых деформаций, последствий травм;
• операции эндопротезирования суставов (тазобедренный, коленный, плечевой);
• корригирующие операции на стопах (плоскостопие, искривление 1-го пальца);
• артроскопия плечевого и коленного суставов (в том числе, пластика связок, хряща)
Да, подготовка необходима! 1.Пациент должен пройти
медицинское обследование, чтобы выяснить, нет ли причин, которые могут помешать проведению операции или успешному восстановлению после нее.
Если у вас имеются хронические заболевания или возникло какое-то простудное заболевание накануне операции, вмешательство стоит отложить до полного выздоровления.
2. Очень важно исключить возможные источники инфекции, в том числе, в ротовой полости. Мы рекомендуем посетить стоматолога перед хирургическим вмешательством и проверить состояние зубов и десен.
3. Перед операцией на коже также не должно быть источников инфекций или раздражений. Если имеются дерматологические проблемы, обязательно сообщите об этом вашему хирургу-ортопеду, который составит программу мероприятий по улучшению состояния кожи перед операцией.
4. В качестве подготовки к операции может возникнуть необходимость коррекции массы тела. При наличии избыточного веса вам могут посоветовать снизить его для того, чтобы уменьшить давление на ваш новый сустав и кость, находящуюся непосредственно рядом с имплантами.
5. Подумайте о помощнике! Хотя вскоре после операции Вы сможете ходить с помощью костылей, в течение нескольких недель Вам все же понадобится помощь по дому.
6. Желательно за неделю до операции, по возможности, прекратить прием дезагрегантов, антикоагулянтов. (посоветуйтесь с лечащим врачом).
7. Накануне операции необходимо отменить прием пищи, начиная с 18-19 часов, вечером – очистительная клизма.
Стандартное обследование перед энопротезированием включает в себя:
1) Рентгенограмму пораженного сустава в двух проекциях;
2) Общий анализ крови;
3) Биохимический анализ крови;
5) Анализ на группу крови, резус фактор, kell и фенотип;
6) Анализ крови на ВИЧ, сифилис и гепатиты;
7) Общий анализ мочи;
9) Флюорографию или рентгенограмму грудной клетки;
11) Ультразвуковое ангиосканирование вен нижних конечностей;
12) Консультацию терапевта.
Стоимость обследования составляет от 12 000 до 20 000 рублей.
В некоторых случаях требуются дополнительные методы обследования, что может быть связано с наличием сопутствующих заболеваний (это может увеличить стоимость дообследования).
1) когда можно начинать ходить?
Сначала пациент присаживается в постели, затем, в случае хорошего самочувствия, пробует встать на ноги с дополнительной опорой на ходунки. Ходунки/костыли позволяют контролировать степень нагрузки на оперированную конечность и обеспечивают баланс при ходьбе. Степень допустимой нагрузки на конечность подскажет оперирующий хирург.
2) что понадобится дополнительно?
- средства опоры (костыли/ходунки) на 2-3 месяца с момента операции, пока происходят адаптационные процессы в послеоперационной области;
- компрессионный трикотаж для проведения профилактики тромбоза в послеоперационном периоде (чулки или два эластичных бинта)
Стандартное обследование перед операцией включает в себя:
1) МРТ коленного сустава с записью на диск;
2) Общий анализ крови;
3) Биохимический анализ крови;
5) Анализ на группу крови, резус фактор, kell и фенотип;
6) Анализ крови на ВИЧ, сифилис и гепатиты;
7) Общий анализ мочи;
9) Флюорографию или рентгенограмму грудной клетки;
10) Ультразвуковое ангиосканирование вен нижних конечностей;
11) Консультацию терапевта.
Стоимость обследования составляет от 12 000 до 20 000 рублей.
В некоторых случаях требуются дополнительные методы обследования, что может быть связано с наличием сопутствующих заболеваний (это может увеличить стоимость дообследования).
Послеоперационная реабилитация включает в себя ЛФК, направленную на укрепление мышц бедра и восстановление объема движений; физиотерапию; электромиостимуляцию.
Первые три недели рекомендуется активизация с дополнительной опорой на костыли (без нагрузки на оперированную конечность или с частичной нагрузкой). В последующем пациенту рекомендуется трость или один костыль до 2 месяцев с момента операции. Спортивные нагрузки разрешены не ранее, чем через 9-12 месяцев с момента операции. В некоторых случаях требуется шарнирный ортез на коленный сустав. Необходимость его использования определяет оперирующий хирург.
1) Когда можно начинать ходить?
Сначала пациент присаживается в постели, затем, в случае хорошего самочувствия, пробует встать на ноги с дополнительной опорой на ходунки.
2) Что понадобится дополнительно?
- компрессионный трикотаж для проведения профилактики тромбоза в послеоперационном периоде (чулки или два эластичных бинта)
Стандартное обследование перед артроскопией включает в себя:
1) МРТ коленного сустава с записью на диск;
2) Общий анализ крови;
3) Биохимический анализ крови;
5) Анализ на группу крови, резус фактор, kell и фенотип;
6) Анализ крови на ВИЧ, сифилис и гепатиты;
7) Общий анализ мочи;
9) Флюорографию или рентгенограмму грудной клетки;
10) Ультразвуковое ангиосканирование вен нижних конечностей;
11) Консультацию терапевта.
Стоимость обследования составляет от 12 000 до 20 000 рублей.
В некоторых случаях требуются дополнительные методы обследования, что может быть связано с наличием сопутствующих заболеваний (это может увеличить стоимость дообследования).
1) Нужны ли костыли?
Костыли обычно используются первые несколько дней после операции для разгрузки оперированного сустава. Запрета на осевую нагрузку после этой операции нет.
2) Что понадобится дополнительно?
- компрессионный трикотаж для проведения профилактики тромбоза в послеоперационном периоде (чулки или два эластичных бинта).
Эндопротезирование тазобедренного сустава – это вид оперативного вмешательства, при котором производится удаление пораженных суставных поверхностей и замена их на искусственные. Основными показаниями к данному методу лечения являются:
- Переломы шейки бедренной кости в пожилом и старческом возрасте;
- Болевой синдром у пациентов, в том числе, молодого и среднего возраста на фоне заболеваний или травм сустава, не поддающийся лечению другими неинвазивными методами.
Да, подготовка необходима! 1.Пациент должен пройти
медицинское обследование, чтобы выяснить, нет ли причин, которые могут помешать проведению операции или успешному восстановлению после нее.
Если у вас имеются хронические заболевания или возникло какое-то простудное заболевание накануне операции, вмешательство стоит отложить до полного выздоровления.
2. Очень важно исключить возможные источники инфекции, в том числе, в ротовой полости. Мы рекомендуем посетить стоматолога перед хирургическим вмешательством и проверить состояние зубов и десен.
3. Перед операцией на коже также не должно быть источников инфекций или раздражений. Если имеются дерматологические проблемы, обязательно сообщите об этом вашему хирургу-ортопеду, который составит программу мероприятий по улучшению состояния кожи перед операцией.
4. В качестве подготовки к операции может возникнуть необходимость коррекции массы тела. При наличии избыточного веса вам могут посоветовать снизить его для того, чтобы уменьшить давление на ваш новый сустав и кость, находящуюся непосредственно рядом с имплантами.
5. Подумайте о помощнике! Хотя вскоре после операции Вы сможете ходить с помощью костылей, в течение нескольких недель Вам все же понадобится помощь по дому.
6. Желательно за неделю до операции, по возможности, прекратить прием дезагрегантов, антикоагулянтов. (посоветуйтесь с лечащим врачом).
7. Накануне операции необходимо отменить прием пищи, начиная с 18-19 часов, вечером – очистительная клизма.
Стандартное обследование перед энопротезированием включает в себя:
1) рентгенограмму таза с захватом обоих тазобедренных суставов;
2) общий анализ крови;
3) биохимический анализ крови;
5) анализ на группу крови, резус фактор, kell и фенотип;
6) анализ крови на ВИЧ, сифилис и гепатиты;
7) общий анализ мочи;
9) флюорографию или рентгенограмму грудной клетки;
11) ультразвуковое ангиосканирование вен нижних конечностей;
12) консультацию терапевта.
Стоимость обследования составляет от 12 000 до 20 000 рублей.
В некоторых случаях требуются дополнительные методы обследования, что может быть связано с наличием сопутствующих заболеваний (это может
В ходе операции производится опиливание измененных суставах поверхностей и замена их на искусственные. Основные компоненты эндопротеза тазобедренного сустава: ножка, чашка и головка. Чашка устанавливается в предварительно обработанную вертлужную впадину, ножка – в предварительно обработанный канал бедренной кости. На ножку эндопротеза фиксируется головка, после чего производится вправление сустава, проводится оценка движений в суставе и пробы на стабильность.
Эндопротезирование помогает пациентам избавиться от длительных мучительных болей в тазобедренном суставе и улучшить его функцию, тем самым улучшая качество жизни пациента. Восстановление оси и длины конечности способствует выравниванию таза и позвоночника, что уменьшает боли, вызванные корешковым синдромом.
В случае перелома шейки бедренной кости операция жизненно важна для пожилых пациентов, так как позволяет в короткие сроки восстановить опороспособность конечности, тем самым исключая длительный постельный режим, чреватый серьезными осложнениями.
1) когда можно начинать ходить?
Активизация пациентов начинается на следующие сутки после операции. Сначала пациент присаживается в постели, затем, в случае хорошего самочувствия, пробует встать на ноги с дополнительной опорой на ходунки. Ходунки/костыли позволяют контролировать степень нагрузки на оперированную конечность и обеспечивают баланс при ходьбе. Степень допустимой нагрузки на конечность подскажет оперирующий хирург.
2) какие ограничения после операции?
В течение первых трех месяцев после операции не рекомендуется низко присаживаться и скрещивать ноги
2) что понадобится дополнительно?
- средства опоры (костыли/ходунки) на 2-3 месяца с момента операции, пока происходят адаптационные процессы в послеоперационной области;
- подушка между ног, чтобы не происходил скрещивания ног при повороте на здоровый бок;
- насадка, повышающая унитаз;
- компрессионный трикотаж для проведения профилактики тромбоза в послеоперационном периоде (чулки или два эластичных бинта)
Операция по эндопротезированию — радикальный метод лечения деформирующего остеоартроза, ревматоидного артрита, асептического некроза, посттравматических осложнений и злокачественных новообразований коленного сустава. Хирургическое вмешательство эффективно на последних стадиях заболеваний, сопровождающихся хроническими болями и стойким нарушением подвижности колен.
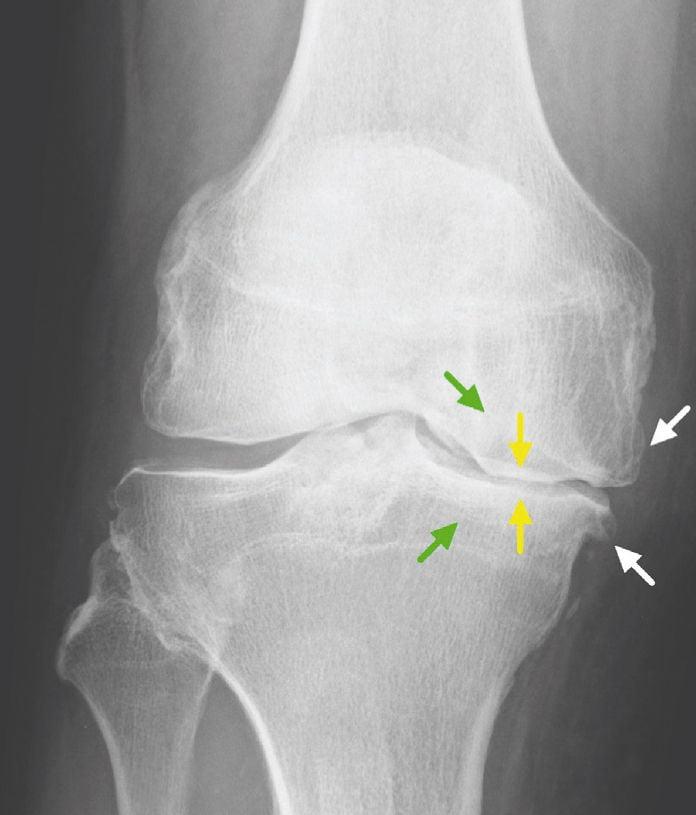
Прямое показание к хирургическому лечению.
Эндопротезирование помогает полностью восстановить функции коленного сустава. После операции и периода реабилитации, который длится 3-4 месяца, человек возвращается к привычному образу жизни.
Факт! Ревизионное (повторное) эндопротезирование выполняют при появлении ранних или поздних осложнений. В отдаленном периоде операция может потребоваться из-за асептического расшатывания компонентов эндопротеза. К нему приводит нехватка кальция в организме и активные процессы остеолиза в костях.
Клиники Москвы
В Москве есть ряд больниц и клиник, в которых выполняют разные виды эндопротезирования (одномыщелковое, тотальное, ревизионное). Операции делают как в государственных, так и коммерческих медицинских учреждениях.
Клиника Приорова занимается разработкой новых методов лечения заболеваний опорно-двигательного аппарата. В травматологическом отделении №2, были созданы широко применяемые в наше время эндопротезы ЭСИ для первичного и ревизионного эндопротезирования. Именно в НИИ впервые начали устанавливать отечественные импланты МАТИ-МЕДТЕХ.

Эндопротезирование в институте им. Приорова выполняют кандидаты и доктора медицинских наук, профессора. Цена операции здесь немного выше. Поставить могут как отечественный, так и импортный протез.
Федеральное государственное бюджетное учреждение оказывающее все виды Высокотехнологичной Медицинской Помощи (ВМП). Эндопротезирование коленных суставов выполняют в отделении травматологии и ортопедии №1.

Центр им. Н.И.Пирогова.
Выполняют высокотехнологичные операции с применением эндоскопических и миниинвазивных технологий. С клиникой сотрудничают многие ортопедические центры Израиля, Западной Европы и США. Тут проводятся совместные конференции и семинары, на которых врачи с разных стран делятся ценным опытом.

Клиника И.М. Сеченова.
Крупнейшее многопрофильное медицинское учреждение в Москве. Больница оснащена оборудованием и инструментарием Zimmer, Biomet, Stryker. Эндопротезирование коленного сустава тут выполняют в травматологическом отделении №26.

Больница имени С.П. Боткина.

Центральная клиническая больница Российской академии наук.
В учреждении имеется поликлиника и стационар. Здесь можно получить платные медицинские услуги или прооперироваться по квоте. Эндопротезирование делают на базе ортопедического отделения. Пациентам могут ставить как отечественные, так и импортные протезы.
Заслужено считается одной из лучших клиник Москвы. Тут работают врачи мирового уровня. Больных оперируют на коммерческой основе или за счет государственных средств.

Городская клиническая больница № 67.
Чтобы получить квоту на эндопротезирование, человеку необходимо собрать документы и пройти некоторые обследования. После получения талона он может обратиться в больницу и стать в очередь. К сожалению, после этого больному придется еще несколько месяцев дожидаться госпитализации в стационар.
В учреждении выполняют миниинвазивные операции по замене коленного сустава. Больница оснащена современным оборудованием, позволяющим выполнять самые сложные операции. Пациенты, которые оперируются за свои деньги, могут выбрать эндопротез.

Больница имени Н.И. Семашко.
Факт! В Москве есть множество частных клиник, занимающихся заменой коленного сустава. Все они работают на коммерческой основе. Однако даже там вы можете прооперироваться бесплатно.
Сделать операцию в Москве вы можете платно или бесплатно, то есть по квоте. У частных клиник заключен договор с государством на оказание гражданам Российской Федерации Высокотехнологичной Медицинской Помощи за счет бюджетных средств. Каждый житель Москвы может прооперироваться бесплатно практически в любой клинике. Однако для этого ему нужно торопиться с оформлением квоты и ждать в очереди 5-8 месяцев.

Платные операции можно сделать в любой клинике, занимающейся эндопротезированием. Стоимость разных хирургических вмешательств колеблется в пределах 50 000 – 400 000 рублей. Цена операции зависит от объема вмешательства, качества импланта, уровня медицинского учреждения и квалификации.

Применяемые методы и технологии
В России во время используют практически тот же инструментарий и оборудование для мониторинга состояния пациента, что и во всем мире. Если вы оперируетесь по квоте, скорее всего, вам поставят самый дешевый отечественный протез.
Таблица 1. Виды эндопротезирования коленного сустава.
| Вид | Описание | Показания к выполнению |
| Одномыщелковое | Суть операции заключается в замене поврежденной части коленного сустава. | Травматическое или дегенеративно-деструктивное поражение одного из мыщелков бедренной кости. Остальная часть сустава при этом должна оставаться интактной. |
| Тотальное | В ходе хирургического вмешательства пациенту меняют все суставные поверхности. | Тяжелый остеоартроз, сопровождающийся разрушением суставных поверхностей бедренной и большеберцовой костей. |
| Ревизионное | Больному выполняют повторное эндопротезирование, во время которого заменяют имплантированный ранее протез. | Проводится в случае неудачного первичного эндопротезирования или при развитии тяжелых послеоперационных осложнений. |
Видео-анимация частичной технологии:
Перед эндопротезированием каждый пациент проходит обследование и сдает ряд анализов. Это позволяет выявить тяжелые заболевания, которые могут вызвать развитие интра- или послеоперационных осложнений. Во время хирургического вмешательства медперсонал любой клиники или больницы тщательно соблюдает все правила асептики и антисептики. Во избежание нежелательных последствий врачи проводят больному профилактику инфекционных и тромбоэмболических осложнений.
Видео-анимация тотальной технологии:
Операция по эндопротезированию коленного сустава обычно длится 45-60 минут. Если у больного имеются большие дефекты мыщелков, требующие костной пластики, хирургическое вмешательство может растянуться на 2-3 часа.
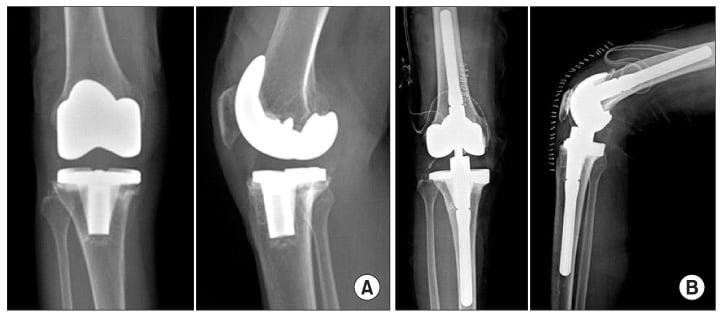
Слева изображена первичная операция, справа ревизионная. Обратите внимание на разницу в размерах импланта.
Если операция прошла удачно, пациент уже на следующий день начинает двигать прооперированной конечностью и выполнять специальные упражнения. Еще через несколько дней он начинает вставать с постели и ходить со специальными ходунками или костылями. Из стационара больного выписывают на 5-10 день. Швы с послеоперационной раны снимают на 10-14 день. После этого пациенту дают рекомендации и отпускают домой.
Плюсы и минусы лечения в Москве
Плюсом эндопротезирования в Москве является возможность заменить коленный сустав бесплатно, то есть по квоте. Страховая медицина имеет свои недостатки – невозможность выбрать протез. Государство выделит вам тот имплант, который есть в наличии, а не тот, который лучше всего вам подойдет.
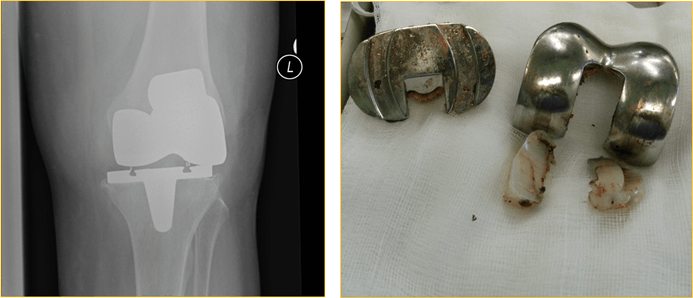
Пример износа импланта коленного сустава.

Сравнение износа металлического и керамического бедренного компонента импланта.
Давайте попробуем разобраться более тщательно со всеми плюсами и минусами платного и бесплатного эндопротезирования.
Принцип получения квоты
Получение квоты позволяет людям, не имеющим достаточных средств для лечения, получить его бесплатно. Возможно, эндопротезирование за счет средств Обязательного Медицинского Страхования несколько уступает в качестве платной операции. Однако оно является единственным спасением для многих граждан РФ.
Минусы эндопротезирования по квоте:
- Длительное оформление квоты. Чтобы получить талон на оказание ВМП, вам потребуется собрать всю нужную документацию и пройти целых три медицинские комиссии.
- Долгое ожидание своей очереди. Получив талон на бесплатное эндопротезирование, вам потребуется отнести его в больницу. Там вас поставят в очередь, ожидание в которой может затянуться на полгода и более.
- Невозможность выбрать протез. Поскольку количество людей, желающих прооперироваться бесплатно, очень велико, государство не в состоянии обеспечить всех импортными протезами.
- Невозможность выбрать врача. От квалификации и мастерства оперирующего хирурга на 99% зависит успех операции.
- Отсутствие должнойреабилитации. После операции вы несколько дней пробудете в больнице, потом вас отправят домой. Для прохождения дальнейшей реабилитации, вам придется оплачивать ее из своего кармана.
Факт! Получить ВМП по квоте можно только по месту жительства. Оперироваться вас скорее всего отправят в ближайшую больницу. Однако вы можете сами выбрать клинику. Для этого оно должно согласиться прооперировать вас по квоте и выдать квотное решение.
Платное лечение
При платной операции, вы освобождаете себя от длительной бумажной волокиты, стояния в очередях и многомесячного ожидания. Придя в частную клинику, вы можете спокойно выбрать врача и время операции и имплант.
Многие все чаще ездят оперироваться в Чехию. Там можно сделать эндопротезирование и полностью пройти реабилитацию. Естественно, такое лечение помогает быстрее восстановиться и вернуться к привычному образу жизни.

О важности реабилитации
Успех эндопротезирования зависит не только от выполнения операции, но и от поведения пациента в послеоперационном периоде. Именно хорошая реабилитация помогает человеку восстановить нормальную подвижность колена.
Реабилитационный период после замены коленного сустава длится около 4-5 месяцев. Все это время пациент должен заниматься лечебной гимнастикой и получать физиотерапевтическое лечение.
Читайте также:


