Эквиноварусная деформация стопы у кого было
Врождённая косолапость (эквиноварусная деформация стопы) считается одним из часто встречаемых пороков внутриутробного развития. Согласно статистике, косолапость наблюдается у 1–3 детей на 1000 новорожденных. При этом мальчики страдают данной патологией примерно в два раза чаще, чем девочки. К тому же случаев двустороннего поражения на порядок больше, чем одностороннего.
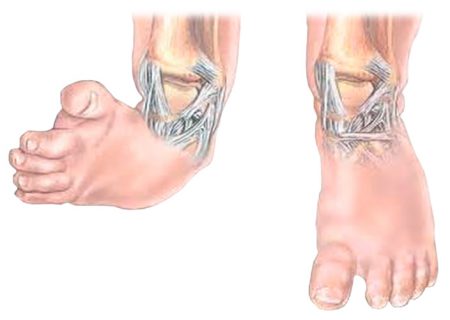
В 10% случаев косолапость у детей сочетается с вывихом бедра, кривошеей и сколиозом.
Причины развития косолапости у новорожденных
Возникновение эквиноварусной деформации стопы связывают либо с генетической аномалией и нарушением первичной закладки плода, либо с воздействием внешнего фактора на плод или с тем и другим одновременно. Наиболее распространенные причины появления врождённой косолапости:
- Сращение водной оболочки (амниона) с нижней конечностью эмбриона.
- Нарушение нормального формирования и развития нижних конечностей в первом триместре беременности.
- Механическое давление амниона или пуповины на стопу плода.
- При маловодии давление матки на наружную часть дистального отдела нижней конечности плода.
- Возможно механическое воздействие опухоли матки на стопу при нормальном количестве околоплодных вод.
- Патология спинномозговых нервов.
- Токсоплазмоз во время беременности.
Классификация косолапости
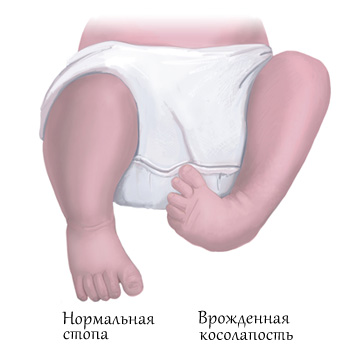
Существует несколько классификаций врождённой косолапости у детей. Однако с учётом последних данных принято выделять четыре формы эквиноварусной деформации стопы исходя из особенностей причины и патогенеза заболевания. Кроме того, отдельно акцентируют внимание на степенях тяжести.
Общепринятой является классификация на основе этиопатогенеза. В зависимости от причин и механизма развития порока различают следующие формы врождённой косолапости у детей:
- Типичная. Точная причина возникновения неизвестна. Характеризуется дисплазией и стойким нарушением расположения всех анатомических структур стопы. Эта патология возникает в период закладки органов и систем. Наблюдается задержка формирования и деформация костей стоп с нарушением формы и локализации их суставных поверхностей. При типичной врождённой косолапости даже у новорождённых детей невозможно осуществить полную одномоментную ортопедическую коррекцию суставов стопы.
- Позиционная. Рассматривается как эмбриональное нарушение развития нижней конечности, при котором наблюдается укорочение мышечно-связочных структур в заднемедиальной области голени и стопы без первоначального поражения костно-суставного аппарата.
- Вторичная. Развивается вследствие врождённых патологических изменений в нервно-мышечной системе. Клиническая симптоматика напрямую зависит от первичного заболевания.
- Артрогрипотическая. Возникает при тяжёлой патологии суставов артрогрипозе.

Симптомы заболевания напрямую зависят от тяжести и обширностии процесса. Выделяют следующие степени:
- Лёгкая форма характеризуется отсутствием ограничения движений в голеностопе и исправляется без приложения значительных усилий.
- При средней тяжести наблюдаются определённые ограничения движений. Вместе с тем при коррекции положения ступни чувствуется пружинистая податливость, но и также некоторое препятствие.
- Для тяжёлой формы характерны выраженные деформации костно-суставного аппарата стопы, которые в большинстве случаев не поддаются коррекции или исправлению при мануальном воздействии.
Клиническая картина косолапости
Независимо от причины и механизма развития эквиноварусной деформации стопы, будут присутствовать общие клинические признаки нарушения функции. Отчётливо определяется характерное положение дистальных отделов нижней конечности:
- подошвенное сгибание стопы в голеностопе;
- поворот вовнутрь подошвенной части ступни с провисанием наружного края;
- приведение переднего отдела ступни.
Ко всему прочему при ходьбе выявляется ограничение движения в голеностопе, атрофия группы мышц голени (больше всего страдает икроножная мышца) и своеобразная переваливающаяся походка.
Односторонне поражение при эквиноварусной деформации стопы может привести к укорочению соответствующей конечности на 1–2 см.
Рентгенодиагностика различных форм косолапости
На сегодняшний день самым информативным инструментальным методом обследования детей с врождённой косолапостью является рентгенодиагностика, позволяющая определиться с правильной тактикой при выборе лечения. Для объективной оценки костно-суставного аппарата применяют методику рентгенографии с установкой стоп в предельных функциональных положениях.
Информативность рентгенодиагностики существенно возрастает при сравнении результатов обследования в динамике.
Лечение различных форм косолапости у детей
Многие родители всерьез обеспокоены тем, как избавиться от косолапости у ребёнка раз и навсегда. Сразу следует отметить, что это дело не одного дня, недели или даже месяца. Лечение эквиноварусной деформации стопы требует немало усилий, терпения, времени и средств.
Начинать лечить врождённую косолапость у детей необходимо как можно раньше — уже с первых недель жизни. Учитывая выраженность деформации и нарушение функции, комплекс консервативных методов включает:
- редрессирующую гимнастику (принудительное постепенное исправление деформации стопы с последующей фиксацией эластичным бинтом);
- применение гипсовой повязки;
- ортопедическую обувь;
- ЛФК с выполнением специальных корригирующих упражнений;
- массаж.
При средней и тяжёлой формах заболевания с возраста 3 недель переходят на этапное использование гипсовых повязок, смену которых осуществляют 1 раз в 3 недели. Одновременно проводят принудительную коррекцию (исправление) деформаций стопы. В положении гиперкоррекции стопа должна находиться не менее 3–4 месяцев.
Как утверждает известный детский врач Комаровский, в настоящее время метод Понсети считается оптимальным видом консервативного лечения врождённой косолапости у детей. Если начать лечить до 9 месячного возраста, то шансы исправить большинство деформаций довольно высоки.
Лечение косолапости по методу Понсети оказывается эффективным в 80–90% случаев. Сама техника исправления врождённой косолапости состоит из 3 последовательных этапов:
- Коррекция деформаций стопы гипсовыми повязками. В общей сложности курс состоит из 5–6 гипсований.
- Ахиллотомия. Подкожное рассечение самого крупного сухожилия у человека — ахиллова для его удлинения.
- Ношение специальной обуви – брейсов с целью удержания коррекции и предотвращению рецидивов.
Закрепляют лечение занятиями ЛФК, регулярными физическими упражнениями, массажем и физиотерапией.

При всех видах приобретенной и врожденной косолапости у детей в качестве составной части лечения и профилактики заболевания применяется ортопедическая обувь. Для повышения эффективности рекомендуется использовать ортопедическую обувь вместе с другими видами консервативного лечения (ЛФК, лечебная гимнастика, корригирующие упражнения, массаж, ванны, фиксация стопы с помощью эластичного бинта и т. д.).
По мнению врача Комаровского, родителям следует помнить, что без чётких показаний и назначений врача-ортопеда приобретение и ношение специальной обуви не рекомендуется.
Использование антиварусной обуви позволяет малышу сохранять правильное положение стопы при ходьбе. При этом нагрузка на ножку распределяется предельно равномерно. Отличительная особенность такой обуви – это отсутствие супинатора. Кроме того, в обязательном порядке в детской ортопедической обуви для плотной фиксации ножки должны присутствовать шнурки, регулируемые застёжки или липучки.
Врач-ортопед обязан обучить родителей выполнению в домашних условиях специальной гимнастики, корригирующих упражнений, массажу и правильной фиксации стопы эластичным бинтом.
Ничто так не укрепляет мышечно-связочный и костно-суставной аппарат голени и стопы при косолапости, как лечебная гимнастика и комплекс специальных корригирующих упражнений. В обязанности врача-ортопеда входит подробно объяснить и показать родителям все упражнения для ребёнка, которые необходимо выполнять вне лечебного учреждения или реабилитационного центра.

Массаж при косолапости у детей является обязательным компонентом комплексного лечения детей, как ЛФК, гимнастика и корригирующие упражнения.
По возможности минимальными навыками массажа должны овладеть родители, чтобы сделать курс лечения непрерывным и повысить его эффективность.
При тяжёлых формах врождённой косолапости или отсутствии ожидаемого эффекта от консервативного лечения переходят к оперативному вмешательству. Основная задача хирургического лечения – максимально устранить имеющиеся деформации стопы.
В реабилитационный период после операции рекомендуют назначать ЛФК с силовыми упражнениями, массаж и физиотерапевтические процедуры (электрофорез, лазеротерапия, магнитотерапия).
Лечение косолапости у взрослых людей
Сегодня весьма актуальным остаётся вопрос, как исправить косолапость уже в более взрослом возрасте. Вопреки расхожему мнению, справиться с приобретенной или не до конца вылеченной в детстве косолапостью вполне возможно и без хирургической операции.
Прежде всего, для этого необходимо обратиться к опытному врачу-ортопеду, который сможет оценить степень костно-суставных деформаций и расписать оптимальную схему лечения, включающую мануальную терапию, физические упражнения, массаж и ношение ортопедической обуви.
Врождённая косолапость – это врожденная контрактура суставов стопы, одна или чаще обе стопы ребенка как бы перевернуты: внутренний край подошвенной части стопы приподнят, наружный опущен, стопа завернута вовнутрь. Ткани, связки, сухожилия, мышцы с внутренней стороны укорочены и напряжены.
По этиологии различают:
Первичная - идиопатическая (первичная) косолапость
Вторичная косолапость - неврогенная (миелодисплазия, спинномозговая
грыжа, синдром фиксированного конского хвоста).
Третья стадия – артрогрипоз (врождённое заболевание, выражающееся в сведении(контрактурах) суставов конечностей, вследствие атрофии мышц и замены мышечных волокон жировой тканью), синдром амниотических перетяжек (различные черепно-лицевые дефекты, дефекты позвоночника, пуповины или тела).
По тяжести заболевания: легкая - незначительная деформация, средняя – полная коррекция, тяжелая степень - деформация выражена и в наличии большая ригидность.
Врожденная косолапость. Тяжелая степень врожденной косолапости
Косолапость - это распространенная патология, составляющая до 12% от всех врожденных деформаций. В два раза чаще эту патологию обнаруживают у мальчиков, причем в 30–50% случаев имеет место двустороннее поражение.
Причины возникновения косолапости:
По данным многих исследователей деформацию стоп во время внутриутробного развития вызывает давление мускулатуры матки, узлов, опухолей, а также при маловодии, наркозависимости мамы, либо просто при приёме лекарственных препаратов с наркотической составляющей (транквилизаторы). Кроме того, причиной развития косолапости может быть врождённая дисплазия тазобедренного сустава, и спина бифида (Spina bifida) без клинической картины миелодисплазии
Как продиагностировать?
Возможна предварительная диагностика в 16-ти недельном сроке беременности. Затем, когда малыш родился, на основании наглядной характерной деформации.
УЗИ 16 недель косолапость.
При диагностике косолапости производится сравнение данного клинического случая с различными нозологическими формами, с целью исключения других возможных заболеваний.
Среди них: приведенная стопа, приобретенная косолапость, врожденное вертикальное положение таранной кости, не являющееся классической формой косолапости, патологические установки.
Для того, чтобы исключить врождённую косолапость делают ЭМГ – электромиография, она позволяет выявить степень и уровень поражения иннервации мышц. Либо делают глобальную ЭМГ. У новорожденных может быть установка стоп схожая с косолапостью, в связи с физиологическим гипертонусом, который должен скорректироваться к 4-м месяцам, если нет родовой травмы, дисплазии ТБС, кривошеи, рахита. Варусное изменение подтаранного сустава. Вторичная косолапость — нейропатия. Приведение и супинация переднего отдела
У детей старше 4-х лет часто обнаруживается инсуфиентность (потеря функции) малоберцовых мышц. Объемные размеры голени на стороне поражения всегда меньше, по сравнению со здоровой ногой, вне зависимости от успешности лечения.
Перегрузка различных областей стопы, влечет за собой появление натоптышей и бурситов по наружной части стопы (в случае варусной деформации в голеностопном суставе), поперечное плоскостопие (при перегрузке переднего отдела)
Эквино-поло-варусная стопа. Натоптыш.
Эквино-поло-варусная стопа
Патологическое положение одной стопы приводит к появлению: асимметрии походки, уменьшению длительности фазы опоры, абсолютному укорочению ноги (при отсутствии эквинуса), относительному удлинению ноги (в случае выраженного эквинуса, сгибательной установке в коленном и тазобедренном суставе на стороне поражения,
сочетанию рекурвации (переразгибание) и вальгусной деформации в коленном суставе, перегрузке противоположной конечности(гиперпронация стопы)
Способы и методы лечения:
Гипсование. Косолапость.
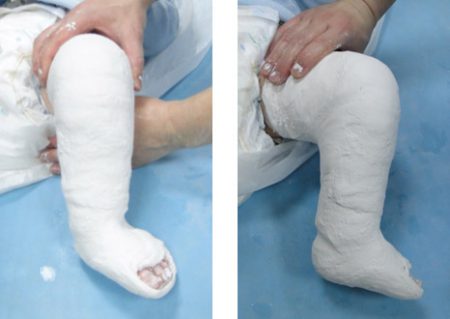
Гипсование — основной метод консервативного лечения косолапости
у детей раннего возраста. Его начинают осуществлять с 3-7-дневного возраста. После достижения возможной коррекции стопы, она фиксируется гипсовой повязкой. Её меняют, в среднем, через 1 неделю, а затем, через 2 недели до достижения полной или максимально возможной коррекции.
Очередность коррекции деформации: коррекция варуса и приведения супинации стопы, эквинуса Сверхэластичные конструкции. Успешно применяются в некоторых клиниках России. Изготавливаются на основе материалов с памятью формы из никелида титана. Конструкция состоит из 3-х составных частей(лонгеты голени и бедра и лонгет на задний и передний отделы стопы). За счет упругих свойств конструкций осуществляется постоянное
корригирующее воздействие.
Бинтование. Косолапость
Мягкие повязки. Лечение с помощью мягких повязок может быть эффективно при легкой степени косолапости. Сочетается с гимнастикой. В качестве примера можно привести метод корригирующей гимнастики и мягкого бинтования по Финку-Этлингену.
Оперативное лечение. — Наложение фиксирующей гипсовой повязки на срок до 3–5 месяцев. Показанием к операции служит появление супинации стопы в возрасте 2–2,5 лет. Также, оперативное вмешательство применяется, когда гипсование применялось до восьмимесячного возраста и не принесло должного результата.
А также при диагностировании на поздних сроках.
Также применяется ортезирование — метод лечения с помощью съемных устройств, позволяющих осуществлять фиксацию (ограничение движений), коррекцию и компенсацию патологических установок и движений.
Существует несколько видов ортезов:
Ортопедический аппарат - вид ортеза с подвижными элементами. Может изготавливаться с шарнирами и используется в области коленного и/или голеностопного суставов. В зависимости от конструкции шарнира он может быть одноосевой, двухосевой или безосевой. Последний вариант наиболее часто используется у детей в области голеностопного сустава.
Остеосинтез КДА Илизарова
Результаты остеосинтеза КДА.
Все выше перечисленные методы, применяются под чётким и строгим руководством, назначением и сопровождением врача.
Необходимы ортопедические стельки и специальная ортопедическая обувь. Обувь на прямой (отводящей) колодке.
Массаж. По классической методике с применением элементов сегментарного массажа. Работаем в области голени и стопы. Массаж тонизирующий и расслабляющий. Причём, если одна нога на гипсовой или эластичной фиксации, то обязательно работаем с противоположной стороны, так как в организме круговое кровообращение и все системы работают синхронно.
Очень хорошо применение кинезотерапии, где организм рассматривается как единое целое и, соответственно, работа построена по этому типу. Упор делается на формирование и укрепление мышечного корсета, поскольку все хрящи, суставы, связки, а, соответственно, и кости получают питание через мышцы. Мышца является проводником.
Применима и мануальная терапия, согласованно, по состоянию ребёнка. А также как вспомогательная помощь - физиотерапия. В основном,прописывают ЭСМ - стимуляция сокращения мышц с помощью накожных электродов, через которые пропускается электрические импульсы.
Разновидностью метода является электростимуляция мышц в ходьбе или искусственная коррекция движений (ИКД) с синхронизацией стимуляции, в соответствии с физиологической активностью мышц, в процессе шага.
Нейроэлектростимуляция - электромагнитное воздействие в проекции периферических двигательных нервов для усиления мышечной активности, электро-фонофорез, магнитотерапия.
Лечебная физкультура. Главное правило лечебной гимнастики, это правильное дыхание. Все упражнения делаем на выдохе, т.е. тот же мах ногой выполняем так: делаем вдох и на выдохе поднимаем ногу.
Для детей до года, если нет гипсовых повязок.
1. Шагание с поддержкой и фиксацией спины.
2. Скользящие шаги с прокатом стоп.
3. Сгибание, разгибание стоп (для разработки и коррекции стопы)
4. Круговые вращения голеностопного сустава с фиксацией пяточки.
5. Сгибание и разгибание ноги с фиксацией правильного положения
стопы (захватываем вокруг голеностопного сустава двумя пальцами).
Выправляем стопу и прижимаем к столу.
6. Обязательно вращение бедра.
7. Упражнение на центр (коленка достаёт противоположный локоть).
8. Приседания с правильной фиксацией стопы. Для этого ставим ребёнка
на ножки, обхватываем его со спины одной рукой, а второй жёстко
фиксируем стопы и делаем приседания.
Перед сном…
Лежа, поднимаем до упора стопу вверх, затем в сторону до упора.
Повторить по 20 раз каждой ногой.
Лежа, родитель поднимает ногу вверх и в сторону и просит ребенка
удержать ногу в таком положении на счет до 10. Повторить 3 раза с
каждой ногой.
Уважаемые родители! Не пропускайте ни одного тревожного сигнала, окажите вовремя помощь своему малышу. Профилактика предупреждает развитие заболевания.
Читайте также:


