Эквино кава варусная деформация стопы
Врождённая косолапость – это врожденная контрактура суставов стопы, одна или чаще обе стопы ребенка как бы перевернуты: внутренний край подошвенной части стопы приподнят, наружный опущен, стопа завернута вовнутрь. Ткани, связки, сухожилия, мышцы с внутренней стороны укорочены и напряжены.
По этиологии различают:
Первичная - идиопатическая (первичная) косолапость
Вторичная косолапость - неврогенная (миелодисплазия, спинномозговая
грыжа, синдром фиксированного конского хвоста).
Третья стадия – артрогрипоз (врождённое заболевание, выражающееся в сведении(контрактурах) суставов конечностей, вследствие атрофии мышц и замены мышечных волокон жировой тканью), синдром амниотических перетяжек (различные черепно-лицевые дефекты, дефекты позвоночника, пуповины или тела).
По тяжести заболевания: легкая - незначительная деформация, средняя – полная коррекция, тяжелая степень - деформация выражена и в наличии большая ригидность.
Врожденная косолапость. Тяжелая степень врожденной косолапости
Косолапость - это распространенная патология, составляющая до 12% от всех врожденных деформаций. В два раза чаще эту патологию обнаруживают у мальчиков, причем в 30–50% случаев имеет место двустороннее поражение.
Причины возникновения косолапости:
По данным многих исследователей деформацию стоп во время внутриутробного развития вызывает давление мускулатуры матки, узлов, опухолей, а также при маловодии, наркозависимости мамы, либо просто при приёме лекарственных препаратов с наркотической составляющей (транквилизаторы). Кроме того, причиной развития косолапости может быть врождённая дисплазия тазобедренного сустава, и спина бифида (Spina bifida) без клинической картины миелодисплазии
Как продиагностировать?
Возможна предварительная диагностика в 16-ти недельном сроке беременности. Затем, когда малыш родился, на основании наглядной характерной деформации.
УЗИ 16 недель косолапость.
При диагностике косолапости производится сравнение данного клинического случая с различными нозологическими формами, с целью исключения других возможных заболеваний.
Среди них: приведенная стопа, приобретенная косолапость, врожденное вертикальное положение таранной кости, не являющееся классической формой косолапости, патологические установки.
Для того, чтобы исключить врождённую косолапость делают ЭМГ – электромиография, она позволяет выявить степень и уровень поражения иннервации мышц. Либо делают глобальную ЭМГ. У новорожденных может быть установка стоп схожая с косолапостью, в связи с физиологическим гипертонусом, который должен скорректироваться к 4-м месяцам, если нет родовой травмы, дисплазии ТБС, кривошеи, рахита. Варусное изменение подтаранного сустава. Вторичная косолапость — нейропатия. Приведение и супинация переднего отдела
У детей старше 4-х лет часто обнаруживается инсуфиентность (потеря функции) малоберцовых мышц. Объемные размеры голени на стороне поражения всегда меньше, по сравнению со здоровой ногой, вне зависимости от успешности лечения.
Перегрузка различных областей стопы, влечет за собой появление натоптышей и бурситов по наружной части стопы (в случае варусной деформации в голеностопном суставе), поперечное плоскостопие (при перегрузке переднего отдела)
Эквино-поло-варусная стопа. Натоптыш.
Эквино-поло-варусная стопа
Патологическое положение одной стопы приводит к появлению: асимметрии походки, уменьшению длительности фазы опоры, абсолютному укорочению ноги (при отсутствии эквинуса), относительному удлинению ноги (в случае выраженного эквинуса, сгибательной установке в коленном и тазобедренном суставе на стороне поражения,
сочетанию рекурвации (переразгибание) и вальгусной деформации в коленном суставе, перегрузке противоположной конечности(гиперпронация стопы)
Способы и методы лечения:
Гипсование. Косолапость.
Гипсование — основной метод консервативного лечения косолапости
у детей раннего возраста. Его начинают осуществлять с 3-7-дневного возраста. После достижения возможной коррекции стопы, она фиксируется гипсовой повязкой. Её меняют, в среднем, через 1 неделю, а затем, через 2 недели до достижения полной или максимально возможной коррекции.
Очередность коррекции деформации: коррекция варуса и приведения супинации стопы, эквинуса Сверхэластичные конструкции. Успешно применяются в некоторых клиниках России. Изготавливаются на основе материалов с памятью формы из никелида титана. Конструкция состоит из 3-х составных частей(лонгеты голени и бедра и лонгет на задний и передний отделы стопы). За счет упругих свойств конструкций осуществляется постоянное
корригирующее воздействие.
Бинтование. Косолапость
Мягкие повязки. Лечение с помощью мягких повязок может быть эффективно при легкой степени косолапости. Сочетается с гимнастикой. В качестве примера можно привести метод корригирующей гимнастики и мягкого бинтования по Финку-Этлингену.
Оперативное лечение. — Наложение фиксирующей гипсовой повязки на срок до 3–5 месяцев. Показанием к операции служит появление супинации стопы в возрасте 2–2,5 лет. Также, оперативное вмешательство применяется, когда гипсование применялось до восьмимесячного возраста и не принесло должного результата.
А также при диагностировании на поздних сроках.
Также применяется ортезирование — метод лечения с помощью съемных устройств, позволяющих осуществлять фиксацию (ограничение движений), коррекцию и компенсацию патологических установок и движений.
Существует несколько видов ортезов:
Ортопедический аппарат - вид ортеза с подвижными элементами. Может изготавливаться с шарнирами и используется в области коленного и/или голеностопного суставов. В зависимости от конструкции шарнира он может быть одноосевой, двухосевой или безосевой. Последний вариант наиболее часто используется у детей в области голеностопного сустава.
Остеосинтез КДА Илизарова
Результаты остеосинтеза КДА.
Все выше перечисленные методы, применяются под чётким и строгим руководством, назначением и сопровождением врача.
Необходимы ортопедические стельки и специальная ортопедическая обувь. Обувь на прямой (отводящей) колодке.
Массаж. По классической методике с применением элементов сегментарного массажа. Работаем в области голени и стопы. Массаж тонизирующий и расслабляющий. Причём, если одна нога на гипсовой или эластичной фиксации, то обязательно работаем с противоположной стороны, так как в организме круговое кровообращение и все системы работают синхронно.
Очень хорошо применение кинезотерапии, где организм рассматривается как единое целое и, соответственно, работа построена по этому типу. Упор делается на формирование и укрепление мышечного корсета, поскольку все хрящи, суставы, связки, а, соответственно, и кости получают питание через мышцы. Мышца является проводником.
Применима и мануальная терапия, согласованно, по состоянию ребёнка. А также как вспомогательная помощь - физиотерапия. В основном,прописывают ЭСМ - стимуляция сокращения мышц с помощью накожных электродов, через которые пропускается электрические импульсы.
Разновидностью метода является электростимуляция мышц в ходьбе или искусственная коррекция движений (ИКД) с синхронизацией стимуляции, в соответствии с физиологической активностью мышц, в процессе шага.
Нейроэлектростимуляция - электромагнитное воздействие в проекции периферических двигательных нервов для усиления мышечной активности, электро-фонофорез, магнитотерапия.
Лечебная физкультура. Главное правило лечебной гимнастики, это правильное дыхание. Все упражнения делаем на выдохе, т.е. тот же мах ногой выполняем так: делаем вдох и на выдохе поднимаем ногу.
Для детей до года, если нет гипсовых повязок.
1. Шагание с поддержкой и фиксацией спины.
2. Скользящие шаги с прокатом стоп.
3. Сгибание, разгибание стоп (для разработки и коррекции стопы)
4. Круговые вращения голеностопного сустава с фиксацией пяточки.
5. Сгибание и разгибание ноги с фиксацией правильного положения
стопы (захватываем вокруг голеностопного сустава двумя пальцами).
Выправляем стопу и прижимаем к столу.
6. Обязательно вращение бедра.
7. Упражнение на центр (коленка достаёт противоположный локоть).
8. Приседания с правильной фиксацией стопы. Для этого ставим ребёнка
на ножки, обхватываем его со спины одной рукой, а второй жёстко
фиксируем стопы и делаем приседания.
Перед сном…
Лежа, поднимаем до упора стопу вверх, затем в сторону до упора.
Повторить по 20 раз каждой ногой.
Лежа, родитель поднимает ногу вверх и в сторону и просит ребенка
удержать ногу в таком положении на счет до 10. Повторить 3 раза с
каждой ногой.
Уважаемые родители! Не пропускайте ни одного тревожного сигнала, окажите вовремя помощь своему малышу. Профилактика предупреждает развитие заболевания.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Врождённая косолапость (эквино-кава-варусная деформация) - одно из наиболее распространённых пороков развития опорно-двигательного аппарата, которое составляет, по данным различных авторов, от 4 до 20% всех деформаций.
Код по МКБ-10
Q66. Врождённые деформации стопы.
Код по МКБ-10
Эпидемиология
Деформация наследственная у 30% пациентов. Наиболее часто косолапость встречается у мальчиков. Рождаемость детей с врождённой косолапостью составляет 0.1-0.4%, при этом в 10-30% случаев наблюдают сочетание с врождённым вывихом бедра, кривошеей, синдактилией, незаращением твёрдого и мягкого нёба.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Чем вызывается врождённая косолапость?
Врожденная косолапость развивается вследствие воздействия эндогенных и экзогенных патологических факторов (сращение амниона с поверхностью зародыша и давление амниотических тяжей, пуповины, мускулатуры матки; токсикоз во время беременности, вирусная инфекция, токсоплазмоз, токсические воздействия, авитаминоз и др.) во время эмбриогенеза и раннего фетального периода развития плода.
Существуют различные теории возникновения эквино-кава-варусной деформации стоп - механическая, эмбриональная, неврогенная. По мнению ряда исследователей, косолапость - наследственная болезнь, вызванная мутацией генов. Большинство авторов считает, что ведущая роль в патогенезе врождённых деформаций стоп и последующего рецидива после хирургического лечения принадлежит нервной системе - нарушению проведения нервного импульса и мышечной дистонии.
Врождённая косолапость может быть как самостоятельным пороком развития, так и сопутствовать ряду системных заболеваний, таких как артрогрипоз, диастофическая дисплазия, синдром Фримена-Шелдона, сидром Ларсена, а также иметь неврологическую основу при пороках развития пояснично-крестцового отдела позвоночника, тяжёлой спондиломиелодисплазии.
Как проявляется врождённая косолапость?
Врождённая косолапость ног проявляется изменениями суставных поверхностей костей голеностопного сустава, особенно таранной кости, суставной сумки и связочного аппарата, сухожилий и мышц - их укорочением, недоразвитием, смещением точек прикрепления.
Неправильное положение стопы у ребёнка определяют с момента рождения. Деформация при врождённой косолапости состоит из следующих компонентов:
- подошвенного сгибания стопы (pes equinus);
- супинации - поворота подошвенной поверхности кнутри с опусканием наружного края (pes varus);
- приведения переднего отдела (pes adductus);
- увеличения продольного свода стопы (pes excavates).
С возрастом косолапость увеличивается, появляются гипотрофия мышц голени, внутренняя торсия костей голени, гипертрофия наружной лодыжки, выстояние головки таранной кости с наружно-тыльной стороны стопы, резкое уменьшение внутренней лодыжки, варусное отклонение пальцев. В связи с деформацией стопы дети начинают поздно ходить. Врождённая косолапость характеризуется типичной походкой с опорой на тыльно-наружную поверхность стопы, при односторонней деформации - хромота, при двусторонней - походка мелкими шажками, переваливающаяся у детей 1.5-2 лет, у детей старшего возраста - с перешагиванием через противоположную деформированную стопу. К 7-9 годам дети начинают жаловаться на быструю утомляемость и боль во время ходьбы. Снабжение их ортопедической обувью крайне затруднительно.
В зависимости от возможности выполнить пассивную коррекцию деформации стопы различают следующие степени врождённой косолапости:
- I степень (лёгкая) - компоненты деформации легко податливы и устраняются без особого усилия;
- II степень (средней тяжести) - движения в голеностопном суставе ограничены, при коррекции определяют пружинистое сопротивление, в основном со стороны мягких тканей, препятствующее устранению некоторых компонентов деформации;
- III степень (тяжёлая) - движения в голеностопном суставе и стопе резко ограничены, коррекция деформации руками невозможна.
Где болит?
Классификация врождённой косолапости
Косолапость может быть как двусторонней, так и односторонней. При односторонней косолапости отмечают укорочение стопы до 2 см, иногда до 4 см. К периоду подросткового возраста развивается укорочение голени, иногда требующее коррекции по её длине.
Структура деформации - приведение переднего отдела, варусная деформация заднего отдела, эквинусное положение таранной и пяточной костей, супинация всей стопы и увеличение продольного свода (кавусная деформация), что и обусловливает латинское название патологии - эквино-кава-варусная деформация стопы.

[12], [13], [14], [15], [16], [17], [18], [19]
Как распознается врождённая косолапость?
Обследование начинают с общего осмотра ребёнка. Врождённая косолапость часто сочетается с нарушениями опорно-двигательного аппарата - врождённая или установочная кривошея, дисплазия тазобедренных суставов различной степени тяжести, дисплазия пояснично-крестцового отдела позвоночника. Врождённые перетяжки на голени встречают у 0,1% больных.
При первичном осмотре обращают внимание на положение головы ребёнка по отношению к оси скелета, наличие втяжений, телеангиэктазий в поясничном отделе, степень разведения и ротационных движений в тазобедренных суставах. Необходимо также отмечать наличие торсии костей голени.
При отклонениях от нормы рекомендуют дополнительное обследование - УЗИ шейного, поясничного отделов позвоночника и тазобедренных суставов.
При снижении функции разгибателей пальцев, гипотрофии мышц тыльного отдела голени и стопы необходимо неврологическое обследование, дополненное электромиографией мышц нижних конечностей.
Предложены различные классификации по определению степени тяжести деформации, однако наиболее практична классификация Ф.Р. Богданова.
- Типичная форма - лёгкая, средняя и тяжёлая степени.
- Отягощенная форма - косолапость с амниотическими перетяжками, артрогрипоз, ахондроплазия, врождённые дефекты костей стопы и голени, резко выраженная торсия костей голени и неврогенная форма деформации.
- Рецидивирующая форма - косолапость, развивающаяся после лечения отягощенной или резко выраженной степени косолапости.
Представленную типичную форму врождённой косолапости следует дифференцировать от атипичных при артрогрипозе, амниотической перетяжке голени, spina bifida aperta при миелодисплазии.
- При артрогрипозе наряду с деформацией стопы по типу косолапости с рождения отмечают контрактуры и деформации коленных, тазобедренных суставов, нередко с вывихом бедра, сгибательные контрактуры верхней конечности. чаще лучезапястного сустава.
- Амниотические перетяжки формируются при сращении амниона с различными частями плода, нередко вызывая спонтанные ампутации конечностей или образуя, например, в области голени глубокие циркулярные втяжения и деформации дистального отдела (на голени по типу косолапости) с функциональными и трофическими нарушениями.
- При spina bifida aperta, сопровождающейся спинномозговой грыжей и миелодисплазией. деформация по типу косолапости формируется в результате вялого паралича или пареза нижней конечности. Выявляют неврологические симптомы (гипорефлексию, гипотонию с гипотрофией мышц конечности), нарушения функций тазовых органов.
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Как исправить врождённую косолапость?
Врождённая косолапость должна устранятся уже с первых дней жизни ребёнка консервативными методами. Основы консервативного лечения - ручное исправление деформации и удержание достигнутой коррекции. Ручное исправление деформации заключается в следующих действиях:
- редрессирующей гимнастике, массаж при косолапости;
- последовательной коррекции компонентов деформации стопы: аддукции, супинации и эквинуса.
При лёгкой степени деформации корригирующую гимнастику проводят перед кормлением ребёнка в течение 3-5 мин, завершая её массажем голени и стопы, повторяя 3-4 раза в день. Стопу после гимнастики удерживают в корригированном положении мягким бинтом из фланелевой ткани (длина бинта 1.5-2 м, ширина 5-6 см) по методу Финка-Эттингена. Появляющаяся иногда синюшность пальцев через 5-7 мин должна исчезнуть. В противном случае конечность следует забинтовать вновь, ослабив туры бинта.
При среднетяжёлых и тяжелых степенях деформации вышеуказанная ЛФК при косолапости следует применять как подготовительный этап для лечения этапными корригирующими гипсовыми повязками. Лечение косолапости выполняет врач-ортопед поликлиники, начиная с двухнедельного возраста ребёнка. Первую гипсовую повязку-сапожок накладывают от кончиков пальцев до коленного сустава без коррекции деформации. В последующем с каждой сменой гипсовой повязки через 7-10 дней последовательно проводят устранение супинации и аддукции, затем - подошвенной флексии стопы.
Для исправления косолапости у ребёнка укладывают на живот, сгибают ногу в коленном суставе и рукой фиксируют за пятку и нижнюю треть голени. Другой рукой лёгким ненасильственным движением, медленно, постепенно растягивая мягкие ткани и связки, осуществляют коррекцию. Гипсовую повязку накладывают на ножку с ватно-марлевой прокладкой. Туры гипсового бинта ведут свободно, круговыми ходами против направления деформации, снаружи стопы на тыльную поверхность внутрь с тщательным моделированием повязки. Важно наблюдать за состоянием пальцев. Устранения деформации достигают через 10-15 этапов, в зависимости от степени косолапости. Затем в положении гиперкоррекции стопы накладывают гипсовый сапожок на 3-4 мес. меняя его ежемесячно. После снятия гипсового сапожка рекомендуют массаж, лечебную гимнастику, физиотерапию (тёплые ванны, парафиновые или озокеритовые аппликации). Обувь при косолапости выглядит с подбитым по всей поверхности подошвы пронатором. Для удержания стопы в корригированном положении надевают на ночь тутор из гипса или полимерных материалов (например, поливика).
Непосредственно при выписке из родильного дома ребёнка необходимо направить в специализированное учреждение, где будут проводиться этапные гипсовые коррекции для устранения деформации стопы.
Лечение, начатое как можно раньше, имеет значительно больше шансов на достижения полной коррекции стопы консервативным путём, нежели отсроченное.
При неудаче консервативного лечения у детей старше б месяцев, а также при позднем обращении показано хирургическое лечение - тенолигамен-токалсулотомия по методу Т.С Зацепина.
Накладывают кровоотдавливающий и кровоостанавливающий жгуты на нижнюю треть бедра. Операцию выполняют из четырёх разрезов:
- разрез кожи длиной 2-3 см по подошвенно-медиальной поверхности стопы. Пальпаторно определяют подошвенный апоневроз, для чего ассистент натягивает его, надавливая на головку плюсневой кости и пятку. Под подошвенный апоневроз подводят желобоватый зонд, скальпелем выполняют фасциотомню. На кожу накладывают узловые кетгутовые швы;
- разрез кожи длиной 4 см по медиальной поверхности стопы над головкой I плюсневой кости. Мобилизуют и Z-образно удлиняют сухожилие мышцы, отводящий палец. Накладывают узловые кетгутовые швы на кожу:
- разрез кожи, идущий от середины медиально-подошвенной поверхности стопы через середину внутренней лодыжки до средней трети голени. Мобилизуют кожу. Рассекают лакунарную связку, по желобоватому зонду вскрывают сухожилие влагалища задней большеберцовой мышцы и длинного сгибателя пальцев. Производят Z-образное удлинение сухожилий этих мышц. Скальпелем рассекают медиальные, задние (осторожно - сосудисто-нервный пучок) и передние связки надтаранного и подтаранного суставов. Рану не ушивают.
- разрез кожи длиной 6-8 см кнаружи от пяточного сухожилия (осторожно - к saphena parvel). Мобилизуют кожу. По зонду вскрывают сухожильное влагалище и производят Z-образное удлинение ахиллова сухожилия в сагиттальной плоскости, оставляя у пятки наружную половину сухожилия. Рассечённое сухожилие отводят, в глубине раны по средней линии вскрывают глубокий листок фасции голени. Мобилизуют сухожилие длинного сгибателя I пальца.
Следуя дистально вдоль сухожилия (осторожно - кнутри сосудисто-нервный пучок), рассекают задние связки надтаранного и подтаранного суставов. Стопу выводят в среднее положение при выпрямленной в коленном суставе конечности и удерживают в таком положении. Накладывают узловые швы на удлинённые сухожилия. Снимают жгут. Накладывают узловые кетгутовые швы на влагалище сухожилий, подкожную жировую клетчатку и кожу.
В некоторых клиниках применяют модифицированную методику. Операцию выполняют из одного разреза. Начинают его над головкой I плюсневой кости, проходят по границе с подошвенной поверхностью стопы до проекции пяточной кости и далее вверх по проекции сосудисто-нервного пучка (середина между внутренней лодыжкой и пяточным сухожилием). Мобилизуют кожу и сосудисто-нервный пучок. Последний берут на резиновые держалки.
Делают асептическую марлевую наклейку. Накладывают циркулярную гипсовую повязку от стопы до средней трети бедра. Повязку разрезают по передней поверхности. После снятия швов на 12-14-е сутки накладывают глухую гипсовую повязку. Через 1 месяц с момента операции повязку меняют на гипсовый сапожок, что позволяет осуществлять движения в коленном суставе. Общий срок иммобилизации в гипсе составляет 4 мес. В дальнейшем ребёнку изготавливают туторы и проводят курсы восстановительного лечения (массаж, ЛФК, физиотерапия).
Раннее консервативное лечение позволяет получить до 90% благоприятных исходов. Судить о полном излечении такой патологии, как врождённая косолапость можно не ранее чем через 5 лет. Необходимо диспансерное наблюдение до 7-14 лет.

[20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
Врачи-ортопеды пристальное внимание уделяют правильному функционированию всех частей тела ребенка сразу после рождения. Ведь известно, что чем раньше будет выявлено заболевание, чем на более раннем этапе начнется активная борьба с ним, тем больше шансов на последующее полное восстановление. Чаще всего расстройства малышей касаются проблем с опорно-двигательным аппаратом. В этом обзоре мы разберем наболевшую проблему массы современных родителей, узнаем, что такое эквиноварусная деформация стоп, лечение классическими методиками, эффективность хирургического вмешательства. А также детально разберемся в патогенезе и видовом разнообразии.
Стоит помнить, что современная медицина позволяет на ранней стадии диагностировать и результативно бороться с множеством проблем. Если раньше, косолапость считалась врожденным синдромом, избавиться от которого в полной мере не получится, лишь облегчить симптомы, то сейчас решение существует. Но главное, вовремя этим озаботиться. На поздних стадиях развития патологии даже операция не сможет гарантировать надежного результата. Тем более, данное заболевание далеко может являться и приобретенным.
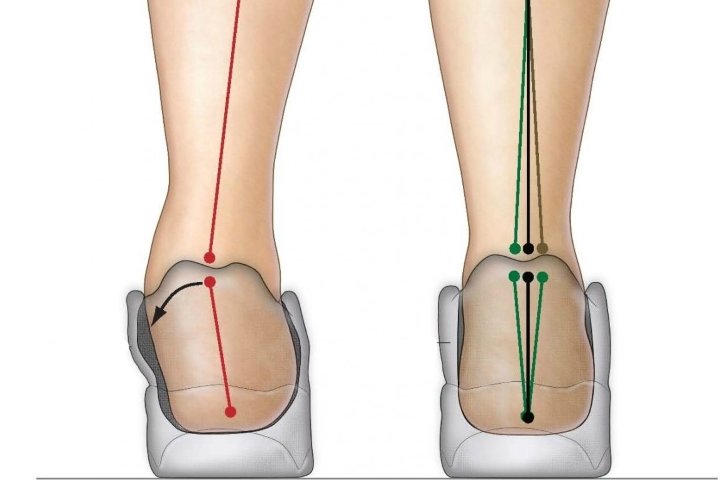
Эквиноварусная установка стоп
Это патологическое положение ступни. Оно характеризуется тем, что внутренняя грань приподнимается вверх и немного изгибается. Тогда как внешняя, напротив стремится книзу. В результате человек словно встает на ребро поверхности, положение ноги выглядит крайне неестественно. Не стоит путать с эквинусной постановкой. Если присутствует она, пациент движется, словно на цыпочках, опираясь на переднюю часть поверхности.
Но загвоздка заключается в том, что от степени напрямую зависит то, насколько будет сильной данная девиация. И если в серьезных случаях легко определить отклонение, даже не будучи врачом или экспертом в области, просто бросив беглый взгляд, то в менее высоких стадиях, визуально сложно выявить деформацию.
Причем данная патология имеет свойство развиваться. И это несмотря на первоначальный источник. Которым зачастую служит спастические формы детского церебрального паралича. Соответственно, если вовремя не начать применять экстренные меры, то возможно ухудшение текущего состояние, развития более тяжелого заболевания. И борьба в будущем будет проходить уже сложнее.
Данное расстройство относится к типу вальгусных, имеет просторечное название – косолапость.
Эквино варусные стопы, особенности заболевания
Главной отличительной чертой можно назвать тот факт, что при развитии деформации нарушается естественное положение ноги. Соответственно, это ведет к массе логично предполагаемых последствий:
- Неправильная нагрузка. Что ухудшает корректное развитие ног, опорно-двигательного аппарата и всего организма в целом.
- Нарушается тонус мышц. И часть из них находится в постоянном напряжении, чего не должно происходить, а другая часть, напротив, атрофируется. Ведь они не задействуются в полной мере.
- Постоянное давление на костную ткань. Ввиду нагрузки, которая природой, по сути, не запланирована. И в результате сама кость также начинается деформироваться.
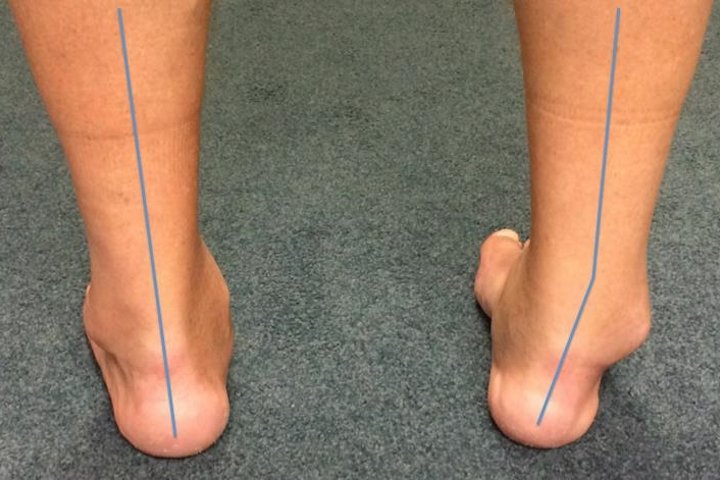
Причины
Стоит учитывать, что, несмотря на патогенез, исход запущенных случаев всегда ведет к схожим неблагоприятным последствиям. Самое опасное – возможный паралич передних групп мышц голени. В результате нормально двигаться человек не сможет в принципе. Что приведет уже к серьезной степени инвалидности.
Причины же появления подобного недуга могут быть следующие:
- Любые, даже не самые значительные повреждения седалищного нерва. И придется отметить, что это один из самых частых источников девиации. Разного рода травмы седалищного нерва могут привести к небольшим проявлениям вальгусных расстройств.
- Энцефалит. Причина становится еще более актуальной, если учитывать, что вспышек энцефалита в Российской Федерации становится все больше. А клещи, разносчики заразы, ранее полностью теряющие активность к середине лета, сейчас представляют опасность даже в конце августа и начале сентября.
- Полиомиелит. Данное инфекционное заболевание в первую очередь поражает нервную систему человека. Так может быть спровоцирована и обсуждаемая установка.
- Также эквиноварусная деформация обеих стоп часто возникает по причине наличия болезни Литтла.
- Мышечная дистония. Особенно ярко проявляется результат, если пострадали сгибательные мышцы конечностей. И обычно затрагиваются как раз обе ноги.
- Вывихи , растяжения, разрывы связок. Чем сложнее форма, чем больше понадобилось времени на восстановление, тем более вероятно возникновение неблагоприятных последствий.
- Переломы голени. Опять же, далеко не каждый перелом в этой части может привести к предполагаемой косолапости. Но при сильных переломах, тем более, если они открытые, шанс вполне серьезный. Во многом он также зависит от компетентности врачей. И особенно медсестер, которые занимаются наложением гипса.
- Повреждения нервов. Конкретно имеются в виду малоберцовые нервы. Чаще всего такого рода травма возникает после получения резаных ран. А все знают, как шумная детвора любят носиться с активными игроками на не самых безопасных участках, площадках строительства, к примеру. Где при падении получить резаную рану можно легко.
- Гнойная деструкция. Если на стопе после раны или иного повреждения начался воспалительный процесс, появился гной, а своевременного медицинского вмешательства не последовало, то это вполне может стать источником патологии.
- Нарушение кровообращения. Такие последствия проявляются редко, тем более, это должны быть стойкие и постоянные проблемы. Но все же немало случаев подобного типа знает медицинская практика.
- Спастические формы ДЦП. Об этом мы уже упоминали, это наиболее вероятная причина.
Для тех, кто ищет больше информации, поиск можно использовать по общему коду по МКБ10 - эквиноварусная деформация стоп Q66.
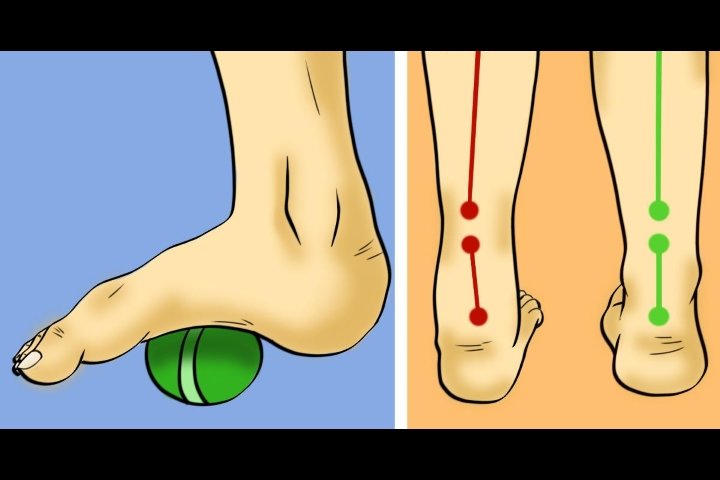
Основные симптомы
Симптоматика не является настолько разнообразной, как это может показаться. На проверку, по внешним признакам даже самостоятельно вполне можно определить не только характер, но даже и степень заболевания. Но для постановки правильного диагноза все равно придется обращаться к медицинскому специалисту.
Основными симптомами признаются:
- Отсутствие пропорционального движения. То есть, пациент не может передвигать ногами на одно расстояние относительно по центральной оси. Одна нога будет хоть в какой-то мере отставать от своего собрата.
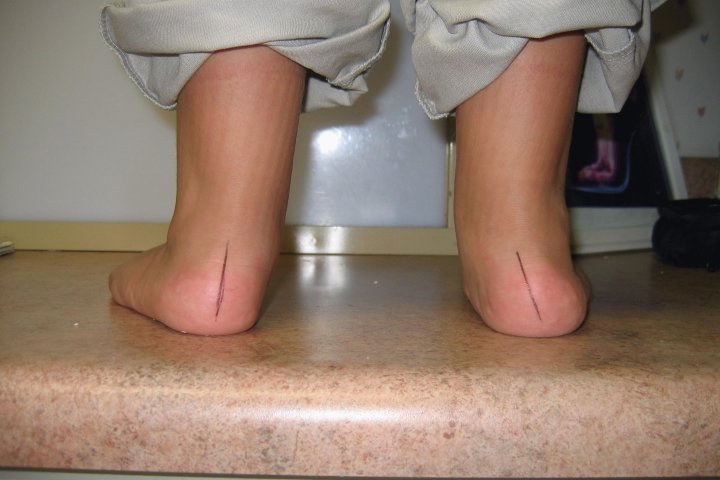
- Неправильный изгиб поверхности соприкосновения. Мы уже уточнили, что внутренняя сторона поднимается вверх, человек движется лишь на внешней. Это легко определяется визуально, достаточно присмотреться. Разумеется, степень может быть различной, при небольших отклонениях изгиб не слишком большой. Но все же заметный.
- Ступни не сгибаются полностью. К примеру, эквиноварусная деформация правой стопы характеризуется тем, что именно эта ступня не может полностью согнуться. И это проявляется в большинстве своем во время движения.
- Определенная хромота. Нельзя сказать, что это точный симптом для постановки диагноза. Но он зачастую дополняет остальные явные и однозначные проявления.
Видовое разнообразие
В основном классифицирует два основных направления заболевания. Первое – типичная косолапость. Она проявляется в связи с нарушениями функций опорно-двигательного аппарата. Чаще всего связана с неправильным развитием или восстановлением после травмы мышц, сухожилий. Но есть и атипичная форма. Она зависит от таких же повреждений или болезней, но связанных уже с большеберцовой костью, которая также инициирует патологию.
Еще принято разделять врожденную и идиопатическую форму. И уточним, что в подавляющем большинстве случаев имеет место как раз та, с которой малыши рождаются. Именно так обычно проявляется эквиноварусная деформация стопы у детей. Но для исключений, поясним, как проявляет себя и идиопатическая форма.
Ее можно диагностировать по следующим признакам:
- Таранная кость критически уменьшается. Также наблюдается неправильно положение, что особенно четко проявляется в части шейки кости.
- Укорочение икроножной мышцы. Это визуально оценивается, как фактор уменьшения длинны ноги в целом.
- Неправильное расположение передней части соприкасающейся поверхности.
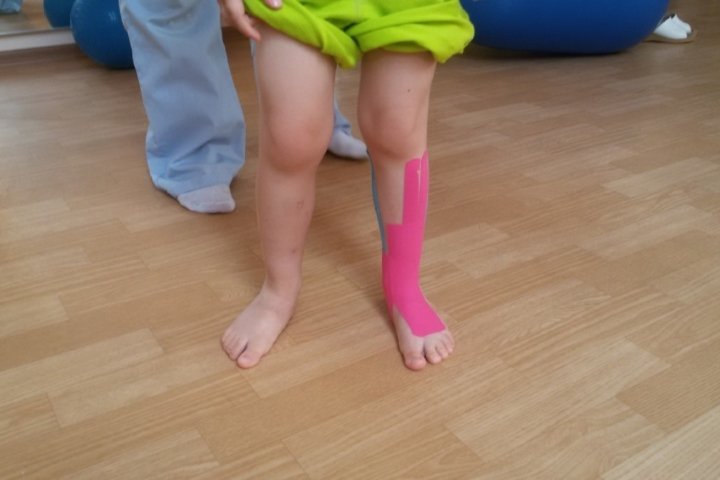
Методы лечения
Это целый комплекс процедур, которые обладают накопительным эффектом. Лечение – это долгий процесс, который исчисляется годами. И никакие современные методики не могут качественно ускорить результат.
Поэтому мы уточняли, что так важно как можно раньше диагностировать патологию. Ведь учитывая, сколько времени придется затратить на лечение, лучше начать заранее. Да и каждый день, пока ребенок неправильно использует свой опорно-двигательный аппарат, ухудшает положение. Диагноз должен поставить врач-ортопед. И для последующих процедур и назначений важно подобрать наиболее профессионального специалиста. Людям свойственно ошибаться, а цена ошибки в этой отрасли слишком высока. Поэтому это именно тот случай, когда лучше потратить ресурсы на выбор лучшего исполнителя.
Ориентируйтесь на ближайшие результаты лишь к пяти годам. Ранее качественных сдвигов заметно не будет. Ведь сам опорно-двигательный аппарат полностью развивается как раз к этому сроку. И именно тогда уже можно делать выводы о том, успешно ли лечение.
Помните, что методики народной медицины строго исключаются. В принципе, они не могут признаваться эффективными. В некоторых областях врачи смотрят на применение народной медицины спустя рукава. Мол, что плохого, если бабушкиным отваром полечить насморк. А вот в данном ракурсе народная медицина может принести самые неблагоприятные последствия.
Если эквиноварусная косолапость лечится народными методами, они вполне могут на какой-то срок полностью заблокировать симптоматику. А также снизить возможный болевой эффект. В итоге больной не будет жаловаться, проблема начнет игнорироваться. Но неправильная нагрузка, нарушение положения ступни, деформация костной ткани, снижение мышечного тонуса – все это останется. И проблема будет расти, ухудшаться день ото дня. И настанет момент, когда ее уже не получится игнорировать, но тогда уже и современная классическая медицина вряд ли сможет продемонстрировать впечатляющие результаты. Слишком запущенный будет случай.
После диагностики, первое, с чем придется столкнуться – это направление на сдачу анализов и прохождение исследований. Это:
- Рентгенография.
- Общий анализ крови и мочи.
- В части случаев назначается магнитно-резонансная томография.
Далее, назначается комплекс медицинских процедур, которые показывают эффективность только в совокупном применении. Поэтому не стоит исключать какие-то из процедур из-за неудобства или потому что ребенку они не нравятся. Подумайте о его будущем здоровье. Итак, назначения могут быть следующими:
- Физиотерапия. Различные методики с успехом применяются в этой области. Нашли свое отражение лазерные терапии, термические, магнитные. Но в данном случае они все же носят вспомогательный характер, нежели выступают основной для лечения.
- ЛФК. То есть, лечебная физкультура. Стоит отметить, что комплекс подбирается строго по направлению лечащего ортопеда. Проводятся занятие в специальных центрах. Далее, после небольшого обучения можно продолжать тренировки уже и в домашних условиях. Но родители строго должны пройти процесс обучения, понять все особенности физиологии малыша. Тщательно изучить, какие именно упражнения способствуют развитию, а какие, напротив, могут лишь усугубить положение. Зачастую многие родители продолжают ходить на занятия, чтобы процесс шел под бдительным присмотром инструктора.
- Массаж. Это уже один из базовых элементов. И он применяется практически на всех этапах. Качественные услуги массажиста с профильным образованием зачастую платные. Тем более что специалист обычно вызывается на дом. Несколько раз в неделю он посещает малыша, проводит массаж, разминает голеностоп, способствует повышению подвижности и правильной фиксации.
Последней методикой, которая признается наиболее удачной, принято считать подбор специализированной ортопедической обуви. Она способствует фиксации положения ступни, которое обеспечивает обратной девиации процесс. Постоянное ношение обуви и стелек – это безболезненный метод исправить ситуацию. Но здесь многое зависит от компании-продавца.
Наш проект рад предложить Вам ортопедическую обувь и стельки. Если у Вашего ребенка эквиноварусная установка стоп МКБ 10 Q66, то мы без проблем подберем для Вас подходящий товар. Интернет-магазин Ортопанда работает с различными назначениями лечащего врача, обладает широчайшим ассортиментом, который удовлетворит требования при любой стадии и форме патологии. Даже если речь идет о редких девиациях, мы всегда сумеем подобрать конкретную обувь, которая решает именно эту проблему.

Хирургическое вмешательство
Существует два типа воздействия хирургическим путем. В первую очередь назначается поддерживающая повязка по методу Понсети. Фактически она не слишком сильно отличается от уже обозначенной выше ортопедической обуви. Смысл тот же, но воздействие более интенсивное. Наносится гипсовая повязка, которая фиксирует ступню в отведенном положении. После чего ребенок носит ее постоянно. Естественно, раз в пару недель повязку нужно будет менять. Для этого необходимо посещать больницу, где врач произведет все процедуры.
Если стадия уже запущенная и обычные методики не приносят никакого эффекта, то используется второй вид хирургического воздействия. Это оперативное вмешательство. То есть, пациент попадает на операционный стол к хирургу. Но данная процедура может быть назначена только в том случае, если ребенок старше двух лет. Иначе риск слишком велик.
Да и в принципе оперативное вмешательство считается нежелательным выбором. И ортопеды направляют на него пациентов лишь когда иные способы просто не работают. Поэтому чтобы избежать операции, желательно как можно раньше начать решать проблему.
Увидев, что такое эквиноварусная деформация стопы, фото которой представлены в статье, многие родители бьют срочную тревогу и впадают в панику. Разумеется, срочно решать вопрос – необходимо, но паниковать, явно не стоит. Современная медицина уже давно справляется с такими задачами практически со 100% вероятностью.
Читайте также:


