Движение мышц в голеностопном суставе и суставах стопы
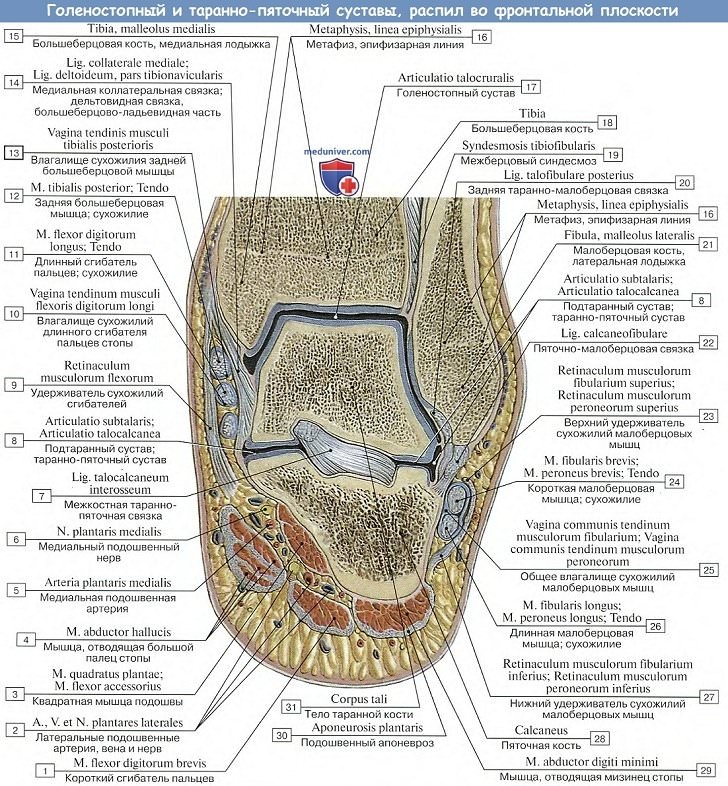
1. Голеностопный сустав, art. talocruralis,
образуется суставными поверхностями нижних концов обеих берцовых костей, которые охватывают блок, trochlea, таранной кости наподобие вилки, причем к facies articularis superior блока причленяется нижняя суставная поверхность большеберцовой кости, а к боковым поверхностям блока — суставные поверхности лодыжек.
Суставная капсула прикрепляется вдоль хрящевого края суставных поверхностей, спереди захватывает часть шейки таранной кости. Вспомогательные связки расположены по бокам сустава и идут от лодыжек к соседним костям tarsus.
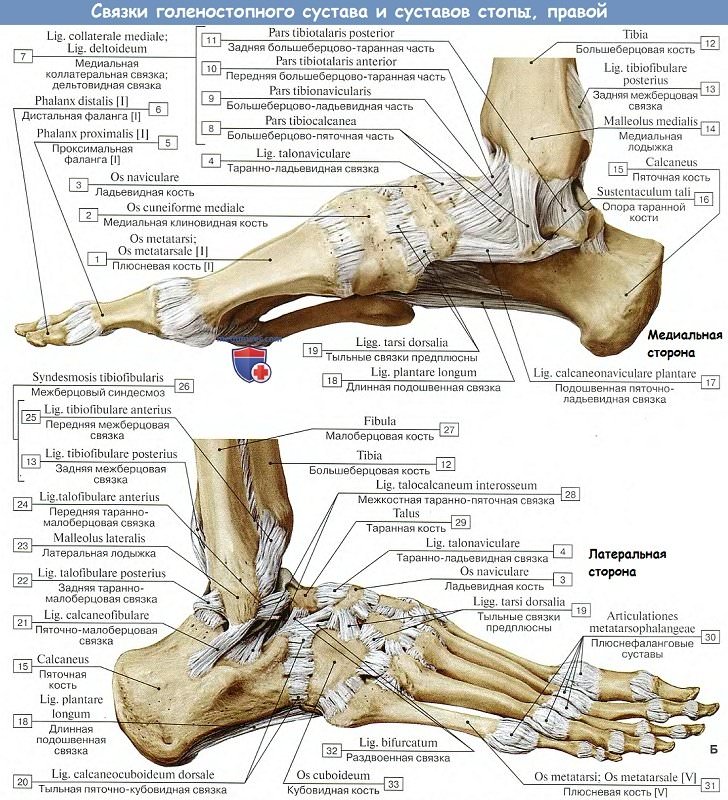
Медиальная, lig. mediale (deltoideum), имеет вид пластинки, напоминающей греческую букву дельту, идет от медиальной лодыжки и расходится книзу веером к трем костям — таранной, пяточной и ладьевидной; латеральная состоит из трех пучков, идущих от латеральной лодыжки в трех разных направлениях: вперед — lig. talofibulare anterius, вниз — lig. calcaneofibulare и назад — lig. tabofibulare posterius.
По характеру своею строения голеностопный сустав представляет блоковидное сочленение. Движения происходят вокруг фронтальной оси, проходящей через блок таранной кости, причем стопа то поднимается кверху своим носком (разгибание), то опускается книзу (сгибание).
Амплитуда этих движений равняется 63 — 66°. При сгибании возможны также очень небольшие боковые движения, так как в этом положении более узкий задний участок блока таранной кости не так крепко охватывается вилкой костей голени. Наоборот, при разгибании эти движения совершенно невозможны вследствие того, что блок плотно ущемляется в вилке лодыжек.
2. В сочленениях между костями предплюсны, articulationes intertarseae, различают 4 сустава:
А. Подтаранный сустав, art. subtalaris, образован задними суставными поверхностями таранной и пяточной костей, представляющими в общем отрезки цилиндрической поверхности.
Б. Таранно-пяточно-ладьевидный сустав, art. talocalcaneonavicular, лежит кпереди от подтаранного и составляется из почти шаровидной головки таранной кости, соответствующей ей суставной впадины, образованной ладьевидной костью, суставной фасеткой на sustentaculum tali пяточной кости и lig. calcaneonaviculare plantare, заполняющей промежуток между sustentaculum и задним краем os naviculare и содержащей в своей толще слой волокнистого хряща, fibrocartilago navicularis.
Суставная капсула с тыльной стороны укреплена lig. talonaviculare и с подошвенной стороны lig. canacaneonaviculare plantare.
Между обоими названными суставами проходит костный канал — sinus tarsi, в котором залегает крепкая связка, lig. talocalcaneum interosseum, протягивающаяся между таранной и пяточной костями.
Г. Клиноладьевидный сустав, art. cuneonavicular, образован путем сочленения задних суставных площадок клиновидных костей с тремя фасетками дистальной суставной поверхности ладьевидной кости.
Что касается движений в artt. intertarseae, то здесь прежде всего происходит вращение пяточной кости вместе с ладьевидной и передним концом стопы вокруг сагиттальной оси с объемом движений в 55° (ось эта идет косо, вступая на тыльной стороне в головку таранной кости и выходя со стороны подошвы на боковой поверхности calcaneus).
При вращении стопы внутрь (пронация) приподнимается ее латеральный край, а тыл стопы обращается в медиальную сторону; наоборот, при вращении кнаружи (супинация) приподнимается медиальный край с обращением тыла стопы в латеральную сторону. Кроме того, здесь возможно приведение и отведение вокруг вертикальной оси, когда кончик стопы отклоняется от средней линии медиально и латерально.
Наконец, может быть еще разгибание и сгибание вокруг фронтальной оси. Движения вокруг трех осей совершаются и в art. talocalcaneonavicularis, являющемся сложным шаровидным суставом. Все эти движения невелики и обычно комбинируются вместе, так что одновременно с супинацией происходит приведение передней части стопы и небольшое сгибание, или же наоборот: пронация сопровождается отведением и разгибанием.
В целом же голеностопный сустав в сочетании с artt. intertarseae дает возможность большой свободы движений стопы по типу многоосного сустава.
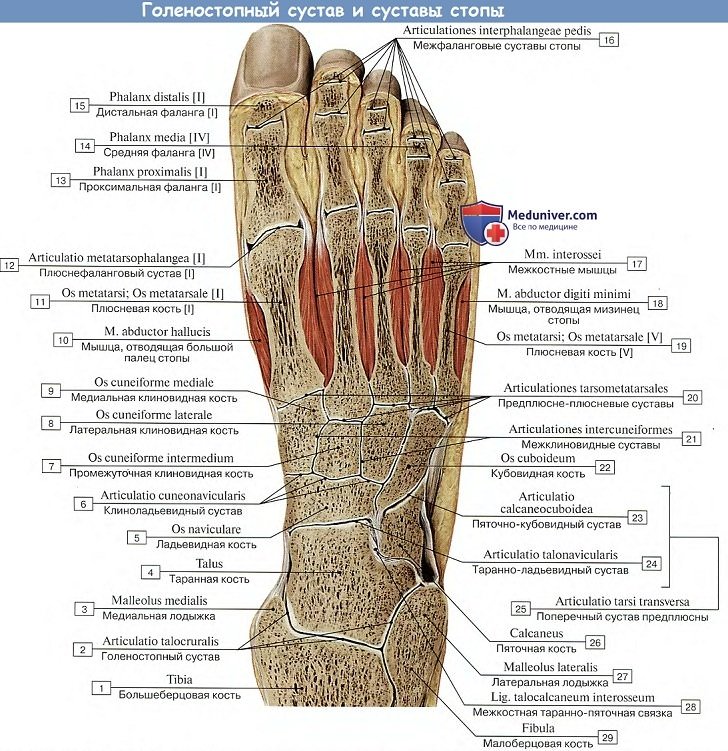
3. Предплюсне-плюсневые суставы, artt. tarsometatarseae, соединяют кости второго ряда предплюсны с плюсневыми костями. Artt. tarsometatarseae — типичные тугие суставы, незначительная подвижность в которых служит для придания эластичности своду стопы. Отдельные суставные капсулы имеют сочленения I плюсневой кости и медиальной клиновидной, сочленения II и III плюсневых костей — с кубовидной. Предплюсне-плюсневые суставы подкрепляются посредством тыльных, подошвенных и межкостных связок, ligg. tarsometatarsea dorsalia, plantaria et cuneometatarsea interossea.
Межплюсневые суставы, artt. intermetatarseae, образуются обращенными друг к другу поверхностями плюсневых костей; их суставные щели часто сообщаются с полостью artt. tarsometatarseae. Суставы укреплены поперечно идущими ligg. metatarsea dorsalia, plantaria et interossea.
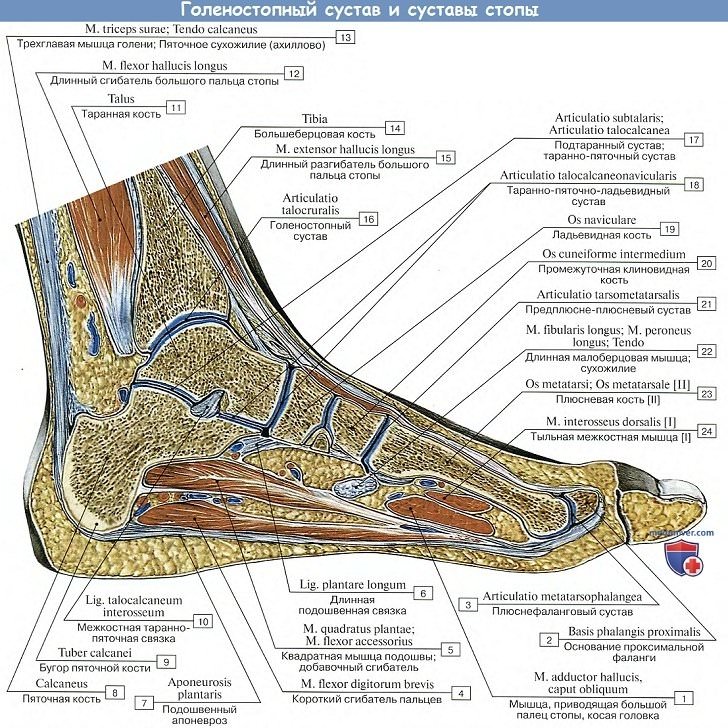
4. Сочленения костей пальцев:
А. Плюснефаланговые сочленения, artt. metatarsophalangeae, между головками плюсневых костей и основаниями проксимальных фаланг, по характеру устройства и связочному аппарату похожи на аналогичные сочленения кисти. Движения в суставах в общем такие же, как и на кисти в соответствующих сочленениях, но ограничены. Если не считать легкого отведения пальцев в сторону и обратного движения (приведение), то существует только разгибание и сгибание всех пальцев, причем разгибание совершается в больших размерах, чем сгибание, в противоположность тому, что мы имеем на кисти.
Б. Межфаланговые сочленения, artt. interphalangeae pedis, не отличаются по своему устройству от подобных же сочленений на руке. Нужно заметить, что часто дистальная и средняя фаланги на V пальце бывают сращены между собой костно.
Суставы стопы васкуляризуются из ветвей arcus plantaris и r. plantaris profundus a. dorsalis pedis. Венозный отток происходит в глубокие вены нижней конечности — vv. tibiales anterior et posterior, v. peronea.
Отток лимфы осуществляется по глубоким лимфатическим сосудам в nodi lymphatici poplitei. Иннервация капсул суставов обеспечивается ветвями nn. plantares medialis et lateralis u nn. peronei superficialis et profundus.
Голеностопный сустав является опорной точкой скелета нижней конечности человека. Именно на это сочленение падает вес тела при ходьбе, беге, занятиях спортом. В отличие от коленного сустава, стопа выдерживает нагрузки не движением, а весом, что сказывается на особенностях её анатомии. Строение голеностопа и других отделов стопы играет важную клиническую роль.
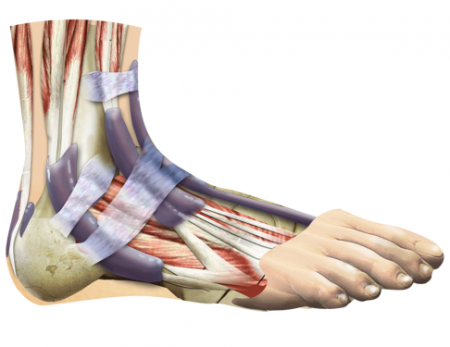
Анатомия стопы
Прежде чем говорить о строении различных отделов стопы, следует упомянуть, что в этом отделе ноги органично взаимодействуют кости, связочные структуры и мышечные элементы.
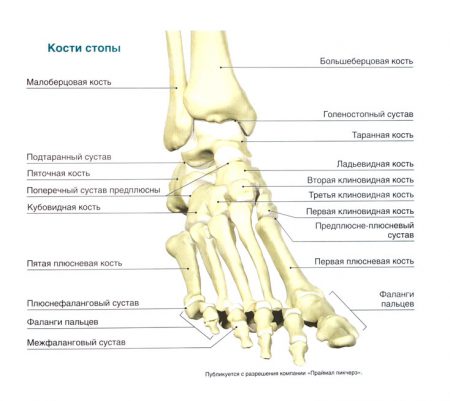
В свою очередь, костный скелет стопы разделен на предплюсну, плюсну и фаланги пальцев. Кости предплюсны сочленяются с элементами голени в голеностопном суставе.
Одной из самых крупных костей предплюсны является таранная кость. На верхней поверхности имеется выступ, называемый блоком. Этот элемент с каждой стороны соединяется с малоберцовой и большеберцовой костями.
В боковых отделах сочленения имеются костные выросты – лодыжки. Внутренняя является отделом большеберцовой кости, а наружная – малоберцовой. Каждая суставная поверхность костей выстлана гиалиновым хрящом, который выполняет питательную и амортизирующую функции. Сочленение является:
- По строению – сложным (участвуют более двух костей).
- По форме – блоковидным.
- По объему движения – двуосным.
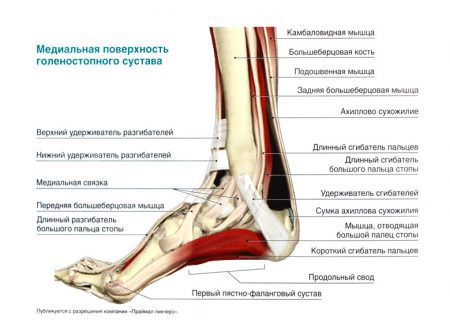
Удержание костных структур между собой, защита, ограничение движений в суставе возможны благодаря наличию связок голеностопного сустава. Описание этих структур стоит начать с того, что они делятся в анатомии на 3 группы. К первой категории относятся волокна, соединяющие кости голени человека между собой:
- Межкостная связка – нижний отдел мембраны, натянутой по всей длине голени между её костями.
- Задняя нижняя связка – элемент, препятствующий внутреннему повороту костей голени.
- Передняя нижняя малоберцовая связка. Волокна этой структуры направляются от большеберцовой кости к наружной лодыжке и позволяют удерживать стопу от наружного поворота.
- Поперечная связка – небольшой волокнистый элемент, обеспечивающий фиксацию стопы от поворота внутрь.
Кроме перечисленных функций волокон, они обеспечивают надежное прикрепление хрупкой малоберцовой кости к мощной большеберцовой. Второй группой связок являются наружные боковые волокна:
- Передняя таранно-малоберцовая
- Задняя таранно-малоберцовая.
- Пяточно-малоберцовая.
Наконец, третьей группой волокон являются внутренние боковые связки:
- Большеберцово-ладьевидная.
- Большеберцово-пяточная.
- Передняя большеберцово-таранная.
- Задняя большеберцово-таранная.
Аналогично анатомии предыдущей категории волокон, эти связки начинаются на внутренней лодыжке и удерживают от смещения кости предплюсны.
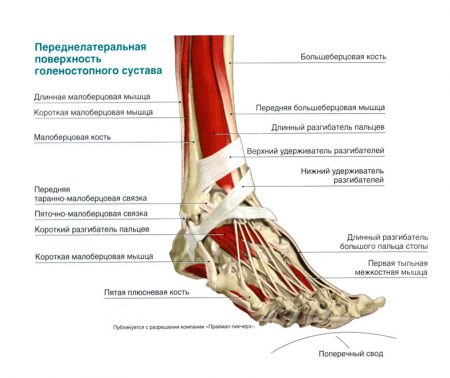
Движения в сочленении, дополнительная фиксация элементов достигаются посредством мышечных элементов, окружающих голеностоп. Каждая мышца имеет определенную точку крепления на стопе и собственное назначение, однако объединить структуры в группы можно по преобладающей функции.
К мышцам, участвующим в сгибании, относятся задняя большеберцовая, подошвенная, трехглавая, длинные сгибатели большого пальца и других пальцев стопы. За разгибание отвечают передняя большеберцовая, длинный разгибатель большого пальца, длинный разгибатель других пальцев.
Третьей группой мышц являются пронаторы – эти волокна вращают голеностоп внутрь к средней линии. Ими являются короткая и длинная малоберцовые мышцы. Их антагонисты (супинаторы): длинный разгибатель большого пальца, передняя малоберцовая мышца.
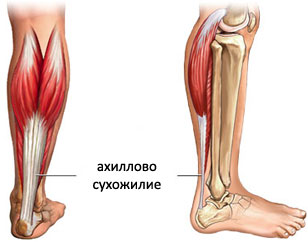
Голеностопный сустав в заднем отделе укрепляется самым крупным в организме человека ахилловым сухожилием. Образование формируется при слиянии икроножной и камбаловидной мышц в нижнем отделе голени.
Натянутое между мышечными брюшками и пяточным бугром мощное сухожилие играет важнейшую роль при движениях.
Важным клиническим моментом является возможность разрывов и растяжений этой структуры. В этом случае врач травматолог должен проводить комплексное лечение для восстановления функции.
Работа мышц, восстановление элементов после нагрузки и травмы, обмен веществ в суставе возможен благодаря особенной анатомии кровеносной сети, окружающей соединение. Устройство артерий голеностопа подобно схеме кровоснабжения коленного сочленения.
Передние и задние большеберцовые и малоберцовые артерии разветвляются в области наружной и внутренней лодыжек и охватывают сустав со всех сторон. Благодаря такому устройству артериальной сети возможно полноценное функционирование анатомической области.
Венозная кровь оттекает от этой области по внутренней и наружной сетям, которые формируют важные образования: подкожные и большеберцовые внутренние вены.
Голеностопный сустав объединяет кости стопы с голенью, но между собой небольшие фрагменты нижнего отдела конечности также соединены небольшими сочленениями:
- Пяточная и таранная кости человека участвуют в формировании подтаранного сустава. Вместе с таранно-пяточно-ладьевидным сочленением он объединяет кости предплюсны – заднего отдела стопы. Благодаря этим элементам объем вращения увеличивается до 50 градусов.
- Кости предплюсны соединяются со средней частью скелета стопы предплюсне-плюсневыми суставами. Эти элементы укреплены длинной подошвенной связкой – важнейшей волокнистой структурой, которая формирует продольный свод и препятствует развитию плоскостопия.
- Пять плюсневых косточек и основания базальных фаланг пальцев соединяются плюсне-фаланговыми суставами. А внутри каждого пальца имеется два межфаланговых сустава, объединяющих небольшие кости между собой. Каждый из них укреплен по бокам коллатеральными связками.
Эта непростая анатомия стопы человека позволяет ей сохранять баланс между подвижностью и функцией опоры, что очень важно для прямохождения человека.
Функции
Строение голеностопного сустава прежде всего направлено на достижение нужной для ходьбы подвижности. Благодаря слаженной работе мышц в суставе возможны движения в двух плоскостях. Во фронтальной оси голеностоп человека совершает сгибание и разгибание. В вертикальной плоскости возможно вращение: внутрь и в небольшом объеме наружу.
Кроме двигательной функции голеностопный сустав имеет опорное значение.
Кроме того, благодаря мягким тканям этой области осуществляется амортизация движений, сохраняющая костные структуры в целости.
Диагностика

В таком сложном элементе опорно-двигательного аппарата, как голеностоп могут происходить различные патологические процессы. Чтобы обнаружить дефект, визуализировать его, правильно поставить достоверный диагноз, существуют различные методы диагностики:
- Рентгенография. Самый экономичный и доступный способ исследования. В нескольких проекциях делаются снимки голеностопа, на которых можно обнаружить перелом, вывих, опухоль и другие процессы.
- УЗИ. На современном этапе диагностики используется редко, так как в отличие от коленного сустава, полость голеностопа небольшая. Однако метод хорош экономичностью, быстротой проведения, отсутствием вредного воздействия на ткани. Можно обнаружить скопление крови и отек в суставной сумке, инородные тела, визуализировать связки. Описание хода процедуры, увиденных результатов даёт врач функциональной диагностики.
- Компьютерная томография. КТ применяется для оценки состояния костной системы сустава. При переломах, новообразованиях, артрозе эта методика является наиболее ценной в диагностическом плане.
- Магнитно-резонансная томография. Как и при исследовании коленного сустава, эта процедура лучше любой другой укажет на состояние суставных хрящей, связок, ахиллова сухожилия. Методика дорогостоящая, но максимально информативная.
- Атроскопия. Малоинвазивная, низкотравматичная процедура, которая включает введение в капсулу камеры. Врач может своими глазами осмотреть внутреннюю поверхность сумки и определить очаг патологии.
Инструментальные методы дополняются результатами врачебного осмотра и лабораторных анализов, на основании совокупности данных специалист выносит диагноз.
Патология голеностопного сочленения
К сожалению, даже такой прочный элемент, как голеностопный сустав склонен к развитию болезней и травматизации. Самыми частыми заболеваниями голеностопа являются:
- Остеоартроз.
- Артрит.
- Травмы.
- Разрывы ахиллова сухожилия.
Как заподозрить заболевания? Что делать в первую очередь и какому специалисту нужно обращаться? Нужно разобраться в каждой из перечисленных болезней.
Голеностопный сустав часто подвергается развитию деформирующего артроза. При этой патологии из-за частого напряжения, травматизации, недостатка кальция возникает дистрофия костей и хрящевых структур. Со временем на костях начинают формироваться выросты – остеофиты, которые нарушают объем движений.
Патология проявляется болями механического характера. Это значит, что симптомы нарастают к вечеру, усиливаются после нагрузки и ослабевают в покое. Утренняя скованность кратковременная или отсутствует. Наблюдается постепенное снижение подвижности в голеностопном суставе.
С такими симптомами нужно обращаться к врачу терапевту. При необходимости, развитии осложнений врач назначит консультацию с другим специалистом.
После диагностики пациенту будет порекомендована медикаментозная коррекция, физиопроцедуры, лечебные упражнения. Важно соблюдать требования врача, чтобы не допустить деформаций, требующих оперативного вмешательства.
Воспаление сочленения может встречаться при попадании в полость инфекции или развитии ревматоидного артрита. Голеностопный сустав может воспаляться также вследствие отложения солей мочевой кислоты при подагре. Это бывает даже чаще, чем подагрическая атака коленного сустава.
Патология проявляет себя болями в суставе во второй половине ночи и утром. От движения боль ослабевает. Симптомы купируются приемом противовоспалительных средств (Ибупрофен, Найз, Диклофенак), а также после использования мазей и гелей на область голеностопа. Также можно заподозрить болезнь по одновременному поражению коленного сустава и сочленений кисти.
Заболеваниями занимаются врачи ревматологи, которые назначают базисные средства для устранения причины болезни. При каждом заболевании имеются свои препараты, которые призваны остановить прогрессирование воспаления.
Для устранения симптомов назначается терапия, сходная с лечением артроза. Она включает спектр физиометодик и медикаментозных средств.
Важно отличить от других причин инфекционный артрит. Обычно он проявляется яркой симптоматикой с интенсивными болями и отечным синдромом. В полости сочленения скапливается гной. Лечение проводится антибиотиками, необходим постельный режим, часто требуется госпитализация пациента.

При прямой травматизации голеностопного сустава в спорте, при дорожно-транспортных происшествиях, на производстве могут повреждаться различные ткани сочленения. Повреждение вызывает перелом костей, разрыв связок, нарушение целостности сухожилий.
Общими симптомами будут: боль после получения травмы, отек, снижение подвижности, невозможность встать на поврежденную конечность.
После получения травмы голеностопа нужно приложить к месту травмы лёд, обеспечить покой для конечности, затем обратиться в травмпункт. Врач травматолог после осмотра и проведения диагностических исследований назначит комплекс лечебных мероприятий.
Терапия чаще всего включает иммобилизацию (обездвиживание конечности ниже коленного сустава), назначение противовоспалительных, обезболивающих средств. Иногда для устранения патологии требуется оперативное вмешательство, которое может выполняться классическим путем или с помощью артроскопии.
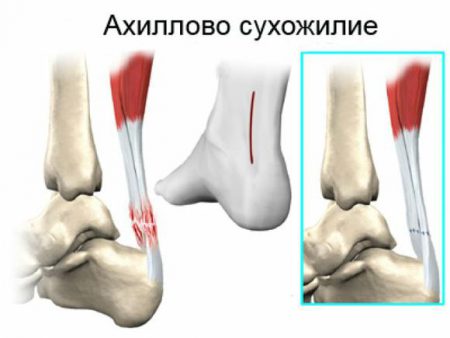
Во время спортивных нагрузок, при падении на ногу, прямом ударе по задней поверхности голеностопа может произойти полный разрыв ахиллова сухожилия. В этом случае пациент не может встать на носки, разогнуть стопу. В области повреждения формируется отек, скапливается кровь. Движения в суставе крайне болезненны для пострадавшего человека.
Врач-травматолог с большой вероятностью порекомендует оперативное лечение. Консервативная терапия возможна, однако при полном разрыве сухожилия малоэффективна.
Дисфункция сухожилий стопы и голеностопа
Вдоль передней, медиальной (внутренней) и латеральной (наружной) поверхности голеностопного сустава располагаются очень важные в функциональном отношении сухожилия. Это сухожилие передней большеберцовой мышцы, сухожилие задней большеберцовой мышцы, два сухожилия малоберцовых мышц (длинной и короткой). Мощное ахиллово сухожилие располагается позади голеностопного сустава и прикрепляется к пяточной кости. Оно также может поражаться при различных состояниях, о которых мы поговорим в отдельном разделе.
- Тендинит, — это острое состояние, характеризующееся болью и отеком, связанными с микроповреждениями сухожилия, приводящими к развитию острого воспалительного процесса.
- Тендиноз, — это хроническое дегенеративное заболевание, характеризующееся наступающей со временем дегенерацией волокон сухожилия вследствие повторяющих нагрузок и процессов старения.
- Паратендинит, — это воспаление паратенона — тонкой соединительнотканной оболочки, окружающей сухожилие и обеспечивающей его беспрепятственное скольжение в сухожильном футляре.
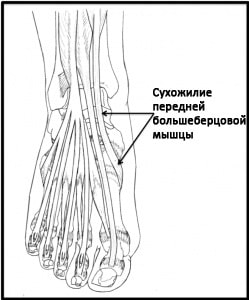
Рис. Сухожилие передней большеберцовой мышцы.
2. Брюшко задней большеберцовой мышцы начинается на задней поверхности большеберцовой и малоберцовой костей, а ее сухожилие идет вдоль задней поверхности внутренней лодыжки и на стопе прикрепляется к ладьевидной кости. Эта мышца осуществляет инверсию (внутреннюю ротацию) стопы и ее подошвенное сгибание в голеностопном суставе, однако основной ее функцией является поддержание продольного свода стопы. Сокращаясь, задняя большеберцовая мышца блокирует суставы среднего отдела стопы при ходьбе, и стопа тогда работает как жесткий рычаг. Разрыв сухожилия этой мышцы или даже его перерастяжение приводит к развитию плоскостопия.
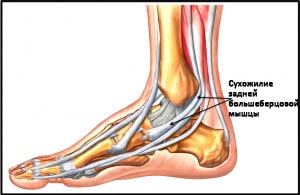
Рис. Сухожилие задней большеберцовой мышцы.
3. Длинная и короткая малоберцовые мышцы начинается на малоберцовой кости, а их сухожилия следуют вместе вдоль этой кости. На уровне голеностопного сустава сухожилия располагаются позади наружной лодыжки в борозде, ограниченной снаружи верхним удерживателем малоберцовых сухожилий. Сухожилие длинной малоберцовой мышцы следует по подошвенной поверхности стопы и прикрепляется к основанию первой плюсневой кости. Сухожилие короткой малоберцовой мышцы прикрепляется к наружной поверхности основания пятой плюсневой кости.
Малоберцовые мышцы осуществляют эверсию (наружную ротацию) и подошвенное сгибание стопы.
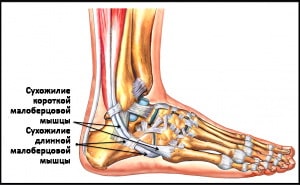
Рис. Сухожилия малоберцовых мышц.
Точная частота тендинитов в области голеностопного сустава неизвестна, однако имеющиеся данные позволяет полагать, что тендиниты сухожилий задней большеберцовой и малоберцовых мышц — довольно распространенные состояния. Сухожилие передней большеберцовой мышцы поражается реже, за исключением разве что молодых спортсменов, усиливающих тренировочных программы или начинающих заниматься бегом по наклонной поверхности.
Факторы риск развития проблем с малоберцовыми сухожилиями включают высокий свод стопы, которые могут наблюдаться в любом возрасте. Поражения сухожилия задней большеберцовой мышцы связаны с плоскостопием и чаще встречаются в возрасте 40-50 лет.
Патология сухожилия передней большеберцовой мышцы.
Тендинит сухожилия передней большеберцовой мышцы характеризуется болью и отеком на передней поверхности голеностопного сустава. Заболевание обычно возникает в среднем и пожилом возрасте. Причиной часто является физическая нагрузка или травма голеностопного сустава, возможно изменение характера физической активности или типа используемой обуви. Симптомы усиливаются при длительном стоянии и ходьбе и уменьшаются в покое. При осмотре выявляется локальная болезненность и иногда отек в области передней поверхности голеностопного сустава. Тыльное сгибание голеностопного сустава с сопротивлением нередко приводит к усилению выраженности симптомов.
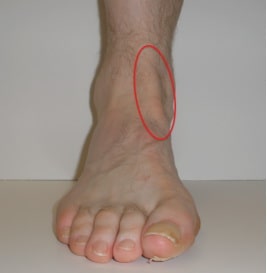
На рис. Локализация боли и отека при тендините сухожилия передней большеберцовой мышцы.
Факторами риска тендинита сухожилия передней большеберцовой мышцы является избыточное натяжение икроножной мышцы, ожирение, плоскостопие и физические нагрузки.
Патология сухожилия задней большеберцовой мышцы.
Тендинит сухожилия задней большеберцовой мышцы проявляется болью в области внутренней поверхности голеностопного сустава и свода стопы, которая усиливается при длительном стоянии и нередко сопровождается коллапсом (опущением) свода стопы и видимым выстоянием ладьевидной кости. Основными объективными признаками заболевания являются локальная болезненность по ходу сухожилия и в области его прикрепления к ладьевидной кости. Если имеет место только локальная болезненность в области прикрепления сухожилия, возможно имеет место не тендинит, а добавочная ладьевидная кость. Этот последний диагноз можно подтвердить рентгенологически.
Ревматоидные заболевания приводят к снижению прочности капсулы суставов и постепенному истончению сухожилий, и могут становиться причиной, в частности, дисфункции сухожилия задней большеберцовой мышцы.
Состоятельность сухожилия задней большеберцовой мышцы можно подтвердить, попросив пациента приподняться на носочек на одной ноге. Некоторые пациенты с выраженной тендинопатией просто не смогут приподняться на носочек одной ноги. Это может быть связано с болью или слабостью мышцы, либо и с тем, и с другим.
Патология сухожилий малоберцовых мышц.
Пациенты с тендинитом малоберцовых сухожилий предъявляют жалобы на боль и иногда отек вдоль задненаружной поверхности голеностопного сустава. Сопутствующее вовлечение икроножного нерва (за счет воспаления или повреждения расположенных рядом сухожилий) может вести к снижению чувствительности или ощущению жжения вдоль наружной поверхности стопы. Боль может локализоваться в области прикрепления сухожилия короткой малоберцовой мышцы к плюсневой кости, и, если этому предшествует свежая травма, необходима рентгенография для исключения перелома.
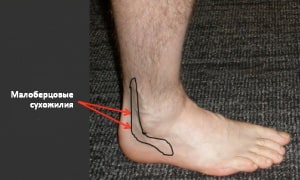
Рис. Локализация боли и отека при тендините сухожилий малоберцовых мышц.
При повреждении удерживателя малоберцовых сухожилий они могут выскальзывать из борозды наружной лодыжки на уровне голеностопного сустава. Такое состояние называется хроническим подвывихом малоберцовых сухожилий. Пациенты с этим заболеванием могут описывать ощущения щелчков в соответствующей области при физической активности, иногда подвывих удается спровоцировать при физикальном обследовании.
Наиболее точный метод диагностики заболеваний сухожилий это магнитно-резонансная томография (МРТ)
МРТ позволяет выявить признаки повреждения сухожилий, связок голеностопного сустава и дегенеративные изменения суставов стопы.
С помощью МРТ врач может отличить воспаление сухожилия (тендинит) от его разрыва.
При подозрении на патологию сухожилий обязательно назначается рентген. Рентгенография необходима для исключения повреждений костей и дегенеративных (артрозных) изменений голеностопного сустава и суставов стопы.
При поражениях сухожилия задней большеберцовой мышцы дополнительно выполняются специальные снимки в положении стоя для оценки выраженности плоскостопия.
Также на рентгенограммах можно выявить некоторые патологические изменения костей стопы, которые часто сопутствуют заболеваниям сухожилий. К ним относятся:
- добавочная ладьевидная кость.
- тарзальная коалиция (слияние костей предплюсны).
- перелом пятой плюсневой кости (перелом Джонса).
- артроз голеностопного сустава и суставов стопы.
У пациентов с тендинитами сухожилий в области голеностопного сустава нередко оказываются эффективными консервативные мероприятия. Вариантами таких мероприятий являются местное и пероральное применение нестероидных противовоспалительных препаратов, местные аппликации льда, иммобилизация голеностопного сустава, модификация физической активности, физиотерапия, ортезирование и отказ от таких видов физических нагрузок, которые связаны с частыми и резкими изменениями направления движения.
Пациентам с дисфункцией сухожилия задней большеберцовой мышцы и сформировавшимся на этом фоне плоскостопием (приобретенное плоскостопие взрослых) и неэффективном консервативном лечении может быть показан тот или иной вариант реконструкции стопы.
Обычно такие реконструкции включают перемещение другого сухожилия (длинного сгибателя пальцев) для замещения функции задней большеберцовой мышцы в сочетании с вмешательствами на костях (например, медиализирующая остеотомия пяточной кости).
Удаление добавочной ладьевидной кости и рефиксация сухожилия задней большеберцовой мышцы (операция Киднера) может быть показана пациентам с болезненной добавочной ладьевидной костью.
У пациентов с разрывами малоберцовых сухожилий и костными деформациями, которые приводят к постоянному истиранию сухожилий, могут быть эффективны шов сухожилий и удаление соответствующих костных образований. При небольших повреждениях малоберцовых сухожилий, когда оказывается неэффективным проводимое консервативное лечение, эффективен дебридмент и восстановление сухожилия.
В нашей клинике применяются только эффективные и современные методики хирургической коррекции заболеваний стоп и голеностопного сустава.
Оперативные вмешательства проводятся на современном медицинском оборудовании крупных мировых производителей.
Немаловажным является и то, что результат операции зависит не только от оборудования и качества металлофиксаторов, но и от навыка и опыта хирургов-ортопедов. Специалисты нашей клиники имеют большой опыт лечения заболеваний данной локализации в течение многих лет.
Читайте также:


