Доступ в коленный сустав
Пункция сустава – ценный диагностический и лечебный метод, широко используемый в травматологии и ревматологии.

Это хирургическая манипуляция, при которой игла вводится в суставную полость для забора или откачивания жидкости, введения лекарств.
Наряду с рентгенографией и магнитно-резонансной томографией пункция коленного сустава позволяет получить более полное представление о природе заболевания, возбудителе инфекции, составе суставной жидкости.
Когда пунктируется коленный сустав?
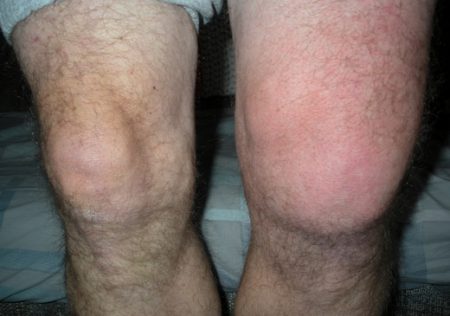
Коленный сустав пунктируется при воспалительных и дегенеративных заболеваниях, при накоплении в нем жидкости, при туберкулезном и опухолевом процессе, реактивном артрите, ревматологических болезнях.
В зависимости от причины и лечебной необходимости выделяют следующие виды пункций:
- Эвакуационная. При этом сочленение освобождается от скопившейся там патологической жидкости.
- Диагностическая. Из суставной полости извлекается небольшое количество жидкости для исследования.
- Лечебная. Сочленение пунктируется, чтоб ввести внутрь лекарство. Используется при неэффективности обычного лечения и тяжелых формах заболевания. Для внутрисуставного введения обычно применяют противовоспалительные гормональные препараты – кортикостероиды.
Пункция коленного сустава требует хорошего знания анатомии этой области тела человека.
Строение коленного сочленения
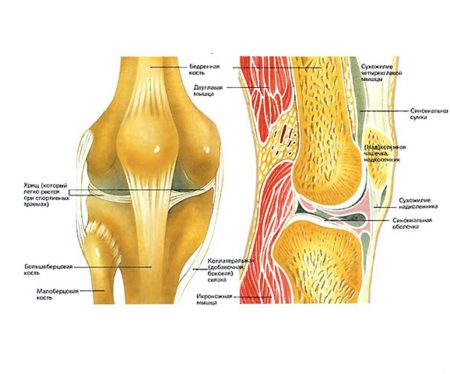
Нижняя часть бедренной кости соприкасается с верхней частью большеберцовой при помощи выступов – мыщелков. Для того чтобы суставные поверхности соответствовали друг другу, между ними расположены плотные хрящевые прослойки – мениски. Спереди коленное сочленение ограничено надколенником – самой подвижной его частью. Способность надколенника смещаться в разных направлениях широко используется при пунктировании.
Изнутри полость выстлана так называемой синовиальной оболочкой, которая образует складки и многочисленные завороты.
При заболеваниях и травмах колена именно в заворотах оболочки скапливается воспалительная жидкость или кровь.
Точки пунктирования коленного сочленения
В зависимости от целей пунктирования, наличия или отсутствия большого количества внутрисуставной жидкости проводить эту манипуляцию можно при помощи разных доступов.
Используются следующие варианты, или точки пунктирования:
- Стандартный доступ. В этом случае игла вводится с внутренней или наружной стороны верхнего полюса надколенника.
- Доступ к верхнему завороту коленного сустава. Он осуществляется через прокол с наружной или внутренней стороны головки четырехглавой мышцы бедра.
- Доступ к нижним заворотам проводится через наиболее выступающую их часть с наружной или внутренней стороны – в зависимости от накопления жидкости.
Техника проведения пункции
Существуют стандартные требования к технике выполнения пункции коленного сочленения.
Поскольку это хирургическая операция, обязательной будет обработка кожи антисептическим средством (спиртовым раствором йода, затем этиловым спиртом). Процедура проводится под местной анестезией.
При проведении манипуляции пациент лежит на спине с валиком под коленями.
При стандартной пункции пальцами определяется щель между мыщелком бедра и задней поверхностью надколенника. Через нее в полость сустава вводится стандартная игла длиной 4–5 см. Сигналом остановки для хирурга служит ощущение провала в пустоту, резкое прекращение сопротивления тканей. Это обозначает, что игла находится в суставной полости.
Иногда игла может упереться в кость. В этом случае необходимо отсоединить ее от шприца и, немного оттянув, перемещать до тех пор, пока она не окажется в полости сочленения.
Пунктирование верхнего заворота проводится, если в коленном суставе скопилось много жидкости. Именно тогда становится отчетливо виден заворот.
При надавливании рукой снизу на колено патологическая жидкость перемещается в его верхнюю часть, где и проводится пункция через четырехглавую мышцу бедра.
В этой ситуации, напротив, жидкость оттесняется книзу путем надавливания рукой на верхнюю часть сустава. Определяется наиболее выступающая часть заворота, и вводится игла в направлении сверху вниз и вглубь, к суставной полости.
Обезболивание
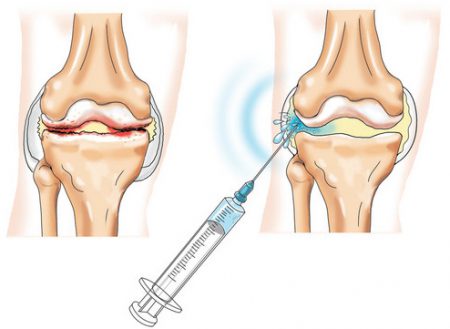
При проведении манипуляции для обезболивания применяется инфильтрационная анестезия. Это обозначает, что анестезирующее вещество пропитывает – инфильтрирует – все ткани по пути к суставу.
Вначале обезболивается кожа, поскольку она обладает самой высокой чувствительностью. Для этого внутрь нее под углом вкалывается тонкая игла и медленно вводится лекарственное средство. При правильно выполненной инъекции кожа в этом месте становится похожа на лимонную корочку.
Далее иглу проводят по направлению к капсуле сочленения, продолжая непрерывно вводить раствор в ткани.
Достигнув сочленения, иглу меняют на более толстую – пункционную, если нужно взять немного жидкости для исследования или откачать (эвакуировать) большое количество.
В том случае, если пункция лечебная, меняется только шприц с лекарством, игла остается той же.
Для инфильтрационной анестезии обычно используют:
- раствор новокаина, 1 или 2%;
- раствор лидокаина, 1%.
Лекарство для анестезии подбирается, учитывая индивидуальную переносимость во избежание опасных для жизни аллергических реакций.
В каких случаях пункция противопоказана?
Противопоказаниями к выполнению пункции являются:
- Уже известная аллергическая реакция на анестетик или вводимое лекарственное вещество.
- Заболевания кожи и мягких тканей в области предполагаемой манипуляции.
- Заболевания свертывающей системы крови. Особенно это касается такой опасной болезни, как гемофилия – из-за риска развития кровотечения.
К относительным противопоказаниям относятся эндокринные заболевания – например, сахарный диабет, особенно в случае внутрисуставного введения гормональных веществ.
Осложнения манипуляции

В редких случаях пунктирование коленного сочленения может осложниться присоединением инфекции. Происходит это при несоблюдении правил асептики и проявляется развитием гнойного артрита.
При нарушенной свертываемости крови у пациента выполнение пункции грозит ему серьезным кровотечением.
В большинстве случаев выполнение пункции коленного сустава безопасно для пациента и оправданно диагностической и лечебной эффективностью.
а) Основные показания:
• Аллоартропластика
• Синовэктомия
• Артродез
• Расширение минимально инвазивных доступов
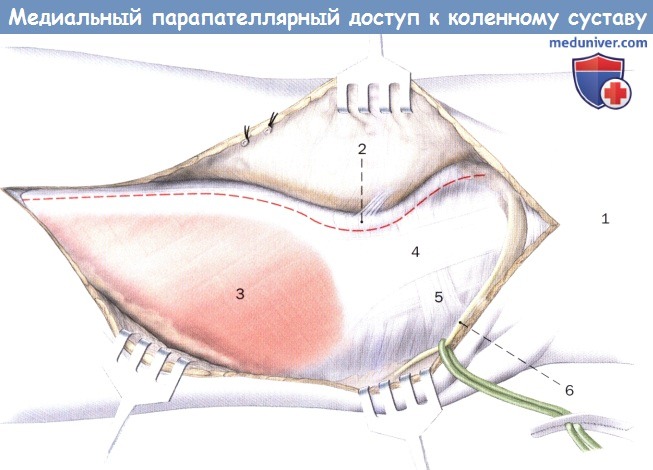
б) Положение пациента и разрез при медиальном парапателлярном доступе к коленному суставу. Пациент лежит на спине с вытянутыми, свободно накрытыми ногами. Разрез кожи начинается на 5 см проксимальнее края надколенника, примерно посредине, и идет по дуге на 1 см медиальнее внутреннего края надколенника в дистальном направлении, чтобы затем снова пройти с медиальной стороны у связки надколенника к бугристости большеберцовой кости.
в) Выделение коленного сустава. Медиальный удерживатель наколенника рассекается на 2 см медиальнее края надколенника. Затем тупо отводят ножницами суставную капсулу от удерживателя и сухожилия четырехглавой мышцы. Аппарат вытяжения коленного сустава усиливают на уровне проксимального края надколенника закрепляющими нитями, чтобы обеспечить корректное закрытие удерживателя. Затем рассекают сухожилие четырехглавой мышцы на несколько миллиметров латеральнее захождения медиальной широкой мышцы бедра.
Примерно на 2 см проксимальнее медиальной суставной щели открывается суставная капсула. При рассечении синовиальной капсулы в дистальном направлении следует учитывать место прикрепления переднего рога мениска. Теперь коленная чашка может удерживаться латерально и поворачиваться на 180°.
Если вывих коленной чашки и ее поворот в латеральном направлении невозможны, следует продлить разрез сухожилия четырехглавой мышцы и капсулы сустава в проксимальном направлении. При повторных вмешательствах иногда необходимо выполнить релиз в области жирового тела Гоффа (corpus adiposum infrapatellare) и латеральной суставной капсулы, чтобы получить возможность достижения полного вывиха и ротации надколенника.
Затем коленный сустав сгибается под прямым углом, что обеспечивает обзорную экспозицию медиального и латерального мыщелка бедренной кости, межмыщелковой ямки с обеими крестовидными связками, медиального и латерального менисков и плато большеберцовой кости.
Отведение поднадколенниковой ветви подкожного нерва. Рассечение медиального удерживателя надколенника и сухожилия четырехглавой мышцы. Надколенник и сухожилие надколенника рассекают продольно для более центрального доступа к суставу при аллоартропластике.
1. Бугристость большеберцовой кости
2. Надколенник
3. Медиальная широкая мышца бедра
4. Медиальный продольный удерживатель надколенника
5. Медиальный поперечный удерживатель надколенника
6. Поднадколенниковая ветвь подкожного нерва 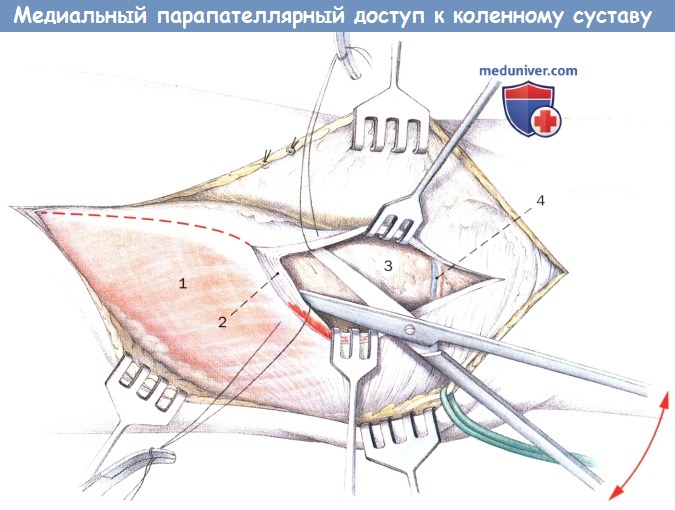
Выделение капсулы коленного сустава под медиальной широкой мышцей бедра и сухожилием четырехглавой мышцы.
Место прикрепления медиальной широкой мышцы бедра маркируют нитями.
Рассечение сухожилия четырехглавой мышцы в проксимальном направлении.
1. Медиальная широкая мышца бедра
2. Сухожилие четырехглавой мышцы бедра
3. Суставная капсула, синовиальная перепонка
4. Медиальная верхняя артерия и вена колена 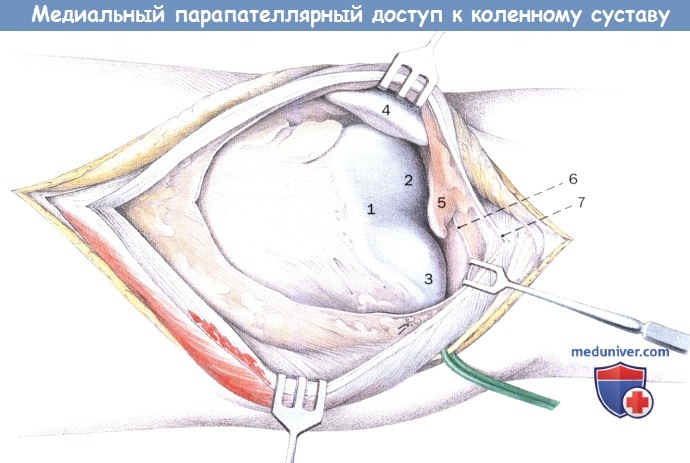
Состояние после вскрытия капсулы коленного сустава и вывиха надколенника латерально, коленный сустав выпрямлен.
1. Надколенная поверхность бедренной кости
2. Латеральный мыщелок бедренной кости
3. Медиальный мыщелок бедренной кости
4. Надколенник
5. Поднадколенное жировое тело
6. Суставная капсула, синовиальная перепонка
7. Суставная капсула, фиброзная оболочка 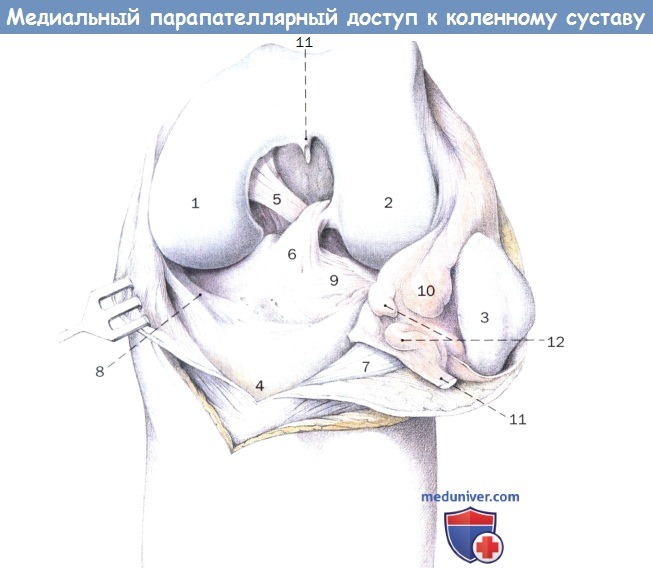
Состояние после сгибания коленного сустава под прямым углом. Вид с вентральной стороны. Надколенник ротирован кнаружи и вывихнут.
1. Медиальный мыщелок бедренной кости
2. Латеральный мыщелок бедренной кости
3. Надколенник
4. Большеберцовая кость
5. Задняя крестообразная связка
6. Передняя крестообразная связка
7. Связка надколенника
8. Медиальный мениск
9. Латеральный мениск
10. Поднадколенное жировое тело
11. Поднадколенная синовиальная складка
12. Крыловидная складка
При необходимости можно осмотреть и заднюю часть коленного сустава с медиальной стороны. Капсулу коленного сустава открывают наискосок за задней внутренней боковой связкой и вставляют крючок Лангенбека. С помощью этого разреза в целом достигается хороший обзор задневнутреннего угла медиального мениска, задней капсулы коленного сустава и глубоких порций медиальной связки. Если потребуется выделить прикрепление задней крестообразной связки к большеберцовой кости, то рассечение капсулы можно продлить в медиальном направлении вдоль бедренной кости, причем одновременно рассекается и часть медиальной головки икроножной мышцы.
При этом разрезе не должно быть повреждено сухожилие большой приводящей мышцы. Сохраняют и проходящий над ним суставной нерв колена и ветви верхней средней артерии колена.
д) Анатомия. Так называемый задневнутренний суставной или полуперепончатый угол имеет особое значение для функции коленного сустава. Задняя часть медиальной суставной капсулы динамически стабилизируется полуперепончатой мышцей. У этой мышцы пять мест прикрепления, направление тяги для них зависит от сгибания сустава: рефлекторная часть под медиальной боковой связкой проходит к большеберцовой кости при сгибании обеспечивает стабилизацию от наружной ротации. Прямое медиальное прикрепление к большеберцовой кости обеспечивает напряжение задней капсулы при положении разгибания. Косая подколенная связка — продолжение сухожилия полуперепончатой мышцы в заднюю суставную капсулу.
Еще два волокнистых тяжа идут, с одной стороны, в заднюю медиальную коллатеральную связку (заднюю косую связку), с другой стороны, в апоневроз подколенной мышцы.
Артротомии в задневнутренней части сустава можно выполнять как спереди, так и сзади от задней внутренней коллатеральной связки. Эта бедренно-большеберцовая связка тесно связана с задневнутренним углом медиального мениска. Задний рог мениска стабилизируется этой связкой. Дополнительную динамическую стабилизацию эта связка получает также и от ответвлений сухожилия полуперепончатой мышцы.
ж) Альтернативный вариант разреза кожи. Выделение коленного сустава через медиальное парапателлярное рассечение капсулы можно комбинировать с латеральным парапателлярным разрезом кожи. Латеральный парапателлярный разрез кожи предпочтительнее для таких вмешательств как синовэктомия, артропластика или пластика связок, потому что при этом в меньшей степени повреждаются кровоснабжение и иннервация кожи и подкожного слоя на передней поверхности колена. Пре- и инфрапателлярная иннервация кожи идет в основном с медиальной стороны. Латеральный разрез кожи может быть прямым или дугообразным, начиная с 5 см проксимальнее верхнего латерального полюса надколенника до бугристости большеберцовой кости.
Для щадящей диссекции медиального кожного лоскута рекомендуется следующее: после рассечения подкожного слоя по ходу разреза разделяется расположенная под ним фасция. Медиальный кожный лоскут отделяется субфасциально в медиальном направлении. Если соблюдать такой порядок, то достаточно надежно оберегаются сосуды и нервы медиальной стороны, проходящие в основном вне фасции. Медиальная артротомия выполняется обычным способом после рассечения удерживателя надколенника и сухожилия четырехглавой мышцы. Из этого разреза при необходимости можно выполнить также латеральную парапателлярную артротомию, латеральный релиз или латеральные реконструкции связок.
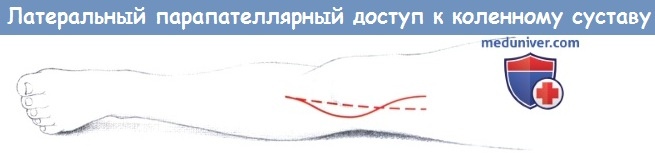
Латеральный парапателлярный разрез может быть прямым или дугообразным (левый коленный сустав). 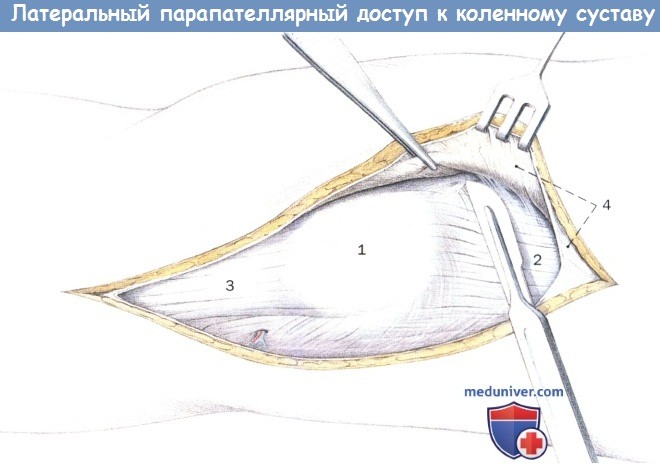
После рассечения фасции субфасциально отводится медиальный кожный лоскут.
1. Надколенник
2. Сухожилие четырехглавой мышцы
3. Связка надколенника
4. Фасция 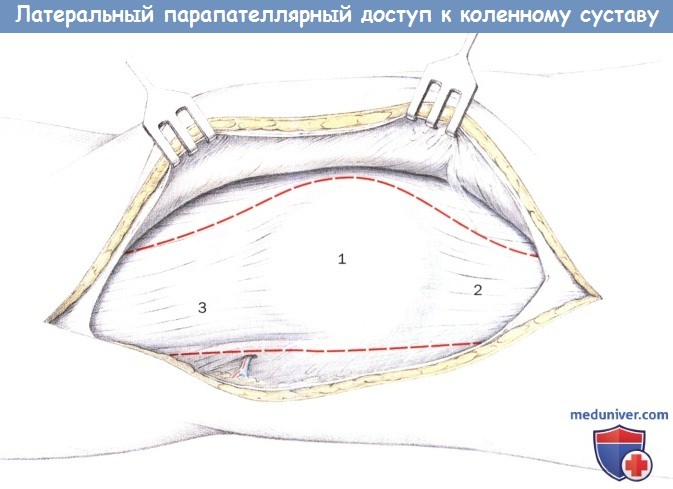
Парапателлярное рассечение разгибательного аппарата (по выбору с медиальной или латеральной стороны)
1. Надколенник
2. Сухожилие четырехглавой мышцы
3. Связка надколенника
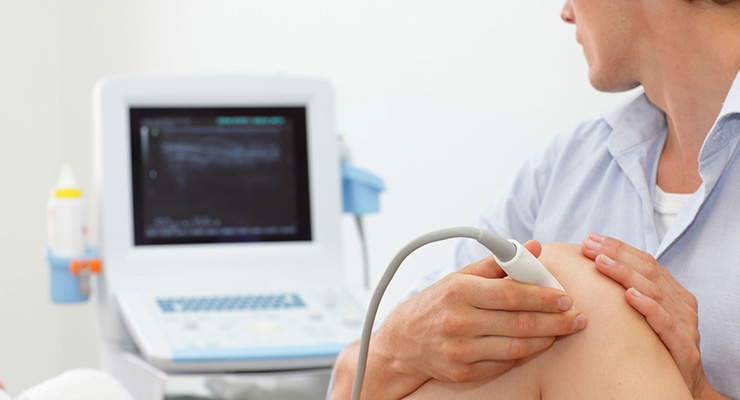
УЗИ коленных суставов – информативный метод исследования опорно-двигательного аппарата. Он совершенно безопасен для пациента, не приносит боли и дискомфорта, при этом детально отражает состояние разных структур колена.
Описание коленного сустава
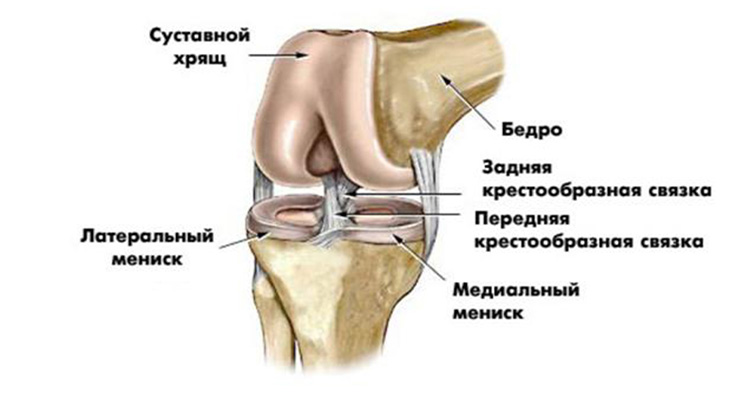
В организме здоровью коленного сустава уделяется пристальное внимание. Под коленом подразумевают сустав со сложным строением, объединяющий надколенник, бедренную кость, большеберцовую кость. Он довольно крупный и нередко страдает от травм, воспалительных и дегенеративных болезней.
За целостность и стабильность сустава отвечают связки – передняя и задняя крестообразные, медиальная и латеральная, связки надколенника, поперечные. Они находятся в полости колена и не дают ноге чрезмерно смещаться вперед или назад. Коленная чашечка, или надколенник, соединяется с мышцами бедра сухожилиями.
Суставные поверхности костей покрыты гиалиновыми хрящами, из аналогичной ткани построены и мениски – серповидные хрящики, расположенные между большеберцовой и бедренной костью. Коленный сустав имеет несколько синовиальных сумок (бурс), наполненных жидкостью.
Почему для обследования коленей назначают УЗИ?
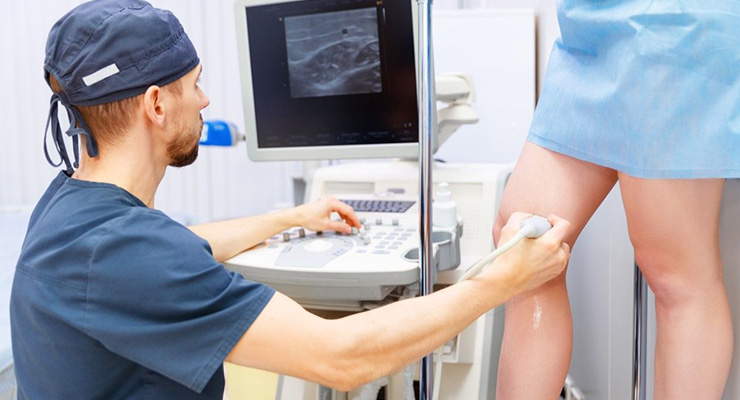
Ультразвуковой метод диагностики, или УЗИ – популярный тип исследования, предполагающий применение специального УЗИ-аппарата.
Последний состоит из:
- датчика, испускающего волны,
- принимающего зонда,
- преобразователя поступающих импульсов,
- центрального процессора,
- экрана (дисплея),
- курсора,
- клавиатуры,
- подключенного принтера.
УЗ И становится первым методом обследования пациента с жалобами на боли, иные неприятные симптомы в коленном суставе. Он считается более популярным, чем КТ, МРТ, рентгенография. Причиной востребованности УЗИ колена является высокая эффективность, простота выполнения. Ультразвук не имеет явных противопоказаний, отвечает требованиям диагностики болезней опорно-двигательного аппарата. Человек получает результаты практически сразу после выполнения, их расшифровка минимальна по времени.
УЗИ можно делать даже беременным, кормящим – процедура не нанесет вреда ребенку. Даже малышам при травме или иной проблеме обследование можно сделать без последствий и плача, ведь оно проводится быстро, легко. Учитывая низкую цену по сравнению с МРТ и КТ, ультразвук применяется повсеместно, помогая детально рассмотреть мягкие ткани, хрящи и выявить патологии на любой стадии их развития.
Какие заболевания колена можно определить с помощью УЗИ?
Коленный сустав ежедневно претерпевает серьезные нагрузки при ходьбе, иных движениях, при этом ему приходится постоянно выдерживать вес тела, который может быть значительным. Данный участок опорно-двигательного аппарата подвержен сильному износу. Патологические изменения у ряда пациентов стартуют уже в молодом и среднем возрасте. Ранее обнаружение проблем возможно при помощи УЗИ, хотя данный вид обследования отражает и запущенные стадии дегенеративных процессов.
Что показывает УЗИ коленного сустава? Ультразвуковой метод рекомендуют в качестве диагностического при любых жалобах со стороны колена, касающихся боли, покраснения, отека, хруста и прочих симптомов. Ограничение подвижности сустава чаще всего становится следствием артроза (дегенеративно-дистрофического заболевания). Болезнь приводит к уменьшению расстояния между костями, вызывает разрушение хрящей. На поздних стадиях артроз провоцирует трение костей, разрастание костных остеофитов.
УЗИ показано при подозрении и на иные проблемы сустава:
- различные травмы,
- менископатии,
- кровоизлияния,
- воспалительные патологии,
- дисплазию,
- новообразования.
С помощью ультразвука специалисты могут сделать прогностический расчет: например, по высоте хрящей, объему внутрисуставной жидкости возможно определить наличие начальных признаков дегенерации и рекомендовать профилактические меры. Процедура незаменима при повреждении коленной области, она поможет дифференцировать растяжение связок от их разрыва, переломы костей от травм менисков, коленных чашечек.
Исследование позволит сделать вывод о доброкачественности или злокачественности опухолевого процесса, выявить кисту Бейкера, характерную для спортивных травм. Проводить его можно так часто, как это требуется. Повторные сеансы обычно нужны для оценки результатов проводимого лечения.
Кому и зачем назначают УЗИ коленных суставов?
Диагностика коленного сустава с помощью ультразвукового исследования показана разным группам пациентов всех возрастов и полов. Наиболее часто методика назначается людям старшей возрастной группы и спортсменам.
Основными целями процедуры являются:
- диагностические мероприятия,
- определение профпригодности,
- предоперационная подготовка,
- выявление последствий травм,
- оценка проводимой терапии,
- постоперационный контроль.
Чаще всего пройти УЗИ назначают пациентам с перенесенными бытовыми, спортивными травмами нижней конечности, поэтому данная методика широко применяется в травмпунктах, при первичном приеме в отделениях травматологии.
Исследование позволит выявить:
- ушиб – повреждение мягких тканей,
- гемартроз – кровоизлияние в сустав,
- полное или частичное повреждение связок,
- надрыв, разрыв сухожилий,
- травмы менисков,
- перелом надколенника, мыщелков голени,
- переломы со смещением,
- сочетанные травмы,
- инородное тело в суставе.
Обследование коленного сустава рекомендуется при регулярном появлении симптомов:
- пальпируемых уплотнений и опухолей,
- отечности утром или вечером,
- скованности и снижения подвижности колена,
- местного покраснения,
- гиперемии и гипертермии.
При расшифровке УЗИ коленного сустава можно найти причину боли, деформации костей и суставных поверхностей. Чаще всего подобные признаки становятся частью симптомокомплекса бурсита, синовита, артрита, артроза, тендинита.

Регулярное выполнение УЗИ имеет значение для профессиональных спортсменов:
- тяжелоатлетов,
- бегунов,
- лыжников,
- прыгунов,
- гимнастов,
- сноубордистов,
- конькобежцев,
- борцов.
Диагностические сеансы у спортсменов помогают предупредить патологии суставов в будущем. Обследование проводят и перед соревнованиями, после перенесенных тяжелых нагрузок, при подозрении на травму. Оно показано даже в детском возрасте при занятиях профессиональным спортом.
Также ультразвуковой метод назначается при:
- частых переломах, вывихах в данной зоне,
- у детей при врожденных дисплазиях, аномалиях строения,
- повышенной массе тела, выраженном ожирении,
- разрыве кисты Бейкера.
Методика показана в ходе проведения операций, пункций, артроскопии. Если дополнительно применяется допплерография, можно параллельно изучить функцию сосудов, выявить проблемы кровотока, дефекты стенок вен и артерий, склонность к появлению тромбов в области колена.
Что позволяет выявить процедура?
При диагностике коленного сустава с помощью ультразвука специалист рассмотрит все его структуры и найдет даже незначительные отклонения от нормы.
Исследование коленного сустава отражает такие данные:
- очертания сустава – ровные, неровные, контуры четкие или нечеткие,
- костный слой – однородный, равномерный или неравномерный, точный показатель толщины,
- состояние синовиальной жидкости – наличие, отсутствие включений, нитевидные, хлопьевидные примеси, объем и его сравнение с нормой,
- хрящи – нормальные или истонченные, точная толщина,
- суставная щель – расстояние между суставными поверхностями костей, расширение или сужение,
- суставная капсула – утолщение (равномерное или бугристое), истончение или нормальный размер,
- мениски – контуры, размеры, структура, эхогенность, отсутствие или наличие воспалительного процесса.
При отсутствии заболеваний УЗИ мышц, суставных поверхностей колена не показывает отклонений от нормы по всем основным показателям.
Если у пациента развивается патология сустава, выявляются такие данные:
- присутствие свободной жидкости во внутрисуставной полости, увеличенный объем жидкости в сумках (бурсах), в том числе с примесью крови, гноя,
- наличие инородного тела (обычно по причине травмы), костных обломков,
- изменение длины, ширины, толщины, объема различных структур – суставной щели, хрящей, жировых скоплений, складок, соединительнотканных элементов,
- нарушение целостности связок – частичный порыв отдельных волокон или даже полный разрыв связки,
- наличие новообразований – кист, костных разрастаний, опухолей.
Ограничения к проведению процедуры
В ряде ситуаций по расшифровке УЗИ коленного сустава невозможно сделать выводы об имеющейся проблеме. В таком случае исследование считается малоинформативным и должно быть заменено на рентгенографию, МРТ или КТ. Обычно рентгенографические методики рекомендуются при патологии костей, поскольку УЗИ намного лучше визуализирует мягкие ткани, а не плотные структуры.
Кроме того, замена процедуры на КТ может потребоваться при:
- сильной обездвиженности коленного сустава,
- повреждении кожных покровов над суставом,
- наличии толстого слоя подкожного жира (например, при тяжелой степени ожирения у пациента),
- присутствии серьезных сочетанных травм и повреждении глубинных структур.
В целом, абсолютных противопоказаний к ультразвуковой диагностике не существует, ее разрешается делать в любом возрасте. При тяжелом состоянии человека обследование коленного сустава может быть выполнено даже на дому.
Подготовка и методика проведения
Никаких подготовительных мероприятий от пациентов не требуется, за исключением тех, кто получает внутрисуставные инъекции. Последний укол должен быть произведен не позднее, чем за 5 дней до обследования коленного сустава. В противном случае визуализация может ухудшиться. С собой следует обязательно взять результаты предыдущих процедур, назначение врача (направление).
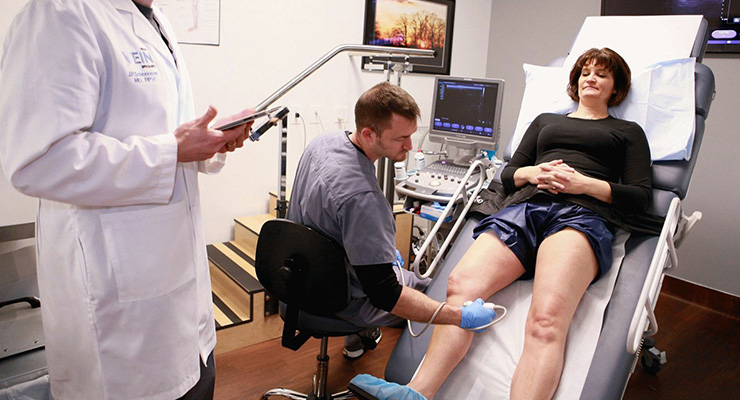
УЗИ чаще всего проводится в положении лежа. Человеку предлагают лечь на кушетку, а врач наносит на кожу специальный проводящий гель, после чего водит датчиком по нужной анатомической зоне. Для более детального изучения состояния коленапациента просят несколько раз за одно исследование поменять положение тела и ноги.
Обычно практикуются четыре доступа, которые помогают по-разному изучить строение коленного сустава:
- Передний доступ. Дает информацию о мышцах бедра, надколеннике со связками, надколенных бурсах, жировой клетчатке. Больной в это время лежит на спине, разогнув ногу.
- Задний доступ. Позволяет визуализировать мениски, нервы и сосуды подколенной зоны, сухожилия, мышцы икры и голени, крестообразную связку. Для обследования надо лечь на живот.
- Медиальный доступ. Помогает выявить все проблемы суставной капсулы, боковых связок, внутренней части мениска, суставных поверхностей костей, хряща и синовиальной жидкости. Из положения лежа на спине нужно вытянуть ногу прямо.
- Латеральный доступ. Обнаруживает патологии широкой фасции, крупных сухожилий, наружного мениска, наружной боковой связки, а также суставной капсулы. Ногу для процедуры следует согнуть в колене на 30-40 градусов.
При наличии неприятных симптомов в одной конечности врач в любом случае изучает состояние обоих коленных суставов. Информация выводится на экран, после чего данные заносятся в протокол, распечатываются и вручаются обследуемому. Длительность УЗИ коленного сустава обычно не превышает 15-20 минут.
Расшифровка результатов
Если коленный сустав здоров, в нем ясно визуализируются мышцы, связки, хрящи и иные структуры. Их границы будут ровными, четкими, ведь отек, остеофиты и деформации отсутствуют. Гиалиновый хрящ сохраняет нормальную толщину (примерно 3 мм), однородный, гипоэхогенный. Количество синовиальной жидкости умеренное, выпота нет. Суставные оболочки определяются по заворотам в форме складок.
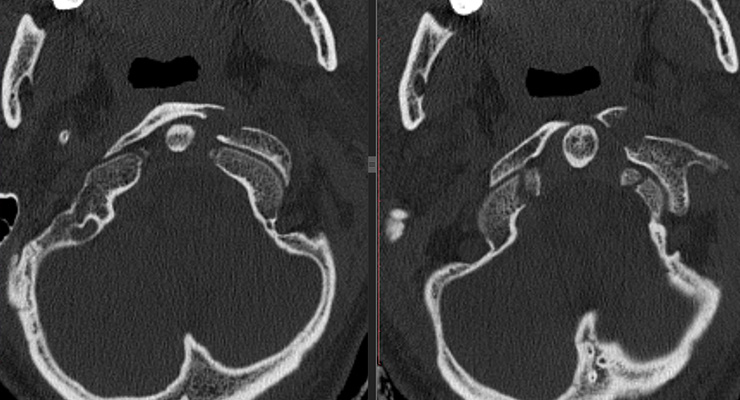
В расшифровке УЗИ коленного сустава при наличии патологий отражаются специфические сведения. Чаще всего у пациентов встречается артроз – дегенеративное поражение хрящей.
Признаки его по УЗИ таковы:
- неровности контуров суставных поверхностей костей,
- уменьшение толщины хряща,
- на запущенной стадии – появление остеофитов,
- неоднородность структуры менисков,
- гиперэхогенные включения.
Не менее часто у больных диагностируется воспаление сустава – артрит. Его причиной может быть инфекция, псориаз, аутоиммунные проблемы, патологии обмена веществ. Кроме внешних симптомов (покраснение, сильный отек) диагноз поможет подтвердить инструментальное исследование. Отмечаются увеличение внутрисуставных структур в размерах, утолщение синовиальной оболочки, наличие выпота (в том числе гнойного). При бурсите процедура отражает снижение эхогенности тканей, появление выпота и спаек (в хронической форме). Тендинит приводит к утолщению связок колена и присутствию областей кальцификации (обызвествления) и спаек, рубцов.
Преимущества и недостатки метода
Кроме УЗИ, есть иные способы обследования суставов. Ультразвук лидирует в популярности благодаря ряду преимуществ. Достоинствами данного исследования являются:
- отсутствие потребности в подготовке,
- полное отсутствие боли, дискомфорта, раздражения кожи при проведении,
- гипоаллергенность применяемого геля,
- безопасность метода для детей, беременных, кормящих женщин, а также людей с тяжелыми хроническими болезнями,
- отсутствие инвазивных манипуляций, лучевой нагрузки, быстрота и легкость,
- отсутствие противопоказаний на выполнение,
- высокая скорость получения результатов,
- достаточная информативность при большинстве болезней сустава,
- возможность выявления патологий на самых ранних стадиях,
- низкая стоимость,
- наличие услуги в большинстве поликлиник, больниц, частных клиник,
- обнаружение проблем во всех структурах сустава, нервах и сосудах.
Недостатков у обследования пораженных коленных суставов немного. Точность результатов зависит от компетенции специалиста, и при его низкой квалификации возможно получение неверных результатов. Также ультразвуковой метод не слишком детально отражает состояние костей, поэтому в ряде случаев приходится производить дообследование в виде рентгенографии или КТ.
Читайте также:


