Дисплазия коленного сустава с вывихом коленной чашки
Вывих коленной чашечки очень частая проблема у мелких пород собак, которая может сразу или со временем вызывать сильную хромоту и требует своевременного обращения к ветеринарному врачу. Чаще всего к вывиху коленной чашечки предрасположены такие породы как той терьер, йоркширский терьер, чихуахуа, карликовый пудель и их помеси. У крупных пород собак вывих коленной чашечки тоже встречается, но гораздо реже. Вне зависимости от породы вывих коленной чашечки может встречаться при различных травмах коленного сустава.

Вывих коленной чашечки у собак (норма и патология)
Причины вывиха коленной чашечки у собак
Причины вывиха коленной чашечки различны, но это сугубо механическая проблема. У собак причина вывиха коленной чашечки могут быть:
1. Врожденные, это генетическая предрасположенность к данному заболеванию. Как правило, карликовые породы собак, но встречаются и крупные собаки. Механизм возникновения вывиха коленной чашечки при врожденной предрасположенности:
- деформация бедра и голени (искривление).
Деформации бедра или голени развивается в период активного роста собаки и поэтому не мало важно обращаться за помощь, как можно раньше пока рост собаки не остановился. Деформация может быть различной, например, вальгусная деформация бедра- данная патология связанна с нарушение зоны роста бедра, что приводит к вальгусному искривлению. Данное искривление меняет конфигурацию коленного сустава и место размещения связки коленной чашечки, что способствует постоянному вывиху. Достаточно часто встречается вальгусная и варусная деформация голени, что может способствовать вывиху коленной чашечки. Оба типа деформации так же могут изменять конфигурацию коленного сустава и место размещения связки коленной чашечки, что будет способствовать вывиху. - неправильной прикрепление бугристости большеберцовой кости.
Вывих коленной чашечки в результате неправильного прикрепления бугристости не редкая проблема. В данном случае, из-за неправильно расположенной связки коленная чашечка смещается в сторону неправильного прикрепления, чаще в медиальную, что приводит к медиальному вывиху коленной чашечки. Эта проблема может развиваться со временем или быть с рождения. - отсутствие или неглубокий желоб с плохо развитым медиальным краем.
В межмыщелковом желобе бедра располагается сама коленная чашечка и ее связка. При отсутствии углубления в желобе коленная чашечка свободна двигается в медиальную и латеральную стороны и соответственно вывихивается, что приводит к постоянному или привычному вывиху коленной чашечки. - избыточная ротация голени.
Избыточное движение голени относительно бедра так же может способствовать вывиху коленной чашечки. Так как связка коленной чашки прикрепляется в бугристости большеберцовой кости, то избыточный поворот голени способствует вывиху.
При генетически обусловленном вывихе коленной чашечки причины вывиха могут сочетаться. Сочетание проблем, приводящих к вывиху бывает часто.
2. Приобретенные, это различные травмы коленного сустава с переломами мест прикрепления связки коленной чашечки или разрывом капсулы сустава, что приводит к вывиху коленной чашечки. Одна из приобретенных причин так же, это разрыв передней крестообразной связки, так как в результате нестабильности коленного сустава коленная чашечка может вывихиваться.
Так как одной из причин вывиха коленной чашечки является генетическая предрасположенность заводчики должны стараться не пускать в разведение собак с данной патологией.

Вывих коленной чашечки у йоркширского терьера
Симптомы и клиническая картина
Симптомы и клиническая картина при вывихе коленной чашечки, как правило, выражаются в виде хромоты и опороспособности на больную конечность, а также зависит от причины, которая ее вызывает. Также клиническая картина и симптомы зависят от степени вывиха коленной чашечки.
Клинически мы можем разделить вывих коленной чашечки на степени:
При вывихе коленной чашечки первой степени коленная чашечка может вывихиваться крайне редко и вставать на место при разгибании коленного сустава или соответственно самопроизвольно при движении собаки. Клинически собака при первой степени вывиха коленной чашечки нормально ходит и активно двигается, но иногда подгибает больную лапу в эпизод самого вывиха, что само по себе проходит, когда собака разгибает коленный сустав и коленная чашечка легко встает на место.
При вывихе коленной чашечки второй степени собака так же нормально ходит, но подгибание больной конечности в результате вывиха становиться чаще. Коленная чашечка часто вывихивается и так же встает на место при разгибании коленного сустава.
При третьей степени вывиха коленной чашечки собака испытывает проблемы с опороспособностью на больную конечность. Собака практически не наступает на больную лапу, при попытке вправить коленную чашечку она сразу же принимает неправильное положение.
При четвертой степени вывиха коленной чашечки собака вообще не пользуется больной лапой, как правило лапа находиться в согнутом состоянии постоянно. Попытки вправить чашечку не приносят результата.
Не мало важно в клинической картине наличие других врожденных патологий суставов или сочетание нескольких проблем в суставе. Например, не редкость сочетание вывиха коленной чашечки у карликовых пород собак с болезнью Пертеса или двух проблем в суставе, таких как разрыв крестообразной связки и вывих коленной чашечки.

Вывих коленной чашечки у собаки
Диагностика вывиха коленной чашечки у собак
Диагностировать вывих коленной чашечки опытному ветеринарному врачу- ортопеду не сложно, а также установить причину, приводящую к вывиху. На приёме в ветеринарной клинике ветеринарный врач соберет анамнез болезни, осмотрит больную конечность, проведет необходимые тесты для определения проблемы в суставе и специальную диагностику, такую как рентгенографическое исследование в необходимых проекциях или компьютерную томографию сустава(КТ).

Вывих коленной чашечки у собаки
При сборе анамнеза владельцу собаки нужно будет четко ответить на вопросы ветеринарного врача, а именно, как давно появилась хромота? постоянно ли собака хромает? Были ли какие-нибудь травмы конечности, на которую собака хромает? Полнота анамнеза крайне важна в постановке правильного диагноза.
Далее ветеринарный врач осмотрит больную конечность собаки и оценит состояние суставов при помощи пальпации и прочее. Даже при очевидном вывихе коленной чашечки очень важно осматривать все суставы на больной конечности, так как привычный вывих может не вызывать болезненности в коленном суставе, а боль, например, может быть из-за проблемы в другом суставе (сочетание вывиха коленной чашечки и болезни Пертеса).
При обнаружении вывиха коленной чашечки для дальнейших действий в лечении необходимо определить степень вывиха коленной чашечки и причину что его вызывает. Для определения степени вывиха ветеринарный врач проведет необходимый тест на вывих коленной чашки, он попытается сместить коленную чашечку сначала в медиальную, а потом в латеральные стороны коленного сустава. В норме коленная чашечка смещаться не должна. При первой и второй степени коленная чашечка будет легко смещаться и вставать в своё нормальное положение как правило, не причиняя особых болевых ощущений. При третьей степени вывиха коленной чашечки она постоянно находиться в состоянии вывиха, но привести ее в нормальное положение можно. При четвертой степени вывиха коленной чашечки вправить ее в нормальное положение уже невозможно.
Для определения причины вывиха коленной чашечки помимо осмотра необходимо будет провести специальное исследование больной конечности такое, как рентген. При рентгенографическом исследовании будет диагностировано расположение бугристости большеберцовой кости (место где крепиться коленная чашечка), наличие глубины желоба, различные деформации самих суставных поверхностей коленного сустава и деформации бедренной кости и костей голени. Определение проблемы вывиха коленной чашечки крайне важно для дальнейшей тактики лечения собаки. Из специальных методов исследования при данной патологии иногда применяют компьютерную томографию коленного сустава. Данный метод исследования выявляет наличие всех деформаций коленного сустава, которые приводят к вывиху коленной чашечки. Данный метод исследования более дорогой, чем рентгенографическое исследование поэтому мы применяем его реже чем рентген, но в спорных случаях КТ незаменимо для постановки точного диагноза.
Методы консервативного лечения
Терапевтический метод лечения вывиха коленной чашечки существует, но при небольшой степени вывиха коленной чашечки (обычно первая или вторая степени) и без сочетанных заболеваний суставов на больной конечности, например, болезни Пертеса. Иногда терапевтическое лечение вывиха коленной чашечки применяется для собак, у которых есть противопоказания для проведения общего наркоза и используется как поддерживающая терапия для снятия боли.
Методика консервативного лечения вывиха коленной чашечки включает препараты для снятия воспаления коленного сустава и устранения болевого синдрома. В ветеринарной практике используют нестероидные противовоспалительные препараты, такие как, превикокс, локсиком, трококсил, кетофен и прочее. Данные препараты дают курсом минимум семь дней перед приемом пищи. Так как нестероидные препараты могут вызывать проблемы с желудочно-кишечным трактом, очень важно следить за собакой. Если появляются проблемы в виде диареи или рвоты дачу препарата необходимо прекратить и обратиться к лечащему врачу. В период боли в коленном суставе можно применять компрессы, например, с димексидом разведенным с водой.
В любом случае вывих коленной чашечки — это механическая проблема, поэтому применение терапевтического лечения имеет смысл, когда механика коленного сустава не сильно нарушена и только в качестве поддерживающий терапии для снятия воспаления и боли.
Методы хирургического лечения вывиха коленной чашечки у собак
Поскольку вывих коленной чашечки механическая проблема, то преимущественно приоритетный выбор лечения - это хирургическая стабилизация коленной чашечки. Метод стабилизации коленной чашечки зависит от патологических изменений в коленном суставе, которые ее вызывают.
При травматическом происхождении вывиха коленной чашечки проводят хирургическую операцию по устранению причины вывиха, например, при переломе бугристости большеберцовой кости проводят остеосинтез (закрепляют бугристость при помощи спиц), при разрыве капсулы сустава капсулу сустава ушивают и прочее.
При генетически обусловленном вывихи коленной чашечки стабилизацию проводят:
- При деформации бедра и голени проводят корректирующую остеотомию костей бедра или голени. Данную операцию проводят после окончания роста собаки во избежание последующий деформации.
- При неправильном расположении бугристости большеберцовой кости проводят перенос бугристости в анатомически правильное положение. Закрепляют бугристость при помощи спицы или винта.
- При отсутствии или неглубоком желобе проводят углубление желоба различными хирургическими методами, например, клиновидная пластика желоба.
- При избыточной ротации голени проводят такую операцию, как латеральный шов.
Иногда при проведении хирургического лечения для стабилизации коленной чашечки требуется совмещение нескольких методик, так как причин вывиха коленной чашечки может быть несколько.
При любом типе лечения, в первую очередь необходима ранняя диагностика вывиха коленной чашечки для того чтобы избежать непоправимых последствий вывиха и помочь вести активный и здоровый образ жизни вашему питомцу.
Клинический случай лечения вывиха коленной чашечки у собаки
Перед операцией у Эби взяли анализы крови и провели ультразвуковое исследование сердца. По анализам крови были выявлены проблемы с печенью, и сначала ей назначили препараты для лечения печени, так как плановым операциям должны подвергаться только клинически здоровые животные. После лечения печени Эби была проведена операция. Поскольку у Эби небольшая масса тела, ей решили зафиксировать коленный сустав посредством фабелло-тибиального (латерального) шва для устранения избыточной ротации голени. Также ей была перенесена бугристость большеберцовой кости в анатомически правильное положение и проведена клиновидная пластика желоба из-за его почти абсолютного отсутствия.
Эби отлично перенесла операцию и после выхода из наркоза в стационаре отправилась домой.
Ветеринарный врач-хирург, специалист по травматологии, ортопедии и неврологии Маслова Е.С.
Ветеринарный врач-анестезиолог Смирнова О.В.
Ветеринарный врач-терапевт Колмычёк В.О.




Автор статьи:
ветеринарный врач-хирург, ортопед, невролог
Маслова Екатерина Сергеевна
- Медиальный вывих коленной чашечки у карликовых пород собак
- Диагностика медиального вывиха
- Классификация вывиха коленной чашечки
- Лечение вывиха коленной чашечки
- Болезнь Пертеса
- Клинические признаки болезни Пертеса
- Причины развития болезни Пертеса
- 5 стадий развития болезни Пертеса
- Диагностика и лечение болезни Пертеса
Что такое медиальный вывих коленных чашек у карликовых пород животных? Это наследуемая генетически двухсторонняя патология собак карликовых пород, представляющая собой смещение коленной чашечки относительно своего обычного (нормального) положения наружу (латерально) либо внутрь (медиально), при этом на медиальное смещение приходится 78% всего вывиха. Кроме фактора наследственности вывих может произойти по причине травм либо осевых деформаций тазовых конечностей в виде Х- либо О-образного искривления (coxa valga и coxa vara, соответственно).
Латеральная форма вывиха больше характерна для собак крупных и гигантских пород и возникает она, как правило, из-за Х — образного искривления.
Для диагностики вывиха коленной чашечки у собаки ветеринарный врач-ортопед должен осмотреть животное и оценить характер хромоты, постановку конечности и т.д. Важно понимать, что хромота при медиальном вывихе может быть периодической, т.е. внезапно появляться и так же внезапно проходить. При тяжелых стадиях медиального и латерального вывиха, хромота, как правило, постоянная и имеет хроническую форму. Основным методом диагностики является пальпация коленного сустава и рентген. При пальпации определяется дислокация коленной чашечки в медиальной или латеральной позиции с возможностью или без обратного перемещения. Рентгенограмма выполняется в боковом и прямом положении. Обязательно выполняется рентгенограмма ТБС на наличие болезни Легга-Кальве-Пертеса (на ней мы остановимся позже), так как может иметь место сочетание патологий. В боковом положении отсутствует тень коленной чашки, в прямом — она находится в медиальном или латеральном положении. В некоторых случаях медиальный вывих коленной чашечки присутствует при разрыве передней крестообразной связки и это четко необходимо дифференцировать.
I — степень. После принудительного вывиха коленная чашечка обратно принимает нормальное положение.
II — степень. Вывихивается рукой при сгибании и иногда принимает свое правильное положение обратно.
III — степень. Надколенник находится в положении вывиха, редукция возможна.
IV — степень. Коленная чашечка постоянно находится в вывихнутом положении и сама не вправляется.

Консервативная терапия с использованием противовоспалительных препаратов может дать временный эффект. Хирургическое лечение является основным. Существуют несколько методик: ушивание капсулы, проведение удерживающей связки с фиксацией за сесамовидную кость, трохлеопластика, V-образное углубление блока, транспозиция бугристости большеберцовой кости, клиновидная реконструкция бедренной и большеберцовой кости с транспозицией бугристости или сочетание методик. Некоторые методики не рекомендуется использовать до 7-8 месяцев, например транспозицию бугристости. Каждый случай вывиха, как правило, индивидуальный и требует выбора определенной методики в зависимости от опыта специалиста. Чаще всего в нашей хирургической практике мы используем определенные комбинированные методики, с целью профилактики повторных вывихов.
Далее мы рассмотрим такую патологию, как болезнь Пертеса у собак.
Болезнь Пертеса (остеохондропатия головки бедра) — асептический некроз головки бедренной кости с последующим формированием деформирующего коксартроза.
Как самостоятельное заболевание она впервые была описана хирургами: английским Легга [Legg A. Th., 1909], французским Кальве [Calve J., 1910] и немецким Пертесом [Perthes G.G., 1910] и с тех пор называется именами этих авторов, т. е. болезнью Легга–Кальве–Пертеса.
Болезнь поражает головку бедренной кости, которая входит в вертлужную впадину таза, образуя тазобедренный сустав. В раннем возрасте появляются изолированные структурные изменения типа неинфекционного остеонекроза головки и шейки бедренной кости. С головки кости поражение переходит и на ямку сустава. Головка кости разрушается так сильно, что суставное сочленение распадается, и общая картина поражения начинает напоминать дисплазию тазобедренного сустава.
Чаще всего поражается одна конечность и только в 12-16% болезнь приобретает двусторонний процесс.
Болезнь Пертеса в основном встречается у собак мелких пород. Чаще всего у карликовых пуделей, пекинесов, французских бульдогов, мелких терьеров, шнауцеров, шпицев. Пол собаки не имеет значение.
Обычно болезнь Пертеса у собак развивается у щенков в шести-семи месячном возрасте, а клинически активно проявляется после восьми месяцев.
Клинические признаки заболевания специфичны и характеризуются проявлениями хромоты у собак. Хромота у собак может иметь хроническую и острую форму. Быстрая утомляемость, хромота после отдыха и нагрузок, уменьшение мышечной массы таза – всё это может проявляться вследствие патологии тазобедренного сустава (болезнь Пертеса).
Проявления боли в тазобедренном суставе у щенка карликовой собаки – это весьма серьезный повод для опасений и дальнейшей, более детальной диагностики.
Истинная причина развития болезни Пертеса у собак не выяснена. Большинство исследователей считает такое поражение суставов наследственным заболеванием. В последнее время доказано определённое влияние половых гормонов на возникновение и развитие болезни.
Среди не самых редких причин называют излишнюю нагрузку на поверхности сустава, которая возникает из-за слабости мышц и связок у щенков.
Часто при обследовании собак, пораженных болезнью Пертеса, одновременно обнаруживают признаки недостаточной функции щитовидной железы, гипофизарный вариант карликовости (гипофизарный нанизм), а также ахондроплазию (наследственно обусловленное изменение в процессе окостенения скелета конечностей, которое может стать причиной коротконогости). Все это свидетельствует об эндогенных, т.е. лежащих во внутренней среде организма, причинах возникновения болезни Пертеса.
В развитии болезни Пертеса различают пять стадий:
I – скрытая стадия.
Микроскопические изменения в костной ткани головки бедра, постепенно переходящие в полный некроз (отмирание) губчатого вещества кости и костного мозга. При этом хрящ, покрывающий головку, остается совершенно целым. Внешние проявления — проходящая в покое боль, небольшая хромота у собаки.
II – импрессионный перелом. Некротизированная головка бедра не способна выдерживать нагрузку и происходит субхондральный перелом с последующим уплощением и вдавливанием. Собака обычно слегка опирается при движении на больную конечность.
III – рассасывание (резорбция).Происходит медленное рассасывание некротизированных участков за счет клеточных элементов окружающих здоровых тканей. В глубину некротизированных участков начинает проникать фиброзно-хрящевая ткань. Внешние проявления характеризуются — собака практически перестает опираться на пораженную конечность.
IV – восстановление (репарация).Происходит замещение костной тканью некротизированных участков. Но форма головки деформирована и не восстанавливается. Определяется болезненность сустава у собаки с ограничениями движения.
V — конечная. Костная структура головки почти полностью восстанавливается, но форма существенно изменена. Очень редко форма головки остается близкой к шарообразной, чаще всего она принимает форму гриба или валика. Кроме того, шейка бедра укорачивается и утолщается, а иногда, совсем исчезает. Клинические проявления — пораженная конечность укорочена, атрофична. Боли в суставе у собаки почти отсутствуют, но движение резко ограниченно.
Диагностика болезни Пертеса у собак предполагает клиническое и инструментальное исследование.
Клинически оценивается вид хромоты у собак, мышечная масса области тазобедренного сустава, подвижность тазобедренного сустава.
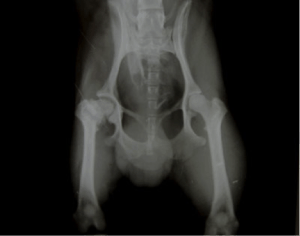
Инструментальные методы представляют собой: рентген тазобедренного сустава, артроскопию, компьютерную томографию.
Лечение болезни Пертеса консервативное и хирургическое. Консервативное предполагает использование противовоспалительной и хондропротективной терапии. К сожалению, консервативная терапия болезни Пертеса малоэффективна. Основным методом является хирургическое лечение, которое заключается в удалении изменённой части бедренной кости. Хирургическое лечение на сегодняшний день даёт хорошие результаты.
Дисплазия коленного сустава представляет собой ортопедическое заболевание коленной чашечки, которое характеризуется врожденной или приобретенной асимметрией колен, сопровождающейся характерным болевым синдромом. Развиться данное заболевание может вследствие распределения нагрузки на одну сторону тела, что через несколько лет приводит к дисплазии коленного сустава.
Дисплазия сустава в области колен образуется при изнашивании хряща, расположенного в области коленной чашечки. Следствием патологического процесса является изнашивание хряща и болевые ощущения в области колен, остановить или предотвратить которые можно при помощи своевременного лечения.
Причины
Достоверно выяснить, что именно послужило причиной отклонения в развитии коленного сустава почти невозможно. В результате наблюдений над большой группой больных удалось выяснить, что существуют предрасполагающие факторы к дисплазии суставов.
К ним относят:
- Проживание в местности с плохой экологией.
- Частые стрессы у беременной женщины.
- Неполноценное питание матери в период вынашивания ребенка.
- Вредные привычки (курение, употребление алкогольных напитков).
- Наследственная предрасположенность к дисплазии.
- Кровные браки.
- Осложнения беременности – неправильное предлежание плода, маловодие, токсикоз.
- Перенесенные инфекционные болезни в период беременности.
- Чрезмерная нагрузка на колени (чаще у спортсменов).
- Неполноценное питание.
- Гиподинамия.
- Изменения гормонального фона.
У взрослых дисплазия колена чаще возникает под действием внешних факторов и встречается очень редко. Обычно первые симптомы появляются уже в младенческом возрасте.
Причины и факторы риска заболевания
Основной причиной возникновения дисплазии принято считать генетическую предрасположенность, то есть, если в семье есть или были больные с таким диагнозом, то он может проявиться у новорожденных.
Иногда дисплазия диагностируется у членов нескольких поколений родственников.
Но не стоит забывать и о факторах риска, которые могут привести к приобретению данного диагноза даже при отсутствии наследственной предрасположенности.
Среди них выделяют следующие:
- Неправильное питание во время беременности – недостаточное поступление в организм матери витаминов, минералов и полезных веществ могут привести к неправильному формированию костно-хрящевых тканей.
- Курение и алкоголь – эти причины приводят к разрушению еще не сформировавшихся костных зон плода в утробе матери.
- Патологии во время беременности – суставы могут недоразвиться или развиваться неправильно ввиду сильного токсикоза, маловодия, неправильного положения плода или возникновении образований в полости матки (миома).
- Вирусные заболевания – воспалительные заболевания во время беременности губительно действуют на развитие всего скелетно-мышечного аппарата.
- Прием лекарственных аппаратов во время беременности – прием антибиотиков тетрациклинового ряда.
- Вредное производство и воздействие токсичных веществ.
Перечисленные факторы способны разрушать мышечные ткани, несформировавшиеся суставы, связки и кости скелета.
Симптомы
Дисплазия коленного сустава у детей чаще проявляется в раннем возрасте (до 7 лет). Колено больше других суставов подвергается травмированию и инфекционным патологиям, поэтому симптомы появляются достаточно рано. Можно выделить основные клинические признаки патологии:
Симптомы болезни обычно проявляются не изолированно, а в комплексе.
Механизм развития
Дегенеративные процессы в хрящевой и соединительной ткани приводят к нарушению формы сустава и деформации коленной чашечки. Хрящ быстро изнашивается и разрушается, развивается воспалительный процесс в синовиальной оболочке. Это провоцирует отек тканей и чрезмерную нагрузку на коленный сустав, что выражается в снижении его функциональных возможностей.
Могут появиться очаги фиброзной ткани в костях нижних конечностей. В мышцах постепенно развиваются гипотрофические процессы. Разрушительные изменения необратимы, поэтому следует как можно раньше начинать активное лечение и реабилитацию.
Диагностика
Как правило, дисплазия колена выявляется уже в раннем возрасте. Однако при стертой клинической картине первичное обнаружение патологии может происходить намного позднее.
В диагностике дисплазии колена, помимо внешнего осмотра, используют несколько диагностических методов:
- Ультразвуковое исследование сустава – поможет увидеть патологии анатомического строения.
- Рентгенография колена – позволяет визуализировать неверное расположение сочленения. Детям младше 3 лет рентгенографию не проводят.
- МРТ или КТ – для уточнения проводят томографию, при которой получают трехмерное изображение, отображающее даже малейшие патологические изменения.
- Артроскопия – проводится при необходимости уточнения диагноза.
Лечебные мероприятия
Прежде чем ответить на вопрос, как лечить рассматриваемое заболевание, необходимо отметить важность ранней диагностики дисплазии. Она увеличивает шансы на эффективную коррекцию деформированного сустава. В случае с врожденной дисплазией лечебные мероприятия начинаются с самого раннего возраста и в зависимости от степени выраженности изменения тканей, формирующих сустав, включают в себя следующие меры:
- Применение специальных ортопедических приспособлений — ортезов. Различные тургоры, шины, бандажи позволяют зафиксировать сустав в правильном физиологическом положении.
- В тяжелых случаях для коррекции деформации может накладываться гипсовая повязка, которая меняется раз в три недели на большую по длине. Это делается во избежание искусственной задержки роста новорожденного.
- Массаж.
- Лечебная физкультура.
В случае возникновения дисплазии у взрослого человека лечебная физкультура способна не только скорректировать изменение формы сустава, но и укрепить мышцы, которые также играют важную роль в удержании колена и движения им.
Хорошие результаты дает и физиотерапия. Фармакологические средства вводятся в пораженные ткани путем электро- и фонофореза. Могут использоваться теплые аппликации и грязевые обертывания.
Иногда требуется введение медикаментов напрямую в полость сустава. Это делается для улучшения структуры тканей. Так, в сочленение вводят препараты кальция, хондропротекторы, витамины и гиалуроновую кислоту.
Чтобы избавиться от боли назначают, принимают анальгетики. В зависимости от силы болезненных ощущений возможно назначение анальгетиков в виде инъекций.
При острой дисплазии необходимо исключить любую физическую нагрузку на пораженный сустав. Для этого применяются трости и костыли.
Если консервативные лечебные мероприятия не принесут результата, придется прибегнуть к хирургическим методам, например к эндопротезированию (установке искусственного сустава).
Лечение
Терапию дисплазии коленного сустава необходимо начинать сразу после постановки диагноза, так как у детей младшего возраста патологию легче скорректировать из-за податливости костной и хрящевой ткани.
В качестве медикаментозного лечения используют препараты различных групп:
- Кальцийсодержащие препараты – Кальциман Адванс, Кальций Д3 Никомед и пр.
- Хондропротекторы – Структум, Терафлекс и др.
- Гиалуроновая кислота – эффективны инъекции препарата в околосуставные ткани.
- Поливитаминные комплексы.
- Нестероидные противовоспалительные средства – устраняют болевой синдром. Применяются как в виде таблеток, так и в виде мазей и гелей. Детям допустимо дать Парацетамол или Ибупрофен. Взрослым – Нимесулид, Диклофенак, Мелоксикам.
- Стероидные средства – снимают отек, боль и явления воспаления в суставе (Преднизолон, Дексаметазон).
При болевом синдроме рекомендуется носить специальные фиксирующие ортопедические приспособления – бандажи, повязки, наколенники. Их подбирают индивидуально в зависимости от возраста больного. Детям и взрослым одинаково полезен массаж, укрепляющий мышечную ткань и стимулирующий кровообращение.
Подбирается специальная ортопедическая обувь для коррекции длины конечности. Также детям с дисплазией показан бассейн – плаванье укрепляет опорно-двигательный аппарат. Взрослые должны регулярно заниматься лечебной физкультурой.
Хирургическое лечение показано при неэффективности консервативных мер. Как правило, оно проводится во взрослом или подростковом возрасте при поздней постановке диагнозе. В ходе операции производят полную перестройку, остеотомию или замену коленного сустава на искусственный. После такого вмешательства требуется длительная реабилитация пациента.
Анатомические особенности дисплазии коленного сустава
Дисплазия – это патологическое развитие соединительной ткани. Чаще всего возникает из-за неправильного формирования еще во время внутриутробного развития плода, но может проявляться и после рождения и даже в зрелом возрасте. Изменяются размеры, формы, и даже строение ткани.
Что касается конкретно коленного сустава, дисплазия может наблюдаться в менисках хряща, связках колена и синовиальной оболочке, но при этом могут возникнуть поражения надколенника и окружающих мышц. Хрящевая ткань становится излишне эластичной, что позволяет коленному суставу изгибаться под неестественным углом и не сохранять свойственное ему положение даже при незначительных нагрузках.
Профилактика
Профилактикой дисплазии у детей следует начинать заниматься уже в период беременности. Женщина должна полноценно питаться, избегать стрессовых ситуаций, достаточно двигаться и поддерживать иммунитет в борьбе с инфекционными и вирусными болезнями.
В младенческом возрасте профилактика заключается в выполнении несложных рекомендаций:
- Регулярные профилактические осмотры у невролога и ортопеда.
- Оздоровительная физкультура и массажи.
- Проведение ультразвукового исследования при наличии подозрений на дисплазию.
При своевременно начатом лечении дисплазии коленного сустава еще в младенческом возрасте заболевание возможно скорректировать. У взрослых патология сложнее поддается коррекции и чаще требует оперативного вмешательства для восстановления полноценной амплитуды движений.
Чем опасно заболевание?
Последствия, вызванные дисплазией коленного сустава, могут быть самыми непредсказуемыми.
Если не устранить заболевание своевременно, кроме невыносимых болей может начаться изнашивание кости и ограничение подвижности сустава.
Со временем нарушается нормальное функционирование позвоночного столба, ног, тазобедренной области. Может развиться нарушение осанки, сколиоз, остеохондроз и артрит, наступление инвалидности.
К сожалению, на поздней стадии консервативное лечение уже не способно принести положительных результатов и придется прибегать к хирургическому вмешательству.
Эффективная терапия
Чем раньше выявлены признаки дисплазии колена и поставлен диагноз, тем больше шансов успешного лечения заболевания. В раннем детстве воздействие на еще неразвитые и неокрепшие хрящи более результативно.
Поэтому у младенцев применяют широкое пеленание ножек, когда обе ноги находятся в вытянутом, фиксированном состоянии. В таком положении у хрящевых соединений есть шанс восстановиться самостоятельно.
В выраженных проявлениях диагноза используют шинки, ортезы, бандажи, туторы, наколенники, иногда используют метод этапного гипсования, меняя повязку через каждые 3-4 недели.
У детей третьего года жизни чаще применяется операционное вмешательство, так как считается, что именно с этого возраста в коленном суставе могут начаться необратимые проявления. После хирургической операции назначаются восстановительные процедуры в виде массажа и ЛФК.
Консервативное лечение включает в себя как физиотерапевтические процедуры, так и медикаментозное сопровождение.
- электрофорез и фонофорез;
- парафиновые аппликации;
- грязевые обертывания;
- ультразвук;
- магнитно-лазерные процедуры.
- кальций;
- гиалуроновая кислота;
- хондропротекторы;
- комплекс витаминов;
- противовоспалительные препараты;
- обезболивающие препараты;
- сосудистые препараты.
Большое значение имеют массаж и лечебная физкультура. Они помогают укрепить связки и мышцы и вернуть суставу подвижность.
В период обострения болей ЛФК следует отменить, но занятия возобновляются сразу же, как только боли утихнут. Во время лечения следует ограничивать физические нагрузки, стараться избавиться от лишнего веса, если он есть, заниматься плаванием.
Строение суставов
Любой сустав является соединением двух или трех костей. Поверхности костей, входящих в сустав, покрыты суставным хрящом. Это обеспечивает подвижность в суставе. В суставе имеется узкий просвет между суставными эпифизами – суставная щель. Снаружи сустав покрыт специфической оболочкой – суставной сумкой. Изнутри эта сумка выстлана синовиальной оболочкой, которая вырабатывает синовиальную жидкость. Это своеобразная смазочная жидкость. Она обеспечивает скольжение и облегчает движение в суставе.
В образовании коленного сустава участвуют большеберцовая и бедренная кости. Своими суставными концами – эпифизами, они образуют сустав. Он покрыт синовиальной оболочкой. Внутри коленного сустава находятся крестообразные связки и мениски. Мениск – специфическое хрящевое образование. Он является амортизаторов и обеспечивает лучшее сопоставление суставных поверхностей.
По наружной поверхности сустава располагается мощный связочный аппарат. Мениски и связки коленного сустава обеспечивают стабильность сустава, способствуют его устойчивости к нагрузкам. Наружные боковые связки препятствуют разболтанности движений, увеличивает сопротивление к ударам и толчкам.
Все связки и капсула сустава обеспечивают его стабильное функционирование и целостность сустава.
В переднем отделе сустава расположен надколенник – коленная чашечка. Это отдельная кость, расположена в сухожилии четырехглавой мышце бедра. Задней своей поверхностью соприкасается с большеберцовой костью. Надколенник подвижен. Его можно сдвинуть вверх, вниз, в стороны.
Боковая рентгенограмма правого коленного сустава.
- бедренная кость
- бедренная кость
- медиальный мыщелок большеберцовой кости
- латеральный мыщелок большеберцовой кости
- малоберцовая кость, головка
- малоберцовая кость
- большеберцовая кость
- бугристость большеберцовой кости
- мыщелок бедренной кости, наружный
- мыщелок бедренной кости, внутренний
- надколенник
К мягкотканым элементам коленного сустава относятся в первую очередь мышцы, прикрепляющиеся своими сухожилиями к суставу:
- четырехглавая мышца бедра всеми своими частями прикрепляется к большеберцовой кости, к ее бугристости
- связка надколенника, соединяет его с бугристостью большеберцовой кости
- портняжная мышца
- тонкая мышца
- большая приводящая мышца
- двуглавая мышца бедра
- полусухожильная мышца
- полуперепончатая мышца
- трехглавая мышца голени
- подколенная мышца.
Все эти мышцы обеспечивают движения коленного сустава и его функцию.
Так же к мягкотканым элементам относятся сухожильно – связочный аппарат и суставная капсула сустава.
ОСЛОЖНЕНИЯ И ПРОГНОЗ
Несмотря на относительно медленное и постепенное течение, можно уверенно утверждать, что дисплазия коленного сустава – это такое заболевание, при котором достаточно быстро развивается деформация этого сочленения и нижних конечностей. А длительное нарушение нормального соответствия анатомических структур приводит к развитию деформирующего артроза коленного и бедренно-надколенникового сустава.
Поэтому, чем раньше выявлена дисплазия и начато лечение, тем более благоприятный прогноз.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Плоскостопие – это патологическое изменение стопы, характеризующееся уплощением различной степени ее сводов, вплоть до полного их исчезновения.
Провоцирующие факторы
- Сильный токсикоз во время вынашивания ребенка;
- Заболевания эндокринной системы и внутренних органов, инфекции и вирусы у беременной;
- Наличие вредных привычек у женщины, находящейся в положении;
- Плохое или нерациональное питание, предполагающее употребление однообразной и скудной пищи;
- Неправильное внутриутробное расположение плода;
- Лишний вес беременной;
- Вредные условия работы;
- Плохая экологическая обстановка в зоне проживания;
- Продолжительное или разовое воздействие на организм ядовитых веществ, токсинов, тяжелых металлов и радиоактивных элементов;
- Наследственная предрасположенность;
- Авитаминоз и дефицит питательных веществ в рационе беременной, приводящий к нарушению в развитии костно-хрящевого аппарата ребенка;
- Профессиональные заболевания;
- Поздняя беременность, после 40 лет;
- Родовые и послеродовые травмы.
Дисплазия опасна своими осложнениями в виде серьезных физиологических изменений позвоночника, нарушения осанки и походки, частичного или полного обездвиживания. Учитывая данный факт, при обнаружении первых симптомов или подозрений на патологический процесс, следует незамедлительно обратиться к врачу.
Симптоматика болезни
Описывая клиническую картину ДТС, стоит сказать, что некоторые проявления могут наблюдаться у детей первого года жизни. Они классифицируются, как особенности развития, не свидетельствуя о патологиях.
Описание симптоматики болезни:
- основным признаком считается асимметрия складок, ягодиц;
- обратите внимание на конечности, при ДТС одна короче другой;
- ноги, согнутые в коленях, не удается развести полностью;
- движения сопровождаются шёлком, возникает в коленном, тазобедренном суставе;
- появляется дополнительная, бедренная складка.
Основные признаки болезни оцениваются совокупно. У малыша должны присутствовать несколько симптомов, один – не считается поводом для постановки диагноза.
Оценка симптомов осуществляется при проведении планового осмотра. Если врач не может развести ножки маленького пациента, видит другие проявления ДТС, направляет на ультразвуковое исследование.
Классификация ДТС
| Предвывих | Проявляется недоразвитием головки бедренной кости, без смещения, относительно суставной впадины. |
| Подвывих | Недоразвитие головки бедренной кости, с незначительным смещением, относительно впадины сустава. |
| Вывих | Недоразвитие головки кости бедра, протекающее с полным смещением, относительно суставной впадины. |
Тяжёловым считается вывих бедра, носящий врожденный характер. Изменения чаще затрагивают одну сторону, реже наблюдается двухстороння дисплазия тазобедренного сустава. У девочек ДТС диагностируется чаще чем у мальчиков, в пять раз.
Читайте также:


