Дифференциальная диагностика ревматоидного артрита с подагрой
Ревматоидный артрит (РА) – часто встречающаяся патология (8-10 случаев из 1000). Однако существует ряд других системных соединительнотканных болезней, которые имеют сходные симптомы с РА. Процесс выявления заболевания из группы подобных называется дифференциальной диагностикой.
Болезни со сходной симптоматикой
Группа аутоиммунных заболеваний соединительной ткани, с которыми проводится дифференциальный диагноз при ревматоидном артрите, включает:
- деформирующий остеоартроз с реактивным синовиитом;
- ревматизм;
- подагра;
- системная красная волчанка;
- псориатический артрит;
- инфекционные (вирусные) артриты;
- системная склеродермия;
- анкилозирующий спондилоартрит;
- реактивные артриты.
Эти патологические процессы, как и тот, с которыми необходимо их дифференцировать, в одну из своих фаз характеризуются острым воспалением суставных и околосуставных тканей, поэтому между ними проводится дифференциальная диагностика артритов.
Диагностика

Для подтверждения или опровержения диагноза следует учитывать следующие критерии:
- поражение костных сочленений симметрично: если страдают суставы левой руки, страдают аналогичные правой руки;
- изменения необратимы: измененная в результате разрастания пануса форма суставов остается такой пожизненно;
- утренняя скованность в суставах составляет более получаса;
- характерно поражение:
- ІІ и ІІІ пальцев обеих рук в области проксимальных межфаланговых и пястно-фаланговых сочленений;
- запястий и колен;
- голеностопных суставов и локтей.
- наличие внесуставных проявлений:
- ревматоидные узелки;
- лимфаденопатия;
- висцериты.
- в анализе крови:
- наличие изменений, характерных для любых воспалительных процессов в организме;
- положительная реакция на ревматоидный фактор (HLA-B27).
- на рентген-снимке:
- эпифизарный остеопороз;
- эрозивный артрит;
- сужение суставных щелей.
На основе этих признаков проводится дифференциальная диагностика ревматоидного артрита с другими болезнями из его группы.
Описание артритов для дифференцированного диагноза с ревматоидным артритом

Для ревматизма характерно не прогрессирующее развитие артрита, а очень частые рецидивы с межприступными паузами различной длительности. Сочленения верхних конечностей поражаются несимметрично; возможен как моно- (один), так и олиго- (несколько) артрит. Околосуставные ткани припухлые, кожа над ними синюшного оттенка. Суставные изменения обратимы и исчезают в течение 2-3 дней, вместе с окончанием периода обострения.
Поражены мелкие суставы; все деформации обратимы. На фоне других симптомов:
Артритические проявления отходят на второй план.
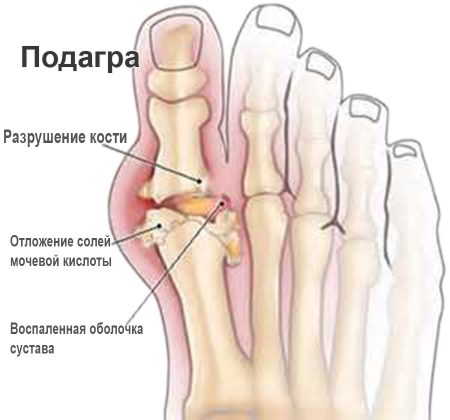
Характерная локализация для подагры – плюснефаланговый сустав І пальца. Кожа над ним раскрасневшаяся, при движении боль усиливается. Если не начать лечение своевременно, вскоре вовлекаются в патологический процесс другие суставы — симметрично или асимметрично. В суставных сумках могут прощупываться тофусы (узелки) различной величины.
В крови повышена концентрация мочевой кислоты. При отсутствии адекватного лечения и изменения образа жизни вскоре нарушается функция почек. Изменения обратимы: первоначальное функционирование и форма суставов возвращаются с выведением уратов.
За счет отека суставы приобретают форму веретена, а кожа над ними становится малинового или синюшно-багрового цвета. Помимо суставных проявлений при ПА на коже появляются псориатические бляшки, страдают производные кожи: слоятся ногти, появляется перхоть, могут выпадать волосы. Положителен анализ крови на ревматоидный фактор, присутствует рентгенологически-выраженная деструкция костной ткани.
Нарушается форма дистальных межфаланговых суставов кистей, а также мелких и крупных костных соединений нижних конечностей. Боль механического типа: не проявляется в покое и усиливается с увеличением интенсивности движений. Но при этом отсутствуют значительные нарушения их функций, за исключением тазобедренного сочленения.
Висцеропатии не характерны. Данные анализа крови соответствуют наличию в организме слабой воспалительной реакции, а то и вовсе норме. На рентгенологическом снимке – субхондральный (подхрящевой) остеосклероз, а также значительные костные выросты – проявления остеофитоза.
Имеется временная связь с перенесенным инфекционным заболеванием мочеполовой системы или кишечника – либо недолеченным, либо вообще невыявленным (вариант не составит труда установить по совокупности анализов крови, мочи, соскоба из уретры и копрограммы). Артрит возникает в течение полугода после занесения инфекции. Ревматический фактор положительный. Изменения в суставах обратимы.
Проявляется мышечно-суставным синдромом: возникает симметричный полиартрит и периартрит, в результате наблюдаются сгибательные контрактуры. Все это сопровождается миозитом и псориатическим поражением кожи – плотным отеком лица и кистей, затрудняющим движения, в том числе и мимических мышц (возникает симптом маскообразного лица). Такие же фиброзные изменения происходят во внутренних органах: ЖК тракта, почках, кровеносных сосудах и др. В крови повышено содержание гамма-глобулина.
Поражение суставов асимметрично, в основном страдают мелкие сочленения. Воспаляются суставные связки, околосуставные ткани. Лечение основного заболевания – антибактериальная или противовирусная терапия – быстро устраняет суставные проявления.
Методы исследования, которые необходимо провести для подтверждения или опровержения диагноза:
- общий анализ крови (на выявление воспалительных явлений: повышения количества лейкоцитов и сдвига лейкоцитарной формулы);
- биохимический анализ крови (на наличие ревматического фактора HLA-B27);
- анализ мочи и копрограмма (на выявление инфекции или ее последствий);
- рентгенологический снимок беспокоящих костных соединений (для выявления наличия/отсутствия выростов, фиброзных процессов, остеопороза и др.).
Похожие темы научных работ по клинической медицине , автор научной работы — Владимиров С. А., Елисеев М. С., Раденска-лоповок С. Г., Барскова В. Г.
Дифференциальная диагностика ревматоидного артрита и подагры
С.А. Владимиров, М.С. Елисеев, С.Г. Раденска-Лоповок, В.Г. Барскова
ГУ Институт ревматологии РАМН, Москва
И действительно, впервые возникший моноартрит типичного сустава стопы может представлять диагностическую сложность. Дифференциальный диагноз приходится проводить с инфекцией мягких тканей, бурситом большого пальца стопы, септическим и травматическим артритами, псориатическим артритом, псевдоподагрой [6].
Диагностические трудности могут возникать и при определении генеза подкожных узлов, наиболее часто выявляемых именно при подагре и РА [7].
Представляем описание клинического наблюдения РА и гиперурикемии.
Больная А., 56 лет, поступила в клинику ГУ Института ревматологии РАМН в январе 2008 г. При поступлении предъявляла жалобы на боли в мелких суставах кистей, лучезапястных, плечевых, припухлость голеностопных суставов, утреннюю скованность в течение 2 ч, чувство онемения в пальцах кистей.
Считает себя больной с 1998 г., когда впервые появились боли и припухлость в голеностопных, коленных суставах, лим-фостаз правой голени. Была осмотрена терапевтом поликлиники, поставлен диагноз деформирующего остеоартроза. По данным лабораторных исследований, СОЭ 33 мм/ч, РФ 1:180. Назначены нестероидные противовоспалительные препараты (НПВП), делагил 250 мг/сут, внутрисуставное введение глю-кокортикоидов (4 инъекции в коленные суставы), отмечен положительный эффект. После внутрисуставных инъекций болевой синдром был купирован, полностью регрессировали артриты коленных суставов, изчезли признаки лимфостаза. К1999 г. отмечалось постепенное нарастание болей в коленных и голе-
ностопных суставах, присоединились боли, припухлость мелких суставов кистей, лучезапястных суставов, продолжительность утренней скованности в суставах увеличилась до 4 ч. Тогда же терапевт по месту жительства впервые поставил диагноз РА. Был назначен преднизолон 30 мг/сут с постепенным снижением дозы (по 1/4 таблетки раз в 10 дней), делагил 250 мг/сут, больная продолжала прием НПВП (диклофенак 100 мг/сут). При снижении дозы преднизолона до 5мг/сут отмечалось нарастание активности заболевания — стойкие артриты лучезапястных, коленных суставов, мелких суставов кистей, СОЭ 30 мм/ч. В марте 2000 г. проведено стационарное лечение в клинике Института ревматологии РАМН и был поставлен диагноз: РА, серопозитивный полиартрит, активность 2, стадия 2Б, ФН2. Продолжена терапия преднизолоном (доза препарата увеличена до10 мг/сут) в сочетании с метотрексатом по 15мг/нед и диклофенаком по 100мг/сут. Отмечено существенное уменьшение числа болезненных и припухших суставов. В течение всего года боль в суставах почти не беспокоила, продолжительность утренней скованности не превышала 30—60 мин. В 2001 г. в связи с развитием стойких артритов коленных суставов и повышением СОЭ до 30—40мм/ч больная была госпитализирована по месту жительства. Во время стационарного лечения впервые выявлено повышение сывороточного уровня мочевой кислоты (МК) до 7,3 мг/дл, на основании чего диагностирована подагра и назначен аллопуринол в дозе 100мг/сут, который больная принимала нерегулярно и самостоятельно прекратила лечение через 3 мес. Учитывая стойкие артриты коленных суставов, в 2002 г. в Институте ревматологии РАМН была проведена синовэктомия правого коленного сустава, в 2003 г. — синовэктомия левого коленного сустава. С 2003 г. активность заболевания оставалась минимальной, боли в суставах возникали эпизодически, уровень СОЭ 10—15 мм/ч. Терапия преднизолоном 10 мг/сут, метотрексатом 15 мг/нед, диклофенаком 100 мг/сут продолжалась. Летом 2007 г. отмечено транзиторное увеличение активности заболевания (артриты лучезапястных, проксимальных межфаланговых суставов, скованность в течение всего дня). Кроме того, выявлен быстрый рост подкожных узлов, которые терапевт поликлиники расценил как подагрические тофусы. По рекомендации врача возобновлен прием аллопуринола в дозе 100 мг/сут, который пациентка принимала регулярно в течение года. Из анамнеза также известно, что с 2006 г. АД поднималось до 200/100 мм рт. ст., в связи с чем принимала энап 20 мг/сут, атенолол 25 мг/сут. Менопауза наступила в 52 года.
При осмотре состояние удовлетворительное, гиперстенического телосложения. Рост 165 см, масса тела 80 кг, индекс массы тела (ИМТ) — 29,4 кг/м2. Кожа и слизистые оболочки чистые. Гипотрофия межкостных мышц кистей. При пальпации выявлены припухлость, болезненность правого лучезапястного, голеностопных суставов, болезненность плечевых, лучезапястных, левого височно-нижнечелюстного, голеностопных суставов. Обнаружены множественные под-
Рис. 1. Множественные подкожные узелки в области пястно-фаланговых суставов у больной А., 56лет (описание в тексте)
Рис. 2. Гистологическая картина подкожного узла у той же больной (описание в тексте)
кожные узелки различной плотности, размером от 2,5-1-0,5 до 0,5-0,3-0,4 см на разгибательной поверхности обоих предплечий, кистей, в области 2 пястно-фаланговых суставов слева и справа (рис. 1).
Дыхание везикулярное, хрипов нет. Тоны сердца приглушены, систолический шум на верхушке. ЧСС 59 в минуту, АД 140/80 мм рт. ст. Живот мягкий, безболезненный при пальпации. Печень не выступает из-под края реберной дуги, безболезненна при пальпации. Селезенка не пальпируется. Визуально область почек не изменена, симптом поколачивания отрицательный с обеих сторон. Щитовидная железа не увеличена.
По данным лабораторных исследований, СОЭ 4 мм/ч, сывороточный уровень МК — 244,2 мкмоль/л, креатинина — 60,6мкмоль/л, СРБ — 00,3мг%, РФ — 1:320 (латекс-тест).
На рентгенограммах кистей и дистальных отделов стоп: мягкие ткани утолщены, уплотнены в области ряда суставов, определяются периартикулярные точечные обызвествления. Отмечаются выраженный околосуставной пороз, многочисленные кистовидные просветления костной ткани, эрозии, более выраженные в костях левого запястья, сужение щелей ряда суставов, остеофиты и единичные подвывихи.
Проведена пункция правого коленного сустава. Получено 20 мл синовиальной жидкости. Результаты анализа синовиальной жидкости: светло-желтая, прозрачная, вязкая. Муци-новый сгусток плотный. Цитоз 2,0 -10 9/л; фагоциты не выяв-
лены. Синовиоцитограмма: гранулоциты — лимфоциты 74%, моноциты 13%, синовиоциты 2. Кристаллы уратов и пирофосфаты кальция не обнаружены. Общий белок 24,6 г/л, РФ 1:20, СРБ 0,2мг%.
С диагностической целью проведена биопсия подкожного узла. Получены 2 фрагмента мягкоэластической ткани белесовато-розового цвета размером 2,5x1x00,5 и 1,5х1х0,5 см, узловатого вида, дольчатого строения. Гистологический препарат представлен зрелой соединительной тканью с наличием большого количества неправильной формы очагов фибриноидного некроза, окруженных демаркационной воспалительной линией из лимфоцитов и гистиоцитов. Последние местами расположены в виде частокола. Встречаются многоядерные клетки. Отложение солей МК не выявлено. Заключение: ревматоидный узел (рис. 2).
Учитывая низкую клинико-лабораторную активность заболевания, продолжена терапия метотрексатом 15 мг/нед и диклофенаком 100 мг/сут. Аллопуринолл отменен.
Наличие у больных ревматическими заболеваниями нарушений обмена МК — не редкость. Примером может служить частая ассоциация гиперурикемии с псориазом и псо-риатическим артритом, остеоатрозом (ОА), РА, системной красной волчанкой, системной склеродермией. Описаны также сочетания собственно подагры с указанными выше ревматическими заболеваниями, чаще с ОА и реже с РА и системными болезнями [8, 9]. В связи с этим большое значение имеет возможность применения диагностических методов, позволяющих поставить правильный диагноз.
Известно, что подагрический артрит сопровождается наличием в синовиальной жидкости и суставных тканях кристаллов МУН, обнаружение которых является абсолютным диагностическим критерием и считается золотым стандартом диагностики подагры [10—12]. На этом основаны и современные рекомендации по диагностике заболевания, которые предполагают обязательное подтверждение диагноза определением кристаллов МУН в синовиальной жидкости или тофусе [2, 3].
Решающим диагностическим методом в ряде случаев может являться морфологическое исследование подкожных узловых образований, которое было проведено у нашей пациентки. У больных подагрой подкожные узлы (тофусы), образуются преимущественно в зоне конгломератов кристаллов МУН [7], и их обнаружение является одним из клинических критериев заболевания [2, 3]. Для тофусов характерна плотная консистенция, наиболее часто они выявляются в области суставов и окружающих их мягких тканей, ушных раковин, размеры их могут варьировать от едва заметных глазу до огромных. Не менее часто выявляются узловые образования (ревматоидные узелки) и при РА. Ревматоидные узелки — один из самых частых внесуставных признаков РА, их размеры колеблются от нескольких миллиметров до 3—4 см. Обычно они расположены в подкожной клетчатке, причем особенно часто в местах, подверженных давлению и травма-тизации. Излюбленной локализацией ревматоидных узелков является область локтевого сустава и разгиба-тельная поверхность предплечья. Нередко они могут располагаться на кистях рук в области межфаланговых и пястно-фаланговых суставов, а также в мягких тканях подушечек пальцев и на ладонях. По консистенции они напоминают плотную резину [13]. У многих больных узелки
подвижны в подкожной клетчатке, однако весьма часто они плотно фиксированы к подлежащей надкостнице или к фасциям и сухожилиям. Без сомнения, тофусы и ревматоидные узелки существенно различаются. Однако несмотря на клинические отличия, при диагностике ревматоидных узелков и подкожных подагрических тофусов могут возникать трудности, например, когда ревматоидные узелки имеют большие размеры или каменисто-твердую консистенцию [13]. В нашем случае наличие большого количества узелков, их быстрый рост, нехарактерная для РА локализация осложняли их дифференцирование, что привело к диагностической ошибке.
Необходимо помнить, что сочетание двух болезней — РА и подагры — считается казуистическим в связи с фактом ингибирования кристаллообразования ревматоидной синовиальной жидкостью [6, 14]. В то же время высокий уровень гиперурикемии может оказать иммуносупрессивное влияние на РА, так как РФ у этих пациентов обычно снижен.
[15]. В литературе мы встретили около 40 описаний сочетания РА и подагры. Основанием для постановки двух диагнозов является выявление диагностических признаков обеих болезней: кристаллов МУН и ревматоидных узелков.
К сожалению, в клинической практике суждение о заболевании зачастую основано лишь на косвенных признаках, интуиции и личном опыте врача. Вместе с тем пренебрежение давно разработанными и внедренными в практику методами диагностики может привести, как в описанном случае, к ошибочному диагнозу и назначению неадекватной терапии. Безусловно, рутинное использование некоторых методов диагностики не всегда оправдано и доступно, но в ряде случаев это единственный способ избежать диагностических ошибок.
Считаем, что идентификация кристаллов МУН в различных тканях и средах должна являться важнейшим звеном диагностики подагры и ее дифференциации от других ревматических заболеваний.
1. Насонова В.А., Барскова В.Г. Ранние диагностика и лечение подагры — научно обоснованное требование улучшения трудового и жизненного прогноза больных. Науч-практич ревматол 2004; 1: 5—7.
2. Wallace S.L., Robinson H., Masi A.T. et al. Preliminary criteria for the classification of the acute arthritis of gout. Arthritis Rheum 1977; 20: 895—900.
3. Zhang W., Doherty M., Pascual E. et al. EULAR evidence based recommendations for gout. Ann Rheum Dis 2006 Oct; 65(10): 1301 — 11.
4. Барскова В.Г., Насонова В.А.,
Якунина И.А. и др. Ретроспективный анализ причин поздней диагностики подагры. Клин геронтология 2004; 6: 12—7.
5.Барскова В.Г. Дис. . д-ра. мед. наук М., 2006.
6. Барскова В.Г., Насонова В.А. Дифференциальная диагностика подагрического артрита и методы его купирования. РМЖ 2004; 12: 6(206): 399-403.
7. Moore C.P., Willkens R.F. The subcutaneous nodule: its significance in the diagnosis of rheumatic diseases. Semin Arthr Rheum 1977; 7: 63—79.
8. Босманский К., Ондрасик М. Уровень мочевой кислоты в сыворотке у здоровых людей и у пациентов с различными ревматическими болезнями. Тер арх 1987; 59(4): 22-5.
9. Kuo C.F., Tsai W.P., Liou L.B. Rare copresent rheumatoid arthritis and gout: comparison with pure rheumatoid arthritis and a literature review. Clin Rheumatol 2007 Dec 7 [Epub ahead of print].
10. Carty D.J. Crystals and arthritis. Dis
Mon 1994; 40(6): 255—99.
11. Pascual E., Batlle-Gualda E., Mertines A. et al. Synovial fluid analysis for diagnosis of intercritical gout. Ann Intern Med 1999; 10: 756—9.
12. Perkins P., Jones A. Gout. Ann Rheum Dis 1999; 58: 611—6.
13. Сигидин ЯА, Гусева Н.Г., Иванова М.М. Диффузные болезни соединительной ткани. М.: Медицина, 2004; 91-2.
14. Baker D.L., Stroup J.S., Gilstrap C.A. Tophaceous gout in a patient with rheumatoid arthritis.J Am Osteopath Assoc 2007 Dec; 107(12): 554—6.
15. Bachmeyer C., Charoud A., Mougeot-Martin M. Rheumatoid nodules indicating seronegative rheumatoid arthritis in a patient with gout. Clin Rheumatol 2003;
ских наук Л.Я. Рожинская, заведующая отделением нейроэндокринологии и остеопатий Эндокринологического научного центра Минздравсоцразвития РФ, председатель Московского общества по ОП, рассказала о простых мерах, которые могут предотвратить или смягчить проявления этого заболевания: «Про-
филактика ОП — это активный образ жизни и употребление достаточного количества кальция и витамина О. Источник кальция — в основном молочные и кисломолочные продукты. Однако рацион современного человека не настолько сбалансирован, чтобы содержать суточную норму кальция и витамина О. В этой ситуации помогут современные кальцийсодержащие препараты, эффективность которых доказана во многих исследованиях.
Так, данные недавно проведенного в различных регионах России многоцентрового исследования привела доктор медицинских наук, старший научный сотрудник Центра профилактики ОП Минздрав-соцразвития РФ отдела эпидемиологии и генетики ревматических заболеваний Института ревматологии РАМН Н.В.Тороп-цова. Как показали результаты исследования, только у 7% населения после 45 лет имеется достаточный уровень витамина Б и у 3% — достаточный уровень кальция в крови. «Отмечу также, — сказала Наталья Владимировна, — что в группе женщин, которым были даны рекомендации по правильному питанию, уровень кальция в крови увеличился лишь до 134 мг, а в группе женщины, принимавших кальцийсодержащие препараты, он нормализовался. ОП — это болезнь цивилизации. Повыше-
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
ГУ Институт ревматологии РАМН, Москва
П одагра – системное тофусное заболевание, развивающееся в связи с воспалением в органах и системах в местах отложения кристаллов моноурата натрия у людей с гиперурикемией (ГУ), обусловленной внешнесредовыми и/или генетическими факторами (В.А. Насонова, В.Г. Барскова, 2003). Подагрический артрит был хорошо известен еще врачам античного периода, наиболее яркое описание симптоматики острого подагрического приступа принадлежит английскому врачу Сиденгаму. Окончательно выделил подагру как самостоятельную болезнь другой клиницист – Гарро, который отделил хронический подагрический артрит от ревматоидного.
Перед тем как обсуждать дифференциальную диагностику подагры, хотелось бы еще раз напомнить и перечислить те объективные трудности, которые хорошо известны ревматологам, имеющим опыт по наблюдению за такими пациентами. Во–первых, это особенности течения болезни. Так, артрит при подагре достаточно долго имеет доброкачественный характер даже без лечения. Единичные атаки, хотя и болезненные, быстро купируются нестероидными противовоспалительными препаратами (НПВП) или анальгетиками. Обычно при расспросе больных выясняется, что единожды прописанный врачом препарат принимается при каждом обострении до тех пор, пока не перестает быть эффективным, либо частые обострения артрита нарушают трудоспособность, либо возникающие побочные эффекты препаратов лимитируют дальнейший их прием и т.д. Во–вторых, имеют значение характерологические особенности больных, которые демонстрируют крайне низкий уровень послушания врачу и приверженности систематическому лечению. Очевидно, это обусловлено половым диморфизмом болезни: подагрой страдают в основном мужчины социально активного возраста (45–50 лет). Наконец, излишняя алкоголизация этих больных общеизвестна и указывается не только как причина усугубления гиперурикемии, но и как причина неэффективности аллопуринола: этанол затрудняет метаболизм аллопуринола в активные формы.
Говоря о проведении дифференциального диагноза подагры, нельзя не остановиться на современных классификационных критериях подагры, рекомендованных для использования ВОЗ в 2000 году (табл. 1). Классификационные критерии состоят как бы из двух частей – достоверных критериев подагры как болезни и клинико–лабораторно–рентгенологических признаков, способствующих раскрытию подагрического характера артрита. Таким образом, критерии помогают устанавливать не только достоверный диагноз подагры как тофусной болезни, но одновременно распознавать острый подагрический артрит в самом начале болезни.
Следующим в дифференциальном поиске стоит септический артрит, который напоминает подагрический, характеризуясь практически обязательным развитием гиперемии, гипертермии, выраженной отечности, боли и нарушением функции. Септический артрит сопровождается лихорадкой, что может отмечаться и при подагрическом артрите, однако при последнем редко отмечается повышение СОЭ и увеличение количества лейкоцитов крови, исключительно при позднем полиартикулярном хроническом течении. Септическое поражение суставов чаще отмечается именно в практике ревматолога. Можно выделить две основные причины возникновения септического артрита, которые на практике тесно друг с другом связаны. С одной стороны, септический артрит может быть следствием неоднократных внутрисуставных введений лекарственных препаратов при ревматоидном артрите и остеоартрозе, чаще в коленные суставы (хотя гематогенный вариант инфицирования сустава также известен и не ассоциируется с непосредственным терапевтическим воздействием на сустав, а в этом случае может поражать любой сустав). С другой стороны, он является вторичным осложнением при аутоиммунных процессах, связанных с иммуносупрессивной терапией. Необходимо представлять, что данные виды артритов – травматический и септический – дифференцируются с подагрическим исключительно по выраженности воспалительных явлений, но не по частоте встречаемости в практике ревматолога.
Проведение дифференциальной диагностики с другой микрокристаллической артропатией, пирофосфатной артропатией (ПАП) обусловлено тем, что в том и другом случаях поражаются люди среднего и пожилого возраста, однако чаще ПАП – удел женского пола. Описано обнаружение обоих видов кристаллов у одного и того же больного. Провоцирующим фактором также может явиться травма. В 90% случаев ПАП наиболее поражаемыми суставами являются коленные, плечевые и мелкие суставы кистей. Если с подагрой ассоциируется артрит ПФС первого пальца, то с ПАП – артрит коленного сустава. Примечательно, но начало подагры с артрита коленных суставов не является казуистикой, особенно при наличии предыдущих травм, и, наоборот, псевдоподагра (вовлечение ПФС при ПАП) встречается у 2 из 50 больных. Вовлечение мелких суставов кистей при подагре наблюдается чаще на поздней стадии болезни. Плечевые же суставы при подагре можно считать суставами исключения даже на поздних стадиях болезни.
Воспалительные эпизоды в суставах, в меньшей степени напоминающие подагру, но также вовлекающие в процесс ПФС первого пальца могут отмечаться при остром кальцифицирующем периартрите. Депозиты аморфных гидроксиаппатитов, формирующиеся в острой стадии в связках или суставной капсуле, могут в дальнейшем исчезать. Атаки артрита тем не менее могут повторяться. Чаще кальцифицирующий периартрит встречается у женщин либо у пациентов с уремией, находящихся на гемодиализе. Наиболее часто поражаемые суставы в основном крупные: плечевые, тазобедренные, коленные.
Проведение дифференциального диагноза с ревматоидным артритом актуально в двух случаях. В случае моноартикулярного начала ревматоидного артрита изолированное поражение коленного и локтевого сустава может потребовать проведения дифференциального диагноза с подагрой. Как правило, больших трудностей эта клиническая ситуация не представляет. Во–первых, получение значительного количества синовиальной жидкости из крупного сустава позволит выполнить не только поляризационную микроскопию в целях поиска кристаллов, но и полноценного анализа, включающего ревматоидный фактор. Дополнительным критерием при недоступности анализа синовиальной жидкости может явиться критерий ex juvantibus: назначение НПВП или глюкокортикоидов внутрисуставно полностью купирует подагрический артрита (в отличие от ревматоидного).
Дегенеративные болезни суставов и подагра чаще сочетаются у одного больного (особенно пожилого), что требует проведения дифференциальной диагностики. Узлы Бушара или Гебердена не столько симулируют тофусное поражение пальцев, сколько вовлекаются в микрокристаллическое воспаление у пожилых больных. При изолированном остеоартрозе осмотр и исследование синовиальной жидкости выявляют минимальные воспалительные явления. Синовиальная жидкость может содержать отличные от моноурата натрия кристаллы – жидкие кристаллы липидов и пирофосфаты.
Достаточно актуальным является дифференциальный диагноз подагры с анкилозирующим спондилоартритом (АС). Наличие таких признаков, как мужской пол, частое вовлечение суставов нижних конечностей, моноартикулярное поражение, внезапность возникновения артрита, может симулировать подагру. Однако признаки, отличающие подагру от АС, являются достаточно яркими, хорошо описываются больными и делают клиническую картину АС хорошо узнаваемой: боли в позвоночнике со скованностью и ограничением движения, уменьшение экскурсии грудной клетки, ночные боли в нижней части спины с иррадиацией в ягодичные мышцы. Рентгенологическое исследование при этом выявляет картину сакроилеита. Почти у 90% больных определяется HLA–B27. Признаком, отличающим артрит при АС от подагрического, является его большая длительность (от нескольких недель, до нескольких месяцев) и не такой яркий терапевтический эффект НПВП, как при подагре.
Дифференциальный диагноз с синдромом Рейтера также обусловлен поражением в основном лиц мужского пола, вовлечением суставов нижних конечностей, преимущественно крупных, хотя могут вовлекаться и мелкие суставы стопы, симулируя острый подагрический артрит. Другие признаки из триады симптомокомплекса Рейтера – уретрит и конъюнктивит, предшествующие артриту – легко выявляются анамнестически. Опять–таки течение артрита склонно к более затяжному варианту, чем при подагре.
В любом случае данные анамнеза, особенно правильная их трактовка (табл. 3 и 4), и исследование синовиальной жидкости могут значительно облегчить проведение дифференциального диагноза.
Острый приступ подагрического артрита (особенно в начале заболевания) не представляет терапевтических трудностей, так как может купироваться даже самостоятельно. В начале болезни ответ на противовоспалительную терапию может считаться, как мы уже упоминали ранее, признаком ex juvantibus. Ранее быстрый эффект от колхицина так и считался дополнительным диагностическим признаком, однако таковой отмечается в случае назначения его в первые сутки и даже первые часы после развития приступа. Стандартный метод применения колхицина состоит в назначении 0,5 мг препарата каждый час, лечение проводят до наступления эффекта, обычно до развития побочных реакций (рвота, диарея, понос) или достижения максимальной дозы (не более 6 мг за 12 часов). В литературе последних лет распространенный алгоритм лечения колхицином до наступления диареи подвергается критике и поднимается вопрос о более осторожном его назначении в стандартных дозах в связи с тем, что жизнеугрожающая интоксикация может отмечаться у пациентов с поражением почек даже при применении режима низких доз. Для того чтобы негативный эффект колхицина не превысил его лечебный эффект, доктору не рекомендуется назначать колхицин пациенту, которого он видит впервые и не успел исследовать функцию почек (в частности, клиренс креатинина), тем более если перед ним пожилой пациент.
В настоящее время нестероидные противовоспалительные препараты (НПВП) являются наиболее широко применяемой группой выбора, пришедшей на смену колхицину, в терапии острого приступа подагры. Для успешного и безопасного применения неселективных НПВП необходимо помнить, что, помимо влияния на желудочно–кишечный тракт (НПВП–гастропатия), они могут быть причиной функциональных повреждений почек, а также вызывать нежелательные подъемы артериального давления, что приобретает особое значение у больных подагрой, заведомо скомпрометированных высокой частотой гипертензии и нефропатии. В длительных наблюдениях за больными подагрой было показано, что именно НПВП, наряду с такими факторами, как артериальная гипертензия и сахарный диабет, имеют значение в формировании хронической почечной недостаточности.
Диклофенак натрия и индометацин в дозах до 200 мг в сутки достаточно длительное время являются наиболее часто применяемыми препаратами. В последнее время появились данные о высокой эффективности диклофенака калиевой соли (Раптен рапид) при подагрическом артрите. По данным Шостак Н.А., препарат показал высокую эффективность и переносимость в терапевтических дозах, побочные эффекты не были отмечены ни у одного больного, что свидетельствует о хорошей переносимости терапевтических доз Раптена рапида. К концу недели приема Раптена рапида значительное снижение интенсивности болевого синдрома отмечалось у 80% обследованных больных. Удовлетворительные показатели индекса функциональной недостаточности наблюдались к концу 7–дневного курса лечения у 86% больных.
Особые надежды в последнее время возлагаются на селективные ингибиторы ЦОГ–2. Получены данные, говорящие о высокой эффективности и безопасности нимесулида в виде растворимой гранулированной формы в саше в общепринятой дозе – 200 мг (100 мг два раза в день).
Хороший эффект применения глюкокортикоидов (ГК) при остром приступе известен давно, считается безопасным методом и показан при невозможности применения НПВП или колхицина из–за непереносимости препаратов, наличия почечной недостаточности, язвенного поражения ЖКТ. ГК применяются различными способами: наиболее популярно – внутрисуставное введение их, однако частота парентерального применения также неуклонно увеличивается. Эффект от их введения бывает быстрым и стойким, даже при применении единичных внутримышечных доз или внутривенном введении. Но, безусловно, по нашим наблюдениям, ГК являются препаратами выбора при полиартикулярном хроническом подагрическом артрите. В этих случаях можно рекомендовать внутривенное введение метипреда в дозах 250–500 мг однократно или двукратно в зависимости от количества вовлеченных в процесс суставов. Такая тактика обеспечивает быстрый и стойкий противовоспалительный ответ, сочетающийся с урикозурическим эффектом и хорошей переносимостью.
Подводя итог, хотелось бы подчеркнуть, что тщательный сбор анамнеза, внимательный осмотр больного при знании диагностических критериев не только подагры, но и вообще основных ревматических болезней, сопровождающихся поражением суставов, диагноз подагры в подавляющем большинстве случаев не вызывает затруднений. Что касается лечения приступа подагрического артрита, то знание особенностей препаратов выбора и их противопоказаний обеспечивает быстрое и безопасное его купирование.
Читайте также:


