Деформирующий остеоартроз таранно пяточного сустава
Артроз стоп часто остается не выявленным. Любой дискомфорт в области пятки связывают с образованием шпоры, и на этом обычно беспокойство о собственном здоровье заканчивается. Но проблема может скрываться намного глубже, как в прямом, так и переносном смысле. Локализуется патология между пяточной и таранной костями и определяется, как нарушение целостности таранно-ладьевидного сустава.
Общая характеристика
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Свое название это сочленение получило из-за места расположения. Таранно-пяточный ладьевидный сустав представляет собой соединение таранной, пяточной и ладьевидной костей.
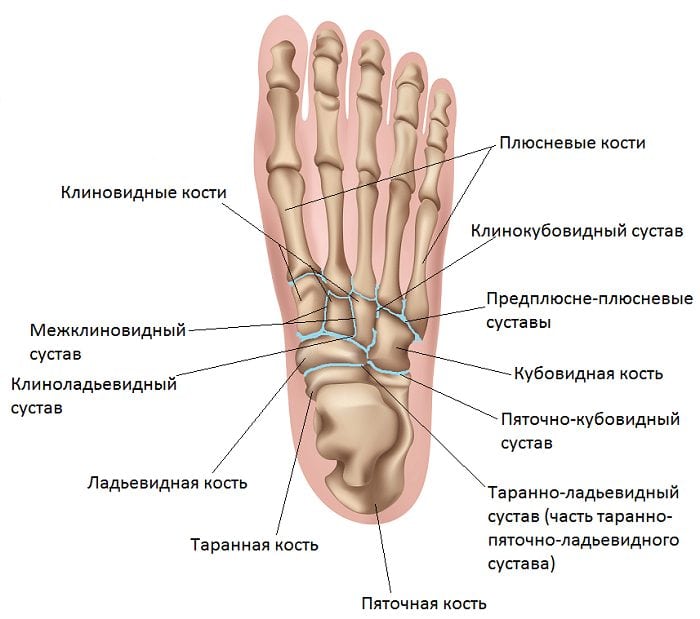
Место расположения таранной кости – пяточная кость и дистальный конец голени. Если говорить иначе, то она представляет собой некий мениск. Ее тело и головка заключаются в шейку. Пяточная кость, сплюснутая с боков и удлиненная по своей форме, сосредотачивается в задне-нижней зоне предплюсны. Во всей стопе она имеет самый большой размер. Костная структура содержит два суставных блока для сочленения с кубовидной и таранной костями. И, наконец, ладьевидная – располагается внутри ступни. Она имеет бугристый внутренний край, что определяет высоту подъема стопы. Задний суставной блок соединяется с таранной костью.
Весь таранно-пяточный сустав имеет шарообразную форму, что обеспечивает ему достаточную функциональность в соединении с подтаранным сочленением. Образуется комбинированная подвижность внутри стопы, позволяющая ей совершать вращение вокруг собственной оси. Прочность костного соединения обеспечивается за счет мощной межкостной таранно-пяточной связки.
Причины развития артроза сустава
Каждый человек когда-либо получал травмы голеностопа. Если они повторяются систематически, то возможно развитие артроза таранно-пяточного ладьевидного сустава. Такой диагноз можно приобрести уже после 20 лет, когда на еще растущий организм приходятся чрезмерные нагрузки. Если учесть, что после получения образования человек начинает вести малоподвижный образ жизни, у него появляется лишний вес — провоцирующий заболевание фактор.
С возрастом риски развития патологического состояния ног существенно возрастают. Это происходит из-за изнашивания суставных поверхностей, нарушения процессов метаболизма, ухудшения общего состояния, заболеваний эндокринной системы и прочих признаков старения.
Возникновение артроза может быть спровоцировано воспалительными процессами, протекающими в организме. В эту категорию негативных факторов относятся ревматоидный артрит, болезни хрящей и связок, хронические воспаления сухожилий, полиартрит.
Дисплазия костных сочленений стопы — следующая причина дистрофии. Врожденные или приобретенные заболевания, связанные с нарушением строения и функционала костных соединений стоп, как и плоскостопие, часто становятся причиной механических травм, воспалений и дегенеративных изменений в хрящевой ткани и сухожилиях.
Ушибы, вывихи и переломы тоже повышают риски получить артроз таранно-ладьевидного сочленения. Негативно влияют на здоровье ног аутоиммунные патологии. Провоцирующие заболевание факторы — ношение тесной, неудобной обуви, систематическое переохлаждение нижних конечностей, наследственная предрасположенность к дегенерации костных и хрящевых структур.
В группу риска входят профессиональные танцоры и спортсмены, женщины, предпочитающие высокий каблук плоской подошве, люди, имеющие в своем анамнезе заболевания костно-хрящевого аппарата. Сюда же относят пожилых пациентов, всех тех, кто имеет лишний вес и чей род деятельности связан с чрезмерными нагрузками на ноги.
Симптомы патологии
Признаки заболевания зависят от стадии его развития. Для артроза 1 степени характерны такие симптомы, как дискомфорт в области ступни, переходящий в слабую боль. Воспаление распространяется на плюсневые и таранно-ладьевидные суставы. После длительных пеших прогулок в стопе ближе к пятке появляется ощущение дискомфорта. После непродолжительного отдыха признаки патологии исчезают.
Если в ногах появились первые признаки заболевания, следует обратиться к ортопеду или ревматологу за консультацией. Чем раньше выявлена болезнь, тем больше шансов избавиться от нее.
Для 2 степени артроза таранно-пяточного сустава присущи более выраженные признаки. После пеших прогулок возникает умеренная, но терпимая боль в области стопы, для устранения которой требуется больше времени на отдых. Периодически в сочленении появляются воспалительные процессы, сопровождаемые отеком и повышением температуры тканей в области повреждения. При пальпации боль значительно усиливается. При артрозе 2 степени может наблюдаться ограничение подвижности в стопе.
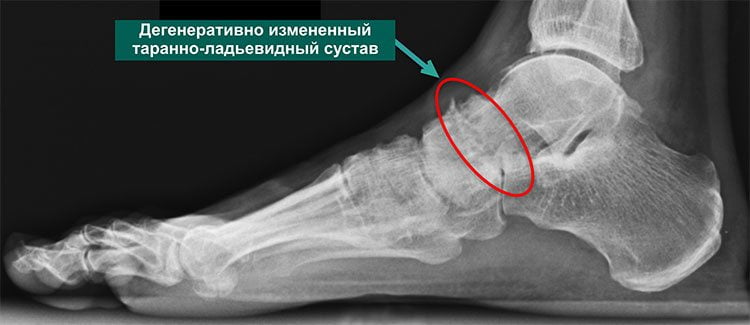
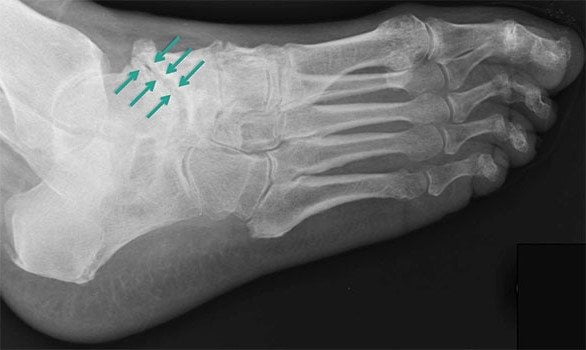
Третья стадия характеризуется сильной, нестерпимой болью, которая не проходит даже в состоянии покоя. Она распространяется на расположенные вблизи ткани, поэтому определить место локализации основного болевого очага сложно. На снимке хорошо визуализируется полное разрушение хряща и сильное уменьшение межкостного просвета. В этой стадии заболеванию присуща хроническая форма.
Признаки развития артроза таранно-пяточного ладьевидного сустава:
- выраженный отек нижних конечностей;
- боль различной интенсивности в зависимости от степени болезни;
- иррадиация неприятных ощущений в лодыжку или фаланги пальцев;
- скованность и ограничение подвижности в стопе;
- повышение утомляемости при ходьбе;
- появление хруста и щелчков при вращении ноги;
- деформация свода стопы, формирование остеофитов;
- обездвиживание фаланги большого пальца.
Запущенная форма артроза таранно-пяточного сустава чревата развитием серьезных осложнений и приводит к инвалидности больного.
Методы диагностики
Артроз таранно-пяточного ладьевидного сустава диагностируется во время осмотра у врача. Специалист опрашивает больного, пальпирует место повреждения и обращает внимание на характерные для патологии визуальные признаки.
- Из-за болей в стопе при ходьбе человек неосознанно переносит массу тела на переднюю ее часть, где неприятные ощущения меньше. У него меняется походка.
- При осмотре подошвы в области большого пальца образуются мозолистые натоптыши.
Коварство болезни состоит в том, что характерная для него симптоматика очень похожа на признаки других патологий стоп: перелом или трещина стопных костей, подагра. Поэтому, чтобы не пропустить артроз на начальном этапе развития, пациенту назначают следующие методы диагностического исследования:
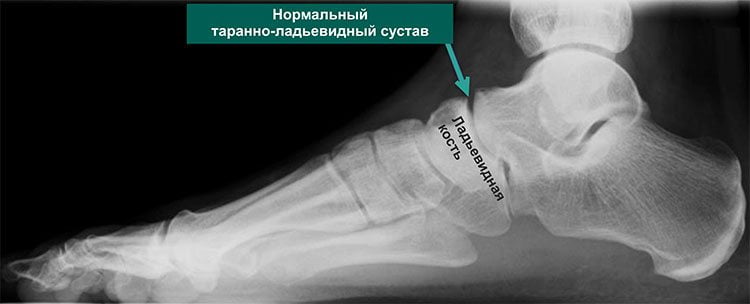
- рентгенография. Показывает состояние костно-суставных структур, определяет малейшие изменения в таранно-пяточном суставе;
- артроскопия. Простой, но надежный метод исследования хрящей и сухожилий;
- компьютерная томография. Технология диагностической визуализации поврежденного сочленения, позволяющая получать послойные изображения конечности;
- магнитно-резонансная томография. Метод используется для наблюдения за изменениями в тканях и структурах хряща, сухожилий.
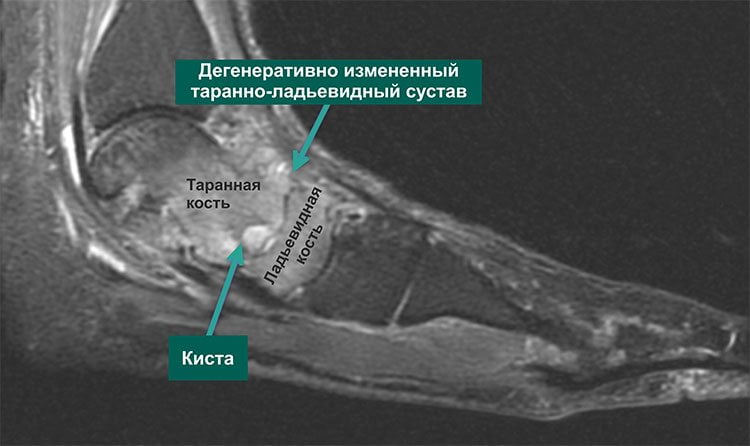
Дегенеративные изменения таранно-ладьевидного сустава, связанные с артрозом, необратимы. Своевременное выявление болезни и правильно назначенный курс терапии поможет избежать развития серьезных осложнений в состоянии здоровья.
Методы лечения
Как лечить артроз таранно-ладьевидного сочленения, зависит от стадии развития болезни, какого характера воспаление и деформация суставных структур. Чем запущеннее заболевание, тем сложнее оно поддается терапевтическим методикам. Начальные степени тяжести лечатся с помощью консервативной медицины. При позднем обнаружении болезни или при отсутствии терапии избавиться от патологии будет возможно только хирургическим путем.
Этот вид терапии направлен на купирование болевого синдрома, устранение очага воспаления и восстановление двигательной активности человека. Наиболее эффективным он будет на ранних этапах болезни. Комплекс лечения включает следующие направления:
- обеспечение покоя. Если человек занимается спортом или его работа связана с чрезмерными нагрузками на ноги, то все тренировки или перенапряжения нужно на время лечения отложить;
- замена обуви на специальную, которая обеспечит правильную поддержку голеностопа. Чтобы разгрузить среднюю часть ступни, врачи рекомендуют носить туфли с закругленной подошвой;
- использование ортопедической обуви или стелек, которые смогут ограничить подвижность посередине стопы, что существенно снизит ощущение боли и дискомфорта;
- разгрузить больной сустав помогут средства для опоры: трости, костыли, ортезы;
- прием НПВП. Нестероидные противовоспалительные препараты комплексного действия устраняют воспаление в зоне повреждения сочленений, снимают его симптомы (локальное повышение температуры, отеки) и мягко купируют боль;
- прием анальгетиков при очень сильных болях;
- применение миорелаксантов для снятия мышечных спазмов в поврежденном участке стопы. Во время длительной ходьбы или при неправильной постановке ступни ноги сильно устают. Напряжение в мышцах хорошо снимается при приеме таких препаратов;
- использование хондропротекторов улучшает состояние хрящевой ткани и сухожилий, восстанавливает поврежденные структуры. Действие таких препаратов – накопительное. Чтобы получить необходимый результат, придется принимать лекарство курсом в несколько месяцев. Точную схему лечения подбирает врач индивидуально;
- коррекция веса. Избыточная масса тела создает дополнительную нагрузку на ноги и поврежденное сочленение. Это провоцирует развитие болезни, усугубляет состояние человека, снижая эффективность консервативного лечения.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Лечение таранно-ладьевидного сустава введением лекарственных препаратов в зону дистрофии эффективно при артрозах 1 и 2 степени. Варианты сочетания препаратов:
- распространенная комбинация — уколы глюкокортикостероидов с обезболивающими препаратами. Локальное введение инъекции оказывает анестезирующие действие длительностью от 12 до 48 часов и снижает воспаление. Глюкокортикостероиды при прямом введении дают положительную динамику при лечении артрозов и других дегенеративных патологий хрящей и сухожилий, особенно на ранних стадиях. Поскольку сам процесс укола достаточно неприятен, то его проводят под краткосрочной общей анестезией. Такие инъекции обладают длительным действием, поэтому повторять их нужно не чаще одного раза в полгода;
- гиалуроновая кислота по своему составу напоминает синовиальную жидкость, выполняющую в сочленениях роль природной смазки. Она обладает амортизационными свойствами, позволяет равномерно распределять нагрузки на суставы и связки. При любых дистрофических процессах внутри костных соединений объем синовиальной жидкости уменьшается, провоцируя нездоровое трение суставных составляющих. Инъекции гиалуроновой кислоты вводятся локально в зону воспаления под общей анестезией краткосрочного действия.
Видео инъекции в голеностопный сустав:
Начинают физиотерапевтические процедуры только после устранения острой формы болезни. Методики физиотерапии для уменьшения воспаления и купирования болевого синдрома:
- УВЧ;
- лазерная терапия;
- магнитотерапия;
- электрофорез;
- парафиновые аппликации.
Какую методику выбрать для лечения артроза в таранно-пяточном суставе, решает врач.
Антон Епифанов о физиотерапии для суставов:
Физические нагрузки при артрозе таранно-пяточного ладьевидного сустава направлены на укрепление мышечных тканей вокруг сочленения. Это необходимо для удерживания костного соединения в правильном положении. Комплекс упражнений при растяжении голеностопных мышц уменьшает нагрузку на середину ступни. Систематические занятия и консервативное лечение позволяют достичь хороших результатов.
Подобрать правильные упражнения для борьбы с артрозом должен инструктор-реабилитолог. Комплекс составляется индивидуально в зависимости от состояния больного, степени тяжести патологии. Не стоит заниматься ЛФК, превозмогая боль. Запрещены любые физические нагрузки при острой фазе заболевания.
Если консервативная медицина остается бессильной перед артрозом таранно-пяточного сустава, то больному приходится соглашаться на хирургическую операцию. Этот вид лечения показан при заболевании последней стадии, когда дистрофия сочленения стала необратимой. Решение о проведении операции принимает врач.
Хирургическое лечение позволяет получить хорошие результаты: устраняет боль и возвращает пациента к обычной повседневной жизни. Суть оперативного вмешательства состоит в удалении из сустава всех поврежденных дистрофией фрагментов и создании благоприятных условий для его последующего сращивания. Операция проводится под общим наркозом.
Многих пациентов пугает мысль, что стопа после хирургического вмешательства будет полностью обездвижена. Но вопреки всем страхам при правильном восстановлении человек, страдающий много лет артрозом, сможет полноценно жить, заниматься спортом, вести активный образ жизни без боли и практически без хромоты.
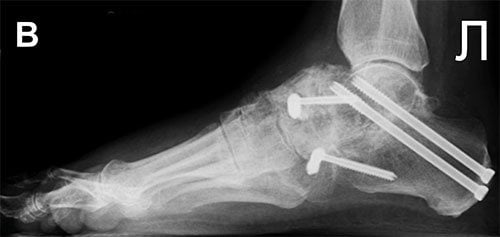
Осложнением операции может стать формирование ложного сочленения. Такое возникает тогда, когда кости друг с другом не срастаются. Потребуется повторная операция с дополнительной костной пластикой для быстрого заживления.
Возможные осложнения при лечении
Осложнения при борьбе с артрозом стопы обычно развиваются на фоне исходного заболевания независимо от того, какие методы терапии были использованы.
Иногда болезнь является слишком сильной, когда даже комплексная терапия не дает нужного эффекта. На фоне приема медикаментов и физиотерапевтических процедур у больного могут развиваться следующие виды осложнений:
При хирургическом вмешательстве в структуру костного соединения также могут возникать осложнения — это:
- осложнения после наркоза;
- риски развития кровотечения;
- поверхностное или глубокое инфицирование тканей;
- формирование послеоперационных тромбозов;
- невозможность полной корректировки деформации в стопе;
- сохранение болевых ощущений после операции;
- необходимость повторной операции;
- проблемы в процессе заживления раны;
- формирование ложного сустава;
- замедленное формирование надкостницы в месте сращивания концов костей;
- развитие комплексного регионального болевого синдрома.
Послеоперационная реабилитация
План мероприятий по восстановлению сустава после операции индивидуален. Через сутки, когда больной полностью отойдет от наркоза, ему будет назначен курс антибиотиков. Это минимизирует риски развития послеоперационных осложнений.
В течение первых недель после хирургического вмешательства стопа и голеностоп должны быть надежно зафиксированы гипсовой шиной. Снимать ее раньше нельзя, чтоб не нарушить процесс формирования надкостницы и не затянуть заживление. Чтобы избежать отека мягких тканей, нога должна все время находиться в приподнятом положении. В первые две недели пациенту рекомендован покой, стопу нагружать ни в коем случае нельзя. В конце этого периода больному сделают первую перевязку, оценят состояние раны и тканей.
В течение следующих полутора-двух месяцев сухожилие должно быть надежно зафиксировано жесткой повязкой. Нагружать его по-прежнему запрещено, но можно совершать непродолжительные прогулки с тростью или костылями). Если в ноге чувствуется боль, режим покоя следует продлить.
Через 2 месяца человеку делают контрольный рентгеновский снимок и, если процесс заживления протекает хорошо, повязку снимают и меняют ее на ортопедический ботинок. С ним прооперированное сочленение можно понемногу нагружать, но оно будет надежно защищено от перегрузок. Контрольные снимки делают каждый месяц. Начиная с третьего месяца, врач разрешит заниматься лечебной физкультурой. Пренебрегать комплексом упражнений не стоит: занятия вернут активность и исправят проблему с развившейся после болезни хромотой.
К труду после радикального лечения пациент может приступать уже через 2 месяца, но при условии, что его работа не связана с тяжелыми физическими нагрузками. Спортсмены, танцоры и люди, сталкивающиеся по долгу службы с повышенной двигательной активностью, могут возвращаться к привычным делам только после разрешения врача.
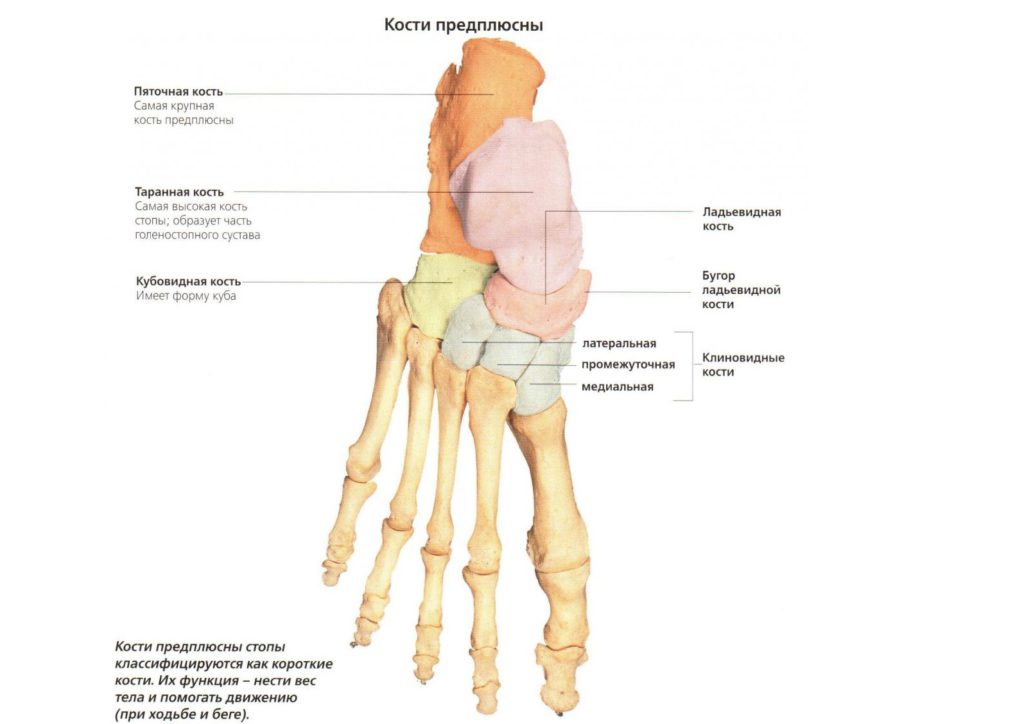
В стопе человека насчитывается 26 костей, имеется 3 отдела – плюсна, предплюсна и пяточная кость. В предплюсне находится таранная кость, с которой соединены малая и большая берцовые кости голени и 3 кости среднего предплюсневого отдела – ладьевидная, кубовидная и пяточная. Таранная кость является подобием мениска между стопой и голенью. Суставы ее очень важны для биомеханики стопы в целом, они равномерно распределяют нагрузку между передним и задним отделами стопы.
Таранно-пяточно-ладьевидный (его чаще называют таранно-ладьевидный) сустав и подтаранный – самые подвижные суставы стопы, они отвечают за вращение и отведение-приведение стопы. Таранно-пяточный сустав имеет шаровидную форму и соединяется с подтаранным суставом. Прочность обеспечивается широкой таранно-пяточной связкой.
Обратите внимание. На таранно-ладьевидный сустав (ТЛС) приходится наибольшая нагрузка. Таранная кость создает боковую устойчивость, но основное напряжение приходится на внутреннюю часть стопы. При неравномерности нагрузки на стопу она деформируется, и развивается артроз таранно-ладьевидного сустава стопы.
Причины развития артроза сустава
Основная функция стопы – поддержание вертикального положения тела, и ширина стопы определяется его ростом. Несоответствие этих отношений также вызывает артроз ТЛС. Патология часто развивается после 20 лет. А после 55 лет у 80 % людей возникают артроз и остеоартроз таранно-ладьевидного сустава.
Артроз данного сустава стоит на 2 месте среди патологий стопы.
Каждый человек в течение своей жизни получал травму голеностопа, но если она становится систематической, то артроз развивается в таранно-ладьевидном суставе.
Часто после получения образования и устройства на работу человек становится заложником гиподинамии и набирает вес. Это провоцирующие факторы артроза.
К факторам-провокаторам можно отнести и любые воспалительные патологии конечностей: артриты, хронические тендиниты, полиартрит. Кроме заболеваний, повлиять на развитие патологии могут тесная, узкая модельная обувь, высокий каблук, лишний вес, работа с длительным пребыванием на ногах, частое переохлаждение ног.
К группе риска относятся балерины, спортсмены и танцоры. С возрастом ткани стареют, суставные поверхности изнашиваются, нарушается метаболизм, набирается букет других заболеваний.
К артрозу таранно-пяточно-ладьевидного сустава приводят и плоскостопие, и дегенеративные изменения хрящевой ткани и сухожилий (врожденные и приобретенные), и аутоиммунные патологии также плохо влияют на суставы.
При генетической предрасположенности может быть нарушен синтез коллагена, дефекты хряща. Немалую роль может играть и нарушенное питание с дефицитом витаминов и минералов.
Классификация
В зависимости от тяжести деформации, выделяют З степени выраженности артроза ТЛС. Артроз бывает врожденным и приобретенным. Первый вариант развивается на фоне врожденных дефектов суставов и костей. Второй – чаще всего осложнение после переломов или операции (при этом происходит нарушение сращивания костных тканей).
Симптоматика
Основными общими признаками патологии являются: отек стопы и лодыжек, воспалительно-болевой синдром, миалгии. Рассмотрим каждую стадию в отдельности.
1 степень изменений
Артроз таранно-ладьевидного сустава 1 степени - это первичная стадия патологии, при которой боль отсутствует в состоянии покоя. Незначительная болезненность в районе пятки отмечается после длительной физической нагрузки, а также большого расстояния, преодоленного пешком.
Боль проходит после кратковременного отдыха. Это первые признаки заболевания в виде дискомфорта после длительных прогулок, которые нельзя игнорировать.
При артрозе таранно-ладьевидного сустава 1 степени хрящ начинает трескаться, истончаться, высыхает, но внутри суставной сумки. Снижаются амортизационные способности и микроциркуляция, эластичность уменьшается.
Такой хрящ не выполняет амортизацию между костями, происходит сужение суставной щели. Ноги быстро утомляются, периодически возникает боль при нагрузке в пяточной области. Суставная щель только в начале своего сужения. Хотя боль и слабая, она сопровождается воспалением.
Лечение остеоартроза таранно-ладьевидных суставов 1 степени успешно при раннем обращении к врачу и осложнений не дает.
2 степень деформации
При артрозе таранно-ладьевидного сустава 2 стадии боль становится средней интенсивности, и для ее ликвидации нужен длительный отдых. Стопа внешне отечная, и при надавливании появляется боль. Артроз таранно-ладьевидного сустава 2 степени уже протекает с деформацией стопы и ограничением ее подвижности.
Третья стадия наиболее опасна – это острый артроз. Боль становится постоянной, хрящевые ткани разрушаются практически полностью, движения суставом практически невозможны.
При артрозе таранно-ладьевидного сустава 2 степени плотность костей повышается, и по краям начинают расти остеофиты. Щель сужена заметно. Стопа деформируется и при движениях сильно болит.
Характерной чертой становится походка больного: его стопа при ходьбе выворачивается во внутреннюю сторону. Ходьба причиняет боль, присутствует постоянный хруст и отечность пораженной области.
Остеоартроз таранно-ладьевидного сустава 2 степени имеет уже более выраженный, но терпимый болевой синдром.
3 степень деформации
Третья стадия наиболее опасна. Боль становится постоянной, она иррадиирует в колено и разлита по все стопе. Хрящевые ткани разрушаются практически полностью, движения суставом невозможны.
На 3 стадии суставная щель практически отсутствует, шпоры укрупнены так, что просвечивают через кожу. Стопа деформируется, под большим пальцем натоптыш становится застарелым и плотным. Сам палец обездвижен.
Последствия артроза ТЛС
В запущенных случаях происходит вовлечение в воспаление других суставов стопы, амортизация ослабевает, и нагрузка на крупные суставы ног увеличивается.
Мышцы слабеют и атрофируются. Они могут травмироваться остеофитами. Стопа деформируется настолько, что сложно подобрать обувь, постоянная боль вызывает хромоту. Поэтому артроз ТЛС даже 1 и 2 степени становится основанием для негодности к службе в армии.
Методы диагностики
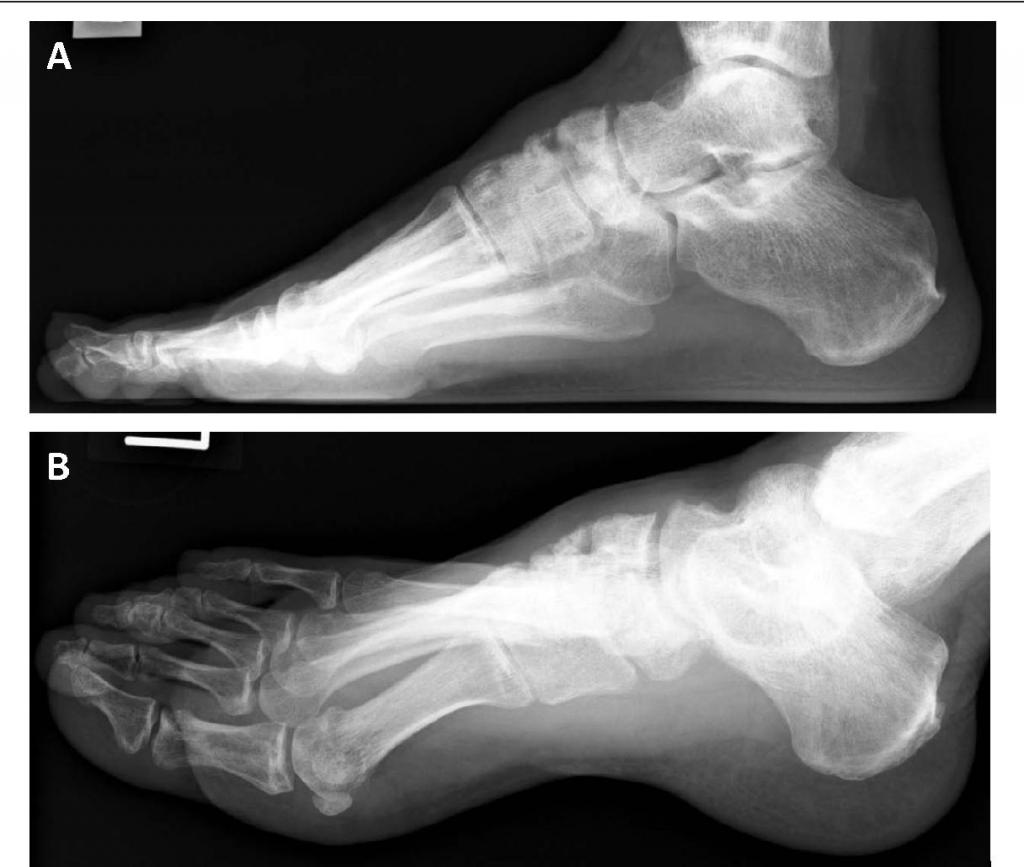
Из визуальных признаков можно отметить изменения походки - пациент при ходьбе щадит заднюю часть стопы из-за болей.
На рентгенографии можно увидеть все стадии изменений при артрозе.
Артроскопия помогает исследовать состояние хряща и сухожилий. Эта операция без разрезов проводится тогда, когда другие методы исследования не дали точных результатов.
КТ дает послойные изображения тканей сустава. МРТ используется для выявления любых патологий сустава.
Лечение
В основе лечения артроза таранно-ладьевидного сустава лежит комплексная терапия, сочетающая консервативное и хирургическое лечение. Консервативное состоит из медикаментозного и альтернативного лечения.
Медикаментозная терапия
Лечение зависит от стадии артроза и причин. Заключается в приеме нестероидных препаратов. Их назначают на 2 недели.
В подострой стадии и в ремиссии НПВП не применяют. Использование гормональных средств производится строго по показаниям. Для снижения боли назначают анальгетики.
На 1–2 стадии рекомендован прием хондропротекторов. Многими исследованиями эффект от этих средств не доказан полностью.
Для улучшения кровотока показаны препараты, улучшающие микроциркуляцию, ангиопротекторы. При мышечных спазмах назначают миорелаксанты. Вспомогательно используют мази, гели с раздражающим, согревающим, противовоспалительным эффектом.
Инъекционная терапия

Лечение введением лекарств в зону дистрофии эффективно при артрозах 1 и 2 степени. Для снятия воспаления в тяжелых случаях применяют введение ГКС (глюкокортикоидов) и гиалуроновой кислоты внутрь сустава или в околосуставные ткани.
Гиалуроновая кислота по составу схожа с суставной жидкостью, которая играет роль смазки и амортизирует нагрузки на сустав, распределяя их равномерно. При дистрофических процессах ее объем уменьшается, появляется боль из-за трения суставных поверхностей между собой.
Помогает в лечении артрозов и ношение специализированных ортопедических приспособлений, помогающих временно фиксировать сустав и разгружая его.
Правильное питание – один из компонентов комплексного адекватного лечения артрозов. Почему это важно? Потому что правильное питание поможет нормализовать вес и уменьшить нагрузку на суставы, при этом нормализуется обмен веществ из-за снижения уровня вредных продуктов и увеличения полезных.
Из продуктов необходимо выбирать те, что содержат коллаген, серу и селен. Это кирпичики для построения хрящей:
- холодец, желе, заливное;
- льняное масло и орехи;
- лук, чеснок, морепродукты, курятина, телятина;
- крупы без усиленной термообработки.
Хирургическое лечение
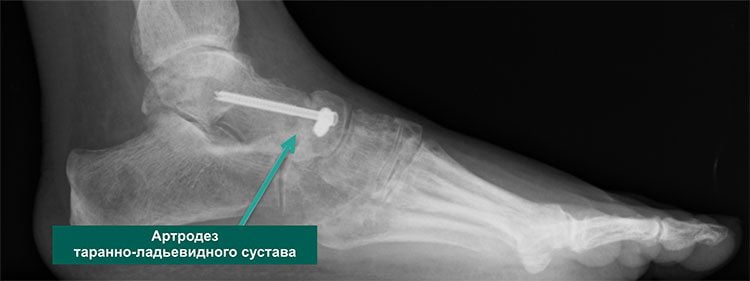
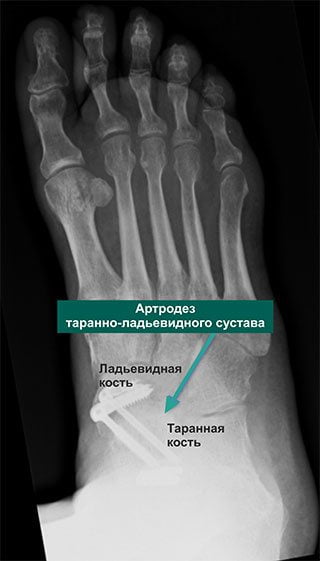
Артродез ТЛС проводят при неэффективности консервативного лечения, когда сохраняется стойкая боль и наблюдаются признаки инвалидности или наступила потеря опорной функции.
Артродез – искусственный аналог анкилоза сустава. В ходе операции под общим наркозом поврежденный хрящ полностью удаляют и поверхности сочленяющихся костей плотно фиксируют.
После срастания трения и боли уже не будет. На снимке рентгена они будут давать одну сплошную линию.
Для ускорения срастания применяют сдавливание концов сустава специальным аппаратом.
Время операции от 2 и более часов. Операция будет считаться успешной, только если:
- конечности по длине остались одинаковыми;
- боли нет при ходьбе не меньше, чем на 4 км;
- есть возможность носить обычную обувь.
Немедикаментозная терапия
Важнейшие составляющие лечения - ЛФК и гимнастика. Их следует выполнять пожизненно. Перерывы допустимы только на время обострений.
- уменьшают нагрузку на больной сустав;
- укрепят мышцы, повысят прочность связок;
- предупредят развитие контрактур.
Очень полезно массажировать стопы после гимнастики самому. Также показано плавание.
Физиотерапия

Эти методы используют только в ремиссии и вне обострений. Они помогают снять боль и воспаление.
- УВЧ;
- лазерную и магнитотерапию;
- электрофорез;
- парафино- и грязелечение;
- целебные ванны.
Проводят процедуры курсами.
Из нетрадиционной медицины применяют: гирудо-, фито- и апитерапию, иглоукалывание.
Профилактика
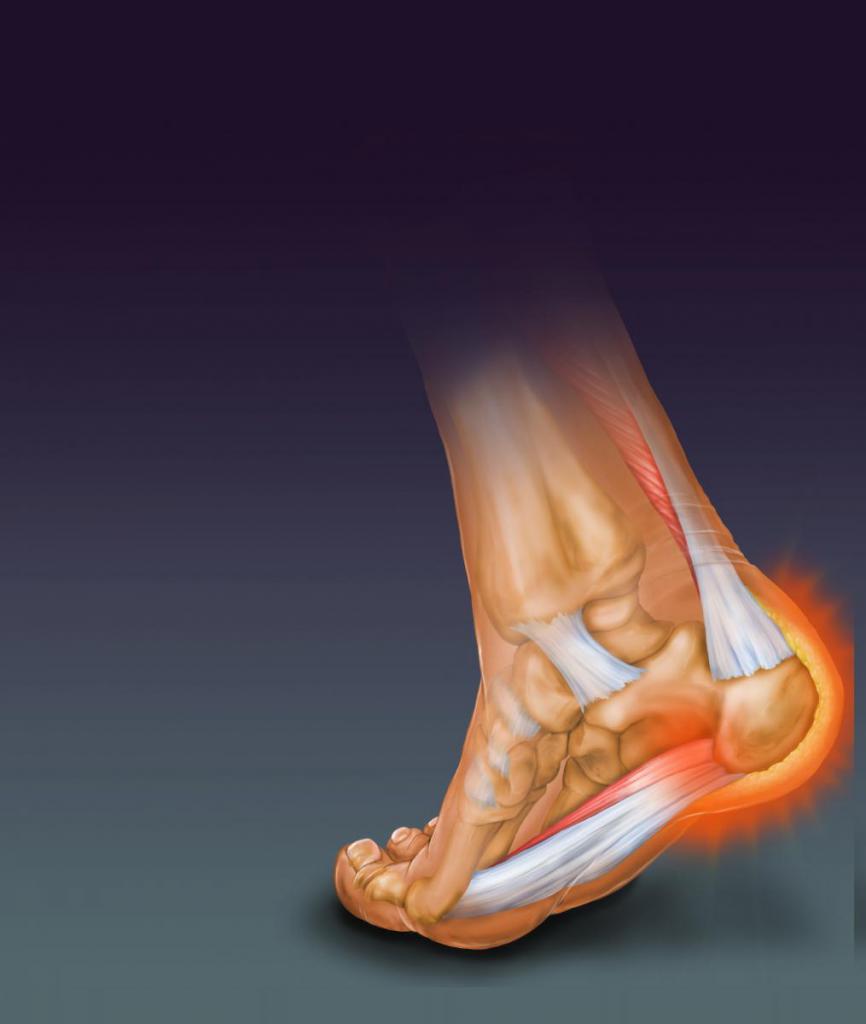
Регулярные, но умеренные нагрузки – первое условие профилактики. Только работа самого сустава предохранит его от дальнейшей деформации, укрепит и создаст мышечный корсет, улучшит кровообращение в пораженной зоне. При появлении даже незначительных проявлений артроза таранно-ладьевидных суставов обращаться к врачу обязательно необходимо для обследования.
Нужно исключить возможности травм и переохлаждения, сбалансировать питание без злоупотребления жирными мясными продуктами, нормализовать вес, носить удобную обувь. Планирование дня должно быть таким, чтобы ноги отдыхали по несколько раз в день. Следует своевременно лечить воспалительные заболевания стоп.
Читайте также:


