Деформирующий остеоартроз коленного сустава физиолечение
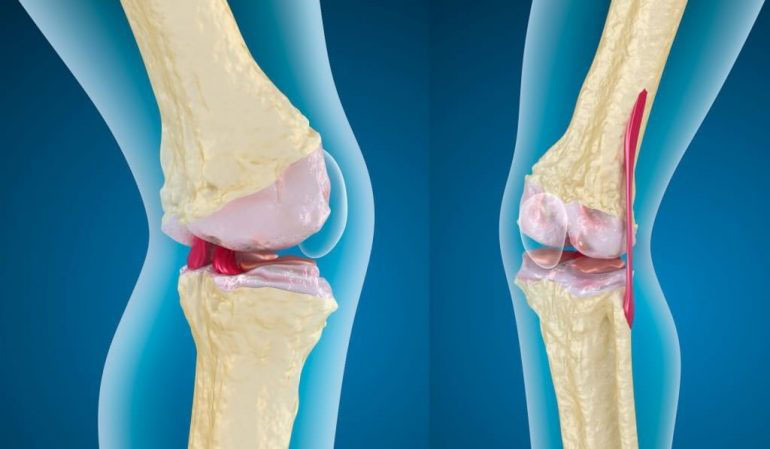
Остеоартроз – патология, которая представляет собой дегенеративный процесс в суставных тканях. Это заболевание чаще всего поражает коленные и бедренные суставы, реже – плечи и кисти рук. Остеоартроз в большинстве случаев диагностируется у пожилых пациентов. Причиной его появления могут стать травмы, нарушение обменных процессов и естественное изнашивание суставных элементов.
клинической травматологии выделяют три формы заболевания:
- моноартроз – поражение одного сустава;
- олигоостеоартроз – поражение двух суставов;
- полистероартроз – множественные поражения суставов (от трех и более).
Боли – не единственная проблема, с которой сталкиваются больные остеоартрозом. Существенное ограничение физических возможностей приносит множество неудобств. Устранение этих симптомов на начальной стадии болезни возможно с помощью медикаментозных препаратов, однако на следующих этапах развития недуга больший эффект оказывают физиотерапевтические процедуры.
Чем полезна физиотерапия при остеоартрозе
Польза физиотерапии при остеоартрозе состоит в предотвращении дальнейшего развития дегенеративных процессов в суставных тканях, уменьшении воспаления и устранении болезненных ощущений. Положительное воздействие на суставы при остеоартрозе оказывают следующими процедурами:
- ультрафиолетовое облучение;
- электрофорез;
- воздействие НЧ, ВЧ, УВЧ электрополями;
- бальнеотерапия;
- ультразвуковое облучение и фонофорез;
- парафиновые, грязевые и озокеритоые аппликации.
К сожалению, даже самые современные процедуры физиотерапии не способны вернуть суставы в первоначальное состояние. Тем не менее, грамотно подобранные методы воздействия на пораженные ткани помогает достичь следующих целей:
- купирование симптомов на острой стадии;
- уменьшение отечности в мягких околосуставных тканях;
- устранение рефлекторного спазма мышц;
- стабилизация обменных процессов и микроциркуляции в хрящевых и костных структурах суставов, а также в прилежащих к ним мягких тканях;
- уменьшение воспалений.
Некоторые физиотерапевтические манипуляции позволяют доставлять лекарственные средства с обезболивающим и противовоспалительным эффектом непосредственно в пораженные ткани. Это помогает избежать таких сложностей, как передозировка препаратами или их негативное воздействие на внутренние органы из-за возникающих побочных реакций.
Ультрафиолетовое облучение
Ультрафиолет в целом положительно воздействует на организм, а при остеоартрозе основная цель его использования – прогревание суставов для усиления внутрисуставных обменных процессов. Происходит это благодаря ускорению всех реакций под действием температуры и увеличении проницаемости клеточных мембран.
Противопоказания к применению УФО при остеоартрозе следующие:
- злокачественные новообразования независимо от их локализации;
- низкое содержание в крови тромбоцитов;
- почечная недостаточность;
- туберкулез;
- гиперфункция щитовидной железы.
Подвергать больной сустав воздействию ультрафиолета рекомендуется в острые и подострые периоды заболевания. При регулярном посещении процедур боль и дискомфорт ослабевают, а лекарственные препараты оказывают более ощутимый эффект.
Элекрофорез – самый популярный метод терапии остеоартроза с помощью электрических волн ВЧ, СВЧ и НВЧ. Основное его преимущество – практически полное отсутствие побочных эффектов и осложнений, а также возможность проводить процедуру в домашних условиях. Суть электрофореза состоит в воздействии на сустав токов различной частоты, которые помогают:
- ускорить обменные процессы в суставе;
- усилить способность клеток к регенерации;
- уменьшить боль за счет реактивного повышения в подлежащих тканях простагландинов, вазоактивных медиаторов и расширения сосудистых просветов.
Также электрофорез используется для доставки внутрь суставных структур лекарственных препаратов с анальгезирующим и/или противовоспалительным эффектом, минералов и микроэлементов.
Противопоказания к использованию электрофореза следующие:
- аритмия;
- вторичный синовит;
- присутствие имплантатов из металла в области действия прибора;
- высыпания, аллергия или нагноения в области применения аппарата электрофореза.
Также не рекомендуется применять процедуру к лицам, страдающим гипертермией.
Воздействие на суставы ультразвуковыми волнами показано при острых и хронических формах заболеваний ОДА. Действие таких процедур делится на три группы:
Температурное – нормализует кровообращения, увеличивает объем поступающей к суставу крови и скорость метаболизма.
Нетепловое – увеличение качества и объема транспортировки питательных веществ на клеточном уровне, усиление активности макрофагов.
Физиологическое – предотвращает образование рубцов на хрящевых элементах суставов.
Особо ценными процедуры УЗТ признаны для пациентов с остеоартрозом, который сопровождается синовитом.
Ультразвуковая терапия противопоказана женщинам в менопаузе и с диагностированным раком молочной железы, а также пациентам с гипертонической болезнью 2 и 3 степени, ИБС и атеросклерозом СГМ.
Грязевые, парафиновые и озокеритовые тепловые аппликации назначаются на начальных стадиях остеоартроза без признаков воспаления синовиальных сумок. Данная процедура помогает устранить следующие симптомы:
- выраженный болевой синдром;
- полиферативные изменения;
- рефлекторный спазм мышц.
Не рекомендуется использовать аппликации в период обострений хронического остеоартроза, при синовите и значительном изменении сустава (деформации). Противопоказанием к их использованию служат заболевания ССС (ИБС, гипертония, варикоз и атеросклероз), а также заболевания почек в острой и хронической форме (нефрит и нефроз).
Бальнеотерапия или ванны положительно влияют на обменные процессы в больных суставах. Они улучшают периферическую картину крови, увеличивают динамику восстановления хрящевых тканей и восстанавливают микроциркуляцию. В бальнеотерапии используют несколько видов ванн:
- йодобромные;
- скипидарные;
- хлоридно-натриевые;
- радоновые;
- сульфидные.
Пациентам молодого и среднего возраста показаны ванны со средним содержанием в растворе газов и солей, а больным старше 45 лет – с низкой. В зависимости от наличия заболеваний сердечно-сосудистой системы и степени ослабленности организма длительность процедуры бальнеотерапии составляет от 8 до 20 минут. Курс лечения длится от 8 до 14 процедур.
Целесообразность применения того или иного вида физиотерапии для конкретного пациента определяется врачом на основе собранного анамнеза и детального обследования с применением аппаратной и лабораторной диагностики.
Сегодня деформирующий остеоартроз коленного сустава 1,2 и 3 степени, симптомы и лечение – проблема, которой уделяют большое внимание. Патологическое состояние является главной причиной нетрудоспособности, ухудшения качества жизни, значительных финансовых трат.
Информация о механизмах возникновения болезни, симптоматике, передовых медикаментозных/альтернативных методах лечения позволяет выявить изменения на ранней стадии, соответственно, надеяться на благоприятное разрешение.
Что такое ДОА коленного сустава
Это ревматическое заболевание с первичными дистрофическими изменениями хрящевой ткани, и последующей дегенерацией субхондральной кости, синовиальной полости, связок, капсул, периартикулярных мышц. Синонимичным названием будет деформирующий артроз, остеоартроз, гонартроз.
Различают первичный и вторичный остеоартроз коленного сустава. Вне зависимости от патогенетического фактора болезнь имеет прогрессирующее течение с чередованием ремиссий и обострений.
Проявляется выраженной деформацией форм, функциональной недостаточностью суставной структуры, снижением объема движений, может быть следствием инвалидизации.
Деструктивные процессы по первичному типу изначально развиваются в здоровом хряще, и генерируют его патоморфологические изменения: из упругого и эластичного хрящ становится шероховатым, рыхлым.
На ранней стадии происходит разволокнение коллагенового каркаса, истончение и размягчение хряща в проекциях максимальной нагрузки. В результате фрагментации хрящевой ткани субхондральная костная пластинка обнажается, в ней наблюдаются остеосклеротические изменения, формируются кисты и остеофиты.
Справка! Остеоартроз периферического скелета нижних конечностей – болезнь всех возрастов без определенной половой принадлежности. Болезнь чаще поражает людей старше 45 лет, физически активных пациентов.
Причины
Патологическое состояние рассматривают, как мультифакторное заболевание, сопряженное с воздействием генетических, приобретенных и внешнесредовых факторов. При этом наследственность определена предрасполагающим пусковым механизмом первичной формы артроза.
Ключевое значение в развитии патологии играет воспаление, нарушение обменных процессов хряща, изменение субхондральной кости.
В качестве производящих обстоятельств вторичного остеоартроза коленного сустава называют:
врожденную дисплазию опорно-двигательного аппарата,
Справка! К причинам возникновения болезни относят постоянные стрессы, современную экологию, переохлаждение организма, беременность, пожилой возраст.
Объединяющими признаками и факторами риска остеоартроза всех форм называют развитие иммуновоспалительного процесса в соединительной ткани, изменение микроциркуляторного гомеостаза.
Симптоматика
Клиника артроза коленного сустава разнообразна и переменчива. При этом существуют стабильные маркеры, наличие которых требует незамедлительной консультации ревматолога.
Типичными признаками патологии будут:
- утренняя скованность движений нижних конечностей,
- припухлость, отечность, изменение конфигурации сустава,
- длительная субфебрильная температура или лихорадка,
- артралгия,
- мышечная боль, спазм.
Боль является доминирующей в клинической картине, легкая и умеренная по интенсивности вначале и усиливающаяся по мере прогрессирования болезни. На ранней стадии нерезкие боли и быструю утомляемость провоцируют чрезмерные нагрузки. В дальнейшем неприятные ощущения начинают беспокоить пациента в состоянии покоя, во время ночного сна.
Постепенно движения становятся ограниченными, изменяется частота и качество движений, опора затрудняется, больной вынужден пользоваться тростью, костылями.
На последней стадии определяется экспрессивная суставная деформация, голень приобретает О или Х-образную форму.
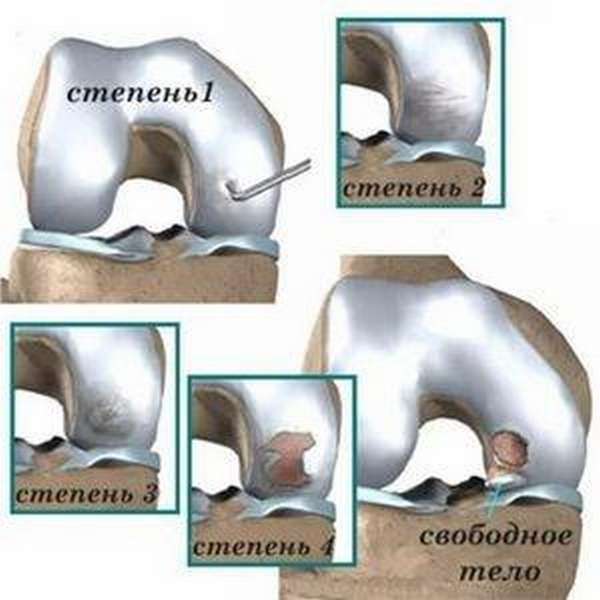
Степень выраженности и характер клинических форм артроза коленного сустава обусловливает стадия, в которой протекаю дегенеративные изменения.
Фото демонстрирует, что происходит с суставной тканью на каждом этапе.
На начальных этапах возникает незначительная болезненность в области сустава, усиливающаяся в процессе движения. Двигательная активность незначительно изменяется, метаморфозы суставной поверхности четко не визуализируются. Патологическое состояние может сохраняться длительное время (вплоть до нескольких лет).
Справка! Интенсивность боли варьируется в зависимости от температурного режима, влажности воздуха, атмосферного давления.
О прогрессировании деструкции костно-хрящевой ткани свидетельствует резкое начало боли и ее усиление без видимых на то причин. Появляется утренняя скованность, крепитация в суставах при совершении сгибательно-разгибательных движений.
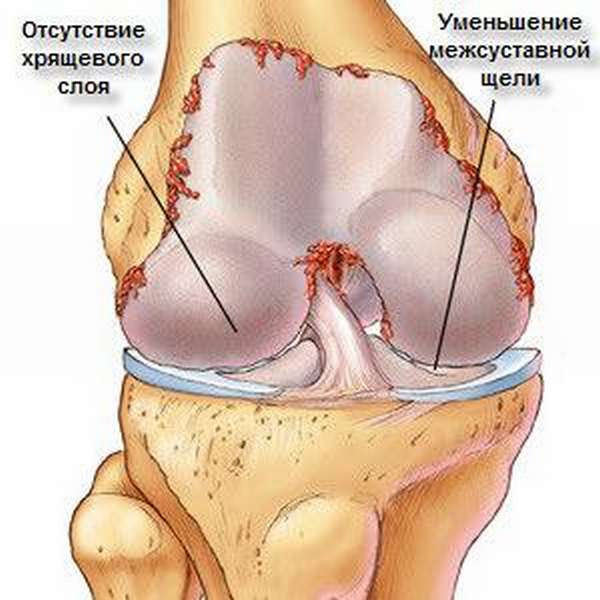
Вследствие отека тканей сустав увеличивается в объеме, пальпационно определяются узелки Гебердена (узелковая форма). На рентгенологическом фото визуализируется разрастание кости, сужение суставной щели.
Отличительной особенностью называют деформацию сустава и резкое ограничение его подвижности, вплоть до полной потери функционала, наличие обширных остеофитов, кист.
Боль сохраняется при любом состоянии: физической активности, в стадии покоя, и сопровождается характерным хрустом. Нарушается фиксация сустава, пациент передвигается с дополнительной опорой (костылями, тростью) или полностью обездвижен.
На поздней стадии наблюдается развитие реактивного синовита (эластичного образования на задней стенки коленного сустава, заполненного суставным экссудатом). Проявлениями синовита называют постоянную боль, крепатуру, деформацию и тугоподвижность сустава, гипертермию над ним.
Методы обследования
Диагноз ДОА правого коленного сустава или левого базируется на дифференциации и анализе клинических форм, результатах рентгенологического и лабораторного исследования.
Первоначальным этапом выявления заболевания будет консультация ревматолога.
Специалист проводит опрос пациента, определяет изменения внешнего вида, степень функциональной полноценности сустава по патологическим признакам.
Справка! Пациентов с гонартрозом тяжелой формы (2 и 3 степень), которым показано хирургическое вмешательство наблюдает травматолог-ортопед.
Для исключения сопутствующих заболеваний кости проводят лабораторное исследование крови, мочи. При выявлении синовита назначают пункцию сустава с эвакуацией воспаленного экссудата
Уточнить и визуализировать структуру пораженного сустава помогают неинвазивные диагностические методы.
К таковым необходимо отнести:
- сонографию,
- рентгенографию,
- компьютерную томографию,
- магнитно-резонансную томографию,
- артроскопию.
Визуальное обследование суставной полости предоставляет данные о дегенеративных изменениях: состоянии хряща, накоплении синовиальной жидкости, локализации и размерах остеофитов, кист.
Лечение остеоартроза коленного сустава
При выборе лечебной тактики важно учитывать основные клинические симптомы, индивидуальные особенности пациента. Лечение необходимо индивидуализировать с учетом тяжести поражения, наличия сопутствующих патологий.
Терапевтическая задача при ДОА левого коленного сустава или правого сводится к механической разгрузке пораженной структуры опорно-двигательного аппарата, замедлению прогрессирования дегенеративных процессов, купированию боли.
Восстановление и поддержание функциональности сустава требует комплексного подхода, сочетающего ЛФК при остеоартрозе и препараты разной фармацевтической активности.
Препятствует развитию патологии выполнение физических упражнений, физиотерапевтические процедуры, правильно организованное питание и образ жизни.
Сдерживание дегенеративного процесса в суставной хрящевой ткани обеспечивают средства патогенетической медицины. Базисными средствами терапии будут хондопротекторы.

Особое внимание на себя обращают:
Фармакологическое действие обеспечивает способность компонентов состава тормозить разрушающие процессы суставной ткани, сдерживать продукцию ферментов, которые участвуют в генерации дистрофических изменений.
Дополнительно улучшают метаболизм хряща, усиливают кальцевой обмен, уменьшают болезненность и улучшают двигательную активность сустава. Менее выраженное противовоспалительное действие.
Содержащие в своем составе гиалуроновую кислоту, они совершенствуют вязко- эластичные параметры суставных структур, устраняют болезненность, восстанавливают подвижность сустава.
Для купирования болевого синдрома и рецидивов синовита рекомендованы средства паллиативной тактики: мази и лекарства при остеоартрозе с противовоспалительными способностями (НПВП), глюкокортикостероиды.
Важно! Начинать прием НПВП необходимо под наблюдением врача с целью раннего определения переносимости лекарственных компонентов, выбора эффективных доз, составления окончательной схемы лечения.
Воздействуя на патогенетические звенья воспалительного компонента, НПВП обеспечивают анальгезирующий эффект, жаропонижающий и противовоспалительный эффект.
Данная группа препаратов представлена разнообразием лекарственных форм:
- мази, гели для наружного использования, аппликаций,
- таблетки, драже, сиропы для приема внутрь,
- суппозитории,
- раствор для инъекций.
В комплексной терапии используют миорелаксанты (устраняют контрактуру), глюкокортикостероиды (купируют признаки реактивного синовита), ангиопротекторы (улучшают микроциркуляцию крови), биогенные стимуляторы (улучшают тканевые процессы регенерации), анестетики (блокируют болевой синдром).
Включение в общую программу восстановления методов физиолечения улучшает субъективные ощущения, сокращают сроки выздоровления, купируют болевой синдром, устраняют тугоподвижность, восстанавливают двигательную активность.
При деформирующем артрозе назначают:
- иглорефлексотерапию,
- магнито – и лазеротерапию,
- ультразвук,
- электро – и ультрафонофорез,
- криотерапию,
- теплолечение.
Выбор процедуры и курс лечения требует индивидуального подхода, и определяется общим состоянием пациента, формой, в которой протекает болезнь, возрастными особенностями.
В позднем периоде ревматологии, когда результат от фармакотерапии не был достигнут, рекомендовано оперативное лечение. При артрозе коленного сустава проводят паллиативные и радикальные операции.
Наиболее эффективными и физиологическими процедурами будут:

разновидности артропластики с целью выравнивания суставной поверхности,
При тяжелых формах артроза коленного сустава иногда единственным способом восстановить способность к передвижению является эндопротезирование. При наличии противопоказаний проводят артродез (сустав фиксируют в наиболее выгодном положении).
Важно! С учетом биомеханики сустава выбирают металлополимерные или керамические эндопротезы.
Как лечить остеоартроз деформирующий коленного сустава народными средствами в домашних условиях? В терапевтических целях используют широкое разнообразие натуральных компонентов, пищевых продуктов, которые прямо или косвенно оказывают положительное воздействие на хрящевую и суставную ткань.
Для приема внутрь рекомендованы:

Отвар с портулаком. Делают лекарство из расчета 3 ст. л измельченной травы на 250 мл питьевой воды. Состав довести до готовности путем 10-ти минутного кипячения. Остуженный и отфильтрованный отвар принимают с периодичностью 3 р/д длительным курсом (от 2 до 3 месяцев, если иное не обозначено доктором).
Для наружного использования будут эффективными компрессы с яблочным уксусом, свежим хреном, аппликации капустным листом, лопухом, растирки с одуванчиком, горчичная/медовая мазь, мумие.
Народные методы лечения являются вспомогательным аспектом терапии, и не исключают приема фармакологических средств. Особое внимание альтернативной медицине уделяют на ранней стадии болезни, когда остановить дегенеративный процесс проще и быстрее.
Массаж помогает восстановить функциональность сустава, снижает частоту и интенсивность болевого синдрома, улучшает трофику, восстанавливает подвижность колена, ускоряет регенеративные процессы.
Технология классического массажа предусматривает определенную последовательность действий:

Подушками пальцев массируют крестцовый и нижний отдел позвоночника, сочетая поглаживающие и вращательные движения.
Завершают сеанс поглаживанием и потряхиванием суставов и мышц нижней конечности.
Важно! Чтобы исключить риск дополнительной травматизации сустава, правильно распределить нагрузку рекомендовано посещать сеансы профессионального массажа.
В лечебно-профилактических целях могут быть назначены другие виды массажа: вакуумный, вибрационный, точечный, рефлекторный, струйный, вибрационный.
С учетом состояния мышечного аппарата ревматолог подбирает комплекс упражнений для укрепления, повышения выносливости суставов, улучшения работоспособности ног. Лечебная физкультура и гимнастика проходит в положении лежа, сидя или стоя с чередованием активных и пассивных движений.
При соответствии заданных нагрузок согласно возможностям пациента выполнение упражнений не вызывает болезненности.
Идея диеты и питания при остеоартрозе коленного сустава у женщин/мужчин преследует цель убрать лишний вес, восполнить дефицит полезных микроэлементов, принимающих участие в формировании суставно-хрящевой ткани.
Режим питания и диета должны быть индивидуальными, опираясь на факты со стороны пациента.
К общим рекомендациям относят:

Придерживаться дробного питания (5-6 раз в день маленькими порциями). Соблюдать пищевой баланс: не переедать, но и не голодать.
При подборе оптимального рациона необходимо учитывать состав продуктов. Полезным для организма будут нежирные сорта мяса, птицы, кисломолочная продукция с низким процентом жирности, овощи и фрукты, крупы, орехи, отруби, рыба, растительные масла. Все блюда необходимо запекать, тушить, варить.
Совет! Для восстановления водно-солевого баланса рекомендовано увеличить суточный объем жидкости – не менее 1,5 л в зависимости от возраста.
Целесообразно ограничить употребление жирного мяса, колбасных изделий, мучного, сладкого, фастфуда, майонеза, кофе, алкогольных и газированных напитков.
Осложнения и профилактика
Скорость, степень прогрессирования и исход болезни определяется формой, в которой протекают дегенеративные процессы, возрастом и общим фоном здоровья. На этапе тяжелой стадии возможно серьезное нарушение функциональности конечностей, вплоть до развития нетрудоспособности, инвалидизации.
Сущность профилактических мероприятий при ДОА коленного сустава заключается в ношении удобной обуви, ограничении статистических нагрузок, регулярных занятиях гимнастикой/плаванием/спортом, полноценном излечение травм, контроле и поддержании оптимального веса.
В последующем для предупреждения разрушения суставной ткани важно избегать факторов риска (инфекций, нагрузок, стрессовых ситуаций), уделять внимание организации здорового образа жизни, исключить вредные привычки.
Заключение
Понимая, что такое остеоартроз и как его лечить, пациент осознает весь риск, связанный с дистрофическими изменениями костных суставов и его последствиями. Ранее обращение к специалисту, грамотный диагностический поиск и оптимально подобранная тактика лечения позволяют надеяться на скорейшее разрешение патологии с благоприятным исходом, без вероятности осложнений.
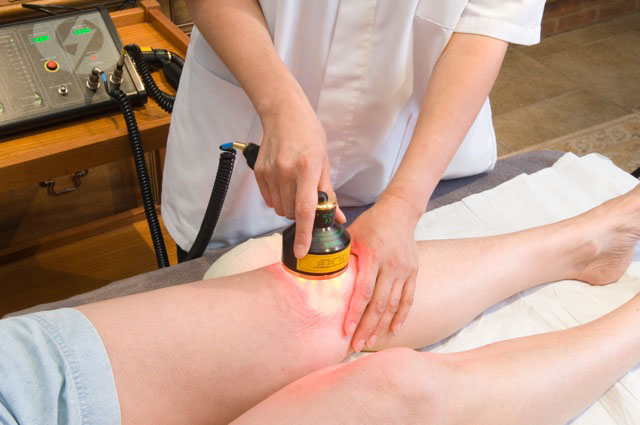
Физиотерапия при артрозе коленного сустава относится к современной профилактической и вспомогательной мере, дополняющей медикаментозное лечение. Хронические артрозы и усугубления болезни, как правило, лечатся при помощи приёма медикаментозных средств.
Физиопроцедуры при артрозе коленного сустава ускоряют обменные процессы и кровоснабжение, дополняя эффект от приёма медикаментозных средств.
По каким причинам развивается артроз

При артрозе І степени изменения в хряще несущественны и обычно поддаются терапии. На последующих стадиях хрящевая ткань начинает значительно разрушаться, уменьшается объём внутрисуставной жидкости, в большом количестве разрастаются остеофиты (костные образования). Рентгеновские снимки явно показывают суженную внутрисуставную щель, измененный сустав, уплотнённую костную ткань.
Болезнь зачастую развивается в связи с механическими повреждениями суставов, при нарушении обмена веществ и кровообращения в хрящах, а также при ожирении.
Если начальные симптомы заболевания игнорируются, то скорей всего вас вскоре ожидает прогрессирование заболевания.
Симптоматика
Существенные изменения анатомии сустава при артрозе второй степени провоцируют боли и при ходьбе, и во время ночного сна.
Основные проявления артроза колена второй степени:
- Скованность по утрам, сохраняющаяся в течение продолжительного времени;
- Покалывание или боль в икрах;
- Ощутимые тянущие боли, усиливающиеся даже при небольших перегрузках;
- Отечность или опухание сустава;
- Скрип в колене, который при ІІІ стадии уже слышат даже окружающие люди;
- При переохлаждениях ощущается чувство ломоты.

Если и эта симптоматика игнорируется пациентом, заболевание вскоре переходит в 3-ю степень. Для последней стадии артроза характерны не только выраженные изменения походки – уже возникает потребность в палке или костылях при ходьбе.
Какие физиопроцедуры назначают наиболее часто при артрозе?
Сегодня применяют такие физиопроцедуры при остеоартрозе и артрозе:
Не зря при болях в колене человек всегда старался применить прогревания, пытаясь согреть повреждённый участок, укутав его платком, растерев специальной мазью и т. п. Действительно, прогревания в совокупности с физиотерапией при артрозе коленного сустава являются эффективной мерой, поскольку:
- Облегчают болевой синдром;
- Стабилизируют кровоток;
- Ускоряют обменные процессы.

Смысл применять физиолечение при артрозе коленного сустава есть лишь на первичных стадиях. Если патологические процессы в хрящевой ткани становятся более усугублёнными, терапевтические меры назначаются с осторожностью.
Русская баня, которую иногда рекомендуют ортопеды, тоже благоприятно влияет на состояние пациента. Можно воспользоваться приборами, прогревающими колено, и в домашних условиях, но лишь после разрешения врача.
Поскольку хрящевая ткань разрушается как от перегрева, так и от переохлаждения, прогревания разрешены лишь после разрешения врача. Для прогреваний используются компрессы или мази со жгучим перцем, пчелиным или змеиным ядом. Согревать сустав при обострении болезни запрещено.
- Лазерная терапия.
Физиопроцедуры при артрозе включают лазеротерапию, способную остановить прогрессирование необратимых изменений. Лазерная терапия подразумевает влияние светового луча на больной сустав.
Применение лазера позволяет достигнуть таких результатов:
- Стимулировать кровоснабжение;
- Снять отёчность и воспаления;
- Устранить болезненность;
- Заживить раны на коже.

Лазеротерапию назначает врач-ортопед лишь после всестороннего обследования больного. Имеются противопоказания, связанные с интенсивностью проводимых манипуляций.
Лечение лазером можно назначать и при обострении заболевания, но лишь учитывая состояние здоровья больного.
- Применение электрофореза
За счёт электрического поля, созданного искусственно, организм больного обогащается лекарственными препаратами. Этот процесс физиотерапии способствует лучшему восстановлению при артрозе коленного сустава 2 степени.
Как осуществляется процедура электрофореза?
- Медикамент расщепляется на ионы под влиянием тока;
- Последующее влияние заставляет перемещаться ионы, содержащиеся в медицинском средстве, вверх кожных покровов;
- Проникая в кровь и лимфоотток, препарат распределяется по организму и концентрируется в месте введения.
![]()
Благодаря электрофорезу, достигается наибольшая концентрация препарата в пораженной зоне. Побочные влияния на организм отсутствуют.
Это также действенный метод при лечении гонартроза. Больному в поражённую область тонкой иглой вводится доза озона. Для усиления эффективности можно использовать хондропротекторы. Преимущества озонотерапии:
- Почти мгновенное устранение боли;
- Избавление пациента от скрипа в суставе;
- Возобновление подвижности коленного сустава;
- Нормализация поступления внутрисуставной жидкости;
- Восстановление хрящевой ткани.

Процедура ударно-волновой терапии эффективна при любом травмировании колена – от элементарного воспаления до тяжёлого повреждения колена. УВТ способствует размягчению отложений кальция, его быстрому выведению. В итоге стабилизируются обменные процессы, исчезают отеки.
К недостаткам этого метода относят многие ограничения и такие болезни:
- Тромбофлебит;
- Гнойные процессы в организме;
- Новообразования и карциномы;
- Определённые болезненные состояния, спровоцированные диабетом.

Пациенту необходимо полностью обследоваться до назначения процедуры УВТ, чтобы не спровоцировать заболеваний и ухудшения самочувствия после УВТ.
- Лечение ультразвуком.
Ультразвук показан при гонартрозе 2 степени в качестве физиотерапии, а также эффективного обезболивающего средства. Волны активизируют также внутренние резервы организма и восстановительные процессы. При единовременном вводе хондропротекторов наряду с ультразвуком достигается ускоренная регенерация хрящевой ткани. Лечение ультразвуком осуществляется в течение двух недель.
Применение волн различной частоты способствует получению таких эффектов:
- Механического: усиливается обмен веществ и кровоток.
- Термического: при манипуляции температура сустава немного повышается, чем обеспечивается деликатное прогревание.
- Физико-химического: происходит ускорение выработки ферментов, влияющих на обновление тканевой структуры.

Ультразвуковая терапия эффективна и во время реабилитации, для ускорения восстановления больного и после осуществлённого хирургического вмешательства.
Физиолечение при коксартрозе тазобедренного сустава
Физиотерапия при коксартрозе тазобедренного сустава включает процедуры:
- Электротерапию;
- Магнитотерапию;
- Индуктотермию;
- УВЧ;
- Ультразвук;
- Лазерную терапию;
- Аэроионотерапию.
![]()
Тазобедренный сустав расположен глубоко в теле, поэтому физиотерапию следует применять лишь для улучшенного кровообращения и устранения спазмов. Применяя конкретные процедуры, необходимо учитывать особенности больного.
Опытные физиотерапевты считают, что наиболее эффективные результаты достигаются после курсов лазеротерапии, криотерапии и массажа.
Физиотерапия при артрозе плечевого сустава
При прогрессировании артроза плечевого сустава врач зачастую назначает физиотерапевтические процедуры. Физиопроцедуры при артрозе плечевого сустава назначаются лишь в совокупности с другими лечебными процедурами.
Необходимость операции при артрозе ІІ ст. возникает довольно редко. При осуществлении хирургического вмешательства сустав промывается, из него извлекаются остеофиты и разрушенная хрящевая ткань. Такое вмешательство способствует восстановлению сустава на 35 – 48 месяцев.
Может ли быть обострение гонартроза после физиопроцедур?
При лечении артроза колена следует учитывать возможные противопоказания для любого из описанных видов терапии. Процедуры могут вызвать осложнения и побочные эффекты.
Физиотерапевтические способы лечения не рекомендуют при:
- Злокачественной опухоли вне зависимости от ее расположения;
- Хронических болезнях сердечно-сосудистой системы;
- Открытых формах туберкулеза;
- Эпилепсии;
- Повышенной температуре тела;
- Лактации и беременности.



Какой образ жизни нужно вести при артрозе колена?
Людям, страдающим артрозом колена, запрещено:
- Поднятие тяжестей;
- Долгое стояние;
- Продолжительная ходьба;
- Больные с избыточной массой тела должны избавляться от лишнего веса.
Хотя артроз коленного сустава 2 — 3 стадии поддается терапевтическим методам лечения довольно сложно, при постоянных усилиях и неукоснительном соблюдении всех предписаний остановить прогрессирование заболевания вполне возможно.
Необходимо вовремя прислушаться к симптоматике, подаваемой вашим организмом, и незамедлительно обратиться к опытным специалистам.
Читайте также:




