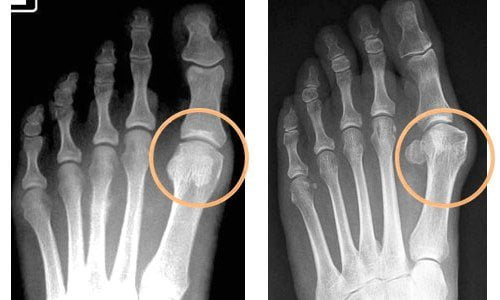
Деформация суставов обеих стоп
Деформирующий артроз – болезнь, которая не приводит к инвалидности, но влияет на качество жизни человека. Уже на ранних стадиях проявления заболевания определяется повышенная усталость, возникают боли в суставах, которые по мере прогрессирования патологии проявляются различной степенью интенсивности, становятся постоянными.
Деформирующий артроз межфаланговых суставов стопы, большого пальца или мелких суставов ног заставляет человека отказываться от ношения обычной обуви по причине ограничения нормальной двигательной активности в суставах, острой боли, хромоты. Чтобы избежать быстрого развития патологических событий, требуется грамотное своевременное лечение терапевтическими методами и хирургической коррекцией.
Суть проблемы
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
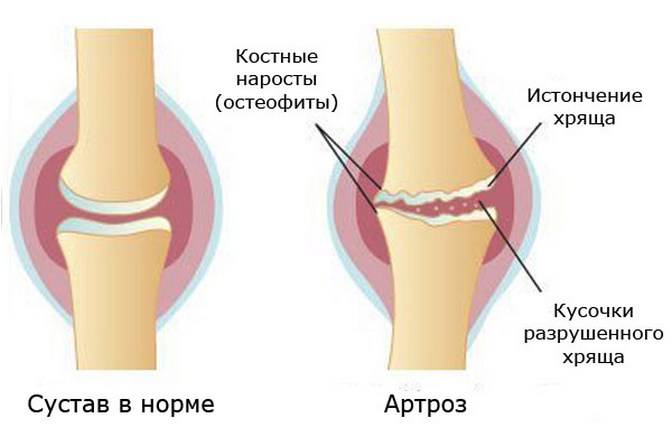
Диагноз представляет собой хроническое заболевание суставов, обусловленное их деформацией с ограничением подвижности. В медицинской терминологии такое состояние опорной дистальной системы нижней конечности определяется, как дегенеративно-дистрофическое поражение суставов, связанное с тканевым разрушением суставного хряща, покрывающего головку сочленяющихся сегментов и сопровождающееся острой воспалительной реакцией.
Это прогрессирующее заболевание, которое ведет к потере прочностных и эластичных свойств хряща, появлению рыхлых разрастаний (остеофитов) на суставной поверхности с последующим его разрушением и окостенением.
Причины артроза
Клиническая патология делится первичную или вторичную формы образования. При неясной этиологии остеоартроза обеих стоп клиницисты определяют, как первичный остеоартроз. Поражаться может совершенно здоровый сустав.
Вторичный артроз связан с посттравматическим осложнением, нарушением метаболизма, проблемами с эндокринной системой, гнойными воспалениями или врожденной предрасположенностью.
Наиболее вероятные причинно-следственные факторы артрологического воспаления суставных сегментов стопы, по мнению ведущих мировых экспертов:
- травма, например, перелом или деформация 5 плюсневой кости стопы, среднего отдела или большого пальца;
- воспаление под действием определенного патогенного раздражителя;
- врожденная аномалия, например, укорочение конечности, мышечная атрофия, искривление суставов пальцев или плоскостопие.
Деформирующий артроз может возникать под действием внешних факторов, например, при недостаточной минерализации организма, избыточном весе, физических перегрузках, из-за тесной или неудобной обуви, обморожения конечностей и т. д.
Клинические симптомы можно наблюдать у людей, чья профессиональная или спортивная деятельность связана с экстремальными условиями.
В зоне постоянного риска — люди пожилого и старческого возраста. Однако первые признаки артроза можно определить в более молодом возрасте, начиная с 30-35 лет.
Как определяется поражение
Симптомы и лечение деформирующего артроза плюснефаланговых суставов стопы зависит от стадии развития, локализации клинической патологии. Динамика неврологического поражения развивается постепенно. Начальная стадия характеризуется последовательным истончением хрящевого слоя сустава или суставов, дефицитом синовиальной жидкости. По мере клинического прогрессирования болезни проявляются ярко выраженные признаки поражения.
Перед тем как лечить стопы, пациенту необходимо пройти клиническое и диагностическое обследования. Степени развития болезни с четкой рентгенологической градацией и набором симптоматических признаков:
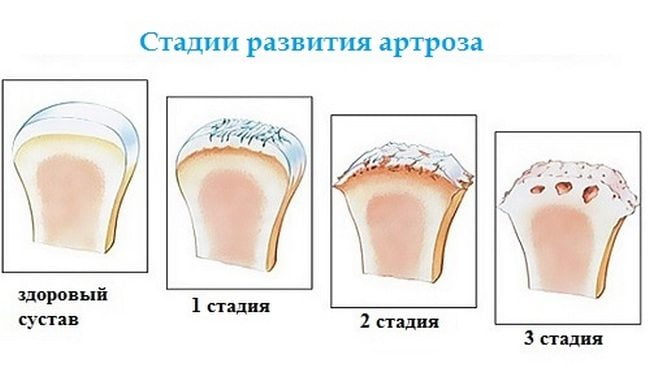
| Стадия болезни | Симптомы и признаки | Показания рентгенограммы |
| 1 степень | Отмечается быстрая утомляемость после длительной ходьбы или бега, тяжесть в ногах, периодически возникающий хруст. Болезнь не сопровождается острым течением | В межфаланговом сочленении определяется незначительное сужение суставной щели и наросты в виде мелких ворсинок |
| 2 степень | Суставная подвижность ограничена, заметна отечность и покраснение мягких тканей | Отмечается начало разрыхления сустава с появлением костных наростов. Суставная щель имеет выраженное сужение |
| 3 степень | Стопа сильно деформирована, возникает хромота и постоянная боль острого, ноющего или тянущего характера в дневное и ночное время суток | Суставная головка рыхлая, щель между суставами практически не просматривается, многочисленные костные разрастания (остеофиты) |
Последующее лечение суставов стопы начинается с учетом описанных осложняющих факторов и симптоматических признаков болезни.
Диагностика и лечение
Для полноценного лечения деформирующего остеоартроза необходимы рентгенологические показатели и инструментальная диагностика. Более информативную картину дает компьютерная или магнитно-резонансная томография, ультразвуковое, биохимическое обследования.
Правильный диагноз важно установить на самой ранней стадии развития патологии — так гораздо легче будет решать терапевтические задачи.
Своевременное лечение может значительно замедлить неизбежное дегенеративное разрушение суставов. В зависимости от степени патологии подбираются условия терапевтического лечения. 1 степень легче поддается терапии.
На этом этапе клинического развития эффективны:
- медикаментозное введение фармакологических комбинаций;
- лечение физиотерапевтическими процедурами;
- лечебная гимнастика;
- санаторно-курортное лечение;
- лечение народными средствами.
На ранней стадии болезнь требует введение препаратов обезболивающего и противовоспалительного действия. Такое лечение оправдано при воспалительной реакции в синовиальной оболочке, когда жидкость начинает скапливается в суставной полости.
Однако при деформирующем артрозе суставов стоп I стадии, синовит почти не наблюдается. Достаточно лечения народными средствами, лечебно-профилактическими упражнениями, контактным массажем с постоянным контролем со стороны лечащего врача.
Начальное развитие деформирующего стопу остеоартроза длится годами, не переходя в следующую, хроническую воспалительную фазу. Однако лечение и контроль обязательны.
Болезнь запущена, когда наступает следующая критическая стадия обострения – деформирующий артроз стопы 2 степени, имеющий тонкую грань между окончательным разрушением суставной композиции (3 степень деформирующего остеоартроза суставного региона стопы).
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
На этом этапе острые приступообразные боли возникают все чаще. Пациенту увеличивают дозировку обезболивающих комбинаций с нестероидными препаратами противовоспалительного действия.
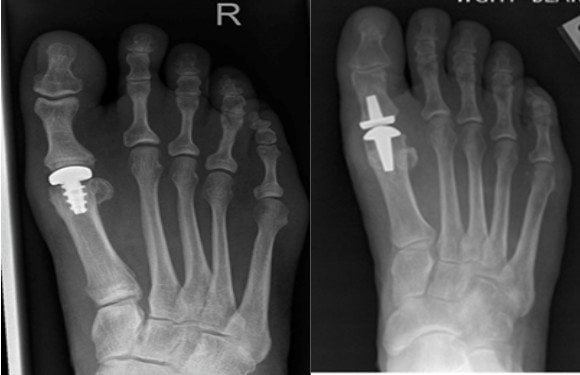
Поражение остеоартрозом большого пальца 2 степени – это уже повод для хирургического вмешательства, хотя II стадия поддается коррекции более консервативным способом лечения, то есть медикаментозной терапией, физиопроцедурами, народными средствами лечения.
Препараты для лечения остеоартроза
Для улучшения подвижности суставного региона стопы необходимо сбалансировать питание, то есть обеспечить организму доступ к витаминам, минеральным компонентам. Важно заниматься лечебно-профилактической гимнастикой, массажем регулярно. Однако это не всегда возможно по причине острых болевых приступов в суставных сегментах.
Эффективны лекарственные комбинации различной фармакологической активности:
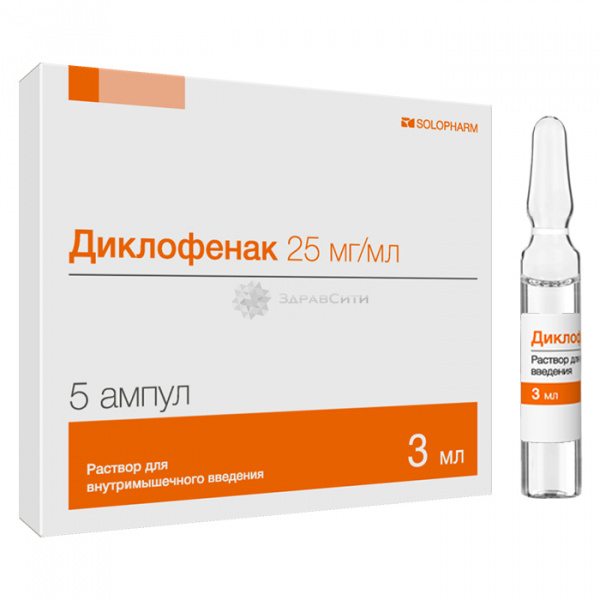
- обезболивающие анальгетики, противовоспалительные препараты – Преднизолон®, Диклофенак®, Ибупрофен®, Индометацин®;
![]()
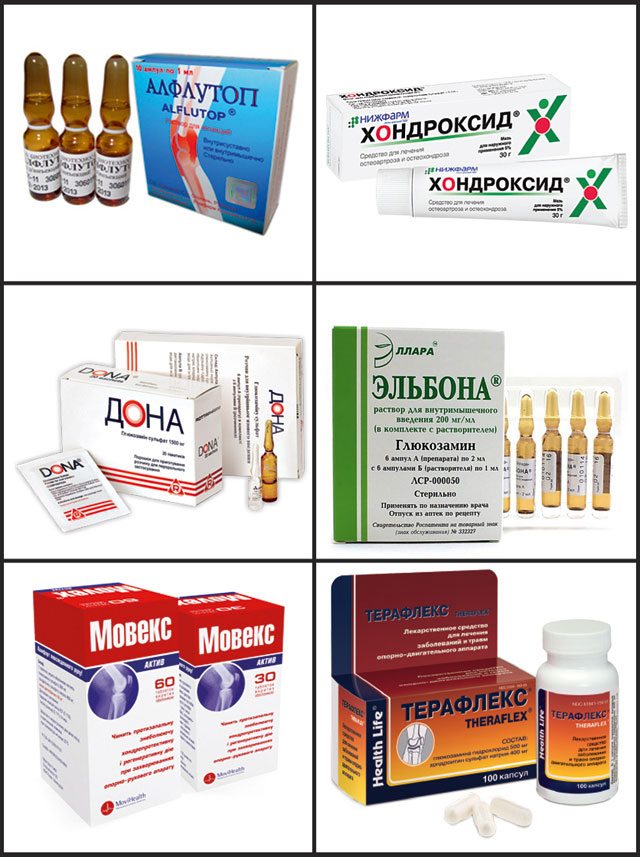
- хондропротекторы с основным действующим веществом глюкозамином и хондроитином – Мовекс® Актив, Терафлекс Адванс и др. Эта группа лекарственных средств нацелена на регенерацию хрящевой ткани, приостанавливает разрушение суставной головки, восстанавливает биохимический баланс в синовиальной жидкости;
![]()
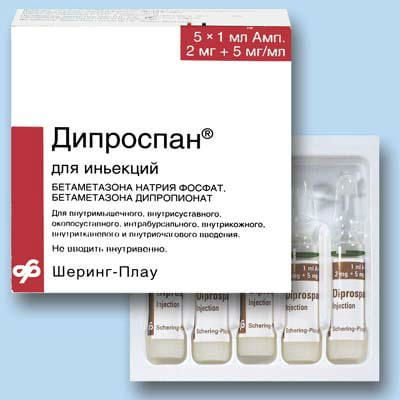
- для блокады остро выраженных болевых ощущений используют глюкокортикоиды – Дипроспан®, Кеналог®;
![]()
- устранить мышечные спазмы можно при помощи миорелаксантов.
Важное значение в комплексном лечении имеют препараты общеукрепляющего воздействия. С этой целью в организм вводят минерально-витаминные комбинации: Матерна®, Витрум®, Теравит®.
При начальной фазе деформирующего остеоартроза (ДОА) суставов стопы очень эффективны согревающие мази, гели с противовоспалительным, жаропонижающим и обезболивающим эффектом, например, Випросал®, Меновазин®, Унгапивен®.

Все медикаментозные средства лечения представлены для ознакомления.
Подбор терапевтической схемы лечения происходит по индивидуальной программе, с учетом физиологических, анатомических, возрастных и половых особенностей пациента.
Физиотерапевтическая помощь
Физиопроцедуры при остеоартрозе начальной стадии составляют основу комплексной терапии, являются надежным помощником в лечении ДОА.
Современная медицина располагает достаточным набором физиотерапевтических средств лечения, чтобы обеспечить замедление дегенерации суставов:
- УВЧ- терапия;
- высокочастотная магнитотерапия;
- ультрафиолетовое облучение;
- электрофорез, парафин;
- грязевые ванны.
Лечение – это долгая и иногда мучительная процедура, требующая от человека усилий и терпения. Однако при выполнении всех назначений врача есть надежда избежать хирургического вмешательства.
В случае бездействия или нежелания содействовать пациент обречен на оперативное лечение – это артропластика, артродез или эндопротезирование.
Антон Епифанов о физиотерапии для суставов:
Народная медицина
Проводя комплексную терапию, не следует забывать о народном лечении в домашних условиях. Домашняя аптечка – это мази, компрессы, настои, отвары из натуральных растительных и животных компонентов.
Существуют народные рецепты, которые оказывают лечебное воздействие, восстанавливают обменные процессы в костно-мышечной и суставной структуре опорно-двигательного аппарата, обеспечивают нормализацию кровотока в системе, регенерируют поврежденные тканевые структуры.
Облегчить страдания, обеспечить работоспособность суставам помогут следующие народные рецепты, которые будут эффективны вместе с официально назначенным лечением.
- 200 г мела растереть в порошок и добавить нежирный кефир, чтобы получить творожную консистенцию. Эта целебная смесь наносится на пораженный участок, накрывается пищевой плёнкой и оборачивается эластичным бинтом. Процедура компресса выполняется один раз в день перед сном;
- очень помогает при артрозе сваренная вгустую овсяная каша. После охлаждения до комфортной температуры лекарственное средство прикладывается к стопе и закрепляется так же, как предыдущий;
- для уменьшения отечности и устранения жара в суставах рекомендуется прикладывать лист белокочанной капусты, слегка подержав его на водяной бане;
- аналогичную процедуру можно выполнить, используя свежий лист папоротника;
- очень эффективен при ревматических и артрологических заболеваниях компресс из пчелиного подмора. Столовая ложка отходов продукта пчеловодства смешивается с растительным маслом (100 мл) и отправляется на 2-3 недели в холодное место с температурой не более +5ºС. Лекарство наносится на больной сустав 2 раза в день, утром и вечером. Лечебный эффект от компресса наступает после 5-6 сеансов домашней терапии.
- избавляет сустав от болевого синдрома смесь прополиса и оливкового масла, в пропорциональном соотношении 2:1;
- приготовив следующий рецепт, его необходимо выдержать в течение 1,5-2 часов. Состав: 100 мл 96% спирта, 100 мл глицерина, по столовой ложке меда и йода. Целебная смесь втирается круговыми последовательными движениями не менее 5-7 минут. Такой рецепт народной медицины не подходит людям с проблемным состоянием кожного покрова, микротрещинами или кожными язвами;
- две ложки нашатырного спирта, два куриных желтка, ложка скипидара – это ещё одно средство лечения артроза стопы;
- не менее эффективным болеутоляющим и противоотечным средством лечения будет измельченный корень хрена, смешанный с глицерином, в соотношении 1:1;
- собранные весной цветки одуванчика (200 г) заливаются литром спиртосодержащей жидкости. Настаивают 3-4 недели в сухом тёмном месте. Растирать стопы можно 3-4 раза в день.
- корни и стебли (100 г) сабельника залить 500 мл водки или разбавленного спирта. Настаивается лекарство 3-4 недели. Рекомендуется для внутреннего употребления не чаще 2-3 раз в день по одной столовой ложке. Этим же средством можно натирать больные стопы;
- успокоить нервную систему, снять болезненную отечность суставов можно при помощи отвара из лаврового листа. На 30 г сухого продукта берется 500 мл кипяченой воды. Настаивается лекарство 2-3 часа. Принимать по столовой ложке не более 3 раз в сутки. Рецепт нежелателен для людей с проблемами мочеполовой системы;
- для приготовления следующего рецепта понадобится: 10 лимонов, 200 мл коньяка, 5 домашних яиц (желтков), 250 г меда. Сок лимона выдавливается, смешивается с яичными желтками. К приготовленному полуфабрикату добавляются мед и коньяк. Такой состав принимается в течение одной недели равными пропорциями по 3 раза в день.
Прочие методы лечения:
- целебная ванная с сенной трухой. Литровая банка сенной трухи заливается 3 литрами кипяченой воды. После остывания до температуры комфорта можно принимать водные процедуры;
- не менее эффективна теплая ванна с морской солью или хвойными растениями;
- хорошо помогает при артрозе свиное нутряное сало.
Спиртосодержащие народные рецепты не рекомендуются людям с хроническими заболеваниями желудочно-кишечного тракта, почечной или печеночной недостаточностью.
Лечась дома, не следует забывать о мобильности суставов. Для поддержания мышечной активности и здорового кровотока необходимо ежедневно проводить комплекс лечебного массажа и физических упражнений.
Легкие круговые поглаживания вдоль и поперек стопы, потряхивания стопой, оттягивающие движения стопой вверх/вниз, вправо/влево – все это усиливает мобильность сочленения.
Рекомендация специалиста
Начавшемуся процессу дегенерации сочленений нельзя противостоять. Окончательно от него избавиться можно только хирургическим способом. Однако необходимо приложить максимум усилий, чтобы процесс разрушения суставов начался как можно позже.
Все, что нужно – это активная жизненная позиция и соблюдение простых правил лечебной профилактики:
- Избегать инфицирования и переохлаждения организма, в частности, суставов стоп.
- Носить удобную обувь, соответствующую погодным условиям.
- Соблюдать диетические нормы питания (не голодать), не злоупотреблять сладкой, соленой, жирной, копченой пищей. Активно насыщать свой организм витаминами и полезными минералами.
- Заниматься физкультурой и следить за собственным весом. Чаще всего проблема артроза стоп – это лишние килограммы жира.
- При первых болевых признаках сразу обращаться к профильному специалисту.
Все болезни начинаются с детства, поэтому лечебной профилактикой занимайтесь вместе с детьми. Берегите себя и будьте здоровы!
Что приводит к остеоартрозу стопы
Основной причиной появления болезней в области стопы являются негативные изменения хрящевой ткани в суставах, вызывающие их нездоровое разрастание и воспаление. При этом страдают как суставы, так и рядом расположенные ткани. Затрудняются обменные процессы в нижней части ног, что еще более усугубляет ситуацию.
Питательные вещества, кислород не поступают в достаточном количестве в пораженные ткани, а продукты метаболизма не выводятся. Все это усугубляет общую картину, ускоряет течение болезни. Стартовым отсчетом для начала болезни в организме человека может стать критическое накопление различных негативных факторов, таких как:
- Ожирение.
- Неправильная форма свода стопы (так называемые конская, пяточная, полые стопы), плоскостопие, косолапость.
- Ношение неверно подобранной обуви, причиняющей неудобства и тесной, зажимающей кровеносные сосуды.
- Чрезмерные физические нагрузки на ноги, в особенности перегрузка суставов стопы, например у танцоров.
- Травматическое воздействие.
- Наличие неблагоприятной наследственности, природная слабость хрящевой ткани.
- Неправильный образ жизни, несбалансированное питание.
- Эндокринные расстройства.
- Артриты разного характера.
- Постоянное переохлаждение ног.
В группу риска входят женщины, которые очень часто носят неудобную обувь, а также те, кто постоянно сильно нагружает суставы стопы – спортсмены, танцоры. У них из-за микротравм хрящи перестают выполнять свои амортизационные свойства и преждевременно изнашиваются.
Общие сведения
Как вылечивать остеоартроз, в каждом определенном варианте должен решать спец. Доктор узнает вероятные предпосылки недуга, оценит тяжесть нарушения биомеханики сустава, установит стадию развития болезни и подберет очень действенную схему исцеления.
Но есть общие советы по профилактике и исцелению остеоартроза на исходных стадиях, основанные на долголетних исследованиях более вероятных обстоятельств заболевания.
В периоды ремиссии остеоартроза суставов стопы рекомендуется:
- избегать мощных физических перегрузок;
- при лишней массе тела достигнуть постепенного понижения веса до хороших значений ИМТ (индекса массы тела);
- придерживаться диеты (употреблять продукты, богатые коллагеном, отрешиться от алкоголя, стремительных углеводов);
- поддерживать достаточную двигательную активность;
- избегать переохлаждений, травм, циклических микротравм;
- в варианте вторичного остеоартроза прилагать усилия к устранению первопричин, вызвавших отданное отягощение (вовремя вылечивать основное болезнь (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз
), носить особую ортопедическую обувь, отрешиться от ношения каблуков (
деталь обуви в виде вертикальной подставки, приподнимающей пятку выше уровня носка
), заниматься целебной физической культурой).
Вылечивать остеоартроз стопы следует вовремя и полно. Сейчас на вооружении ревматологов есть масса действенных способов снятия острого воспалительного процесса, торможения деструктивных конфигураций в суставах на исходных стадиях (Стадия, стадий (греч
Деформирующий артроз голеностопного сустава является приобретенным болезнью, сопровождающимся ранним разрушением хрящей, а также поверхности суставов. В варианте прогрессирующего течения патологии деструкции подвергаются кости, связки и мышечная ткань, обеспечивающие двигательную активность. Вовлечение отданных структур говорит о тяжести болезни голеностопа, что поначалу проявляется пониженной трудоспособностью, а потом полной ее утратой и развитием инвалидности у пациента.
Какую опасность несет заболевание остеоартрозом стопы
Страдающие остеоартрозом должны понимать, что излечиться в полной мере от него практически невозможно. Но зато можно значительно замедлить протекание дегенеративных процессов, особенно на начальной стадии заболевания.
Если оставить болезнь течь самотеком, то она может прогрессировать и переродиться в более серьезные недуги:
- Бурсит — воспаление синовиальных сумок сухожилий.
- Периартрит — воспаление околосуставных тканей.
- Синовит – воспалительный процесс во внутренней части сустава.
Прогрессирование этих болезней приносит сильную боль, из-за которой человек не сможет ходить.
Причины артроза
Клиническая патология делится первичную или вторичную формы образования. При неясной этиологии остеоартроза обеих стоп клиницисты определяют, как первичный остеоартроз. Поражаться может совершенно здоровый сустав.
Вторичный артроз связан с посттравматическим осложнением, нарушением метаболизма, проблемами с эндокринной системой, гнойными воспалениями или врожденной предрасположенностью.
Наиболее вероятные причинно-следственные факторы артрологического воспаления суставных сегментов стопы, по мнению ведущих мировых экспертов:
- травма, например, перелом или деформация 5 плюсневой кости стопы, среднего отдела или большого пальца;
- воспаление под действием определенного патогенного раздражителя;
- врожденная аномалия, например, укорочение конечности, мышечная атрофия, искривление суставов пальцев или плоскостопие.
Деформирующий артроз может возникать под действием внешних факторов, например, при недостаточной минерализации организма, избыточном весе, физических перегрузках, из-за тесной или неудобной обуви, обморожения конечностей и т. д.
Клинические симптомы можно наблюдать у людей, чья профессиональная или спортивная деятельность связана с экстремальными условиями.
В зоне постоянного риска — люди пожилого и старческого возраста. Однако первые признаки артроза можно определить в более молодом возрасте, начиная с 30-35 лет.
Степени тяжести болезни
Патология суставных сочленений стоп развивается в три этапа, каждый из которых медленно, но неуклонно ухудшает состояние человека:
- Остеоартроз стопы 1-й степени. Характеризуется возникающими время от времени болевыми ощущениями в нижней части ног, особенно чувствующимися вечером, а также после долговременных физических нагрузок. Болезненность прекращается при отдыхе без каких-либо терапевтических процедур. Суставные сочленения не имеют деформаций, при этом большой палец уже немного отклоняется от нормального положения. Может появляться прихрамывание.
- Артроз стопы 2-й степени. Появляется ощутимый дискомфорт в суставах, причиняемый даже повседневной деятельностью. Появляется воспаление околосуставных тканей. Отклонение пальца в сторону становится хорошо заметным, головка первой плюсневой кости утолщена. Привычная обувь становится тесной, увеличивается размер ноги, в обувь невозможно вместить выпирающий сустав большого пальца ноги. Амплитуда движений большого пальца уже немного ограничена.
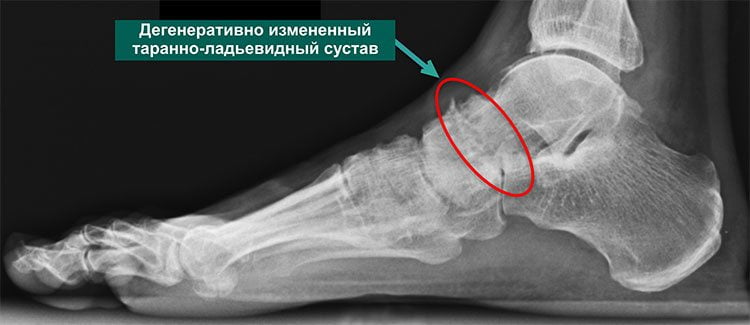
- Артроз стопы 3-й степени. Характеризуется наличием сильных болевых ощущений, которые не отступают после отдыха и беспокоят даже после приема обезболивающих анальгетиков. Происходит болезненное изменение формы не только пальца, но и стопы, которую больно использовать для опоры. Первый плюснефаланговый сустав значительно деформирован. Большой палец ноги опущен книзу, его амплитуда движений значительно ослаблена и возможна только вверх-вниз. Рентгенографическое исследование демонстрирует сильное сближение суставных тканей.
При наличии первых признаков заболевания, нужно немедленно приступать к лечению, поскольку впоследствии на это понадобится намного больше времени и сил, а результаты будут намного меньшими.
Предпосылки
Деформирующий остеоартроз стопы (ДОА) может быть вызван рядом причин:
- Врожденные индивидуальности анатомического строения (недочет коллагена в хряще, ослабленные связки, неправильное строение одной или обеих стоп).
- Деформация стоп, появившаяся в итоге травмы.
- Неверное питание, лишная масса тела.
- Лишние перегрузки на конечности при отсутствии нужной натренированности.
- Плоскостопия.
- Нередкое ношение обуви на больших каблуках.
- Нарушение метаболизма у дам в климактерическом периоде.
Симптоматика остеоартроза стопы
На начальном этапе заболевания ощущается небольшой дискомфорт, стопа припухает, при выполнении движений большой амплитуды может появляться хруст. Постепенно может появиться деформация суставов (узелки Гебердена), в особенности проявляющаяся на больших пальцах ног, как имеющих самые большие суставы. Появляются утолщения и уплотнения тканей, костные разрастания, вальгусная деформация и молоткообразные пальцы.
Обычно деформация в виде узелков проявляется симметричным образом, суставы вначале припухают, немного краснеют. Эти проявления проходят, не причиняя существенного дискомфорта и боли. Но, с прогрессированием патологии, пальцы ног становятся менее подвижными, в суставах более сильно проявляются боли и чувство жжения. Периоды обострения и ремиссии сменяют друг друга, без каких-либо действий со стороны пораженного болезнью человека.
Классификация
Как было отмечено выше, стопа состоит из множества маленьких суставов. По этой причине разрушительная тенденция возможна в любом ее месте. По своей локализации артроз стопы подразделяется на различные виды. В частности:
- заболевание подтаранной связки;
- болезнь кубовидно-пяточного сустава;
- патология в плюснефаланговом суставе и связках;
- пальцевой артроз.
Кроме того, согласно источнику, по степени развития артроз подразделяют на следующие типы:
- Первичный. Появляется в результате патологии самой стопы или при ее повреждении.
- Вторичный. Возникает благодаря заболеваниям, не имеющим непосредственного отношения к недугам ног. При этом источником болезни могут быть гормональные и прочие нарушения.
- Полиартроз. Такое заболевание охватывает сразу несколько суставов.
Согласно типу деструкции сустава врачом подбирается конкретный комплекс мер.
Диагностирование патологий стопы
Наличие деформирующего остеоартроза легко распознается по внешним признакам. Человек, имеющий деформирующие изменения в суставах стопы, имеет характерную, немного косолапую походку. Чтобы уменьшить болезненные ощущения производиться подсознательное перераспределение нагрузки на внешнюю сторону стопы. Повышенное трение в месте выпяченной фаланги первого пальца приводит к образованию хорошо видимых мозолей.
Прогрессирующий остеоартроз легко диагностируется путем осмотра ног, пальпации и анализа жалоб.
Достоверно диагностировать болезнь уже на начальном этапе можно с помощью проведения рентгенографического исследования, компьютерной томографии или магнито-резонансной томографии. Кроме того, проводятся общие лабораторные анализы, определение минеральной плотности костной ткани (денситометрия).
При диагностике изучают факторы риска, такие как:
- Возрастные изменения, наличие сбоев в гормональной системе, различные отклонения от нормы.
- Наличие предшествующих травм, недостаточный мышечный тонус, отклонения в строении суставов.
- Лишний вес, суставные перегрузки, спортивное переутомление, неблагоприятные профессии.
Различают первичный остеоартроз (возникший самостоятельно), вторичный (возникший из-за болезней, травм, воспалений), а также полиартроз (как часть общего заболевания многих суставов в организме).
Предпосылки появления
Остеоартроз стопы возникает в итоге действия почти всех причин. Некие из них обоснованы образом жизни, содействующим развитию (это тип движения и изменения в природе и обществе, связанный с переходом от одного качества, состояния к другому, от старого к новому
Также посреди обстоятельств следует отметить:
- Болезни эндокринной системы.
- Воспалительные процессы.
- Врожденные недостатки стопы и отличия в строении, вызванные травмами.
- Деформация пальцев стопы. Она бывает как врожденная, так и сформированная.
- Генетическая расположенность.
- Артрит, подагра и остальные болезни костно-мышечной системы.
- Посттравматические проявления.
- Хирургическое вмешательство в области голеностопа.
Не считая перечисленных причин, вероятны и остальные предпосылки развития патологии:
- лишний вес, оказывающий нехорошее действие на стопу;
- пассивный образ жизни;
- внедрение неловкой тесноватой обуви, в частности, на больших каблуках;
- работа, при которой имеют место превышение допустимой перегрузки на нижние конечности и подъем томных предметов;
- неувязки с позвоночником (сколиоз);
- несбалансированное питание, содействующее ожирению, злоупотребление алкогольными напитками;
- возрастные индивидуальности, почаще от этого недуга мучаются люди старше 50 лет.
Более распространенное проявление заболевания – артроз огромного пальца ноги. Это итог сдавливания пальцев тесноватой обувью.
Способы устранения патологий стопы
Лечение патологии суставных сочленений стопы должно производиться комплексно, с целью обеспечения понимания больным природы болезни, полного снятия болевых ощущений, полноценного восстановления суставов, всех двигательных функций, а также остановки или замедления дальнейшего развития дегенеративных процессов для улучшения качества жизни.
При лечении учитывают факторы риска, интенсивность боли, наличие воспалений, выраженность нарушений, их локализацию, а также пожелания пациента.
При лечении остеоартроза стопы применяют консервативные либо оперативные методы лечения.
На начальном этапе заболевания эффективно применение физиотерапевтических способов. Их мягкое воздействие улучшает кровообращение, проницаемость мембранных оболочек клеток, способствует активизации процессов восстановления, снимает воспаление, отеки.
Терапия медикаментами заключается в применении таких средств:
- Анальгезирующая, противовоспалительная группы (анальгетики и местные обезболивающие, мовалис, диклофенак, пироксикам, индометацин, кетопрофен, бутадион и их производные).
- Антиоксидантная группа (токоферол, витамины В и С, тиоктовая кислота, мексидол).
- Улучшающие работу кровеносной системы (трентал, теоникол, актовегин, никотиновая кислота).
- Хондропротекторы для восстановления хрящевых тканей (гликозамин, хондроитин, гиалуроновая кислота, алфлутоп, диацерин, пиаскледин, терафлекс, артрофлекс, структум, хондролон).
При необходимости, в экстренных случаях, для купирования белезненных ощущений и воспалительных процессов могут применяться инъекции стероидных средств (кеналога, дипроспана, гидрокортизона, флостерона, целестона, метипреда).
При умеренных деформациях плюснефалангового сустава полезно применять мази, ванночки с бишофитом, компрессы димексида, медицинскую желчь, мази с нестероидными средствами, с мягким противовоспалительным, обезболивающим действием.
Хорошие результаты дает комплексное использование таких методов:
- Физиотерапия: электрофорез, фонофорез, ультравысокочастотную терапию, магнитотерапию, лазерное воздействие, обработка ультразувуком, ультрафиолетом, грязелечение, ударно-волновая терапия.
- Выполнение комплексов специальной гимнастики, массажа способствует повышению мышечного тонуса, улучшению кровообращения, прекращению отечности и болей.
- Средства народной медицины позволяют мягко уменьшить болевые проявления. Обычно применяют ножные ванны с теплыми отварами таких трав, как душица, мята, фиалка, чабрец, можжевельник, багульник, сенная труха. Улучшению микроциркуляции крови в стопе также способствуют прогулки босиком по песку, рыхлой земле, прикладывание листа лопуха к суставу, гирудотерапия.
- Приведение в норму рациона питания для увеличения поступления полезных веществ в хрящевую ткань. Это коллагеносодержащие продукты (холодец, желеобразные блюда), жирная рыба, нежирное мясо, всевозможные виды ягод, фруктов, овощей. Необходимо прекратить употребление газированных напитков, алкоголя, значительно сократить в рационе мучные продукты, сладости.
При более серьезных патологических изменениях, характерных для 2-й и 3-й степеней заболевания применяют обездвиживание стопы гипсовым сапожком, оперативные методы лечения:
- Проведение артропластической операции путем создания выправляющих элементов из дополнительных тканей или резекции (отсечения) поврежденного участка.
- Проведение эндопротезирования путем замещения дефектного сустава на искусственный эндопротез.
Методы лечения
Проводимая терапия при остеоартрозе направлена на уменьшение проявлений воспаления, боли и восстановление пораженных хрящевых тканей.
Для этих целей применяются медикаментозные средства:
Кроме лекарств, в качестве дополнительных терапевтических методов в периоде реабилитации заболевания применяется физиотерапия на обе конечности (динамические токи, УФО, ультразвуковое облучение), массаж, ЛФК и санаторно-курортное лечение.
- Правильное формирование стопы в развитии ребенка
Показано ношение ортезов, ортопедической обуви. Также назначается лечебная терапия основных заболеваний, исключаются факторы риска.
При отсутствии видимого эффекта от медикаментов или в запущенных случаях показано проведение операций. Выполняется артропластика пораженных суставов, позволяющая устранить косметические дефекты и восстановить прежнюю подвижность стопы.
Факторы риска, провоцирующие развитие хронического заболевания
Генетическая предрасположенность, когда артрит и артроз были у близких родственников.
2.
Ношение тесной сдавливающей обуви с узким мыском и высоких каблуков. Со временем большой палец деформируется, отклоняется вовнутрь, становится толще.
3.
Неправильный образ жизни, нерациональное питание.
4.
Резкий отказ от занятий спортом, когда мышцы начинают слабеть, а суставы остаются разболтанными.
5.
Высокий рост создает вероятность большого перегруза в точках опоры, часто развивается артроз коленного сустава, тазобедренных суставов, стоп.
6.
Профессиональные занятия танцами, балетом, боксом и пр.
Первичный артроз может начаться без видимой причины, когда суставный хрящ не подвергался травмам и повышенным нагрузкам. Заболевание в данном случае поражает различные суставы. Вторичный артроз возникает после перенесенных сосудистых поражений, ушибов, некрозов кости и других факторов. В данном случае деформации подвергается лишь 1 — 2 сустава.
Читайте также: