Деформация костей стопы на рентгене
Рентгенография — это неинвазивная диагностическая методика, направленная на обнаружение различных видов изменений в структуре и строении тканей организма. В частности, она используется для обследования голеностопного сустава и тканей стопы. Она отличается простотой выполнения, во многих случаях достаточно информативна для того, чтобы можно было поставить верный диагноз. Рентген стопы используется для выявления травматических повреждений и аномалий строения костных тканей.

- Проведение рентгенографии стопы
- Показания и противопоказания к проведению
- Существующие методы рентгенографии стопы
- Стандартная методика
- Обследование с нагрузкой
- Расшифровка нормы и отклонений на снимках
- Возможные деформации стопы в детском возрасте
- Преимущества рентгеноскопии, альтернативные способы обследования
- Выводы
- Видео : как делают рентген
Проведение рентгенографии стопы
Рентгенография основана на получении проекционного изображения анатомических костных структур благодаря прохождению через них рентгеновского излучения. Снимок проецируется на рентгеночувствительную пленку, которая фиксирует ослабевающие после прохождения Х-лучей через ткани различной плотности.
В итоге на снимке отображается либо нормальная стопа без отклонений, либо изображение визуализирует все имеющиеся у пациента изменения. Рентген стопы на фото выявляет переломы, трещины в костной ткани, вывихи, деформации (плоскостопие) и эквиноварусную деформацию (косолапость).
С помощью этой диагностики можно определить наличие у пациента деформирующего остеоартроза — изменений дегенеративного типа в тканях суставов, изменение строения подошвенной поверхности пяточной кости, более известное как пяточная шпора. Нередко определяют наличие у пациента вальгусной деформации большого пальца, которое возникает вследствие ношения неудобной обуви на высоком каблуке и сопровождается увеличением поперечного свода стопы.
Показания и противопоказания к проведению
Рекомендации к прохождению данной процедуры в клинике включают:
- боль и отечность разной степени выраженности в области голеностопного сустава или самой ступни;
- деформацию подошвы ступни и ее пальцев;
- изменение цвета кожных покровов ступни, появление на них внутренних гематом;
- нарушения двигательной функции голеностопа;
- частые мышечные судороги, возникающих в икрах и стопе.
Процедура также проводится как рентгенодиагностика плоскостопия для оценки степени развития заболевания. Возможность в подробностях рассмотреть костные ткани, суставные соединения позволяет установить наличие у пациента врожденной или приобретенной патологии. Поэтому показания к проведению этого обследования включают подозрение на заболевание любого типа, в том числе воспалительные процессы и травматические повреждения различной степени. 
Не рекомендуется проведение исследования для оценки состояния беременных женщин по причине мутагенного воздействия на организм ионизирующего рентгеновского излучения. Детям до 14 лет проводить рентгеновское обследование допускается только в случае крайней необходимости и с использованием защитных элементов, таких как просвинцованный фартук. При наличии у пациента открытых ран и кровотечений в области обследования, процедура откладывается до частичного их заживления, если в проведении рентгенографии нет сиюминутной необходимости.
Существующие методы рентгенографии стопы
Существует два способа проведения обследования стопы — стандартная рентгеноскопия и диагностика с нагрузкой. Целесообразность проведения процедуры устанавливает врач, исходя из состояния здоровья пациента и тех заболеваний, на которые присутствует подозрение.
В любом случае проводится рентген стопы в двух проекциях — это помогает обнаружить не только травматические повреждения, но и такие системные заболевания как ревматоидный артрит, воспалительные процессы в соединительных тканях.
Существуют заболевания, при которых пациент не может оставаться в неподвижном состоянии, например, расстройства психического характера — в этом случае обследование проводится после предварительной седации.
Проекции при этом должны быть перпендикулярными для получения максимального обзора тканей стопы. Успешно используются обе методики для выявления такого отклонения как поперечное плоскостопие. Этой деформации стопы характерно постепенное и стойкое уменьшение высоты свода вплоть до полного его исчезновения (уплощения). Этот распространенный вид отклонения обычно сопровождается деформацией коленных суставов, голеностопов, а также значительным искривлением пальцев ног и приводит к заболеваниям позвоночника.
Плоскостопие относится к настолько серьезным состояниям, что может стать причиной отстранения молодых людей от службы в армии.
Обычно для выявления этого типа деформации проводится рентгенография в боковой проекции.

Стандартная методика обследования используется чаще всего. К ней прибегают при необходимости получить сведения о строении костно-связочного аппарата голеностопного сустава. Обычно проводится в двух перпендикудярных проекциях — боковой и прямой.
Также нередко используются такие проекции как переднее-задняя для одновременного рентгена обеих стоп и косая, при которой ионизирующее рентгеновское излучение подается под углом в 45 градусов. Относительно редко встречается в диагностике тыльно-подошвенное исследование, при котором пациент должен сместить голень немного назад для того, чтобы лучи могли пройти вертикально по отношению к плоскости стопы. Это дает возможность получить вид сверху рентгена здоровой стопы или диагностировать нарушение строения суставов стопы.
Подготовка к стандартной рентгенографии отсутствует. Единственное, что требуется от пациента — это освободить обследуемый участок конечности от одежды, обуви и украшений. Для уменьшения лучевой нагрузки на организм пациента, медперсонал выдает ему специальные накладки со свинцовыми пластинами или просвинцованные резиновые фартуки, которыми следует накрыть область паха, а женщинам — еще и грудь. Детям до 14 лет накрывают полностью все тело за исключением обследуемой конечности для максимального экранирования.
Чтобы можно было получить снимок в необходимой проекции, пациент должен лечь на кушетку возле рентген-аппарата, согнуть ноги в коленях и упереться подошвами стоп в ее поверхность. Для обследования в косой проекции, пациент должен лечь на кушетке на бок и зажать между коленями подушку — это создаст необходимый угол между поверхностью кушетки и стопой.
Боковая проекция в диагностике используется редко, так как кости плюсны на полученном изображении накладываются друг на друга, и теряется возможность рассмотреть их по отдельности. Такой подход используется в случае необходимости выявления переломов костей плюсны, а также оценки уровня опущения свода стопы. Обследование точно также проводится в положении лежа на боку, с той лишь разницей, что здоровую ногу пациент выпрямляет, а травмированную держит согнутой.
В зависимости от того, какое именно заболевание наблюдается у пациента, для выявления степени развития этих отклонений могут использоваться одновременно сразу несколько различных методик. Рентгенография стоп с нагрузкой применяется специально для обнаружения у пациента поперечного плоскостопия.
Подготовка к данному обследованию ничем не отличается от подготовки к стандартному. Повышенная нагрузка на стопу заключается в том, что пациент становится на нее, а вторую ногу сгибает в колене и подтягивает ее к животу.
Благодаря тому, что стопа оказывается под воздействием дополнительного веса, все патологические изменения, в частности нарушение строения костных тканей, становятся особенно заметными.
Так как делают рентген стоп с нагрузкой, в отдельных случаях выявляются те заболевания, о наличии которых не подозревал ни сам пациент, ни врач-диагност. После обследования проводится оценка и анализ полученных снимков, обнаруженные нарушения фиксируются во врачебном заключении, и это становится основой для подбора подходящей методики лечения. После завершения терапевтического курса процедура повторяется для оценки эффективности лечебных мероприятий и необходимости принятия дальнейших мер.
Расшифровка нормы и отклонений на снимках

После проведения обследования рентгенолог анализирует изображения, описывает структуры и фиксирует те нарушения, которые были обнаружены в ходе рентгеноскопии. В норме высота свода стопы составляет не менее 3,5 см, а угол ее продольного свода колеблется в пределах 125-130 градусов. Также у здорового человека прилегать к опоре будут головки только пятой и первой плюсневых костей. Полученный рентгеновский снимок стопы человека – норма и отклонения от нее оцениваются врачом-ортопедом, который ставит окончательный диагноз. Процедура расшифровки в этом случае называется рентгеноморфометрией.
Чаще всего при отсутствии травматических повреждений стопы у пациента рентген-исследование используется для обнаружения плоскостопия. Прямой снимок стопы дает возможность оценить наличие у пациента поперечного плоскостопия, для которого характерно уменьшение поперечного свода стопы, образованного плюсневыми костями. Если вторая, третья и четвертая кости возвышаются над опорой, то стопа у пациента здорова. Всего различают три стадии, по которым можно определить плоскостопие на рентгене — компенсации, субкомпенсации и декомпенсации.
На стадии компенсации нагрузка распределяется с первой и пятой на первую, вторую и пятую кости, вторая при этом утолщается и увеличивается в размерах. При субкомпенсации к опорным костям добавляется еще третья, а первая отклоняется в сторону и формирует вальгусную деформацию первого пальца стопы. На последней стадии, при декомпенсации, все плюсневые кости становятся опорными, высота свода стопы уменьшается до минимума. Степени плоскостопия на рентгене чаще всего оцениваются при помощи обследования с нагрузкой.
Что касается продольного плоскостопия, то для его диагностики используют боковые снимки. Такая рентгенограмма визуализирует треугольник с вершинами в пяточном бугре, головке первой плюсневой кости и ладьевидно-клиновидном сочленении. Учитывается также высота свода стопы относительно нормальных показателей и ее угол.
Степени продольного плоскостопия, измеренные рентгенографически, подразделяются на первую, вторую и третью, по мере развития заболевания:

- Для первой степени характерно увеличение угла свода стопы до 135-140 градусов, сам свод опускается до 2,5-3 см, деформация плюсневых костей и фаланг пальцев при этом отсутствует.
- На второй степени плоскостопия угол увеличивается еще на 8-10 градусов до 145-155, высота свода составляет 1,8-2,3 см. Эта степень сопровождается тянущими болями в тазобедренных и коленных суставах, нередко появляются признаки деформирующего артроза таранно-ладьевидного сустава.
- Третья степень плоскостопия характеризуется увеличением угла до 160 градусов и более, высота свода при этом составляет менее 1,7 см, диагностируется выраженная деформация таранно-ладьевидного и других суставов стопы, появляются боли в копчике и нижних отделах позвоночника.
Дети нередко оказываются подвержены изменениям костно-связочного аппарата стропы, но для них эти изменения строения чаще всего являются врожденными и корректируются значительно легче, чем у взрослых пациентов. По мере взросления ребенка будут ухудшаться существующие у него деформации. Поэтому своевременная коррекция патологии очень важна. Чаще всего встречаются такие изменения строения стопы как плоскостопие и косолапость.
При врожденной косолапости наблюдается характерная постановка ступни на внешнее ребро, а в состоянии покоя заметно характерное подошвенное сгибание с развернутой внутрь стопой.
Определение плоскостопия по рентгенограмме проводится в возрасте старше 12 лет, так как в течение первых лет жизни ребенка проходит развитие, рост и постепенное изменение строения его стопы. Диагноз, поставленный ранее, считается подозрением на заболевание и вовремя принятые меры помогают избавить малыша от плоскостопия в начальной фазе его развития.
Плоская стопа без выемки свода у самых маленьких детей представляет собой особенность расположения мягких тканей, которая нивелируется по мере взросления ребенка.
Преимущества рентгеноскопии, альтернативные способы обследования

К основным достоинствам рентгеноскопии стопы относится хорошая визуализация структур стопы, что дает возможность неинвазивно и в краткие сроки определить наличие у пациента отклонений от нормы. Лучевая нагрузка от подобных снимков значительно ниже, чем от компьютерной томографии, также использующей ионизирующее рентгеновское излучение. Рентгенография практически не имеет противопоказаний, а сравнение снимков, сделанных в разные периоды времени, позволяет оценить динамику развития имеющейся у пациента патологии.
Подготовка к рентгенографии стопы не требуется — достаточно своевременно прийти в назначенное врачом время и по возможности взять с собой результаты предыдущего обследования. Полученные снимки можно хранить в течение длительного времени, к примеру, для контроля динамики лечения. Также дать оценку рентген-снимкам могут не только рентгенологи, но и другие специалисты — травматологи, терапевты. Рентгеноскопия стоп может проводиться для обследования лежачих больных благодаря распространенности мобильных аппаратов. Еще одним преимуществом рентгеновского обследования стопы считается относительно низкая стоимость проведения процедуры и соответственно ее доступность.
Существуют альтернативные методы обследования пациентов с подозрениями на заболевания мышечно-костных систем стопы, такие как компьютерная и магнитно-резонансная томографии. КТ отличается более высокой информативностью снимков, но вместе с тем она подвергает организм пациента гораздо большей лучевой нагрузке. Это обусловлено необходимостью делать большое количество рентген-снимков для получения подробных сведений о состоянии стопы и создания ее трехмерной проекции. Методики, использующие ионизирующее рентгеновское излучение, информативны в том случае, когда необходимо оценить состояние костных тканей, их структуру и строение.
Магнитно-резонансная томография, напротив, используется для обследования в случае если необходимо выявить нарушения в структуре связок, сухожилий, заболевания суставов стопы, определить наличие жидкостных скоплений. Принцип действия данной диагностической методики основан на свойстве электромагнитных волн с разной интенсивностью отражаться от тканей различной плотности. Этот тип сканирования безвреден для человеческого организма, поэтому может использоваться для обследования маленьких детей и беременных женщин.
Еще один способ диагностики, ультразвуковое исследование, используется несколько реже из-за своей невысокой информативности, но он незаменим, когда пациент имеет противопоказания к прочим диагностическим методам.
Выводы
Рентген стопы используется в качестве профилактической диагностической процедуры, а также для того, чтобы выявить наличие у пациента различных отклонений от нормы и наблюдать за процессом его выздоровления. Лучевая нагрузка, оказываемая в ходе этого обследования, не позволяет использовать его для оценки структуры тканей стопы достаточно часто без вреда для здоровья пациента. Существуют альтернативные методики обследования, но рентгенография используется чаще прочих благодаря своей невысокой стоимости, информативности и простоте проведения.
Видео : как делают рентген
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Когда делают рентген стопы?
Рентген стопы показан к выполнению, когда подозревается травматическое повреждение структур стопы, например, после неудачного падения, автомобильной аварии, занятий спортом и т.д. В таких случаях рентген позволяет выявлять трещины и переломы костей, вывихи в суставах стопы, разрывы и растяжения сухожилий и мышц, наличие посттравматических кист и т.д. Причем рентген стопы показан, даже если после предполагаемой травмы прошло довольно долгое время, и человека ничего не беспокоит, так как некоторые травматические повреждения могут заживать самостоятельно, но при этом оставлять осложнения (например, кисты костей, нестабильность суставов).
Кроме того, рентген стопы показан, если подозревается любое дистрофическое (артроз, остеопороз и проч.), обменное (подагра, рахит и т.д.), воспалительное (артрит, остеомиелит и т.д.) или опухолевое заболевание анатомических структур стопы (киста в кости, доброкачественные и злокачественные опухоли, метастазы). Различные заболевания структур стопы обычно сопровождаются болями, уменьшением объема движений стопой, возможно деформацией частей стопы, частыми переломами и т.д. А это значит, что при наличии таких симптомов показано выполнение рентгена стопы.
Отдельно следует сказать, что показанием для выполнения рентгена стопы является наличие у человека косолапости или плоскостопия. При косолапости рентген выполняется для уточнения расположения костей относительно друг друга, оценки степени косолапости и уточнения вида косолапости. Все эти данные необходимы для проведения коррекционного лечения. После лечения и реабилитации при косолапости вновь делают рентген стоп, чтобы увидеть, насколько удалось приблизить расположение костей стоп к норме.
При плоскостопии рентген выполняется в двух проекциях (задней и боковой) с нагрузкой, чтобы точно установить степень уплощения сводов стопы.

Строго говоря, абсолютных противопоказаний для выполнения рентгена стопы нет. Это означает, что если есть острая и безотлагательная необходимость выполнить рентген стопы, то его можно сделать любому человеку вне зависимости от его возраста, пола, имеющих заболеваний и т.д.
Но все же имеется ряд ограничений, при наличии которых проведение рентгена стопы нежелательно, так как получаемая человеком доза облучения теоретически может негативно отразиться на его состоянии. К таким ограничениям для проведения рентгена стопы относятся беременность, возраст младше 14 лет и неадекватное поведение пациента.
Наличие на стопе гипса, имплантов, металлических конструкций или протезов не является противопоказанием или ограничением для производства рентгена. Но следует помнить, что любые такие инородные конструкции и предметы могут значительно ухудшить качество снимков, создав на них дополнительные тени и пятна, закрывающие анатомические структуры стопы. Поэтому желательно снять все инородные тела и предметы со стопы перед выполнением рентгена, чтобы получить максимально информативные снимки. Но если рентген нужно сделать срочно, и гипс снять нельзя, то исследование все равно выполняется.
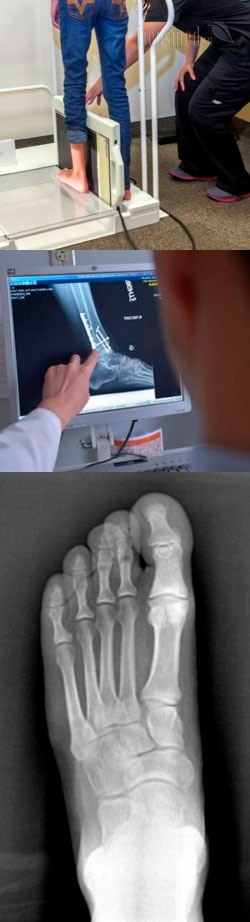
Как делают рентген стопы?
Рентген стопы не требует особой специальной подготовки ни у детей, ни у взрослых. Не нужно соблюдать специальную диету, принимать лекарственные препараты и т.д. Однако в качестве подготовки к рентгену стопы нужно накануне исследования удалить с ноги любые инородные предметы (например, пирсинг, кольца на пальцах ног, ножные браслеты, съемные протезы, приспособления для удаления "косточки" и т.д.). Также желательно подготовить такую одежду, которую будет легко снять на время проведения исследования.
Детям в качестве психологической подготовки желательно рассказать о том, что такое рентген, зачем будет сделан снимок и т.д. Обязательно следует сказать ребенку, что рентген – это безболезненная процедура. Также родители должны акцентировать внимание малыша на том, что для получения хороших снимков ему придется посидеть или полежать несколько минут неподвижно, принять позу, которую покажет врач и т.д. Отдельно желательно оговорить, что ребенок должен подчиняться требованиям врача и рентген-лаборанта, ничего не бояться, отвечать на вопросы, вести себя спокойно, не капризничать и проч.
Если человек перед исследованием сильно волнуется, плохо спит, раздражителен, беспокоен, тревожен, то за несколько дней до рентгена можно начать принимать нерецептурные успокоительные препараты (например, Афобазол, Тенотен, Нервохеель, настойка пустырника, настойка валерианы). Прием успокоительных средств позволит прийти в нормальное расположение духа, пройти исследование с максимальной пользой и минимальным нервным напряжением.
На первом этапе пациент заходит в приемную рентгенологического кабинета, снимает с ноги обувь, закатывает брюки (или снимает их), убирает любые инородные предметы со стопы. Далее рентген-лаборант проводит пациента в помещение, где установлен рентгеновский аппарат, и выдает защитные свинцовые фартуки. Такие фартуки обязательно надеваются на область половых органов, грудной клетки и живота, чтобы защитить их от проникновения рентгеновских лучей и уменьшить получаемую дозу облучения.
Далее рентген-лаборант показывает, какую позу нужно принять, как расположить и как держать ногу во время производства снимка. Если сам пациент не может удерживать ногу в необходимой позе, то ее фиксируют различными приспособлениями. Если нога будет удерживаться рукой, то на руки обязательно надеваются защитные свинцовые перчатки. В необходимые места подкладывают кассеты с пленкой или датчиками, и на их краях указывают, где расположена левая и правая ноги.
Когда пациент примет нужную позу, все выходят из помещения, где расположился больной, в соседнюю комнату, откуда врач или лаборант управляют рентгеновской установкой и делают необходимые снимки. Однако если пациенту требуется помощь, то в кабинете с рентгеновской установкой остается такой помощник из числа родственников или медицинских работников. Этот помощник обязательно надевает защитные свинцовые фартуки на все части тела.

Сам процесс получения рентгеновского снимка длится только несколько секунд, он совершенно безболезненный и не доставляет никакого дискомфорта. В момент производства снимка пациент услышит шум, издаваемый рентгеновской установкой, а также, возможно, увидит свет и перемещение рентгеновской трубки. Перед началом выполнения снимка врач скомандует пациенту замереть, а после того, как рентгеновская установка закончит работу, медицинский работник скажет, что можно расслабиться.
Далее, если нужно сделать снимки в нескольких проекциях, в помещение с установкой снова войдет рентген-лаборант, поменяет кассету и покажет, в какую позицию нужно поставить ногу. После этого весь процесс повторится, то есть все выйдут из помещения, врач дистанционно включит рентгеновскую установку, выполнит снимки и выключит аппарат.
Когда все снимки будут сделаны, врач или рентген-лаборант войдет в помещение с рентгеновской установкой, снимет защитные фартуки с пациента, и скажет, что исследование завершено. После этого можно одеваться и уходить. Придется только дождаться заключения врача, после чего разрешается заниматься своими обычными делами без каких-либо ограничений.
Пока пациент будет находиться один в помещении с рентгеновской установкой, врач станет наблюдать за ним из соседней комнаты через окно в стене, и оттуда же управлять работой рентген-аппарата. Если вдруг пациенту станет плохо, врач немедленно остановит работу рентгеновского аппарата и окажет необходимую помощь.
Ниже мы рассмотрим рентгенологические признаки нормальной здоровой стопы и изменения на рентгеновских снимках, характерные для некоторых наиболее часто встречающихся заболеваний.
Рентген стопы в норме (рентген-описание здоровой стопы)
На основании состояния тканей стопы, видимых на рентгеновском снимке, врач пишет заключение, в котором есть описательная часть и вывод. В выводе, который часто называется заключением, указывается, что кости и суставы стопы в норме, патологических очагов не выявлено. А в описательной части указывается, какие кости видны, что они развиты нормально, расположены правильно, структура однородная, контуры четкие, ровные, признаков деформации, утолщения или истончения костей нет. Суставные щели не расширены и не сужены, Структура костей нормальная, не измененная. Суставы Шопара и Лисфранка нормальны, признаки выпота, дистрофических или воспалительных изменений в них отсутствуют. Сесамовидные кости целые, не смещены, нормальной структуры.
Конечно, описательная часть протокола исследования не будет слово в слово, как в приведенном выше примере, но врач в ней обязательно укажет, что структура, размеры и расположение костей и суставов нормальны, не изменены.
Рентген стопы при некоторых заболеваниях
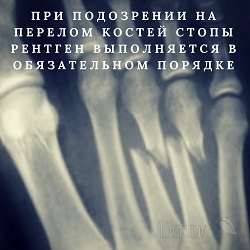
При подозрении на перелом костей стопы рентген выполняется в обязательном порядке, так как это простое и доступное исследование позволяет диагностировать не только сам перелом, но и определять его вид, степень расхождения костных отломков, расположение отломков, их количество, и т.д. Все эти данные позволяют оценить степень тяжести перелома и определить, какие именно медицинские манипуляции нужно произвести для лечения и восстановления целостности костей.
Переломы или трещины костей стопы на рентгеновском снимке видны как линейный фигурный перерыв единой костной структуры. Перерыв костной структуры виден в форме небольших вытянутых затемнений, имеющих неровные контуры, и расположенных между двумя кусками кости, которые также имеют нечеткий, неровный контур.
Рентгенологическая картина артритов суставов стопы характеризуется сужением суставной щели, эрозией суставных поверхностей сочленяющихся костей, разрушением (деструкцией, склерозом, остеопорозом) субхондральных пластин, кистами в субхондральной костной ткани.
Подробнее об артрите
В зависимости от выраженности патологических изменений, выделяют три стадии артроза суставов стопы, каждая из которых характеризуется определенными рентгенологическими изменениями.
Так, для первой стадии артроза стопы характерно сужение суставной щели менее чем на 50 % в сочетании с наличием краевых костных разрастаний размерами не более 1 мм.
Для второй стадии артроза характерно сужение суставной щели более чем на 50 %, наличие костных краевых разрастаний размером более 1 мм, а также деформация и остеосклероз суставных концов костей.
Для третьей стадии артроза характерно отсутствие суставной щели на снимке, выраженные краевые костные разрастания, а также грубая деформация и остеосклероз суставных концов костей.
Подробнее об артрозе стопы
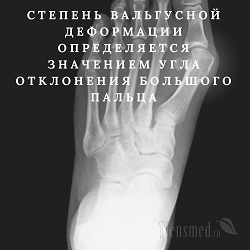
Вальгусная деформация стопы (Hallux valgus) характеризуется смещением большого пальца на второй палец и появлением характерной выступающей "косточки" у основания большого пальца. В настоящее время это весьма часто встречающаяся патология стопы.
На рентгеновском снимке для вальгусной деформации стопы характерно расширение промежутков между плюсневыми костями, увеличение угла между первой и второй плюсневыми костями и сильное отклонение большого пальца в сторону. Степень вальгусной деформации определяется в зависимости от значений угла отклонения большого пальца:
- первая степень вальгусной деформации – угол отклонения большого пальца 15 – 20 o ;
- вторая степень вальгусной деформации – угол отклонения большого пальца 20 – 30 o ;
- третья степень вальгусной деформации – угол отклонения большого пальца 30 – 40 o ;
- четвертая степень вальгусной деформации – угол отклонения большого пальца – больше 40 o .
Варусная деформация стопы внешне похожа на косолапость. На снимке варусная деформация характеризуется искривлением плюсневых и фаланговых костей, их смещением кнутри. Кроме того, варусная деформация стопы часто сочетается с плоскостопием.
У детей до 1,5 лет варусное положение стопы считается вариантом нормы.
Где и за сколько можно сделать рентген стопы?
Чтобы записаться на прием к врачу или диагностику, Вам достаточно позвонить по единому номеру телефона
+7 495 488-20-52 в Москве
+7 812 416-38-96 в Санкт-Петербурге
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
В настоящее время стоимость рентгена стопы в государственных и частных медицинских учреждениях колеблется от 300 до 1100 рублей, в зависимости от количества проекций.
Рентген стопы можно провести в любом медицинском учреждении, оснащенном рентгеновским аппаратом. Такие аппараты имеются практически во всех государственных городских и районных поликлиниках, а также больницах. Соответственно, сделать рентген стопы можно в любой поликлинике или больнице.
Среди частных медицинских центров рентген стопы обычно выполняют в учреждениях, специализирующихся на диагностике.
Ниже мы приведем адреса крупных медицинских учреждений в различных городах, в которых можно сделать рентген стопы.
Рентген стопы в Москве
Можно сделать в следующих учреждениях:
- "Российский центр рентгенорадиологии", расположенный по адресу ул. Профсоюзная, 86. Телефоны – (495) 333 91 20, (495) 334 15 08, (495) 334 13 96.
- НИИ Скорой помощи им. Склифосовского, расположенный по адресу Большая Сухаревская площадь, 3. Телефоны – (495) 680 41 54, (495) 680 93 60.
- ФНКЦ ФМБА России, расположенный по адресу Ореховый бульвар, 28. Телефоны – (499) 688 83 54.
Рентген стопы в Санкт-Петербурге
Можно сделать в следующих учреждениях:
- НИИ Скорой помощи им. Джанелидзе, расположенный по адресу ул. Будапештская, 12. Телефон – (812) 313 28 58.
- НИИ Онкологии им. Петрова, расположенный по адресу ул. Ленинградская, 68. Телефон – (812) 439 95 25.
Рентген стопы в Екатеринбурге
Можно сделать в Областной больнице № 1, расположенной по адресу ул. Волгоградская, 185. Телефон – (343) 240 34 59, (343) 351 16 40.
Рентген стопы в Казани
Можно сделать в Межрегиональном клинико-диагностическом центре, расположенном по адресу ул. Карбышева 12а. Телефоны – (843) 291 11 01, (843) 291 10 16, (843) 291 10 24.
Рентген стопы в Новосибирске
Можно сделать в Новосибирской областной клинической больнице, расположенной по адресу ул. Немировича-Данченко, 130. Телефон – (383) 315 98 18.
Рентген стопы в Краснодаре
Можно сделать в Краевой клинической больнице, расположенной по адресу ул. Российская, 140. Телефон – (861) 252 76 28.
Рентген стопы в Воронеже
Можно сделать в Воронежской областной больнице № 1, расположенной по адресу Московский проспект, 151. Телефон – (473) 257 97 77.
Массаж ног: мастер класс – видео
Диагностика плоскостопия: осмотр врача, рентген в двух проекциях – видео
Можно ли вылечить плоскостопие, и всегда ли его нужно лечить взрослым людям – видео
Как выбрать обувь для здоровых стоп, при вальгусной и варусной деформации – видео
Читайте также:


