Деформации стопы при полиомиелите
Этиология полиомиелита.
Полиомиелит (детский спинальный паралич, эпидемический детский паралич, болезнь Гейне—Медина) — инфекционное эпидемическое заболевание с преимущественным поражением передних рогов спинного мозга.
Впервые заболевание было описано в 1840 г. немецким ортопедом Й. Гейне, а через 50 лет (1890) шведский врач О. Медин высказал предположение об инфекционной природе заболевания.
Чаще заболевают дети 2—3 лет, очень редко — дети старшего возраста и взрослые.
Возбудителем является вирус. Входные ворота — рот, пищеварительный тракт. Вирус через рот попадает в гортань, затем из носоглотки через предоптическую зону в передний отдел основания черепа к гипоталамусу, далее — в спинной мозг.
Под влиянием вируса полиомиелита развиваются тяжелые морфологические изменения в мягких оболочках головного мозга, в среднем мозге, парацентральных извилинах, IV желудочке, в передних рогах спинного мозга. Предрасполагающими факторами к заболеванию являются такие инфекционные заболевания, как корь, коклюш, ангина и др., авитаминоз А и С, эндокринные расстройства и др.
В клинической картине заболевания полиомиелитом различают четыре стадии: 1) начальная, или препаралитическая; 2) паралитическая; 3) восстановительная; 4) стадия остаточных явлений. В продромальном периоде отмечаются общая слабость, вялость, отсутствие аппетита, расстройства функции желудочно-кишечного тракта.
Эта стадия очень кратковременная.
В основном у больных детей внезапно резко повышается температура тела, появляются головная боль, затемнение сознания, расстройства функции желудочно-кишечного тракта. Через 1—2 сут наступает некоторое улучшение, после чего — второй пик подъема температуры с менингеальными симптомами. На 3— 4-е сутки возникают распространенные параличи вплоть до параличей дыхательной мускулатуры.
Существуют три формы заболевания: 1) абортивная, когда отсутствуют параличи, а отмечаются лишь головная боль, ригидность затылочных мышц, тошнота, рвота; 2) невротическая форма с картиной абортивной формы, но с появлением парестезии и анестезий; 3) спинальная форма с множественными параличами.
В восстановительной стадии полиомиелита имеет место обратное развитие параличей (обычно в сроки от 1 года до 2 лет).
Стадия остаточных явлений, или резидуальный период полиомиелита, характеризуется разнообразием деформаций верхних, нижних конечностей и позвоночника в результате выпадения функции той или иной группы мышц. Парализованная конечность холодна на ощупь, несколько короче другой, мышцы атрофированы, эластичность сухожилий теряется, связочный аппарат растянут.
Нарушение функции конечности связано с тяжестью поражения нервно-мышечного аппарата, в суставах развиваются контрактуры и деформации, кости конечностей истончены, в них выявляется остеопороз.
Профилактика деформаций при полиомиелите имеет особо важное значение.
Принципы лечения последствий полиомиелита. Существуют два метода лечения последствий полиомиелита: неоперативный и оперативный. К неоперативному методу относится медикаментозное, физиотерапевтическое, функциональное и ортопедическое лечение.
Медикаментозное лечение включает применение витаминов группы В (В1, В6, В12), прозерина, дибазола; физиотерапевтическое — общие ванны, горячие укутывания, фарадизация парализованных мышц, электрофорез калия йодида, новокаина и т. д., иглоукалывание; функциональный метод лечения — ЛФК, массаж (точечный, классический, сухой, подводный); ортопедический — правильное укладывание больных для профилактики контрактур, наложение гипсовых и пластмассовых шин, применение кроваток, ортопедических аппаратов, туторов, корсетов.
Среди оперативных методов выделяют операции на мягких тканях (чаще пластика сухожилий и мышц), костях конечностей, чаще остеотомии (артроризы, артродезы), и позвоночнике (спондилодез).
Особенности лечения деформаций, развившихся на почве полиомиелита. Паралитический сколиоз — последствие распространенного поражения спинного мозга — возникает в острой стадии заболевания, но чаще в течение первого года восстановительного периода, в результате выпадения функции отдельных групп мышц.
Для профилактики прогрессирования деформации показаны правильное положение в постели в острой стадии, физиобальнеотерапия, ЛФК и обязательное ношение корсетов в восстановительном и резидуальном периодах. Клинически чаще определяется одна большая дуга искривления на стороне пораженных мышц (длинные мышцы спины, межостистые, межпоперечные, межреберные, подвздошно-реберные, косые мышцы живота и др.).
Имеется торсия тел позвонков, асимметрия их роста, реберный горб чаще бывает пологим, отмечается перекос таза в результате неравномерного поражения мышц подвздошной и ягодичной областей.
Раннее лечение для предупреждения деформации включает ЛФК, ФТЛ, постоянное ношение шинно-кожаного корсета. При прогрессировании деформации, особенно в результате быстрого роста ребенка, желательно оперативное вмешательство — задний спондилодез по В. Д. Чаклину.
После операции ребенка укладывают в гипсовую кроватку, в которой он пребывает до 1 года. В последующем изготавливают шинно-кожаный корсет.
Паралитические деформации тазобедренного сустава. Чаще всего наблюдается частичное поражение мышц ягодичной области, когда заболевание развилось в раннем детском возрасте и ребенка не лечили. Наиболее характерны сгибательно-отводящие контрактуры тазобедренного сустава (рис. 1) и паралитический вывих бедра.
Эта деформация возникает при сочетании паралича отводящих и приводящих мышц бедра, когда ребенок не может подняться по лестнице, ходьба резко затруднена. Если же к этому присоединяются парезы мышц спины и живота, то возникает перекос таза, общее лечение затруднено.
Лечение подобных больных крайне сложно. В первую очередь необходимо пытаться исправить контрактуры с помощью этапных гипсовых повязок. Редрессации осуществляют каждые 10—12 дней. Если в течение 2 мес. контрактуры (чаще сгибательные) не устраняются, то необходима операция на мягких тканях типа Z-образного удлинения прямой мышцы бедра. При отсутствии эффекта необходима остеотомия бедренной кости.
При паралитическом вывихе бедра имеется деформация проксимального конца бедренной кости (повышенная антеверсия бедра и увеличенный шеечно-диафизарный угол) наряду с уплощением вертлужной впадины и нарушением равновесия мышц, удерживающих головку бедра во впадине.
Неоперативные методы лечения в этих случаях неэффективны. Из множества методов оперативного лечения чаще применяется открытое вправление головки бедра с пластикой и фиксацией головки путем подшивания ее на круглой связке по Т. С. Зацепину с последующей реконструкцией крыши вертлужной впадины (рис. 2).
Рис. 2. Схема операции Т. С. Зацепина при паралитическом вывихе бедра
Лучший результат оперативного вмешательства дает артродез тазобедренного сустава, но, во-первых, это калечащая операция, во-вторых, детям моложе 14—15 лет ее не делают.
Паралитические деформации коленного сустава возникают в результате паралича мышц, окружающих его. Наиболее частой деформацией бывает сгиба-тельная контрактура коленного сустава в сочетании с параличом мышц тазобедренного сустава. При запущенных сгибательных контрактурах коленного сустава присоединяются вальгусное отклонение голени и подвывих ее кзади. Причиной этого являются парез четырехглавой мышцы бедра и укорочение подвздошно-большеберцового тракта. При одновременном развитии контрактуры голеностопного сустава инвалидность ребенка усугубляется.
Лечение этих деформаций может быть неоперативным или оперативным.
У детей младшего возраста контрактуру коленного сустава устраняют этапными гипсовыми повязками. У детей старшего возраста сочетают лечение вытяжением, закрутками и гипсовыми повязками. Неэффективность неоперативного лечения является показанием к операции.
При параличе разгибателей бедра и отсутствии деформации коленного сустава производят мышечную пластику — пересадку сгибателей голени на переднюю поверхность голени. Но важным условием должна быть хорошая функция сгибателей голени. Пересадка сгибателей голени (двуглавой мышцы бедра, полусухожильной) на надколенник с фиксацией к собственной связке надколенника представлена на рис. 3.
Рис. 3. Пересадка сгибателей голени на надколенник: а — крепление сухожилий по Краснову; б — крепление сухожилий с помощью лавсановой ленты по И. А. Мовшовичу
Операция на костях показана при тяжелых деформациях (контрактура в коленном суставе, сгибание менее 135°). Обычно это подмыщелковая остеотомия по Репке, по К. Д. Кочеву (рис. 4) или операция метаплазии по Р. Р. Вредену (рис. 5). После операции накладывают иммобилизацию гипсовой повязкой до полной консолидации.
Рис. 4. Схема операции по К. Д. Кочеву — надмыщелковая остеотомия бедра
Рис. 5. Схема операции метаплазии по Р. Р. Вредену
После этого больные нуждаются в постоянном ношении ортопедического беззамкового аппарата для предупреждения прогрессирования деформации.
Паралитические деформации стоп встречаются более чем у 60 % лиц, перенесших полиомиелит.
Паралитическая косолапость развивается после полиомиелита в результате паралича латеральной группы пронаторов и разгибателей стопы. При ходьбе такие больные нагружают наружный край стопы, где определяется омозолелость кожи. При тяжелой форме косолапости мягкие ткани стопы по внутренней поверхности укорачиваются, утолщаются. Таранная кость деформируется.
Вначале при эквиноварусной деформации проводят неоперативное лечение путем наложения этапных гипсовых повязок от кончиков пальцев до верхней трети голени. Затем ребенок нуждается в постоянном ношении ортопедической обуви с формированием продольного свода стопы, поднятии наружного края в обуви с двусторонним жестким берцем и высоким твердым задником.
Оперативные вмешательства осуществляют на мягких тканях с пересадкой передней или задней большеберцовой мышцы на наружный край стопы (в костный канал плюсневых костей) и одновременно Z-образным удлинением пяточного сухожилия. К другому виду операций относится комбинированный способ — сочетание подтаранного трехсуставного артродеза стопы с пересадкой передней или задней большеберцовой мышцы на наружный край стопы. Третий способ при тяжелой деформации состоит в серповидной резекции среднего отдела стопы по М. И. Куслику.
Паралитическая вальгусная стопа развивается при параличе большеберцовых мышц (передних и задних) и сохранении функции малоберцовых мышц.
Обычно первоначально проводят неоперативное лечение этого патологического состояния этапными редрессирующими гипсовыми повязками. После исправления деформации обязательно ношение специальной ортопедической обуви, а на ночь — использование тутора.
Из операций применяют пересадку длинной малоберцовой мышцы на внутренний край стопы по Р. Р. Вредену.
При тяжелой деформации стопы производят внесуставной подтаранный артродез по Грайсу и Рухману в сочетании с удлинением пяточного сухожилия и укладыванием длинной малоберцовой мышцы в костный канал ладьевидной кости.
Паралитическая конская стопа — деформация, развившаяся при параличе всех мышц голени, за исключением икроножной.
У детей младшего возраста проводят лечение этапными гипсовыми повязками; у детей старшего возраста — оперативное лечение. Оно состоит в дозированном удлинении пяточного сухожилия или тенодезе по Р. Р. Вредену (подшивание стопы в трех точках — местах прикрепления передней больше-берцовой мышцы, длинной малоберцовой мышцы и области пяточного сухожилия). В последующем больной нуждается в постоянном ношении ортопедической обуви.
Паралитическая пяточная стопа развивается в результате паралича икроножных мышц. В процессе роста ребенка эта деформация быстро прогрессирует и наступают значительные изменения в таранной и пяточной костях.
Если при начальных стадиях пяточной деформации стопы показано неоперативное лечение в виде этапных редрессирующих гипсовых повязок, то при выраженной деформации — оперативное лечение, которое состоит в укорочении пяточного сухожилия и пересадке длинной малоберцовой мышцы в канал пяточной кости.
При тяжелой деформации у детей старше 8 лет производят клиновидную резекцию пяточной кости. В последующем ребенку необходимо носить ортопедическую обувь.
Паралитические деформации верхних конечностей встречаются крайне редко по сравнению с нижними конечностями. Страдают преимущественно мышцы верхнего плечевого пояса, из них чаще всего дельтовидная мышца, в результате чего больной не может поднять и отвести руку кнаружи и кзади.
При выпадении функции двуглавой мышцы плеча отсутствует активная функция сгибания в локтевом суставе; при выпадении функции трехглавой мышцы плеча нарушается активное разгибание в локтевом суставе. При параличе мышц предплечья и кисти возникают сгибательные контрактуры лучезапястного сустава и пальцев кисти.
Неоперативное лечение деформации верхних конечностей проводят аналогично лечению деформаций нижних конечностей.
Больным показаны активная и пассивная ЛФК, ФТЛ, массаж, обязательное ношение ортопедических изделий для удержания конечности в среднем физиологическом положении. При оперативных вмешательствах, так же как и на нижних конечностях, производят транспозиции сухожилий и мышц и артродезирование.
Неврогенные ортопедические деформации характеризуются тяжелыми анатомическими и функциональными нарушениями аппарата опоры и движения, которые очень часто приводят к инвалидности, особенно когда у больных имеются изменения в конечностях.
Очень важно облегчить жизнь этой категории больных, применять все лечебные средства, чтобы дать им возможность передвигаться и обслуживать самих себя, учить посильной труда, то есть провести медицинскую и социальную реабилитацию. Вопросы реабилитации инвалидов являются государственным делом, и решаются они отделами здравоохранения и социального обеспечения.
Причинами неврогенных ортопедических деформаций являются преимущественно травмы и заболевания центральной нервной системы, перенесенные в детстве.
Детский церебральный паралич (ДЦП, болезнь Литтла)
Заболевание впервые было описано Литтлом (1862), а названо ДЦП Фрейдом. Причины возникновения детского церебрального паралича разные. Их разделяют на 3 группы:
1) прирожденные — когда есть порок развития головного мозга плода вследствие токсикоза беременности, перенесенных инфекционных заболеваний (туберкулез, сифилис, тиф), токсоплазмоза, физической и психической травмы женщины, рентгено- и ионизирующего облучения;
2) родовые — вследствие акушерских вмешательств (щипцы, вакуум-экстрактор и т.п.), несоответствия таза и головы плода, асфиксии (нарушение плацентарного кровообращения, преждевременная отслойка плаценты);
3) послеродовые — механическая травма (ушиб головного мозга, кровоизлияния), менингит, энцефалит, спазмофилия т.д.
Встречается также сочетание различных причин детского церебрального паралича.
Неврологическая симптоматика бывает разной, что зависит от локализации поражения центральной нервной системы. Встречаются монопарез верхней или нижней конечности, гемипарез (одновременно верхней и нижней конечностей), парапарез (обеих верхних или обеих нижних конечностей), тетрапарез (всех четырех конечностей). Кроме этого, бывают нарушения черепно-мозговой иннервации (косоглазие, снижение зрения и зрительной реакции, слуха), бульбарные расстройства (нарушения речи, глотания), а также нарушения психики (около 40% детей умственно отсталые и около 13% больные идиотией, которые не подлежат лечению).
Поражение центральной нервной системы и проводящих путей ведет к органическим и функциональным нарушениям аппарата опоры и движения, которые клинически могут быть легкой, средней и тяжелой степени.
Болезнь проявляется повышением сухожильных рефлексов и появлением патологических, повышенным тонусом и спазмом мышц, атрофией и снижением их силы, изгибно-приводными контактурами и деформацией конечностей, что ведет к нарушению стояния, хождения и координации движений.
Ортопедическая симптоматика, особенно при тяжелой степени церебрального паралича, столь характерная, что затруднений в диагностике не бывает. При спастическом монопарезе рук плечо приведено, предплечье согнуто в локте и пронировано, кисть и пальцы максимально согнуты (в кулак), что резко ограничивает функцию конечности. Если есть монопараз нижней конечности, то бедро изогнутое и приведено, голень и стопа согнуты (конская стопа).
Отставание в росте конечности и изгибная контрактура в коленном суставе обусловливают анатомическое и проекционное укорочение конечности, спастическое хромота. При гемипарезе выражены такие же клинические признаки, как и при монопарезе верхней или нижней конечности: неритмичная походка, неустойчивость осанки, ограничение движений через спазм мышц, выраженная атрофия мышц сравнительно со здоровой половиной тела, наклон и асимметрия таза. Интеллект в большинстве случаев сохранено, но больные страдают от дизартрии, часто (10-15%) -судорог.
Спастический парапарез нижних конечностей сопровождается классическим их положением. Оба бедра согнуты в тазобедренных суставах, приведены и ротированы внутрь, коленные суставы сжатые между собой или взаимно перекрещиваются. Голени и стопы согнуты: эквиноварусная или эквиновальгусная деформация. Походка спастическая, рывками, с поочередным перекрещиванием колен. Больные могут передвигаться с помощью костылей.
Тетрапарез характеризуется указанными выше положениями верхних и нижних конечностей. При тяжелых спазмах мышц возникают стойкие контрактуры и подвывихи в суставах верхних и особенно нижних конечностей. Вследствие дискордантных деформаций больные ходить не могут, лежат с согнутой или откинутой головой. Тонические рефлексы могут сохраняться очень долго (всю жизнь). У подавляющего большинства больных выражены психические расстройства, дизартрия, судороги и т.д.
Чтобы облегчить состояние больного, создают условия для улучшения функций спазмированной конечности, а у тяжелобольных с пара или тетрапарезом для передвижения и самообслуживания проводят комплексное консервативное и оперативное лечение.
Для того чтобы снять спазмы мышц и улучшить восстановительные процессы в центральной нервной системе, назначают медикаментозную терапию (диплацин, тропацин, дибазол, галантамин и т.п.).
В развитии учредительных рефлексов большое значение имеет ЛФК и кинезотерапия. С целью улучшения функций конечностей и уменьшение атрофии проводят массаж мышц и физио и бальнеотерапию (диатермия, ванны, грязи и т.п.).
В последнее время широко используют курсы иглоукалывания, микроволновой резонансной терапии, которые дают положительные сдвиги в динамике нейроортопедического статуса больных (уменьшение спазма мышц, гиперкинезов и контрактур в суставах, увеличение силы мышц, амплитуды движений, улучшение координации и общего состояния больного).
С целью предотвращения и уменьшения контрактур применяют, особенно на ночь, гипсовые корригирующие повязки. Чтобы улучшить походку больных, их обеспечивают ортопедическими аппаратами и обувью.
Оперативное лечение применяют в тех случаях, когда консервативные методы исчерпаны и остаются ортопедические деформации, которые ограничивают функциональные возможности конечностей. Предложено около 50 видов различных восстановительных и корректирующих операций, однако все они являются паллиативными. Условно их можно разделить на 3 группы:
1. Операции на нервах: частичная резекция ветвей, иннервирование чрезмерно спазмированной мышцы. Сечение (внутритазовое или позатазовое) запирательного нерва (нейротомия Зелиг) проводят для уменьшения спазма приводящих мышц бедра. Как правило, оно сочетается с тенотомией этих мышц. Операция Штоффеля — сечение двигательных волокон ветвей большеберцового нерва; проводят с целью ослабления спазма икроножной мышцы.
2. Операции на сухожилиях и мышцах, которые проводят чаще, чтобы устранить контрактуры. Преимущественно применяют теномиотомию мышц флексоров и аддукторов бедра, чтобы устранить изгибно-приводные контрактуры в тазобедренном суставе. Эту операцию в случае необходимости выполняют одновременно с двух сторон. После устранения контрактуры на операционном столе накладывают двустороннюю кокситную повязку. Иногда еще дополнительно поэтапно сменяют гипсовые повязки, чтобы достичь гиперкоррекции. Если есть сгибательные контрактуры в коленном суставе, проводят операцию Эггерса и ее модификации — транспозицию мышц–сгибателей голени на участок мыщелков бедренной кости.
3. Операции на костях и суставах, которые проводят реже с целью устранения косметических дефектов и улучшения функций конечностей. Особенно часто применяют артродез лучезапястного сустава с установкой кистей в функционально выгодном положении, а также трисуставный артродез на стопах при их варусной деформации.
Очень важно правильно выбрать оптимальную методику операции с учетом поэтапного проведения ее у каждого конкретного больного. А это требует внимательного изучения биомеханики ходьбы, электрофизиологической активности мышц и т.д..
Полиомиелит (болезнь Гейне-Медина)
Полиомиелит — это острое детское инфекционное заболевание, которое вызывает нейротропный вирус. Впервые заболевание описал Гейне (1840), указал на его инфекционную природу Медин (1890). Полиомиелит случается очень редко, поскольку сейчас хорошо налажена профилактика — активная иммунизация по Солку.
Вирус полиомиелита попадает в организм ребенка через носовую часть глотки и органы пищеварения, проникает в центральную нервную систему и поражает серое вещество передних рогов спинного мозгу (75%), меньше — кору большого мозга и гипоталамус, а также другие органы и системы организма.
Клинически различают 4 стадии болезни:
- препаралитическую,
- паралитическую,
- восстановительную,
- остаточных явлений.
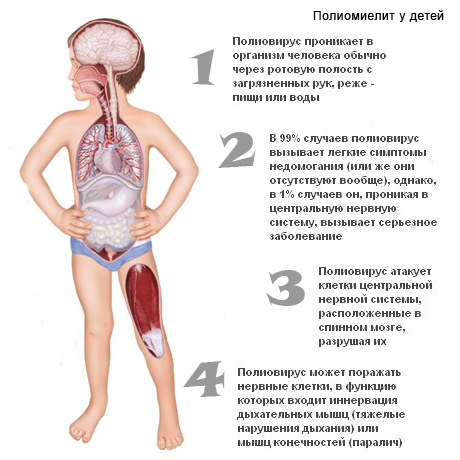
После инкубационного периода заболевание начинается с резкого повышения температуры тела, общей слабости, головной боли, то есть таких признаков, которые свойственны многим детским заболеванием, и поэтому в первый день его диагностируют только в случаях эндемии. На второй день может появиться ригидность мышц затылка. Это препаралитическая стадия, которая длится всего 24-48 часов.
Паралитическая стадия начинается на 3-4-й день болезни появлением вялых параличей. Локализация и тяжесть параличей зависят от уровней и тяжести поражения передних рогов спинного мозга, поэтому могут захватывать как верхние, так и нижние конечности, туловище. Для полиомиелита характерна мозаичность параличей.
Во время выздоровления постепенно частично восстанавливаются функции мышц и трофика тканей. Часть мышц остается парализованной. Восстановительная стадия может длиться 1-2 и более лет. В этой стадии у детей наблюдаются распространенные вялые параличи, атрофия мышц, вазомоторные расстройства (гипотермия, отек и цианоз конечностей). Выпадение функций определенных групп мышц ведет к неврогенным и вторичным статическим ортопедическим деформациям скелета. Вследствие тяги мышц, которые возобновили свою иннервацию, возникают контрактуры. Ограниченное нагрузки конечностей и нарушение трофики тканей обусловливают отставание в росте костей, укорочение конечности, прогрессирование деформации. Кости и корковое вещество парализованной конечности тонкие.
Возникают изменения в связном аппарате суставов и сухожилиях парализованных мышц (они растягиваются), что приводит к чрезмерным движениям, расшатыванию и подвывихам. Односторонние параличи мышц туловища ведут к сколиозу.
Дети очень переживают по поводу своей физической неполноценности и пытаются любой ценой не отставать от своих сверстников. Несмотря на компенсаторные приспособления, походка становится затрудненной и приводит к вторичным статическим ортопедическим деформациям.
Лечение больных полиомиелитом и его последствия состоит из комплекса консервативных и оперативных средств.
Консервативное лечение включает медикаментозную терапию, физиотерапию, функциональное, ортопедическое и санаторно-курортное лечение. Начинают его с первых дней болезни; оно носит симптоматический характер и нацелено на профилактику осложнений. Больным назначают полноценное питание и лекарственные средства (прозерин, дибазол, витамины группы В и т.д.).
Чтобы предупредить развитие контрактур и деформаций, на парализованные конечности накладывают гипсовые шины, которые снимают на время проведения лечебной физкультуры и массажа мышц, используют гипсовые кроватки или правильно укладывают больного на щите.
Функциональное лечение начинают с момента появления параличей и проводят его систематически в течение всей стадии восстановления.
Через 2 недели от начала заболевания больным назначают комплекс физиотерапевтического лечения (различные виды тепла, влажное горячее обертывание, диатермию, электрофорез калия йодида, новокаина, фарадизация мышц), которое применяют по очереди (курсами). Очень важно своевременно предупредить и устранить контрактуры этапными гипсовыми повязками, чтобы не образовались устойчивые артрогенные контрактуры, которые подлежат только оперативному лечению.
Когда ребенок начинает ходить, для улучшения функций конечностей и профилактики вторичных статических ортопедических деформаций (в зависимости от локализации парализованных и сохраненных групп мышц) назначают лифчики, корсеты, аппараты на нижние конечности и соответствующую ортопедическую обувь.
Комплексное консервативное лечение длится достаточно долго и требует терпения со стороны родителей и медицинских работников.
В период восстановления большое значение имеет санаторно-курортное лечение. Как правило, после эпидемий полиомиелита организуют специализированные отделения со штатом педагогов на курортах (Евпатория, Одесса), где дети кроме комплексного консервативного лечения получают общее образование. В специальных школах дети могут приобрести профессию, которая, несмотря на устойчивые деформации, позволяет выполнять общественно полезный труд.
Оперативное лечение больных с последствиями полиомиелита применяют после окончания восстановительного периода — через 4-5 лет. Основная его цель: устранение деформаций с тем, чтобы улучшить статико-динамическую функцию конечностей. В клинической практике применяют различные виды восстановительных операций, которые условно можно разделить на такие группы: операции на мягких тканях, на костях и суставах. Однако у большинства больных их нужно поэтапно совмещать.
Чтобы выбрать очередность и оптимальный метод оперативного лечения, следует досконально изучить осанку и биомеханику ходы у каждого конкретного больного, характер ортопедических деформаций, возбудимость и силу отдельных мышц по пятибалльной системе.
При сгибательной контрактуре тазобедренного сустава отсекают прямую мышцу бедра, швейную мышцу и широкую фасцию от места их прикрепления к крылу подвздошной кости. Если возникает изгибно-приводящая контрактура бедра, отсечение дополняют тенотомией приводящих мышц бедра (у таза). В случае паралича четырехглавой мышцы бедра пересаживают на надколенник мышцы — сгибатели голени (двуглавая мышца бедра, полусухожильная). Изгибную контрактуру в коленном суставе устраняют удлинением сухожилий мышц-сгибателей голени, а в случае необходимости и задней капсулотомией сустава.
Чаще всего приходится проводить коррекцию деформаций стопы вследствие паралича мышц голени. Например, в результате паралича малоберцовых мышц развивается эквиноварусная стопа, для устранения которой пересаживают сухожилие передней большеберцовой мышцы на IV плюсневой кости. Если свисает стопа, удлиняют пяточное сухожилие. После операции накладывают гипсовую повязку с тем, чтобы зафиксировать конечность в достигнутой коррекции. Детям назначают ортопедическую обувь с твердым высоким задником голенища.
Укорочения сухожилий проводят в тех случаях, когда они после коррекции становятся слишком длинные. Например, после устранения эквинуса путем удлинения пяточного сухожилия следует укоротить сухожилия разгибателей пальцев стопы.
Операции на костях и суставах чаще всего проводят после окончания роста костей, когда сухожильных пластика недостаточная или возникают изменения в костях и суставах. Ограничиваются артродезом, корректирующей остеотомией и артроризом. Артродез выполняют, как правило, с целью коррекции деформации и создание стабильности и неподвижности в суставе (трисуставный артродез стопы при паралитической косолапости, артролез коленного сустава при его нестабильности и расшатывании, когда невозможна транспозиция сгибателей голени, тазобедренного при подвывихах).
Полую стопу устраняют медиотарзальной резекцией по Куслику. Корректирующую остеотомию применяют для восстановления угловых соотношений сегментов конечности, если увеличен шеечно-диафизарный угол бедра, появляется устойчивая контрактура коленного сустава и т.д.
Артрориз применяют крайне редко, в частности при подвывихах плеча, лошадиной стопе т.д. Суть операции заключается в создании костного порога, который ограничивал бы амплитуду определенных движений в суставе. Сюда можно отнести пластику края вертлужной впадины по Ситенко-Кенигу, ее реконструкцию, которые применяют, когда есть паралитические подвывихи бедра.
Очень важна социальная реабилитация больных с устойчивыми ортопедическими деформациями. Инвалиды должны иметь пенсионное обеспечение и быть соответственно трудоустроены. В случае необходимости следует также решать проблемы транспорта (вело- или мотоколяски) и жилья (определение или обмен на первый этаж).
ПОЛАЯ СТОПА (гиперсупинированная)
Полой стопой (Pes cavus) называют патологическое состояние, при котором высота продольного свода стопы аномально увеличена. Во многих случаях пятка развернута внутрь – такое состояние называют полой приведенной (варусной) стопой (cavo-varus foot).
Механизмы формирования полой стопы.
2- Промежуточный тип наблюдается достаточно редко и формируется при контрактурах подошвенных мышц из-за укорочения подошвенного апоневроза (при болезни Ледероуза) или ношения обуви с чрезмерно жесткой подошвой.
3- При переднем типе наблюдается вынужденное разгибание стопы с опорой только на кончики пальцев. Передний устой свода стопы опущен, пятка располагается выше передних отделов стопы. Нарушение соотношений между задними и передними отделами частично устраняется под тяжестью тела.
Из-за увеличения высоты свода при всех типах полой стопы происходит перераспределение нагрузки на различные отделы данного анатомического образования: средняя часть нагружается недостаточно, а пяточный бугор и головки плюсневых костей, напротив, страдают от постоянной перегрузки. Пальцы постепенно деформируются, принимая когтеобразную или молоткообразную форму, основные фаланги приподнимаются кверху, а ногтевые сильно сгибаются. У основания пальцев образуются болезненные натоптыши.
Вместе с тем, увеличение свода стопы не всегда влечет за собой перечисленные выше последствия. В ряде случаев очень высокий арочный свод выявляется у совершенно здоровых людей. Как правило, в таких случаях форма стопы передается по наследству, является отличительным семейным признаком, не вызывает функциональных расстройств и вторичных деформаций. В подобных случаях изменение формы стопы рассматривается, как вариант нормы, какое-либо лечение не требуется.
Причины формирования полой стопы.
Предполагается, что данная патология обычно возникает вследствие нарушения мышечного равновесия в результате гипертонуса или паретического ослабления отдельных мышечных групп голени и стопы. Вместе с тем, специалисты отмечают, что в некоторых случаях при обследовании пациентов с полой стопой подтвердить заметное повышение или понижение тонуса мышц не удается.
Полая стопа может формироваться при ряде болезней и пороков развития нервно-мышечного аппарата, в том числе:
- спинальной дизрафии (неполном заращении срединного шва позвоночника),
- болезни Шарко-Мари-Тута (наследственной сенсомоторной нейропатии),
- детском церебральном параличе,
- атаксии Фридрейха (наследственной атаксии вследствие поражения спинного мозга и мозжечка),
- злокачественных и доброкачественных опухолях спинного мозга.
Реже патология развивается вследствие ожогов стопы или неправильно сросшихся переломов пяточной кости и таранной кости.
Часто сопровождается дополнительными деформациями (конско-полая, конско-поло-варусная, пяточно-полая и др.).
Примерно в 20% случаев факторы, спровоцировавшие формирование деформации, остаются невыясненными.
Симптомы. Пациент жалуется на:
- быструю утомляемость при ходьбе,
- боли в стопах и голеностопных суставах.
Ходьба в обычной обуви может причинять боль из-за сдавления области предплюсны. При комбинированной патологии (сочетании с деформацией пальцев и поперечным плоскостопием) возможны интенсивные боли даже после непродолжительной ходьбы или стояния.
Многие больные отмечают, что испытывают значительные трудности при подборе удобной обуви.
При осмотре и пальпации выявляется:
При слабой выраженности полой стопы:
- увеличение высоты внутреннего и наружного свода,
- расширение, распластанность и некоторое приведение передних отделов стопы,
В случаях средней тяжести и тяжелой:
- на тыльной поверхности выдается клиновидная кость;
- таранная кость в состоянии подвывиха кпереди с удлиненной шейкой;
- подошвенный апоневроз значительно напряжен;
- деформация пальцев, пальцы стопы часто имеют молоткообразную форму;
- болезненные мозоли (чаще – в области мизинца и у основания I пальца);
- часто - более или менее выраженная тугоподвижность стопы.
Для уточнения диагноза назначают рентгенографию стопы и плантографию.
При слабо выраженной полой стопе на плантограмме определяется выступ по наружному краю и чрезмерное углубление вогнутой дуги внутреннего края.
При умеренной выраженности патологии вогнутость распространяется до наружного края стопы.
При резко выраженной деформации отпечаток подошвы разделяется на две части.
В запущенных случаях с отпечатка исчезают контуры пальцев, что обусловлено их выраженной когтеобразной деформацией.
При подозрении на заболевание нервно-мышечной системы пациента направляют на консультацию к неврологу, проводят детальное неврологическое обследование, выполняют рентгенографию позвоночника, КТ и МРТ позвоночника, электромиографию и другие исследования.
При застарелых травмах костей предплюсны в отдельных случаях может потребоваться КТ стопы.
Впервые выявленная полая стопа при отсутствии болезней нервно-мышечного аппарата и предшествующих травм является поводом заподозрить опухоль спинного мозга и направить больного на обследование к онкологу.
Тактика лечения данной патологии определяется причиной развития заболевания, возрастом больного и степенью увеличения свода стопы.
При слабо и умеренно выраженных деформациях назначают массаж, физиотерапию и лечебную физкультуру.
Нефиксированные формы поддаются консервативной коррекции индивидуальными ортопедическими стельками или специальной ортопедической обувью с приподнятым внутренним краем без выкладки свода.
Резко выраженная фиксированная полая стопа, особенно у взрослых, подлежит оперативному лечению.
* Полая стопа у детей
Полая стопа – состояние, сопровождающееся не свойственным возрасту ребенка аномальным увеличением высоты арочного свода.
Такое заболевание зачастую поражает обе конечности и склонно прогрессировать. Поскольку ступня аномально искривлена, пациенты испытывают боль, у них возникают костные мозоли как следствие неравномерного распределения веса. У таких пациентов нередки вывихи голеностопных суставов, и даже переломы.
Если наблюдается ухудшение состояния при полой варусной стопе (в отличие от полой варусной стопы как следствия косолапости), это может указывать на наличие патологии неврологической природы.
Полая варусная стопа может быть следствием кисты или даже опухоли спинного мозга, однако, наиболее частая причина такого состояния – невральная амиотрофия Шарко-Мари-Тута (Charcot-Marie Tooth Disease). Это наследственное заболевание, при котором замедляется скорость передачи нервного импульса, что приводит к слабости дистальных мышц как верхних, так и нижних конечностей.
Другие симптомы могут быть слабо выражены или отсутствовать, в таких случаях наличие полой варусной стопы может быть ключевым в постановке правильного диагноза.
В случаях умеренной деформации стопы ортопеды рекомендуют ношение индивидуальных ортопедических стелек , которые вкладываются в обувь и равномерно распределяют весовую нагрузку на стопу. Необходимо также постоянное наблюдение за развитием заболевания.
Чтобы выровнять искривленную стопу при деформации продольного свода, требуется х ирургическое вмешательство.
Читайте также:


