Дефект нижней челюсти лечение
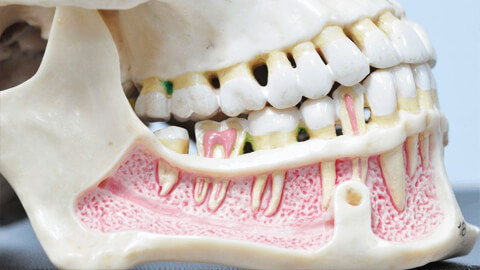
Дефекты нижней челюсти возникают вследствие утраты костной ткани вследствие оперативного вмешательства, хронических воспалений, приобретенных травм, огнестрельных ранений или врожденных анатомических аномалий.
Архитектура черепа самая сложная среди всех костных структур человека. Особое значение имеет единственная подвижная кость черепа — нижняя челюсть. При дефектах нижней челюсти возникают значительные анатомо-функциональные нарушения жевательного аппарата, глотки и гортани.
Причины образования дефектов нижней челюсти
Дефекты нижней челюсти чаще бывают приобретенными, чем врожденными. Нарушения целостности костной ткани нижней челюсти наблюдаются по следующим причинам:
- Большая потеря костной ткани может препятствовать регенерации альвеолярного отростка (костного края), сращивание краев не происходит из-за большого промежутка, образуя костные дефекты.
- В случае небольшой утраты костной ткани (до 10 мм), сращивание отломков нижней челюсти не происходит из-за атрофии мягких тканей или присутствия инородных тел, образуется ложный сустав.
Классификация дефектов нижней челюсти
На классификацию дефектов влияют клинические особенности нижней челюсти, сколько имеется фрагментов нижней челюсти, наличие или отсутствие на участках зубов, место расположения дефектов и т.д.
По величине дефекты различают:
- небольшие (до 2 см);
- средней величины (2-6 см);
- субтотальные (до 10-12 см);
- до половины длины челюсти;
- тотальные, могут быть с сохранением непрерывности костной ткани нижней челюсти (полостные, дырчатые, кистозные и краевые).
По состоянию прилегающих мягких тканей дефекты нижней челюсти можно разделить на два типа:
- дефекты без повреждения мягких тканей;
- дефекты с потерей мягких околочелюстных тканей (чаще всего возникают при удалении опухоли разной этиологии или в результате огнестрельного ранения).
Все эти дефекты могут располагаться в различных местах челюсти.
Симптомы дефектов нижней челюсти
Вследствие аномальной работы височно-нижнечелюстного сустава возможна дисфункция слухового аппарата и психоневрологические расстройства. Страдает коммуникативная функция и речеообразование, искажаются черты лица, наступает эстетическая ущербность и психическое изменение личности.
Диагностика дефектов нижней челюсти
Диагностика патологии в первую очередь заключается в исследовании прикуса — отмечается наличие, количество и устойчивость зубных единиц на фрагментах челюсти, также учитывается иммунное состояние организма.
Кроме визуального осмотра, изучения медицинской карточки пациента, необходимо провести ряд клинических обследований, способствующих определению правильной тактики лечения.
Диагностические методы заключаются в проведении:
- Рентгенологического исследования;
- МРТ, КТ челюсти;
- КТ челюсти 3D – производят в случае если необходимо создание индивидуальных фиксаторов для соединения обломанных концов челюсти.
Лечение дефектов нижней челюсти
В зависимости от сложности патологии, лечение осуществляется ортопедическим или хирургическим способами.
Ортопедические методы лечения предполагают сохранность или восстановление естественного положения фрагмента челюсти и восстановление зубных единиц протезами.
Хирургическое лечение устраняет дефекты челюсти за счет восстановления анатомической целости и функции кости.
Основными принципами восстановительных операций считается соответствие пересаженной ткани форме, объему и функции восстанавливаемого фрагмента кости. Операция должна восстанавливать структуры и функции артикуляции сустава, прикус, функции жевания, свободного дыхания и движения головы, а также реабилитировать речеобразование.
Существуют различные способы восполнения дефектов и коррекции деформации нижней челюсти:
- аутотрансплантация (пересадка фрагментов собственной ткани пациента);
- аллотрансплантация (пересадка донорского костного трансплантата);
- эндопротезировние имплантами;
- смешанные способы костной пластики
Выбор оперативного метода зависит, от индивидуальных особенностей, локализации костного дефекта и состояния височно-нижнечелюстного сустава.
Данная страница носит информационно-справочный характер и не является публичной офертой.
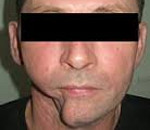
Дефекты нижней челюсти – утрата костной ткани вследствие хирургических вмешательств, травм, огнестрельных ранений. Внешний вид больного изменяется в зависимости от локализации участка поражения. При этом наблюдается нарушение жевания, артикуляции. Диагностика дефектов нижней челюсти основывается на жалобах, данных анамнеза, результатах клинического обследования и рентгенографии. Протетическое лечение пациентов с дефектами нижней челюсти направлено на восстановление функций и коррекцию эстетического дефекта. Для улучшения артикуляции на реабилитационном этапе показаны логопедические занятия.
МКБ-10


- Причины
- Патогенез
- Классификация
- Симптомы
- Диагностика
- Лечение дефектов нижней челюсти
- Прогноз
- Цены на лечение
Общие сведения
Дефекты нижней челюсти – локальная или диффузная убыль костной ткани приобретенного характера. Наиболее распространенными причинами возникновения дефектов нижней челюсти являются травмы, хирургические вмешательства, неопластические процессы. В зависимости от клинической ситуации для замещения участка минус-ткани могут использоваться два основных метода лечения – костная пластика и протезирование. В прогностическом отношении эффективность восстановительного лечения дефектов нижней челюсти зависит как от локализации, площади поражения, количества сохранившихся зубов, возраста и состояния иммунитета больного, так и от своевременности оказания квалифицированной медицинской помощи.

Причины
В большинстве случаев дефекты нижней челюсти являются следствием травм. В результате огнестрельных повреждений возникают оскольчатые переломы, сопровождающиеся потерей костной ткани. Одонтогенные злокачественные опухоли вызывают диффузный лизис кости. При лечении новообразований производят частичную или полную резекцию, в результате чего образуется дефект нижней челюсти. При остеомиелите челюсти также высоки риски формирования деструктивных изменений, обусловленные характером кровоснабжения данной анатомической зоны.
В редких случаях причинами дефектов нижней челюсти являются специфические инфекционные заболевания. Секвестрация и отторжение кости наблюдаются при третичном гуммозном сифилисе, туберкулезе полости рта. Различают также дефекты нижней челюсти ятрогенного происхождения, образующиеся при нарушении алгоритма проведения местного или проводникового обезболивания.
Патогенез
Кровоснабжение верхней челюсти осуществляется с нескольких веток, поэтому при нарушении кровотока по одной из них запускаются компенсаторные механизмы, направленные на восстановление трофики. Кровоснабжение нижней челюсти имеет свои особенности, вследствие которых при нарушении магистрального кровотока возникает высокая вероятность развития ишемии. Поэтому токсический остеомиелит чаще поражает нижнюю челюсть. В результате возникает некроз кости, её отторжение.
Классификация
Выделяют три основных группы дефектов нижней челюсти:
- Повреждение альвеолярного отростка. К этой категории относят дефекты фронтального или бокового отдела, а также комбинированные поражения альвеолярной части нижнечелюстной кости.
- Минус-ткань тела и альвеолярного отростка. В стоматологии выделяют два вида дефектов тела челюсти: с сохранением непрерывности кости и с нарушением ее целостности на всем протяжении.
- Послеоперационные дефекты. Различают полные и частичные поражения, с сохранением ветви или экзартикуляцией.

Симптомы
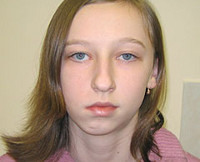
Внешний вид пациентов с дефектами нижней челюсти зависит от локализации участка поражения. Если зона минус-ткани находится во фронтальном отделе альвеолярного отростка, наблюдается западение нижней губы внутрь рта. Зубы в проекции дефекта нижней челюсти отсутствуют. Слизистая дна ротовой полости плавно переходит на слизистую нижней губы. Клинически при резекции бокового отрезка альвеолярной части западение тканей выявляют в проекции моляров, премоляров соответствующей стороны. После удаления участка нижней челюсти от срединной линии и до моляров асимметрия лица становится более выраженной.
При открывании рта оставшийся фрагмент нижней челюсти смещается вниз и в направлении срединной линии. При дефекте нижней челюсти в проекции резцов с нарушением непрерывности ментального отдела обнаруживают западение подбородка. При открывании рта два боковых фрагмента дислоцируются вниз и к срединной линии. Резко выраженная деформация лица возникает при полной резекции нижней челюсти. В ходе внутриротового осмотра у пациентов на слизистой выявляют множественные рубцы. Также наблюдается нарушение жевания, артикуляции.
Диагностика
Постановка диагноза дефекты нижней челюсти базируется на основании жалоб, данных клинического и рентгенографического исследований. При физикальном осмотре пациента с дефектом нижней челюсти врач-стоматолог обнаруживает участок западения тканей. Смещение подбородка внутрь определяют при ментальном дефекте. В момент открывания рта боковые фрагменты нижнечелюстной кости дислоцируются к срединной линии и вниз. Кончик языка, теряя опору, выходит за пределы красной каймы нижней губы.
Выраженную деформацию лица выявляют при полном резекционном дефекте нижней челюсти. При этом на коже и слизистой имеются множественные рубцовые тяжи. В ходе пальпаторного исследования удается обнаружить минус-ткань. Из дополнительных методов исследования для подтверждения локализации и протяженности дефекта нижней челюсти используют:
Обследование проводит стоматолог-хирург. Для выбора оптимального плана лечения, ускорения реабилитационного периода показаны консультации узких специалистов: стоматолога-ортопеда, логопеда, психолога.

Лечение дефектов нижней челюсти
Восстановление анатомической целостности, нормализация жевания и артикуляции, коррекция внешнего вида больного – основные задачи в лечении дефектов нижней челюсти. При дефекте с сохранением непрерывности кости проводят пластику, при необходимости осуществляют отдаленное протезирование. Если непрерывность кости нарушена, показано раннее протетическое лечение. При ментальном дефекте нижней челюсти большой протяженности и при отсутствии достаточного количества опорных зубов, чтобы избежать артикуляционной перегрузки, применяют шины. Для устранения западения подбородка показаны шинирующие ортопедические конструкции с ментальным выступом.
Для восстановления утраченных тканей при небольших дефектах нижней челюсти выполняют костную пластику. При наличии противопоказаний к оперативному вмешательству прибегают к отдаленному протезированию. В случае образования резекционного частичного дефекта нижней челюсти без вовлечения в патологический процесс ветви производят костную пластику. При повреждении тела нижней челюсти в сочетании с экзартикуляцией для замещения образовавшегося дефекта используют специальные аппараты, состоящие с удерживающих и восстанавливающих элементов.
Прогноз
Прогноз при дефектах нижней челюсти зависит не только от локализации, площади поражения, количества сохранившихся зубов, возраста и состояния больного, но и от своевременности обращения пациента в медицинское учреждение.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В зависимости от этиологии все дефекты нижней челюсти делят на две основные группы: огнестрельные и неогнестрельные. Первая группа дефектов характерна главным образом для военного времени.

[1], [2], [3], [4], [5], [6], [7], [8]
Что вызывает дефекты нижней челюсти?
В мирное время обычно наблюдаются неогнестрельные дефекты нижней челюсти. Они возникают вследствие резекции или экзартикуляции челюсти (в связи с доброкачественной или злокачественной опухолью), ее удлинения при устранении недоразвития, после перенесенного остеомиелита или чрезмерно обширной и неэкономной секвестрэктомии, после случайной травмы и т. п.
Клиническая картина дефекта нижней челюсти зависит от его локализации и протяженности, наличия между фрагментами челюсти Рубцовых стяжений, наличия зубов на фрагментах кости и зубов-антагонистов на верхней челюсти, целости кожи на прилежащих участках и т. д. По классификации, разработанной В. Ф. Рудько, различают следующие виды дефектов нижней челюсти:
- дефекты среднего отдела тела;
- дефекты боковых отделов тела;
- сочетанные дефекты среднего и бокового отделов тела;
- дефекты ветви и угла;
- субтотальные и тотальные дефекты тела;
- отсутствие ветви и части тела;
- множественные дефекты.
Б. Л. Павлов дефекты нижней челюсти делит на 3 класса и 8 подклассов:
- I класс - концевые дефекты (с одним свободным костным фрагментом);
- II класс - дефекты на протяжении челюсти (с двумя свободными костными фрагментами);
- III класс - двойные (двусторонние) дефекты челюсти (с тремя свободными костными фрагментами).
В I и II классах автор выделяет по три подкласса: с сохранением подбородочного отдела, с частичной (до середины) его утратой и с полной утратой; а в III классе - два подкласса: с сохранением и без сохранения подбородочного отдела.
Указанные классификации не учитывают наличия зубов на фрагментах челюсти, рубцового стяжения между фрагментами и т. д. Поэтому они не могут помочь хирургу при выборе метода формирования ложа для саженца, способа внутриротовой фиксации фрагментов после операции и др. В этом отношении выгодно отличаются классификации, которые предложены стоматологами-ортопедами, придающими большое значение наличию зубов на фрагментах нижней челюсти, так как при этом решается задача фиксации отломков челюсти и обеспечивается покой трансплантату в послеоперационном периоде.
По классификации К. С. Ядровой, огнестрельные дефекты делят на три группы:
- с нестойким смещением отломков (без укороченного рубца или с незначительным его укорочением);
- со стойким смещением отломков (с укороченным рубцом);
- неправильно сросшиеся переломы с потерей костного вещества нижней челюсти (с укорочением челюсти).
Каждую из этих групп делят, в свою очередь, на следующие подгруппы:
- одиночный дефект передней части тела нижней челюсти;
- одиночный дефект боковой части тела нижней челюсти;
- одиночный дефект ветви или ветви с частью тела нижней челюсти;
- двойной дефект нижней челюсти.
В этой классификации, близкой к классификации В. Ф. Рудько, также не отражено наличие или отсутствие зубов на фрагментах тела челюсти.
Составить всеобъемлющую классификацию дефектов нижней челюсти, которая была бы негромоздкой и удобной для применения на практике, просто невозможно. Поэтому в диагнозе следует указывать лишь основные характерологические особенности дефекта: его происхождение, локализацию и протяженность (в сантиметрах или с ориентацией на зубы). Что же касается остальных особенностей дефекта нижней челюсти, фигурирующих в различных классификациях и имеющих, несомненно, большое значение, то их нужно указывать, но не в диагнозе, а при описании локального статуса: рубцовое сведение фрагментов друг с другом, рубцовая контрактура короткого фрагмента (ветви челюсти), наличие незавершившегося остеомиелитического процесса, количество и устойчивость зубов на каждом фрагменте и на верхней челюсти (зубная формула, детализированная в тексте), наличие дефекта кожи в области тела и ветви челюсти, рубцовые деформации языка, преддверия и дна полости рта. Дефекты челюсти, возникшие в результате огнестрельных травм, нередко сочетаются с Рубцовыми стяжениями языка и дна полости рта, что очень затрудняет речь. Хирург должен хорошо изучить состояние мягких тканей в области дефекта нижней челюсти, чтобы заранее определить, достаточно ли их для создания полноценного ложа трансплантата.
Дефект нижней челюсти вызывает тяжелые нарушения функций жевания, глотания и речи. При дефекте подбородочного отдела нижней челюсти больной страдает от постоянного западания языка, невозможности спать на спине.
Если дефект кости сочетается с дефектом окружающих тканей, наблюдается постоянное слюнотечение.
При наличии дефекта в подбородочном отделе оба отломка смещаются внутрь и вверх; в случае дефекта бокового отдела тела челюсти короткий (беззубый) фрагмент подтягивается вверх-вперед и внутрь, а длинный - вниз и внутрь. При этом подбородок смещается в больную сторону, а угол нижней челюсти на этой стороне западает внутрь.
Где болит?
Что нужно обследовать?
Как обследовать?
Лечение дефектов нижней челюсти
Лечение дефектов нижней челюсти представляет, как правило, сложную хирургическую задачу, решением которой уже свыше 100 лет занимаются выдающиеся хирурги и ортопеды различных стран.
Ортопедическое замещение дефектов
Ортопедическое замещение дефектов нижней челюсти впервые применил Larrey в 1838 г., изготовив серебряный протез для подбородочной области. До настоящего времени в тех случаях, когда хирургическое лечение откладывается или представляется невозможным, ортопедами используются различного рода протезы и шины, укрепляемые на зубах или деснах.
Что же касается эксплантации чужеродных материалов между фрагментами нижней челюсти в историческом аспекте, то она начинается с каучуковых протезов и проволочных распорок, применявшихся скорее для иммобилизации, чем для восполнения дефекта. Впоследствии для этой цели использовались другие аллопластические эксплантаты: металлические (в том числе золотые) пластинки, акриловые препараты, например АКР-7, поливиниловые и полиэтиленовые губки, протезы из виталиума, поликрилата, хромо-кобальто-молибденового сплава, тантала и других металлов.
Такие эксплантаты могут находиться между фрагментами нижней челюсти лишь временно, так как не способны срастаться с костными отломками. Кроме того, часто возникают осложнения в виде перфораций и свищей на слизистой оболочке или коже, из-за чего эксплантаты приходится удалять. Поэтому применяются аллопластические материалы лишь для временного замещения дефектов нижней челюсти с целью сохранения ложа для последующей костной пластики (когда ее нельзя произвести одномоментно с резекцией нижней челюсти) и для предотвращения значительной послеоперационной деформации в области резецированного участка челюсти.
Ксенопластическое замещение дефектов
Ксенопластическое замещение дефектов нижней челюсти избавляет больного от дополнительной операции - заимствования у него костного вещества из ребра и т. п. Этот вид пластики начали использовать еще в начале XIX века, однако от его широкого применения пришлось отказаться из-за биологической несовместимости ксено-пластического материала.
Для преодоления этого препятствия некоторые авторы предлагают предварительно обрабатывать ксенокость этилендиамином, после чего все органические компоненты кости растворяются и оставшаяся ее часть состоит лишь из кристаллических и аморфных неорганических солей.
Каждый из существующих способов консервации имеет свои преимущества и недостатки. Консервированные костные фрагменты применяются при определенных показаниях.
Замещение больших (более 25 см) дефектов нижней челюсти при помощи консервированных холодом аллотрансплантатов кости и хряща оказалось, по данным некоторых авторов, малоперспективным. Как показали результаты экспериментальных и клинических исследований, нельзя применять для вторичной костной пластики аллотрансплантаты, консервированные холодом, если замещению подлежит дефект размером 2 см и более. Вместе с тем другие авторы считают целесообразным использование для восстановительных операций на лице костной и хрящевой ткани, консервированной при низких и ультранизких температурах, так как при этом отмечается хороший клинический и косметический результат.
Особое место среди методов аллопластики нижней челюсти в последние годы занимает применение лиофилизированных аллотрансплантатов, особенно взятых из нижней челюсти трупа. Этот материал можно длительное время хранить при комнатной температуре, транспортировка его проста, реакция организма на пересадку такого трансплантата менее выражена и т. д.
Сущность метода лиофилизации заключается в сублимации воды из предварительно замороженной ткани в условиях вакуума. Обезвоживание ткани при этом осуществляется за счет поддержания равновесия концентрации водяных паров в тканях и окружаюшем пространстве. При таком высушивании ткани в ней не происходит денатурации белков, ферментов и других неустойчивых веществ. Остаточная влажность высушиваемого материала во многом зависит от способа лиофильной сушки и аппаратуры и весьма существенно влияет на качество трансплантата, а следовательно, и на исходы пересадки.
А. И. Неробеев и соавт. (1997) считают, что у больных пожилого и старческого возраста альтернативой костной пластики могут быть титановые имплантаты, а у пациентов молодых их следует рассматривать как временное обеспечение сохранения функции оставшейся (после резекции) части нижней челюсти до заживления раны и как формирование трансплантационного ложа для последующей костной пластики. Титановые эндопротезы сетчатой конструкции, изготовленные по форме челюсти, позволяют одномоментно провести костную пластику, уложив аутокость в желоб титанового имплантата.
Э. У. Макхамов, Ш. Ю. Абдулаев (1996), сопоставив результаты замещения дефектов нижней челюсти ауто-, аллотрансплантатами и имплантатами из стеклокерамики, указывают на преимущество применения последних.
Наряду с этим в последние годы ведется активная разработка новых имплантационных материалов на основе гидроксилапатита (В. К. Леонтьев, 1996; В. М. Безруков, А. С. Григорьян, 1996), которые, возможно, явятся альтернативой ауто- и аллогенной кости.
Успехи применения различных форм гидроксилапатита и материалов на их основе будут зависеть от темпов разработки дифференцированных показаний к их использованию в эксперименте и клинике; например, А. С. Григорьян и соавт. (1996) в экспериментах на животных доказали высокую перспективность применения в челюстно-лицевой хирургии новой композиции со структурированным коллагеном, порошком и гранулятом гидроксилапатита (КП-2).
Гидроксилапатит, усредненный состав которого обычно представляется как Са10(РО4)6(ОН)2, уже нашел применение для замещения дефектов твердых тканей, твердых органов или их частей (суставы, кости, имплантаты), в качестве составной части композитных биологических материалов или стимулятора остеогенеза (В. К. Леонтьев, 1996). Однако «в последние годы накопился и целый ряд спорных вопросов, в том числе связанных с некоторым негативным опытом применения этого материала.
Что такое Дефекты нижней челюсти -
Что провоцирует / Причины Дефектов нижней челюсти:
Основными причинами возникновения дефектов нижней челюсти в мирное время являются оперативные вмешательства по поводу новообразований и, реже, травматические повреждения, остеомиелит и огнестрельные ранения.
Симптомы Дефектов нижней челюсти:
Клиническая симптоматика этих дефектов многообразна. Морфологические нарушения сопровождаются тяжелыми изменениями функции жевания, глотания, речи. В связи с подвижностью нижней челюсти и большим количеством прикрепленных к ней мышц фрагменты резко смещаются, происходит деформация нижнего отдела лица и прикуса. Резко выраженные изменения, вызывающие психосоматические страдания, возникают при сочетании дефекта нижней челюсти с повреждениями мягких тканей приротовой области. Степень проявления указанных симптомов нарушения зависит от причины, локализации, величины дефекта, наличия зубов и других факторов. Исходя из этого дефекты нижней челюсти делят на следующие группы:
- по причинам:
- дефекты, возникшие в результате оперативных вмешательств по поводу новообразований;
- дефекты, возникшие в результате травм, остеомиелита и огнестрельных ранений;
- по величине:
- дефекты отдельных участков без нарушения непрерывности нижней челюсти;
- дефекты с нарушением непрерывности нижней челюсти;
- по локализации:
- дефекты в переднем отделе;
- в боковом отделе;
- в переднем и боковом отделах;
- одной половины нижней челюсти;
- обеих половин нижней челюсти;
- по охвату тканей:
- дефекты без повреждения мягких тканей;
- дефекты с повреждениями мягких тканей приротовой области;
- по наличию зубов:
- дефекты при наличии зубов;
- дефекты при отсутствии зубов;
Лечение Дефектов нижней челюсти:
Все перечисленные признаки дефектов нижней челюсти имеют большое значение для планирования ортопедических вмешательств. Например, в зависимости от причины возникновения дефекта меняется содержание ортопедических мероприятий. Так, общая схема плана ортопедического лечения при дефектах нижней челюсти, возникших в результате хирургического удаления опухоли, состоит из фиксации фрагментов, непосредственного протезирования в день операции и последующего протезирования в отдаленные сроки, если костно-пластическое замещение дефекта откладывается на долгое время или вовсе не проводится из-за общего состояния организма (резкое истощение, старческий возраст, отказ от операции). Если восстановление непрерывности нижней челюсти осуществляется с применением костной пластики, то вновь возникает необходимость проведения предоперационных и послеоперационных ортопедических мероприятий. Схема плана лечения при дефектах нижней челюсти, возникших в результате травм (схема 9), существенно отличается, особенно на первых этапах, и базируется на принципах лечения переломов с дефектом нижней челюсти, которые были рассмотрены в предыдущих разделах.
Только на этапе костно-пластического восстановления планы лечения становятся одинаковыми, в том и в другом случае применяют предоперационные и послеоперационные мероприятия.
Анализируя приведенные схемы, легко обнаружить появление двух групп больных: больные первой группы получают только ортопедическое лечение, а второй - ортопедическое лечение в сочетании с хирургическим.
Общие принципы лечения больных с дефектами нижней челюсти такие же, как и при дефектах верхней челюсти: непосредственное и последующее протезирование после хирургического удаления опухоли нижней челюсти; челюстное протезирование при дефектах, возникших в результате травматических повреждений.
К особенностям протезирования при дефектах нижней челюсти следует отнести условия и методы фиксации протезов.
При сохранении непрерывности нижней челюсти и наличии устойчивых зубов имеются благоприятные условия для протезирования дефектов. Условия фиксации протезов резко ухудшаются в связи с нарушением целости нижней челюсти, а если еще при этом зубы на фрагментах отсутствуют, то укрепление протеза превращается в сложную проблему. В таких случаях рекомендуется применять оперативные способы укрепления протеза на нижней челюсти: лигатурное связывание протеза с оставшейся костной частью нижней челюсти; имплантация металлических проволочных фиксаторов. Однако эти приспособления могут быть использованы лишь временно. Радикальной мерой при дефектах нижней челюсти является восстановление непрерывности нижней челюсти с применением костной пластики. В связи с этим особую ценность приобретает система ортопедических мероприятий, применяемых при костной пластике нижней челюсти.
Ортопедические методы лечения при костной пластике нижней челюсти
Предоперационные ортопедические мероприятия. Предоперационные ортопедические мероприятия состоят в совместном с хирургом-стоматологом обследовании и планировании предстоящей операции, изготовлении фиксирующих аппаратов, если оно входит в план лечения, определении последующей тактики лечения больного. Продолжительность предоперационного периода обычно 1- 2 нед. Эти мероприятия можно проводить и в амбулаторных условиях, до госпитализации больного. Основной задачей врача-ортопеда является изготовление фиксирующего аппарата, так как при костной пластике нижней челюсти необходимо обеспечить жесткую фиксацию фрагментов для создания нормальных условий трансплантату.
Оперативные способы фиксации фрагментов могут решить эту задачу, но их следует применять лишь тогда, когда возможности консервативного закрепления исчерпаны (недостаточное количество зубов или полное их отсутствие, обширные дефекты за зубным рядом). При достаточном количестве зубов на фрагментах челюсти фиксацию можно обеспечить при помощи внутри-внеротовых межчелюстных аппаратов жесткой несъемной конструкции. Из съемных аппаратов пригодна для этих целей лишь шина Ванкевич, которая может быть использована при обширных дефектах и отсутствии зубов. Типичным примером несъемных фиксирующих конструкций является аппарат, состоящий из ряда металлических коронок, укрепленных на зубах нижней челюсти и на их антагонистах. К щечной поверхности коронок припаяны четырехгранные втулки, в которые устанавливают П-образную скобку в сомкнутом состоянии челюсти. Этот аппарат был предложен А. И. Бетельманом, модифицирован И. М. Оксманом. Изготовление подобных аппаратов и фиксацию на зубах проводят за 2-4 дня до операции, а закрепление фрагментов с помощью П-образной скобки осуществляется после пересадки трансплантата в конце операции. Фиксирующими аппаратами пользуются до полного приживления трансплантата. Сроки их снятия совпадают со сроками начала протезирования.
Послеоперационные ортопедические мероприятия. Послеопера-ционные ортопедические мероприятия включают в себя наблюдение за состоянием фиксирующих аппаратов, снятие их, изготовление зубных протезов в соответствующие сроки и динамическое наблюдение за больными совместно с хирургом-стоматологом.
Сроки начала протезирования после костной пластики нижней челюсти зависят от вида опухоли, объема и вида хирургического вмешательства. Если при удалении доброкачественной опухоли одномоментно производится костная пластика, то протезирование проводят в интервале от 2 до 4 мес в зависимости от приживления трансплантата.
При удалении злокачественной опухоли в день операции первичная остеопластика производится редко, поэтому показано непосредственное протезирование. Сроки начала костной пластики могут быть различными. Они определяются специалистами по онкостоматологии. Если через определенный промежуток времени проведена костная пластика, то протезирование следует начать не ранее чем через 6 мес. При этом необходимым условием является отсутствие воспалительных явлений в области костного трансплантата. Наличие свищей, отека служит противопоказанием к протезированию.
Каковы основные задачи протезирования после костной пластики нижней челюсти? Во-первых, создание благоприятных условий для окончательного приживления и функциональной перестройки трансплантата, защита его от влияния стягивающих рубцов и деформации. Во-вторых, формирование полноценного протезного ложа для последующего протезирования. В-третьих, восстановление функции жевания, речи, внешнего вида и уменьшение патологических проявлений, обусловленных стрессовым воздействием. Все эти задачи решаются в процессе пользования полноценными протезами.
Клинико-лабораторные этапы протезирования после костной пластики осуществляются в соответствии с общими принципами ортопедического лечения больных с дефектами и деформациями зубочелюстной системы. Однако имеются и свои особенности. К ним следует отнести:
- необходимость частой замены протезов, особенно в первое время после костной пластики, поскольку форма протезного ложа изменяется в связи с интенсивной перестройкой костного трансплантата и перестает соответствовать форме базиса протеза;
- сложности фиксации протеза и рационального распределения нагрузок на опорные зубы и ткани протезного ложа, особенно при малом количестве зубов и Рубцовых изменениях вокруг трансплантата;
- трудности ана-томической постановки искусственных зубов в протезах вследствие отсутствия места в межальвеолярном промежутке, которое связано со смещением трансплантата или фрагментов нижней челюсти.
Достижение оптимальной эффективности протезирования после костной пластики возможно лишь при учете указанных особенностей. Например, своевременная тактика, коррекция или полная замена протезов может быть успешно выполнена при динамическом наблюдении за больными со сроками осмотров в первое время после операции через 1-3 - 6-12 мес. В последующем периодичность осмотров может быть 2 раза в год.
Показанием к замене протеза новым является резкое несоответствие базиса протезному ложу. Оно проявляется плохой устойчивостью протеза, попаданием пищевых комков под базис и перегрузкой опорных зубов или воспалительными изменениями слизистой оболочки протезного ложа. При незначительных несоответствиях можно добиться успеха путем перебазировки и коррекции окклюзионных взаимоотношений. Все эти меры проводятся с учетом описанной выше первой особенности протезирования.
Учитывая вторую особенность (трудность фиксации) протезирования, после костной пластики следует по возможности шире применять цельнолитые бюгельные протезы с шинирующими многозвеньевыми кламмерами. Их количество и расположение на зубах, способ соединения с базисом должны быть подчинены двум основным требованиям: обеспечению максимальной устойчивости протеза во время функции и распределению нагрузок адекватно состоянию опорных тканей и в том числе и трасплантата.
При малом количестве зубов или полном их отсутствии для обеспечения фиксации протеза нужно использовать ретенционные возможности протезного ложа или создавать их оперативным способом (углубление преддверия полости рта, иссечение рубцовьгх тканей и т. д.).
Третья особенность - трудности конструирования протезов вследствие недостатка места для зубов и базиса - требует применения методов, описанных при ортопедическом лечении неправильно сросшихся переломов.
Создания места и условий для полноценного протезирования можно добиться дополнительным хирургическим вмешательством. Однако это нежелательно, поскольку многократные операции тяжело переносятся больными. Поэтому вполне допустимо конструирование протезов с определенными отклонениями от общепринятой анатомической формы искусственных зубов, их положения в базисе. А сами базисы с целью упрочнения их могут быть литыми.
К каким докторам следует обращаться если у Вас Дефекты нижней челюсти:
- Стоматолог
- Ортопед
- Челюстно-лицевой хирург
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Дефектов нижней челюсти, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Читайте также:


