Что такое инволютивные изменения коленных суставов
В. Г. Джанелидзе (1955) при изучении инволютивных изменений голеностопного сустава при помощи рентгенологического метода исследования установил, что до 35-летнего возраста в костной структуре и суставных хрящах никаких возрастных изменений не наблюдается.
В возрасте 3 6 — 4 0 лет у отдельных индивидуумов в мелких костях сустава удавалось обнаружить очаговый остеопороз, в хряще асбестовидное перерождение основного вещества хряща, вакуолизацию клеток,— преимущественно поверхностного слоя, и усиленное обызвествление.
В в о з р а с т е 41 — 50 л е т описанные изменения со стороны костной и хрящевой ткани выражены более отчетливо. Наряду с остеопорозом обнаруживаются мелкие кистевидные образования, располагающиеся в участках большего разрежения структуры кости. В хряще эти явления значительно усиливаются.
В в о з р а с т е 51 — 6 0 л е т остеопороз наблюдается почти во всех костях голеностопного сустава. Резкому разрежению подвергается губчатое вещество эпифизов берцовых костей, таранной, пяточной и ладье видной костей; истончение кортикального слоя при этом незначительно. Кистевидные полости приобретают множественный характер. В таран ной кости вокруг кистевидных полостей наблюдается склеротическая перестройка в виде склерозированного блока. Ширина суставной щели у большинства исследованных лиц была уменьшена
В в о з р а с т е 61—70 лет явления остеопороза нарастают. Наиболее резко он выражен в 'Области лодыжек и таранной кости. Кортикальный слой истончается. К характерным для этого .возраста инволютивным изменениям автор относит деформацию костей, в первую очередь таранной и пяточной. Деформация проявляется в уменьшении высоты названных костей и заострении суставных краев. На поверхности хряща нередки выемки, дефекты и узуры. Описанные инволютивные изменения достигают наибольшей интенсивности и наблюдаются во всех без исключения случаях. Это дало автору право называть инволютивные изменения после 60 лет старческими и считать, что старческие изменения представляют собой конечную фазу резко выраженных инволютивных изменений.
П о с л е 70 лет старческие изменения продолжают нарастать, но не очень интенсивно. Они характеризуются главным образом усиливающейся деформацией костей (особенно таранной и пяточной) — уплощением, угловатостью суставных поверхностей и усилением рельефа костей голеностопного сустава.
В диссертации А. И. Меркулова (1949) излагаются данные, касающиеся инволютивных изменений поясничного отдела позвоночника в рентгенологическом изображении. На большом экспериментальном материале автор установил следующее.
До 3 0 л е т никаких изменений со стороны структуры тел позвонков и межпозвоночных промежутков выявить не удалось.
В в о з р а с т е 31—40 лет иногда удавалось выявить деформацию тел I и II позвонков, уменьшение высоты переднего отдела их, нерезкое и неравномерное уменьшение межпозвоночного промежутка между ними, наличие очагового остеопороза с преимущественной локализацией в передних отделах тел позвонков и в
области передних углов их.
В в о з р а с т е 41 — 50 лет инволютивные изменения выражены более отчетливо по сравнению с предыдущим возрастным периодом и проявляются деформацией тел позвонков, отчетливо выраженным остеопорозом с преимущественной локализацией в передних отделах позвонков, уменьшением высоты межпозвонковых промежутков и обызвествлением хрящевой ткани дисков.
В в о з р а с т е 61 — 70 л е т наблюдаемые изменения наиболее резко выражены по сравнению с предыдущими группами. Остеопороз приобретает распространенный характер, и только в отдельных случаях он обнаруживается в виде очагов в передних отделах тел позвонков. В телах позвонков нередко выявляются множественные хрящевые узелки. Высота межпозвоночных промежутков отчетливо уменьшена.
В в о з р а с т е 71 г од а и старше остеопороз достигает крайних степеней. Замыкающие пластинки верхней и нижней поверхности тел позвонков не только истончаются, но и прерываются на обширных участках. Костные балки и трабекулы резко уменьшаются в размерах и количестве. Ячейки губчатого вещества увеличиваются, тела позвонков де формируются.
Активные действия человека в окружающем мире обеспечиваются благодаря слаженной работе костно-суставного аппарата. Большую роль в этом играют коленные суставы. Их основная функция заключается в поддержании опоры и ходьбы, что предоставляет человеку свободу передвижения, возможность заниматься спортом, трудовой и повседневной деятельностью.
Коленный сустав ежедневно испытывает нагрузки, нередко превышающие прочность его структур. Травмы колена – частое явление в спорте и быту, они возникают как результат пренебрежения правилами безопасности или несчастного случая. Кроме того, многие люди страдают от хронических повреждений и заболеваний, которые приводят к дегенеративно-дистрофическим изменениям в тканях коленного сустава.
Анатомия
По своему строению коленный сустав относится к сложным сочленениям – в его формировании принимают участие суставные поверхности бедренной, большеберцовой кости и надколенника, окруженные общей капсулой. Стабильность и устойчивость соединению придают связки, образующие развитую сеть волокон, которые удерживают колено в анатомически правильном положении, предотвращая его смещение.
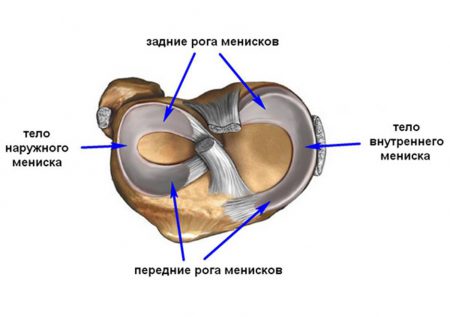
Важным компонентом сустава являются мениски, которые представляют собой эластичные хрящевые пластинки, расположенные между поверхностями соединяющихся костей. Присутствие медиального (внутреннего) и латерального (наружного) менисков позволяет правильно распределять нагрузку на большеберцовую кость. Такие хрящевые пластинки имеют полукруглую форму, состоят из тела, переднего и заднего рога. Благодаря им обеспечивается плотное прилегание суставных поверхностей, амортизация движений и дополнительная стабилизация колена.
Колено обладает достаточной прочностью и защищенностью от влияния внешних факторов, однако сильное или длительное механическое воздействие способно вызвать различные повреждения компонентов сустава.
Причины

Дегенеративно-дистрофические заболевания суставов являются распространенным явлением в среднем и пожилом возрасте. Однако, подобные изменения нередко встречаются и у молодых людей, активно занимающихся спортом (футболом, хоккеем, лыжами, легкой и тяжелой атлетикой). Этому способствует воздействие на коленный сустав следующих факторов:
- Травмы – ушибы, растяжения связок, переломы.
- Повышенная нагрузка на сустав (статическая и динамическая).
- Длительные неудобные позы (на корточках, с согнутыми коленями).
- Постоянная вибрация или сотрясение (при работе с движущимися механизмами).
- Избыточный вес.
- Воспалительные заболевания суставов (артриты).
- Обменно-метаболическая патология (подагра, гипотиреоз).
- Врожденные аномалии строения соединительной ткани (дисплазии).
При длительном воздействии повреждающего фактора развиваются дистрофические изменения в тканях – разволокнение, образование кист, размягчение, некроз и обызвествление. В дальнейшем это провоцирует вторичные нарушения в виде разрывов, ущемления менисков, что приводит к существенному ограничению двигательной функции сустава.
Разнообразие причин дегенеративной патологии колена требует профилактики травматизма и предупреждения суставного поражения при общих заболеваниях. Устранение факторов риска поможет не только провести более эффективное лечение патологии, но и вовсе избежать ее возникновения.
Симптомы

Дегенеративно-дистрофические болезни коленного сустава имеют схожее происхождение, но могут проявляться различными клиническими формами. В основном это зависит от вовлечения в патологический процесс определенных структур: менисков, суставных поверхностей и подлежащей костной ткани. Различают такие виды дегенеративной патологии колена:
- Менископатия.
- Остеоартроз.
- Кистозная перестройка.
- Асептический остеонекроз.
Заболевания имеют общие черты в симптоматике, однако характеризуются специфическими изменениями в тканях, определяемыми при дополнительном обследовании. Многое в развитии той или иной патологии может сказать механизм повреждения, ставшего толчком к развитию дистрофических процессов. Это можно выяснить при расспросе пациента о тех обстоятельствах, которые предшествовали заболеванию.
К общим признакам дегенеративной патологии коленного сустава относят:
- Боли в колене, усиливающиеся при нагрузке.
- Ограничение движений.
- Деформация сустава.
Поскольку такие изменения имеют хронический характер, они развиваться постепенно, сопровождаясь поначалу стертой клинической картиной. Появление слабых симптомов может не обращать на себя внимание, создавая у пациента ложное впечатление о незначительности патологии или ее преходящем характере. Однако по мере прогрессирования болезни проявления становятся все более выраженными, появляются осложнения.
Чтобы избежать опасных последствий и вовремя начать терапию, нужно при первых же симптомах обратиться к врачу.
Хроническая менископатия развивается при частых травмах коленного сустава и постоянной нагрузке, что распространено среди бегунов, футболистов и тяжелоатлетов. В большинстве случаев характерно повреждение медиального мениска. Дистрофические процессы снижают эластичность хрящевой ткани, из-за чего повышается риск разрывов тела, переднего или заднего рога.
После стихания реактивного воспаления, вызванного травмой, боль становится периодической, приобретает тупой ноющий характер. В области медиального или латерального мениска формируется уплотнение, которое можно прощупать соответственно с наружной или внутренней стороны суставной щели. Наблюдается ограничение движений, особенно ротационных, возникает болезненность при боковой нагрузке на голень.
При разрывах заднего рога происходит нарушение сгибания конечности, а в случае повреждения переднего – разгибания, что обусловлено их смещением в полость сустава и блокировкой движений. Наблюдается боль при попытке стать на ногу, ощущаются щелчки в колене. Дегенеративное повреждение внутреннего мениска нередко сопровождается скоплением жидкости в полости сустава, что приводит к увеличению его в размерах, усилению боли и значительному ухудшению подвижности.
Дегенеративные повреждения менисков – серьезная патология, которая требует своевременного лечения. Это позволит избежать потери функции сустава и развития контрактур.
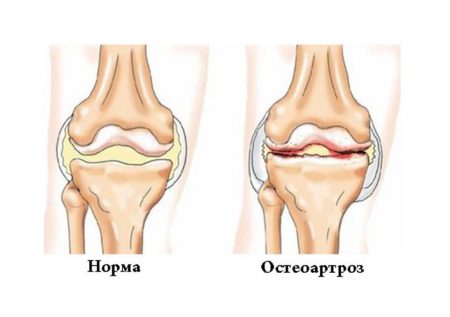
Деформирующий артроз коленного сустава часто рассматривается как спутник старения, а также следствие травм и обменных нарушений. Патология распространена среди женщин постменопаузального возраста, в организме которых наблюдается недостаток эстрогенов.
В патологический процесс при стеоартрозе вовлекается не только хрящ, но и подлежащая костная ткань, связки, синовиальная капсула, сухожилия и мышцы. При этом наиболее характерными симптомами будут:
Остеоартроз является частой причиной инвалидности, приводя к значительной утрате функциональных возможностей и снижению качества жизни человека.
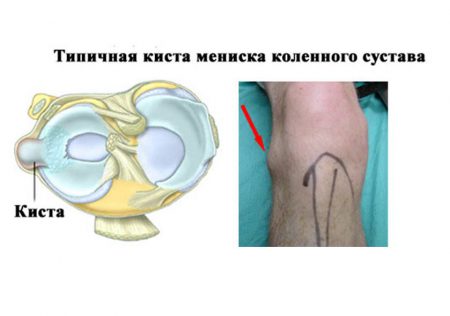
В результате локального воздействия выраженных нагрузок происходит образование в подхрящевой костной ткани кист – полостей, заполненных жидкостью. Наиболее часто это происходит в области медиального мыщелка бедренной кости. Нередко патология скрывается под маской деформирующего артроза, что создает трудности в диагностике.
Начало заболевания, как правило, незаметное. Возникает незначительная боль, которая может усиливаться при нагрузке. Со временем наблюдается нерезкое ограничение подвижности. Процесс может осложняться некрозом костной ткани, патологическими переломами, прорывами кист в полость сустава и гемартрозом. При этом происходит усиление болевого синдрома, возникают явления артрита, повышается температура тела. Ограничения движений в колене становятся выраженными, наблюдаются атрофии мышц.
Заболеванию подвержены не только взрослые, но и дети. В последнем случае асептический остеонекроз известен под названием остеохондропатии, при которой хрящевая и костная ткань имеет способность к восстановлению.
На ранних стадиях заболевание сопровождается нерезкими болями и небольшими функциональными ограничениями. Со временем костная ткань разрушается, формируются патологические переломы, выраженные деформации коленного сустава. У взрослых не происходит регенерации поврежденных участков, формируются дегенеративные изменения хряща, а поэтому патология протекает гораздо тяжелее, чем остеохондропатия. Это приводит к значительным функциональным нарушениям.
Учитывая различные варианты дегенеративной патологии коленного сустава и схожесть их симптоматики, необходимо проводить тщательное дифференцирование указанных нарушений.
Диагностика
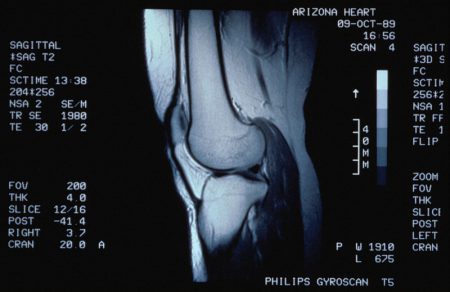
Для подтверждения диагноза используют инструментальные методы обследования. Они позволят выявить характерные для каждого заболевания признаки и наглядно оценить степень развития патологии. Наиболее часто пользуются возможностями таких методов:
- Рентгенографии.
- Магнитно-резонансной томографии.
- УЗИ суставов.
- Артроскопии.
При менископатиях наилучший результат получают с использованием томографии, УЗИ и артроскопии. Рентгенография имеет широкое распространение при выявлении нарушений в костных структурах.
Лечение

Дистрофически-дегенеративные процессы в тканях требуют упорного и длительного лечения. Для достижения максимальной эффективности необходимо использовать весь комплекс традиционных средств. Характер патологии и степень ее развития определяют возможность применения консервативных или хирургических методов. Таким образом, при указанных заболеваниях рекомендуют:
- Прием медикаментов.
- Физиотерапию.
- ЛФК и массаж.
- Операцию.
Во всех случаях нужно уменьшить нагрузку на пораженные суставы – снизить вес, ходить с тростью или на костылях. При менископатиях с отрывами переднего или заднего рога, тяжелых формах кистозной перестройки и асептического некроза существует необходимость иммобилизации конечности гипсовой повязкой или ортезом. Кроме того, в случае ущемления мениска проводят вытягивание конечности (аппаратную тракцию) для устранения блокировки. Если в полости сустава скопилась жидкость или кровь, то рекомендуют лечебную пункцию с удалением патологического содержимого и одновременным промыванием антисептиками.
Каждый из методов имеет свои преимущества при различных заболеваниях, однако наилучшие результаты показывает комбинированное лечение. Назначение конкретных средств производится в строгом соответствии с показаниями.
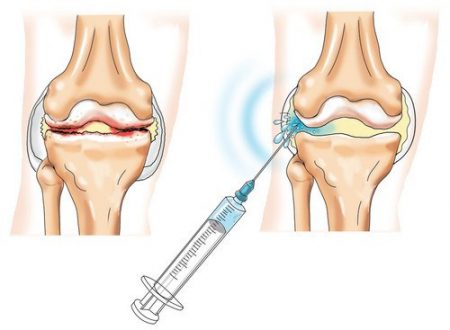
Использование лекарственных средств при дегенеративной патологии колена призвано уменьшить выраженность симптомов, ликвидировать воспаление, создать условия для восстановления нормальной структуры костной и хрящевой ткани. Это становится особенно актуальным при обострении процесса, когда необходимо быстро купировать боль, снять мышечный спазм и отечность тканей. Применяют такие лекарственные средства:
- Противовоспалительные и обезболивающие (диклофенак, мелоксикам, нимесулид).
- Противоотечные (L-лизина эсцинат).
- Гормоны (дипроспан, гидрокортизон).
- Миорелаксанты (мидокалм).
- Хондропротекторы (хондроитина и глюкозамина сульфат, гиалуроновая кислота).
- Препараты кальция и витамина D.
Наиболее выраженный эффект оказывает внутрисуставные инъекции, когда медикаменты сразу поступают в патологический очаг и не оказывают общих побочных эффектов на организм. Рекомендуют введение дипроспана, препаратов гиалуроновой кислоты. В последующем можно принимать таблетированные формы, втирать в колено лекарства в виде мази или геля.
Принимать препараты в домашних условиях необходимо в строгом соответствии с рекомендациями лечащего врача. Самостоятельно менять дозы и курс приема недопустимо.
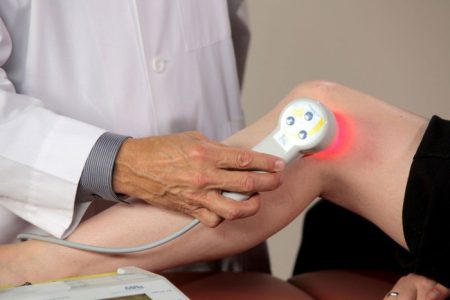
Назначение физиопроцедур при менископатиях возможно только после устранения ущемления или заклинивания в колене. Некоторые из методик можно применять еще на этапе иммобилизации, когда сустав покрыт гипсовой повязкой, что ускорит восстановление поврежденных тканей. Наилучший эффект наблюдается при использовании таких методик физиотерапии:
- Электрофорез.
- Ультразвуковое и лазерное лечение.
- Магнитотерапия.
- Волновая терапия.
- Парафино- и грязелечение.
- Бальнеотерапия.
Физические методы воздействия помогают снизить боль, улучшить циркуляцию крови в пораженных участках, а также стимулировать их заживление. Необходимо пройти несколько курсов для того, чтобы закрепить эффект и сделать его более стойким.
Большое значение в лечении дегенеративных заболеваний коленного сустава отводится лечебным упражнениям и массажу. Это основано на том, что восстановление хрящевой и костной ткани происходит быстрее под воздействием адекватной нагрузки. Кроме того, выполнение гимнастики позволяет предупредить контрактуры и вернуть утраченный объем движений.
На этапе иммобилизации выполняют упражнения для неповрежденных отделов конечности, а после снятия гипсовой повязки – и для больного сустава. Постепенно наращивая нагрузку, переходят к гимнастике с утяжелением и тренажерами.
Оптимальный комплекс упражнений подберет врач ЛФК. Их необходимо выполнять регулярно в домашних условиях.
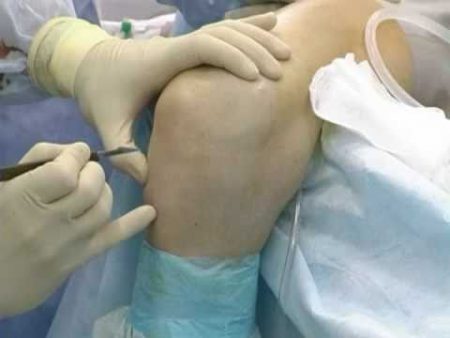
Хирургическое вмешательство требуется при тяжелых менископатиях, выраженном остеонекрозе, больших кистозных образованиях или развитии осложнений. В основном используют артроскопические методики, когда операция проводится под видеоконтролем с использованием микроинструментов.
Если произошел отрыв рога медиального или латерального мениска, выполняют резекцию указанного участка. В случае разрыва фиксирующих связок их сшивают, а при полностью нежизнеспособном мениске его удаляют с возможностью замены искусственным имплантом.
Лечение дегенеративной патологии колена необходимо проводить как можно раньше, пока не сформировались стойкие нарушения. Четкое выполнение врачебных рекомендаций позволит достичь максимального результата.
Клиника

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Более нередко ДОА развивается опосля 40-50 лет жизни, желая в ряде вариантов болезнь наблюдается у подростков и даже детей. Более тяжко протекает артроз суставов нижних конечностей, в частности коленного сустава. При вторичном процессе поражается один сустав, пореже наблюдается двусторонний остеоартроз.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ухудшает артроз рефлекторное сокращение мускул, наращивающее давление на ограниченные участки суставного хряща, и тем самым усиливающее дегенеративные конфигурации. Со временем развиваются деформация коленного сустава, ограничение размера движений, контрактуры.
Для ДОА коленного сустава типично постепенное прогрессирование с периодами обострения и ремиссии. Постановка верного диагноза базирована на поликлинике и рентгенологической картине заболевания.
Клиника
Более нередко ДОА развивается опосля 40-50 лет жизни, желая в ряде вариантов болезнь наблюдается у подростков и даже детей. Более тяжко протекает артроз суставов нижних конечностей, в частности коленного сустава. При вторичном процессе поражается один сустав, пореже наблюдается двусторонний остеоартроз.
Ухудшает артроз рефлекторное сокращение мускул, наращивающее давление на ограниченные участки суставного хряща, и тем самым усиливающее дегенеративные конфигурации. Со временем развиваются деформация коленного сустава, ограничение размера движений, контрактуры.
Для ДОА коленного сустава типично постепенное прогрессирование с периодами обострения и ремиссии. Постановка верного диагноза базирована на поликлинике и рентгенологической картине заболевания.
Как облегчить симптомы климакса и не допустить отягощений
Гормональная терапия на нынешний день назначается почти всем пациенткам, мучащимся от разных климактерических симптомов. В большая части вариантов для заместительной гормонотерапии употребляются продукты, содержащие эстрогены. Таковые медикаменты назначаются как с целебной, так и с профилактической целью. В крайние годы схожие способы назначаются все пореже, так как пациентки сталкиваются с таковыми нехорошими последствиями терапии, как рак эндометрия и молочной железы, разные болезни полости матки, полипы эндометрия, железистая гиперплазия и иными поражениями органов маленького таза.
До этого чем назначить тот или другой медикамент, доктор собирает анамнез пациентки, беря во внимание наличие вредных привычек. Непременно проводится полный гинекологический осмотр с определением степени инволюции яичников, шеи матки и изюминок течения действий эндометрия. Оценивается состояние вен на ногах, проводится УЗИ, маммография и анализы на свертываемость крови.
Внедрение новейших разработок, таковых как гидросонография, УЗИ, гистохимия и МРТ, дают возможность получить объективную оценку инволютивных действий, которые произошли в половых органах дамы в постменопаузу. Таковые способы разрешают изучить конфигурации яичников и матки, выявить патологии органов на ранешних стадиях. У дам, вошедших в период менопаузы, часто происходят злокачественные и доброкачественные течения действий эндометрия. Они могут сопровождаться кровянистыми выделениями из матки, но, почаще всего симптомы остаются сокрытыми.
Чтоб не допустить ненужных последствий, дамы непременно должны каждые полгода проходить обследование с ультразвуковой диагностикой. Часто для наиболее кропотливого исследования патологических действий употребляется гистероскопия. Также принципиально ценить состояние яичников, в которых могут происходить процессы атрофического или гиперпластического типа.
Исключить и впору устранить небезопасные для здоровья гинекологические болезни в постменопаузу дозволяет постоянное обращение к вылечивающему гинекологу. Ежели дама в этот период трудно переносит физические симптомы смены гормонального фона, назначаются искусственные половые гормоны, которые являются аналогами природных. Внедрение схожей терапии может требоваться в различные шаги климактерического периода.
Направите внимание: Гормональные продукты дают возможность устранить большая часть заморочек, вызванных недостатком половых гормонов. Они разрешают снять ранешние симптомы климакса и предупредить поздние последствия инволютивных конфигураций в дамских половых органах и железах. Особая эффективность такового исцеления наблюдается у пациенток с ранешней и искусственной менопаузой, при которых симптомы климакса носят наиболее тяжкий нрав.
Схемы внедрения и разновидность продуктов подбираются доктором в каждом личном варианте, с учетом наличия сопутствующих заболеваний и периода менопаузы. Климакс
Советуем выяснить: Индивидуальности проведения каутеризации яичников
Предпосылки
Причинами патологического хруста в коленных суставах почаще всего являются нарушения сопоставимости, или конгруэнтности, сочленяющихся суставных поверхностей.
При исцеленье народными средствами болезни ревматоидный артрит принципиально строго придерживаться советов.
Симптомы подагрического артрита голеностопного сустава во многом повторяют симптомы артритов, вызванные иными причинами.
Это явление наблюдается при болезнях, приводящих к поражению хрящевой ткани колена и изменению ее структуры:
- остеоартроз;
- артриты (ревматоидный, псориатический и др.).
Также предпосылкой боли и мощного хруста в колене могут стать воспалительные процессы в околосуставных образованиях и травматические повреждения:
- бурсит (воспаление околосуставных сумок коленного сустава);
- тендинит (воспаление сухожилий мускул, прикрепляющихся к суставу колена);
- повреждения мениска (отрывы, переломы);пателло-феморальный синдром.
Воспалительные и дистрофические заболевания суставов и околосуставных структур, травмы колена сопровождаются таковыми симптомами, как скрип при движениях (приседании, ходьбе, сгибании и разгибании) боль, повышение суставов в размеру, покраснение кожи коленей, увеличение местной температуры и ограничение движений.
К таковым причинам относятся:
- лишная масса тела;
- наследственная расположенность к болезням суставов;
- эндокринные нарушения (сладкий диабет, гипо- или гиперпаратиреоз);
- пожилой и старческий возраст (нарушение питания тканей);
- перенесенные вирусные заразы как пусковой фактор для развития артрита;
- несбалансированное питание (доминирование соленой или сладостной еды, отказ от которой нередко уменьшает хруст и болевые чувства в коленях);
- лишняя перегрузка на коленные суставы (подъем тяжестей, долгое пребывание в положении посиживая или стоя);ношение неловкой обуви на больших каблуках (высота каблука и подошвы не обязана превосходить 3-4 см, рекомендуется выбирать обувь с широким и устойчивым каблуком);
- неподвижный образ жизни (сидящая работа);
- болезни, сопровождающиеся отложением солей в суставах (подагра, приобретенная почечная дефицитность, гиперпаратиреоз, множественные переломы костей в анамнезе).
Неподвижный образ жизни приводит к ухудшению питания коленных суставов, в связках и оболочках происходит замещение обычных тканей соединительной.
Ожирение является предпосылкой увеличения перегрузки на суставы, в том числе и коленные.
Дегенеративные изменения менисков коленного сустава характеризуются обратными процессами, то есть разрушительными. Возникают на фоне травм, возрастных изменений, перенесенных патологий. Дегенеративные повреждения во внутреннем мениске чаще происходят у мужской половины человечества.
Особенности менисков коленного сустава

Мениск считается прослойкой, которая находится внутри колена, соединяя поверхностные кости бедра с голенью. Имеет форму полумесяца, состоит из тела, заднего и переднего рога. Представляет собой хрящевую ткань. Благодаря этим хрящевым дискам, нагрузки на коленные сочленения распределяются равномерно, а трение уменьшается.
Внутренний мениск – это медиальный. В медиальном мениске дегенеративные изменения происходят гораздо чаще, чем в наружном. Связано это с тем, что жесткость фиксации является более уязвимой. Менисковая прослойка внутри соединена со связочным аппаратом суставов, которые расположены внутри.
Снаружи медиальные хрящи сочленены с суставной полостью. Именно в этом наружном крае сконцентрировано большое количество кровеносных сосудов. Всё это и создает жесткую фиксацию. Отмечено, что при удалении мениска внутреннего, нагрузка на связки увеличивается сразу в два раза. Поэтому данный мениск является важным фрагментом коленного сустава.
Наружный мениск – это латеральный. В отличие от внутренней прослойки, наружная повреждается реже, так как способ её фиксации совершенно иной. Она располагается с внешней стороны коленного сустава и является более подвижной. При дистрофических нарушениях наружного мениска участок соприкосновения поверхностей суставов уменьшается наполовину. При резекции (удалении) латеральных пластин нагрузка на связочный аппарат увеличивается почти на 200%.
Разновидности дегенеративных изменений
Прежде всего, нужно понять, что это такое – дегенеративно-дистрофические изменения коленного сустава. В действительности, это различные повреждения и отклонения от нормы. Основные виды таких нарушений:
- Дегенеративный разрыв медиального мениска коленного сустава;
- Повреждение связок, расположенных между менисками;
- Образование кисты внутри хрящевой полости с наличием жидкости;
- Возникновение менископатии;
- Разрывы тела и рожек.
Классификация дегенеративных изменений коленного сустава по степени тяжести на основании stoller:
- Стадия №1 характеризуется очаговыми нарушениями. Болевой синдром еще незначительный, но можно заметить припухлость.
- Степень №2 – очаг становится линейным, до краев еще не доходит. Боль усиливается, суставная мобильность снижается, отёк увеличивается.
- Стадия №3: очаг распространяется по всему мениску, вплоть до края. Боль сопровождается даже в состоянии покоя, коленный сустав обездвиживается (заклинивает). Изменяется цвет кожного покрова.
Причины развития дистрофических процессов
Основные причины и факторы возникновения дистрофических нарушений в менисках:
- Анатомически неправильно сформированный мениск. Чаще всего это врожденная форма заболевания.
- Травмирование коленного сустава – растяжение связок, вывих, удар и прочее. Травма может произойти из-за резкого сгибания колена, неаккуратного отведения в сторону голени.
- Дегенеративные изменения ПКС коленного сустава (передней крестообразной связки) – её разрывы, из-за чего происходит дистрофия мениска.
- Поднятие непосильного груза.
- Физические перенагрузки.
- Ожирение. В этом случае присутствует чрезмерная нагрузка на коленные суставы.
- Заболевания инфекционной этиологии – ревматоидный артрит, туберкулез, сифилис, иерсиниоз, бруцеллез и т. д.
- Подагра, ревматизм, остеоартроз.
- Склеродермия, красная волчанка и прочие патологии соединительных тканей.
- Васкулит, дисплазия, гипотиреоз, плоскостопие.
Если травма произошла в медиальном мениске, то наблюдается ротация голени в наружную сторону. Если в латеральном – голень разворачивается внутрь.
Кто входит в группу риска:
![]()
Спортсмены;- Чрезмерно активные люди;
- Балерины;
- Люди пожилого возраста;
- Танцоры.
Дегенеративное повреждение медиального мениска чаще всего сопровождается разными разрывами – хряща, хрящевой ткани, связок. Если при этом происходит защемление переднего рога, то коленный сустав обязательно блокируется – больной не может согнуть или разогнуть колено. В качестве терапевтической процедуры выступает обычная разблокировка. Если же происходят дегенеративные изменения в заднем роге медиального мениска, то данный процесс сопровождается не только блокировкой коленного сустава, но и выскакиванием мениска, подгибанием колена.
Симптоматика
Главным симптомом является болевой порог ноющего или острого характера, в зависимости от формы патологии. Боль может возникнуть и исчезнуть внезапно. Другие признаки:
![]()
Блокада коленного сустава – невозможность его согнуть или разогнуть;- Отёчность и припухлость;
- Кровоизлияние в полость сустава;
- Чувство дискомфорта в колене;
- Специфические щелчки и хруст;
- Чувство проката – ощущение нестабильности мениска, его смещения.
Наличие дегенеративных изменений в менисках может проверить каждый человек. Для этого достаточно подняться на 2-3 этажа по ступеням, а затем опуститься. В случае, когда при спуске боль ощущается сильней – у вас есть эти нарушения.
Диагностические мероприятия
При дистрофических изменениях в менисках нет ярко выраженных симптомов, кроме блокады и щелчков. Поэтому визуально и пальпационно определить заболевание удается не всегда. Следовательно, осуществляется аппаратное обследование. Есть два самых информативных метода:
- Магнитно-резонансная томография выводит на монитор состояние связочного аппарата, сустава, хрящевых тканей.
- Артроскопия с использованием эндоскопа. В ходе диагностической процедуры врач делает микроскопический надрез, после чего в полость сустава вводит миниатюрный эндоскоп. Оценивается структура тканей и синовиальная жидкость.
Методы терапии

Метод лечения подбирается на основании вида поражения менисков и степени тяжести. Врач обязательно учитывает особенности каждого организма, так как у препаратов есть противопоказания. Основная масса лекарств вводится инъекционно внутрь сустава. Некоторые потребляются перорально и наружно.

Мероприятия для реабилитационного периода:
- Обязательно назначаются физиотерапевтические процедуры: УВЧ, озокеритовая терапия (лечение горным воском), ионофорез и прочее.
- Лечебно-физкультурный комплекс – восстанавливает подвижность, укрепляет мышечную систему, которая поддерживает коленный сустав. Упражнения разрабатываются, в зависимости от причины возникновения и течения болезни. То есть они индивидуальны. Занятия проводятся опытным специалистом в специализированном учреждении. Если применялась только консервативная терапия, упражнения можно делать через пару недель, если осуществлялось хирургическое вмешательство – через 2 месяца.
- Желательно посещать массажиста.

Когда существуют сильные разрывы, назначается оперативное вмешательство. На данный момент используется малоинвазивная операция – артроскопия. Хирург делает небольшие разрезы, после чего удаляет часть поврежденного мениска миниатюрными инструментами (менискэктомия).
Если поражение обширное, мениск удаляют полностью, после чего устанавливают имплантат.
Народные рецепты применяются в качестве вспомогательных средств. Они не могут заменить медикаментозную терапию, но позволят облегчить состояние больного. Итак, что можно делать в домашних условиях:
-
Делайте компрессы из натуральных компонентов. Для этого возьмите пару луковиц, очистите их и натрите на мелкой терке или пропустите через мясорубку. Добавьте в смесь 1 ст. л. сахара. Выложите массу на марлевую повязку и приложите к коленному суставу. Зафиксируйте пищевой пленкой и шерстяной тканью. Держать компресс можно несколько часов.
Профилактические мероприятия
Чтобы не допускать дегенеративных изменений МКС, придерживайтесь простых правил:
![]()
Занимайтесь спортом в удобной обуви – она должна быть максимально устойчивой, чтобы голени и колени не выворачивались;- Если у вас уже есть проблемы с коленными суставами – пользуйтесь эластичными бинтами, ортезами, наколенниками;
- Перед любыми физическими занятиями делайте медленную разминку;
- Следите за рационом питания, так как от этого зависит состояние синовиальной жидкости и хрящевой ткани;
- Потребляйте желатиновые блюда и кальций;
- Откажитесь от малоподвижного образа жизни.
Читайте также:





