Чем отличается подагра от бурсита
Какие нужно сдавать анализы при подагре
Боли в суставах — это крайне неприятная и болезненная симптоматика, а подагра занимает одно из лидирующих позиций по частоте приступов болей. Заболевание известно крайне давно и до сих пор в современной жизни еще имеет место. Болезнь распространена во всех слоях населения, так как неправильное питание и фаст фуды доступны практически всем.
В основании подагры лежит изменение обмена веществ, преимущественно белкового содержания. Из-за этого организм склонен к задержке мочевой кислоты. По мере накопления кислоты она немного изменяется и превращается в кристаллы. Эти гранулы негативно влияют на суставы, разрушая их на клеточном уровне. Впоследствии приводит к нарушению опорно-двигательного аппарата.
Основные факторы риска возникновения болезни:
- Неправильный образ жизни, употребление вредных веществ.
- Заболевания, среди которых гипертония, сахарный диабет, повышенное содержание холестерина, артериосклероз.
- Использование лекарств, некоторые свойства препаратов могут стать своеобразным основанием для подагры. Употребление тиазидных диуретиков может влиять на увеличение количества кислоты в крови. Аспирин также усугубляет ситуацию, повышая кислотность крови.
- Наследственность. Если анамнез семьи имеет склонность к подагре, то вероятность ее возникновения увеличивается.
- Пол человека и его возраст. Мужчины более подвержены подагре, так как уровень мочевой кислоты изначально выше. Если возникает менопауза, то у женщины риск увеличивается. Наиболее частый возраст подагры у мужчин в пределах 40-50 лет, для женщин свыше 50 лет.
Медицина за долгие годы существования болезни сделала серьезные шаги в лечении подагры, но все же она может перерасти в хроническую форму, которая не поддается лечению. Зато можно снизить количество рецидивов и тяжесть симптоматики. Также реально предотвратить перетекание подагры в хроническую форму при своевременном обращении за помощью.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Подагра известна давно и преследует человечество на протяжении всей истории его существования. Доказано, что мужской пол подвержен подагре больше. Вы можете узнать, почему так происходит, каковы причины этого недуга, а также как его лечат?
Вероятность распространения подагры как вторичного заболевания обусловили необходимость в предварительной диагностике болезни. Иначе существует риск осложнений или неэффективность лечения. Все квалифицированные специалисты назначают комплексное прохождение обследований. Это делается для определения стадии подагры, причины болезни и уровня скопления соли. В большинстве случаев при подагре назначают:
- Биохимический анализ — требуется для определения уровня некоторых компонентов крови. Самыми важными, на которые обращается внимание, являются: фибрина, сиаловые кислоты, серомукоида и присутствие белка с C-реактивностью. Дополнительно анализ способен помочь рассчитать количество урины и ее наличие в общем. Ее уровень существенно отличается в зависимости от пола человека, мужчине свойственно 460 мкМ/л, а для женщины несколько меньше — 330 мкМ/л. Достоверной информации о наличии подагры получить не удастся только при помощи биохимии, необходима полная картина состояния организма. Тем не менее превышение указанного уровня свидетельствует о нарушении функции почек. Также необходимо определить креатинин, его норма 115 ммоль/л. Если уровень понижен, возможна патология почек. Дополнительно в биохимическом анализе определяется: остаточное количество азота, аммиака, билирубина, глюкозы и содержание липидов.
- Общий анализ крови — сдача материалов на анализ позволяет узнать количество нейтрофилов. Это служит для определения воспалительных осложнений в теле, в данном случае в суставах.
- Анализ мочи — это исследование проводится для определения причины заболевания. В ходе обследования определяется уровень выделения мочевой кислоты и общая кислотность. Адекватное и правильное лечение нужно основывать на выявленном уровне скопленной кислоты. Определить показатель можно на основании суточной нормы кислоты в моче, поэтому необходимо произвести забор мочи на протяжении суток.
![]()
- Пункция синовиальной жидкости — она позволяет с большей долей вероятности определить наличие подагры. В нормальном состоянии жидкость имеет бесцветный вид и жидкую консистенцию, схожа с водой. Изменение в структуре синовиальной жидкости указывает на наличие кислотности в организме. Преимущественно она изменяет цвет и несколько уменьшается текучесть, так жидкость становится тягучей — это верный признак дестабилизации обменных процессов в суставах. В ходе обследования выявляется уровень кислотности и количество нейтрофильных лимфоцитов.
- Рентген — преимущественно обследование проводится при наличии подагры на ногах, в пальцах. Получение снимка позволяет достоверно определить наличие патологических процессов в суставах, количество отложенной соли. На снимке подагра отображается белым цветом, диаметр пятна в пределах 0,5 мм — 3 см, патологические изменения провоцируются из-за тофусов — это процесс отложение кислоты в виде солей в мягкие ткани. Длительность инкубации тофусов составляет приблизительно 5 лет, только некоторые обостренные формы могут спровоцировать более быструю клиническую картину в отношении тофусов. В некоторых случаях железа для выработки внутренней секреции полностью разрушается или остаются незначительные ее части. В таком случае клетки заменяются кристаллами кислоты. Рентген может проводиться для любого сустава в организме или в целом. Активно используется при наличии подагры в хронической форме. При длительном течении болезни возможно перерастание подагры на околосуставные сумки, иногда и сухожилия, что сопровождается воспалительным процессом. В таком случае уместным назначением со стороны врача будет биопсия.
- Биопсия — это очень точное обследование, которое поможет с большой долей вероятности определить количество мочевой соли в суставах. Для анализа берутся кристаллы мочевой жидкости. Также удается достаточно точно установить причину болезни.
По необходимости лечащий врач может дополнить комплекс анализов некоторыми другими, особенно, если подагра вторичная. При отклонениях почек следует особенно осторожно употреблять мочегонные препараты, чтобы избежать опухания конечностей и отложения еще большего количества солей.
Из этого видео вам станет ясно, почему назначают именно такие анализы, поскольку довольно подробно расскажут о процессах внутри организма при болезни.
Для достоверного определения стадии, причины и вида подагры следует сдавать анализы при чем комплексно, но возможны искажения в результатах, что приведет к постановке ошибочного диагноза, а соответственно и лечению. Для предосторожности от ложных показаний следует придерживаться простых правил, они достаточно общие:
- Избегать употребление спиртных напитков. Нужно хотя бы в ближайшие сутки перед обследованием исключить из рациона алкоголь.
- Продукты с высоким содержанием витамина С следует избегать, иначе при биохимический анализ крови могут показаться чрезмерные отклонения.
- Кофеин — это сильное средство, влияющее на многие органы, ограничить или исключить из рациона перед анализом. За 8 часов до процедуры вовсе не употреблять, то же касается и чая.
- Не принимать аспирин, который склонен искажать результаты в сторону увеличения уровня кислоты.
- Мочегонные средства изменяют состав мочи из-за повышенного ее выделения. Таким образом результаты несколько снижаются по сравнению с реальными.
- Употребление пищи, не зависимо от ее состава и качества, запрещено за 8 часов до забора крови. Так важно проводить процедуру натощак.
- Предварительно, на 2-3 дня ранее сдачи материала, рекомендуется придерживаться диеты, она позволит минимизирует влияние продуктов питания на качество материала. Лучше употреблять только пищу растительного происхождения и молочнокислые продукты. Бобовые продукты не употреблять во время диеты.
- Снизить нагрузку на организм со стороны вредных привычек, веществ и чрезмерных физических упражнений.
Правильная подготовка в сдаче анализов — это залог адекватного лечения и исключения вероятности неправильной диагностики.
Игнорирование общих правил подготовки к сдаче анализов приводит к определенным отклонениям:
- Преимущественно они показывают более высокое содержание мочевой кислоты в теле, так врач, основываясь на результатах обследования, поставит неточный диагноз.
- Также искажение может спровоцировать предварительное обследование УЗИ, тоже касается и других анализов с сильным эффектом на организм, вроде рентгена.
- Специалисты отмечают, что из-за неверного питания перед сдачей анализов, есть вероятность неправильного показания обследования.
- Во время лечения нет смысла проводить анализ крови, так как достоверных результатов ожидать не приходится.

Увы, но подагра хронического типа, даже при достоверном обследовании, не поддается лечению. Зато возможно снижение симптоматики, в том числе уровня болевых ощущений. Хроническая форма носит рецидивирующий характер, правильная диагностика позволяет назначить препараты, которые снижают регулярность проявления рецидивов.
Не следует заниматься самолечением, так как оно может только навредить. При этом результаты исследований и определения количества ураты покажут значительно меньшее количество от реального, так как оно было искусственно уменьшено.
Определение и дальнейшее лечение заболевания возможно только на основании правильной диагностики. Визуальная симптоматика подагры носит не специфическую форму, что делает ее диагностику таким методом достаточно трудной. Обследование, сдача анализов — это единственный способ достоверно определить не только саму болезнь, но и ее стадию, осложнение, форму и т. д.
Как лечить заболевание пяточная шпора

Несмотря на то, что наука и технический прогресс подарили возможность вылечить многие заболевания, существуют болезни, перед которыми бессильна современная медицина – пяточная шпора относится именно к ним. При этом заболевании у пациента развивается тяжелое и прогрессирующее воспаление сухожилий мышц, которые располагаются на стопе, поэтому любая попытка нагрузки на пораженный участок вызывает тяжелую боль. Человек испытывает огромные страдания при ходьбе, утрачивает возможность выполнять привычный до этого объем нагрузок.
Доказано, что чаще всего проблема — пяточная шпора, возникает у пациентов, которые в течение продолжительного времени страдали плоскостопием. При этом состоянии нарушается пространственная конфигурация стопы, изменяется нагрузка на ее элементы – в результате этого сухожилия чрезмерно растягиваются. Возникает воспаление в соединительной ткани, которая соединяет волокна мышцы с костью, а при прогрессировании изменений воспаляется надкостница пяточной кости.
Кроме этого, развитие пяточной шпоры возможно у больных которые ранее перенесли:
- острые и хронические повреждения и травмы стопы и области пятки;
- метаболические артриты (подагра и псевдоподагра);
- острые и хронические нарушения кровообращения в тканях нижней конечности;
- хронические артриты – ревматоидный артрит, болезнь Бехтерева.
Основной проблемой этого заболевания становится попытка больных заниматься самолечением — народные средства, которых придумано огромное количество, эффективны только на начальной стадии воспаления. Лечение пяточной шпоры медикаментозно начинают поздно — только в том случае, когда пациент утрачивает возможность самостоятельно передвигаться, но при самостоятельном использовании его эффективность также недостаточна.
Именно поэтому при выявлении пяточной шпоры требуется продолжительный курс комплексной терапии, в котором продуманно будут сочетаться разнонаправленные методики, воздействующие на болезнь в целом.
На начальной стадии заболевания пациенты очень редко обращают внимание на свое состояние, полагая, что они купили неудобную пару обуви — эффективное лечение пяточной шпоры назначают очень поздно, а при запущенном патологическом процессе приходится проводить хирургическое удаление пяточной шпоры.
Пациенты, у которых диагностируется пяточная шпора, должны понимать, что эффективным будет только лечение, назначенное с учетом основной причины заболевания. Рецепты лечения пяточной шпоры, особенно рекомендации народной медицины, часто страдают однобокостью – устраняются только внешние проявления заболевания, но не оказывается влияния на причину, спровоцировавшую развитие периостита.
К сожалению, больные часто интересуются – у меня пяточная шпора: как лечить заболевание не у врача-ортопеда или ревматолога, а у различных целителей, практикующие наложение компрессов с мочой или структурированной водой. Эффективность такого лечения очень сомнительна, к тому же теряется драгоценное время, за которое вполне возможно было провести полноценный курс немедикаментозной терапии пяточной шпоры.
Сегодня для лечения врачи чаще всего рекомендуют:
- лечение пяточной шпоры йодом – эта методика эффективна на ранних стадиях заболевания, но пациенты должны настраиваться на ежедневное выполнение целого комплекса процедур, в который включается использование специально подобранной обуви;
- лечение пяточной шпоры лазером или рентгеновским излучением – проводится воздействие на очаги воспаления неодимовым или рубиновым низкочастотным лазером;
- лечение ультразвуком пяточной шпоры – в этом случае ультразвук разрушает очаги избыточного отложения солей в надкостнице, сухожилиях и окружающих мягких тканях.
Несмотря на то, что народные средства лечения пяточной шпоры и сегодня остаются достаточно востребованными, в подавляющем большинстве случаев они приносят пациенту только временное облегчение. Причиной этого становится тот факт, что терапия в этом случае назначается без учета основной причины болезни — временно купируется боль, но изменения сухожилия и надкостницы остаются и даже прогрессируют.
Для наглядности необходимо сравнить эффективность народной медицины и традиционное лечение пяточной шпоры: медикаментозно можно быстро купировать неприятные проявления заболевания и остановить его дальнейшее развитие, тогда как уринотерапия, компрессы со структурированной водой или голодание не доказали своей эффективности, но нанесли вред не одному пациенту.

В том случае, когда назначается лечение пяточной шпоры, квалифицированный врач рекомендует препараты, доказавшие свое обезболивающее и противовоспалительное действие. К ним относят нестероидные и стероидные противовоспалительные средства, продолжительность лечения которыми в каждом случае определяется индивидуально.
Нестероидные средства могут назначаться внутрь (при выраженном обострении заболевания), но часто оказывается достаточной местная терапия, которая должна проводиться достаточно продолжительными курсами.
Мазь от пяточной шпоры втирается непосредственно в зону поражения после гигиенической теплой ванны — в начале лечения выбранный препарат наносят 3-4 раза в сутки, но по мере стихания воспаления количество введений сокращают до 1-2 за день. Чаще всего назначаются мази, в состав которых входит индометацин, диклофенак, ибупрофен, бутадион.
Мази, в состав которых входят стероидные гормоны, врач назначает только в том случае, когда длительное лечение нестероидными препаратами оказывается неэффективным.
Гораздо чаще стероидные препараты вводят как уколы при пяточной шпоре – лекарственное средство вводится с соблюдением правил внутрисуставных инъекций, и далеко не все пациенты соглашаются на подобное лечение. Причиной этого становится выраженная болезненность процедуры, и необходимость выполнения 3-4 инъекций.
Чаще пациенты соглашаются использовать пластырь от пяточной шпоры — в состав этого популярного лекарственного средства входят обезболивающие и раздражающие компоненты. В процессе лечения пластырь должен накладываться на биологически активные точки, связанные с зоной воспаления на стопе, но может вызывать появление раздражения или местные аллергические реакции.
Многочисленные исследования доказали, что процесс лечения пяточной шпоры обязательно должен использовать ортопедическую коррекцию. Большое значение имеет обувь при пяточной шпоре — она должна препятствовать прогрессированию плоскостопия, хорошо поддерживать свод стопы и снимать нагрузку с зоны пятки. Желательно использовать индивидуальные стельки — пяточная шпора в этом случае исчезает очень быстро.
В тех случаях, когда все остальные методики лечения не принесли желаемого облегчения, назначается рентгенотерапия пяточной шпоры. Широкому внедрению этого метода лечения препятствует необходимость использования специального оборудования и достаточно частое возникновение нежелательных побочных эффектов (даже в том случае, когда рентгенотерапию назначат квалифицированный врач).
Хирургическое лечение очень редко назначается в тех случаях, когда диагностируется пяточная шпора — операция лишь временно устраняет разрастание костной ткани, но не влияет на причину заболевания, поэтому рецидивы очень часты.
Опухлость суставов может указывать на острые процессы воспалительного характера, которые нуждаются в немедленном вмешательстве. Если человек распознал симптомы бурсита, нужно как можно раньше обратиться за помощь. Это позволит обезопаситься от сильных болевых приступов и опасных осложнений такого явления.

Клиническая картина бурсита
Бурсит – заболевание воспалительного характера, которое возникает в полости суставной сумки (бурсе). Такие сумки представляют собой мешочки с синовиальной жидкостью. Они расположены в зонах наибольшего давления суставов, выполняют функцию амортизаторов. Группу риска составляют профессиональные спортсмены, подверженные механическими повреждениями. Соматика бурсит проявляется при избыточном весе и тяжелом физическом труде. По определению психосоматики, бурсит возникает как результат сдержанной агрессии.
Причиной воспалительного процесса может стать ушиб, аллергия, нарушение метаболизма или бактериальный возбудитель. Основная локализация бурситов – в плечевой области, локте или колене. В суставных сумках скапливается экссудат.
При остром течении заболевания появляется риск гнойного образования под кожей – флегмоны, по причине неправильной ходьбы – вероятность искривления позвоночника.
Характерные симптомы
Предполагая у больного наличие бурсита, внимание обращают на появление припухлости в области сустава, которая имеет четкую форму и достаточно крупные (8–10 сантиметров в диаметре) размеры. Для бурсита характерными являются следующие симптомы:
Любые прикосновения к очагу воспаления приносят человеку выраженный дискомфорт. Под давлением скопившейся жидкости в сумке, ткани кожи растягиваются. Образование может свисать.
При переходе заболевания в хроническую форму происходят некоторые изменения течения недуга. Болезненность становится менее выраженной. Происходит извествление синовиальной сумки. Отложения обволакивают костную ткань. Это приводит к ограничению подвижности сустава.
Выраженность симптомов сильно связана с локализацией воспалительного очага. Наиболее болезненные процессы обычно наблюдаются при поражении тазобедренного сустава.

Как можно быстро определить заболевание
Определить бурсит самостоятельно без наличия определенных знаний проблематично. Чтобы установить точный диагноз, необходимо обратиться за помощью к специалисту.
В медицинском учреждении диагностика заболевания проводится в ходе обследования, проведения лабораторного и процедурного исследования.
| Метод диагностики | Получаемые сведения | Специфика проведение |
| Анализ крови | Высокий уровень лейкоцитов, повышена СОЭ. Показатели указывают на острый воспалительный процесс в организме. | Пациент сдает кровь из пальца. |
| УЗИ | Ультразвук помогает определить состояние синовиальной сумки, ее габариты, локализацию, содержимое. | Применяется специальный УЗИ аппарат. |
| Рентгенографическое исследование | Рентген помогает оценить состояние пораженного сустава. Исключаются патологические изменения, наличие кальциевых отложений. | Делают снимок воспаленного участка в двух и более проекциях. |
| КТ и МРТ | В процессе проведения, врач получает более точную (нежели при рентгене) информацию о состояние синовиальных сумок, расположенных глубоко. Методика дает возможность получить трехмерное изображение исследуемого участка и визуальные срезы. | Человека помещают в аппарат – томограф. |
| Пункция | Врач получает информацию о содержимом воспаленного мешочка. После проведения бактериологического исследования поступают данные о природе возбудителя инфекции (для подбора актуальных антибиотиков). | В синовиальную сумку вводится игла. Происходит забор биоматериала. |
До обращения к врачу человек может заподозрить бурсит по определенным признакам:
- воспалению предшествовала травма сустава – ушиб, вывих, чрезмерная нагрузка и т.д,
- отек достаточно масштабен, более 5 сантиметров,
- область воспаления горит и болит,
- человек ощущает общую слабость.
Эти сведения не могут быть основой для начала лечения. Любые терапевтические действия допустимо начинать исключительно после обращения к доктору, после полного диагностического исследования.
Как отличить от другого заболевания
При дифференциальной диагностике бурсита необходимо получить точные сведения путем исследования воспалительного очага, болезнь имеет ряд сходств с другими недугами.

Подагра – воспалительное заболевание суставов, вызванное переизбытком мочевины. Подагре, в отличие от бурсита, редко предшествуют повреждения или травмы. Проявление болезни начинается с сустава пальца стопы, а при осложнении переходит на голеностопный и коленный. Подагра проявляется приступами, которые обостряются и стихают. Бурсит самостоятельно не исчезает, чтобы уменьшить отек необходима врачебная помощь.
Синовит – воспалительное заболевание сочленений, зон крепления сухожилий к костям, промежутков глубоких мышц. Отличить эти заболевания без диагностического исследования достаточно трудно, недуги имеют похожую этиологию и симптомы. Синовит имеет менее яркую выраженность. Скованность движений отмечается только при сильном отеке. Опухает весь сустав, а болезненность проявляется при движениях. Синдром бурсита имеет яркую окраску и отличается острым течением.
Артроз и артрит имеют схожесть с бурситом. Отличают болезнь по локализации. Первый поражает коленные и тазобедренные суставы. Для второго более характерны недуги области плеча или локтя. Артроз, до присоединения артрита, не проявляется воспалением, тогда как при бурсите, воспалительный симптом считается отличительным критерием. Получить точные сведения можно при рентгенографическом исследовании. На рентгене при артрозе четко отслеживается сужение межсуставной щели.
Человеку, у которого наблюдается острый воспалительный процесс, необходимо обратиться за помощью к специалисту.
Отличить заболевания самостоятельно, без проведения дополнительных исследований, трудно даже опытному врачу. Следовательно, домашняя диагностика не может гарантировать определение болезни. Неправильно поставленный диагноз ведет к неправильно подобранным лекарствам. Как результат, пациент подвергается опасности, теряя время на бесполезное лечение.
Особенности симптомов заболевания в зависимости от пораженного сустава
Тяжесть течения болезни связана с локализацией воспалительного очага. Для каждого вида бурсита присущи характерные симптомы.
Воспаление тазобедренного сустава характеризуется возникновением отека бедра. Воспаляется вертел. Больной отмечает острую боль бедренной области, иррадирующую в конечность и поясницу. Часто наблюдается усиление болевого синдрома в вечернее и ночное время. Оно может быть постепенным или возникнуть внезапно. Появление боли может сопровождаться щелчком внутри бедра.
В коленном суставе воспаление может появиться в одной из имеющихся бурс – над коленной чашечкой (супрапателлярный), под чашечкой (инфрапрепателлярный), нижняя внутренняя подколенная область (киста Бейкера). Симптоматика проявляется увеличение размера коленного сустава (сначала безболезненно). По мере развития появляется краснота, местная гипертермия. Сустав начинает болеть, движения ноги ограничиваются.
Бурсит плечевого сустава характеризуется припухлость в области поражения. Человек чувствует определенный дискомфорт, при манипуляции больной рукой. Возможны неприятные ощущения в шее и спине. Позже дискомфорт сменяется острой болью. Как и в других случаях заболевания присутствуют характерные симптомы воспалительного процесса. Плечо сглаживается, ткани становятся натянутыми.
При появлении бурсита в локтевом суставе, наступают выраженные симптомы. Опухает кожный покров. Ткани оттягиваются, образуя большое мягкое уплотнение (порядка 10 сантиметров в диаметре). При пальпации, человек ощущает скопление жидкости в полости бурсы. Для исключения артрита часто изучают двигательную возможность сустава. При заболевании, несмотря на сильный отек, она сохраняется.
Бурсит стопы включает в себя воспаление голеностопа, пальцев, пяточного (ахиллового) сухожилия. Имеет свойственные заболеванию симптомы. Препятствует нормальному передвижению человека. В зависимости от расположения боль появляется в пятке, пальцах или своде стопы.
При подозрении на признаки бурсита следует немедленно обратиться за помощью. Заболевание протекает достаточно остро, а без правильного лечения может спровоцировать ряд негативных последствий. Чем раньше начнется терапия, тем быстрее человек вернется к полноценной жизни.
Бурсит при подагре — не такое уж редкое явление. По данным ревматологов, подобное сочетание составляет 3,9% от всех суставных недугов. Наложение симптоматики разных по сути поражений затрудняет диагностику и осложняет лечение. Рост заболеваемости и факторов риска характерен для богатых и развитых стран. Так, исследования центра NHANES показали, что за прошедшие 10 лет распространенность подобной комбинации увеличилась на 1%. Это совпало с наблюдаемым ростом гиперурикемии среди населения.
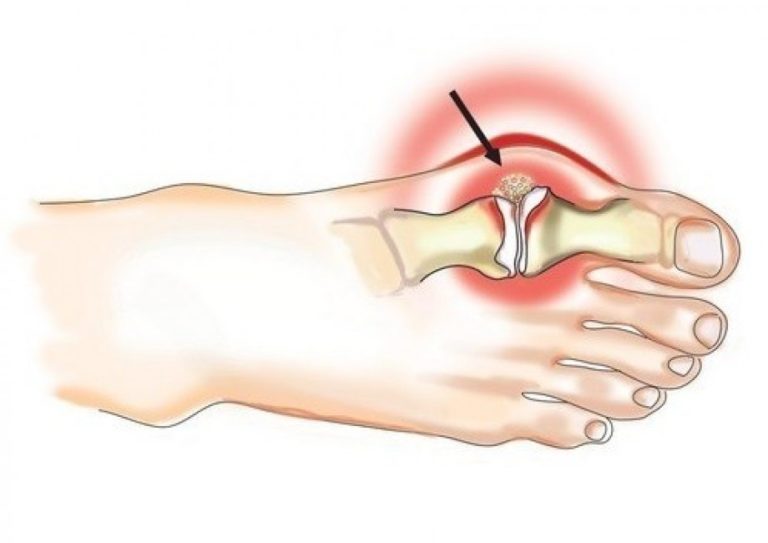
Подагра как основная причина бурсита
Наличие подагры — известный фактор риска бурсита. В отдельных случаях синовиальная сумка воспаляется из-за уратных солей, которые откладываются на внутренних стенках капсулы. Многие карманы изолированы от смежных тканей, другие частично сообщаются с полостью сустава. Через эти каналы мочевая кислота проникает в бурсы.
В других случаях вместе с воспалением сочленений поражаются все структуры вокруг, в том числе и синовиальные сумки. В них может скапливаться не только синовия, но и гнойный экссудат либо жидкость с примесью крови и фибриновых волокон.
По МКБ10 воспаление слизистых сумок классифицируют как болезни костно-мышечного аппарата и выделяют в группу артропатий.
Другие причины возникновения бурсита
Бурсит — это воспалительное заболевание, причиной которого не всегда является подагра. Существует немало других факторов, способных спровоцировать недуг
Среди них особо выделяют:
- травмы;
- чрезмерные нагрузки на сустав;
- инфицирование синовиальной сумки;
- диатез;
- возраст.
Чаще всего причиной бурсита становятся многократно повторяющиеся движения, вызывающие минитравмы тканей. Повреждению больше подвержены полости в зоне колена, локтя и голеностопа. К воспалению слизистой сумки в области лодыжки приводит ношение неудобной обуви или туфель на каблуке, а также продолжительная ходьба по твердой поверхности. Подобная проблема наиболее характерна для представительниц слабого пола.
Виновником инфекционного бурсита может быть снижение иммунитета, СПИД, онкология, химио- и лучевая терапия, цирроз печение, алкоголизм и вялотекущие очаги инфекции в организме.
Обострить течение недуга может обувь на высоком каблуке
Хроническое воспаление синовиальной сумки возникает как результат недостаточного лечения острой формы либо вследствие спортивной или профессиональной деятельности. Иногда причины недуга остаются неизвестными. Тогда говорят о развитии идиопатической формы заболевания.
Разница между подагрой и бурситом
МКБ10 классифицирует подагру как одну из форм артрита. Уратная болезнь чаще всего поражает сустав большого пальца ноги и другие крупные сочленения, в то время как бурсит захватывает мягкие ткани, заполняя полости патогенным экссудатом.
Разнятся и причины недугов. Если подагра возникает только из-за нарушения пуринового обмена и чрезмерной выработки мочевой кислоты при недостаточной экскреции, то воспаление слизистой сумки может быть спровоцировано множеством обстоятельств.
Еще одно отличие между системным поражением организма и бурситом заключается в факторах риска. На развитие подагры большое влияние оказывает питание, излишний вес, наличие гипертонии, наследственная предрасположенность, прием некоторых лекарственных средств, а также пол и возраст больного.
Для бурсита все это неважно. Риск поражения синовиальной полости заметно повышается у людей, занятых продолжительной и однообразной работой, а также страдающих хроническими недугами.
Как правильно диагностировать заболевание
Выявлением и лечением воспаления бурс занимается врач-ортопед или травматолог, но при подагрическом поражении синовиальных сумок лучше обратиться к ревматологу.
Одним из методов диагностики бурсита при подагре является осмотр и пальпация
Диагностика недуга осложняется наложением симптомов и схожестью клинической картины с другими заболеваниями суставов. Поэтому для дифференциации подагрического бурсита прибегают к инструментальным и лабораторным методам диагностики:
- УЗИ. Доступная и безопасная манипуляция помогает обнаружить воспаленную полость, оценить ее размеры и содержимое;
- рентгенография в двух проекциях. Методика исключает недуги, приводящие к разрушению сустава, и выявляет участки отложения солей;
- КТ и МРТ. Более точные способы диагностики. Дают послойное изображение исследуемого участка, обнаруживают поражение бурс, расположенных глубоко в мышцах;
- пункция и бактериологическое изучение экссудата. Помогают исключить инфекционную природу недомогания;
- клинический анализ крови. Необходим для определения уровня мочевой кислоты в организме.
При подтверждении диагноза рекомендуется как можно скорее приступать к терапии. На раннем этапе недуг прекрасно поддается коррекции медикаментами и диетой. Диагностика на запущенной стадии усложняет лечение и приводит к разрушению сустава.
Виды и формы бурсита
Травматологи и хирурги классифицируют несколько форм воспаления слизистых сумок:
- По клиническому течению недомогание может быть острым и хроническим.
- С учетом места расположения недуг подразделяют на плечевой, локтевой, коленный, голеностопный.
- По характеру экссудата рассматривают серозный, гнойный, геморрагический и фибринозный бурсит.
Некоторые клиницисты дополнительно выделяют асептическую и инфицированную форму воспаления. Для подагрического типа характерно хроническое неинфекционное течение недуга.
Как лечить болезнь
Если развивается метаболический бурсит — лечение должно включать препараты, направленные на коррекцию мочевой кислоты и предотвращение ее отложений в синовиальных сумках и полостях сустава.
Пораженное сочленение на время лечения необходимо обездвижить
К хирургическому вмешательству прибегают при нагноении и резком ухудшении самочувствия больного, а также в случае неэффективности консервативной терапии либо травмы. Во время процедуры выполняют вскрытие бурсы с иссечением отмерших тканей и последующим введением склерозирующих растворов. При возникновении флегмоны слизистую сумку удаляют без вскрытия, с обработкой и ведением раны.
Поскольку возникновение бурсита при подагре никак не связано с инфекционным началом, в основной курс терапии не включают антибиотики. Пораженному суставу обеспечивают полный покой с помощью бандажа и рекомендуют постельный режим.
Из медикаментозных препаратов назначают следующие:
- противовоспалительные и обезболивающие лекарства — Вольтарен, Ортофен, Мелоксикам, Диклофенак, Нурофен, Ибупрофен, Нимулид, Целебрекс, Ксефокам, Аспирин, Анальгин;
- мази для наружного применения — Диклак гель, Эмульгель, Вольтарен, Капсикам, Коллаген Ультра;
- средства для снижения количества мочевой кислоты — Аллопуринол, Аллогексал;
- противоподагрические препараты — Колхицин.
Если воспаление слизистых сумок осложняется вторичной инфекцией, терапию дополняют антибиотиками: Ампициллин, Гентамицин, Цефикс.
В терапии подагрического бурсита обязательно используют Аллопуринол
Одним из лучших препаратов для лечения метаболического бурсита признаны таблетки Аркоксиа. Это новый для России медикамент, хотя в Европе его используют уже несколько лет, причем с самыми хорошими отзывами.
Назначают лекарство в максимальной дозировке 120 мг в день на протяжении недели. Средство Аркоксиа противопоказано детям до 16 лет и женщинам в период беременности и кормления грудью. Единственным аналогом препарата является испанский Эксинеф.
Для облегчения симптоматики при воспалении синовиальной сумки часто назначают физиотерапевтические процедуры. Базовыми считаются:
- ударно-волновая терапия;
- ультразвук;
- воздействие лазером;
- электрофорез с обезболивающими и противовоспалительными средствами;
- ультравысокочастотная терапия;
- минеральные ванны;
- аппликации озокеритом и парафином.
В острой фазе больному рекомендуется пройти курс УВЧ и СВЧ-терапии, в стадии ремиссии более полезны электрофорез, ультразвук и ультрафонофорез. Для улучшения самочувствия назначают не менее 10–12 сеансов.
В нетрадиционной медицине существует масса рецептов, способных облегчить течение бурсита и подагры. Перед тем, как применять их, необходимо посоветоваться с врачом и установить негнойную природу воспаления.
Народные средства чаще всего используют наружно в виде мазей, примочек, растирок и ванночек.
Для уменьшения боли и отека на пораженное место накладывают компресс, приготовленный из 10 г прополиса и 100 мл спирта. Хорошо справляется с воспалением лист капусты или лопуха — его разминают или раскатывают скалкой до появления сока, накладывают на пораженный сустав и прибинтовывают. Держат такой компресс несколько часов или всю ночь.

От отеков и боли при бурсите спасет капустный лист
Еще одним прекрасным способом справиться с подагрическим бурситом являются ванночки из лекарственных трав или шишек и веточек сосны. Растения заваривают кипятком, настаивают и остужают до комфортной температуры. Раствор процеживают и применяют для водных процедур.
Отличный противовоспалительный эффект дает смесь из меда, натертой свежей луковицы и стружки хозяйственного мыла. Все ингредиенты берутся поровну, смешиваются и помещаются на больной сустав. Сверху компресс укрывается полиэтиленом и утепляется. Делать процедуру лучше на ночь.
Бурсит при подагре редко приводит к серьезным последствиям. Единственное, чего стоит опасаться — развития гнойного воспаления. Подобный процесс может осложняться артритом, остеомиелитом, свищами, появлением флегмоны.
Прорвавшийся гной оставляет долгозаживающие повреждения на стенках бурсы, а при аномальном заживлении образуются многочисленные спайки и рубцы, вызывающие контрактуру сустава.
Профилактика недуга не так сложна, как кажется. Людям, имеющим в анамнезе подагру и склонным к воспалению синовиальных сумок, следует беречь суставы, чаще отдыхать и носить защитные повязки.
Другие меры профилактики:
- держать под контролем уровень уратов в организме;
- своевременно лечить заболевания почек;
- укреплять иммунитет;
- избегать переохлаждения и заражения вирусной инфекцией.
Перед любыми спортивными и физическими нагрузками следует разогреть сустав, а после тренировки мягко выйти из процесса, выполнив комплекс упражнений на расслабление и растяжку.
И отдельная рекомендация для представительниц прекрасного пола — не злоупотреблять ношением узких и неудобных туфель на каблуке.
Заключение
Бурсит, развившийся на фоне подагры, ни в коем случае нельзя игнорировать. Если на ранних стадиях его можно легко и быстро вылечить, то затянувшийся недуг нередко приводит к потере подвижности и хирургическому вмешательству.
Читайте также:



